Предлагаемое изобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано для оценки кровотока в нижней брыжеечной артерии при колоректальном раке.
Объем оперативных вмешательств у больных с колоректальным раком (КРР) определяется размерами опухоли, наличием инвазии в окружающие ткани органы, общим состоянием больного. Резекция прямой кишки с низведением сигмы является одним из «золотых стандартов» в хирургическом лечении рака прямой кишки. В случае формирования анастомоза между петлями кишечника большое значение имеет оценка кровоснабжения низводимой петли кишечника, которая кровоснабжается из системы нижней брыжеечной артерии (НБА).
Существующие в настоящее время методы исследования кровотока в артериях левой половины ободочной кишки - рентгеноконтрастная ангиография и ультразвуковая флоуметрия - проводятся в период нахождения больного на операционном столе.
Рентгеноконтрастная ангиография нижней брыжеечной артерии (НБА) проводится путем инъекции контрастного средства непосредственно через иглу или внутриартериальный катетер (Общее руководство по радиологии. 11 часть, глава 20. Серия по медицинской визуализации. Институт NICER, 1995 г.). Скорость введения контрастного средства должна соизмеряться с техникой рентгенографической съемки и со скоростью кровотока в исследуемом сосуде. Данное обследование проводится интраоперационно.
Недостатками рентгеноконтрастной ангиографии являются инвазивность методики, наличие лучевой нагрузки и возможность развития осложнений, которые могут быть вызваны пункцией (кровотечение, спазм, тромбообразование, периферическая эмболизация), манипуляциями с катетером (перфорация, эмболизация компонентами бляшки, воздухом) или аллергической реакцией на контрастное вещество.
Для ультразвуковой флоуметрии НБА используется аппарат НТ 101 (Transonic Sistems Inc., США), излучающий ультразвук, и датчик с пьезообразователем различного типа и размера, которые выбираются в соответствии с диаметром сосуда (Ю.А.Казаков, В.В.Бобков. Прогнозирование риска ишемии левой половины ободочной кишки при реконструкции брюшной аорты. Методология флоуметрии. 1999 г.). Измеряется объемный кровоток в сосудах во время оперативного вмешательства. Оценивается объемный кровоток по функционирующей НБА, который составляет в среднем 138+16,5 мл/мин. Диапазон колебаний от 110 до 180 мл/мин. При стенозе НБА объемный поток не регистрируется либо крайне низкий. Недостатком метода является проведение исследования только интраоперационно. Данный способ взят за прототип.
Задачей изобретения является разработка способа оценки спектральной характеристики кровотока в НБА.
Технический результат - получение критериев диагностики колоректального рака по оценке спектральной характеристики кровотока в НБА.
Предлагаемый способ осуществляется следующим образом.
Показания: рак нисходящей ободочной, сигмовидной и прямой кишки.
Противопоказания: нет.
Техника выполнения
Накануне обследования соблюдается общеизвестная для подготовки к ультразвуковому исследованию безгазовая диета. Пациента исследуют натощак, укладывают на кушетку лежа на спине. Ультразвуковой конвексный датчик с частотой 3-5 МГц накладывают на переднюю брюшную стенку пациента в проекции брюшной аорты. 1-й этап исследования включает оценку аорты в В-режиме. Выводят поперечное сечение аорты. Устье НБА находится на 3-5 см ниже устья почечных артерий и на 2-3 см выше бифуркации аорты. Артерия определяется в виде овальной структуры с гиперэхогенными стенками и анэхогенным просветом полости. Диаметр в среднем составляет 3,5 мм.
Следующим этапом является исследование в доплеровском режиме. Первоначально проводят исследование в режиме цветного доплеровского картирования (ЦДК) и определяют цветовой сигнал (локус), дополнительный к цветовой картограмме от аорты на расстоянии 3-5 см ниже устья почечных артерий или на 2-3 см выше бифуркации аорты. При выявлении потока крови в НБА в режиме ЦДК переходят на спектральный анализ кровотока в режиме импульсно-волнового доплера. При этом для оценки состояния кровотока в сосуде соблюдают условия:
1) контрольный объем устанавливают с углом инсонации 45 градусов;
2) размер контрольного окна составляет не менее 2/3 от диаметра просвета сосуда.
При оценке спектра доплеровского сдвига частот определяют количественные и качественные параметры. Среди качественных параметров оценивают форму доплеровской кривой, тип спектра доплеровских частот и принадлежность к артериям с высоким или низким периферическим сопротивлением, наличие спектрального окна.
После определения качественных характеристик спектра оценивают количественные параметры: конечная диастолическая скорость кровотока (Vmin), индекс периферического сопротивления кровотоку (индекс резистивности, RI), пульсационный индекс (PI). При выявлении увеличения диастолического компонента спектра и одновременном увеличении значений конечной диастолической скорости, уменьшении индекса сопротивления и пульсационного индекса определяют наличие злокачественной опухоли в стенках нисходящей ободочной, сигмовидной или прямой кишок, кровоснабжаемых из системы НБА.
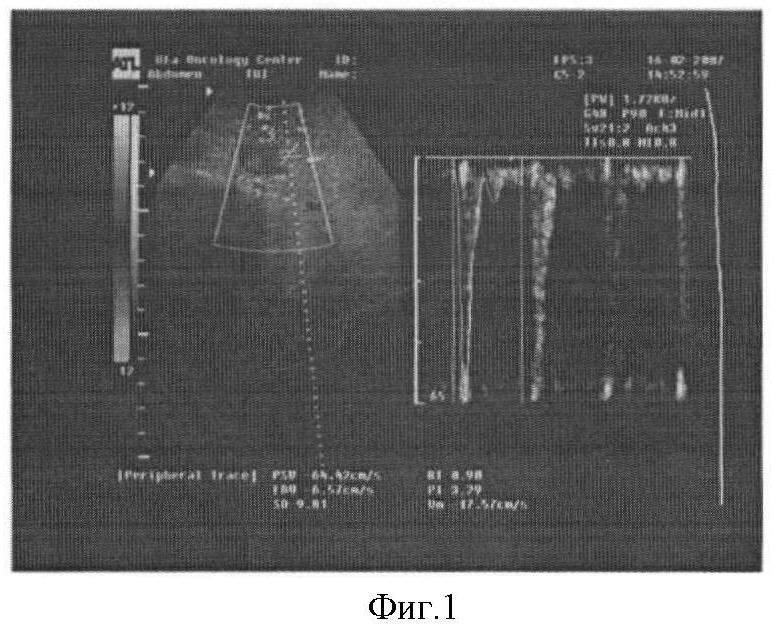
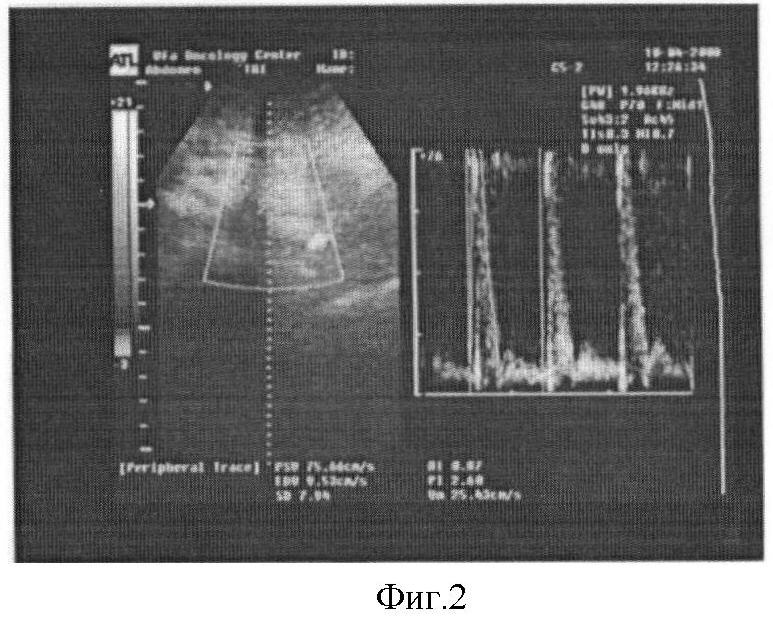
Предлагаемый способ иллюстрируется следующими фигурами: на фигуре 1 показан спектр кровотока в НБА у здоровых (Vmin=6,5 см/сек, RI=0,98, PI=3,2), на фигуре 2 - спектр кровотока в НБА у больных КРР (Vmin=9,53 см/сек, RI=0,87, PI=2,6).
Авторами проведены исследования у 30 здоровых пациентов, возрастной состав которых колебался от 30 до 77 лет, средний возраст составил 51±3,3 года.
Полученные результаты имели следующие спектральные характеристики. НБА имеет спектр доплеровского сдвига частот, характерный для артерий с высоким периферическим сопротивлением. Спектр характеризуется высокой систолической и низкой диастолической составляющими. Соотношение систола - диастола (S/D) составляет в среднем 12,7±3,5, что подтверждает принадлежность спектра доплеровского сдвига частот к артериям с высоким периферическим сопротивлением. Имеется отрицательная фаза в раннюю диастолу у диастолической составляющей спектра, определяется спектральное окно (фигура 1).
Количественные характеристики диастолической скорости - от 0,08 до 12,8 см/сек, индекс резистивности колебался от 0,79 до 0,98, пульсационный индекс колебался от 0,15 до 7,1.
Проведено исследование у 38 больных раком прямой кишки. Возраст колебался от 38 до 72 лет в среднем 50±2 года, мужчин было 18, женщин 20 человек. Группа исследования сопоставима по возрасту и половому составу с контрольной группой. У больных раком прямой кишки НБА имеет характерную для артерии низкую диастолическую составляющую, отрицательную фазу в раннюю диастолу у диастолической составляющей, определялось увеличение диастолического компонента спектра (фигура 2). У больных пациентов количественные показатели были следующими: колебания Vmin от 4 до 31 см/сек, колебания RI от 0,6 до 0,99, PI от 0,7 до 5,5. Среднестатистические показатели кровотока представлены в таблице. Имело место достоверное в сравнении с контрольной группой увеличение диастолической скорости кровотока, уменьшение индекса резистивности и пульсационного индекса.
Все пациенты подвергались лапаротомии, ревизии брюшной полости. Морфологические верификации опухолей сигмы и прямой кишок проведены всем пациентам. Имела место аденокарцинома различной степени дифференцировки.
Пример 1. Пациентка О., 69 лет, в отделении колопроктологии находилась с диагнозом: множественные полипы сигмы. При проведении УЗДГ НБА выявлена артерия ниже устья почечных артерий, имеющая высокое периферическое сопротивление со следующими качественными показателями: Vmin=5,3 см/сек, RI=0,92, PI=4,19. Таким образом, при сравнении с нормальными значениями количественные характеристики кровотока в НБА соответствовали нормальным значениям. Во время операции хирургами удалены полипы сигмовидной кишки.
Пример 2. Пациентка Е., 60 лет, находилась в отделении колопроктологии с диагнозом: рак прямой кишки. При проведении УЗДГ НБА выявлена артерия диаметром 3 мм ниже устья почечных артерий, которая имела артериальный кровоток с высоким периферическим сопротивлением, с отрицательной фазой в раннюю диастолу у диастолической составляющей спектра, определялось спектральное окно, отметилось увеличение диастолического компонента спектра. Показатели Vmin=10,7 см/сек, RI=0,82, PI=2,28. Таким образом, при УЗДГ НБА качественные показатели соответствовали магистральному стволу НБА, имелись отклонения в качественных показателях в виде увеличения диастолической составляющей спектра и количественных характеристик от нормы: увеличение Vmin, уменьшение RI и PI. Хирургами произведена операция Гартмана с удалением опухоли прямой кишки. Результат гистологического исследования - аденокарцинома прямой кишки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ КРОВОСНАБЖЕНИЯ НИЗВОДИМОГО ОТДЕЛА КИШЕЧНИКА У БОЛЬНЫХ КОЛОРЕКТАЛЬНЫМ РАКОМ ПРИ ИНТРАОПЕРАЦИОННОМ ИССЛЕДОВАНИИ МЕТОДОМ ТРИПЛЕКСНОГО СКАНИРОВАНИЯ | 2009 |
|
RU2406444C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ТИПА АНАТОМИЧЕСКОГО СТРОЕНИЯ НИЖНЕЙ БРЫЖЕЕЧНОЙ АРТЕРИИ МЕТОДОМ ТРИПЛЕКСНОГО СКАНИРОВАНИЯ | 2007 |
|
RU2341196C1 |
| СПОСОБ ТРИПЛЕКСНОГО СКАНИРОВАНИЯ НИЖНЕЙ БРЫЖЕЕЧНОЙ АРТЕРИИ | 2007 |
|
RU2337625C1 |
| СПОСОБ ДУПЛЕКСНОГО СКАНИРОВАНИЯ ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ | 2009 |
|
RU2393770C1 |
| СПОСОБ ДУПЛЕКСНОГО СКАНИРОВАНИЯ ПОДГЛАЗНИЧНОЙ АРТЕРИИ | 2008 |
|
RU2381749C1 |
| СПОСОБ ДИАГНОСТИКИ ХРОНИЧЕСКОЙ ИШЕМИИ ТОЛСТОЙ КИШКИ ПРИ АТЕРОСКЛЕРОТИЧЕСКОМ ПОРАЖЕНИИ НИЖНЕЙ БРЫЖЕЕЧНОЙ АРТЕРИИ | 2002 |
|
RU2221480C2 |
| СПОСОБ ДУПЛЕКСНОГО СКАНИРОВАНИЯ ПОЧЕК У БЕРЕМЕННЫХ ЖЕНЩИН | 2008 |
|
RU2382606C1 |
| СПОСОБ ВЫБОРА КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ КАРОТИДНОГО СТЕНОЗА | 2009 |
|
RU2400129C1 |
| СПОСОБ ДИАГНОСТИКИ ЭКСТРАВАЗАЛЬНОЙ КОМПРЕССИИ ЧРЕВНОГО СТВОЛА | 1998 |
|
RU2160050C2 |
| СПОСОБ ДИАГНОСТИКИ СТАДИЙ ХРОНИЧЕСКОГО ГЕПАТИТА | 2006 |
|
RU2314037C1 |
Изобретение относится к медицине, а именно к ультразвуковой диагностике, и предназначено для диагностики колоректального рака на дооперационном этапе. Проводят ультразвуковую доплерографию нижней брыжеечной артерии, оценивают форму доплеровской кривой, качественные характеристики спектра, совокупность количественных характеристик. При выявлении увеличения диастолического компонента спектра и одновременном увеличении значений диастолической скорости, уменьшения индекса резистивности и пульсационного индекса от нормы определяют злокачественную патологию в стенке кишечника. Способ неинвазивен, позволяет получить критерии диагностики колоректального рака по оценке спектральной характеристики кровотока в нижней брыжеечной артерии. 2 ил., 1 табл.
Способ диагностики колоректального рака на дооперационном этапе, включающий ультразвуковое исследование с оценкой диаметра нижней брыжеечной артерии (НБА) и скорости кровотока, при этом в В-режиме выводят поперечное сечение аорты, находят устье НБА на 3-5 см ниже устья почечных артерий и на 2-3 см выше бифуркации аорты и оценивают ее диаметр, при этом артерия определяется в виде овальной структуры с гиперэхогенными стенками и анэхогенным просветом полости; затем проводят дуплексное сканирование НБА с использованием цветного доплеровского картирования и импульсно-волнового доплера, исследуют качественные показатели: определяют форму доплеровской кривой, тип спектра доплеровских частот, наличие спектрального окна, диастолического компонента спектра, оценивают НБА как артерию с высоким периферическим сопротивлением, а также количественные показатели кровотока, отличающийся тем, что при выявлении увеличения диастолического компонента спектра и одновременном увеличении конечной диастолической скорости выше нормального значения 5,69±0,66 см/с, уменьшении индекса сопротивления ниже нормального значения 0,92±0,01 и пульсационного индекса ниже нормального значения 4,1±0,21 от нормы определяют наличие злокачественной опухоли в стенках нисходящей ободочной, сигмовидной или прямой кишок, кровоснабжаемых из системы НБА.
| СПОСОБ ТРИПЛЕКСНОГО СКАНИРОВАНИЯ НИЖНЕЙ БРЫЖЕЕЧНОЙ АРТЕРИИ | 2007 |
|
RU2337625C1 |
| КОКУЕВА O.B | |||
| и др | |||
| Особенности ультразвуковой картины при хроническом панкреатите в сочетании с язвенной болезнью двенадцатиперстной кишки | |||
| Клиническая медицина, №7, с.57-60 | |||
| ВЕРЗАКОВА И.В | |||
| и др | |||
| Возможности доплерографии в оценке кровотока в системе нижней брыжеечной артерии | |||
| Кипятильник для воды | 1921 |
|
SU5A1 |
Авторы
Даты
2010-09-27—Публикация
2009-02-20—Подача