Предлагаемое изобретение относится к медицине, а именно к фтизиатрии, и может быть использовано при контроле риска заболевания туберкулезом органов дыхания у детей. В качестве основного способа активного выявления туберкулеза у детей в нашей стране регламентирована туберкулинодиагностика с использованием пробы Манту с 2 ТЕ PPD-L, у подростков - туберкулинодиагностика в сочетании с лучевыми методами.
Из уровня знаний данной проблемы известно, что способом туберкулинодиагностики выявляется от 7 до 70% детей, заболевших туберкулезом (Н.К.Борисова и соавт., 1995; О.И.Король и соавт., 1997). Низкое качество туберкулинодиагностики приводит к тому, что у каждого третьего ребенка с впервые выявленной локальной формой туберкулеза процесс характеризуется наличием кальцинации, т.е. при длительности заболевания не менее 2 лет больному не проводят лечение (Я.В.Лазарева, 2001). Индивидуальные различия проявляются весьма существенно и в характере реакций, возникающих в ответ на одно и то же разведение туберкулина. Существуют также различия в скорости эволюции реакции. В итоге цитируемые авторы приходят к очень важному заключению: «…туберкулезная инфекция сенсибилизирует каждого индивидуума по-иному в качественном или количественном отношении. Эти различия в сенсибилизации, которые выявляются при помощи туберкулиновых проб, должны подобным образом существовать и в очагах туберкулезных поражений при возникновении реакций, обусловленных микобактериями и их продуктами; нужно думать, что различия между кожными реакциями иллюстрируют различия в аллергии, существующие более глубоко». Этот факт говорит о том, что высокий уровень заболеваемости туберкулезом может быть связан не только с социальными и эпидемиологическими, но и генетическими факторами.
О влиянии генетических факторов, в частности генов главного комплекса гистосовместимости (HLA) человека, на восприимчивость к туберкулезу указывается в работах отечественных и зарубежных ученых (Поспелов Л.Е., 1986; Гергерт В.Я. и соавт., 2004; Dubaniewicz Z., 2000). Гены комплекса HLA принимают участие практически во всех стадиях иммунного ответа от распознавания инфекционного начала до элиминации патогена из организма. Также на восприимчивость к туберкулезу влияет ген Nrampl. Этот ген (по современной номенклатуре Slcllal) кодирует мембранный белок, функциональная активность которого проявляется в фаголизосомах, содержащих живые бактерии. Этот белок регулирует выход из фаголизосом двухвалентных катионов Fe2+ и Mn2+ и тем самым препятствует репликации бактерий, в том числе и микобактерий туберкулеза (Gobin J. et al., 1995; Bellamy R., 1998). У лиц, восприимчивых к туберкулезной инфекции, часто встречается мутация по гену этого белка (Hellyer J. et al., 1999).Считается, что мутированный вариант гена Nrampl не в состоянии предотвратить свободное размножение микобактерий туберкулеза внутри макрофага, что приводит, в конце концов, к гибели фагоцита (Liu J. et al., 1995).
В работах ряда исследователей получены доказательства тому, что предрасположенность к заболеваниям во всем ее полиморфном проявлении определяется иммунологической реактивностью организма. При этом выраженность как гуморального, так и клеточного звена носят индивидуальный характер (Гергерт В.Я. и соавт., 2001; Ханферян Р.А. и соавт., 2002; Bloom B.R. et al., 2002). Накопленные научные факты о реакциях иммунной системы у пациентов в ответ на туберкулезную инфекцию позволили отнести туберкулез к интерлейкинзависимым иммунодефицитам с выраженными изменениями в цитокиновой сети (Поддубняк О.П. и соавт., 2008).
Как известно, популяция CD4+ Т-лимфоциты включают в себя две субпопуляции клеток, различающихся по типу продуцируемых ими цитокинов и отношению к антигенпрезентирующим клеткам (Street N.S., Mosmann T.R., 1991). В процессе развития иммунных реакций Т-хелперы первого (Th1) и второго (Th2) типов проявляют признаки перекрестной регуляции, способствующей доминированию одной из субпопуляций. Протективный иммунитет имеет прямую взаимосвязь с пролиферацией Th1-клеток СD4+ лимфоцитов, которым соответствует свой цитокиновый профиль (интерлейкин-2, интерлейкин-12, интерлейкин-18) и развитие реакций клеточного иммунитета. Иммунный ответ за счет Th2-клеток CD4+лимфоцитов сопровождается продукцией другого спектра цитокинов: интерлейкина-4, интерлейкина-5, интерлейкина-6, интерлейкина-10, интерлейкина-13.
Из представленного можно сделать вывод о том, что важнейшую задачу, стоящую перед фтизиатрией, по определению риска прогрессирования латентной туберкулезной инфекции и предупреждению заболевания туберкулезом детей следует решать на основе генетических и иммунологических тестов.
Известен способ определения риска прогрессирования латентной туберкулезной инфекции в организме заразившегося микобактериями туберкулеза ребенка по результатам пробы Манту с 2 ТЕ PPD-L ("Туберкулез» под редакцией академика РАМН А.Г.Хоменко, Москва, «Медицина», 1996 г., стр.95-102). Но чувствительность организма зараженного или больного человека бывает различной: резко выраженной или гиперергической (инфильтрат 17 мм у детей и более 21 мм у взрослых с развитием регионарного лимфаденита, лимфангита и везикулонекротических реакций), нормергической (инфильтрат 5-16 мм в диаметре), сомнительной или гипоергической (инфильтрат 2-4 мм или гиперемия любого размера) и отрицательной (анергия). Также отсутствует четкая зависимость между размером инфильтрата по результатам пробы Манту и прогрессированием туберкулезной инфекции в организме заразившегося, что является существенным недостатком способа. Широкое внедрение внутрикожной вакцинации BCG также снижает дифференциально-диагностическое значение туберкулиновых проб. Этой же точки зрения придерживается Т. Loos (1979), сообщая о невозможности с достаточной точностью установить частоту инфицирования при вакцинации BCG после рождения.
За ближайший аналог принят способ прогнозирования течения туберкулезного процесса в легких (Бухарин О.В., Усвяцов Б.Я., Голанов B.C., Кудрин А.В., Маршинский А.В., Ушакова А.Г., Андреев Л.П., Мещеряков В.Г., патент RU (11) 2121302 (13) Cl, 1998). В работе решают задачу по прогнозированию прогрессирования туберкулезного процесса путем микробиологического выделения L-форм микобактерий туберкулеза из мокроты больных и определения у выделенных L-форм возбудителя антилизоцимной активности. Способ заключается в микробиологическом выделении L-форм микобактерий туберкулеза из мокроты больных, дополнительно у выделенных L-форм возбудителя определяют антилизоцимную активность и при уровне выраженности данного признака, равном или больше 4 мкг/мл прогнозируют обострение туберкулеза.
Способ осуществляют следующим образом.
1. Производят микробиологическое выделение L-форм микобактерий туберкулеза из мокроты больных.
2. Определяют антилизоцимную активность (АЛА) выделенных L-форм микобактерий туберкулеза по методике, разработанной авторами.
3. Согласно разработанной методике в лунки поливинилового планшета вносят последовательно следующие компоненты: а) 0,2 мл раствора препарата яичного лизоцима в концентрации от 1 мкг/мл до 5 мкг/мл; б) 0,15 мл среды Школьниковой с L-формами микобактерий туберкулеза, выделенными от обследуемых больных после 4-недельной инкубации при t=37°C; в) 0,15 мл 0,5 млрд. взвеси суточной агаровой тест-культуры M.lysodeikticus в 0,06% мясопептонном агаре. Планшет инкубируют 24 часа при 37°С, после чего учитывают результат. В лунках с антилизоцимактивными L-формами возбудителя наблюдаются зоны роста тест-культуры M.lysodcikticus. Количественную оценку АЛА проводят по максимальной концентрации лизоцима в лунке планшета, которая инактивировалась данной L-формой.
4. Прогнозируют прогрессирование туберкулезного процесса в легких. При уровне выраженности антилизоцимной активности (АЛА), больше или равном 4 мкг/мл, прогнозируют обострение туберкулеза.
Ограничением этого способа является невозможность его применения у лиц без локальных туберкулезных изменений в легких, что не позволяет принимать адекватные решения по планированию профилактических мероприятий, препятствующих прогрессированию латентной туберкулезной инфекции, особенно у детей.
Задачей заявленного способа является повышение точности определения риска прогрессирования латентной туберкулезной инфекции путем проведения ряда генетических и иммунологических тестов у детей с конверсией туберкулиновой чувствительности.
Сущностью изобретения является определение риска прогрессирования латентной туберкулезной инфекции у детей, включающего выполнение пробы Манту, отличающегося тем, что при конверсии реакции на пробу Манту определяют полиморфизм гена NRAMP1, типируют аллели локуса DRB1 главного комплекса гистосовместимости, определяют концентрации ключевых цитокинов: интерферона гамма (IFNγ), интерлейкина-4 (IL-4), интерлейкина-10 (IL-10), интелейкина-18 (IL-18) и вычисляют цитокиновый индекс (ЦИ: IFNγ/IL-4 и IL-18/IL-10), который соответствует в норме 2 или более. При выявлении генотипа GG в интроне 4 гена NRAMP1 и аллелей *04 и/или *16 гена HLA DRB1, подтверждающих генетическую предрасположенность к туберкулезу, и снижении цитокинового индекса (ЦИ) менее 2 определяют прогрессирование туберкулезной инфекции в организме, а при значении ЦИ, равного или более 2, определяют отсутствие риска прогрессирования латентной туберкулезной инфекции у детей.
Способ осуществляют следующим образом.
Туберкулиновую чувствительность определяют с помощью пробы Манту с 2 ТЕ PPD-L.
Образцы периферической крови для генотипирования собирают и помещают в пробирки с EDTA. ДНК выделяют из мононуклеаров периферической (свежей или замороженной при -20°С) крови пациентов с помощью наборов для выделения ДНК, например «ООО Лаборатория ИзоГен» (Россия). 200 мкл периферической крови помещают в пробирку с лизирующим раствором. После лизирования в пробирку добавляют магнитный нуклеус и помещают на магнитный штатив. Следующим этапом осуществляют три последовательные отмывки крови для выделения чистой ДНК. После этого водоструйным наносом из пробирки с нуклеусом удаляют отмывающую жидкость и добавляют экстраген. После вортексирования и центрифугирования чистую ДНК помещают в отдельную пробирку.
Принцип действия генотипирования.
Праймеры и условия амплификации полимеразной цепной реакции для определения полиморфизма гена NRAMP1 в интроне 4 (INT4) используют согласно методике Søborg С., et al., 2002.
Тест основан на использовании процесса амплификации (увеличении, умножении) ДНК методом PCR с сиквенс-специфическими праймерами (SSP-PCR). Праймеры - олигонуклеотиды размером от 15 до 30 нуклеотидов, соответствующие участкам ДНК-мишени, которая будет амплифицироваться.
При полном совпадении последовательности праймеров с комплиментарной матрицей аллеля амплифицируется выбранная последовательность аллеля, а при несовпадении двух и более оснований нуклеотидной последовательности праймеров с комплементарной матрицей аллеля специфическая реакция не проходит.
Типирование аллелей основано на присутствии или отсутствии PCR продукта, который регистрируют с помощью электрофореза в агарозном геле, окрашенном бромистым этидием в УФ-свете при длине волны 302 нм (в виде светящейся полосы, определяющей аллельную специфичность и гетеро- или гомозиготность данного образца крови - генотипы GG, CC, CG).
По наличию или отсутствию специфического фрагмента амплификации определенного размера, соответствующего аллельспецифической или группоспецифической смеси праймеров, проводят типирование локуса HLA-DRB1.
Для определения HLA-DR используют праймеры, например «ООО Лаборатория ИзоГен» (Россия) и GenеPak HLA-DR PCR test. В набор для 50 исследований входили 19 мастер-миксов (аллельные наборы), в каждом мастер-миксе содержится 50 пробирок со своим аллельным вариантом или сочетанием. В каждую пробирку набора добавляют по 5 мкл ДНК, 10 мкл растворителя. Полимеразная цепная реакция проводилась из 15 мкл объема. Амплификация проводится на амплификаторс "ТЕРЦИК" ("ДНК-Технология", Москва) при следующих условиях: шаг 1 - 120 секунд при 95 градусах, 60 секунд при 66 градусах, 120 секунд при 74 градусах; шаг 2 - 60 секунд при 95 градусах, 50 секунд при 64 градусах, 60 секунд при 74 градусах; шаг 3 - 33 цикла по 60 секунд при 95 градусах, 40 секунд при 62 градусах, 60 секунд при 74 градусах; шаг 4 - 120 секунд при 74 градусах. Выявление продуктов амплификации проводили гель-электрофорезом в 12% агарозном геле, окрашенном бромистым этидием.
Концентрации ключевых цитокинов, а именно интерферона гамма (IFNγ), интерлейкинов-4 (IL-4), 10 (IL-10), 18 (IL-18), определяют в сыворотке крови, которую берут у обследуемых натощак из локтевой вены при помощи венепункции по 2-3 мл крови в сухую пробирку. Кровь выдерживают в термостате при +37°С в течение 60 мин после чего сгустки обводят пастеровскими пипетками, центрифугируют при 1500 об/мин и отбирают сыворотку с помощью автоматического дозатора в пробирки. Исследование проводят твердофазным иммуноферментным методом с использованием, например, наборов реагентов ООО «Цитокин» (Санкт-Петербург). Оценку результатов проводили на иммуноферментном анализаторе Sunrise. Цитокиновый индекс определяют по соотношению IFNγ/IL4 и IL18/IL10.
Для выполнения поставленной задачи проводят молекулярное типирование HLA-генов локуса DRB1* и интрона 4 гена NRAMP1 методом полимеразной цепной реакции (PCR-SSP) у 72 детей, больных туберкулезом органов дыхания, и 70 здоровых детей.
Как показали исследования аллелей локуса INT4 гена Nrampl, генотип СС был обнаружен только в обследованной группе здоровых детей (10%), что позволяет расценивать этот генотип как протективный. В то же время генотип GG, наоборот, значительно чаще встречался в группах детей и подростков, больных туберкулезом (55,6%, р<0,05). Частота встречаемости генотипа CG во всех сравниваемых группах статистически не отличалась друг от друга.
Изучение результатов типирования гена HLA и присущих аллельным специфичностям генетических признаков у здоровых и больных детей - носителей генотипа C/G гена NRAMP1 показало, что у больных детей в 3,3 раза (р<0,05) чаще обнаруживаются антигены HLA с генетическим признаком предрасположенности к заболеванию - *04, *16 (таблица 1).
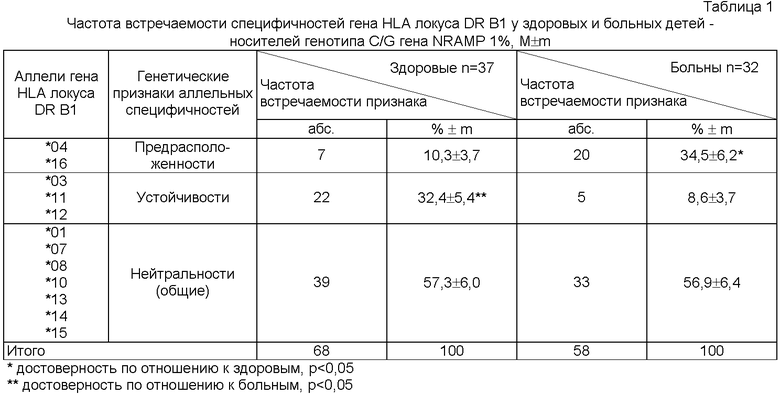
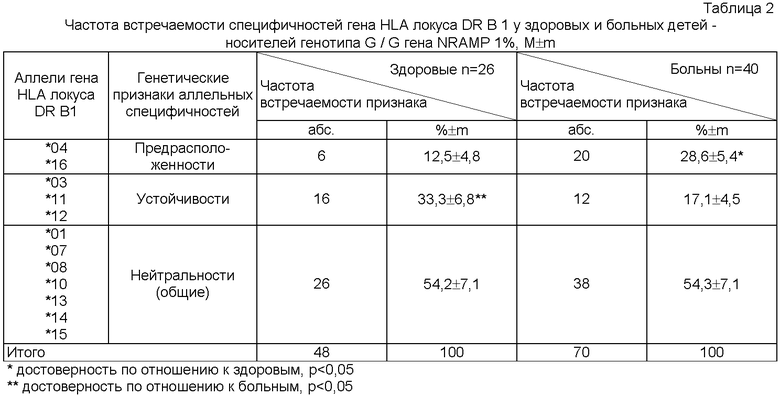
Среди детей с генотипом G/G в локусе INT 4 гена NRAMP 1 наблюдается достоверное увеличение у больных, по сравнению со здоровыми, количества специфичностей *04 и *16, ассоциирующихся с предрасположенностью к туберкулезу - в 2,2 раза, р<0,05 (таблица 2).
Также достоверным показателем недостаточной резистентности к прогрессированию туберкулезной инфекции является низкий уровень цитокинового индекса (ЦИ<2,0), отражающего усиление Th-2-опосредованного иммунного ответа по соотношению ключевых цитокинов: IFN-γ/IL-4, IL-18/IL110, обнаруженный у детей, больных туберкулезом (таблица 3).
Риск прогрессирования латентной туберкулезной инфекции определяется по наличию факторов генетической предрасположенности к туберкулезу и снижению цитокинового индекса - ЦИ<2.
Обязательным показателем достаточной резистентности к прогрессированию микобактериальной инфекции у детей с генетической предрасположенностью к туберкулезу следует считать достижение положительного сдвига в соотношении Th1/Th2 в сторону Т-хелперов первого типа (Th1), что определяется увеличением цитокинового индекса: ЦИ>2.
Реакция иммунной системы детей на инфицирование микобактериями туберкулеза носит индивидуальный характер, детерминирована генетически, что следует учитывать при планировании профилактических мероприятий по предотвращению случаев заболевания туберкулезом.
Технический результат: путем повышения информативности выявленных показателей, характеризующих риск прогрессирования заболевания туберкулезом достигнута высокая степень достоверности перспективы развития болезни, что позволяет своевременно корректировать схему лечения и его сроки, улучшить медико-социальную реабилитацию детей
Примеры
Иван С., 4 года.
Родился в срок 30.03.2002, привит по календарю вакциной БЦЖ. Контакт с туберкулезным больным не установлен. Впервые реакция на туберкулин по пробе Манту с 2ТЕ PPD-L положительная в марте 2006 г., инфильтрат 10 мм в диаметре. Симптомы интоксикации отсутствовали, общее развитие - без особенностей. Самочувствие не страдало. Периферические лимфатические узлы незначительно увеличены в I-II-III группах, безболезненные. Назначен изониазид в качестве «химиопрофилактики», который ребенок принимал 3 месяца. Через 6 месяцев (20/VIII-2006) - повторная постановка пробы Манту с 2ТЕ РРД-L, инфильтрат - 15 мм. Продолжает учитываться в VIA группе ДН, выполнена R-грамма органов грудной клетки и ТГ средостения, диагностирован туберкулез внутригрудных лимфатических узлов (ТВГЛУ), неосложненное течение.
Дополнительно выявлено в иммунограмме: CD3+ - 49,8%; CD4+ - 40,4%; CD8+ - 31,7%; CD4+/CD8+ - 1,27; CD16+ - 16,8%; CD19+ - 19,7%; AgE - 278 ME/m1; NBTспон - 13,4%; NBTстим - 21,3; IgM - 1,56 г/л; IgG - 16,4 г/л; IgA - 1,91 г/л.
При проведении генотипирования обнаружен генотип GG гена NRAMP1 и аллели *8 и *16 гена HLA локуса DRB1.
Концентрации ключевых цитокинов в сыворотке крови: IFNγ - 38,4 pq/m1; IL4 - 22,4 pq/m1; IL18 - 22,0 pq/m1; IL 10 - 14,6 pq/ml.
Цитокиновый индекс - IFNγ/IL4 - 1,7; IL18/IL10 - 1,5.
У ребенка с выявленной генетической предрасположенностью иммунологические показатели свидетельствуют о снижении иммунитета с выраженным превалированием Th2 - опосредованного ответа, судя по низким показателям цитокинового индекса (1,7 и 1,5). Назначено лечение: интенсивная фаза химиотерапии в течение 4-х месяцев антибактериальными препаратами изониазид+пиразинамид в сочетании с иммуномодуляторами и режимом питания проведена в условиях климатического противотуберкулезного санатория.
В II-2007 г. контрольная постановка пробы Манту с 2ТЕ PPD-L, инфильтрат - 8 мм. Мальчик здоров. Концентрации ключевых цитокинов: IFNγ - 41,3 pq/mL, IL4 - 12,2 pq/ml, IL18 - 28,1 pq/mL, IL10 - 9,1 pq/ml. Цитокиновый индекс: IFNγ/IL4=3,3, IL18/IL10=3,0. Рекомендовано снятие с учета в противотуберкулезном диспансере.
Валерия Н., 4 года.
Родилась в срок, 02.03.2003 г., привита по календарю вакциной БЦЖ. Контакт с матерью, больной фиброзно-кавернозным туберкулезом легких. Данных о чувствительности МВТ нет. Мать умерла, когда девочке было 2 года 1 месяц. Реакция на туберкулин по пробе Манту с 2ТЕ PPD-L: 14.03.2004 г. - инфильтрат 7 мм; 26.06.2005 г. - инфильтрат 10 мм; 26.09.2005 г. - инфильтрат 12 мм; 22.01.2006 г. - инфильтрат 17 мм. Констатировано усиление туберкулиновой чувствительности. Проводился один курс лечения изониазидом в 2005 году (3 месяца) и двумя препаратами: изониазид + пиразинамид также в течение 3-х месяцев в 2006 году. У девочки часто наблюдаются ОРЗ, перенесла двустороннюю очаговую пневмонию, в детской поликлинике учитывается в группе часто болеющих детей. Периферические лимфатические узлы - единичные в I-II группах, безболезненные. В январе 2007 г.реакция на 2ТЕ PPD-L по пробе Манту 16 мм. На R-грамме органов грудной клетки и ТГ средостения патологии не выявлено.
При проведении генотипирования обнаружен генотип GG гена NRAMP1 и аллели *4 и *16 гена HLA локуса DRB1.
Иммунологическое исследование: CD3+ - 49,8%; CD4+ - 36,2%; CD8+ - 24,1%; CD4+/CD8+ - 1,5; CD16+ - 21,4%; CD19+ - 17,1%; NBTспон - 9,6%; NBTстим - 18,4; IgE - 299 ME/m1; IgM - 1,56 г/л; IgG - 16,4 г/л; IgA - 1,91 г/л.
Концентрации цитокинов в сыворотке крови: IFNγ - 34,2 pq/ml; IL10 - 18,7 pq/ml; IL4 - 15,5 pq/ml; IL18 - 14,1 pq/ml. Цитокиновый индекс: IFNγ/IL4 - 1,9; IL18/IL10 - 1,6.
Ребенку было назначено лечение тремя антибактериальными препаратами, поскольку микобактериальный срез у матери не удалось установить, а иммунологические показатели при генетической предрасположенности к туберкулезу свидетельствовали о явном превалировании Th2-опосредованного ответа: низкий цитокиновый индекс, недостаточное продуцирование IL18 и IFNγ.
Эти данные позволили обосновать лечение в течение 6 месяцев.
Через 6 месяцев реакция на 2ТЕ PPD-L по пробе Манту - инфильтрат 9 мм.
Иммунограмма по окончании лечения: цитокиновый индекс значительно повысился - IFNγ/IL4=4,2; IL18/IL10=3,8. Рекомендовано наблюдение у фтизиатра не менее двух лет и контрольные исследования цитокинового профиля 1 раз в 6 месяцев.
Таким образом, детям с конверсией туберкулиновой чувствительности необходимо исследовать полиморфизмы гена NRAMP1, аллельные специфичности DRB1 главного комплекса гистосовместимости и цитокиновый индекс с целью установления генетической предрасположенности к туберкулезу и определения риска прогрессирования латентной туберкулезной инфекции
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ГЕНЕТИЧЕСКОЙ ПРЕДРАСПОЛОЖЕННОСТИ К ТУБЕРКУЛЕЗУ ОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ | 2009 |
|
RU2398230C1 |
| СПОСОБ ДИАГНОСТИКИ ВТОРИЧНОЙ ИММУНОЛОГИЧЕСКОЙ НЕДОСТАТОЧНОСТИ ПРИ ТУБЕРКУЛЕЗЕ ЛЕГКИХ | 2012 |
|
RU2504784C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ АКТИВНОСТИ СПЕЦИФИЧЕСКОГО ВОСПАЛЕНИЯ ПРИ НАЛИЧИИ МИНИМАЛЬНЫХ ТУБЕРКУЛЕЗНЫХ ИЗМЕНЕНИЙ У ДЕТЕЙ И ПОДРОСТКОВ | 2019 |
|
RU2728943C1 |
| СПОСОБ ГЕНЕТИЧЕСКОГО ПРОГНОЗИРОВАНИЯ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ | 2004 |
|
RU2283492C2 |
| СПОСОБ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ЛЕГКИХ | 2012 |
|
RU2503005C1 |
| Способ прогнозирования риска развития COVID-19 у больных гемобластозами | 2022 |
|
RU2783422C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ СЕПСИСА ИЛИ ПНЕВМОНИИ У БОЛЬНЫХ ОСТРЫМ МИЕЛОИДНЫМ ЛЕЙКОЗОМ | 2024 |
|
RU2832525C1 |
| СПОСОБ ГЕНЕТИЧЕСКОГО ПРОГНОЗИРОВАНИЯ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ | 2009 |
|
RU2406447C2 |
| ЛЕЧЕНИЕ БОЛЕЗНИ АЛЬЦГЕЙМЕРА ЦИТОКИНАМИ | 2003 |
|
RU2519651C2 |
| СПОСОБ ДИАГНОСТИКИ ЗАБОЛЕВАНИЯ ПАРКИНСОНА У БОЛЬНЫХ С НАРУШЕНИЕМ ФУНКЦИИ ОБОНЯНИЯ | 2011 |
|
RU2478209C1 |
Изобретение относится к медицине, а именно к фтизиатрии. Предложен способ определения риска прогрессирования латентной туберкулезной инфекции у детей. При конверсии реакции на пробу Манту определяют полиморфизм гена NRAMP1, типируют аллели локуса DRB1 главного комплекса гистосовместимости, определяют концентрации ключевых цитокинов: интерферона-гамма (IFNγ), интерлейкина-4 (IL-4), интерлейкина-10 (IL-10), интерлейкина-18 (IL-18) и вычисляют цитокиновый индекс (IFNγ/IL-4 и IL-18/IL-10). При выявлении генотипа GG в интроне 4 гена NRAMP1, аллелей *04 и *16 гена HLA DRB1 и снижении цитокинового индекса (менее 2) определяют прогрессирование туберкулезной инфекции в организме. Способ позволяет с высокой степенью достоверности оценить перспективы развития болезни, что позволяет своевременно корректировать схему лечения и его сроки, улучшить медико-социальную реабилитацию детей. 3 табл.
Способ определения риска прогрессирования латентной туберкулезной инфекции у детей, включающий выполнение пробы Манту, отличающийся тем, что при конверсии реакции на пробу Манту определяют полиморфизм гена NRAMP1, типируют аллели локуса DRB1 главного комплекса гистосовместимости, определяют концентрации ключевых цитокинов: интерферона-гамма (IFNγ), интерлейкина-4 (IL-4), интерлейкина-10 (IL-10), интерлейкина-18 (IL-18) и вычисляют ЦИ - цитокиновый индекс (IFNγ/IL-4 и IL-18/IL-10) и при значении ЦИ менее 2, выявлении генотипа GG в интроне 4 гена NRAMP1 и аллелей *04 и *16 гена HLA DRB1, подтверждающих генетическую предрасположенность к туберкулезу, определяют прогрессирование туберкулезной инфекции в организме, а при значении ЦИ равного или более 2 определяют отсутствие риска прогрессирования латентной туберкулезной инфекции у детей.
| Приспособление для разматывания лент с семенами при укладке их в почву | 1922 |
|
SU56A1 |
| WO 2002097058 A2, 05.12.2002 | |||
| WO 9812353 (TEXAS A & M UNIV SYS at al.), 28.05.1998 | |||
| DUBANIEWICZ A AT AL | |||
| Tuberculosis (Edinb) | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Способ обработки целлюлозных материалов, с целью тонкого измельчения или переведения в коллоидальный раствор | 1923 |
|
SU2005A1 |
| Способ обработки целлюлозных материалов, с целью тонкого измельчения или переведения в коллоидальный раствор | 1923 |
|
SU2005A1 |
Авторы
Даты
2010-11-27—Публикация
2009-07-13—Подача