Изобретение относится к медицине, а именно к хирургии, и может быть использовано для осуществления доступа для операций на печени и желчных путях.
Наиболее близким к предлагаемому является доступ по типу «мерседес» (1), включающий рассечение кожи и мышц в области эпигастрия справа и слева до переднеподмышечной линии и последующее рассечение апоневроза и брюшины. Недостатком известного способа является травматичность, обусловленная тем, что для создания широкого доступа к печени пересекается как левая, так и правая прямые мышцы живота, что в последующем приводит к денервации пересеченных мышц. Также направление оси операционного действия усложняет доступ к задней поверхности правой доли печени и ее мобилизацию, что в последующем может привести к возникновению различного рода послеоперационных осложнений.
Новая техническая задача - снижение осложнений, связанных с недостаточной ревизией брюшной полости, необоснованной травмой оперируемого органа, послеоперационных кровотечений, а также послеоперационных грыж передней брюшной стенки и увеличения сроков заживления раны передней брюшной стенки, за счет создания условий для хорошей мобилизации и обзора печени.
Для решения поставленной задачи в способе доступа для операций на печени и желчных путях, включающем рассечение кожи и мышц в области эпигастрия справа до переднеподмышечной линии с последующим рассечением апоневроза и брюшины, рассечение кожи и мышц проводят следующим образом: кожный разрез проводят от окологрудинной линии слева на 5 см ниже реберной дуги и продолжают по дуге, направленной вверх и вправо через точку, расположенную на границе в верхней и средней трети линии живота между мечевидным отростком и пупком до правой окологрудинной линии, далее разрез направляют к хрящевой части Х ребра, образуя дугу, направленную вниз, и продолжают вдоль верхнего края Х ребра до передней подмышечной линии, после осуществления гемостаза подкожно-жировой клетчатки выделяют апоневроз, который тоже пересекают в том же направлении, далее обнажают правую прямую мышцу живота, приподнимают и рассекают в поперечном направлении ближе к сухожильной перемычке второго сегмента, производят гемостаз мышц, после чего позади прямой мышцы живота обнаруживают верхние надчревные артерию и вену, сосуды пережимают, рассекают между зажимами и лигируют, в латеральной части раны последовательно рассекают наружную косую мышцу живота, внутреннюю косую мышцу живота и поперечную мышцы живота, поперечную фасцию и брюшину, а в медиальной части раны пересекают белую линию живота, поперечную фасцию и брюшину до медиального края левой прямой мышцы живота, производят томию реберной дуги в области Х ребра и пересекают межреберные мышцы в IX межреберье до передней подмышечной линии, осуществляя доступ.
Показания для использования предлагаемого способа доступа
1. Резекция печени при очаговых поражениях (злокачественные и доброкачественные опухоли, альвеококкоз).
2. Дренирующие операции при эхинококкозе, кистах и абсцессах печени.
3. Реконструктивные операции, связанные с наложением биллиодигестивных анастомозов (стриктуры и опухоли холедоха, повреждения гепатохоледоха, желчнокаменная болезнь, осложненная холедохолитиазом).
4. Транспеченочное дренирование, стентирование протоков при механической желтухе различной этиологии.
Способ осуществляют следующим образом.
Кожный разрез проводится от окологрудинной линии слева (от середины расстояния между грудиной и среднеключичной линией) на 5 см ниже реберной дуги и продолжается по дуге, направленной вверх и вправо через точку, расположенную в верхней 1/3 средней линии живота между мечевидным отростком и пупком до правой окологрудинной линии.
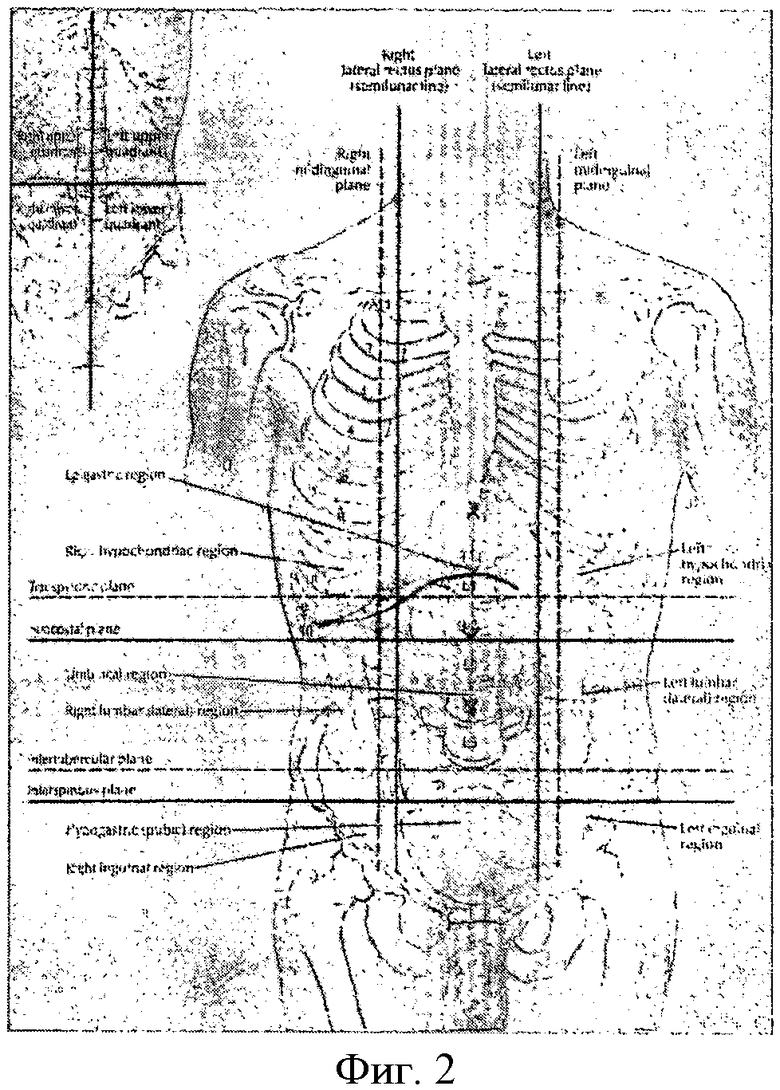
Далее разрез направляется к хрящевой части Х ребра, образуя дугу, направленную вниз и продолжается вдоль верхнего края Х ребра до передней подмышечной линии (передний край подмышечной ямки). Фиг.1, 2.
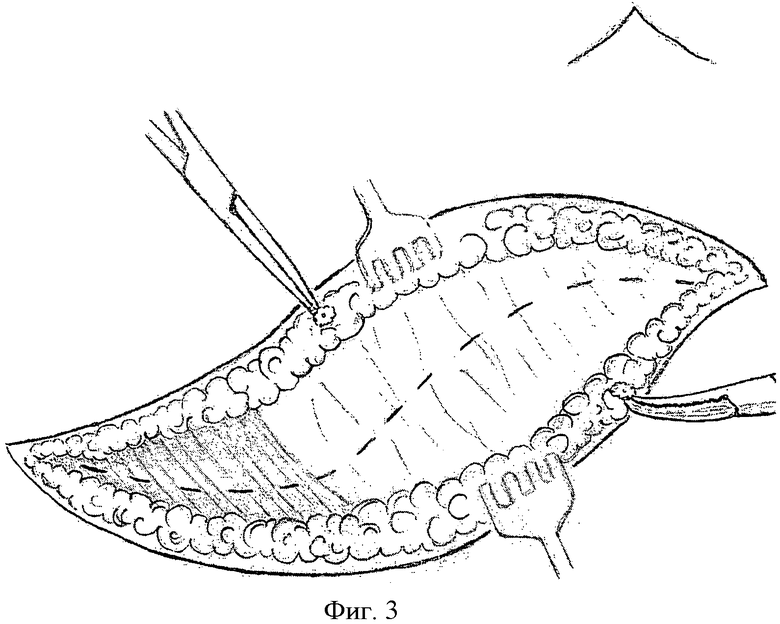
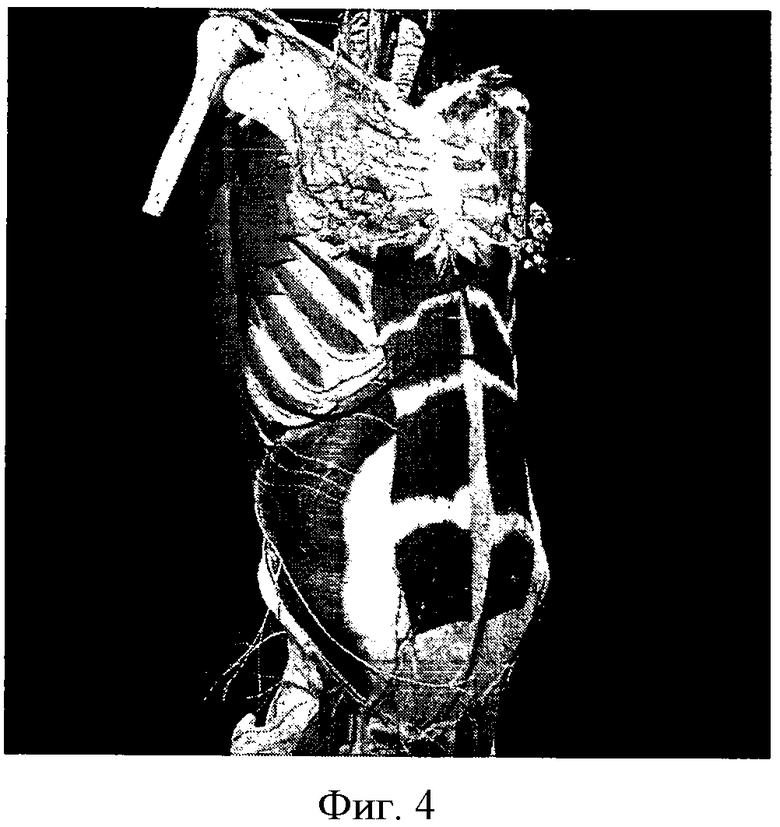
После коагуляции кровоточащих сосудов (Фиг.3) выделяют апоневроз, который тоже пересекают в том же направлении. Обнажают правую прямую мышцу живота, под которую подводят зажим, приподнимают и рассекают в поперечном направлении ближе к сухожильной перемычке второго сегмента, что позволяет сохранить иннервацию 1 и 2 сегмента и не нарушить иннервацию 3-го сегмента. (Фиг.4, 5). Производят гемостаз. Позади прямой мышцы живота обнаруживают верхние надчревные артерию и вену. Сосуды пережимают, рассекают между зажимами и лигируют.
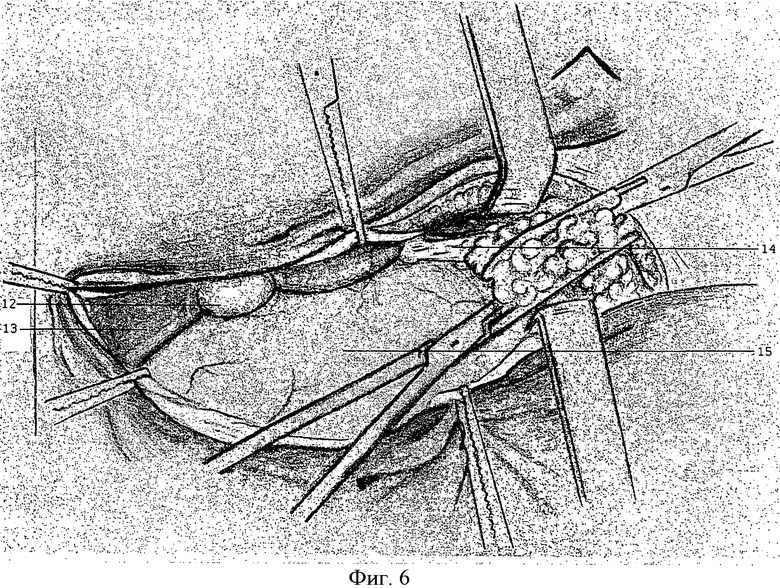
В латеральной части раны последовательно рассекают наружную косую мышцу живота, внутреннюю косую мышцу живота и поперечную мышцу живота, поперечную фасцию и брюшину. В медиальной части раны пересекают белую линию живота, поперечную фасцию и брюшину до медиального края левой прямой мышцы живота. Затем пересекают круглую связку печени (Фиг.6).
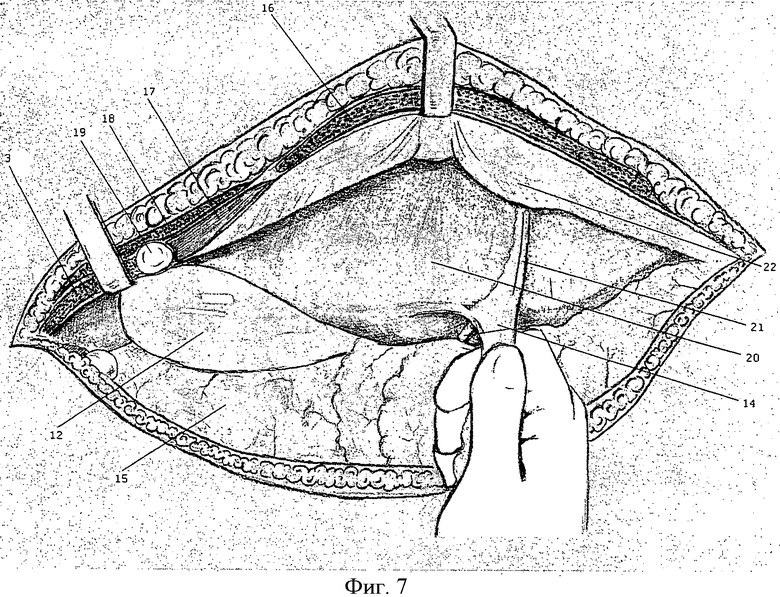
Далее, получившейся доступ увеличивают за счет томии хряща Х ребра и пересечения межреберных мышц в IX межреберье до передней подмышечной линии (Фиг.7). Произведенная таким образом мобилизация реберной дуги позволяет еще больше уменьшить глубину операционной раны и увеличить угол операционного действия, что и отличает предлагаемый доступ от всех предложенных ранее.
При этом нет необходимости использовать ранорасширители, так как они уменьшают угол операционного действия, а рану раскрывают с помощью брюшных зеркал, смещая ими мягкие ткани в нужном направлении.
Предложенный способ является оптимальным как для наиболее частого варианта расположения печени, так и для крайних форм ее топографии.
Закрытие поперечной операционной раны производят сшиванием межреберного промежутка, пересеченных мышц и апоневроза вместе с брюшиной. Накладывают отдельные узловатые или П-образные швы на мышцы, захватывая в шов передний и задний листки апоневроза. Накладывают дополнительные узловые швы на передний листок апоневроза прямых мышц. Зашивают разрезы боковых мышц живота. Зашивание подкожной клетчатки и кожи производят обычным способом.
Для анатомо-физиологического обоснования оперативного доступа по заявляемому способу в анатомическом эксперименте в 10 наблюдениях выполнены антропометрические измерения с изучением параметров доступа. Длина кожного разреза в среднем составила 26 см. Расстояние между правым и левым краями раны в среднем 23 см. Ширина раны в среднем 16 см.
Объективные критерии оценки доступа по А.Ю.Созон-Ярошевичу (2)
По заявляемому способу
1. Направление оси операционного действия позволяет подойти к диафрагмальной поверхности печени, висцеральной, а при рассечении треугольной и коронарной связок - к задней. Пересечения серповидной связки печени и потягивание за круглую связку значительно выводят диафрагмальную поверхность печени и приближают к ране коронарную связку печени.
2. Глубина раны
До гепатодуоденальной связки 4-8 см. В среднем 6,5 см.
До коронарной связки правой доли печени 8-14 см. В среднем 10,2 см.
До коронарной связки левой доли печени 7-12 см. В среднем 9 см.
3. Угол операционного действия
До гепатодуоденальной связки 80-115 град. В среднем 102 град.
До коронарной связки пр.доли печени 45-75 град. В среднем 65 град.
До коронарной связки лев. доли печени - 50-70 град. В среднем 67 град.
4. Угол наклонения оси операционного действия к плоскости раны
До гепатодуоденальной связки 90 град.
До коронарной связки правой доли печени от 50 до 75 град. В среднем 65 град.
До коронарной связки левой доли печени от 55 до 70 град. В среднем 60 град.
5. Зона доступности
До гепатодуоденальной связки - от 100 до 160 см кв. В среднем 140 см кв.
По способу-прототипу (доступ типа «мерседес»)
1. Направление оси операционного действия усложняет доступ к задней поверхности правой доли печени и ее мобилизацию.
2. Глубина раны
До гепатодуоденальной связки от 6 до 13 см. В среднем 10,5 см.
До коронарной связки правой доли печени от 10 до 17 см. В среднем 14,5 см.
До коронарной связки левой доли печени 6-10 см. В среднем 7,5 см.
3. Угол операционного действия
До гепатодуоденальной связки 65-90 град. В среднем 75 град.
До коронарной связки правой доли печени 40-60 град. В среднем 55 град.
До коронарной связки левой доли печени 55-80 град. В среднем 65 град.
4. Угол наклонения оси операционного действия к плоскости раны.
До гепатодуоденальной связки 80-90 град.
До коронарной связки правой доли печени 45-65 град. В среднем 58 град.
До коронарной связки левой доли печени 60-75 град. В среднем 70 град.
5. Зона доступности до гепатодуоденальной связки - от 60 до 100 см кв.
Таким образом, исследования показали, что по заявляемому способу объективные критерии оценки доступа предпочтительнее, нежели при доступе-прототипе. Более того, при способе-прототипе для создания широкого доступа к печени пересекается как левая, так и правая прямые мышцы живота, что сопровождается высокой травматичностью. Учитывая топографию печени, хирургом создается широкий доступ с сохранением левой прямой мышцы живота, продлевается разрез вправо по IX межреберью до передней подмышечной линии. IX межреберье выбрано не случайно, так как именно здесь расположен IX межреберный нерв. При пересечении хрящевой части Х ребра разрез направляется вверх ко второму сегменту прямой мышцы живота, а Х межреберный нерв направляется вниз к третьему сегменту. Учитывая эту анатомическую особенность и наличие в этой области перекрестной иннервации, наш доступ не приводит к денервации пересеченных мышц.
ПРИМЕР
История болезни №1407
Больная Типсина Наталья Игоревна. 26 лет, находилась в I хирургическом отделении МКЛПМУ «Городская больница №3» с 11.03.08 по 03.04.08 с диагнозом:
Основной: Гемангиома печени S6-7.
Сопутствующий: Хронический холецистит, ремиссия. Хронический описторхоз, ремиссия.
На момент поступления больная жалоб не предъявляла.
Из anamnesis morbi: В ноябре 2007 года при УЗИ найдено очаговое образование в 7 сегменте печени 7×4 см, по признакам гемангиома. Осмотрена проф. Мерзликиным Н.В., рек-но УЗИ контроль через полгода. В марте этого года при УЗИ контроле образование печени несколько увеличилось в размере 7×7 см. Госпитализирована в 1 х/о на оперативное лечение.
Anamnesis vitae: Страдает хроническим описторхозом. Дегельминтизацию не проводили. Хронические болезни, туберкулез, венерические заболевания отрицает.
Перенесла операции: в 1,2 года и в 12 лет - на левом тазобедренном суставе по поводу врожденной дисплазии сустава; аппендэктомия, кесарево сечение.
Аллергоанамнез - не отягощен.
Status praesens objectivus: Состояние удовлетворительное. Самочувствие не страдает. Положение активное. Сознание ясное. Телосложение нормостеническое.
Status localis: Язык влажный, чистый. Склеры обычного цвета. Живот не увеличен, участвует в акте дыхания активно, в подвздошной области справа и по средней поверхности ниже пупка послеоперационные рубцы, без особенностей. При пальпации живот мягкий, безболезненный. Печень не выступает из-под края реберной дуги, нижний край ее острый, гладкий, мягкий, безболезненный. Размеры по Курлову 10×8×7 см. Опухолевидные образования в брюшной полости не определяются.
При поступлении общий и биохимический анализы крови, ОАМ находились в пределах нормы, по другим органам и системам без значимых отклонений.
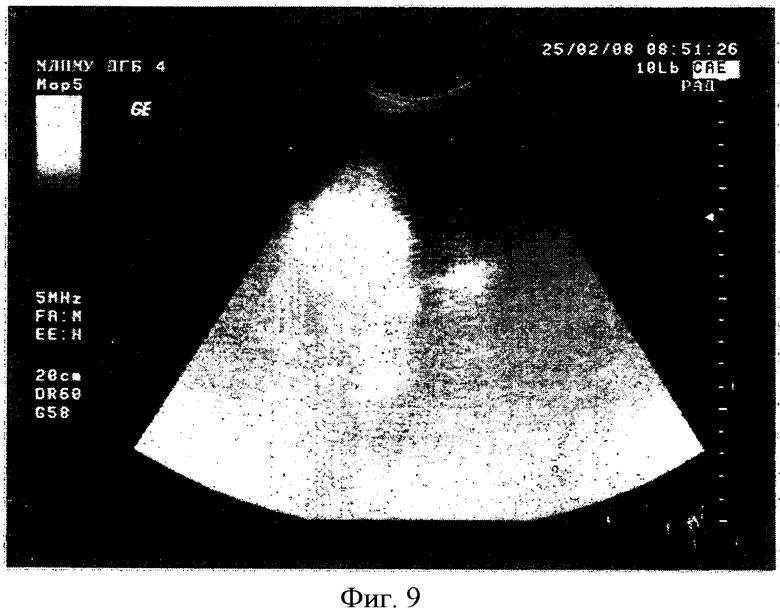
УЗИ (04.03.08) Печень не увеличена. Поверхность ровная, нижний край острый, структура однородная средней эхогенности. В S 7 с выходом на задне-боковую поверхность определяется слабоэхогенное очаговое образование 68×54×67 мм с неровными достаточно четкими контурами, неоднородное по структуре, с участками разрежения внутри (по признакам кавернозная гемангиома) Сосудистый рисунок не изменен. Воротная вена 10 мм. Желчные протоки не расширены. Местами незначительный перидуктальный фиброз.
Желчный пузырь крупный 90×30 мм. Форма обычная. Стенки тонкие уплотнены. В полости осадочные структуры в виде хлопьев, конкрементов нет.
Заключение: Очаговое образование печени (гемангиома). Признаки хронического холангиохолецистита. (Фиг.8, 9)
Кал на я/г: яйца описторхисов.
Лечение: После обследования и подготовки в плановом порядке под общей анастезией 18.03.08 выполнена операция - Резекция 6-7 сегмента печени, криодеструкция. При этом брюшная полость вскрыта с помощью предлагаемого способа (согласно формуле изобретения). При ревизии в S 7, частично в S 6 гемангиома до 10 см. Мобилизация печени. Резекция 6-7 сегментов по методу клиники. Криодеструкция и б/к коагуляция по линии резекции. Гепатизация. Оментогепатопексия. Контроль на гемостаз и инородные тела. Брюшная полость ушита наглухо с 2-мя дренажными трубками. (Ас. Повязка). В послеоперационном периоде 18.03.08 перелито с гемостатической целью 1 Ед эритроцитарной массы (0I, резус+) и 2 Ед свежезамороженной плазмы, также проводилась печеночная терапия, антибиотикотерапия (Цефасин 1,0 3 р/сутки в/в), гепатопротекторы, гормонотерапия (преднизолон 180 мг в сутки со снижением дозы), инфузионная терапия, спазмолитики, обезболивающие препараты, перевязки. Дренажи из брюшной полости удалены на 6-е и 13-е сутки после УЗИ. П/о рана зажила первичным натяжением, швы сняты на 10-е сутки. 03.04.08 (на 15-е сутки) в удовлетворительном состоянии выписана, с рекомендациями: Диета. Наблюдение хирурга поликлиники. Продолжать прием гепатопротекторов (эссенциале по 1 капсуле 2 раза в сутки в течение месяца). Печеночные сборы. Ограничение физических нагрузок 4 мес. Контроль УЗИ через 3 мес.
OAK (02.04.08) Эр. 4,1×10, Нв 130 г/л, Л 8.7×109/л, Тр 230×109/л, Э 0%, Нейтрофилы: п/я 0%, с/я 75%, Лим 21%, мон 4%, СОЭ 37 мм/ч.
БАК (20.03.10) Тимоловая проба 1,3 ед. SH, глюкоза 6,0 ммоль/л, Общ. белок 58 г/л, АЛТ 505 Е/л, ACT 334 Е/л, Билирубин 5,8-2,5 ммоль/л, мочевина 6,0 ммоль/л, креатинин 0,062 ммоль/л, ПТИ 105% фибриноген 3,25 г/л.
БАК (24.03.10) Общ. белок 64,5 г/л, АЛТ 222,6 Е/л, ACT 37,0 Е/л.
УЗИ (31.03.08) Печень не увеличена. В S 8 правой доли к месту резекции сохраняются участки инфильтрации ткани с умеренно выраженной пневмобилией. Надпеченочно по месту резекции сохраняется незначительное скопление жидкости 33×7 мм. Сосудистый рисунок не изменен. Желчные протоки не расширены. Выраженный перипортальный и перидуктальный фиброз.
Желчный пузырь 78×20 мм. Стенки тонкие, уплотнены, конкрементов нет. Подпеченочно и в отлогих местах брюшной полости жидкости нет.
Заключение: Состояние после операции, динамика +.
Гистология: кавернозная гемангиома с участками тромбоза. В прилежащей ткани печени - атрофия, очаговые лимфоидные инфильтраты.
Способ апробирован в клинической практике.
По данной методике прооперировано 39 пациентов в возрасте от 21 до 69 лет. Средний возраст составил 46 лет. С диагнозами: альвеококкоз - 10; эхинококкоз - 10; гемангиома - 9; рак печени - 6; кисты - 4.
Клинические наблюдения в ходе операции, течение раневого процесса и благоприятные отдаленные результаты позволяют рекомендовать в практику предлагаемый доступ при хирургических вмешательствах на печени и внепеченочных желчных путях.
Источники информации
1. Аглуллин М.И., Аглуллин Т.И. Верхне-срединная лапаротомия - адекватный доступ при операциях на печени. Анналы хирургической гепатологии, 2008, том 13, N3, С.37 (прототип).
2. Созон-Ярошевич А.Ю. Анатомо-клинические обоснования хирургических доступов к внутренним органам. - М.: Медгиз, 1954. - 180 с.
Примечание:
Фиг.1 Схема доступа Мерзликина-Парамоновой.
Фиг.2 Схема доступа Мерзликина-Парамоновой.
Фиг.3 Предполагаемая линия разреза по апоневрозу наружной косой мышцы живота.
Фиг.4 Линия рассечения прямой мышцы живота и ребра.
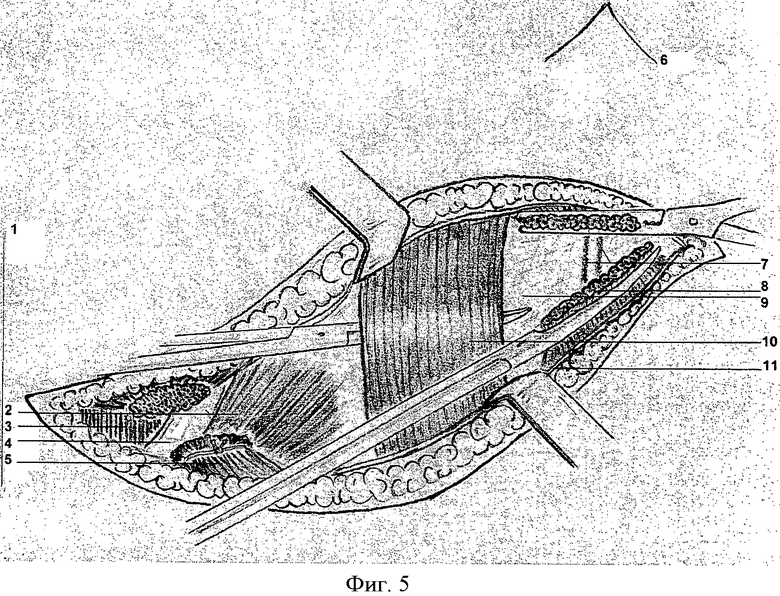
Фиг.5 Наружная косая мышца и аппоневроз рассечены. Порционно выделена правая прямая мышца живота (медиальная ее часть пересечена, под латеральную часть мышцы проведен зажим).
1. Условное обозначение правого края тела.
2. Внутренняя косая мышца живота.
3. Межреберные мышцы.
4. Хрящевая часть Х ребра.
5. Пересеченная наружная косая мышца живота.
6. Условное обозначение эпигастрального угла.
7. Верхние эпигастральные артерия и вена
8. Пересеченная порция правой прямой мышцы живота.
9. Поперечная фасция.
10. Непересеченная порция правой прямой мышцы живота.
11. Аппоневроз наружной косой мышцы живота.
Фиг.6 Вскрыта брюшная полость. Брюшина взята на зажимы. На круглую связку печени наложены зажимы.
12. Желчный пузырь.
13. Правая доля печени.
14. Круглая связка печени.
15. Сальник.
Фиг.7 Общий вид из доступа, после мобилизации печени и подтягивании ее за круглую связку. Вид спереди и снизу.
16. Правая прямая мышца живота.
17. Внутренняя косая мышца живота и поперечная, разведенные по ходу волокон.
18. Наружная косая мышца живота.
19. Пересеченное ребро.
3. Межреберные мышцы.
12. Желчный пузырь.
15. Сальник.
14. Круглая связка печени.
20. Правая и левая доли печени.
21. Серповидная связка печени.
22. Брюшина.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ДОСТУПА К ЖЕЛЧНОМУ ПУЗЫРЮ И ОБЩЕМУ ЖЕЛЧНОМУ ПРОТОКУ | 2005 |
|
RU2309682C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ОСТРОГО ВОСПАЛЕНИЯ ЖЕЛЧНОГО ПУЗЫРЯ | 2003 |
|
RU2246907C2 |
| СПОСОБ ХОЛЕЦИСТЭКТОМИИ ИЗ МИНИ-ДОСТУПА | 2008 |
|
RU2408294C2 |
| СПОСОБ ВЫПОЛНЕНИЯ МИНИДОСТУПА ПРИ ОПЕРАЦИЯХ НА ЖЕЛЧЕВЫВОДЯЩИХ ПУТЯХ | 2000 |
|
RU2188584C2 |
| СПОСОБ МИНИДОСТУПА К ЖЕЛЧНОМУ ПУЗЫРЮ И ВНЕПЕЧЕНОЧНЫМ ЖЕЛЧНЫМ ПРОТОКАМ | 2013 |
|
RU2513800C1 |
| ХИРУРГИЧЕСКИЙ СПОСОБ ДОСТУПА К ПОЧКЕ У СОБАК И КОШЕК | 2014 |
|
RU2551345C1 |
| Способ оперативного доступа к печени и к внепеченочным желчным протокам | 1980 |
|
SU931177A1 |
| СПОСОБ ВЫПОЛНЕНИЯ МИНИ-ДОСТУПА ПРИ ХОЛЕЦИСТЭКТОМИИ | 2006 |
|
RU2305501C1 |
| ЗАДНЕ-ЗАДНЕНАРУЖНЫЙ ВНЕБРЮШИННО-ВНЕПЛЕВРАЛЬНЫЙ ДОСТУП К ТЕЛАМ ГРУДОПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2015 |
|
RU2628030C2 |
| СПОСОБ КОМБИНИРОВАННОГО ПЕРЕДНЕ-ЗАДНЕГО СПОНДИЛОДЕЗА | 2015 |
|
RU2628044C2 |


Изобретение относится к хирургии и может быть применимо для доступа для операций на печени и желчных путях. Проводят кожный разрез от окологрудинной линии слева на 5 см ниже реберной дуги и продолжают по дуге, направленной вверх и вправо через точку, расположенную на границе в верхней и средней трети линии живота между мечевидным отростком и пупком до правой окологрудинной линии, далее разрез направляют к хрящевой части Х ребра, образуя дугу, направленную вниз, и продолжают вдоль верхнего края Х ребра до передней подмышечной линии. Выделяют апоневроз, который тоже пересекают в том же направлении. Обнажают правую прямую мышцу живота, приподнимают и рассекают в поперечном направлении ближе к сухожильной перемычке второго сегмента. В латеральной части раны последовательно рассекают наружную косую мышцу живота, внутреннюю косую мышцу живота и поперечную мышцу живота, поперечную фасцию и брюшину. В медиальной части раны пересекают белую линию живота, поперечную фасцию и брюшину до медиального края левой прямой мышцы живота. Производят томию реберной дуги в области Х ребра. Пересекают межреберные мышцы в IX межреберье до передней подмышечной линии, осуществляя доступ. Способ позволяет уменьшить травматичность, сократить срок заживления раны. 9 ил.
Способ доступа для операций на печени и желчных путях, включающий рассечение кожи и мышц в области эпигастрия справа до переднеподмышечной линии с последующим рассечением апоневроза и брюшины, рассечение кожи и мышц, отличающийся тем, что проводят следующим образом: кожный разрез проводят от окологрудинной линии слева на 5 см ниже реберной дуги и продолжают по дуге направленной вверх и вправо через точку, расположенную на границе в верхней и средней трети линии живота между мечевидным отростком и пупком до правой окологрудинной линии, далее разрез направляют к хрящевой части Х ребра, образуя дугу, направленную вниз, и продолжают вдоль верхнего края Х ребра до передней подмышечной линии, после осуществления гемостаза подкожно-жировой клетчатки выделяют апоневроз, который тоже пересекают в том же направлении, далее обнажают правую прямую мышцу живота, приподнимают и рассекают в поперечном направлении ближе к сухожильной перемычке второго сегмента, производят гемостаз мышц, после чего позади прямой мышцы живота обнаруживают верхние надчревные артерию и вену, сосуды пережимают, рассекают между зажимами и лигируют, в латеральной части раны последовательно рассекают наружную косую мышцу живота, внутреннюю косую мышцу живота и поперечную мышцу живота, поперечную фасцию и брюшину, а в медиальной части раны пересекают белую линию живота, поперечную фасцию и брюшину до медиального края левой прямой мышцы живота, производят томию реберной дуги в области Х ребра и пересекают межреберные мышцы в IX межреберье до передней подмышечной линии, осуществляя доступ.
| HEISTERKAMP J | |||
| A J-Shaped Subcostal Incision Reduces the Incidence of Abdominal Wall Complications in Liver Transplantation | |||
| Liver Transplantation | |||
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
| Способ оперативного доступа к печени и к внепеченочным желчным протокам | 1980 |
|
SU931177A1 |
| ЛИТТМАНН И | |||
| Брюшная хирургия | |||
| Будапешт, издательство Академии наук Венгрии, 1970, с.394 | |||
| ЗОЛЛИНГЕР Р | |||
| и др | |||
| Атлас хирургических операций | |||
| - М.: издательство Международный медицинский клуб, 1996, с.176-177. | |||
Авторы
Даты
2011-11-20—Публикация
2010-05-31—Подача