Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть применимо для пластики передней брюшной стенки при лечении вентральных грыж с анатомическим дефицитом тканей передней брюшной стенки: послеоперационных вентральных грыж больших и гигантских размеров, ущемленных и невправимых грыжах.
Метод герниопластики заключается в восстановлении задней стенки влагалища прямых мышц живота путем протезирования лиофилизированной твердой мозговой оболочки. Затем в ретромышечное пространство укладывается синтетический имплант, фиксируется непрерывным проленовым швом к задней стенке объединенного влагалища прямых мышц живота. Края передних листков влагалищ прямых мышц живота адаптируются по средней линии непрерывным атравматическим швом. Результат использования данного метода предотвращает повышение внутрибрюшного давления за счет «ненатяжного» эффекта, надежно защищает органы брюшной полости в условиях анатомического дефицита тканей, позволяя отграничить соприкосновение органов брюшной полости с синтетическим имплантом, таким образом уменьшить адгезивный процесс в брюшной полости и предотвратить формирование наружных кишечных свищей. В условиях инфицирования, что особо актуально при ущемленных грыжах, не происходит хронического инфицирования синтетического импланта с последующей необходимостью в его удалении.
Применение принципа «ненатяжной» герниопластики и использование синтетических материалов в настоящее время сделало переворот в герниологии, позволив снизить количество рецидивов при послеоперационных вентральных грыжах до 5% [8].
Существует несколько способов расположения синтетического импланта. Одним из способов является расположение имплантата на поверхности апоневроза в подкожной жировой клетчатке (техника "on lay"). Однако по мнению ряда авторов [1, 11] данная техника приводит к нагноению, образованию свищей, миграции протеза с рецидивом грыжи. Внутрибрюшное расположение синтетического импланта не является идеальным, поскольку предполагает его контакт с петлями кишечника, несет в себе опасность формирования кишечных спаек и свищей [4].
Необходимость разработки новых методик хирургического лечения грыж больших и гигантских размеров обусловлена неудовлетворительными результатами лечения, причинами которых являются дегенеративные процессы тканей в зоне пластики; атрофия мышц, вследствие жирового и соединительно-тканного перерождения; натяжение тканей при герниопластике, что усугубляет нарушение микроциркуляции и усиливает дистрофические процессы.
Кроме того, важной проблемой оперативного лечения послеоперационных грыж живота является летальность. Основная ее причина - непрогнозируемое предельное увеличение объема брюшной полости после погружения в нее грыжевого содержимого. Возникающая при этом острая дыхательная и сердечно-сосудистая недостаточность, как правило, приводит к неблагоприятному исходу. Это положение следует учитывать и при оценке отдаленных результатов - рецидива заболевания [2, 4].
Наиболее эффективными в лечении данной группы больных являются способы, основанные на использовании для пластики дополнительных материалов. В настоящее время для этой цели применяются аутокожа, твердая мозговая оболочка [5, 9]. Важной особенностью твердой оболочки является очень низкая иммунобиологическая активность, устойчивость к инфекции [6, 7, 12]. Тоскиным К.Д. и Жебровским В.В. (1979) разработан оригинальный способ применения в качестве аллотрансплантата твердой мозговой оболочки, которая крепится во внутрибрюшном положении и фиксируется к передней брюшной стенке. Однако по статистике частота рецидива грыж при использовании одного биологического импланта достигает 50% [10].
Наиболее близким аналогом предлагаемого способа является способ герниопластики с использованием синтетического импланта [3], включающий вскрытие грыжевого мешка и разделение спаек. Избыток грыжевого мешка иссекают и ушивают непрерывным швом. После вскрытия влагалища прямых мышц живота у их медиального края задние листки влагалища отделяют от мышцы до ее латерального края. После этого мобилизованные листки влагалища сшивают непрерывным швом. На задние листки накладывают сетку и подшивают ее к задним листкам влагалищ прямых мышц живота. Затем сшивают апоневрозы передних листков влагалищ прямых мышц живота. Сетчатый имплантат применяется для дополнительного укрепления заднего листка влагалища.
Недостатком данного метода является то, что при анатомическом дефиците тканей передней брюшной стенке хирургу не избежать «натяжного» эффекта пластики, что ведет за собой резкое повышение внутрибрюшного давления и соответственно тяжелые послеоперационные осложнения. Соприкосновение сетчатого импланта с брюшной полостью вызывает спаечный процесс, приводит к длительной экссудации в ране, формированию сером, а в последствии к формированию наружных кишечных свищей. В условиях инфицирования раны происходит хроническое инфицирование синтетического имплантата, что требует его последующего удаления.
Техническим результатом, достигаемым при осуществлении предлагаемого способа, является повышение эффективности герниопластики, за счет комбинированного замещения анатомического дефекта тканей передней брюшной стенки, что позволяет:
- предотвратить «натяжение» тканей, вследствие чего исключается риск развития внутрибрюшной гипертензии (за счет сохранения задней стенки апоневроза прямых мышц живота и заданного диастаза). Кроме того, предотвращение повышения внутрибрюшного давления позволяет снизить число грубых воспалительно-деструктивных изменений в имплантатах и тканях брюшной полости в ранние сроки после операции (образование инфильтрата, нагноения, сером);
- предотвратить развитие адгезивного процесса и формирования наружных кишечных свищей за счет применения в качестве дополнительного протеза лиофилизированной твердой мозговой оболочки, которая позволяет отграничить соприкосновение синтетического импланта с органами брюшной полости.
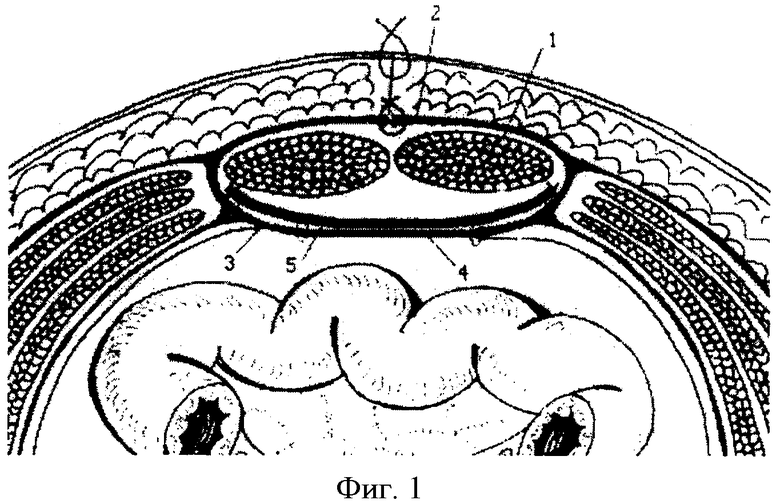
Способ осуществляется следующим образом (фиг.1-3, на фиг.1: 1 - прямая мышца живота; 2 - передняя стенка влагалища прямых мышц живота; 3 - задняя стенка влагалища прямых мышц живота; 4 - протезированная «край в край» лиофилизированная твердая мозговая оболочка; 5 - синтетический имплант).
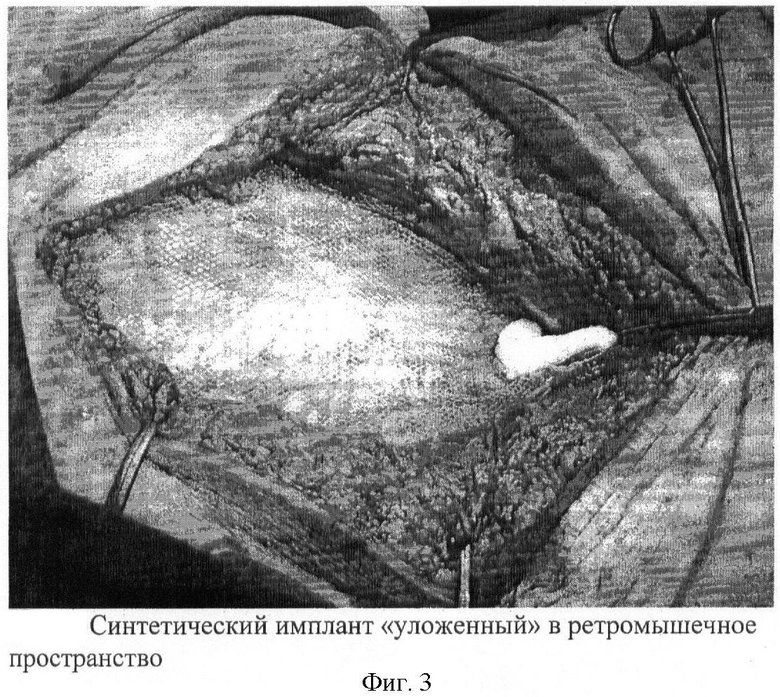
После иссечения грыжевого мешка влагалища прямых мышц живота вскрываются с обеих сторон по медиальному краю заднего листка как можно ближе к зоне смыкания его с передним листком. После надсечения заднего листка в пространство между нижней поверхностью прямой мышцы и задним листком ее апоневроза вводится желобоватый зонд и мышца тупо отсепаровывается. Затем рассекается листок апоневроза вверх и вниз: вверх - до уровня мечевидного отростка, вниз ниже пупка до визуализации поперечной фасции. Поперечная фасция отсепаровывается дополнительно вниз еще на 3-5 см. Задние листки апоневроза вместе с брюшиной мобилизуются от нижней поверхности мышцы до linea semilunaris (Spigeli) с обеих сторон, после чего они становятся мобильными. Затем между задними листками апоневроза влагалища прямых мышц живота протезируется край в край лиофилизированная твердая мозговая оболочка непрерывным обвивным атравматическим полипропиленовым швом №1. По всему периметру мобилизованного ретромышечного пространства с нахлестом на протезируемую твердую мозговую оболочку не менее 5 см как по длине, так и по ширине укладывается синтетический имплант, «без натяжения» и сморщивания непрерывным обметочным швом фиксируется к заднему апоневрозу по периферии. Далее, «освежая» (удаление лигатурных гранулем, абсцессов, старых рубцов) края передних листков влагалищ прямых мышц живота, адаптируется по средней линии непрерывным атравматическим швом полипропиленовой нитью край в край.
Пример. Больной Ч., 60 лет. Поступил в НИИ СП им. Н.В.Склифосовского с жалобами на вздутие живота, периодические схваткообразные боли в животе, задержку стула. Данные жалобы периодически возникают около месяца. Год назад больной был оперирован по поводу перфорации ободочной кишки, разлитого перитонита.
Состояние при поступлении средней степени тяжести. Живот равномерно умеренно вздут, при пальпации мягкий, незначительно болезненный в нижних отделах. Перитонеальных симптомов нет. Перистальтика выслушивается, ослаблена. Стула по стоме не было 5 дней.
Локальный статус: на передней брюшной стенке по срединной линии имеется послеоперационный рубец длиной 20 см (после перенесенной лапаротомии). В области послеоперационного рубца в положении стоя определяется грыжевое выпячивание округлой формы 17×17×5 см мягкоэластичной консистенции, безболезненное при пальпации. Симптом кашлевого толчка положительный. В положении лежа грыжевое выпячивание самостоятельно вправляется в брюшную полость, грыжевые ворота 12 см в диаметре.
При КТ брюшной полости: с уровня L3 позвонка до уровня S1 позвонка определяется расхождение прямых мышц живота. Объем брюшной полости - 3658 см3. Объем грыжевого мешка - 42 см3.
Соотношение объема грыжевого мешка к сумме объемов брюшной полости и грыжевого мешка 11%. Площадь грыжевых ворот на одном срезе - 2 см.
Больному произведена операция: срединная лапаротомия. Ликвидация сигмостомы. Восстановление непрерывности ободочной кишки. Дренирование брюшной полости. Реконструкция брюшной стенки (выполнялась по предлагаемой методике) сеткой «Ультрапро» и твердой мозговой оболочкой. Дренирование надсеточного пространства по Редону.
Послеоперационный период гладкий. При контрольном УЗИ: петли тонкой кишки не расширены, стенки не утолщены, содержимое средней эхогенности. Перистальтика прослеживается во всех отделах. Свободной жидкости в брюшной полости, мягких тканях не выявлено.
Дренажи удалены на 6-е сутки. Швы сняты на 12-е сутки. Рана зажила первичным натяжением. При осмотре через 1 год - рецидива грыжи нет.
Предлагаемым способом выполнена герниопластика у 14 пациентов. Послеоперационный период протекал без осложнений, при инструментальных методах диагностики - воспалительных изменений мягких тканей передней брюшной стенки и жидкостных скоплений в области имплантов не выявлено, контрольный осмотр через 1 год - рецидива грыжи нет.
Литература
1. Андреев В.Г., Сватковский М.В. Клинический случай из практики применения синтетических материалов для герниопластики. Герниология, 2002; 1: 41-43.
2. Егиев В.Н. Ненатяжная герниопластика. М.: Медпрактика, 2002; 148.
3. Егиев В.Н., Лядов К.В., Воскресенский П.К. «Атлас оперативной хирургии грыж», Медпрактика-М, М., 2003 г., с.183.
4. Ермолов А.С., Благовестнов Д.А., Алексеев А.К., Ильичев В.А., Горчаков В.К., Андреев В.Г. «Новые технологии в хирургическом лечении срединных вентральных грыж». Трудный пациент, №10-11-2005.
5. Жебровский В.В. Хирургия грыж живота и эвентраций / В.В.Жебровский, Мохаммед Том Эльбашир. Симферополь: Бизнес-пнформ, 2002. 440 с.
6. Зяблов В.И., Тоскин К.Д. Применение твердой мозговой оболочки для пластики послеоперационных грыж. Хирургия, 1975; 7: 109-110.
7. Месхия А.А. Изучение иммунологической реакции организма реципиента при гомотрансплантации твердой мозговой оболочки, консервированной холодом. Вопр. нейрохир. 1971; 5: 58-60.
8. Тимошин А.Д., Юрасов А.В., Шестаков А.Л. Концепция хирургического лечения послеоперационных грыж передней брюшной стенки // Герниология. - 2004. - №1. - С.5-10.
9. Тоскин К.Д., Жебровский Н.П. Пластическая хирургия сложных дефектов брюшной стенки. Киев, 1982; 190.
10. Diaz JJ Jr, Gray BW, Dobson JM, Grogan EL «Repair of giant abdominal hernias: does the type of prosthesis matter?» Am Surg. 2004 May; 70(5): 396-401; discussion 401-2.
11. Klinge U., Klosterhalfen В., Conze J. et al. Modified mesh for hernia repair that is adapted to the physiology of the abdominal wall. Eur J Surg 1998; 164: 12: 951-960.
12. Michael S., Mason M.D., John Raaf M.D. «Use of Homologous Dura Mater in the Repair of Hernias». AMA Arch Surg. 1961; 82(6): 856-862.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПОСЛЕ ПРЕДШЕСТВУЮЩЕЙ ГЕРНИОПЛАСТИКИ С ИСПОЛЬЗОВАНИЕМ СИНТЕТИЧЕСКОГО ЭНДОПРОТЕЗА | 2013 |
|
RU2540532C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ СРЕДИННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ (ВАРИАНТЫ) | 2004 |
|
RU2275172C2 |
| СПОСОБ ФИКСАЦИИ КОМБИНИРОВАННОГО ГЕРНИОПРОТЕЗА | 2015 |
|
RU2591646C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РЕЦИДИВА ПОСЛЕОПЕРАЦИОННОЙ ВЕНТРАЛЬНОЙ ГРЫЖИ (ВАРИАНТЫ) | 2015 |
|
RU2590863C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2013 |
|
RU2546927C2 |
| Способ профилактики внутрибрюшной гипертензии при срединной вентральной герниопластике | 2016 |
|
RU2629803C1 |
| Способ хирургического лечения парастомальных грыж | 2022 |
|
RU2796319C1 |
| СПОСОБ АУТОПЛАСТИКИ БРЮШНОЙ СТЕНКИ ПРИ БОЛЬШИХ ЭПИГАСТРАЛЬНЫХ ГРЫЖАХ ПОСЛЕ ЛАПАРОТОМИЙ ПРИ ПАНКРЕОНЕКРОЗЕ | 2015 |
|
RU2587646C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2013 |
|
RU2546507C2 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |

Изобретение относится к медицине, а именно к абдоминальной хирургии вентральных грыж. Техническим результатом является повышение эффективности герниопластики, за счет комбинированного замещения анатомического дефекта тканей передней брюшной стенки. Иссекают грыжевой мешок, вскрывают влагалища прямых мышц живота с обеих сторон по медиальному краю заднего листка. Прямую мышцу тупо отсепарирывают. Рассекают листок апоневроза вверх и вниз: вверх - до уровня мечевидного отростка, вниз ниже пупка до визуализации поперечной фасции, дополнительно отсепарирывают поперечную фасцию вниз еще на 3-5 см. Задние листки апоневроза вместе с брюшиной мобилизуют от нижней поверхности мышцы до linea semillunaris (Spigeli) с обеих сторон. Затем между задними листками апоневроза влагалища прямых мышц живота протезируют край в край лиофилизированную твердую мозговую оболочку непрерывным обвивным атравматическим полипропиленовым швом. По всему периметру мобилизованного ретромышечного пространства с нахлестом на протезируемую твердую мозговую оболочку не менее 5 см как по длине, так и по ширине, укладывают синтетический имплант без натяжения и сморщивания. Непрерывным обметочным швом фиксируют имплантат к заднему листку апоневроза по периферии. Края передних листков влагалищ прямых мышц живота адаптируют по средней лини непрерывным атравматическим швом полипропиленовой нитью край в край. 3 ил.
Способ комбинированной герниопластики при вентральных грыжах с анатомическим дефицитом тканей передней брюшной стенки, отличающийся тем, что иссекают грыжевой мешок, вскрывают влагалища прямых мышц живота с обеих сторон по медиальному краю заднего листка, прямую мышцу тупо отсепарирывают, рассекают листок апоневроза вверх и вниз: вверх - до уровня мечевидного отростка, вниз - ниже пупка до визуализации поперечной фасции, дополнительно отсепаровывают поперечную фасцию вниз еще на 3-5 см, задние листки апоневроза вместе с брюшиной мобилизуют от нижней поверхности мышцы до linea semilunaris (Spigeli) с обеих сторон, затем между задними листками апоневроза влагалища прямых мышц живота протезируют край в край лиофилизированную твердую мозговую оболочку непрерывным обвивным атравматическим полипропиленовым швом, по всему периметру мобилизованного ретромышечного пространства с нахлестом на протезируемую твердую мозговую оболочку не менее 5 см как по длине, так и по ширине, укладывают синтетический имплант без натяжения и сморщивания, непрерывным обметочным швом фиксируют имплантат к заднему листку апоневроза по периферии, далее края передних листков влагалищ прямых мышц живота адаптируют до средней линии непрерывным атравматическим швом полипропиленовой нитью край в край.
| ЕГИЕВ В.Н | |||
| и др | |||
| Атлас оперативной хирургии грыж | |||
| Медпрактика | |||
| - М., 2003, 183 | |||
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ СРЕДИННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ (ВАРИАНТЫ) | 2004 |
|
RU2275172C2 |
| СПОСОБ ПРОВЕДЕНИЯ ГРЫЖЕСЕЧЕНИЯ ПРИ СЛОЖНЫХ ПАХОВЫХ ГРЫЖАХ | 2006 |
|
RU2365340C2 |
| ЖЕБРОВСКИЙ В.В | |||
| Хирургия грыж живота, МИА | |||
| - М., 2005, с.341, 350, рис.14.44 | |||
| Baroncello JB, Czeczko HG, Alafaia 0, Ribas-Filno JM, Nassif PA, Diets AU | |||
| The repaur of abdominal defects in rabbits with Parietex and | |||
Авторы
Даты
2011-11-27—Публикация
2010-06-16—Подача