Изобретение относится к медицине, а именно - к абдоминальной хирургии, в частности - к хирургической гепатологии.
Целью изобретения является снижение травматичности операции и объема интраоперационной кровопотери, повышение радикальности за счет более анатомического удаления пораженных сегментов печени.
Резекция печени остается единственной операцией, которая может обеспечить радикальное лечение как при первичных, так и при метастатических опухолях печени [Redaelli С.A., Wagner N., Krähenbühl L., et al. Liver Surgery in the Era of Tissue-preserving Resections: Early and Late Outcome in Patients with Primary and Secondary Hepatic Tumors // World J. Surg. 2002. V.26. P.1126-1132. Jiao L., Williamson R., Habib N. Radiofrequency comes of age in liver surgery: ablative technique and adjunct to resection // HPB. 2003. V.5. №1. P.3-5.].
Известен способ экстракапсулярного выделения сосудисто-секреторных ножек печени, впервые описанный в нашей стране B.C.Шапкиным в 1967 г. [Шапкин B.C. Резекция печени (хирургическая анатомия и техника операций). М.: Медицина. 1967. С.159-162]. Основной идеей доступа к сосудисто-секреторным ножкам является отказ от раздельной диссекции сосудисто-секреторных элементов, входящих в состав долевых и секторальных ножек печени, за счет выделения этих ножек без вскрытия покрывающей их глиссеновой капсулы. Основным преимуществом данной методики является лучшая доступность секторальных ножек по сравнению с изолированной диссекцией секторальных ветвей воротной вены и печеночной артерии.
Известен метод выделения сосудисто-секреторных элементов печени ad massam, разработанный в 1986 г. Э.И.Гальпериным и соавт. [Гальперин Э.И., Мочалов A.M. Пальцевое чреспеченочное выделение сосудисто-секреторных ножек долей и сегментов при анатомических резекциях печени // Хирургия. 1986. №7]. Однако, несмотря на очевидные преимущества перед другими видами доступов к афферентным сосудам печени, указанные способы не лишены недостатков, поскольку предполагают рассечение печени и даже дигитоклазию с целью достижения глиссоновых ножек.
Несмотря на дальнейшее развитие этих методик и отказ в большинстве случаев от дигитоклазии, в настоящее время рассечение печени считается неизбежным у больных с закрытыми воротами и промежуточным типом ворот печени. Техника достижения глиссоновых ножек, предполагающая разрезы паренхимы печени, описывается в современных руководствах под редакцией ведущих хирургов-гепатологов. Основными недостатками разрезов паренхимы печени и, тем более, ее пальцевого разрушения, является кровотечение, возникающее из травмируемых мелких притоков печеночных вен, а также высокий риск повреждения более крупных притоков средней печеночной вены, что мы наблюдали в нашей клинике до применения новой методики, а также при разработке ее в эксперименте. В таких ситуациях для достижения гемостаза нередко приходится прибегать к глубокому прошиванию паренхимы печени, что удлиняет время операции и не лишено риска повреждения магистральных сосудисто-секреторных элементов.
В связи с этим нами разработан в эксперименте и внедрен в клинику метод атравматического выделения глиссоновых ножек правой доли печени, позволяющий без разрезов капсулы печени и разрушения ее паренхимы выделять долевые и правые секторальные глиссоновы ножки печени при помощи диссекторов различной кривизны. Отсутствие необходимости выполнения разрезов паренхимы печени и дигитоклазии является принципиальным отличием предлагаемой нами методики от существующих способов воротного доступа с выделением глиссоновых ножек без диссекции на составляющие их сосудисто-секреторные элементы.
Одним из принципиальных вопросов, который с нашей точки зрения позволяет решить предлагаемый способ, является возможность экстрапаренхиматозного выделения глиссоновых ножек при любом типе ворот печени, в том числе в условиях закрытых ворот. В нашем опыте как экспериментальном, где в большинстве случаев методика отрабатывалась в условиях закрытого типа ворот на фоне выраженного жирового гепатоза, так и при клиническом освоении методики долевые и секторальные глиссоновы ножки были выделены без необходимости выполнения разрезов паренхимы печени.
Второй составляющей предлагаемой нами методики является атравматическая управляемая изоляция эфферентного кровотока, а именно магистральных печеночных вен в кавальных воротах печени.
Хотя пережатие гепатодуоденальной связки уменьшает кровопотерю во время резекции печени, этот прием не влияет на кровотечение из печеночных вен, которые чаще всего являются основным источником кровопотери при резекциях печени [Weber S., Jarnagin W.R., Blumgart L.H. Techniques of Hepatic Resection. In: Chamberlain R.S., Blumgart L.H. Hepatobiliary Surgery. 2003. Landes Bioscience. Georgetown, Texas, U.S.A. P.203].
Прекращение кровотока по печеночным венам позволяет избежать массивной кровопотери при резекции печени по поводу очаговых образований центральных (4, 5, 8) и задних (2, 7, 8) сегментов, когда плоскость резекции проходит в непосредственной близости или через магистральные печеночные вены или их крупные притоки. Традиционным способом, позволяющим избежать массивной кровопотери в таких ситуациях, считается полная сосудистая изоляция печени, сочетающая прием Прингла (пережатие гепатодуоденальной связки) с выключением из кровотока нижней полой вены за счет ее пережатия в над- и подпеченочных сегментах [Blumgart, L.H. Surgery of the Liver and Biliary Tract // New York: Churchill Livingstone. 2006. Fourth Edition. V.2. P.1422. Habib N, Zografos G, Dalla Serra G et al. Liver resection with total vascular exclusion for malignant tumors. Br J Surg 1994; 81:1181-4]. Отрицательной стороной данного метода является резкое уменьшение притока крови к сердцу и падение сердечного выброса за счет пережатия нижней полой вены.
Раздельное выделение печеночных вен в сочетании с селективным пережатием правой или левой долевой глиссоновой ножки позволяет селективно выключать из кровотока правую или левую половину печени, сохраняя таким образом кровоток в контрлатеральной половине печени, что в, свою очередь, позволяет избежать приема Прингла и связанных с ним тепловой ишемии всего органа, венозного полнокровия органов брюшной полости и гемодинамических расстройств. При сочетании изолированного пережатия печеночных вен с приемом Прингла возможна полная сосудистая изоляция печени без прерывания кровотока по нижней полой вене. Особенностью данной методики является ее атравматичность за счет выделения печеночных вен без разрезов паренхимы печени, что также позволяет избежать кровотечения из притоков указанных вен, нередко впадающих в непосредственной близости от устья, но в пределах паренхимы печени.
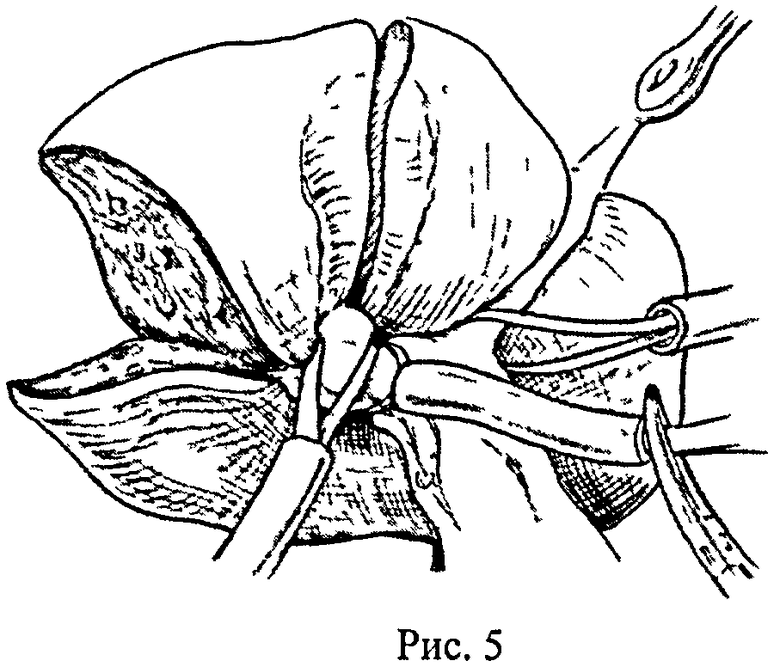
Способ осуществляют следующим образом: выполняют лапаротомию J-разрезом, мобилизацию печени, холецистэктомию, выделение и взятие на турникет правой печеночной вены. Для выделения глиссоновых ножек рассекают пузырную пластинку, визуализируют основание правой парамедианной секторальной глиссоновой ножки, расслаивают ткани по линии перехода брюшины гепатодуоденальной связки в капсулу печени, формируют верхнее отверстие у основания правой долевой ножки по ее верхнему краю, формируют нижнее отверстие латеральнее правой спигелевой вены и обнажают таким образом воротную пластинку с обеих сторон от правой долевой ножки (рис.1, п.1, 2, 3). Далее прецизионно диссектором отслаивают паренхиму печени от воротной пластинки по задней поверхности правой долевой ножки, выполняют циркулярный обход последней и обратным движением диссектора проводят вокруг правой долевой ножки две тесьмы, одну из которых, заведя диссектор под гепатодуоденальную связку, переводят налево, формируя таким образом турникет вокруг левой долевой ножки. Для получения доступа к правой парамедианной секторальной ножке расслаивают ткани по линии перехода брюшины гепатодуоденальной связки в капсулу печени в месте ветвления правых секторальных ножек, после чего обнажают воротную пластинку в области бифуркации секторальных ножек (рис.1, п.4). Затем прецизионно диссектором отслаивают паренхиму печени от ее глиссонового футляра, производят циркулярный обход правой парамедианной секторальной ножки и обратным движением диссектора проводят вокруг нее тесьму (рис.2). Следующим этапом накладывают турникет на устье общего ствола левой и средней печеночных вен, для чего рассекают листок брюшины между нижним краем левой печеночной вены у ее устья и аранциевым протоком, диссектором производят поочередную прецизионную отслойку паренхимы печени от ствола указанных печеночных вен с медиальной и латеральной сторон, формируя таким образом канал между тканью печени и стволом печеночных вен (рис.3а), через который обратным движением диссектора проводят турникет вокруг общего ствола левой и средней печеночных вен (рис.3б). Для получения ишемических границ правого парамедианного сектора, вентральная часть которого представлена 5-м сегментом, зажимают турникет на правой парамедианной секторальной долевой ножке. Зажимают турникеты на левой долевой ножке и общем стволе средней и левой печеночных вен, после чего приступают к рассечению паренхимы печени вначале вдоль левой границы 5-го сегмента, соответствующей вентральной половины междолевой щели (рис.4). Отпускают турникеты на левой долевой ножке и стволе средней и левой печеночных вен. Зажимают турникеты на правой долевой ножке и правой печеночной вене, полностью выключая из кровотока правую долю печени. Рассекают паренхиму вдоль правой границы 5-го сегмента и границы между 5-м и 8-м сегментами печени (рис.5), удаляют 5-й сегмент. Отпуская турникеты, восстанавливают кровоток в печени и завершают гемостаз (рис.6).
Клинический пример. Больной Б., 58 лет, поступил в Институт хирургии 01.08.2008 г. с диагнозом: «Гепатоцеллюлярный рак 5-го сегмента печени T3NoMo. Хронический вирусный гепатит В». Опухоль выявлена за три месяца до поступления. В Институте хирургии в результате обследования (УЗИ, СКТ, МРТ органов брюшной полости) выявлен очаг в 5 сегменте печени размерами 60×56 мм. Оперирован в плановом порядке 20.08.2008 г. После лапаротомии при ревизии брюшной полости выявлено, что печень имела несколько дряблую консистенцию. В глубине 5-го сегмента печени пальпировалась опухоль плотно-эластической консистенции, диаметром до 7 см. Левая доля (2, 3, 4 сегменты) имела небольшие размеры, суммарно ее объем составлял не более 30% от объема печени. В связи с этим, а также принимая во внимание наличие у больного хронического вирусного гепатита В с явлениями жировой дистрофии печени, правосторонняя гемигепатэктомия признана непереносимой. Мобилизация обеих долей печени, холецистэктомия. Выделение и взятие на турникет правой печеночной вены. После рассечения пузырной пластинки и расслойки тканей по линии перехода брюшины гепатодуоденальной связки в капсулу печени по верхнему и нижнему краям основания правой долевой ножки через сформированное таким образом отверстие визуализировали воротную пластинку с обеих сторон от правой долевой ножки. Далее после прецизионной отслойки диссектором паренхимы печени от воротной пластинки по задней поверхности правой долевой ножки выполнили циркулярный обход последней с проведением обратным движением диссектора двух тесемок вокруг правой долевой ножки, одну из которых перевели налево, сформировав таким образом турникет вокруг левой долевой ножки. Для получения доступа к правой парамедианной секторальной ножке расслоили ткани по линии перехода брюшины гепатодуоденальной связки в капсулу печени в месте ветвления правых секторальных ножек, после чего визуализировали воротную пластинку в области бифуркации секторальных ножек. После прецизионной отслойки диссектором паренхимы печени от ее глиссонового футляра произвели циркулярный обход правой парамедианной секторальной ножки и обратным движением диссектора провели вокруг нее тесьму. Следующим этапом наложили турникет на устье общего ствола левой и средней печеночных вен, для чего после рассечения листка брюшины между нижним краем левой печеночной вены у ее устья и аранциевым протоком диссектором прецизионно отслоили паренхиму печени от ствола указанных печеночных вен поочередно с медиальной и латеральной сторон, сформировав таким образом канал между тканью печени и стволом печеночных вен, через который обратным движением диссектора провели турникет. Для получения ишемических границ правого парамедианного сектора, вентральная часть которого представлена 5-м сегментом, зажали турникет на правой парамедианной секторальной долевой ножке. После сжатия турникетов на левой долевой ножке и общем стволе средней и левой печеночных вен рассекли паренхиму печени вдоль левой границы 5-го сегмента, соответствующей вентральной половине междолевой щели. Восстановили кровоток в левой доле печени, разжав турникеты на левой долевой ножке и стволе средней и левой печеночных вен. Выключили из кровотока правую долю печени, разжав турникеты на правой долевой ножке и правой печеночной вене. Рассекли паренхиму вдоль правой границы 5-го сегмента, затем вдоль границы между 5-м и 8-м сегментами печени и удалили 5-й сегмент. Отпустив турникет, восстанавили кровоток в правой доле печени и завершили гемостаз. Лимфодиссекция гепатодуоденальной связки.
Время операции - 220 мин. Гепатодуоденальная связка не пережималась. Кровопотеря - 800 мл. Из компонентов донорской крови переливалась только свежезамороженная плазма. Гладкое течение послеоперационного периода. Выписан на 15-е сутки после операции. В процессе амбулаторного наблюдения в течение 5 месяцев после операции (УЗИ, МРТ, онкомаркеры крови) данных за рецидив опухоли не выявлено.
С применением данной методики оперировано 4 больных со злокачественными опухолями печени (гепатоцеллюлярный рак и метастазы колоректального рака), которым выполнена изолированная резекция 5-го сегмента печени (группа №1). Для сравнения мы использовали группу из 10 больных с изолированной резекцией 5-го сегмента по поводу колоректальных метастазов и гепатоцеллюлярного рака без предварительного выделения и пережатия сосудисто-секреторных ножек и левой и средней печеночных вен (группа №2).
Длительность операции не отличалась в обеих группах (р=0.261) и составила 216±20 мин в группе №1 (190-240 мин) и 236±66 мин в группе №2 (180-335 мин). Также не получено достоверных отличий и по величине интраоперационной кровопотери (р=0.272), хотя в группе №1 объем кровопотери был несколько ниже 650±238 (400-900 мл) по сравнению с группой №2 - 870±574 мл (200-1600 мл). Прием Прингла использован в 80% случаев в группе №2 и не использовался в группе №1. Все пациенты в группе №1 живы и не имеют признаков рецидива заболевания, в то время как в группе №2 двое больных умерли через год после операции от рецидива опухоли.
Таким образом, предлагаемый нами способ управляемой атравматической сосудистой изоляции обеспечивает безопасное и доступное выделение глиссоновых ножек и печеночных вен в глиссоновых и кавальных воротах печени, обеспечивая полную раздельную сосудистую изоляцию долей печени без необходимости пережатия гепатодуоденальной связки. Данные преимущества позволили сократить время операции, уменьшить кровопотерю, избежать тепловой ишемии всего органа и улучшить результаты операции.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ АНАТОМИЧЕСКОЙ РЕЗЕКЦИИ IV СЕГМЕНТА ПЕЧЕНИ | 2009 |
|
RU2442541C2 |
| СПОСОБ АНАТОМИЧЕСКОЙ РЕЗЕКЦИИ IV, V, VIII СЕГМЕНТОВ ПЕЧЕНИ | 2009 |
|
RU2444311C2 |
| СПОСОБ АНАТОМИЧЕСКОЙ РЕЗЕКЦИИ VIII СЕГМЕНТА ПЕЧЕНИ | 2009 |
|
RU2442539C2 |
| СПОСОБ ЛЕВОСТОРОННЕЙ ГЕМИГЕПАТЭКТОМИИ | 2009 |
|
RU2416368C2 |
| СПОСОБ ПАРЕНХИМОСОХРАНЯЮЩЕЙ ЛЕВОСТОРОННЕЙ ГЕМИГЕПАТЭКТОМИИ | 2019 |
|
RU2724205C1 |
| Способ сосудистой изоляция печени при резекциях, с использованием временной эндоваскулярной окклюзии | 2019 |
|
RU2733503C2 |
| СПОСОБ ПАРЕНХИМОСОХРАНЯЮЩЕЙ ПРАВОСТОРОННЕЙ РАСШИРЕННОЙ ГЕМИГЕПАТЭКТОМИИ | 2017 |
|
RU2653637C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ ПОСЛЕ ОБШИРНЫХ РЕЗЕКЦИЙ ПЕЧЕНИ | 2013 |
|
RU2556514C2 |
| Способ трансплантации правой доли печени с необходимостью реконструкции дополнительных печёночных вен или воротной вены при помощи бифуркационного аутокондуита из воротной вены реципиента при наличии их вариантной анатомии | 2023 |
|
RU2825964C1 |
| Способ резекции печени | 2017 |
|
RU2672805C2 |





Изобретение относится к хирургии и может быть применимо для анатомической резекции V сегмента печени. Зажимают турникет на ножке правого парамедианного сектора для разметки на капсуле печени его истинных анатомических границ. Не разжимая турникета на ножке правого парамедианного сектора, зажимают турникеты на левой долевой ножке и общем стволе средней и левой печеночных вен на время, необходимое для рассечения паренхимы печени вдоль вентральной половины междолевой щели. Отпускают турникеты на левой долевой ножке, стволе левой и средней печеночных вен и ножке правого парамедианного сектора. Зажимают турникеты на правой долевой ножке и правой печеночной вене на время, необходимое для рассечения паренхимы печени вдоль правой границы V сегмента и затем вдоль границы между V и VIII сегментами. Разжимают все турникеты и восстанавливают кровоток в печени. Способ позволяет сократить время операции, уменьшить кровопотерю, избежать ишемии печени. 6 ил.
Способ анатомической резекции V сегмента печени, включающий лапаротомию, мобилизацию печени, холецистэктомию, выделение и взятие на турникет правой печеночной вены, выделение и пересечение глиссоновых ножек, для чего рассекают пузырную пластинку, визуализируют основание правой парамедианной секторальной глиссоновой ножки, расслаивают ткани по линии перехода брюшины гепатодуоденальной связки в капсулу печени, формируют верхнее отверстие у основания правой долевой ножки по ее верхнему краю, формируют нижнее отверстие и обнажают таким образом воротную пластинку с обеих сторон от правой долевой ножки, прецизионно диссектором отслаивают паренхиму печени от воротной пластинки по задней поверхности правой долевой ножки и выполняют циркулярный обход последней, обратным движением диссектора проводят вокруг правой долевой ножки две тесьмы, нижний конец одной из них позади гепатодуоденальной связки переводят налево, формируя таким образом турникет вокруг левой долевой ножки, расслаивают ткани по линии перехода брюшины гепатодуоденальной связки в капсулу печени в месте ветвления правых секторальных ножек, после чего обнажают воротную пластинку в области бифуркации секторальных ножек, прецизионно диссектором отслаивают паренхиму печени от ее глиссонового футляра, производят циркулярный обход правой парамедианной секторальной ножки и обратным движением диссектора проводят вокруг нее тесьму, рассекают листок брюшины между нижним краем левой печеночной вены у ее устья и аранциевым протоком, диссектором производят поочередную прецизионную отслойку паренхимы печени от ствола левой и средней печеночных вен с медиальной и латеральной сторон, формируя таким образом канал между тканью печени и стволом печеночных вен, через который обратным движением диссектора проводят турникет вокруг общего ствола левой и средней печеночных вен, далее зажимают турникет на ножке правого парамедианного сектора для разметки на капсуле печени его истинных анатомических границ, после чего, не разжимая турникета на ножке правого парамедианного сектора, зажимают турникеты на левой долевой ножке и общем стволе средней и левой печеночных вен на время, необходимое для рассечения паренхимы печени вдоль вентральной половины междолевой щели, отпускают турникеты на левой долевой ножке, стволе левой и средней печеночных вен и ножке правого парамедианного сектора, зажимают турникеты на правой долевой ножке и правой печеночной вене на время, необходимое для рассечения паренхимы печени вдоль правой границы V сегмента, и затем вдоль границы между V и VIII сегментами разжимают все турникеты и восстанавливают кровоток в печени после удаления резецированного сегмента и гемостаза.
| ВИШНЕВСКИЙ В.А | |||
| и др | |||
| Способ воротного доступа к сосудисто-секреторным элементам при анатомических сегментарных резекциях печени | |||
| Хирургия | |||
| Журнал им | |||
| Н.И.Пирогова, 2008, 9, с.33-40 | |||
| СПОСОБ АНАТОМИЧЕСКОЙ СЕГМЕНТАРНОЙ (ДОЛЕВОЙ) РЕЗЕКЦИИ ПЕЧЕНИ С ИСПОЛЬЗОВАНИЕМ CO-ЛАЗЕРА И СПЕЦИАЛЬНОГО КОМПРЕССИРУЮЩЕГО ХИРУРГИЧЕСКОГО ИНСТРУМЕНТА | 2006 |
|
RU2328243C1 |
| DE 102006038927 A1, 28.02.2008 | |||
| ЗАТОЛОКИН В.Д | |||
| и др | |||
| Формирование долевого, сегментарных и секториальных протоков правой доли печени | |||
| Ученые | |||
Авторы
Даты
2012-02-20—Публикация
2009-04-01—Подача