Изобретение относится к области медицины, а именно к хирургии и онкологии, и предназначено для прогнозирования рецидива заболевания после резекции печени по поводу метастатического колоректального рака.
Метастатический рак печени выявляют более чем в 95% случаев на аутопсии среди всех опухолевидных поражений (Iwatsuki S., Sheahan D., Starzl T. The changing face of hepatic resection // Curr. Probl. Surg. - 1989. - Vol.25. - P.281-379.). В России частота метастазов колоректального рака печени превышает частоту первичного рака в 20-30 раз и составляет 79,3-119,0 человек на 100.000 населения (Патютко Ю.И. Хирургическое лечение злокачественных опухолей печени. - М.: Практическая медицина, 2005. - 305 с.). У 25% больных с установленным колоректальным раком находят метастазы в печени. В первые два года после резекции печени рецидив опухоли возникает у 75% больных, а в течение третьего года у 11% (D'Angelica М., Kornprat P., Gonen M. et al. Effect on outcome of recurrence patterns after hepatectomy for colorectal metastases // Ann. Surg. Oncol. - 2010. publishen on line: Nov.2. http: // www.ncbi.nlm.nih.gov/pubmed/21042942).
Известен способ определения факторов риска плохой выживаемости у больных с метастазами колоректального рака после резекции печени. В качестве прогностических факторов используются: «позитивный» край резекции (наличие опухолевых клеток в крае резекции), размер опухоли более 8 см, наличие внепеченочных метастазов, включая лимфоузлы, количество метастазов ≥3, период времени между резекцией колоректальной опухоли и резекцией печени ≤3 мес, билобарное поражение. По суммарному количеству набранных баллов прогнозируется общая 5-летняя выживаемость (Iwatsuki S., Dvorchik I., Madariaga J.R. et al. Hepatic resection for metastatic colorectal adenocarcinoma: a proposal of a prognostic scoring system // J. Am. Coll. Surg. - 1999. - Vol.189. - P.291-299).
Известен способ прогнозирования выживаемости у больных с метастазами колоректального рака в печени после ее резекции. Факторами прогноза являются возраст пациента, размер наибольшего метастаза, распространение первичной опухоли на серозную оболочку и поражение лимфоузлов, синхронность метастазов с первичной опухолью, количество метастазов и отступ от края опухоли до линии резекции. Суммарное количество баллов позволяет прогнозировать 2-летнюю выживаемость (Nordlinger В., Guiguet M., Vaillant J.C. et al. Surgical resection of colorectal carcinoma metastases to the liver. A prognostic scoring system to improve case selection, based on 1568 patients // Cancer. - 1996. - Vol.77. - P.1254-1262 - наиболее близкий аналог предлагаемого способа).
Существенным недостатком известного способа является то, что он не учитывает значимость каждого прогностического фактора в конкретном случае, следовательно, теряется его ценность в прогнозировании выживаемости. При прогнозировании не используются молекулярные факторы в совокупности, а также исходные значения факторов больного необходимые для построения соответствующего уровня расчета прогноза рецидива.
Достигаемым техническим результатом является прогнозирование рецидива заболевания после резекции печени по поводу метастатического колоректального рака, точность которого обусловлена тем, что на основании вариантов степеней дифференцировки определяют уровень значимости молекулярных факторов: СК 20, β-cat, Ki 67 Max и в зависимости от этого, определяют «вес» (влияние на прогноз) каждого из указанных факторов.
Способ прогнозирования безрецидивной выживаемости представляет собой формулу площадей, которая выражает отношение занятой площади факторами к максимально занятой площади факторами риска прогноза.
Система счета представлена 100 балльной шкалой оценки факторов прогноза. В зависимости от значимости каждого фактора ему присваивается соответствующее число баллов, причем, чем больше набирает баллов больной, тем хуже будет прогноз. При возникновении рецидива опухоли до 12 мес - прогноз считается плохим, с 12 мес до 24 мес - умеренным, 24 мес и после - хорошим.
Отношение параметров (исходных данных) факторов прогноза к их значимости, выражаемого в баллах, можно представить в виде двухмерной системы координат. По оси абсцисс откладывается значение фактора, а по оси ординат - баллы. Чем больше значимость фактора в конкретном случае, тем, соответственно, точнее будет прогноз.
Балльная оценка прогноза зависит от исходного уровня основополагающего фактора. Для оценки прогноза используется пять степеней дифференцировки метастаза: высокая, умеренная, низкая и сочетание высокой с умеренной и умеренной с низкой.
Балльная оценка проводится на основании интенсивности и типа экспрессии этих факторов.
Количественное значение в баллах молекулярных факторов представлено в табл.1.
Ядерная экспрессия
(при наличии)
Таким образом, описанный способ прогнозирования безрецидивной выживаемости представляет комплексную полифакторную трехэтапную модульную балльную оценку значимости факторов прогноза.
Способ осуществляется следующим образом.
После резекции печени у больных с метастазами колоректального рака с помощью гистологического исследования по стандартной методике определяют степень дифференцировки метастаза. С помощью иммуногистохимического исследования пероксидазно-антипероксидазным методом по стандартному протоколу определяют экспрессию СК 20, β-cat, Ki 67 Max. Для β-cat также определяют экспрессию в ядре, а для Ki 67 Max - индекс пролиферации ≤30% или >30%. В табл.2 в зависимости от степени дифференцировки метастаза находят уровень значимости факторов и соответствующее значению фактора число баллов, их суммируют. Для подсчета количества баллов, соответствующих молекулярным факторам, используют формулу:
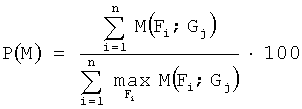 ,
,
где Р(М) - прогноз по молекулярным факторам;
M(Fi; Gj) - функция значимости фактора Fi при определенной степени Gj, j=1, …, 5 (используется пять степеней дифференцировки метастаза);
n - количество используемых факторов;
i - индекс суммирования.
Вторым этапом является оценка набранных баллов, которые подставляют в табл.2 и определяют прогноз.
Пример 1. Больной С., 56 лет, диагноз: синхронные метастазы рака прямой кишки во II, III V, VII, VIII сегменты печени mT4N1M1. Передняя резекция прямой кишки по поводу рака среднеампулярного отдела прямой кишки T4N2M1, атипичная резекция печени 08.06.2007.
Проведена операция: бисегментэктомия II, III, бисегментэктомия VI, VII, клиновидная резекция V и VIII сегментов, резекция диафрагмы, удаление лимфоузлов гепатодуоденальной связки.
Исходные данные молекулярных факторов (М) (табл.1):
1. Степень дифференцировки МТС - ВУДАК (соответствует II уровню значимости факторов, максимальное количество баллов - 310);
2. СК 20 - экспрессия «++» и «+++» (40 баллов);
3. β-cat - экспрессия «++» - «+++», ядерная экспрессия - да (40+100 баллов);
4. Ki 67 Max - 47% (60 баллов).
Расчет прогноза безрецидивной выживаемости только по молекулярным факторам: Р(М)=40+40+100+60=240; 240/310×100=77 баллов, что соответствует области плохого прогноза в табл.2.
При наблюдении в отдаленном периоде рецидив возник через 8 мес - прогноз плохой.
Пример 2. Больная К, 60 лет, диагноз: синхронные метастазы колоректального рака в II, IVB, V, VI, VII сегменты печени, mT4N0M0. Комбинированная передняя резекция прямой кишки с резекцией тела матки, двусторонней тубоовариоэктомией по поводу рака ректосигмоидного отдела толстой кишки T4N2M1. 21.05.04.
Проведена операция: атипичная резекция II, IVB, V, VI, VII сегментов печени, термоабляция очага на границе 2 и 4А сегментов, холецистэктомия, удаление лимфоузлов гепатодуоденальной связки.
Исходные данные молекулярных факторов (М) (табл.1):
1. Степень дифференцировки МТС - умеренная (соответствует III уровню значимости факторов, максимальное количество баллов - 280);
2. СК 20 - экспрессия «+++» (40 баллов);
3. β-cat - экспрессия «+» - «+++», ядерной экспрессии - нет (50 баллов);
4. Ki 67 Max - 33% (70 баллов).
Расчет прогноза безрецивной выживаемости по молекулярным факторам: Р(М)=40+50+70=160; 160/280×100=57 баллов, что соответствует области умеренного прогноза в табл.2.
При наблюдении в отдаленном периоде рецидив возник через 17 мес - прогноз умеренный.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ БЕЗРЕЦИДИВНОЙ ВЫЖИВАЕМОСТИ У БОЛЬНЫХ С МЕТАСТАЗАМИ КОЛОРЕКТАЛЬНОГО РАКА В ПЕЧЕНИ ПОСЛЕ ЕЕ РЕЗЕКЦИИ | 2011 |
|
RU2454176C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОБЩЕЙ ВЫЖИВАЕМОСТИ У БОЛЬНЫХ С МЕТАСТАЗАМИ КОЛОРЕКТАЛЬНОГО РАКА В ПЕЧЕНИ ПОСЛЕ ЕЕ РЕЗЕКЦИИ | 2013 |
|
RU2530610C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОБЩЕЙ ВЫЖИВАЕМОСТИ У БОЛЬНЫХ С МЕТАСТАЗАМИ КОЛОРЕКТАЛЬНОГО РАКА В ПЕЧЕНИ ПОСЛЕ ЕЕ РЕЗЕКЦИИ | 2013 |
|
RU2530608C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОБЩЕЙ ВЫЖИВАЕМОСТИ У БОЛЬНЫХ С МЕТАСТАЗАМИ КОЛОРЕКТАЛЬНОГО РАКА В ПЕЧЕНИ ПОСЛЕ ЕЕ РЕЗЕКЦИИ | 2013 |
|
RU2568592C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ БЕЗРЕЦИДИВНОЙ ВЫЖИВАЕМОСТИ ПО КЛИНИКО-ПАТОЛОГИЧЕСКИМ ФАКТОРАМ У БОЛЬНЫХ С МЕТАСТАЗАМИ КОЛОРЕКТАЛЬНОГО РАКА В ПЕЧЕНИ ПОСЛЕ ЕЕ РЕЗЕКЦИИ | 2011 |
|
RU2452373C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОНКОЛОГИЧЕСКОЙ ВЫЖИВАЕМОСТИ БОЛЬНЫХ С НЕМЕТАСТАТИЧЕСКИМ СВЕТЛОКЛЕТОЧНЫМ РАКОМ ПОЧЕК ПОСЛЕ НЕФРЭКТОМИИ ИЛИ РЕЗЕКЦИИ ПОЧКИ С НОВООБРАЗОВАНИЕМ | 2010 |
|
RU2438127C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЫЖИВАЕМОСТИ БОЛЬНЫХ С НЕОРГАННЫМИ ЗАБРЮШИННЫМИ ОПУХОЛЯМИ ПОСЛЕ РАДИКАЛЬНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ | 2011 |
|
RU2494677C2 |
| Способ прогнозирования длительности безрецидивного периода у больных резектабельным трижды негативным раком молочной железы | 2021 |
|
RU2780922C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЫЖИВАЕМОСТИ БОЛЬНЫХ ЭНДОМЕТРИОИДНЫМ РАКОМ ТЕЛА МАТКИ | 2006 |
|
RU2299690C1 |
| Способ прогнозирования онкологической эффективности циторедуктивных операций у больных IV стадией рака толстой кишки с нерезектабельными метастазами в печени | 2021 |
|
RU2764372C1 |
Изобретение относится к области медицины, а именно к хирургии и онкологии, и описывает способ прогнозирования безрецидивной выживаемости по молекулярным факторам у больных с метастазами колоректального рака в печени после ее резекции, заключающийся в том, что после резекции печени у больного с метастазами колоректального рака определяют степень дифференцировки метастаза и экспрессию СК 20, β-cat, Ki 67 Мах, причем для β-cat также определяют экспрессию в ядре, а для Ki 67 Мах - индекс пролиферации ≤30% или >30%, затем по таблице «Молекулярные факторы», содержащейся в описании, в зависимости от степени дифференцировки метастаза находят уровни значимости выявленных факторов, полученные баллы суммируют, затем определяют прогноз безрецидивной выживаемости Р(М) по формуле, и при Р(М), равном 100-66 баллов прогноз безрецидивной выживаемости плохой, риск развития рецидива прогнозируют в течение 12 месяцев, при 65-40 баллах - прогноз умеренный, риск развития рецидива - в течение 12-23,9 месяцев, при 39-10 баллах - прогноз хороший, риск развития рецидива или отсутствует или прогнозируют после истечения 24 месяцев. Данный способ обеспечивает точность прогнозирования рецидива заболевания после резекции печени по поводу метастатического колоректального рака. 2 табл., 2 пр.
Способ прогнозирования безрецидивной выживаемости по молекулярным факторам у больных с метастазами колоректального рака в печени после ее резекции, заключающийся в том, что после резекции печени у больного с метастазами колоректального рака определяют степень дифференцировки метастаза и экспрессию СК 20, β-cat, Ki 67 Мах, причем для β-cat также определяют экспрессию в ядре, а для Ki 67 Мах - индекс пролиферации ≤30% или >30%, затем по таблице «Молекулярные факторы», содержащейся в описании, в зависимости от степени дифференцировки метастаза находят уровни значимости выявленных факторов, полученные баллы суммируют, затем определяют прогноз безрецидивной выживаемости Р(М) по формуле
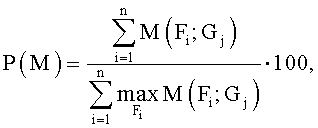
где M(Fi; Gj) - функция значимости фактора Fi при определенной степени Gj;
j=1, …, 5 - степень дифференцировки метастаза;
n - количество используемых факторов;
i - индекс суммирования, и
при Р(М), равном 100-66 баллов, прогноз безрецидивной выживаемости плохой, риск развития рецидива прогнозируют в течение 12 месяцев, при 65-40 баллах - прогноз умеренный, риск развития рецидива - в течение 12-23,9 месяцев, при 39-10 баллах - прогноз хороший, риск развития рецидива или отсутствует, или прогнозируют после истечения 24 месяцев.
| Nordlinger В., Guiguet M., Vaillant J.C | |||
| et al | |||
| Surgical resection of colorectal carcinoma metastases to the liver | |||
| A prognostic scoring system to improve case selection, based on 1568 patients // Cancer | |||
| Предохранительное устройство для паровых котлов, работающих на нефти | 1922 |
|
SU1996A1 |
| Спускная труба при плотине | 0 |
|
SU77A1 |
| Приспособление для освещения негативов при фотографическом увеличении | 1923 |
|
SU1254A1 |
| Merkel S, et al | |||
| Comparison of clinical risk scores predicting prognosis after resection of colorectal liver | |||
Авторы
Даты
2012-02-20—Публикация
2011-01-14—Подача