Изобретение относится к области медицины, а именно к области хирургии, и может использоваться с целью профилактики развития раневых осложнений - сером, инфильтратов, инфекции области хирургического вмешательства у больных после протезирующей герниопластики при паховых грыжах.
В настоящее время мероприятия по профилактике развития раневых осложнений после протезирующей герниопластики паховых грыж представлены антибиотикопрофилактикой - применением антибиотиков с целью предупреждения развития бактериального воспаления в ране; различными методами эвакуации жидкостных скоплений области послеоперационной раны - дренирование, пункции, зондирование и разведение послеоперационной раны.
Основным способом профилактики раневых осложнений после грыжесечения является антибиотикопрофилактика (Антибактериальные препараты в клинической практике. Козлов С.Н., М., 2009 г., стр.207-211; Клиническая хирургия, национальное руководство, под редакцией В.С.Савельева, М., 2008 г., том 1, стр.158-162) - внутривенное введение цефалоспоринов 1-2 поколений: цефозалина, цефуроксима (Л.С.Страчунский, С.Н.Козлов. Современная антимикробная химиотерапия. Руководство для врачей. - М.: Боргес, 2002).
К недостаткам антибиотикопрофилактики в хирургии грыж следует отнести недостаточную эффективность в условиях полиантибиотикорезистентности нозокомиальной микрофлоры, возможность формирования антибиотикорезистентности микробов в ране вследствие кратковременного воздействия антибиотика, необходимость системного воздействия антибиотика, дороговизна метода при его рутинном применении (Носов В.Г., 2007 г. Профилактика инфекции в области хирургического вмешательства при аллопластике паховых и инцизионных вентральных грыж). Рандомизированными исследованиями не доказано достоверного снижения частоты развития инфекции в области хирургического вмешательства при применении антибиотикопрофилактики при грыжесечениях (Периоперационная антибиотикопрофилактика в абдоминальной хирургии. Пособие для врачей. Под редакцией В.Д.Федорова, В.Г.Плешкова, Л.С.Страчунского, М., 2004 г.). Антбиотикопрофилактика при герниопластике полипропиленовым сетчатым протезом не оказывает влияния на воспалительную реакцию со стороны тканей на протез, которая является причиной развития сером, инфильтратов и повышает риск развития инфекции области хирургического вмешательства.
Известно множество различных способов эвакуации жидкостных скоплений области послеоперационной раны (сером, гематом). Большинство авторов отмечают, что применение таких способов, как зондирование или разведение раны, длительное дренирование не только не улучшают течение раневого процесса, но и увеличивают риск инфекции области хирургического вмешательства (Краснов О.А. Лечение гигантских и рецидивных послеоперационных грыж передней брюшной стенки с использованием полипропиленового эксплантата. Автореф. дис. … канд. мед. наук. Кемерово, 2000; 25). В настоящее время широко применяют пункционные способы эвакуации жидкостных образований под ультразвуковым контролем (Р.Ш.Шаймарданов, М.К.Ягудин. Алгоритм ультразвукового сканирования послеоперационной раны для профилактики раневых осложнений после имплантационной герниопластики вентральных грыж. Казанский медицинский журнал, том 85, 2004). Пункции также могут послужить причиной развития раневой инфекции, связаны с болевыми ощущениями для пациента, требуют проведения инструментальных методов исследования, таких как УЗИ послеоперационной раны.
Известен способ адаптивной иммунотерапии для лечения больных с гнойно-септическими процессами (RU №2098125 C1, A61К 38/20, А61К 38/00), при котором выделяют мононуклеарные клетки, культивируют их с интерлейкином-2 и возвращают парентерально пациенту, а имеющиеся гнойные полости промывают раствором, содержащим комбинацию цитокинов, полученных при культивировании мононуклеарных клеток с интелейкином-2.
Данный способ применяется только в комбинации с внутривенным введением и не используется как самостоятельный способ только местной цитокинотерапии; используется только при лечении гнойных ран, а не в профилактических целях. Низкая проницаемость препарата при промывании, требующая более высокой концентрации препарата, частоты и длительности применения, а также увеличения сроков лечения, являются недостатками данного способа.
Известен способ профилактики послеоперационных гнойных осложнений области хирургического вмешательства и лечения инфицированных послеоперационных ран без гнойного отделяемого с использованием комплекса аутологичных цитокинов, в котором используются подкожные инжекции для создания инфильтрационного вала в зоне операции на расстоянии 1,5 см от краев раны (Патент РФ №2394602, МПК А61М 1/38; А61К 31/7042; А61К 38/19; А61Р 37/00; А61Р 41/00. Бюл. №20 от 20.07.2010 г.). Данный способ применяется только для профилактики гнойных осложнений и лечения инфицированных послеоперационных ран. Инъекции препарата в поверхностный слой подкожно-жировой клетчатки не создает высокой концентрации в зоне интереса, такой как место установки протеза, а также связаны с болевыми ощущениями для пациентов.
Задача настоящего изобретения - повышение эффективности способа профилактики раневых осложнений у пациентов после протезирующей герниопластики паховых грыж с использованием местного введения комплекса аутологичных цитокинов за счет уменьшения выраженности экссудативной воспалительной реакции тканей на протез и стимуляции иммунных реакций в области послеоперационной раны.
Поставленная задача решается способом профилактики раневых осложнений после протезирующей герниопластики паховых грыж, включающим проведение местной иммунотерапии, для которой у пациента производят забор крови, получают из нее лейкотромбоцитарную массу, которую культивируют с интерлейкином-2, после чего центрифугированием выделяют надосадочную жидкость, содержащую комплекс аутологичных цитокинов, которую вводят в перипротезные ткани.
Выполняют установку протеза. Затем делают отдельный прокол кожи ниже основного оперативного доступа на 1-1,5 см в проекции латерального края протеза. Через прокол в паховый канал вводят полихлорвиниловую трубку с отверстиями, трубку выбирают такой длины, чтобы ее дистальный конец находился у лонного бугорка. Трубку располагают в паховом канале над протезом ниже и параллельно семенному канатику. Комплекс аутологичных цитокинов вводят в полихлорвиниловую трубку из расчета 1 мл на каждый см2 площади протеза в 1 и 3 сутки после операции.
Используют полихлорвиниловую трубку диаметром 0,9-1,0 мм с отверстиями диаметром 0,3 мм, расположенными на боковой поверхности через каждые 20 мм.
Новизна изобретения.
Выполняют установку протеза.
Выполняют отдельный прокол кожи ниже основного доступа на 1-1,5 см в проекции латерального края протеза. Через прокол параллельно доступу в паховый канал вводят полихлорвиниловую трубку с отверстиями. Длину трубки выбирают такой, чтобы дистальный ее конец находился у лонного бугорка. Трубку располагают под апоневрозом наружной косой мышцы живота в паховом канале ниже и параллельно семенному канатику.
Трубка в паховом канале проводится на всю длину протеза, что способствует равномерному распределению вводимого через нее раствора в паховом канале. Введение раствора через предварительно установленную трубку позволяет минимизировать неприятные ощущения больного. Трубка устанавливается непосредственно к протезу - в паховый канал. Такое положение трубки позволяет создать наибольшую концентрацию вводимого раствора именно в тех тканях, где развивается воспалительная реакция на протез.
Раствор с комплексом аутологичных цитокинов вводится из расчета 1 мл на каждый см2 площади протеза, так как данным объемом раствора производится достаточное орошение перипротезных тканей. Расчет объема раствора на площадь протеза объясняется тем, что выраженность воспалительной реакции на протез непосредственно зависит от площади протеза.
Используют полихлорвиниловую трубку диаметром 0,9-1,0 мм с отверстиями диаметром 0,3 мм, расположенными на боковой поверхности через каждые 20 мм. Наличие отверстий в трубке позволяет равномерно распределить вводимый раствор в перипротезных тканях.
Введение раствора с комплексом аутологичных цитокинов в первые и третьи сутки послеоперационного периода объясняется длительностью фазы воспаления в послеоперационной ране, которая составляет 5-7 суток, тогда как наибольшая выраженность воспаления наблюдается в 1-4 сутки послеоперационного периода.
Совокупность существенных признаков в доступной нам литературе не найдена, следовательно, изобретение соответствует критерию «новизна».
Совокупность существенных признаков позволяет получить новый технический результат, заключающийся в проведении профилактики развития осложнений со стороны послеоперационной раны при установке протеза, создании высокой коцентрации комплекса аутологичных цитокинов непосредственно в зоне развития воспалительной реакции на протез как на инородное тело, что позволяет путем иммунокоррекции местной воспалительной реакции уменьшить экссудативный компонент воспаления и повысить местный специфический иммунитет, тем самым уменьшить риск развития раневых осложнений и улучшить прорастание протеза.
Известные ранее способы были направлены на профилактику именно гнойных осложнений со стороны раны, тогда как предлагаемый нами способ подразумевает наличие в ране протеза как причины экссудативной воспалительной реакции, которая приводит к образованию сером, инфильтратов и повышает риск развития раневой инфекции. С учетом влияния протеза на раневой процесс введение аутологичных цитокинов в область протеза позволяет оптимизировать процессы воспаления, стимулировать иммуннозависимые защитные реакции и регенерацию, тем самым предупреждать развитие раневых осложнений и оптимизировать процесс заживления в области протеза.
Впервые в хирургической практике применено с целью профилактики развития осложнений со стороны послеоперационной раны передней брюшной стенки в условиях установки протеза при паховых грыжах местное введение комплекса аутологичных цитокинов с учетом роли экссудативной воспалительной реакции на протез в патогенезе послеоперационных раневых осложнений. Использование полихлорвиниловой трубки позволяет обеспечить равномерное распределение препарата непосредственно в месте расположения протеза и минимизировать болевую реакцию пациента на введение препарата. Введение препарата в расчете 1 мл раствора на каждый см2 площади сетчатого протеза обусловлено тем, что при этом создается достаточное орошение перипротезных тканей.
Способ введения непосредственно в перипротезные ткани, используя предварительно установленную трубку, в отличие от внутривенного, внутримышечного, аппликационного и традиционного введения в поверхностный слой подкожно-жировой клетчатки, позволяет быстро создать более высокую концентрацию препарата в перипротезных тканях. Также способ позволяет добиться более равномерного распределения препарата в них, что повышает эффективность действия комплекса аутологичных цитокинов именно в тканях, непосредственно контактирующих с протезом как причиной воспалительной реакции.
Препарат вводится непосредственно в перипротезные ткани, а именно в ткани, образующие стенки пахового канала: апоневроз наружной косой мышцы живота и паховую связку, мышцы передней брюшной стенки, предбрюшинную клетчатку, где и формируется местный иммунный ответ и повышение иммунологической реактивности.
Способ поясняется чертежами, представленными на Фиг.1, Фиг.2.
На Фиг.1 схематично показано расположение протеза, прокола и трубки.
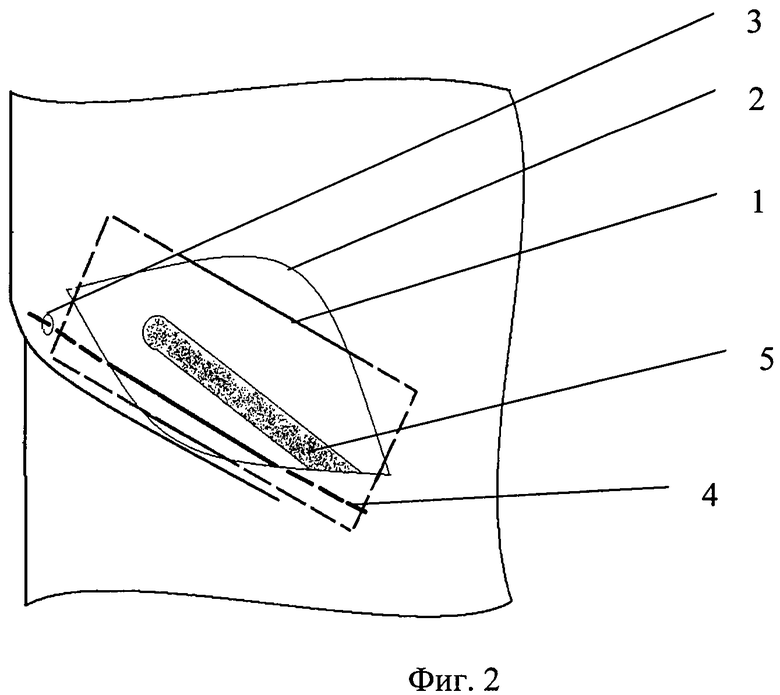
На Фиг.2 схематично показано размещение трубки в паховом канале.
Способ осуществляется следующим образом.
При выполнении герниопластики протезом у больных с паховыми грыжами интраоперационно после выполнения основной части герниопластики перед ушиванием операционной раны 2 ниже основного доступа на 1-1,5 см в проекции латерального края протеза выполняют прокол кожи 3. Через прокол кожи 3 в паховый канал вводят полихлорвиниловую трубку 4 диаметром 0,9-1,0 мм с отверстиями диаметром 0,3 мм, расположенными на боковой поверхности трубки через каждые 20 мм. Длина трубки выбирается таким образом, чтобы дистальный конец трубки находился у лонного бугорка. Трубку вводят в паховый канал через кожу, подкожно-жировую клетчатку и апоневроз наружной косой мышцы живота. Трубку располагают под апоневрозом над протезом ниже и параллельно семенному канатику 5.
В первые и третьи сутки послеоперационного периода у больного в систему «Гемакон» производят забор 400 мл крови из локтевой вены. Кровь центрифугируется при 3700 оборотов/мин в течение 20 мин, затем из системы удаляют эритроциты. Далее в полученную лейкотромбоцитарную массу добавляют 200 мл 0,9% раствора NaCl, после чего производят центрифугирование в том же режиме и удаление надосадочной жидкости, далее добавляют 500000 ME рекомбинантного интерлейкина-2 и 200 мл 0,9% раствора NaCl, полученный раствор инкубируют в течение часа при температуре 37°С. Далее раствор центрифугируют в прежнем режиме, надосадочный слой, содержащий аутологичные цитокины, забирается в два стерильных флакона.
Инъекция комплекса аутологичных цитокинов в предварительно установленную трубку осуществляют в первые сутки послеоперационного периода из расчета 1 мл раствора на каждый см2 протеза. В третьи сутки послеоперационного периода инъекцию комплекса аутологичных цитокинов через трубку повторяют.
Клинический пример
Пациент Ч. 76 лет поступил в хирургическое отделение в экстренном порядке 16.06.2011 с диагнозом: ущемленная пахово-мошоночная грыжа справа; сопутствующий: артериальная гипертензия 2 степени.
Ущемление в течение 14 часов.
При поступлении общее состояние средней степени тяжести за счет болевого синдрома в области грыжевого выпячивания, температура тела нормальная, гемодинамика стабильная.
В общем анализе крови: лейкоциты 10,6·109/л, палочкоядерные нейтрофилы - 7, сегментоядерные нейтрофилы - 58, моноциты - 4, лимфоциты - 31, показатели красной крови и тромбоциты в пределах нормы.
После предоперационной подготовки, профилактики тромбоэмболических осложнений в экстренном порядке 16.06.2011 произведена операция: грыжесечение косым доступом выше и параллельно паховой складке, рассечение спаек, герниопластика задней стенки пахового канала полипропиленовым сетчатым протезом по методике Лихтенштейна. Размер установленного протеза составил 10х8 см - площадь 80 см2.
Интраоперационно в паховый канал над протезом через отдельный прокол кожи ниже основного доступа на 1 см в проекции латерального края протеза установлена трубка для проведения местной цитокиновой терапии. Трубка длиной 120 мм, диаметром 1,0 мм с отверстиями диаметром 0,3 мм, расположеными на боковой поверхности трубки через каждые 20 мм. Трубка расположена в паховом канале над протезом ниже и параллельно семенному канатику от латерального края протеза до лонного бугорка.
Диагноз после операции: ущемленная косая скользящая пахово-мошоночная грыжа с ущемлением купола слепой кишки с червеобразным отростком и петли подвздошной кишки.
Дальнейшее лечение в условиях хирургического отделения: обезболивание, перевязки.
В первые и третьи сутки послеоперационного периода был произведен забор крови в объеме 400 мл и приготовлен раствор аутологичных цитокинов по вышеописанной методике.
Введение комплекса аутологичных цитокинов через установленную трубку производилось двукратно предложенным способом в первые и третьи сутки послеоперационного периода по 80 мл на каждое введение. Осложнений при введении не отмечалось.
После операции общее состояние средней степени тяжести, субфебрилитет в первые трое суток после операции, максимальный подъем температуры тела до 38,2°С в первые сутки после операции. Гиперлейкоцитоза и нейтрофильного палочкоядерного сдвига в контрольных анализах крови не наблюдалось, биохимические показатели в пределах нормы.
Течение послеоперационного периода благоприятное. Рана в послеоперационном периоде - без признаков воспаления. Осложнений со стороны послеоперационной раны не наблюдалось, заживление первичным натяжением. Больной выписан на 8-е сутки после операции в удовлетворительном состоянии.
Таким образом, использование предложенного способа местной цитокинотерапии в качестве способа профилактики развития раневых осложнений позволяет существенно повысить результаты лечения пациентов после протезирующей герниопластики паховых грыж.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ РАНЕВЫХ ОСЛОЖНЕНИЙ ПОСЛЕ ПРОТЕЗИРУЮЩЕЙ ГЕРНИОПЛАСТИКИ ПРИ УЩЕМЛЕННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2011 |
|
RU2455947C1 |
| ЛЕКАРСТВЕННОЕ СРЕДСТВО ДЛЯ СТИМУЛЯЦИИ ПРИЖИВЛЕНИЯ СЕТЧАТОГО ИМПЛАНТАТА ПОСЛЕ ПЛАСТИКИ ВЕНТРАЛЬНЫХ ГРЫЖ | 2019 |
|
RU2712210C1 |
| СПОСОБ ОБЕЗБОЛИВАНИЯ ПОСЛЕ ГРЫЖЕСЕЧЕНИЯ ПАХОВЫМ ДОСТУПОМ ПРИ ПАХОВЫХ ГРЫЖАХ | 2012 |
|
RU2521836C2 |
| Способ профилактики раневых послеоперационных осложнений аллогерниопластики передней брюшной стенки | 2023 |
|
RU2809913C1 |
| СПОСОБ ПРОТЕЗИРУЮЩЕЙ ПЛАСТИКИ ПРИ ПАХОВЫХ ГРЫЖАХ | 2014 |
|
RU2547080C1 |
| СПОСОБ ПРОФИЛАКТИКИ РАНЕВЫХ ОСЛОЖНЕНИЙ В АБДОМИНОПЛАСТИКЕ | 2012 |
|
RU2491101C1 |
| СПОСОБ КОМБИНИРОВАННОЙ ПАХОВОЙ ГЕРНИОПЛАСТИКИ | 2014 |
|
RU2545413C2 |
| СПОСОБ ПРЕПЕРИТОНЕАЛЬНОЙ БЛОКАДЫ ПОСЛЕ ГЕРНИОПЛАСТИКИ СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2012 |
|
RU2529412C2 |
| Способ профилактики осложнений надапоневротической пластики послеоперационной вентральной грыжи | 2017 |
|
RU2645245C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПОСЛЕОПЕРАЦИОННЫХ РАН ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ И БОКОВЫХ ОТДЕЛОВ ЖИВОТА | 2010 |
|
RU2444305C1 |

Изобретение относится к медицине, а именно к герниопластике. У пациента производят забор крови, получают из нее лейкотромбоцитарную массу, которую культивируют с интерлейкином-2, после чего центрифугированием выделяют надосадочную жидкость, содержащую комплекс аутологичных цитокинов. Выполняют установку протеза. Затем делают отдельный прокол кожи ниже основного оперативного доступа на 1-1,5 см в проекции латерального края протеза. Через прокол в паховый канал вводят трубку с отверстиями, трубку выбирают такой длины, чтобы ее дистальный конец находился у лонного бугорка. Трубку располагают в паховом канале над протезом ниже и параллельно семенному канатику. Комплекс аутологичных цитокинов вводят трубку из расчета 1 мл на каждый см2 площади протеза в 1 и 3 сутки после операции. Способ позволяет провести профилактику развития осложнений со стороны послеоперационной раны при установке протеза, создать высокую концентрацию комплекса аутологичных цитокинов непосредственно в зоне развития воспалительной реакции на протез как на инородное тело, что позволяет уменьшить экссудативный компонент воспаления и повысить местный специфический иммунитет, тем самым уменьшить риск развития раневых осложнений и улучшить прорастание протеза, 1 з.п. ф-лы, 1 пр., 2 ил.
1. Способ профилактики раневых осложнений после протезирующей герниопластики паховых грыж, включающий проведение местной иммунотерапии, для которой у пациента производят забор крови, получают из нее лейко-тромбоцитарную массу, которую инкубируют с интерлейкином-2, после чего центрифугированием выделяют надосадочную жидкость, содержащую комплекс аутологичных цитокинов, которую вводят в перипротезные ткани, отличающийся тем, что выполняют установку протеза, затем делают отдельный прокол кожи ниже основного оперативного доступа на 1-1,5 см в проекции латерального края протеза, через прокол в паховый канал вводят полихлорвиниловую трубку с отверстиями, трубку выбирают такой длины, чтобы ее дистальный конец находился у лонного бугорка, трубку располагают в паховом канале над протезом ниже и параллельно семенному канатику, комплекс аутологичных цитокинов вводят в полихлорвиниловую трубку из расчета 1 мл на каждый см2 площади протеза в 1-е и 3-и сутки после операции.
2. Способ профилактики раневых осложнений после протезирующей герниопластики паховых грыж по п.1, отличающийся тем, что используют полихлорвиниловую трубку диаметром 0,9-1,0 мм с отверстиями диаметром 0,3 мм, расположенными на боковой поверхности через каждые 20 мм.
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПОСЛЕОПЕРАЦИОННЫХ РАН И ЛЕЧЕНИЯ ИНФИЦИРОВАННЫХ ПОСЛЕОПЕРАЦИОННЫХ РАН БЕЗ НАГНОЕНИЯ | 2009 |
|
RU2394602C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ РАНЕВЫХ ОСЛОЖНЕНИЙ У БОЛЬНЫХ ОНКОЛОГИЧЕСКОГО ПРОФИЛЯ С ПОСЛЕОПЕРАЦИОННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ КОЛОНИЕСТИМУЛИРУЮЩИМ ФАКТОРОМ "ГРАНОЦИТ" | 2008 |
|
RU2371112C1 |
| СПОСОБ ЛЕЧЕНИЯ СЕРОМЫ | 2008 |
|
RU2360618C1 |
| Сосуд для разложения щелочных и щелочноземельных амальгам | 1929 |
|
SU23384A1 |
| ЛОГИНОВ В.И | |||
| и др | |||
| Способ профилактики гнойно-воспалительных осложнений в послеоперационных ранах | |||
| Труды конгресса « Актуальные проблемы современной хирургии», 2003, с.106 | |||
| [ON-LINE, http://www | |||
| ehf | |||
| unn. | |||
Авторы
Даты
2012-12-20—Публикация
2011-10-19—Подача