Изобретение относится к медицине, в частности к абдоминальной хирургии, а именно к применению гидроксиэтилдиметилдигидропиримидина для стимуляции приживления сетчатого имплантата после пластики вентральных грыж.
Внедрение сетчатых имплантатов в клиническую практику лечения грыж передней брюшной стенки живота позволило значительно облегчить закрытие обширных дефектов брюшной стенки и тем самым сократить количество рецидивов заболевания (Ротькин Е.А., Агаджанян В.В., Крылов Ю.М. Патент №2393790; 2010; опубл. 10.07.2010. Бюл.№17. на изобретение «Способ герниопластики сетчатым имплантатом вентральных грыж»).
Однако, одним из нерешенных вопросов герниопластики сетчатыми имплантатами остается возникновение в послеоперационном периоде сером, наличие которых всегда ассоциировано с отслоением или некрозом подкожного жирового лоскута, вторичным инфицированием и снижением репаративных возможностей местных тканей, что зачастую приводит к нагноению послеоперационной раны и образованию наружных гнойных свищей и тем самым увеличивает финансовые расходы, сроки стационарного и амбулаторного лечения (Способ профилактики послеоперационных сером при лапароскопической аллогерниопластике вентральных грыж / Ю.В. Иванов, Д.Н. Панченков, Р.С.Чайкин, М.В. Зиновский, А.С. Авдеев // Клиническая практика. - 2018. - №1. - С. 3-9; Серомы как осложнение хирургического лечения послеоперационных грыж передней брюшной стенки с использованием сетчатых имплантов: современное состояние проблемы / Е.Н. Деговцов, П.В. Колядко // Новости хирургии. - Т. 26. - №1. - 2018. - С. 96-102; Диагностика и лечение серомы после герниопластики передней брюшной стенки с использованием сетчатого импланта / Е.Н. Деговцов, П.В. Колядко // Хирургия. -2018. - №1. - С. 99-102).
Одной из основных причин образования сером является наличие раневой полости между эндопротезом и окружающими его тканей, а также неадекватная местная и общая реакция организма на чужеродный материал (Михин И.В., Кухтенко Ю.В., Панчишкин А.С. Большие и гигантские послеоперационные вентральные грыжи: возможности хирургического лечения (обзор литературы) // Вестн. Волгогр. Гос. Мед. Ун-та. - 2014. - №2. - С. 8-16), избыточное натяжение тканей вокруг протеза (Пономарева, Ю.В. Роль фактора натяжения в биосовместимости протезирующих материалов для герниопластики / Ю.В. Пономарева, Л.Т. Волова, В.И. Белоконев // Вестник медицинского института Реавиз. - 2016. - №4. - С. 66-72).
Выраженность местной воспалительной реакции на имплантацию протезов определяется локальной защитной ролью провоспалительных цитокинов, которые обеспечивают рекрутирование в очаг воспаления дополнительное количество эффекторных клеток (нейтрофилов, макрофагов), стимулируют их фагоцитарную, бактерицидную активность и индуцируют запуск антигенспецифического иммунного ответа. Дальнейшая миграция лейкоцитов в очаг воспаления контролируется специальными цитокинами, которые продуцируются и секретируются активированными макрофагами, эндотелиальными клетками и фибробластами (Возможные предикторы и морфологические аспекты развития серомы после пластики грыжи передней брюшной стенки / В.И. Белоконев, Ю.В. Пономарева, С.Ю. Пушкин, О.Н. Мелентьева, М.Г. Гуляев // Новости хирургии. - 2014. - Т. 22. - №6. - 665-670.; Mathes S.J., Steinwald P.M., Foster R.D. Complex abdominal wall reconstruction: A comparison of fl ap and mesh closure // Ann. Surg. - 2000. - V. 232. - №4. - P. 586-682; Горбунова, E.А. Гнойно-воспалительные осложнения после вен-тропластики. Вопросы профилактики и лечения / Е.А. Горбунова // Известия высших учебных заведений. Поволжский регион. Медицинские науки. - 2011. - M1 (17). - С. 73-79).
С другой стороны, избыточная продукция провоспалительных цитокинов может привести к нарушению процессов репаративной регенерации и ухудшению приживления сетчатого имплантата, снижению местной резистентности тканей к инфекции и развитию в последующем послеоперационных раневых осложнений в области оперативного вмешательства. Так, предоперационный мониторинг уровня цитокинов в плазме крови позволяет прогнозировать развитие местных раневых осложнений. Доказано также, что пациенты с высоким уровнем цитокинов в плазме крови до оперативного вмешательства имеют повышенный риск образования сером после операции (Serum analyses for protein, albumin and IL-1-RA serve as reliable predictors for seroma formation after incisional hernia repair / C.D. Klink, M. Binnebosel, A.H. Lucas, A. Schachtrupp, J. Grommes, J. Conze, U. Klinge, U. Neumann, K. Junge // Hernia. - 2011. - Vol. 15. - №1. - P. 69-73).
Следует также отметить, что исход хирургического лечения послеоперационных вентральных грыж во многом зависит не только от местных факторов в очаге поражения, но и общего состояния макроорганизма, его способности преодолеть те нарушения, которые были вызваны оперативным вмешательством. Снижение репаративных возможностей организма ведет прежде всего к нарушению процессов сращения имплантата с окружающими тканями, а затем, вследствие этого, к различным осложнениям, отягощающим течения послеоперационного периода и ухудшающим заживления ран, закрытых швом (Современное состояние и проблемы лечения больших послеоперационных вентральных грыж / О.Т. Алишев, Р.Ш. Шаймарданов // Практическая медицина. - 2013. - №2. - С. 16-21).
Известны различные способы повышения эффективности профилактики раневых осложнений после герниопластики вентральных грыж сетчатым эндопротезом.
Известен способ предупреждения инфекции области хирургического вмешательства с помощью проведения антибиотикопрофилактики (Козлов С.Н. Антибактериальные препараты в клинической практике. - М., 2009. - С. 207-211; Клиническая хирургия: национальное руководство / под ред. В.С. Савельева. - М., 2008. - Т. 1. - С. 158-162) - внутривенное введение цефалоспоринов 1-2 поколений: цефозалина, цефуроксима (Страчунский Л.С, Козлов С.Н. Современная антимикробная химиотерапия: руководство для врачей. - М.: Боргес, 2001. - 432 с.; Паховые грыжи: национальные клинические рекомендации, 2017. - 41 с.). Однако, данный способ профилактики раневых осложнений при герниопластике вентральных грыж эндопротезом не оказывает влияния на воспалительную реакцию тканей на инородное тело (сетчатый имплантат, шовный материал), которая как раз и является причиной развития сером, асептического инфильтрата, повышает риск развития инфекции области хирургического вмешательства. Кроме этого, рандомизированными исследованиями не доказано статистического значимого снижения количества раневых осложнений в области хирургического вмешательства в условиях применения антибиотиков при грыжесечениях (Периоперационная антибиотикопрофилактика в абдоминальной хирургии: пособие для врачей / под ред. В.Д. Федорова, В.Г. Плешкова, Л.С. Страчунского // Клиническая микробиологическая антимикробная терапия - Т. 6. - №2. - 2004. - С. 186-192). В крупном исследовании (n=5800) эффективность антибиотикопрофилактики (амоксицилин, цефазолин) в неотложной абдоминальной хирургии была сопоставима с плацебо (Seasonal variation and risk factors associated with surgical site infection rate in Kano, Nigeria / E. Nwankwo, S. Edino // Turk. J. Med. Sci. - 2014. - Vol. 44. - №4. - P. 674-80).
Известны способы предупреждения раневых осложнений посредством облитерации свободного пространства вокруг имплантата за счет адгезии парапротезных тканей, что, безусловно, способствует прилипанию имплантата к окружающим тканям и стимуляции прорастания его молодой соединительной тканью. Например, для этого рекомендуется способ аппликации 1% раствором гемоблока из расчета 0,25 мл раствора на 1 см площади операционного поля с последующем активным дренированием раны (Способ профилактики сером в хирургическом лечении больших послеоперационных грыж передней брюшной стенки с использованием сетчатых имплантов / С.В. Баринов, Е.Н. Деговцов, П.В. Колядко, А.В. Писклаков // Патент РФ №2659645, 2018). Активными компонентами препарата являются неполная серебряная соль полиакриловой кислоты и наночастицы серебра, обеспечивающие гемостатические и антибактериальные свойства. Особенностью цианкрилатного адгезива является экзотермический эффект процесса полимеризации, что может нарушить локальный тепловой баланс области протезирования и ухудшить прорастание имплантата грануляционной тканью. Введение дренажа через отдельные проколы передней брюшной стенки травмирует ткани и создает опасность кровотечения в полость раны, а применение метода активного дренирования, в случае аппликации раствором гемоблока, дополнительно повышает риск проникновения госпитальной микробной флоры с поверхности кожи в глубжележащие ткани раневой полости через дренажные трубки.
Известен способ облитерации «мертвого пространства» с помощью введения тканевых сеалентов (фибринового клея, тромбина, тромбоцитарного клея) (Suction drains, quilting sutures, and fibrin sealent in the prevention of seroma formation in abdominoplasty: which is the best strategy? / M.E. Bercial [et al.] // Aesthetic plastic surgery. - 2012. - Vol. 36. - №2. - P. 370-373; Prevention of Hematomas and Seromas / J. Bullocks [et al.] // Semin. Plast. Surg. - 2006. - Vol. 20, №4. - P. 233-40.). Однако введение тканевых сеалентов не уменьшает воспалительную реакцию тканей на инородное тело и сами по себе, после полимеризации, они становятся инородным телом. Высокая стоимость подобных адгезивов также ограничивают их широкое применение. Белковая природа сеалентов ассоциирована с возможностью индивидуальной непереносимости данных препаратов, а также риском развития инфекции области хирургического вмешательства и отторжения имплантата.
Известны способы, заключающиеся в проведении местной иммунотерапии, например, способ профилактики раневых осложнений после протезирующей герниопластики паховых грыж (Патент РФ №2469654 Способ профилактики раневых осложнений после протезирующей герниопластики паховых грыж / К.В. Серозудинов, А.М. Алексеев, А.И. Баранов, О. В. Данцигер [и др.]. 2012). Способ заключается в следующем: У пациента производят забор крови, получают из нее лейкотромбоцитарную массу, которую культивируют с интерлейкином-2, после чего центрифугированием выделяют надосадочную жидкость, содержащую комплекс аутологичных цитокинов, которую затем вводят в перипротезные ткани, из расчета 1 мл/см2 площади протеза, через полихлорвиниловую трубку в первые и третьи сутки после операции. Способ позволяет создавать высокую концентрацию комплекса аутологичных цитокинов в перипротезных тканях, уменьшить экссудативный компонент воспаления и повысить местный специфический иммунитет, тем самым уменьшить риск развития раневых осложнений и улучшить прорастание протеза. Однако данный способ имеет следующие недостатки: полихлорвиниловая трубка, являясь инородным телом, может усилить экссудативную воспалительную реакцию в области протезирования и сопряжена с теми же осложнениями, что и дренирование раны; отверстия в трубке в течение первых суток после операции прикрываются фибрином и добиться равномерного распространения, вводимого в перипротезные ткани раствора препарата, не представляется возможным, что снижает его эффективность; введение препарата извне через трубку в противоток оттоку ассоциировано с экзогенным инфицированием.
Известен также способ с использованием комплекса аутологичных цитокинов культивируемых с 5000000 ЕД интерлейкина-2 и вводимых подкожно для создания инфильтрационного вала в перивульнарной области (Патент РФ №2394602 Способ профилактики гнойных осложнений послеоперационных ран и лечения инфицированных послеоперационных ран без нагноения / А.А. Коновалов, A.M. Алексеев, Ю.А. Чурляев, А.И. Баранов, Д.В. Лучшеев, Ю.Д. Ермолаев МПК А61М 1/38; А61К 31/7042; А61К 38/19; А61Р 37/00; А61Р 41/00. Бюл. №20 от 20.07.2010 г.). Однако данный способ имеет следующие недостатки: излишняя травматизация кожных покровов и болевые ощущения у пациентов; при подкожном введении цитокинов не создается высокой концентрации в зоне пластики эндопротезом; в операционной ране нарушается кровообращение и лимфоотток, сгустки крови закупоривают сосуды, затрудняется нормальное передвижение тканевой жидкости, а вместе с ней и лекарственного препарата; образуется защитная воспалительная зона вокруг раны, что также затрудняет проникновение препарата в рану. По этой причине профилактическое обкалывание чистых ран растворами антибиотиков также считается нецелесообразным (Нестеров, И.В. Профилактика нагноений операционных ран в неотложной хирургии брюшной полости: автореф. дис…. канд. мед. наук / И.В. Нестеров. - М., 1962; Билич, Г.Л. Стимуляция регенерации и защитных механизмов в детской хирургии / Г.Л. Билич. - М.: Медицина, 1976. - 223 с.).
Следует также отметить, что оба вышеописанных способа местной иммунотерапии имеют объединяющий их недостаток - приготовление аутологичных цитокиновых препаратов - это технологически сложный многоэтапный трудоемкий процесс, который требует специальной подготовки медицинского персонала и оборудования. Стандартизацию получаемого препарата выполнить невозможно вследствие значительной вариативности исходного биологического сырья для его приготовления, а это в свою очередь, может приводить, например, к передозировке препарата, избыточной продукции провоспалительных цитокинов, генерализации воспалительного процесса и нарушению регенерации тканей области сетчатого имплантата.
Локальное действие препарата в очаге воспаления предположительно может привести к дисбалансу между эффектами провоспалительных и противовоспалительных цитокинов и, как следствие, к дестабилизации воспалительного процесса.
Известен способ профилактики раневых осложнений путем назначения до- и послеоперационном периоде препаратов пиримидинового ряда, например метилурацила, взятого нами за прототип (Билич, Г.Л. Стимуляция регенерации и защитных механизмов в детской хирургии / Г.Л. Билич. - М.: Медицина, 1976. - 223 с.; Русаков, В.И. Регуляция воспаления и регенерации в хирургии / В. И. Русаков. - Ташкент: Медицина, 1971. - 376 с.; Зингер Д.В. К вопросу о применении метилурацила и оротата калия для профилактики спаечной болезни / Д.В. Зингер // Применение пиримидиновых и пуриновых производных в хирургии и других областях медицины. - Ростов-на-Дону, 1970. - С. 89-91.; Лекарственные средства: в 2-х томах / М.Д. Машковский [и др.] - М.: Медицина, 1988. - Том 2. - С. 138-139). Метилурацил в плановой хирургии назначается за 2-3 дня до операции и в течение 6 дней после оперативного вмешательства по 0,5 гр 3 раза в день. К основным недостаткам прототипа относятся: низкий стимулирующий эффект процессов заживления тканевых дефектов; слабое противовоспалительное действие и влияние на повышение неспецифической резистентности организма к инфекции. Кроме этого, недостатком их применения являются возможные побочные явления, противопоказания к их назначению (Справочник Видаль 2009 [Электронный ресурс]-Режим доступа: http//www.webvidal.ru/2019/AV_1947.htm 6; Медицинский справочник лекарств [Электронный ресурс]/Мединфа. Медицинская энциклопедия. - Режим доступа: http//medinfa.ru/drug/11/1499/).
Целью изобретения является уменьшение раневых осложнений после герниопластики вентральных грыж эндопротезированием путем ускорения приживления сетчатого имплантата в ранние сроки после операции.
Поставленная цель достигается за счет использования в качестве стимулятора процессов приживления сетчатого имплантата препарата пирмидинового ряда - гидроксиэтилдиметилдигидропиримидина.
Гидроксиэтилдиметилдигидропиримидин - оригинальное отечественное лекарственное средство, разработанное Институтом органической и физической химии им. А.Е. Арбузова Казанского научного центра РАН (ИОФХ) и Казанским государственным медицинским университетом (КГМУ). В химическом отношении гидроксиэтилдиметилдигидропиримидин представляет собой 1-(β-оксиэтил)-4,6-диметил-1,2-дигидро-2-оксипиримидин формулы
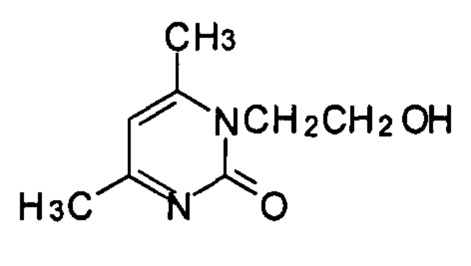
и является одним из наиболее простых негликозидных аналогов пиримидиннуклеозидов. При пероральном приеме гидроксиэтилдиметилдигидропиримидин происходит быстрое всасывание его в течение 0,5-1 часа (метилурацил 0,5-4 часа); максимальная концентрация препарата в сыворотке крови достигается через 1,7 часа. Время полувыведения препарата составляет 5,5 часов. В результате низкого процента связывания с сывороточным альбумином (9%) и отсутствием биотрансформации в организме препарат не оказывает конкуретного действия при приеме других лекарственных средств.
Препарат малотоксичный, не обладает кумулятивными свойствами. Кроме того, по результатам тензиометрии и морфологических исследований, гидроксиэтилдиметилдигидропиримидин обладает выраженным стимулирующим эффектом на заживление ран на ранних стадиях репаративной регенерации по сравнению с метилурацилом и является препаратом направленного ранозаживляющего действия, что выражается в повышении упруго-прочностных параметров рубцовой ткани. Данные указывают на то, что гидроксиэтилдиметилдигидропиримидин ускоряет фибриллогенез и создает более совершенную архитектонику вновь образованных коллагеновых волокон и прочность их поперечных связей (Ксимедон в клинической практике / С.Г. Измайлов, Г.А. Измайлов, М.Ю. Аверьянов, В.С. Резник. - Нижний Новгород: Изд-во НГМА, 2001. - 188 с.).
Известно, что особенностью операций при грыжах передней брюшной стенки с применением сетчатых имплантатов является обширная сепарация подкожной жировой клетчатки, апоневроза, мышц, что сопровождается множественным повреждением кровеносных и лимфатических сосудов, образованием остаточных полостей, в которых скапливается раневое отделяемое. Размещение сетчатого имплантата дополнительно способствует образованию сером, повышает опасность инфицирования скопившегося раневого отделяемого, формирование абсцессов и лигатурных свищей, что может приводить к отторжению сетчатого имплантата и в дальнейшем к рецидиву грыжи (Патент на изобретение 2397790 «Способ герниопластики сетчатым имплантатом вентральных грыж» // Е.А. Ротькин, В.В. Агаджанян, Ю.М. Крылов. Опубл. 10.07.2010. Бюл. №19. Заявка 2009120769/14, 01.06.2009. А61В 17/00).
Способ осуществляют следующим образом. Больному с первого дня после операции вводится гидроксиэтилдиметилдигидропиримидин перорально или через назогастральный зонд в дозе 0,5 г 3 раза в день перед едой. Прием препарата продолжается в течение 5-7 дней после операции.
Теоретическим обоснованием данной схемы применения гидроксиэтилдиметилдигидропиримидина у больных после протезирующей герниопластики являются следующие данные.
Именно 3-5 сутки послеоперационного периода характеризуются наиболее интенсивным воспалением (Протезирующая пластика ультралегкими сетками в условиях бактериальной контаминации / В.В. Паршиков, А.А. Миронов, Е.А. Аникина, М.И. Заславская, А.И. Алехин, А. А. Казанцев // Современные технологии в медицине. - Т. - 7. - №4. - 2015. - С. 64-71.) Длительность фазы воспаления раневого процесса послеоперационной раны составляет в среднем 5-7 суток. Эта фаза высокой активности характеризуется выбросом медиаторов, нарушением проницаемости сосудистой стенки и экссудацией, миграцией воспалительных элементов. Кроме этого, наибольший подъем уровней цитокинов, избыточная продукция которых и дисбаланс приводит к местным раневым послеоперационным осложнениям, отмечается именно на 3-5 сутки послеоперационного периода (Динамика профиля цитокинов у больных с послеоперационными грыжами брюшной стенки при протезировании с использованием политетрафторэтилена и поливинилиденфторида / С.В. Иванов, И.С. Иванов, Р.А. Мамедов, Т.П. Катунина, А.В. Цуканов // Клиническая хирургия. - 2012. - №7. - С. 37-41). В самом крупном клиническом тематическом исследовании (n=1326), установлено, что воспалительный ответ в виде повышения ряда интерлейкинов (ИЛ-6, ЦРБ, ИЛ-1, фибриногена и А-антитрипсина) наиболее выражен в первые 24 часа после операции и нормализуется только на 7 сутки. Причем особо высокий уровень ИЛ-6 в сыворотке отмечается при использовании протезирующей пластики на 5 сутки (Systemic inflammatory response after hernia repair: a systematic review / D. Kokotovic, J. Burcharth, F. Helgstrand, I. Gogenur // Langenbecks Arch. Surg. - 2017. - Vol. 402. - №7. - P. 1023-1037).
Исходя из данных, что наибольшее стимулирующее действие гидроксиэтилдиметилдигидропиримидина на заживление ран проявляется в первые 5-7 дней после повреждения тканей области оперативного вмешательства (Применение препарата ксимедона в хирургической практике (практические рекомендации) / С.В. Доброквашин, А.Г. Измайлов, Д.X. Шакирова, Д.А. Василькин. - Казань, 2017. - 47 с.), нами высказана гипотеза, что гидроксиэтилдиметилдигидропиримидин стимулирует приживление сетчатого эндопротеза посредством регулирования процесса воспаления в месте оперативного вмешательства, повышения неспецифической резистентности организма к инфекции, усиления неоваскулогенеза и врастания грануляционной ткани между нитями имплантата. Прорастание эндопротеза молодой соединительной тканью уже на ранних сроках заживления раны защищает его от реинфицирования, создает благоприятные условия для кроволимфообращения в окружающих тканях и предупреждает образование сером, являющихся одной из причин развития гнойно-воспалительных раневых осложнений.
Для подтверждения гипотезы и оценки реакции тканей в области установленного сетчатого полипропиленового имплантата выполнено исследование на 12 разнополых крысах чистой линии в равных условиях вивария на базе лаборатории центра генетических коллекций лабораторных животных Федерального государственного автономного образовательного учреждения высшего образования "Национальный исследовательский Нижегородский государственный университет им. Н.И. Лобачевского" (ННГУ) (603950, г. Нижний Новгород, пр. Гагарина, 23). Гистоморфометрические исследования выполнены на базе Института травматологии Федерального государственного бюджетного образовательного учреждения высшего образования "Приволжский исследовательский медицинский университет" Министерства здравоохранения Российской Федерации (ФГБОУ ВО "ПИМУ" Минздрава России).
Распределение животных по группам проводились простым способом рандомизации. Применяли исследуемые препараты (0,9% раствор натрия хлорида, гидроксиэтилдиметилдигидропиримидин, метилурацил) в периоперационном периоде: за 3 дня до операции и до дня вывода животных из эксперимента, включительно. Расчет дозы выполняли на среднюю массу крысы в исследовании от рекомендуемой суточной дозы, согласно актуальной официальной инструкции к препарату (для гидроксиэтилдиметилдигидропиримидина 1 г, метилурацила - 2 г в сутки), на среднюю массу человека (70 кг). Имплантация выполнялась в слой аналогичный передней брюшной стенке при методике onlay extraperitoneal.
Исследование концентрации ИЛ-6 и ИЛ-10 крови выполняли из хвостовой вены. Контрольный забор крови производили до введения препарата. На 5 сутки эксперимента выполняли забор крови из хвостовой вены и забор участка имплантации на гистологическое и гистоморфометрическое исследования.
В результате эксперимента установлено, что применение гидроксиэтилдиметилдигидропиримидина по сравнению с 0,9% раствором натрия хлорида, ассоциировано со снижением концентрации в крови провоспалительного ИЛ-6 на 119%. Снижение стандартного отклонения в группе гидроксиэтилдиметилдигидропиримидина на 5 сутки на 230% по ИЛ-6 и на 85% по ИЛ-10 по сравнению с контролем, в отличии группы 0,9% раствор натрия хлорида, где шло нарастание на 36%, говорит о стабилизации и унификации процессов воспаления при применении гидроксиэтилдиметилдигидропиримидина.
При гистоморфометрии выявлено, что несмотря на увеличение количества кровоизлияний в группе гидроксиэтилдиметилдигидропиримидина по сравнению с 0,9% раствор натрия хлорида в 2,4 раза, отмечено увеличение площади сосудов в 5,7 раз по сравнению с метилурацилом, и в 3,6 раза по сравнению с 0,9% раствор натрия хлорида, что указывает на усиление неоваскулогенеза и роста грануляций при применении гидроксиэтилдиметилдигидропиримидина.
При сравнении гидроксиэтилдиметилдигидропиримидина и метилурацила можно отметить, что последний также обладает противовоспалительным действием, аналогичным гидроксиэтилдиметилдигидропиримидину, но в меньшей степени. Снижение концентрации в крови ИЛ-6 произошло на 67%. Группа метилурацила отличалась повышением площади жидкостных тканевых скоплений в 3,2 раза по сравнению с гидроксиэтилдиметилдигидропиримидином и в 2,5 раза по сравнению с 0,9% раствор натрия хлорида. Площадь кровоизлияний при применении метилурацила была больше, по сравнению с 0,9% раствор натрия хлорида, в 13,4 раза.
Таким образом, по данным экспериментальных исследований гидроксиэтилдиметилдигидропиримидин приводит к балансу между эффектами провоспалительных и противовоспалительных цитокинов, усиливает неоваскулогенез и прорастание сетчатого имплантата грануляционной тканью, что ускоряет его приживление и способствует тем самым рассасыванию жидкостных образований в перипротезных тканях.
Гипотеза также подтверждается проведением клинических исследований на модели острого воспаления. С этой целью обследовано 238 больных с острым аппендицитом. Основная группа пациентов (n=102) получала per os гидроксиэтилдиметилдигидропиримидин в дозировке 0,5 г 3 раза в день, контрольная группа (n=138) получала метилурацил по 0,5 г 3 раза в день.
У больных основной группы общая температура нормализовалась на 1,2 дня (р<0,05) раньше по сравнению с больными контрольной группы как при катаральном, так и при флегмонозном аппендиците. Стихание местных признаков воспаления в операционной ране в основной группе было на 2,1 дня (р<0,001) раньше при катаральной форме и на 2,2 дня (р<0,001) при флегмонозной по сравнению с больными, которые получали метилурацил. Это указывало на улучшение течения послеоперационного периода, быстрое разрешение воспалительного процесса и повышение защитных сил организма.
При визуальном контроле отмечалось достаточно прочное срастание краев раны, что являлось основанием снимать кожные швы на 77% (р<0,001) раньше, чем в контроле. Расхождения краев раны в раннем периоде не наблюдалось. Кроме того, раннее снятие швов у больных основной группы благоприятно влияло на регенерацию послеоперационных ран, создавало положительные условия для асептического течения раневого процесса.
При сопоставлении частоты осложнений послеоперационных ран в основной и контрольной группах в первой выявили их у 4-х больных (3,9%). У одного больного был инфильтрат, у 3-х - нагноения раны. В контрольной группе осложнения развились у 19 пациентов (13,8%), из них 8 инфильтратов и 11 нагноений. В основной группе нагноения послеоперационных ран развились в 2,9, а в контрольной - в 8,0% наблюдений. Следовательно, применение гидроксиэтилдиметилдигидропиримидина при лечении больных с острым аппендицитом позволило уменьшить общее количество осложнений со стороны раны с 13,8 до 3,9%. Снятие швов и уменьшение количества осложнений у больных основной группы привело к сокращению времени их пребывания в стационаре после операции.
Известно, что относительная лимфопения крови менее 7% ассоциирована с инфекционными осложнениями области оперативного вмешательства (Макаренко, Т.П. Ведение больных общехирургического профиля в послеоперационном периоде / Т.П. Макаренко, Л.Г. Харитонов, А.В. Богданов. - М.: Медицина, 1989. - 352 с.). При исследовании в динамике показателей периферической крови констатировано, что в основной группе больных имеет место увеличение лимфоцитов к 4-5-му дню после операции, по сравнению с контрольной, на 66% (р<0,001), одновременной нормализацией соотношения сегменто-ядерных нейтрофилов, эозинофилов и моноцитов. У пациентов, получавших гидроксиэтилдиметилдигидропиримидин, наблюдалось наиболее благоприятное соотношение между лимфоцитами и сегменто-ядерными нейтрофилами (р<0,001), что указывало на повышение сопротивляемости защитных сил организма к инфекции в послеоперационном периоде. В отличие от этого, в контрольной группе выявлено значительно меньшее содержание лимфоцитов и менее благоприятное соотношение лимфоцитов и сегментоядерных нейтрофилов.
В процессе лечения больных изучена динамика содержания трансглутаминазы - XIII фактора свертываемости в плазме крови. Этот тест отражает выраженность репаративного процесса, а его активность определяется функциональным состоянием печени (Раны и раневая инфекция: руководство для врачей: 2-е изд., перераб. и доп. / под ред. М.И. Кузина, Б.М. Костюченка. - М.: Медицина, 1990. - 591 с.). Активность фактора XIII в плазме крови определялась методом В. П. Балуды и др. (1965) (цит. по Фенчину К.М. Заживление ран. Киев, 1979 - С. 156). Исследования показали, что у здоровых людей (n=10) активность фактора XIII равнялась в среднем 62,1±3,2%. В основной группе на 2-й день после операции относительная активность фактора XIII была ниже нормы на 9,5%. Проведенное лечение гидроксиэтилдиметилдигидропиримидином способствовало достоверному повышению активности фактора XIII на 5-й день после операции на 53%, что необходимо рассматривать, как проявление положительного действия препарата на функцию печени. В контрольной группе больных (с применением метилурацила) на 5-й день наступало недостоверное повышение относительной активности фактора XIII по сравнению с 2-м днем исследования. В контрольной группе больных на 2-й день после операции относительная активность фактора XIII составляла 101,6%). После проведенного лечения метиурацилом в комплексной терапии на 5-й день наступало недостоверное повышение относительной активности фактора XIII до 108,1% (р>0,05). Зависимости между снижением активности фактора XIII в плазме крови и частотой гнойно-воспалительных осложнений выявлено не было.
Констатированы изменения в системе нейтрофильного фагоцитоза. Функциональная активность нейтрофилов венозной крови пациентов изучалась по реакции восстановления нитросинего тетразолия (НСТ) (Виксман, М.Е. Способ оценки функциональной активности нейтрофилов человека по реакции восстановления нитросинего тетразолия: метод, рек. / М.Е. Виксман, А.Н. Маянский. - Казань, 1979. - 14 с.). Установлено, что у больных обеих групп до операции имелось повышение спонтанного и индуцированного вариантов НСТ-теста по сравнению со здоровыми лицами соответственно в 4,3 (р<0,01) и 2,0 раза (р<0,01). На 2-й день после операции у пациентов контрольной группы спонтанный вариант НСТ-теста достоверно увеличивался в 2,3 раза, по сравнению с результатом до операции (р<0,01). На 5-й день с момента операции уменьшение НСТ-позитивных нейтрофилов наблюдалось в 2,1 раза, по сравнению с 2-м днем исследования (р<0,05) и приближалось к показателям, наблюдаемым у больных до операции. По сравнению с нормой спонтанный и индуцированные варианты НСТ-теста на 5-й день исследования оставались больше в 3,5 раза (р<0,05).
У больных основной группы уже на 2-й день послеоперационного периода выявлялось снижение показателей как спонтанного (в среднем до 8,3±2,1%), так и индуцированного (в среднем до 32,4±7,5%) НСТ-теста по сравнению с этими же показателями у больных до операции (соответственно, 3,7±2,3% и 74,5±3,0%>, р<0,05). Причем спонтанный вариант НСТ-теста приближался к норме с последующей нормализацией на 5-й день оперативного вмешательства (6,0±1,5%). Индуцированный вариант НСТ-теста был недостоверно ниже по сравнению с нормой (в среднем составил 29,4±0,2%) и достоверно отличался от показателей контрольной группы больных (Р≤0,01).
Индекс активации нейтрофилов (отношение показателей индуцированного теста к показателям спонтанного) у здоровых лиц был 5-кратным, а у пациентов контрольной группы не превышал 2,8, что свидетельствовало о снижении резерва кислород-зависимого метаболизма нейтрофилов крови. Индекс активации нейтрофилов у больных основной группы выше по сравнению с контролем и соответственно дням исследования составил 3,9 и 4,9. На 5-й день исследования этот показатель приближался к норме.
Выявленный эффект объясняется мембраностабилизирующим действием гидроксиэтилдиметилдигидропиримидина на лейкоциты, что проявляется в снижении спонтанного НСТ-теста в 3 раза с одновременно высоким потенциалом киллерной активности лейкоцитов, выражающейся в увеличении индекса активации нейтрофилов на 2-й день после операции до 3,9 раза по сравнению с контрольной группой - 1,5 раза.
Следовательно, гидроксиэтилдиметилдигидропиримидин повышает функциональную активность нейтрофилов и их резервных потенциалов. Выявленная картина в показателях спонтанного и индуцированного вариантов НСТ-теста под действием гидроксиэтилдиметилдигидропиримидина позволяет нам считать, что одним из механизмов действия гидроксиэтилдиметилдигидропиримидина является его способность стабилизировать клеточную мембрану нейтрофилов. Вследствие стабилизации мембраны снижается выброс лизосомальных ферментов из лейкоцитов в рану, тем самым уменьшается протеолиз фибрина, коллагена и других белков тканей и создаются благоприятные условия для заживления раны первичным натяжением.
Полученные результаты согласуются с данными определения биоактивного и иммунореактивного фибронектина в крови, которого относят к группе неспецифических опсонинов широкого спектра действия, является его участие в мерах противомикробной защиты "первой линии" (Литвинов, Р.И. Фибронективн в свертывании крови и патологии гемостаза: Автореф. дисс…. докт. мед. наук. - Казань, 1993. - 32 с.). Определение концентрации иммунореактивного фибронектина в раневом отделяемом и плазме крови проводилось ракетным иммуноэлектрофорезом с использованием моноспецифической антисыворотки (Аксельсен, Н. Руководство по количественному иммуноэлектрофорезу / Н. Аксельсен, Й. Крелль, Б.М. Веке. - Мир, 1977. - 216 с.), а биологически активного фибронектина - реакцией агглютинации желатинизированных микрочастиц на лазерном нефелометре (Сафина Н.А. и др., 1989).
Выявлено, что у большинства из пациентов контрольной группы в раннем послеоперационном периоде имела место умеренная гипофибронектинемия, достигающая 214,9±29,0 мкг/мл на 3-й день после операции и 234,6±27,8 мкг/мл на 5-й день (р<0,05). Динамика содержания иммунореактивного фибронектина в плазме крови у больных основной группы была идентична и соответственно дням исследования концентрация фибронектина составила 223,6±19,3 мкг/мл и 253,4±23,4 мкг/мл (р<0,05). Противоположные данные получены при определении концентрации биоактивного фибронектина крови. Из представленных данных видно, что концентрация биоактивного фибронектина крови у больных обеих групп до операции составляла в среднем 204,3±32,1 мкг/мл (при норме 300 мкг/мл). У больных контрольной группы уровень фибронектина в 1-й день после операции равнялся 267,4±23,8 мкг/мл (р≥0,05). На 3-й день его концентрация достоверно снижалась по сравнению с 1-ым днем исследования до 129,3±8,8 мкг/мл (р<0,01) и на 5-й день вновь возрастала до 232,0±6,1 мкг/мл (р<0,05), не достигая первоначальных значений. Такое снижение уровня фибронектина связано с его потреблением в очаге воспаления, так как одним из механизмов действия фибронектина.
В основной группе концентрация фибронектина в крови в 1-й день после операции составляла 280,0±37,6 мкг/мл, на 3-й день - 298,0±25,7 мкг/мл и на 5-й день - 275,7±23,0 мкг/мл. Наблюдаемое снижение уровня фибронектина на 3-й день исследования в контроле отсутствует у пациентов, получавших гидроксиэтилдиметилдигидропиримидин. Разница средних величин между группами статистически достоверна. Полученные результаты впервые доказали, что применение гидроксиэтилдиметилдигидропиримидина в послеоперационном периоде выравнивает концентрацию плазменного биоактивного фибронектина до нормы. Выявленный эффект препарата объясняется нами тем, что гидроксиэтилдиметилдигидропиримидин, являясь адаптогеном, усиливает белковый синтез и стимулирует образование фибронектина в печени с последующим его поступлением в кровеносное русло. Наиболее существенно это проявляется на 3-й день после оперативного вмешательства. Необходимо отметить, что снижение концентрации биоактивного фибронектина в крови ниже 100 мкг/мл является неблагоприятным фактором в плане развития осложнений (Бондарев, Ю.В. Роль гемоспелено перфузии в комплексном лечении разлитого гнойного перитонита: Автореф. Дис…. канд. мед. наук. - Казань, 1993. - 20 с.).
Таким образом, проведенные нами исследования доказали, что гидроксиэтилдиметилдигидропиримидин повышает неспецифическую резистентность организма к инфекции уже в первые 5 дней после операции путем усиления функциональной активности нейтрофилов, их резервных потенциалов, синтеза фибронектина и фактора XIII. Метилурацил такой активностью, именно в первые 5 дней лечения, не обладает. Напротив, резкое снижение концентрации провоспалительных цитокинов к 5 дню после операции под воздействием метилурацила может вызвать хронический воспалительный процесс в перипротезных тканях и тем самым повысить риск развития послеоперационных раневых осложнений, в частности, сером.
На основе данных вышеописанного экспериментального исследования и клинического исследования на модели острого воспаления, проведена проспективная клиническая оценка эффективности разработанного способа стимуляции приживления сетчатого имплантата после пластики вентральных грыж. В работе проанализированы результаты лечения пациентов в возрасте от 18-50 лет, включительно, с протезирующей пластикой сетчатым полипропиленовым имплантатом дефекта апоневроза неущемленной грыжи передней брюшной стенки. Критерии исключения пациентов были: злокачественное новообразование, ВИЧ-инфекция, гиперчувствительность к препарату гидроксиэтилдиметилдигидропиримидин, лейкоз острый или хронический, эритремия, период беременности или лактации, органная недостаточность (количество баллов по шкале SOFA>3), отсутствие готовности к сотрудничеству со стороны пациента. Все исследуемые пациенты дали письменное добровольное информированное согласие на прием гидроксиэтилдиметилдигидропиримидина. Пластика грыжевого дефекта передней брюшной стенки сетчатым полипропиленовым имплантатом выполнялась любым стандартным допустимым способом: sublay retromuscular или preperitoneal при послеоперационных срединных, белой линии, пупочных, боковых, паховых грыжах. В качестве сетчатого имплантата использовался полипропилен эсфил стандартный, полностью подходящий под рекомендации International Endohernia Society (синтетическая нерассасывающаяся сетка с монофиламентной структурой, величиной пор 1-1,5 мм и прочностью более 16N/см) с уровнем доказательности 1 В и степенью рекомендаций А. Перевязки выполняли стандартным способом по требованию, но не реже 1 раза в 3 дня.
В основной группе (n=16), пациенты с первого дня после операции получали гидроксиэтилдиметилдигидропиримидин per os в дозе 0,5 г 3 раза в день перед едой в течение 5-7 дней. Пациенты контрольной группы (n=13) получали метилурацил по 0,5 г 3 раза в день перед едой в течение 5-7 дней. Распределение пациентов по группам проводили простым способом рандомизации парами - первый пациент входит в I группу, второй - во II, третий - в I и т.д.
Для статистической обработки полученных данных применяли компьютерную программу StatSoft STATISTICA 6.1 согласно рекомендациям О.Ю. Ребровой (2002). В исследовании применялся 5% доверительный интервал. Проверку нормальности распределения количественных признаков не проводили, так как все полученные данные рассматривали как непараметрические. С целью оценки распределения непрерывных величин в несвязанных группах использовали U-критерий Манна-Уитни, в связанных -Вилкоксона. Статистический анализ дискретных парных величин проводился по точному критерию Фишера (one-tailed).
В результате исследования крови пациентов в обеих группах после протезирующей пластики неущемленной грыжи передней брюшной стенки, по сравнению с показателями до операции, на 3-5 сутки отмечалось нарастание лейкоцитоза на 22,3% и С-реактивного белка(повышение которого ассоциируется с повышением интерлейкина-6) на 32,2% в сочетании со снижением лимфоцитов на 30,4% и тромбоцитов на 13,7%. В основной группе по сравнению с контрольной (до операции и на 3-5 сутки после) отмечено снижение концентрации С-реактивного белка на 68,5% (р=0,04), лейкоцитов крови на 26,3% (р=0,1) и уменьшение разницы в лимфоцитах на 40,0% (р=0,07).
В послеоперационном периоде по данным УЗИ в основной группе больных только в одном случае выявлена серома, которая не нуждалась в инвазивном вмешательстве и рассасалась самостоятельно после консервативной терапии. В контрольной группе серомы выявлены у 53,8% больных. Из них у 4 пациентов объем сером достигал 50 мл, что потребовало прибегнуть к пункционному методу лечения под УЗИ-наведением. У 3 больных контрольной группы имело место нагноение послеоперационной раны.
Совокупность существенных признаков в доступной нам литературе не найдена, следовательно, изобретение соответствует критерию «новизна».
Совокупность существенных признаков позволяет получить новый технический результат, заключающийся в проведении профилактики развития осложнений со стороны послеоперационной раны после установки эндопротеза при герниопластики, что позволяет в первые 5 дней после операции путем усиления функциональной активности нейтрофилов, их резервных потенциалов, синтеза фибронектина, фактора XIII и коррекции цитокинового статуса повысить неспецифическую резистентность организма к инфекции и васкуляризацию эндопротеза области оперативного вмешательства, тем самым происходит более раннее формирование и созревание грануляционной ткани с ограничением сетки соединительной тканью, близкой по структуре к окружающим тканям.уменьшить риск развития раневых осложнений и улучшить прорастание протеза молодой соединительной тканью.
Таким образом, гидроксиэтилдиметилдигидропиримидин регулирует воспалительный ответ на хирургическую агрессию и инородное тело, уменьшает экссудативные процессы, стимулирует пролиферацию и приживление сетчатого протеза, происходит более раннее формирование и созревание грануляционной ткани с отграничением сетки соединительной тканью, близкой по структуре к окружающим тканям, что приводит к уменьшению развития раневых послеоперационных осложнений.
На основе данных вышеописанного экспериментального исследования проведена проспективная клиническая оценка эффективности разработанного способа стимуляции приживления сетчатого имплантата после пластики вентральных грыж. В работе проанализированы результаты лечения 32 пациентов в возрасте от 18-80 лет, включительно, которым выполнялась протезирующая пластика дефекта апоневроза неущемленной грыжи передней брюшной стенки сетчатым полипропиленовым имплантатом. Критерии исключения пациентов были: злокачественное новообразование, ВИЧ-инфекция, гиперчувствительность к препарату гидроксиэтилдиметилдигидропиримидин, лейкоз острый или хронический, эритремия, период беременности или лактации, органная недостаточность (количество баллов по шкале SOFA>3), отсутствие готовности к сотрудничеству со стороны пациента. Все исследуемые пациенты дали письменное добровольное информированное согласие на прием гидроксиэтилдиметилдигидропиримидина. Пластика грыжевого дефекта передней брюшной стенки сетчатым полипропиленовым имплантатом выполнялась любым стандартным допустимым способом: sublay retromuscular или preperitoneal при послеоперационных срединных, белой линии, пупочных, боковых, паховых грыжах. В качестве сетчатого импланта использовался полипропилен эсфил стандартный, полностью подходящий под рекомендации International Endohernia Society (синтетическая нерассасывающаяся сетка с монофиламентной структурой, величиной пор 1-1,5 мм и прочностью более 16N/см) с уровнем доказательности 1 В и степенью рекомендаций А. Перевязки выполняли стандартным способом по требованию, но не реже 1 раза в 3 дня.
Средний возраст в основной и контрольной группах составил 57,0 и 59.5 лет, соответственно (р=1,0, U-критерий). Пациенты в группах были сопоставимы по сопутствующей патологии, вариантам оперативных вмешательств, исследуемым показателям крови до операции.
В основной группе (n=16), пациенты с первого дня после операции получали гидроксиэтилдиметилдигидропиримидин per os в дозе 0,5 г 3 раза в день перед едой в течение 5-7 дней. Пациенты контрольной группы (n=16) дополнительного лечения не получали.
Для статистической обработки полученных данных применяли компьютерную программу StatSoft STATISTIC А 12 согласно рекомендациям О.Ю. Ребровой (2002). В исследовании применялся 5% доверительный интервал. Проверку нормальности распределения количественных признаков не проводили, так как все полученные данные рассматривали как непараметрические. С целью оценки распределения непрерывных величин в несвязанных группах использовали U-критерий Манна-Уитни, в связанных - Вилкоксона. Группы исследования подбирались в группы простым поочередным способом рандомизации.
В результате исследования крови пациентов в основной группе после протезирующей пластики неутомленной грыжи передней брюшной стенки, по сравнению с показателями до операции, на 3-5 сутки, отмечается статистически значимое повышение концентрации С-реактивного белка на 51.6% (р=0,04, критерий Вилкоксона), тенденция к повышению лейкоцитов крови на 25,3% (р=0,13, критерий Вилкоксона) и повышению лимфоцитов на 25,3% (р=0,07, критерий Вилкоксона). В контрольной же группе, С-реактивный белок вырос на 82,8% (р=0,02, критерий Вилкоксона), обратная тенденция, к снижению лейкоцитов крови на 4,9% (р=1,00, критерий Вилкоксона) и лимфоцитов на 27,7% (р=0,20, критерий Вилкоксона).
Стоит также отметить результирующую разницу показателей крови на 3-5 сутки после операции в основной и контрольной группах, статистически значимые различия отмечены у лимфоцитов -38,0% (р=0,03, U-критерий) и С-реактивного белка на+223,6% (р=0,03, U-критерий).
Количество послеоперационных осложнений области имплантации составило: 2 (2 серомы) в основной группе и 4 (3 серомы и 1 гематома) - в контрольной (р=1,0, U-критерий).
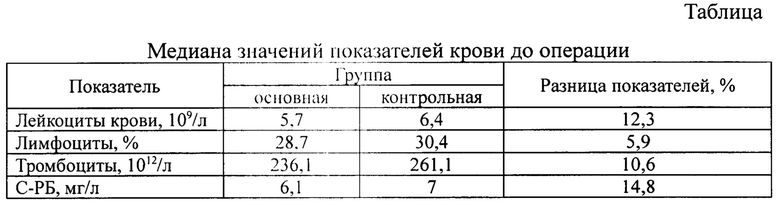
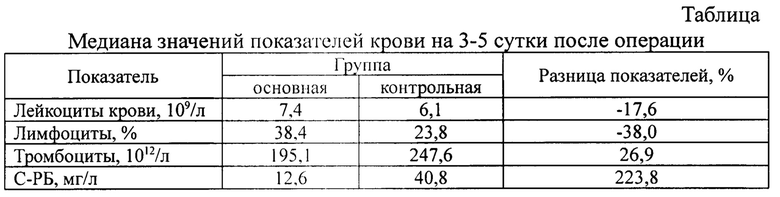
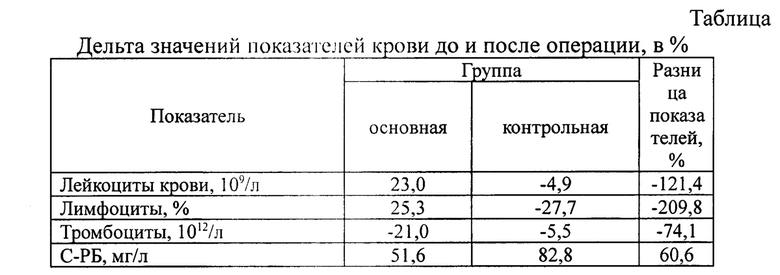
Таким образом, из представленного клинического исследования можно сделать вывод, что применение гидроксиэтилдиметилдигидропиримидина в периоперационном периоде протезирующей вентрогерниопластики улучшает результаты лечения пациентов, посредством статистически значимого снижения воспалительной и повышения иммунной реакции на хирургическую агрессию и имплантат, что влечет к снижению послеоперационных осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО И СПОСОБ ДЛЯ КОМБИНИРОВАННОГО АППАРАТНО-ФАРМАКОЛОГИЧЕСКОГО РАЗДЕЛЕНИЯ МЫШЕЧНО-ФАСЦИАЛЬНЫХ КОМПОНЕНТОВ БРЮШНОЙ СТЕНКИ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2021 |
|
RU2824801C2 |
| Применение гидроксиэтилдиметилдигидропиримидина в качестве средства, повышающего деформационно-прочностные характеристики фасциальных слоев брюшной стенки, их толерантность к растяжению и эластичность | 2023 |
|
RU2833392C1 |
| Способ профилактики раневых послеоперационных осложнений аллогерниопластики передней брюшной стенки | 2023 |
|
RU2809913C1 |
| СПОСОБ ПРОФИЛАКТИКИ РАНЕВЫХ ОСЛОЖНЕНИЙ ПОСЛЕ ПРОТЕЗИРУЮЩЕЙ ГЕРНИОПЛАСТИКИ ПРИ УЩЕМЛЕННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2011 |
|
RU2455947C1 |
| СПОСОБ ПРОФИЛАКТИКИ РАНЕВЫХ ОСЛОЖНЕНИЙ ПОСЛЕ ПРОТЕЗИРУЮЩЕЙ ГЕРНИОПЛАСТИКИ ПАХОВЫХ ГРЫЖ | 2011 |
|
RU2469654C1 |
| Способ профилактики осложнений надапоневротической пластики послеоперационной вентральной грыжи | 2017 |
|
RU2645245C1 |
| ЛЕКАРСТВЕННОЕ СРЕДСТВО ДЛЯ ОПТИМИЗАЦИИ ПРИЖИВЛЕНИЯ СИЛИКОНОВОГО ИМПЛАНТА ПОСЛЕ РЕКОНСТРУКТИВНО-ВОССТАНОВИТЕЛЬНОЙ ОПЕРАЦИИ НА МОЛОЧНОЙ ЖЕЛЕЗЕ | 2022 |
|
RU2788259C1 |
| СПОСОБ ПРЕПЕРИТОНЕАЛЬНОЙ БЛОКАДЫ ПОСЛЕ ГЕРНИОПЛАСТИКИ СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2012 |
|
RU2529412C2 |
| Способ профилактики инфекционных осложнений при протезирующей герниопластике послеоперационных вентральных грыж | 2022 |
|
RU2787919C1 |
| Способ оптимизации регенерационных процессов и профилактики затяжного плеврального выпота после анатомической резекции легкого | 2024 |
|
RU2831662C1 |
Группа изобретений относится к медицине, в частности к абдоминальной хирургии и к лечению больных после пластики вентральных грыж. Предложено применение гидроксиэтилдиметилдигидропиримидина (ксимедона) для стимуляции приживления сетчатого имплантата после пластики вентральных грыж и соответствующий способ стимуляции приживления сетчатого имплантата, включающий его введение. Технический результат состоит в снижении воспалительной и повышении иммунной реакции на хирургическую агрессию и имплантат, что ведёт к снижению послеоперационных осложнений. 2 н. и 5 з.п. ф-лы, 3 табл.
1. Применение гидроксиэтилдиметилдигидропиримидина в терапевтически эффективном количестве для стимуляции приживления сетчатого имплантата после пластики вентральных грыж.
2. Применение по п. 1, отличающееся тем, что гидроксиэтилдиметилдигидропиримидин принимается по 1,5 г в сутки.
3. Применение по п. 1 или 2, отличающееся тем, что гидроксиэтилдиметилдигидропиримидин принимается перорально или через назогастральный зонд.
4. Применение по любому из пп. 1-3, отличающееся тем, что гидроксиэтилдиметилдигидропиримидин принимается с первого дня после операции перед едой в течение 5-7 дней.
5. Способ стимуляции приживления сетчатого имплантата после пластики вентральных грыж путем введения медикаментозных средств, отличающийся тем, что с первого дня после операции перед едой вводят гидроксиэтилдиметилдигидропиримидин в терапевтически эффективном количестве перорально или через назогастральный зонд.
6. Способ по п. 5, отличающийся тем, что гидроксиэтилдиметилдигидропиримидин применяется по 1,5 г в сутки.
7. Способ по п. 5 или 6, отличающийся тем, что гидроксиэтилдиметилдигидропиримидин применяется в течение 5-7 дней с первого дня после операции.
| СПОСОБ ГЕРНИОПЛАСТИКИ СЕТЧАТЫМ ИМПЛАНТАТОМ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2393790C1 |
| СОСТАВ ДЛЯ СТИМУЛЯЦИИ РЕГЕНЕРАЦИИ КОСТНЫХ ТКАНЕЙ | 1998 |
|
RU2146928C1 |
| СПОСОБ ПОЛУЧЕНИЯ N-( β -ГИДРОКСИЭТИЛ)-4,6-ДИМЕТИЛДИГИДРОПИРИМИДОНА-2 | 1992 |
|
RU2044730C1 |
| СРЕДСТВО ДЛЯ СТИМУЛЯЦИИ ЕСТЕСТВЕННОЙ РЕЗИСТЕНТНОСТИ И ПРОФИЛАКТИКИ ЖЕЛУДОЧНО-КИШЕЧНЫХ ЗАБОЛЕВАНИЙ ТЕЛЯТ | 1993 |
|
RU2086240C1 |
| Бесколесный шариковый ход для железнодорожных вагонов | 1917 |
|
SU97A1 |
| Способ профилактики сером в хирургическом лечении больших послеоперационных грыж передней брюшной стенки с использованием сетчатых имплантов | 2017 |
|
RU2659645C1 |
| ПОГОРЕЛЬЦЕВ В.И | |||
| и др | |||
| Антиоксидантная активность ксимедона в комплексной терапии хирургической инфекции | |||
| Способ приготовления мыла | 1923 |
|
SU2004A1 |
Авторы
Даты
2020-01-27—Публикация
2019-07-10—Подача