Настоящее изобретение относится к медицине, к измерениям для диагностических целей путем измерения температуры частей тела, а именно к способу мониторинга заболеваний и устройству для мониторинга заболеваний для его осуществления, которые могут быть использованы для контроля течения заболеваний и оценки эффективности лечения в домашних условиях (вне пределов медико-профилактических учреждений и/или без участия специалиста), в медико-профилактических учреждениях, при проведении телемедицинских консультаций.
Под мониторингом в медицине обычно понимается процесс систематического или непрерывного сбора информации о функционировании различных органов и систем организма человека для контроля течения заболеваний, раннего выявления обострений и определения эффективности проводимого лечения (http://en.wikipedia.org/wiki/Monitoring_%28medicine%29).
В данной заявке под понятием мониторинг понимается процесс периодического сбора информации для контроля течения ранее установленных (диагностированных) заболеваний, раннего выявления обострений и определения эффективности проводимого лечения.
В настоящее время из-за наличия огромного количества высокоспецифических аппаратов и методов для диагностики в абсолютном большинстве клинических случаев не существует проблемы с точным установлением диагноза. Однако для большинства самых распространенных болезней, являющихся основной причиной смертности (сосудистых, воспалительных, онкологических и др.), не существует точных, безопасных и доступных обычному пользователю аппаратов для объективного мониторинга течения болезней/эффективности терапии в домашних условиях.
Поэтому в настоящее время велика потребность населения в простых и недорогих аппаратах, предназначенных для мониторинга заболеваний в домашних условиях, аналогичных тонометру (мониторинг уровня артериального давления, в т.ч. гипертонии и гипотонии), кардиомонитору (мониторинг болезней сердца) и глюкометру (мониторинг уровня сахара в крови, в т.ч. при сахарном диабете). Успешное удовлетворение этой потребности возможно только при унификации процесса обследования и самообследования, измерения соответствующих показателей и автоматизированной их обработке с выдачей важных для пациента цифровых и/или текстовых показателей.
Общеизвестно, что цифровой термометр, измеряющий общую температуру тела, является чувствительным, но низкоспецифическим аппаратом для выявления и мониторинга болезней. Также широко известно, что многие заболевания человека сопровождаются характерными изменениями температуры поверхности кожи в определенных областях тела (т.н. локальными термопризнаками болезней). Информация о распределении значений температуры позволяет судить о наличии патологии в организме (Lahiri В.В., Bagavathiappan S., Jayakumar Т., Philip J. Medical applications of infrared thermography: A review // Infrared Physics & Technology. - Volume 55, Issue 4, July 2012, P. 221-235). Термопризнаки заболеваний обычно появляются раньше других клинических проявлений заболевания, и они заметно меняются в процессе лечения. Медицинская термография, как и измерение общей температуры тела, при высокой чувствительности также имеет низкую специфичность (Arora N, Martins D, Ruggerio D, et al.: Effectiveness of a noninvasive digital infrared thermal imaging system in the detection of breast cancer.// Am J Surg 196 (4): 523-6, 2008). Вследствие этого регистрация температуры поверхности кожи областей тела в динамике является эффективным методом мониторинга.
Известны способы диагностики и мониторинга заболеваний, основанные на применении ряда устройств для регистрации значений температуры:
1. «Контактная термография» (например, http://www.atm-charm.ru/stati) посредством использования специальных пластин на микроинкапсулированных жидких кристаллах (E.L.C.) позволяет при помощи различных цветов отобразить температуру обследуемых участков тела. Контактная термография чаще всего используется для определения изменений температуры тела, произошедших в связи с развитием целлюлита в его различных стадиях. Преимущества: простота в применении, безвредность, возможность многократного проведения обследования. Однако существенные недостатки не позволяют использовать эту технологию в рамках изобретения, а именно:
- пленки имеют ограниченный размер, следовательно, не могут быть наложены на любую обследуемую зону;
- метод не позволяет оцифровать и доставить в компьютер числовые значения температур в точках обследуемой области для последующей автоматической оценки и интерпретации получаемой картины;
- применение метода ограничено участками тела с минимально развитым волосяным покровом и максимально гладким рельефом, как то голени и бедра (например, Hoffmann R, Largiader F, Brutsch HP. Liquid crystal contact thermography - a new screening procedure in the diagnosis of deep venous thrombosis // Helv Chir Acta. 1989 Jun; 56 (l-2): 45-8).
2. Термометры контактные (например, Microlife MT1671 - www.microlife.com/WebTools/ProductDB/pdf/IB%20MT%201671%20EN-RU%201310.pdf) - это устройства для измерения температуры объектов путем непосредственного контакта с ними.
В медицине контактные термометры обычно используются для измерения только общей температуры тела пациента орально, ректально, аксиллярно или в наружном слуховом проходе. Термометры контактные имеют следующие преимущества:
- высокая точность - контактные термометры осуществляют высокоточное измерение температуры во всех средах;
- высокая стабильность результатов измерения - серии измерений термометры обеспечивают высокую повторяемость результатов, т.к. обеспечивается прямой контакт с исследуемым объектом.
Однако контактный термометр обладает существенными недостатками, которые не позволяют его использовать в рамках изобретения, а именно:
- высокая инерция при проведении замеров, требуется время для достижения термодинамического равновесия между чувствительным элементом термометра и объектом; это время может составлять от нескольких секунд до нескольких минут, что неприемлемо при проведении большого количества измерений, необходимых для адекватной оценки температурного поля определенной области тела;
- необходимость обеспечения качественного физического контакта с поверхностью объекта длительное время, что в свою очередь может привести к изменению температуры самого объекта. Достаточно точно можно измерить температуру только в закрытых от влияния окружающего воздуха местах (подмышечная впадина, ухо и т.п.). Невозможно с помощью контактного термометра точно измерить температуру на открытых участках тела.
Ряд авторов предлагают способы диагностики, основанные на применении подключаемых к компьютеру контактных температурных датчиков, данные которых с помощью компьютерной программы используют для конструирования на экране монитора изображения температурного поля на обследуемой области (например, ЕР 1326063 А1, 09.07.2003, RU2276965 С2, 27.05.2006; RU 2003127766 А, 20.03.2005; RU 2267982 С2, 20.01.2006. RU 2007138079 A, 27.04.2009). Наличие патологии выявляют по отклонению температуры в обследуемой области тела от стандартного значения, в качестве которого используют среднестатистическое значение, характерное для здоровых людей, или индивидуальную норму человека, полученную путем усреднения показателей датчиков при измерении температуры в нескольких точках в обследуемой области на теле.
Недостаток этих способов связан с тем, что точность воспроизведения температурного поля зависит от характеристик используемых контактных термометров, показания которых в конкретный момент времени определяются состоянием кожи, в частности ее влажностью. Это требует предварительного измерения зависимости показаний термометра от характеристик кожи и введение этой зависимости в алгоритм обработки полученных данных. Кроме того, показания контактного термометра зависят от условий снятия показаний, например от усилия прижатия термометра к телу человека. Например, предлагаемый в способе RU 2007138079, 27.04.2009 вспомогательный элемент в виде плотно обжимающего костюма с неизбежностью вызывает парниковый эффект, а также изменения локальной микроциркуляции и нарушение локального теплообмена кожи, что в принципе исключает получение сколько-нибудь адекватной информации о значении температуры в обследуемой области («общеизвестно, что перед проведением тепловизионного обследования области, подлежащие обследованию, должны быть подвергнуты 10-15 минутной адаптации к температурному режиму помещения. Этого времени вполне достаточно для того, чтобы между кожной температурой обнаженных участков тела человека и температурой помещения установился постоянный градиент температуры……» Цит. по: Колесов С.Н., Воловик М.Г., Прилучный М.А. Медицинское теплорадиовидение: современный методологический подход: Монография. - Нижний Новгород: ФГУ “ННИИТО Росмедтехнологий”, 2008. - 184 с. (стр.70-71)). Кроме того, в обсуждаемых способах использование совокупности контактных датчиков не предусматривает точного позиционирования каждого из них относительно анатомических особенностей обследуемой области, поэтому получаемая информация о значениях температуры не может быть однозначно сопоставлена с индивидуальным изображением обследуемой области.
В некоторых из способов (например, ЕР 1326063, 09.07.2003, JP 2010194073, 09.09.2010) при наличии тех же вышеописанных недостатков обсуждается возможность визуализации температурного распределения, но во всех случаях речь идет только о построении дискретного множества значений температуры в обследованных точках в виде совокупности прямоугольных областей, отображающих эти значения (поэтому по сравнению с реальными термограммами, получаемыми при использовании тепловизора, такие визуализации посредством отображения значений температуры в цветовой форме не являются термограммами в общепринятом смысле). Не предусматривается процедура отображения температурного поля между обследованными точками, что исключает построение и анализ реальных термограмм.
Существующие в настоящее время инфракрасные контактные быстродействующие термометры медицинского назначения предназначены, в основном, для измерения общей температуры тела. Общепринято оценивать общую температуру тела, измеряя температуру одной из нескольких областей тела, а именно поверхности лба и/или ушного канала. Соответственно, существующие инфракрасные медицинские термометры, предназначенные для измерения общей температуры тела, конструктивно и функционально специализированы для измерения температуры только в этих областях тела и не предназначены для оценки локальной температуры произвольного участка тела.
Существуют также узкоспециализированные инфракрасные контактные термометры, предназначенные для оценки температуры на строго определенных участках тела при строго определенных патологиях, например для измерения температуры стопы при сосудистых осложнениях сахарного диабета. Такие термометры также не могут быть использованы для измерения локальной температуры на произвольном участке тела.
3. Пирометр (например, PCE-FIT10 - www.industrial-needs.com/manual/manual-pce-FIT10.pdf) - прибор для бесконтактного измерения температуры. Принцип действия основан на измерении мощности теплового излучения объекта преимущественно в диапазонах инфракрасного излучения. Пирометры применяют для дистанционного определения температуры объектов. Пирометры подразделяются на три основные группы:
- яркостные (оптические) и цветовые (мультиспектральные, спектрального отношения). Рабочий диапазон - начиная с сотен градусов Цельсия и выше (например, оптический пирометр ОППИР-09 - http://window.edu.ru/resource/935/28935/files/tsurel61.pdf, цветовой СПЕКТРОПИР 11М - http://pribor-neva.ru/katalog/pyro/spektropir.htm), поэтому для работы с биологическими объектами они не предназначены;
- радиационные - принимают инфракрасное излучение инфракрасным сенсором и оценивают температуру посредством пересчитанного показателя мощности теплового излучения. Диапазон измеряемых температур достаточно широк (например, АКИП 9301 - www.mpp-nn.ru/pdf/akip-9301.9302.pdf), могут использоваться для измерения температуры биологических объектов, в т.ч. человека.
Важным параметром пирометра является показатель визирования. Показатель визирования ПВ - это отношение диаметра D пятна визирования к расстоянию L между пирометром и объектом: ПВ=D/L. Пятно визирования - это тот участок обследуемой поверхности, с которого тепловое излучение поступает в регистрирующий это излучение инфракрасный сенсор пирометра.
Показатель визирования записывается в виде отношения: 1:30, 1:50, 1:100 и т.д. Чем меньше ПВ, тем меньше по размерам может быть объект обследования. Для одного и того же объекта пирометр с меньшим ПВ позволяет проводить измерения с большего расстояния. Однако при малых ПВ мощность излучения, воспринимаемая пирометром, очень мала.
В случае, когда диаметр пятна визирования сопоставим с размером рабочей поверхности инфракрасного сенсора пирометра, непосредственно регистрирующей тепловое излучение, и невелик по сравнению с размерами обследуемой поверхности, а расстояние между инфракрасным сенсором и обследуемой поверхностью мало, пятно визирования пирометра можно условно представлять как точку. В данной заявке термин «точка измерения температуры» используется на протяжении всего последующего текста именно в таком значении.
Пирометры обладают следующими достоинствами:
- бесконтактный характер измерения. Позволяет без физического контакта определить температуру объекта, не внося дополнительных искажений на большом расстоянии (метры, десятки метров);
- скорость замера температуры объекта. Пирометр замеряет температуру практически мгновенно.
Однако пирометры не могут быть использованы в рамках изобретения в стандартных способах их применения по следующим причинам:
- невозможность высокой точности наведения на точку для измерения температуры, так как диаграмма направленности инфракрасного сенсора пирометра представляет собой расширяющийся конус, в результате (в зависимости от расстояния до объекта) пирометр измеряет среднюю температуру в круговой области диаметром от нескольких сантиметров до десятков сантиметров. Также пирометры не позволяют точно контролировать угол наклона и расстояние до измеряемого объекта, что также делает невозможным выделение конкретного местоположения точки для измерения температуры на теле человека. Применяемый для устранения данного недостатка лазерный целеуказатель оптимален для использования в технике, но неприменим в медицине из-за возможности негативного воздействия, в т.ч. на сетчатку глаза;
- пирометры не позволяют построить термограмму, а значит невозможно выделить локализацию термопризнаков заболеваний, в т.ч. вычислить площадь зон с аномальной температурой.
4. Тепловизор - наиболее совершенное устройство для наблюдения за распределением температуры исследуемой поверхности с помощью матрицы чувствительных к инфракрасному излучению элементов, регистрирующих тепловое (инфракрасное) излучение объекта. Распределение температуры отображается на дисплее (или в памяти) тепловизора как цветовое поле (термограмма), где определенной температуре соответствует определенный цвет. Как правило, на дисплее отображается диапазон температуры видимой в объектив поверхности. Типовое разрешение современных тепловизоров - от 0,01 до 0,1°С. В некоторых моделях тепловизоров информация записывается в память устройства и может быть считана через интерфейс подключения к компьютеру. Такие тепловизоры обычно применяют совместно с ноутбуком или персональным компьютером и программным обеспечением, позволяющим принимать данные с тепловизора в режиме реального времени. Например, термограф MobIR М8 (http://www.dias-infrared.com/pdf/mobirm8_eng.pdf) включает матрицу термочувствительных элементов, видеокамеру, жидкокристаллический дисплей, компьютер, карту памяти и дает возможность автоматического определения максимальной/минимальной температуры по полю, отображения максимальной, минимальной и усредненной температуры, линейного профиля, изотермы, гистограммы.
В медицине тепловизоры нашли применение в диагностике ряда воспалительных, сосудистых и онкологических заболеваний (например, рака молочной железы - Lawson R.N. Implications of surface temperatures in the diagnosis of breast cancers // Can Med Ass J 1956, 75:309-310 и мн. др.).
Тепловизоры имеют следующие преимущества:
- построение двумерной термограммы области тела, а не получение замера температуры в точке позволяет быстро и единовременно оценить состояние исследуемого объекта и, например, выделить термопризнаки заболевания;
- скорость замера температуры - тепловизор замеряет температуру по радиационному принципу и строит термограмму практически мгновенно;
- бесконтактный характер измерения - позволяет без физического контакта определить температуру объекта, не внося дополнительных искажений при обследовании на большом расстоянии (метры);
- некоторые модели позволяют в момент измерения наложить полученную термограмму на фотографию объекта.
Однако тепловизоры обладают существенными недостатками, которые не позволяют эффективно их использовать в рамках изобретения:
- невозможность обеспечить точную повторяемость замеров, проводимых периодически, и, следовательно, невозможность автоматизированного сравнения термограмм для мониторинга. По условиям тепловизионного обследования пациент должен находиться в удобной расслабленной позе, что несовместимо с жесткой фиксацией положения пациента, обеспечивающей одинаковую ориентацию частей тела перед объективом тепловизора для точной повторяемости замеров. Пациент при каждом замере будет находиться каждый раз в новом положении (повернут, смещен). Кроме того, процессы дыхания, сердцебиения, перистальтики кишечника могут вносить свои искажения, которые также приводят к невозможности совмещения и автоматической интерпретации повторных термограмм;
- для измерения температуры объекта существенны два вида теплового излучения - собственное и отраженное. Информацию о температуре объекта несет только собственное излучение, которое распространяется по нормали (перпендикулярно) к каждой точке его поверхности; отраженное излучение несет информацию о температуре окружающей среды и лишь вносит искажения в значение истинной температуры объекта. Чем больше отклонение от нормали, тем больше площадь поверхности, с которой поступает отраженное излучение, тем больше ошибка измерения. При тепловизионном обследовании поверхности человеческого тела эта ошибка усугубляется сложностью рельефа, что обуславливает различное взаимное переотражение при различных углах ориентации тепловизора, особенно в зонах естественных углублений (пупок, межпальцевые промежутки и т.п.) и соприкасающихся участков тела;
- проведение тепловизионного обследования сопряжено с соблюдением ряда условий - помимо максимальной идентичности позы и положения перед тепловизором от сеанса к сеансу необходимо соблюдение стабильного температурного режима в помещении, отсутствие потоков воздуха и ряд других требований (Hooshang Hooshmand, Masood Hashmi, Phillips Eric M. Infrared Thermal Imaging As A Tool In Pain Management - An 11 Year Study, Part I of II // Thermology international. - 11/2 (2001)). Совокупность этих требований с разной степенью стандартизации может выдерживаться только в специализированных учреждениях, в связи с чем применение тепловизоров, в отличие от использования тонометров, кардиомониторов и глюкометров, невозможно в домашних условиях.
Также ограничениями в использовании термографов являются:
- невозможность проведения обследования участков тела, имеющих сложный рельеф поверхности (выступы с отрицательными углами наклона, впадины и т.п.), так как интересующие области могут быть геометрически перекрыты элементами рельефа;
- невозможность проведения замеров областей, покрытых волосяным покровом, т.к. волосы экранируют тепловую радиацию;
- высокая стоимость тепловизора и необходимость регулярного обслуживания.
Недостаток тепловизионных способов диагностики и мониторинга связан с тем, что исследование патологического процесса осуществляют по выведенному на экран монитора температурному полю, которое проводящий обследование специалист лишь ассоциативно связывает с обследуемой областью и оценивает его в значительной мере субъективно, основываясь на собственном опыте. Опыт специалиста включает как формализуемую, так и неформализуемую составляющие. Анализ и интерпретация термограмм в большей степени опирается на неформализуемую составляющую опыта специалиста, поскольку в случае анализа изображения температурного поля, включающего большое количество разнородных сложным образом взаимосвязанных графических элементов, осуществляется целостное восприятие этого изображения, позволяющее извлечь диагностическую информацию в контексте клинического опыта и познаний специалиста. «Формализация врачебного опыта до сих пор находится на очень низком уровне» (И.М. Гельфанд и др. Очерки о совместной работе математиков и врачей. М., 2011). Вследствие этого сегодня термография и получаемые термограммы являются в значительной мере субъективно интерпретируемыми, поэтому метод является сложным и дорогим и проводится только специально обученными специалистами в медико-профилактических учреждениях.
Тепловизионная диагностика при высокой чувствительности имеет низкую специфичность. Например, при обследовании с целью выявления рака молочной железы инфракрасная термография имеет чувствительность 97%, а специфичность - только 44% (Arora N, Martins D, Ruggerio D, et al.: Effectiveness of a noninvasive digital infrared thermal imaging system in the detection of breast cancer. // Am J Surg 196 (4): 523-6, 2008). Вследствие этого, а также вследствие абсолютной безопасности инфракрасная термография неоптимальна для диагностики, но идеально подходит для мониторинга широкого круга заболеваний (воспалительных, опухолевых, сосудистых, дегенеративных) при точно установленном ранее диагнозе.
Существующие попытки частично автоматизированной тепловизионной диагностики (но не мониторинга) основаны на сравнении термограмм пациентов с усредненной нормой из накопленной базы данных. Однако такой подход не применим к мониторингу заболеваний конкретного пациента. Сравнение температуры кожи конкретного человека с некой усредненной нормой не корректно, так как температура кожи варьирует в очень широких пределах (у здорового человека примерно от 37°С до 20°С), а распределение ее индивидуально по поверхности тела, и зависит от очень многих факторов (особенности терморегуляции, расположение подкожных сосудов, толщина подкожной жировой клетчатки и т.д.). Для мониторинга состояния важно сравнение термограмм именно одного человека в разные моменты времени, и только такое сравнение дает информацию о динамике индивидуального патологического процесса. Кроме того, осуществление корректного мониторинга на основе сравнения термограмм с использованием стандартного термографа осуществимо только при строгом выполнении следующих условий: регистрация температурного поля одного и того же объекта в одинаковых условиях в разные моменты времени с последующим сравнением полученных термограмм в одном диапазоне температур, что практически невозможно. Кроме того, при применении тепловизоров практически невозможно с необходимой точностью выверить одинаковое расстояние и угол между тепловизором и объектом обследования при повторных исследованиях. Это усугубляется тем, что тело человека имеет очень сложный рельеф поверхности. И если человек не принимает в точности одно и то же положение обследуемого участка тела относительно объектива тепловизора во время каждого сеанса, что практически невозможно, термограммы получаются сложно сопоставимыми, а автоматический анализ становится невозможным из-за заведомой некорректности получаемых термограмм.
Таким образом, существует потребность в разработке способов и устройств, которые могут на основании измерения температуры тела человека и построенных термограмм осуществлять индивидуальный мониторинг в домашних условиях (вне медико-профилактических учреждений и/или без участия специалиста), т.е. автоматически (с помощью компьютерной программы) давать заключения о динамике патологических процессов, оценки эффективности лечения, рекомендации пользователю.
Наиболее близким по технической сущности и достигаемому результату к предлагаемому способу мониторинга болезней является способ отображения температурного поля биологического объекта, защищенный патентом RU 2452925 С1, кл. G01J 5/48; G01K 1/00; А61В 5/00, опубл. 10.06.2012 г., принятый за ближайший аналог (прототип).
Способ по прототипу включает ввод в базу компьютера изображения обследуемой области тела биологического объекта, которое выводят на монитор компьютера, при этом точки измерения температуры на обследуемой области объекта отображают на изображении объекта на экране монитора и после проведения измерений и обработки результатов измерений в компьютере изображение температурного поля компьютерной программой формируют на изображении обследуемой области объекта. Обследуемую область фотографируют с помощью фотоаппарата, фотографию или модель изображения области тела вводят в базу компьютера и выводят на экран монитора компьютера, температуру обследуемой области измеряют преимущественно термометром или инфракрасным пирометром.
Общим признаком с заявляемым способом мониторинга болезней является фиксирование и отображение на экране монитора значений температуры точек измерения и температурного поля (термограммы), наложенного на изображение обследуемой области тела, предварительно введенного в память компьютера, и измерение температуры на обследуемой области только в точках, соответствующих точкам, исходно наложенным на изображение, что обеспечивает повышение точности диагностических мероприятий. Однако способ по прототипу недостаточен для мониторинга заболеваний по следующим причинам:
- несмотря на то, что в патенте-прототипе указано: «Настоящее изобретение… может найти применение во врачебной практике для диагностики заболеваний и для контроля динамики заболевания в процессе проведения лечения» (стр.1, абзац 1), ни текстовым, ни иллюстративным материалом патента не обоснована техническая возможность реализации описанного в нем способа для нужд мониторинга заболеваний, реализация способа для целей контроля динамики заболеваний в патенте никак не раскрыта;
- не содержит сведений по процедуре автоматической реализации мониторинга, т.е. программными средствами (с помощью компьютерной программы);
- не содержит описания условий, без соблюдения которых сравнение термограмм программными средствами становится корректным либо некорректным (такие условия раскрываются ниже при описании заявляемого изобретения);
- в качестве средства измерения температуры рекомендует применять пирометры или инфракрасные термометры («Целесообразно проводить измерение температуры инфракрасным термометром или инфракрасным пирометром» - страница 5, абзац 5 патента-прототипа). Однако, в силу ранее перечисленных недостатков, ни пирометры, ни термометры ранее известных конструкций и в ранее известных способах их применения не могут использоваться для реализации заявляемого изобретения. В частности, эти устройства не обеспечивают должной степени унификации процедуры многократного повторяемого измерения температуры при измерениях во многих точках области тела. Пирометры, инфракрасные термометры и тепловизоры при стандартном способе их применения не обеспечивают предотвращения влияния потоков воздуха на температуру поверхности кожи в процессе бесконтактного измерения, а контактные термометры и термодатчики при контактном измерении допускают непосредственное соприкосновение термочувствительного элемента с поверхностью кожи, что, в обоих случаях, порождает дополнительные погрешности.
Таким образом, описанная в данном патенте процедура отображения температурного поля позволяет получить термограмму, наложенную на фотоизображение или модель части тела пациента, содержащую множество разнородных сложным образом взаимосвязанных элементов (анатомические детали, значения температур, температурные переходы) и достаточную для целей диагностики заболевания специалистом именно в области термографии, целостно воспринимающим термограмму и извлекающим содержащуюся в ней диагностическую информацию в соответствии со своим клиническим опытом. Однако проведение анализа термограмм невозможно пользователю без специального образования, нуждающегося в автоматическом (программными средствами) извлечении диагностической информации в виде простых и общедоступных количественных и текстовых индикаторов течения заболевания.
Возможность построения термограмм является важным, но не обязательным элементом заявляемого изобретения. Цветовое восприятие изображения является субъективным процессом, количество воспринимаемых тонов варьирует в зависимости от возраста, пола и т.д. В целом качество цветовосприятия снижается с возрастом. Кроме того, нередки разного рода аберрации цветового восприятия, сопровождающиеся резким искажением восприятия цветов (дальтонизм и ряд других заболеваний, наследственных либо сопровождающих некоторые заболевания головного мозга).
Анализ температурных градиентов по результатам измерения температуры точек без построения термограмм дает важную информацию в заявляемом изобретении, при этом построение и анализ термограмм позволяет получить дополнительную, но также значимую информацию.
Реализация способа по прототипу также требует наличия и одновременного использования большого количества технических средств: фотоаппарат, компьютер, экран монитора, инфракрасный термометр или пирометр, что существенно затрудняет его практическое использование в домашних условиях.
Задачей изобретения является создание способа для мониторинга заболеваний и устройства для его осуществления, позволяющего автоматически отслеживать динамику течения заболевания, оценивать эффективность терапии по термопризнакам эволюции заболевания, автоматизировано выносить заключения и рекомендации пользователю непосредственно на дисплее устройства и, по желанию пользователя, передавать результаты измерений заинтересованным лицам (в том числе врачу) по каналам связи.
При этом способ и устройство позволяют реализовать механизмы контроля за ходом лечения заболеваний в домашних условиях без посещения врача и выполнения дорогостоящих анализов.
Технический результат, достигаемый при решении поставленной задачи, заключается в повышении точности мониторинга заболевания без участия специалиста, упрощении и удешевлении получения информации о течении патологического процесса и заключений об эффективности лечения без участия специалиста.
Результат в заявленном способе мониторинга заболеваний, включающем предварительное сохранение в памяти компьютера фотоизображения или изображения 2D или 3D модели обследуемой области тела пациента, отображение на дисплее компьютера указанного изображения с обозначенными на нем точками для измерения температуры, измерение температуры в таких точках и формирование на изображении обследуемой области результатов измерения температуры, достигается тем, что ввод в память компьютера изображения обследуемой области с обозначенными на нем точками для измерения температуры осуществляют однократно; измерение температуры на теле человека в соответствующих обозначенным на изображении точках осуществляют многократно в период мониторинга с сохранением в памяти компьютера значений температур; осуществляют сравнение значений температур, полученных в одних и тех же точках при разных сеансах мониторинга, и на основании такого сравнения формируют результаты мониторинга; при этом используют устройство, включающее установленные в одном корпусе блок памяти, дисплей, фотокамеру, инфракрасный сенсор, средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором, кнопки управления, источник питания, модуль связи и компьютер, соединенный с блоком памяти, дисплеем, инфракрасным сенсором, фотокамерой, блоком беспроводной связи, кнопками управления и источником питания.
Частные случае реализации заявленного способа предполагают обозначение точек для измерения температуры на изображении обследуемой области с ориентацией на присущие данной области анатомические ориентиры в количестве, минимально достаточном для мониторинга любого патологического процесса в этой области (получаемое в результате изображение с обозначенными точками далее по тексту именуется для краткости «шаблон»); точки для измерения температуры, обозначаемые на изображении обследуемой области, получают из памяти компьютера; точки для измерения температуры обозначают на изображении обследуемой области вручную; измерение температуры в фиксированных точках обследуемой области осуществляют с соблюдением унификации расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором, достаточной для обеспечения повторяемости проведения последовательных замеров температур в одних и тех же точках на поверхности обследуемой области тела человека на протяжении всего периода мониторинга; изображение обследуемой области выполнено в виде фотографии; изображение обследуемой области выполнено в виде модельного 2D (двумерного) или 3D (трехмерного) изображения, результаты мониторинга формируют в виде текстового сообщения; результаты мониторинга формируют в виде графического сообщения; результаты мониторинга формируют в виде звукового сообщения; компьютер выполнен, например, на стандартных платформах класса SoC на ядре ARMv9, или аналогичных с близкой производительностью и энергопотреблением, например, ARM архитектуры, х86; в качестве базового программного обеспечения использованы стандартные платформы, такие как, например, Android 2.3, Qt, Windows Mobile, или аналогичные, обеспечивающие эффективное функционирование устройства; дополнительный блок памяти выполнен, например на флэш-карте, отключаемым для последующего использования сохраненных в нем данных на персональном компьютере; блок памяти организован в виде реляционной базы данных или плоского хранилища файлов; в качестве реляционной базы данных может быть использован, например, SQLite; экран выполнен, например, сенсорным, чувствительным к нажатию; сенсор экрана выполнен на резистивной или емкостной матрице; экран выполнен с диагональю, например, 3,5”, с разрешающей способностью, например, 320×240 точек, при глубине цветов, например, RGB 16 бит; инфракрасный сенсор выполнен, например, на базе стандартного инфракрасного сенсора с максимальной чувствительность в области температур биологических объектов 20-45°С; инфракрасный сенсор выполнен, например, на базе сенсора MLX90614; в корпусе устройства для мониторинга заболеваний выполнены по меньшей мере два отверстия, при этом в по меньшей мере одном из указанных отверстий установлен инфракрасный сенсор, а в другом из указанных отверстий установлен объектив фотокамеры; измерение температуры осуществляют в нескольких точках шаблона расположения точек одновременно с помощью более чем одного инфракрасного сенсора; устройство дополнительно снабжено выносным модулем в составе корпуса по меньшей мере одного инфракрасного сенсора, снабженного средством обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором и подключаемого к устройству для мониторинга заболеваний с использованием гибкого кабеля длиной, например, 1,5 м, при этом в корпусе устройства для мониторинга заболеваний выполнен механизм сматывания гибкого кабеля с возвратной пружиной; выносной модуль может подключаться к устройству для мониторинга заболеваний с применением беспроводной связи, при этом выносной модуль выполнен совместно с передающим блоком и батарейным источником питания, при этом в корпусе устройства для мониторинга заболеваний установлен принимающий блок; блок беспроводной связи выполнен с использованием стандартных решений, например, таких как, например, GPRS, IEEE 802.11, 802.15 и др.; источник питания выполнен батарейным; батарейный источник питания выполнен, например, в виде Li-ion или Ni-Cd аккумулятора; средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором выполнено на одном из торцов корпуса, например, в виде цилиндрического выступа с закругленными краями из упругого, биологически нейтрального материала с минимальным коэффициентом теплопроводности; средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором выполнено в виде выступа из, например, обработанного ABS пластика; выступ выполнен, например, из гипоаллергенного пластика - из полиуретана; внутри выступа установлен полый металлический усеченный конус с открытыми концами (именуемый в дальнейшем «раструб»), при этом инфракрасный сенсор встроен в узкую вершину конуса; диаметр цилиндрического выступа должен быть достаточным для обеспечения точного визуального позиционирования на точке измерения температуры и обеспечивающим достаточный показатель визирования для проведения обследования, например 8 мм; корпус устройства для мониторинга заболеваний выполнен из пластика; устройство для мониторинга заболеваний содержит блок памяти и устройство для подключения дополнительного блока памяти (флеш-память), устройство для мониторинга заболеваний обладает функцией изменения назначения кнопок для правой и левой рук.
Результат достигается также использованием устройства для мониторинга заболеваний, содержащего компьютер, блок памяти, экран, фотокамеру, инфракрасный сенсор, компьютер, блок памяти, экран и фотокамера выполнены в одном корпусе, дополнительно имеются средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором, кнопки управления, источник питания, модуль связи, при этом компьютер соединен с блоком памяти, экраном, инфракрасным сенсором, фотокамерой, блоком беспроводной связи, кнопками управления и источником питания.
Частные случае реализации заявленного устройства предполагают выполнение компьютера, например, на стандартных платформах класса SoC на ядре ARMv9, или аналогичных с близкой производительностью и энергопотреблением, например, ARM архитектуры, х86, или любой иной; в качестве базового программного обеспечения использованы стандартные платформы, такие как, например, Android 2.3, Qt, Windows Mobile, или аналогичные, обеспечивающие функционирование устройства; блок памяти выполнен на флэш-памяти отключаемым для последующего использования сохраненных в нем данных на персональном компьютере; блок памяти организован в виде реляционной базы данных или плоского хранилища файлов; в качестве реляционной базы данных может быть использован, например, SQLite; экран выполнен, например, сенсорным, чувствительным к нажатию, при этом сенсор экрана выполнен как на резистивной матрице, так и на емкостной; экран выполнен с диагональю, например, 3,5”, с разрешающей способностью, например, 320×240 точек при глубине цветов, например, RGB 16 бит; инфракрасный сенсор выполнен, например, на базе стандартного инфракрасного сенсора с максимальной чувствительностью в области температур биологических объектов 20-45°C; инфракрасный сенсор выполнен, например, на базе сенсора MLX90614; в корпусе выполнены по меньшей мере два отверстия, при этом в по меньшей мере одном из указанных отверстий установлен инфракрасный сенсор, а в другом из указанных отверстий установлен объектив фотокамеры; устройство дополнительно снабжено выносным модулем, подключенным к устройству для мониторинга заболеваний с использованием гибкого кабеля, длиной, например, 1,5 м, при этом в корпусе выполнен механизм сматывания гибкого кабеля с возвратной пружиной; выносной модуль, подключенный к устройству для мониторинга заболеваний с применением беспроводной связи, при этом модуль выполнен совместно с передающим блоком и батарейным источником питания, а в корпусе установлен принимающий блок; блок беспроводной связи выполнен с использованием стандартных решений, например, таких как GPRS, 1, 802.15 и др.; источник питания выполнен батарейным; батарейный источник питания выполнен, например, в виде Li-ion или Ni-Cd аккумулятора; средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором выполнено на одном из торцов корпуса, например, в виде цилиндрического выступа с закругленными краями из упругого, биологически нейтрального материала с минимальным коэффициентом теплопроводности; средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором выполнено в виде выступа из, например, обработанного ABS пластика; выступ выполнен из гипоаллергенного пластика, например, из полиуретана; внутри выступа установлен раструб, при этом инфракрасный сенсор встроен в узкую вершину конуса; диаметр цилиндрического выступа должен быть достаточным для обеспечения точного визуального позиционирования на точке измерения температуры и обеспечивающим достаточный показатель визирования для проведения обследования, например, 8 мм; корпус выполнен из пластика; устройство содержит носитель информации и устройство для подключения носителя информации; устройство обладает функцией изменения назначения кнопок для правой и левой рук.
Изобретение иллюстрируется следующими графическими материалами.
На фиг.1 представлена логическая схема реализации способа мониторинга болезней.
На фиг.2 представлено изображение общего вида портативного устройства для мониторинга заболеваний (А - вид с лицевой стороны, В - вид с тыльной стороны, С - вид сверху, D - вид снизу, Е - вид справа, F - вид слева, G - вид с лицевой стороны с поворотом относительно продольной оси, Н - вид с лицевой стороны с поворотом и наклоном относительно продольной оси). Цифровые обозначения на фигурах 2-9 комментируются далее.
На фиг.3 представлено изображение общего вида устройства для мониторинга заболеваний с внутренними компонентами.
На фиг.4 представлена блок-схема функционирования устройства для мониторинга заболеваний.
На фиг.5 представлено изображение разреза средства обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором в составе устройства для мониторинга заболеваний.
На фиг.6 изображение устройства для мониторинга заболеваний с выносным модулем.
На фиг.7 представлено изображение возможного варианта сборки корпуса и посадочных элементов устройства для мониторинга заболеваний.
На фиг.8 представлено изображение общего вида портативного устройства для мониторинга заболеваний, содержащего более одного инфракрасного сенсора.
На фиг.9 представлено изображение выносного модуля, содержащего более одного инфракрасного сенсора.
На фиг.10 представлено отображаемое на экране устройства для мониторинга заболеваний двухмерное изображение обследуемой области на экране монитора.
На фиг.11 представлено отображаемое на экране устройства для мониторинга заболеваний трехмерное изображение обследуемой области на экране монитора.
На фиг.12 представлено отображаемое на экране устройства для мониторинга заболеваний двухмерное изображение обследуемой области с точками измерения температуры.
На фиг.13 представлено отображаемое на экране устройства для мониторинга заболеваний трехмерное изображение обследуемой области с точками измерения температуры.
На фиг.14 представлено отображаемое на экране устройства для мониторинга заболеваний двухмерное изображение обследуемой области с точками измерения температуры и величины температур, соответствующими указанным точкам.
На фиг.15 представлено отображаемое на экране устройства для мониторинга заболеваний трехмерное изображение обследуемой области с точками измерения температуры и величины температур, соответствующими указанным точкам.
На фиг.16 представлено отображаемое на экране устройства для мониторинга заболеваний двухмерное изображение обследуемой области с точками измерения температуры и величин температур, соответствующими указанным точкам, термограммой, построенной по температурам, соответствующим указанным точкам, а также результатами первого обследования.
На фиг.17 представлено отображаемое на экране устройства для мониторинга заболеваний трехмерное изображение обследуемой области с точками измерения температуры и величин температур, соответствующими указанным точкам, термограммой, построенной по температурам, соответствующим указанным точкам, а также результатами первого обследования.
На фиг.18 представлены отображаемые на экране устройства для мониторинга заболеваний результаты исследований с результатами мониторинга.
На фиг.19 представлен вариант использования устройства пациентом - прибор в руке, как правильно его позиционировать в левой и правой руке.
Фиг.20-56 иллюстрируют конкретные примеры применения заявленных способа и устройства и поясняются в соответствующих примерах далее по тексту.
Конструктивно портативное устройство для мониторинга заболеваний на фиг.2-9 содержит:
1 - компьютер;
2 - блок памяти;
3 - экран;
4 - инфракрасный сенсор;
5 - фотокамера;
6 - блок беспроводной связи;
7 - кнопки управления (например, кнопка включение/выключение, кнопка получения фотоизображения, кнопка получения температуры, кнопка сенсорного экрана);
8 - источник питания;
9 - средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором;
10 - корпус.
Компьютер 1, блок памяти 2, экран 3, инфракрасный сенсор 4, фотокамера 5, блок беспроводной связи 6, кнопки управления 7, источник питания 8 и средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором 9 установлены в одном корпусе 10.
Компьютер 1 соединен с блоком памяти 2, экраном 3, инфракрасным сенсором 4, фотокамерой 5, блоком беспроводной связи 6, кнопками управления 7 и источником питания 8.
Компьютер 1 может быть выполнен, например, на стандартных платформах класса SoC на ядре ARMv9, или аналогичных с близкой производительностью и энергопотреблением ARM архитектуры, х86, или любой иной.
В качестве базового программного обеспечения могут быть использованы стандартные платформы, например, такие как Android 2.3, Qt, Windows Mobile, или аналогичные, обеспечивающие функционирование устройства.
Блок памяти 2 может быть выполнен, например, на флэш-памяти и может быть отключаемым для последующего использования сохраненных в нем данных на персональном компьютере.
Блок памяти 2 может быть организован в виде реляционной базы данных или, например, плоского хранилища файлов. В качестве реляционной базы данных может быть использован, например, SQLite.
Экран 3 может быть выполнен сенсорным, чувствительным к нажатию. При этом сенсор может быть выполнен как на резистивной матрице, так и на емкостной.
Размер экрана 3 может быть выбран исходя из требований эргономики, например комфортно лежать в руке. Диагональ экрана 3 может составлять, например, 3,5”, а разрешающая способность составлять, например, 320×240 точек при глубине цветов, например, RGB 16 бит.
Инфракрасный сенсор 4 может быть выполнен на базе стандартных чувствительных инфракрасных сенсоров, имеющих максимальную чувствительность в области температур биологических объектов 20-45°С. В качестве такового может быть использован, например, инфракрасный сенсор MLX90614.
Устройство для мониторинга заболеваний может содержать несколько инфракрасных сенсоров 4, которые могут быть расположенны на одном или на разных торцах корпуса 10. В этом случае в корпусе 10 могут быть выполнены дополнительные отверстия, количество которых будет соответствовать количеству сенсоров 4.
В корпусе 10 могут быть выполнены, например, два отверстия, при этом в одном из указанных отверстий может быть установлен инфракрасный сенсор 4, а в другом из указанных отверстий установлен объектив фотокамеры 5.
Дополнительный выносной модуль с инфракрасным сенсором 4 может быть подключен к устройству как с использованием гибкого кабеля, так и с применением беспроводной связи.
В случае применения гибкого кабеля, выполненного, например, длиной 1,5 м, в корпусе 10 может быть выполнен механизм сматывания гибкого кабеля с возвратной пружиной.
В случае использования беспроводной связи, выносной модуль с инфракрасным сенсором 4 может быть выполнен совместно с передающим блоком и батарейным источником питания 8, в этом случае в корпусе 10 должен быть установлен принимающий блок.
Блок беспроводной связи 6 обеспечивает беспроводную передачу данных о результатах измерения от пациента заинтересованным лицам или в базу данных для последующего анализа. Блок беспроводной связи 6 может быть выполнен с использованием стандартных решений, таких, например, как GPRS, 802.11, 802.15 и т.п.
Источник питания 8 выполнен, например, батарейным для обеспечения возможности использования в полевых условиях, в домашних условиях и снижения риска получения травмы электричеством пациентом. В качестве такого источника питания может быть использован, например, Li-ion или Ni-Cd аккумулятор.
Средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором 9 может быть выполнено на одном из торцов корпуса 10, например, в виде цилиндрического выступа с закругленными краями из упругого, биологически нейтрального материала с минимальным коэффициентом теплопроводности, например, из обработанного ABS пластика. Средство обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором 9 может быть выполнено также без наличия выступа, в виде конструктивного расположения инфракрасного сенсора, находящегося внутри устройства и отдаленного от внешней границы корпуса.
Выступ может быть выполнен из гипоаллергенного пластика, например из полиуретана, для обеспечения отсутствия негативной реакции от организма человека и отсутствия или минимального влияния на локальную температуру кожи при кратковременном контакте, что достигается использованием материалов с минимальным коэффициентом теплопроводности.
Внутри выступа может быть установлен раструб - полый металлический усеченный конус с открытыми концами, при этом инфракрасный сенсор 4 встроен в узкую вершину конуса. Диаметр цилиндрического выступа должен быть достаточным для обеспечения точного визуального позиционирования на точке измерения температуры и обеспечивающим достаточный показатель визирования для проведения обследования, например 8 мм.
Корпус 10 может быть выполнен, например, из пластика, обеспечивающего достаточную механическую прочность, а также легкость очистки при постоянном использовании. Материал корпуса 9 должен быть устойчивым к средствам очистки и дезинфекции.
Устройство для мониторинга заболеваний может содержать носитель информации и устройство для подключения дополнительного носителя информации.
Производство устройства для мониторинга заболеваний могут осуществлять по стандартным технологиям. Основные элементы устройства, такие как компьютер 1, блок памяти 2, экран 3, инфракрасный сенсор 4, фотокамера 5, блок беспроводной связи 6, выполняют, например, на одной печатной плате, что обеспечивает малые габариты устройства и невысокое энергопотребление. Корпус 10 изготавливают, например, методом литья под давлением или вакуумного литья. Полый усеченный открытый с обоих концов (фокусирующий) конус-раструб, входящий в состав средства обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором 9, выполняют из металла, например, методом штамповки.
В корпусе 10 компоненты конструкции устанавливают таким образом, чтобы паразитное тепловое излучение (нагрев) компонентов не влияло на точность проведения замеров температуры инфракрасного сенсором 4. Одним из вариантов размещения является расположение наиболее нагревающихся при работе частей (компьютера 1, блока памяти 2, фотокамеры 5, источника питания 8) на максимальном расстоянии от инфракрасного сенсора 4. Например, располагают инфракрасный сенсор 4 и фотокамеру 5 на противоположных торцах или на противоположных стенках корпуса 10.
Для облегчения сборки устройства могут применять для крепления электронных компонент в корпусе 10 одноразовые поддержки, заправляемые после монтажа. Для фиксации составных частей корпуса 10 относительно друг друга могут использовать одноразовые защелки по периметру устройства либо другие способы крепления.
Габариты устройства выполняют таким образом, чтобы оно удобно размещалось в руке пользователя (не выходило за пределы ладони с раскрытыми пальцами) и могло удерживаться без использования второй руки.
Устройство для мониторинга заболеваний функционирует следующим образом, далее описан технический алгоритм работы.
Кнопка 7 позволяет выбирать одну из нескольких функций управления через использование меню с набором функций. По нажатию кнопки управления 7, соответствующей фотокамере, фотокамера 5 производит регистрацию изображения и передает его в компьютер 1; компьютер 1 производит сохранение зарегистрированного изображения в блоке памяти 2 и отображает на экране 3. Вместо регистрации изображения фотокамерой 5, компьютер может извлечь из блока памяти 2 2D или 3D модель (готовое изображение) и отобразить на экране 3. По нажатию кнопки управления 7, соответствующей инфракрасному сенсору, инфракрасный сенсор 4 производит регистрацию температуры и передает ее в компьютер 1; компьютер сохраняет зарегистрированную температуру в блоке памяти 2 и отображает ее на экране 3. При достижении достаточного количества измерений (по программе) температур в блоке памяти 2 компьютер 1 по программе строит термограмму и производит наложение ее на зарегистрированное ранее изображение с фотокамеры 5, сохраненное в блоке памяти 2, и отображает результат на экране 3. По нажатию кнопки управления 7, соответствующей беспроводной связи, компьютер 1 получает зарегистрированные изображения, термограммы и значения измеренных температур из блока памяти 2 и передает их в блок беспроводной связи 6 для последующей трансляции заинтересованным лицам. Для облегчения использования устройства при эксплуатации его в правой или левой руке оно может обладать функцией переназначения функций кнопок. Например, кнопка, расположенная слева от объектива пирометра, может иметь функцию получения температуры инфракрасного сенсора или регистрации изображения с фотокамеры.
Устройство дополнительно может быть оборудовано несколькими инфракрасными сенсорами, расположенными последовательно на одном из торцов корпуса, при этом каждый из сенсоров может быть оборудован средством обеспечения заданных угла и расстояния, либо в одном средстве установлено несколько сенсоров. Во втором случае средство обеспечения заданных угла и расстояния может представлять собой усеченный конус, открытый с обоих концов, но имеющий в сечении форму эллипса. Такое конструктивное решение позволяет проводить измерение температур в нескольких точках одновременно (например, по нажатию кнопки) при условии совпадения расстояний между точками шаблона с расстоянием между инфракрасными сенсорами, что может существенно упростить самообследование или работу специалистов с устройством при проведении обследования участков тела с относительно ровной геометрической поверхностью, например молочной железы или спины.
Выносной модуль с инфракрасными сенсорами, опционально входящий в состав устройства и подключенный к нему по проводной или беспроводной связи, существенно облегчает применение способа и устройства как самостоятельно пациентом, так и помощником при обследовании зон, таких как голова, спина, лицо. Удобство эксплуатации выносного модуля может состоять в возможности проведения измерения без потери зрительного контакта с экраном устройства и, соответственно, увеличения точности позиционирования инфракрасных сенсоров относительно кожи, а также в появлении возможности проведения измерений в скрытых полостях (например, уши или внутренние полости во время проведения хирургических операций), в областях с волосяным покровом, где имеются высокие требования к габаритам измерительной части. Удобство эксплуатации выносного модуля может состоять также в возможности проведения измерения помощником пациента тех зон, которые сам пациент не может обследовать, например спины. Дополнительным преимуществом является возможность проведения дезинфекции выносного модуля, имеющей непосредственный контакт с пациентом, независимо от основного устройства, а также возможность проводить полную замену выносного модуля без замены основного устройства.
Устройство дополнительно может быть оборудовано модулем подключения к внешнему дисплею (Фиг.20), выполненным, например, по стандарту HDMI. Применение внешнего дисплея с существенно большей диагональю, чем у самого устройства, облегчает визуализацию шаблона, анатомических признаков и результатов проведения мониторинга (например, термограммы), что существенно облегчает позиционирование инфракрасных сенсоров на измеряемых точках, а в случае использования медперсоналом позволяет наглядно объяснить пациенту, как использовать заявленное устройство. Большой внешний дисплей также делает доступным применение устройства для слабовидящих людей, не способных по состоянию здоровья рассматривать изображения на маленьком экране устройства.
Наличие микрофона и динамика позволяет реализовать функцию звукового уведомления пациента о результатах мониторинга, что облегчает восприятие информации слабослышащими людьми, а также позволяет установить аудиосвязь с консультантом, обеспечиваемую блоком беспроводной связи (Фиг.21). Благодаря этому, консультант имеет возможность оценить корректность применения устройства пациентом, определить правильность использования шаблона, провести необходимое обучение, а также оперативно контролировать состояние пациента.
Подключаемый модуль памяти выполненный, например, как SD CARD, являющийся возможной составной частью устройства, позволяет перенести базу данных замеров на компьютер, где имеется возможность более детального анализа результатов мониторинга, сравнения с результатами других пациентов. Дополнительно подключаемый модуль памяти может быть использован для передачи обновленных шаблонов на устройство, а также для обновления его программного обеспечения. Такую же функцию может обеспечить модуль связи с внешним компьютером (Фиг.22) без использования подключаемого модуля памяти.
Функция подстройки устройства под левую и правую руку (зеркальное изменение назначений кнопок) дает возможность удобной эксплуатации в левой или правой руке для правшей и левшей, а также для проведения мониторинга зон, более удобный доступ к которым осуществляется либо левой, либо правой рукой (например, левая или правая ключица или левый или правый локтевой сустав).
Заявленный способ мониторинга заболеваний с помощью предложенного устройства осуществляют следующим образом, далее описана базовая последовательность действий пациента либо медперсонала.
При первом сеансе обследования (самообследования) с фотокамеры 5 получают изображение обследуемой области и отображают ее на экране 3 в виде фотографии - Фиг.23 и 24 для обследования/самообследования соответственно. Альтернативно, по желанию пользователя, в качестве изображения обследуемой области могут быть использованы 2D или 3D модели тела человека, извлекаемые из памяти устройства на экран 3. С помощью кнопок управления 7 осуществляют смещение, вращение и масштабирование изображения на экране 3. Фиксируют на изображении обследуемой области точки для измерения температуры, например, путем наложения, присутствующего в программе готовой совокупности точек (из памяти устройства), или формируют этот шаблон последовательно вручную (Фиг.25 и 26). При ручной расстановке точек пользователь руководствуется примерами, заложенными в памяти компьютера 1 (либо извлеченными из внешнего источника, например, из инструкции пользователя), или, по желанию пользователя, рекомендациями врача, или по каналам связи с использованием технологий телемедицины. Изображения обследуемой области с точками для измерения температуры вводят в память 2 компьютера 1 однократно с получением шаблона, сохраняемого в памяти 2 компьютера 1 для последующего использования на весь период мониторинга. При повторных сеансах мониторинга сохраненный шаблон извлекается из памяти устройства.
В ряде случаев значительного изменения внешнего вида или размеров обследуемой поверхности и возникающего из-за этого существенного для целей точности измерений несоответствия изображения поверхности и реальной поверхности (например, уменьшающийся отек или заживающая рана), возникает необходимость создания, сохранения и использования нового шаблона (нового изображения с нанесенными на него точками для измерения температуры).
Далее измеряют температуру обследуемой области в каждой точке с помощью инфракрасного сенсора 4 (Фиг.27 и 28) и получают информацию в виде данных о температуре в каждой точке (Фиг.29 и 30). Измерение температуры в точках по шаблону на обследуемой области осуществляют многократно в течение интервала времени, выбираемого пользователем. С помощью средства обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором 9, выполненного, например, в виде выступа из биологически нейтрального материала вокруг отверстия, в котором установлен инфракрасный сенсор 4, измерение температуры в точках обследуемой области осуществляют с максимальной унификацией расстояния и угла наклона между поверхностью обследуемой области и температурным датчиком. Результаты измерений сохраняются в памяти устройства и обрабатываются с выдачей числовых индексов, звуковых и текстовых сообщений. Также по результатам измерений получают на изображении обследуемой области термограмму (Фиг.31 и 32) по заранее определенному способу и сохраняют ее в памяти 2 компьютера 1. Точность построения термограммы зависит от числа точек и расстояния между ними: чем больше точек в выбранной зоне и меньше расстояния между ними, тем выше точность построения термограммы.
По результатам проведения первого сеанса обследования автоматически определяются некоторые числовые индексы (например, максимальная разница температур точек обследуемой зоны, площадь зон гипо- и гипертермии термограммы обследуемой области и др.; автоматически выдаются текстовые заключения, отражающие результаты анализа, например «Максимальная термоассиметрия 0.8°С. Площадь гипертермии 26.5%»). Однако самостоятельное значение данных первого сеанса обследования в соответствии с заявляемым способом и устройством невелико ввиду известной низкой специфичности метода термографии. Эти данные имеют дополнительное значение и только для специалиста, а не обычного пользователя, и лишь в совокупности с другими клиническими/параклиническими данными, устанавливающими точный диагноз.
По выбору пользователя, начиная со второго сеанса обследования, проводят сравнение результатов измерений (значений температуры одних и тех же точек шаблона, полученных при разных сеансах мониторинга и/или термограмм) в автоматическом режиме, анализ в соответствии с заложенными алгоритмами с вынесением заключений о течении патологического процесса и/или эффективности проводимого лечения, а также с выдачей пользователю численных индексов, текстовых сообщений, звуковых сообщений, термограмм, графиков изменения температуры.
По желанию пользователь может передавать результаты измерений по каналам связи с использованием блока беспроводной связи 6.
Таким образом, после каждого сеанса пользователь на дисплее устройства получает информацию, включающую числовые показатели, текстовые и звуковые сообщения, термограммы, графики изменения температур. Таким образом, начиная со второго сеанса, возможна автоматическая оценка течения патологического процесса и/или эффективности проводимого лечения путем сравнительного анализа температуры точек шаблона и/или термограмм.
Числовые показатели могут выражаться в виде множества важных индексов, в том числе:
- максимальная термоасимметрия в обследованной области (максимальная выявленная разница температур в симметричных точках);
- максимальное отличие температуры в обследуемой области от температуры в точке сравнения;
- продольный градиент на конечностях (например, разница температур в верхней и нижней третях голени), например, в градусах Цельсия;
- зона гипер- или гипотермии в % от обследуемой области (отношение количества точек со значимо, согласно алгоритму, повышенной или пониженной температурой к общему количеству точек на обследуемой области);
- разница значений температуры в одинаковых точках шаблона при предыдущих и подлежащих анализу измерениях;
- иные индексы.
Для повышения наглядности на экране 3 устройства числовые показатели (а также и текстовые сообщения) могут быть представлены в разных цветах: например, в случае соответствия норме - в зеленом цвете, в случае незначительного отклонения от нормы - в желтом цвете, и в случае значительного отклонения от нормы - в красном цвете. Кроме этого, для повышения наглядности, по результатам вычисления числовых индексов в динамике возможно построение графиков, отражающих изменения этих индексов, например, график изменения площади области гипертермии или гипотермии, график изменения значения точки или точек максимальной или минимальной температуры и т.д. Это дает возможность пациенту понять, например, какой фармпрепарат из нескольких, принимаемых в течение периода мониторинга, действовал на термопризнаки заболевания наиболее эффективно.
Текстовые сообщения в краткой и общедоступной форме сообщают пользователю сведения о течении его заболевания, эффективности проводимого лечения и рекомендуемых мероприятиях, например: «Термопризнаки отрицательной динамики» или «Термопризнаки положительной динамики. Рекомендуется местное воздействие, преимущественно на зону гипертермии».
В совокупности числовые индексы, звуковые и текстовые сообщения доставляют пользователю основную информацию, в обычных случаях достаточную для принятия решений без обращения к специалисту. Для визуализации размеров, формы и локализации патологического очага и их изменений во времени, а также точного выбора места воздействия, необходимы термограммы.
Термограммы, наложенные на изображение или фотографию обследуемой области, отображают объективную локализацию патологического очага, которая не всегда совпадает с локализацией боли и других субъективных ощущений, что позволяет сделать пользователю местные лечебные воздействия более адресными и эффективными. Также, термограммы отображают взаимное расположение и форму зон гипер- и гипотермии на обследуемой области, что является важной информацией при проведении телемедицинских консультаций. Данная визуализация максимально наглядно и сжато отображает динамику процесса в целом.
Первое измерение температуры точек шаблона, в т.ч. с построением термограммы, позволяет получить автоматический анализ в отношении особенности распределения температур в обследуемой области. Использование предложенного способа и устройства для мониторинга заболеваний обеспечивает получение и сохранение двух и более значений температуры одинаковых точек шаблона одной и той же обследуемой области при разных сеансах мониторинга и их сравнение в автоматическом режиме, что повышает точность мониторинга заболеваний, упрощает и удешевляет пользователю получение информации о течении патологического процесса и/или эффективности лечения в виде заключений и рекомендаций в обычных случаях без участия специалиста.
Заявленный способ, в отличие от прототипа, раскрывает условия унифицированного многократно повторяемого измерения температуры в одинаковых точках шаблона при разных сеансах мониторинга на обследуемой поверхности для целей корректного сравнения значений температуры точек шаблона в динамике, условия сравнения значений температуры точек шаблона и термограмм техническими и программными средствами, а именно построение их на основе единожды сформированного изображения с однократно расставленной на нем совокупностью точек (шаблона), а также позволяет получить последовательность значений температуры точек шаблона и термограмм, отвечающую следующим признакам:
- проведение измерения температуры во всех точках по шаблону и в каждом сеансе измерения с соблюдением максимально унифицированных расстояний и угла наклона инфракрасного сенсора к обследуемой области тела человека;
- указанные действия позволяют корректно и автоматически сравнивать полученные значения температуры точек шаблона и/или термограммы и автоматически выносить заключения о динамике патологического процесса и/или эффективности лечения, а также выдавать рекомендации пользователю.
Предлагаемое в рамках заявленного способа устройство максимально эффективно реализует заявленный способ. Оно обладает достоинствами контактных термометров, пирометров, тепловизоров, при этом лишено их недостатков:
- позволяет точно позиционироваться на точке измерения в каждой серии измерений посредством средства обеспечения заданных расстояния и угла между обследуемой областью тела человека и инфракрасным сенсором, что обеспечивает соблюдение максимально унифицированного расстояния и угла наклона по отношению к обследуемой области тела человека и предотвращение влияния потоков воздуха на результаты измерения температуры поверхности тела инфракрасным сенсором, а также предотвращает непосредственное соприкосновение инфракрасного сенсора с поверхностью кожи, что обеспечивает устранение дополнительных погрешностей;
- имеет фиксированный размер пятна визирования, а также обеспечивает низкую погрешность измерения из-за максимальной унификации расстояния и угла наклона между инфракрасным сенсором и обследуемой поверхностью в серии измерений;
- сочетает высокую точность измерения температуры с высокой скоростью проведения замера за счет использования радиационного принципа, что позволяет в течение одного сеанса быстро проводить измерение температуры количества точек, достаточного для выявления и наблюдения любой патологии, возможной в обследуемой области, в т.ч. в труднодоступных областях, например покрытых волосяным покровом, за ушами, в ротовой полости, в области контрактур, складок кожи, соприкосновения или близкого расположения частей тела (межпальцевые промежутки и др.);
- позволяет проводить измерения температуры и сохранять в памяти значения температуры точек шаблона и/или термограмму, необходимых для дальнейшего анализа, при этом унификация процедуры измерения устройством обеспечивает возможность использовать один и тот же шаблон для измерения температуры при повторных обследованиях и проводить корректное сравнение результатов замеров температуры точек шаблона и/или термограмм, сделанных в разное время;
- имеет возможность реализовывать любые алгоритмы анализа значений температуры точек шаблона и/или термограмм и их сравнения, а также отображать на дисплее термограммы, результаты их сравнения, заключения и рекомендации пользователю;
- обладает небольшими габаритами, мобильностью, автономностью и технологичностью при производстве.
Ниже приведены примеры конкретного использования заявленного способа и устройства для его осуществления.
Пример 1
Пациентка К., 29 лет, была направлена терапевтом на консультацию к оториноларингологу. Предъявляла жалобы на постоянные, интенсивные, пульсирующие боли в области проекции левой верхнечелюстной пазухи, усиливающиеся при выходе на холодный воздух, на заложенность носа слева, гнойное отделяемое из левого носового хода, головную боль, слабость и повышение температуры тела до 37,8°С.
Начало заболевания пациентка связывает с переохлаждением. В анамнезе операция устранения искривления носовой перегородки в 2000 году. В 2003 году лечение по поводу правостороннего гайморита и кисты правой гайморовой пазухи. 2 недели назад лечилась у стоматолога.
При осмотре оториноларинголога состояние удовлетворительное. Нос обычной формы. Кожные покровы носа телесного цвета, обычной влажности. Дыхание через правый носовой ход свободное, через левый - затруднено. Обоняние не изменено. Отмечается небольшая гиперемия и легкая отечность кожи в области проекции левой верхнечелюстной пазухи. Пальпация носа безболезненна. Выявляется болезненность при пальпации области проекции гайморовой пазухи слева.
Передняя риноскопия: Преддверие носа справа и слева свободно. Справа слизистая оболочка носа розовая, гладкая, умеренно влажная, раковины не увеличены, нижний и общий носовые ходы свободны. Носовая перегородка стоит по средней линии, не имеет значительных искривлений. Слева слизистая оболочка носа гиперемирована, отечна, раковины увеличены, выявляется скопление гнойного секрета в общем, больше в среднем носовом ходе, стекающего из под средней раковины.
Задняя риноскопия: Хоаны и свод носоглотки свободны, слизистая оболочка глотки и раковин розовая, гладкая, задние концы раковин не выходят из хоан, сошник стоит по средней линии. Устья слуховых труб закрыты.
Клинический анализ крови: эритроциты - 4,18×1012/л, Hb - 126 г/л, цвет, показатель - 0,95, лейкоциты - 10,2×109/л (нейтрофилы юные - 1%, палочкоядерные - 3%, сегментоядерные - 70%, лимфоциты - 25%, моноциты - 1%), СОЭ - 25 мм/ч.
Рентгенологическое исследование: в верхнечелюстной пазухе слева горизонтальный уровень жидкости. Клетки решетчатого лабиринта визуализированы. Лобная пазуха пневмотизирована.
На основании анамнеза, осмотра и данных дополнительных методов обследования был поставлен диагноз: Острый левосторонний гайморит.
Было назначено следующее лечение: сосудосуживающее средство (Naphazoline - капли в нос), антибактериальная терапия (Cefotaxime внутримышечно).
Для наблюдения за динамикой воспалительного процесса пациентке было предложено через день проводить инфракрасную термографию лица в проекции верхнечелюстных пазух с помощью заявляемого устройства.
Пациентка получила с помощью заявляемого устройства фотоизображение лица и вручную расставила точки для измерения температуры на сенсорном экране с помощью стилуса. Точки были расставлены на экране на расстоянии между собой, соответствующем примерно 1 см на лице, на фотоизображении лица в области проекций верхнечелюстных пазух и на носу (фиг.33).
Пациентка измеряла температуру кожи с помощью выносного модуля, глядя на экран устройства. Температура измеряется последовательно по точкам, точка для измерения выделяется красным цветом на дисплее (на фиг.33 показана стрелкой). Были получены значения температуры в каждой из измеренных точек, автоматически построена термограмма, показанная на Фиг.34. На термограмме видна выраженная термоасимметрия и гипертермия в области левой верхнечелюстной пазухи. Программа автоматически сформировала следующее заключение: «Максимальная термоасимметрия 2,5°С. Зона гипертермии 37,5%» (примечание: буквы красного цвета).
Через день пациентка провела второе самообследование и получила термограмму, показанную на Фиг.35. После сравнения ее с первыми значениями измерений температуры было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,6°С. Зона гипертермии 25%. Термопризнаки положительной динамики».
Повторное самообследование дало термограмму, представленную на Фиг.36. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,4°С. Зона гипертермии 25%. Термопризнаки положительной динамики отсутствуют» (примечание: буквы красного цвета).
На следующий день пациентка пришла на повторный прием к оториноларингологу. Со слов больной боли стали умеренней, снизилась температура тела до 37,0-37,4°С, уменьшилась слабость. Однако сохранялась заложенность носа слева и гнойное отделяемое из левого носового хода. Врачом дополнительно были назначены лечебные пункции левой гайморовой пазухи с промыванием раствором фурациллина.
После проведения двух пункций была получена термограмма, показанная на Фиг.37. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,0°С. Зона гипертермии 18,75%. Термопризнаки положительной динамики» (примечание: буквы желтого цвета).
Еще в течение недели пациентка принимала антибиотики, и было достигнуто полное клиническое выздоровление, что подтверждалось несколькими термограммами, последняя из которых представлена на Фиг.38, а также графиком динамики максимальной термоасимметрии, представленным на Фиг.39. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,4°С. Зона нормотермии 100%. Термопризнаки положительной динамики» (примечание: буквы зеленого цвета).
Пример 2
Пациентка Н., 50 лет, в течение 15 лет наблюдается у ревматолога по поводу остеоартрита левого коленного сустава посттравматического генеза. По данным рентгенологического обследования: сужение суставной щели из-за разрушения хряща, субхондральный остеосклероз, остеофиты, кистовидная перестройка эпифизов левого коленного сустава.
Имеет дома заявляемое устройство для контроля состояния коленных суставов. В период ремиссии проводит самообследование коленных суставов 1-2 раза в месяц, в осенне-зимний период - 1 раз в неделю, при обострениях ежедневно. В базу заявляемого устройства ранее было занесено фотоизображение коленных суставов, которое было получено с помощью заявляемого устройства после того, как пациентка пометила маркером центры коленных чашечек согласно инструкции (Фиг.40).
На это фотоизображение с помощью программы была наложена сетка с точками для измерения температуры (шаблон), при этом центральные точки (помечены стрелками) были совмещены с центрами коленных чашечек (Фиг.41). Первая термограмма показана на Фиг.42. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,8°С. Зона гипертермии слева 8,3%» (примечание: буквы желтого цвета).
После неадекватной для данной пациентки физической нагрузки появилась выраженная боль в левом коленном суставе и ограничение подвижности, болезненность при пальпации, более выраженная по наружной поверхности, ощущение “хруста” при движении в суставе. Проведенное самообследование с помощью заявляемого устройства показало термограмму, представленную на Фиг.43.
После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,8°С. Зона гипертермии слева 19,4%, справа 2,7%. Термопризнаки отрицательной динамики. Рекомендуются местные лечебные воздействия преимущественно в зоне гипертермии» (примечание: буквы красного цвета). Пациентка стала применять то лечение, которое ей было назначено ранее: противовоспалительные препараты и хондропротекторы (Diclofenac-Gel местно в зоне гипертермии, Theraflex и HARPASUL Natysal Forte внутрь). Проведенное через неделю самообследование показало результат, представленный на Фиг.44.
После сравнения его с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,4°С. Зона гипертермии слева 14%, справа 2,7%. Термопризнаки положительной динамики. Рекомендуется местное воздействие преимущественно на зону гипертермии» (примечание: буквы желтого цвета).
Пациентка продолжила лечение, и еще через неделю была получена термограмма, показанная на Фиг.45. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,0°С. Зона гипертермии слева 11%, справа 2,7%. Термопризнаки положительной динамики. Рекомендуется местное воздействие преимущественно на зону гипертермии» (примечание: буквы желтого цвета).
Пациентка продолжила лечение, и еще через неделю была получена термограмма, показанная на Фиг.46. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,6°С. Зона гипертермии слева 2,8%. Термопризнаки положительной динамики» (примечание: буквы зеленого цвета).
Пример 3
Пациентка В., 40 лет, в течение 10 лет страдает варикозным расширением вен нижних конечностей, более выраженным слева, которое появилось во время беременности. Клинический диагноз: Варикозное расширение вен нижних конечностей. Хроническая венозная недостаточность 1-2 степени. Принимает эстрогенсодержащие контрацептивы.
Имеет дома заявляемое устройство для контроля за состоянием вен нижних конечностей. Обычно проводит самообследование ног 1-2 раза в месяц. В базу устройства ранее было занесено фотоизображение задних поверхностей голеней. На это фотоизображение с помощью программы была наложена сетка с точками для измерения температуры (Фиг.47).
Первая термограмма показана на Фиг.48. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,6°С. Продольный градиент слева 1°С, справа 0,8°С» (примечание: буквы зеленого цвета).
После незначительной травмы появилась выраженная боль в верхней трети левой голени сзади, болезненность при пальпации по ходу вены. Проведенное самообследование с помощью заявляемого устройства показало термограмму, представленную на Фиг.49. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,8°С. Зона гипертермии слева 25%. Продольный градиент слева 0°С, справа 0,8°С. Термопризнаки отрицательной динамики. Рекомендуются местные лечебные воздействия преимущественно в зоне гипертермии» (примечание: буквы красного цвета).
Пациентка переслала с помощью заявляемого устройства все результаты проведенного самообследования врачу для получения телемедицинской консультации. Врач телемедицинского центра во время онлайн консультации, проводимой в т.ч. с помощью заявляемого устройства, выслушал жалобы больной, проанализировал результаты самообследования, а также с помощью сделанной с фотокамеры устройства и пересланной ему фотографии осмотрел больную ногу. При осмотре видно покраснение над варикозно расширенной веной в верхней трети левой голени, небольшая отечность левой голени. Был поставлен следующий диагноз: острый тромбофлебит поверхностной вены левой голени. Врач сделал следующие назначения: постельный режим, отмена контрацептивов, местно на зону гипертермии гепаринсодержащий гель (Lioton 1000), нестероидные противовоспалительные препараты (Diclofenac внутрь), венотоники (Troxerutin внутрь).
Через три дня после начала лечения пациентка провела самообследование и получила термограмму, представленную на Фиг.50. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 1,0°С. Зона гипертермии слева 20%. Продольный градиент слева 0,4°С, справа 0,8°С. Термопризнаки положительной динамики. Рекомендуется местное воздействие преимущественно на зону гипертермии» (примечание: буквы желтого цвета).
Пациентка продолжила лечение, и еще через неделю была получена термограмма, показанная на Фиг.51. После сравнения ее с предыдущей термограммой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,6°С. Продольный градиент слева 0,8°С, справа 0,8°С. Термопризнаки положительной динамики» (примечание: буквы зеленого цвета).
Пример 4
Спортсмен И. (бегун на короткие дистанции - спринтер), 20 лет, имеет заявляемое устройство для контроля за разогревом мышц. Обычно проводит самообследование или обследование с помощью тренера в проекции мышц задней поверхности бедра.
Контроль температуры задней группы мышц бедра он проводит по той причине, что у него 3 года назад была незначительная травма именно в этой области. На эту группу мышц приходится огромная нагрузка, так как они выполняют роль мышечного тормоза и должны точно в определенный момент остановить движение ноги, устремленной вперед. После обычной разминки температура мышц передней поверхности бедра значительно превышает первоначальную, в то же время температура мышц задней поверхности бедра остается без изменения. Дело в том, что разминаются в основном четырехглавая мышца бедра и икроножная мышца, а не мышцы задней поверхности бедра. Поэтому они включаются сразу в максимальную работу практически неподготовленными, что и приводит к травмам. Для их разогрева необходимо делать специальные упражнения и самомассаж.
В базу устройства ранее было занесено изображение задних поверхностей бедер с фиксированными на них точками - шаблоны для измерения температуры, которое показано на Фиг.52.
Перед началом разминки спортсмен измерил температуру по шаблону. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,4°С. Средняя температура слева 30,4°С, справа 30,8°С» (примечание: буквы зеленого цвета). После разминки в течение 10 минут спортсмен снова измерил температуру по шаблону и сравнил результаты с предыдущими. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,4°С. Средняя температура слева 31,2°С, справа 31,6°С. Недостаточный разогрев мышц» (примечание: буквы зеленого цвета, а последняя фраза - желтого цвета). Спортсмен разминался еще 5 минут, делая специальные упражнения для разогрева задней группы мышц бедра и самомассаж. Он снова измерил температуру по шаблону и сравнил результаты с теми, которые были до разминки. Программой было автоматически сформировано следующее заключение: «Максимальная термоасимметрия 0,4°С. Средняя температура слева 32,4°С, справа 32,6°С. Достаточный разогрев мышц» (примечание: буквы зеленого цвета).
Пример 5.
Женщина Б., 30 лет, с начальными проявлениями целлюлита, начала применять курс лечебных процедур, при этом для объективного контроля их эффективности, использовала заявляемое устройство согласно инструкции по контролю эффективности лечения целлюлита. Перед первой процедурой проблемная зона была сфотографирована супругом женщины, затем она вручную расставила на изображении точки с помощью стилуса и сохранила в памяти устройства полученный шаблон для измерения температуры, который показан на Фиг.53.
Затем она измерила температуру в каждой точке с помощью выносного модуля и получила термограмму, представленную на Фиг.54. Также программой было автоматически сформировано следующее заключение: «Максимальная температура 28,8°С, минимальная температура 26,2°С, средняя температура 27,5°С. Зона гипотермии 36,6%» (примечание: буквы красного цвета).
Перед началом второй процедуры она вновь измерила температуру по сохраненному шаблону расположения точек на ее проблемной зоне. Была получена термограмма, представленная на Фиг.55.
Программой было автоматически сформировано следующее заключение: «Максимальная температура 29°С, минимальная температура 26,8°С, средняя температура 28°С. Зона гипотермии 31,7%» (примечание: буквы желтого цвета). Т.о., увеличилась минимальная и средняя температуры в проблемной зоне, а также сократилась зона гипотермии. Согласно инструкции по контролю эффективности лечения целлюлита это является признаком правильно выбранной терапии. Клиентка решила сделать весь курс процедур. Перед началом последней процедуры она вновь измерила температуру по сохраненному шаблону. Была получена термограмма, представленная на Фиг.56.
Программой было автоматически сформировано следующее заключение: «Максимальная температура 32,2°С, минимальная температура 31,2°С, средняя температура 31,7°С. Зона нормотермии 100%» (примечание: буквы зеленого цвета). Таким образом, она объективизировала улучшение кровообращения в проблемной зоне, что является одним из главных критериев успешности лечения целлюлита.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОТОБРАЖЕНИЯ ТЕМПЕРАТУРНОГО ПОЛЯ БИОЛОГИЧЕСКОГО ОБЪЕКТА | 2010 |
|
RU2452925C1 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ ОПУХОЛЕВЫХ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2004 |
|
RU2276965C2 |
| СПОСОБ ТЕПЛОВИЗИОННОЙ ВИЗУАЛИЗАЦИИ РЕЦЕПТИВНЫХ ПОЛЕЙ С НАРУШЕННОЙ НОЦИЦЕПТИВНОЙ ЧУВСТВИТЕЛЬНОСТЬЮ | 2023 |
|
RU2826552C1 |
| СПОСОБ ИНФРАКРАСНОЙ ОЦЕНКИ УСТОЙЧИВОСТИ ПОЯСНИЧНО-КРЕСТЦОВОГО МЫШЕЧНОГО И СУСТАВНОГО КОМПЛЕКСА ПАЦИЕНТА К СГИБАТЕЛЬНО-РАЗГИБАТЕЛЬНОЙ НАГРУЗКЕ | 2015 |
|
RU2604957C1 |
| СПОСОБ ИНФРАКРАСНОЙ ДИАГНОСТИКИ СТРУКТУРЫ ЩЕКИ | 2013 |
|
RU2544291C1 |
| СПОСОБ ЭКСПРЕСС-ДИАГНОСТИКИ ГРУППЫ РИСКА ПАТОЛОГИИ ВНУТРЕННИХ ОРГАНОВ | 1989 |
|
RU2066976C1 |
| СПОСОБ ОТБОРА ЛИЦ ДЛЯ МЕДИЦИНСКОГО ОБСЛЕДОВАНИЯ ПРИ КОРОНАРНОЙ ПАТОЛОГИИ | 2010 |
|
RU2465813C2 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ СТЕНОЗА ГОРТАНИ ПРИ ОСТРЫХ РЕСПИРАТОРНЫХ ВИРУСНЫХ ИНФЕКЦИЯХ | 1996 |
|
RU2133104C1 |
| СПОСОБ ЭКСПРЕСС-ДИАГНОСТИКИ ПАТОЛОГИИ ВНУТРЕННИХ ОРГАНОВ | 1992 |
|
RU2088137C1 |
| СПОСОБ И УСТРОЙСТВО ДЛЯ КОМПЬЮТЕРНОЙ ТЕПЛОВИЗИОННОЙ ДИАГНОСТИКИ В СТОМАТОЛОГИИ | 2005 |
|
RU2282392C1 |










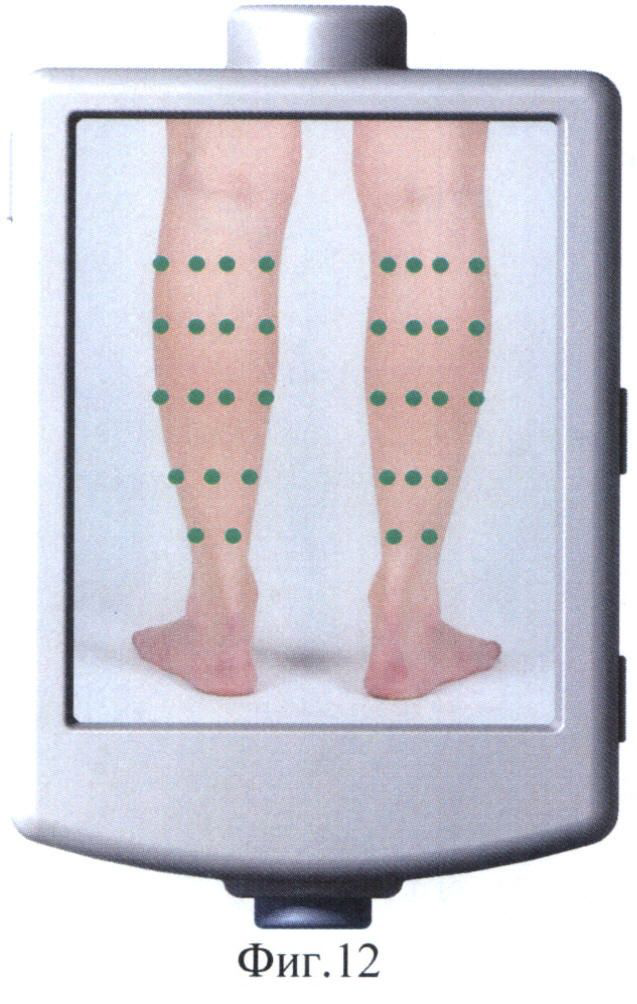
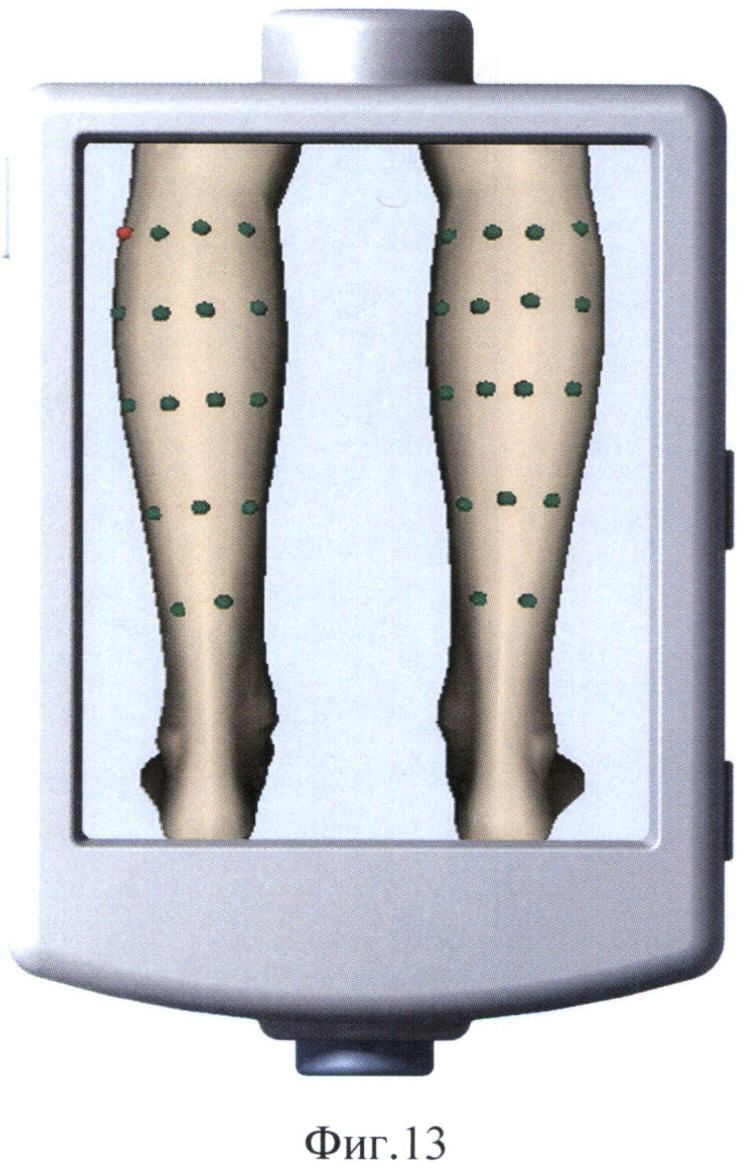

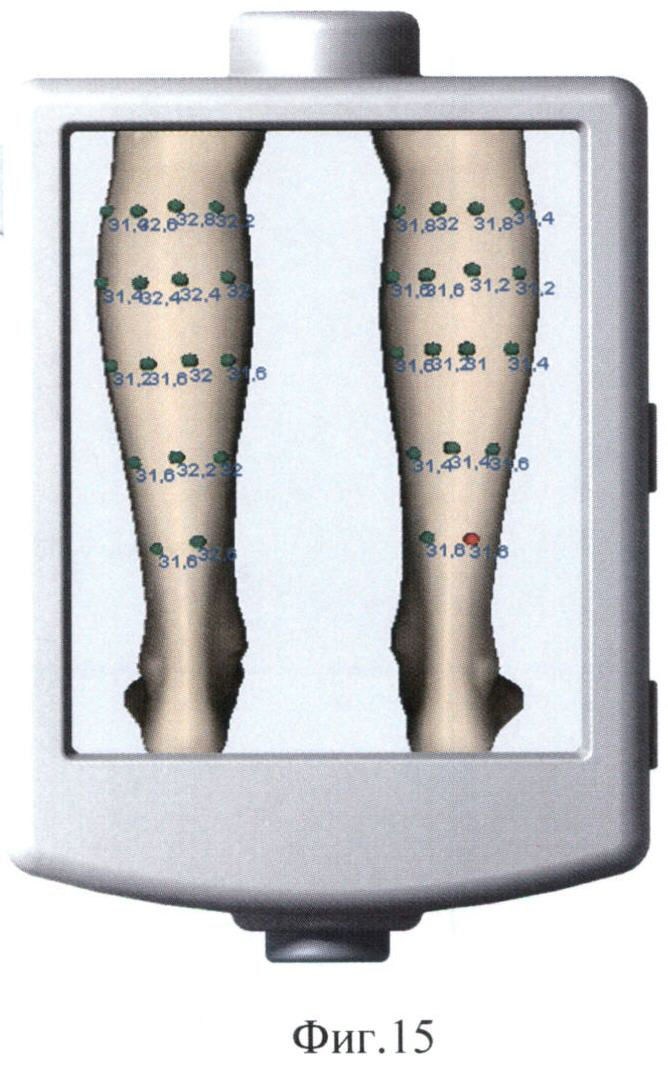









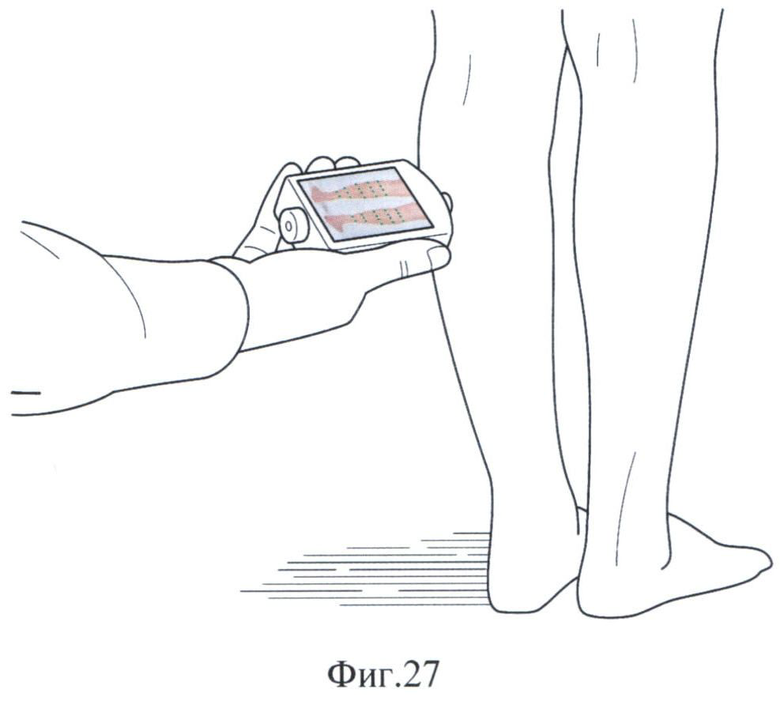
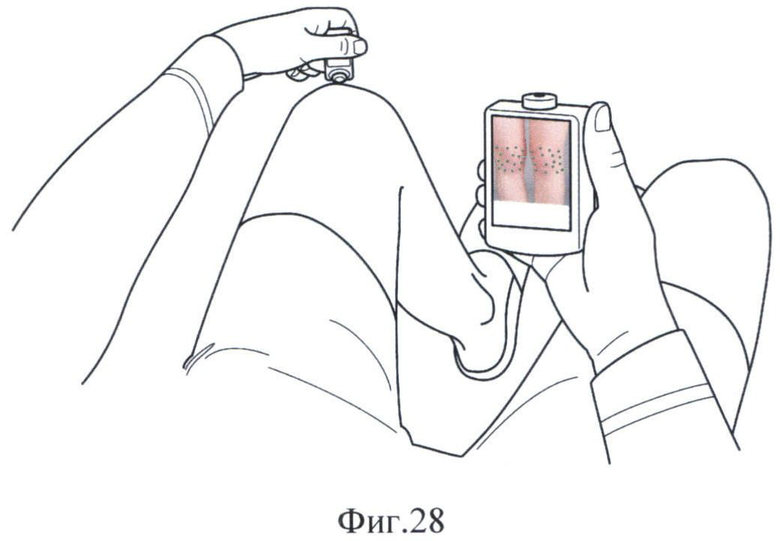



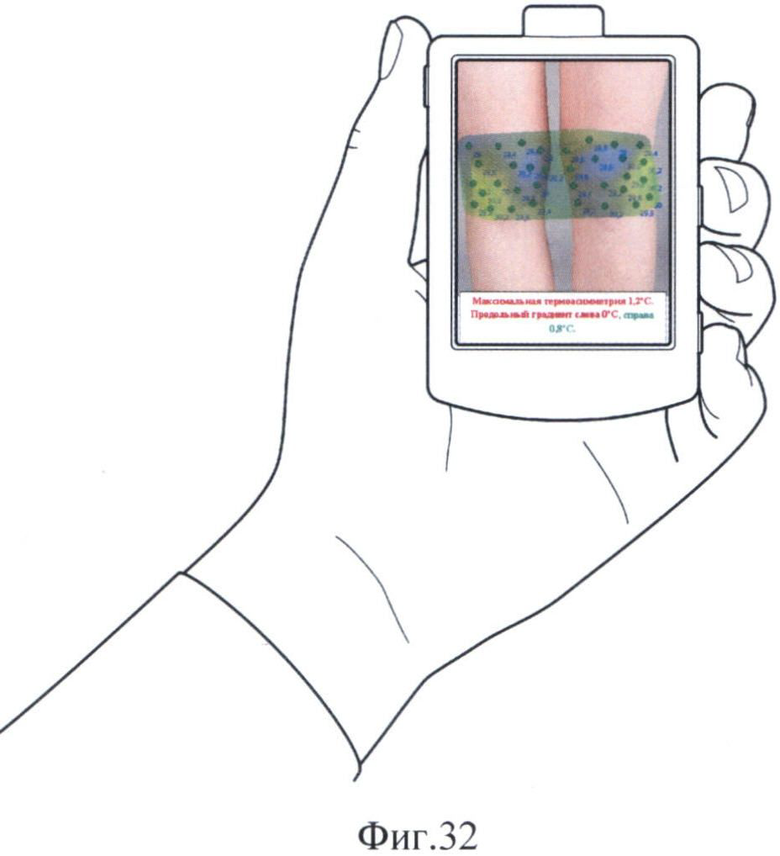
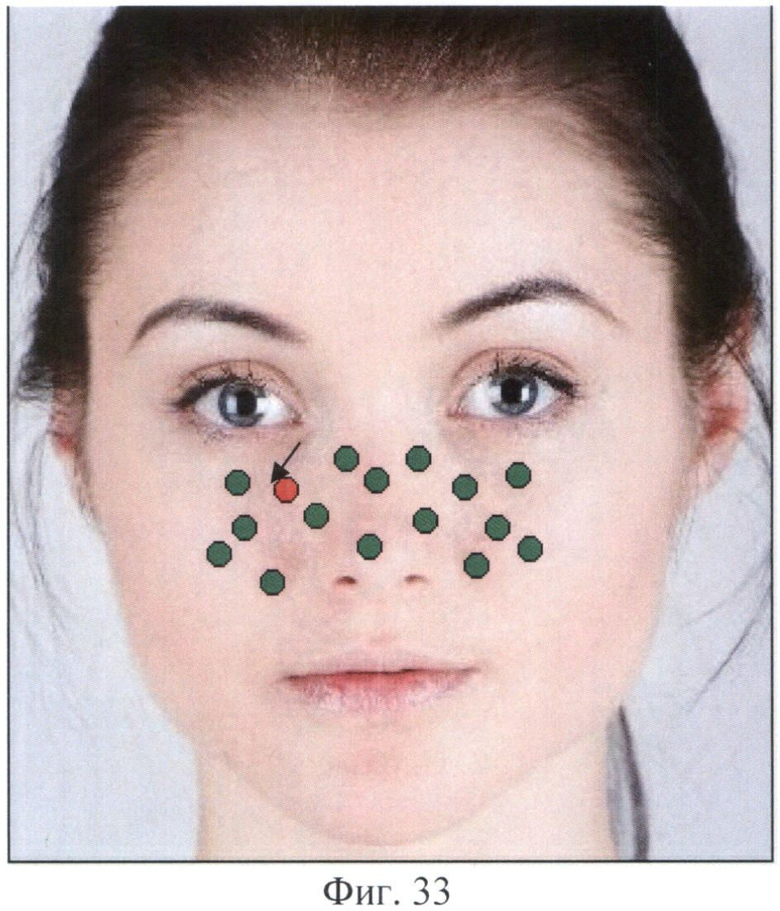
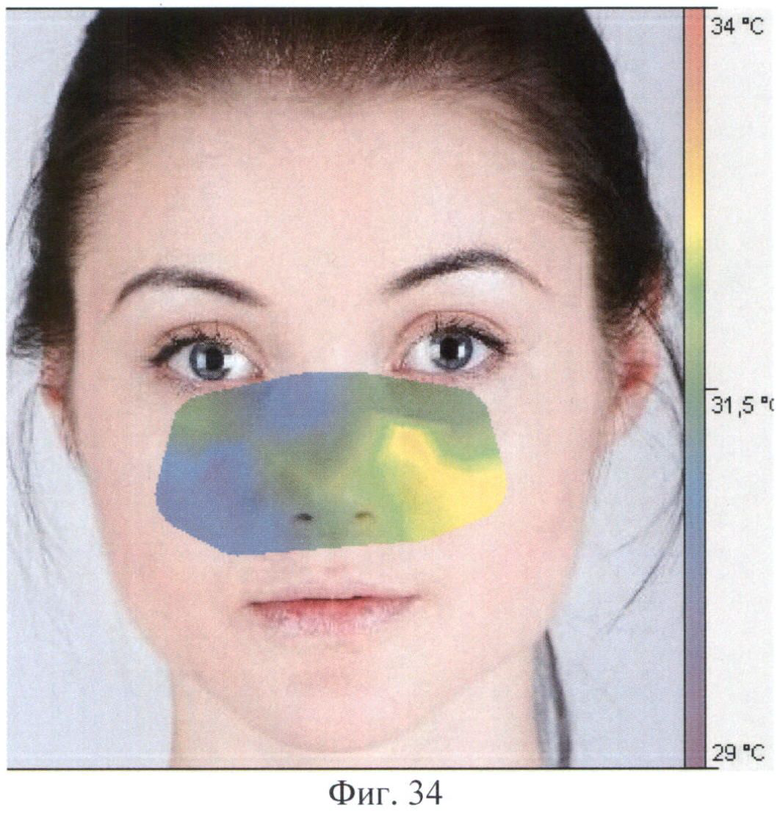



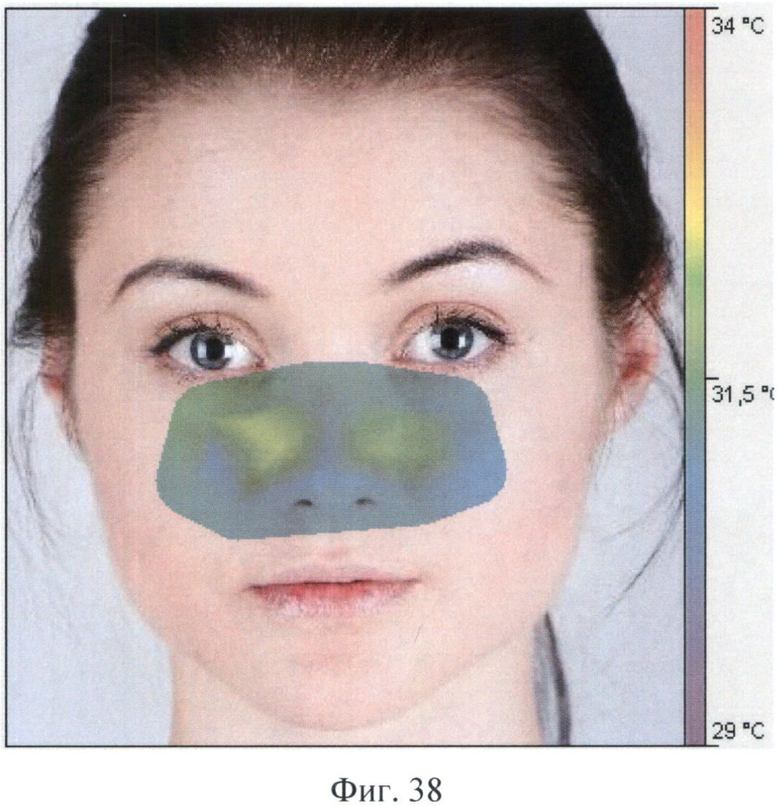
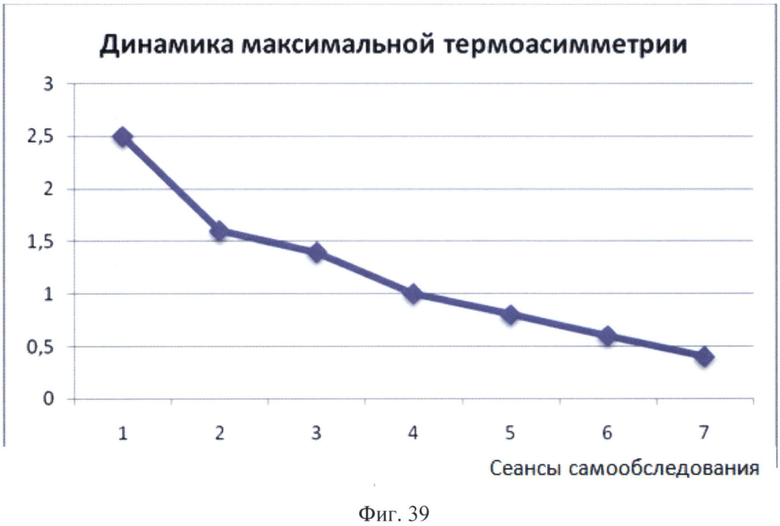

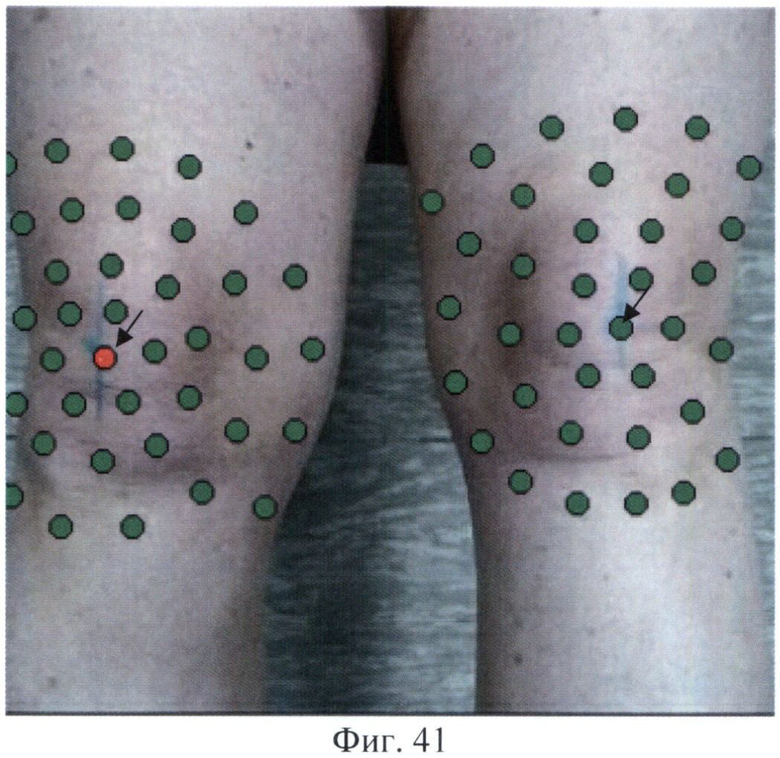

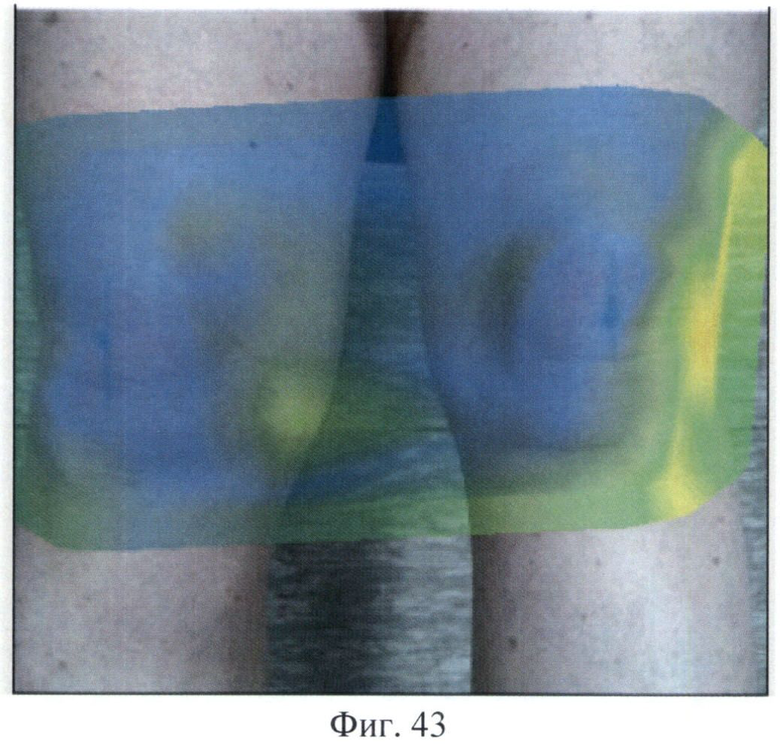






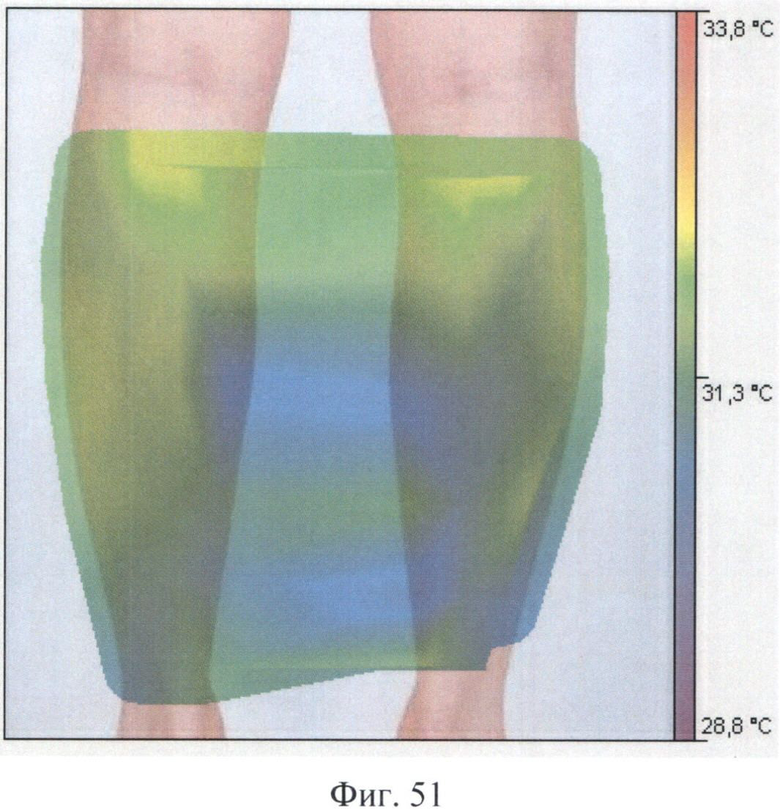



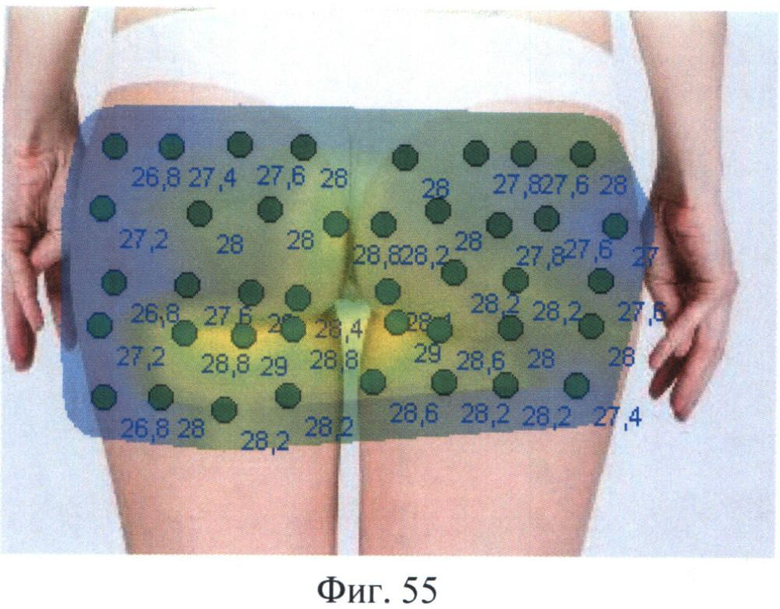

Изобретение относится к медицине, в частности к способу мониторинга заболеваний путем измерения температуры частей тела. Способ основан на однократном вводе в память компьютера изображения обследуемой области с обозначенными на нем точками для измерения температуры. Осуществляют измерение температуры на теле человека в соответствующих обозначенных на изображении точках. Измерение осуществляют многократно в период мониторинга с сохранением в памяти компьютера значений температур. Сравнивают значения температур, полученные в одних и тех же точках при разных сеансах мониторинга. На основании такого сравнения формируют результаты мониторинга. Изобретение позволяет повысить точность мониторинга заболевания без участия специалиста, упростить и удешевить получение информации о течении патологического процесса и заключение об эффективности лечения без участия специалиста. 56 ил., 5 пр.
Способ мониторинга заболеваний, включающий однократный ввод и сохранение в памяти компьютера фотоизображения или изображения 2D или 3D модели обследуемой области тела человека с предварительно обозначенными на нем точками для измерения температуры, отображение на дисплее указанного изображения с обозначенными точками для измерения температуры, измерение температуры на теле человека в точках, соответствующих местоположению обозначенных на изображении точек, и отображение на изображении обследуемой области результатов измерений температуры, отличающийся тем, что измеренные значения температур в одних и тех же точках на теле человека в период мониторинга сохраняют в памяти компьютера с последующим их сравнением и формированием результатов мониторинга на основании такого сравнения.
| СПОСОБ ОТОБРАЖЕНИЯ ТЕМПЕРАТУРНОГО ПОЛЯ БИОЛОГИЧЕСКОГО ОБЪЕКТА | 2010 |
|
RU2452925C1 |
| УСТРОЙСТВО ДЛЯ НЕИНВАЗИВНОГО ОПРЕДЕЛЕНИЯ КОНЦЕНТРАЦИИ ГЛЮКОЗЫ В КРОВИ | 2006 |
|
RU2317008C1 |
| Приспособление для закрепления приемной трубы ручного насоса в резьбовом отверстии бочки | 1948 |
|
SU85083A1 |
| EP 1326063 A1, 09.07.2003 | |||
| JP 2010194073 A, 09.09.2010 | |||
| СЕЛИВЕРСТОВА Н.А | |||
| и др., Применение бронхофонографического исследования легких для оценки эффективности терапии бронхиальной астмы и обструктивного бронхита у детей раннего возраста, Педиатрия, Т.87, N2, 2009, с.51-55, | |||
Авторы
Даты
2015-03-27—Публикация
2012-10-30—Подача