Изобретение относится к медицине, в частности к детской неврологии.
Проблема изучения перинатальной патологии нервной системы у детей раннего возраста остается актуальной, что обусловлено прогрессирующим ростом частоты церебральных нарушений у новорожденных. Среди детей, впервые признанных инвалидами, 57% составляют больные детским церебральным параличом (ДЦП) [Барашнев Ю.И. Клинико-морфологическая характеристика и исходы церебральных расстройств при гипоксически-ишемических энцефалопатиях // Акуш. и гинек. 2009. №5. С. 39-42; Amato M., Donati F. Update on perinatal hypoxic insult: mechanism, diagnosis and interventions // Paediatr. Neurol. 2010. Vol. 4, N 5. P. 203-209].
В нейроонтогенезе определяющая роль в качестве матрицы формообразования мозговых структур и развития функциональных систем мозга отводится перивентрикулярной области (ПВО) [Власюк В.В. Перивентрикулярная лейкомаляция у детей - СПб.: «Геликон Плюс», 2009. - 172 с.; Семенов А.С., Скальный А.В. Иммунопатологические и патобиохимические аспекты патогенеза перинатального поражения мозга. - СПб.: Наука. - 2009. - 368 с.].
С 28 недель внутриутробного развития нейробласты перивентрикулярного вещества начинают активную миграцию и формируют кору головного мозга [Семенова К.А. Восстановительное лечение детей с перинатальным поражением нервной системы и детским церебральным параличом. - М.: 3акон и порядок, серия «Великая Россия. Наследие». - 2007. - 616 с.]. Любые неблагоприятные воздействия на плод в этот период нарушают нейроонтогенез и приводят к грубому повреждению мозга.
Наиболее серьезным, часто встречаемым, но недостаточно изученным повреждением мозга у детей является перивентрикулярная лейкомаляция (ПВЛ). Высокий интерес к проблеме ПВЛ и ее исходов обусловлен ростом ее частоты, высоким риском неонатальной летальности, активными биохимическими нарушениями и серьезным прогнозом: формирование двигательных синдромов детского церебрального паралича (ДЦП), эпилепсии, офтальмологических поведенческих, коммуникативных расстройств [Белоусова Е.Д., Никанорова М.Ю., Кешишян Е.С., Малиновская О.Н. Роль перивентрикулярной лейкомаляции в развитии детского церебрального паралича // Рос. вест. перинат. и педиатр. - 2001. - №5. - С. 26-32]. ПВЛ представляет собой локальный или распространенный асептический некроз перивентрикулярного белого вещества головного мозга, преимущественно наружно-верхних отделов боковых желудочков, а также вокруг затылочных и височных рогов боковых желудочков мозга, в основном симметрично и билатерально. Наиболее часто процесс распространяется на медиальный кортикоспинальный тракт, иннервирующий нижние конечности (он расположен ближе к стенке боковых желудочков), а также на радиально идущие зрительные волокна в области треугольника боковых желудочков и на фронтальное белое вещество рядом с отверстием Монро [Сальков В.Н., Худоерков P.M., Левченкова В.Д. Особенности клинико-морфологических изменений зрительной системы у детей первого года жизни с последствиями перинатального поражения нервной системы / Российский педиатрический журнал. - 2011. - №5. - С.19-23.; Folkerth R.D. Germinal matrix haemorrhage: destroying the brain's building blocks // Brain. - 2011. - 5. - P.44-61].
При повреждениях перивентрикулярной области патологический процесс не ограничивается первичным очагом поражения, а существует определенная динамика формирования вторичных изменений с вовлечением ранее неповрежденных нейронов. Все значимые повреждения перивентрикулярной зоны происходят в течение первого полугодия жизни, и исход перинатального повреждения, характер и объем потерь при ПВЛ становятся очевидными к годовалому возрасту. Лишь в 8-12 месяцев корригированного возраста клинические проявления двигательных расстройств диагностируются в спастические формы ДЦП [Семенова К.А. Восстановительное лечение детей с перинатальным поражением нервной системы и детским церебральным параличом. - М.: 3акон и порядок, серия «Великая Россия. Наследие». - 2007. - 616 с.].
Исследования ПВЛ показали, что очаги ПВЛ могут возникать в разные сроки, в том числе и после рождения, возникают не одномоментно, протекают с включением аутоиммунных механизмов с продукцией цитокинов и других иммунологических медиаторов, поддерживающих патологические процессы [Власюк В.В. Перивентрикулярная лейкомаляция у детей - СПб.: «Геликон Плюс», 2009. - 172 с.; Громада Н.Е. Иммунологические и структурно-метаболические нарушения у доношенных детей с гипоксическим перинатальным поражением центральной нервной системы, прогнозирование исходов и оптимизация лечения: автореф. дис… док. мед. наук/ Н.Е. Громада - 2009. - 56 с.]. Данные последних лет свидетельствуют о влиянии перенесенной гипоксии в перинатальном периоде на формирование иммунной недостаточности, показано, что в развитии ПВЛ присутствует данное патогенетическое звено [Семенов А.С., Скальный А.В. Иммунопатологические и патобиохимические аспекты патогенеза перинатального поражения мозга - СПб.: Наука. - 2009. - 368 с.].
Известен способ комплексной оценки нестабильности генома, основанного на взаимосвязи уровня эритроцитов с микроядрами, интенсивности процессов перекисного окисления липидов (ПОЛ) и активности ферментов антиоксидантной защиты у детей с ранней резидуальной стадией ДЦП, что позволяет определять интенсивность процесса мутагенеза за счет усиленной генерации эндомутагенов (продуктов свободнорадикального окисления) и ослабления антимутагенной системы защиты генома (изменения активности ферментов антиоксидантной защиты) [Гайнетдинова Д.Д., Айзатулина Д.В., Юсупова Э.Ф. «Способ определения нестабильности генома у детей больных детским церебральным параличом с перивентрикулярной лейкомаляцией (патент №2413226)» // Бюллетень Изобретения полезные модели. - 2011. - №6].
Недостатком описанного способа является достаточная сложность выполнения и недоступность для широкого круга лечебных учреждений.
Известен способ оценки структурно-метаболических нарушений ЦНС тяжелой степени у новорожденных по комплексу используемых методов: кариометрии, определения активности нейроспецифической енолазы (НСЕ), сукцинатдегидрогеназы (СДГ), альфа-глицерофосфатдегидрогеназы (α-ГФДГ) (Ковтун О.П. и соавт. Структурно-метаболические нарушения и их диагностическое значение у доношенных новорожденных с гипоксически-ишемическим поражением центральной нервной системы тяжелой степени // IX Российский конгресс. Инновационные технологии в педиатрии и детской хирургии. Материалы конгресса, Москва // 19-21 октября 2010, с. 190.).
К недостаткам этого способа следует отнести использование значительного количества показателей, которые требуют больших затрат, а также выполнение их не только в сыворотке крови новорожденных, но и в ликворе, что предоставляет большую опасность травматизации ребенка.
Известен способ оценки неврологических нарушений у новорожденных с церебральной гипоксией-ишемией различной степени тяжести по уровню нейротрофического фактора (BDNF) в сыворотке крови новорожденного (Созаева Д.И., Бережанская С.Б. Уровень нейротрофического обеспечения у новорожденных с церебральной ишемией // IX Российский конгресс. Инновационные технологии в педиатрии и детской хирургии. Материалы конгресса, Москва // 19-21 октября 2010, с. 209).
К недостаткам метода, прежде всего, следует отнести отсутствие специфичности изменений содержания BDNF при гипоксически-ишемическом поражении мозга. Снижение уровня данного полипептида имеет место при всех нейродегенеративных поражениях мозга (М.М. Одинак, Н.В. Цыган. Факторы роста нервной ткани в центральной нервной системе. “Наука”, СПб., 2005, с. 157.). В то же время динамика BDNF не позволяет диагностировать наличие гипоксического фактора, обусловливающего прогрессирование потери церебральной активности.
Известен способ определения нестабильности генома у детей с ДЦП, включающий выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами и уровень перестроек хромосом в лимфоцитах, и при значении сумм эритроцитов с микроядрами более 0,14% и лимфоцитов с аберрациями хромосом более 3,33% у девочек и 3,38% у мальчиков устанавливают нестабильность генома у ребенка (пат. RU №2295130, МПК G01N 33/48, опубл. 10.03.07 г. ).
Недостатком этого способа, наиболее близкого к предлагаемому, является сложность и длительность исследования, кроме того определяется только уровень эритроцитов с микроядрами и уровень перестроек хромосом в лимфоцитах в периферической крови без учета факторов, приводящих к мутагенезу, и процессов его поддерживающих.
Задачей изобретения является более углубленное изучение процессов, происходящих в организме ребенка, и приводящих к нейродеструктивным изменениям в головном мозге, расширяющих знания о патогенезе спастических форм ДЦП в исходе ПВЛ, упрощение способа определения и возможность оценки степени тяжести заболевания и незамедлительного его лечения.
Поставленная задача решается тем, что в способе определения степени тяжести детского церебрального паралича у детей раннего возраста, включающем выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами, дополнительно с помощью иммуноферментного анализа определяют количественное содержание фактора некроза опухоли (TNF-α) в сыворотке периферической крови у детей, больных детским церебральным параличом, сопоставляют с клиническими признаками, и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α сыворотки до 6,14±3,025 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,47% и выше, и уровне TNF-α сыворотки 9,58±0,39 пг/мл и выше - тяжелую степень заболевания.
Отличительными признаками предложенного способа является то, что количественную градацию имеющихся нарушений проводят по шкале Ривермид, с помощью иммуноферментного анализа в сыворотке периферической крови у детей, больных ДЦП, определяют количественное содержание фактора некроза опухоли (TNF-α) и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α сыворотки до 6,14±3,025 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,47% и выше и уровне TNF-α сыворотки 9,58±0,39 пг/мл и выше - тяжелую степень заболевания.
Благодаря наличию этих признаков, стало возможным определение, быстро и с высокой точностью, степени тяжести поражения центральной нервной системы и своевременное назначение патогенетической терапии. Обнаружено, что между выраженностью неврологических проявлений (в баллах) и уровнем TNF-α в сыворотке существует прямая связь. Коэффициент корреляции - 0,55.
Способ иллюстрируется чертежами.
На фиг.1 - представлены уровни сывороточного TNF-α у обследованных детей в зависимости от наличия патологии перивентрикулярной области.
На фиг.2 - изображено распределение детей со спастической диплегией в зависимости от степени тяжести клинической картины, оцененной шкалой Ривермид.
На фиг.3 - показано распределение детей с гемипаретической формаой ДЦП в зависимости от степени тяжести заболевания, оцененной шкалой Ривермид.
На фиг.4 - кривая зависимости сывороточного уровня TNF-α в зависимости от степени тяжести по шкале Ривермид.
На фиг.5 - кривая зависимости уровня эритроцитов с микроядрами и сывороточного уровня TNF-α в группах детей с ДЦП.
Способ осуществляли следующим образом.
Пример 1
Больной В. Возраст 3 года 10 месяцев. Диагноз: Детский церебральный паралич, спастическая диплегия, средней степени тяжести. Родился от II беременности, протекавшей на фоне явлений раннего токсикоза, угрозы прерывания на ранних сроках. Роды II на сроке 35-36 недель. Оценка по шкале Апгар - 4/6 баллов. Вес при рождении 2300 г, длина тела - 48 см. Психомоторное развитие: голову держит с 4-х мес, сидит самостоятельно - с 8-ми мес, ходит - с 1 г. 7 мес. Особенности неврологического статуса на момент осмотра: глазодвижения в полном объеме, лицо симметричное, мышечный тонус повышен в аддукторах бедер с двух сторон, сухожильные рефлексы спастичные, грубее слева, сила мышц снижена до 4,0 баллов, походка - спастикопаретическая.
Оценка двигательного дефицита по шкалам:
- Модифицированная шкала спастичности Ashworth - 2 балла.
- Оценка Клуба Моторики - 27 баллов.
- Оценка моторики Ривермид - 20 баллов.
Степень неврологического дефицита, оцененная по шкалам, соответствует средней тяжести. Заключение магнитно-резонансной томографии - перивентрикулярно определяются небольшие зоны повышения гидрофильности вещества головного мозга.

Пример 2 - пример определения тяжелой степени тяжести ДЦП.
Больной М. Возраст 3 года. Диагноз: Детский церебральный паралич, спастическая диплегия, тяжелой степени тяжести. Родился от III беременности, II родов на сроке 34-35 недель. Оценка по шкале Апгар - 2/6 баллов. Вес при рождении 2100 г, длина тела - 44 см. Психомоторное развитие: голову держит с 8-ми мес, сидит самостоятельно - с 2,5 лет, не ходит. Особенности неврологического статуса на момент осмотра: сходящееся косоглазие с двух сторон, лицо симметричное, мышечный тонус по пирамидному типу, грубее в ногах, сухожильные рефлексы высокие, сила мышц снижена до 2,0 баллов.
Оценка двигательного дефицита по шкалам:
- Модифицированная шкала спастичности Ashworth - 3 балла.
- Оценка Клуба Моторики - 17 баллов.
- Оценка моторики Ривермид - 10 баллов.
Степень неврологического дефицита, оцененная по шкалам спастичности и моторики Ривермид, соответствует тяжелой степени тяжести, по шкале Клуба Моторики - средней степени.
Заключение магнитно-резонансной томографии - участки перивентрикулярной лейкомаляции с двух сторон.

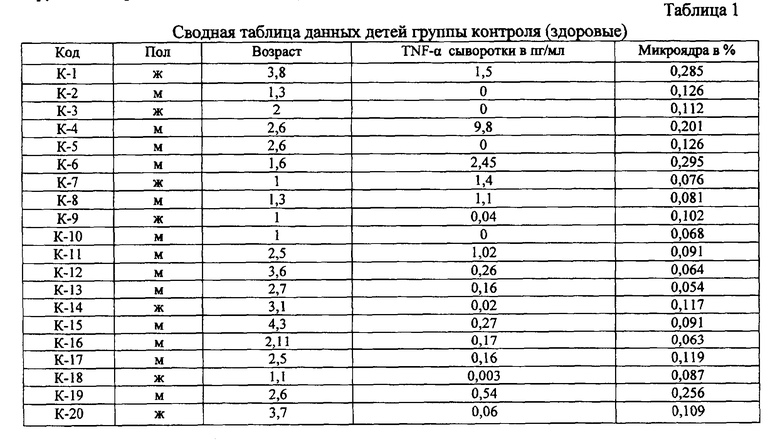
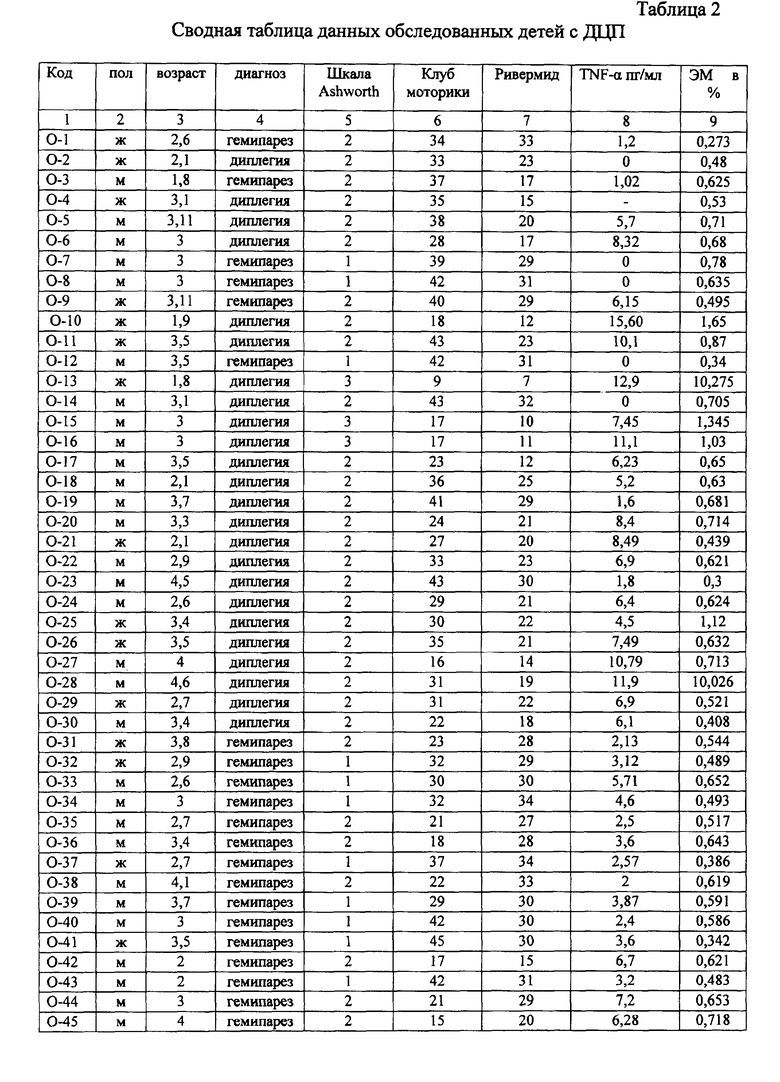
Аналогично изучались показатели 65 детей в возрасте от 1 года до 4-х лет: 25 детей со спастической диплегией, сформировавшейся в исходе ПВЛ, 20 детей с гемипарезом, сформировавшимся в исходе неонатального инсульта, а также данные 20 здоровых детей группы контроля аналогичного возраста - таблица 1 и 2.
Обязательным условием включения ребенка в исследование являлось получение письменного информированного согласия родителей пациентов. В исследовании участвовали дети, у которых отсутствовали клинические и лабораторные признаки внутриутробного инфицирования в неонатальном периоде и инфекционного процесса за 30 дней до и на момент обследования. Диагноз устанавливался на основании изучения клинической картины заболевания, данных анамнеза, сведений из медицинской документации (история развития ребенка (форма №112/у) и медицинской карты амбулаторного больного (форма №025/у)).
Для оценки клинических признаков ДЦП использованы специальные балльные шкалы оценки тяжести неврологического дефицита: модифицированная шкала спастичности Ashworth (Ashworth, 1964); Оценка Клуба Моторики (по А. Ashbum, 1982; D. Wade, 2000); Оценка моторики Ривермид (по F. Collen и соавт., 1990; D. Wade, 2000), адаптированные к детскому возрасту. Модифицированная шкала спастичности Ashworth оценивает степень повышения мышечного тонуса и возможность выполнения пассивных движений по 5 степеням: нулевая степень - нет повышения тонуса (тонус не изменен), 4 степень - ригидное положение конечности (таблица 3).
Оценка Клуба Моторики предусматривает подсчет баллов при выполнении заданных движений верхней и нижней конечностью из различных исходных положений. Каждый показатель оценивается от 0 до 2 баллов (0 - нет движений, 1 - ограниченная амплитуда движений, 2 - полная амплитуда движений (в сравнении с противоположной стороной), координация может быть нарушена). По сумме баллов устанавливается выраженность клинических проявлений заболевания: чем меньше число баллов, тем тяжелее клиническая картина (таблица 4).
Шкала моторики Ривермид, адаптированная для детского возраста, содержит разделы «общие функции» (13 заданий), «нога и туловище» (10 заданий), «рука» (15 заданий). В каждом разделе задания расположены в порядке возрастания сложности их выполнения. Балл «1» присваивается за каждое задание, если больной выполнил его, балл «0» - если не смог выполнить. По сумме баллов оценивается выраженность клинических проявлений заболевания: чем меньше число баллов, тем более тяжелее клиническая картина (таблица 5).
В таблице 6 представлено распределение степеней тяжести клинических признаков в зависимости от суммы баллов каждой шкалы.
Патология перивентрикулярной области устанавливалась на основании НСГ - исследования в возрасте до одного года (по имеющимся протоколам в амбулаторной карте) и после установления диагноза ДЦП (в возрасте старше 1 года) по результатам КТ или МРТ исследований. Магнитно-резонансная томография (МРТ) выполнялась на томографе MRI 50A фирмы «Toshiba» с напряженностью магнитного поля 0,5 Тл. Применялись импульсные последовательности SE, IR и VE для получения Т1- и Т2-взвешенных изображений. Применялись сагиттальный, аксиальный и коронарный срезы с толщиной выделяемого слоя 6 мм. Рентгеновская компьютерная томография (РКТ) выполнялась на аппарате Xpeed фирмы «Toshiba» с применением аксиальных срезов толщиной для детей 1-2 лет на базальных уровнях 2 мм, срезы средних и верхних отделов - 5 мм; для детей старше 2 лет - срезы базального и среднего уровней толщиной 5 мм, верхних отделов - 10 мм. Нейросонография (НСГ) выполнялась на аппарате фирмы «Toshiba» (Xario). Сканирование осуществляли в стандартных плоскостях: коронарной, сагиттальной, парасагиттальной и аксиальной. Анализ эхограммы включал в себя оценку состояния паренхимы головного мозга, желудочковой системы, цистерн и субарахноидального пространства, рисунка извилин и борозд, пульсации мозговых сосудов и наличие очаговых патологических образований (ПВЛ на разных стадиях развития, кровоизлияния в желудочки или паренхиму мозга, кисты различной локализации). Перивентрикулярная лейкомаляция, обнаруженная у обследованных нами детей, сопровождалась зоной повышенной эхогенности, окружающей оба желудочка вокруг тел и затылочных рогов, а также кистозной дегенерацией мозга в области повышенной эхогенности с образованием множественных перивентрикулярных псевдокист размерами от 2 до 5 мм в диаметре. У всех детей с перивентрикулярной лейкрмаляцией в дальнейшем формировалась умеренная симметричная вентрикуломегалия и расширение субарахноидального пространства.
Для выявления цитогенетических аномалий в соматических клетках применялся микроядерный тест (учет эритроцитов с микроядрами) (Schmid W., 1975). В этих целях использовались мазки периферической крови для стандартного общего анализа крови, взятые у больных при поступлении в стационар (т.е. до лечения), а у здоровых лиц - во время диспансерного обследования в детской поликлинике. Таким образом, подготовка препаратов для исследования микроядер эритроцитов всегда совмещалась с плановыми лабораторными анализами, и дети не подвергались дополнительным исследовательским манипуляциям. Капля крови наносилась на чистое сухое предметное стекло, покровным стеклом готовили мазок, затем препараты высушивались на воздухе в течение нескольких часов. Свежие высушенные мазки фиксировались 90-70% этиловым спиртом 3 мин. Сухие препараты окрашивались в растворе азур-эозинового красителя Романовского-Гимза 1:5 на дисцилированной воде РН 6,8 20 минут и хорошо промывались. Для исследования на микроядерный тест были просмотрены по 1-2 препарата каждого больного. Поскольку частота встречаемости в периферической крови эритроцитов крови с микроядрами у человека низка, то в каждом случае анализировали 20000 клеток. Число эритроцитов с микроядрами пересчитывали в процентах. Для отличия микроядер от частиц краски обязательно оценивалось отсутствие преломления света. Образцы крови у больных и в контрольной группе забирались в один и тот же период времени. Каких-либо факторов, способных индуцировать цитогенетические нарушения у лиц контрольной группы (иммунные, нейроэндокринные конфликты в организме, а также последствия воздействия на организм факторов инфекционной природы), на момент и в течение месяца до забора крови не выявлено. Всего проведен подсчет эритроцитов с микроядрами у 65 детей (45 в основной, 20 в контрольной группе).
Для определения TNF-α у пациента производят забор крови из локтевой вены. Сыворотку крови получают путем центрифугирования при 3500 об/мин в течение 10 минут. В исследуемых жидкостях количественное определение TNF-α осуществляли методом твердофазного иммуноферментного анализа с использованием набора реактивов «α-ФНО-ИФА-Бест» (ЗАО «Вектор-Бест», Россия) согласно прилагаемой инструкции. В использованном нами наборе реактивов основным агентом являются моноклональные антитела к TNF-α, иммобилизированные на поверхности лунок планшета и взаимодействующие с TNF-α исследуемой биологической жидкости (сыворотка крови, слюна). Результаты анализа регистрируют с помощью спектрофотометра, измеряя оптическую плотность в двухволновом режиме: основной фильтр - 450 нм, референс-фильтр - в диапазоне 620-650 нм. Допустима регистрация результатов только с фильтром 450 нм. Время между остановкой реакции и измерением оптической плотности не должно превышать 10 мин. После измерения оптической плотности строится калибровочный график, по которому рассчитывается концентрация TNF-α в пг/мл.
Полученные данные обработаны с использованием пакета программ STATISTICA 6.0 (StatSoft Inc, США). Количественные признаки представлены в виде среднего арифметического значения ± стандартное отклонение. Различия показателей между двумя независимыми выборками определяли с помощью соответствующего t-критерия Стьюдента и U-критерия Манна-Уитни. Различия считались статистически значимыми при р<0,05. Связь количественных признаков оценивалась с помощью корреляционного анализа с расчетом коэффициента корреляции (R) по Пирсону.
По результатам исследования при нейровизуализации у 56% (14 чел.) детей со спастической диплегией обнаружены признаки перенесенной ПВЛ. У 60% (12 чел.) больных с гемипарезом контрлатерально определялись перивентрикулярно расположенные кисты различных размеров. У 44% обследованных со спастической диплегией (11 чел.) и у 30% детей с гемипарезом (6 чел.) нейровизуализация не выявила каких-либо находок в головном мозге, и в ПВО в том числе.
Проведен анализ уровня TNF-α сыворотки периферической крови, результаты которого сведены в таблицу 7.
Как видно из табл.7, у детей с ДЦП уровень TNF-α в сыворотке крови достоверно превышает уровень исследуемого цитокина у здоровых детей.
Изучено содержание сывороточного TNF-α в зависимости от форм ДЦП. Данные приведены в табл.8.
Из табл.8 видно - значения сывороточного TNF-α у детей со спастической диплегией достоверно выше показателей детей с гемипаретической формой, а также детей контрольной группы (р<0,01).
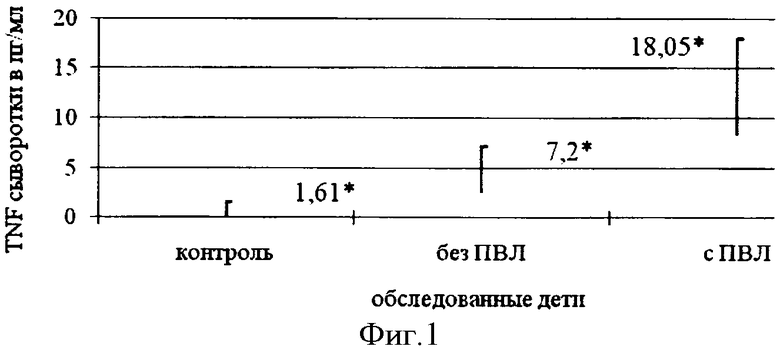
Анализ содержания TNF-α сыворотки у детей со спастической диплегией в зависимости от наличия перивентрикулярной лейкомаляции (ПВЛ) приведен на графике (фиг.1). Как видно из графика (фиг.1), уровень TNF-α сыворотки у детей со спастической диплегией в исходе ПВЛ достоверно (р≤0,05) выше показателя детей без признаков ПВЛ.
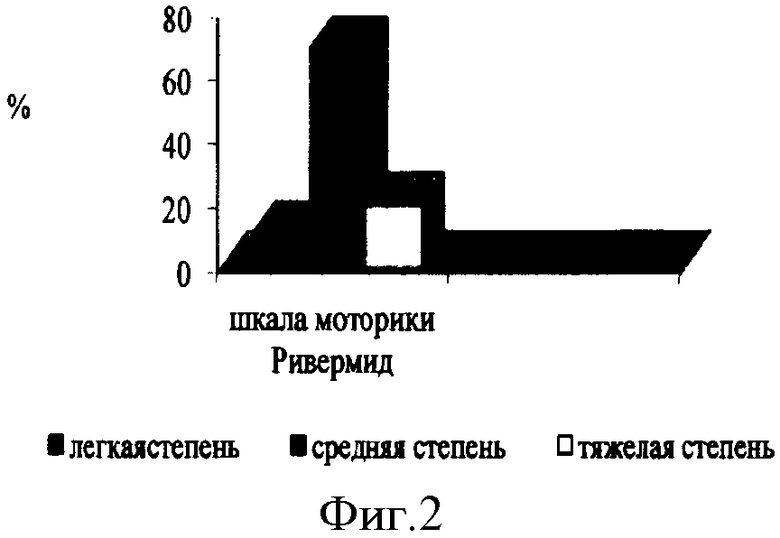
Для оценки степени выраженности неврологического дефицита у всех детей основной группы изучена тяжесть двигательных нарушений по шкалам Ashworth, Клуба Моторики и Ривермид (фиг.2). При оценке всеми шкалами у преобладающего числа детей со спастической диплегией выявлена средняя степень тяжести двигательных нарушений. Тяжелая степень заболевания определена у 11% больных со спастической диплегией по шкале Ashworth, у 10% - по шкале Клуба Моторики и у 20% детей - по шкале Ривермид. Оказалось, что при использовании шкал балльной оценки степени тяжести неврологических нарушений наиболее достоверные результаты показала шкала моторики Ривермид (р≤0,001).
Показатели изучения двигательного дефицита при гемипаретической форме заболевания приведены на диаграмме (фиг.3). Из диаграммы (фиг.3) следует, что гемипаретическая форма ДЦП в большинстве случаев представлена легкой и средней степенью тяжести заболевания.
Изучение содержания сывороточного TNF-α в зависимости от степени тяжести ДЦП, оцененной по шкалам Ashworth, Клуба Моторики и Ривермид выявило достоверное повышение изучаемого цитокина у детей со средней и тяжелой степенью заболевания.
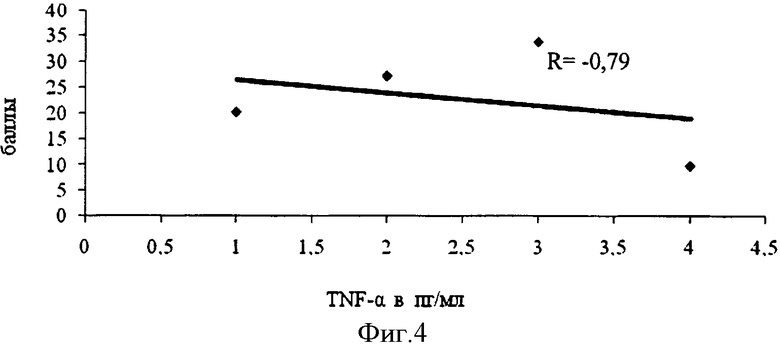
Проведено изучение корреляционной связи содержания TNF-α в сыворотке крови и выраженности клинических симптомов у детей с ДЦП. Данные приведены на кривой (фиг.4). На графике (фиг.4) видно, что у детей с перенесенной ПВЛ выявлена сильная корреляционная зависимость степени тяжести ДЦП (по шкале Ривермид) от содержания TNF-α в сыворотке крови (R=-0,79). Наряду с этим, выявлена средняя положительная корреляция между содержанием сывороточного TNF-α и степенью тяжести ДЦП, оцененной по шкале Ashworth (R=0,48), и средняя отрицательная корреляция между аналогичными показателями при оценке шкалой Клуба Моторики (R=-0,56).
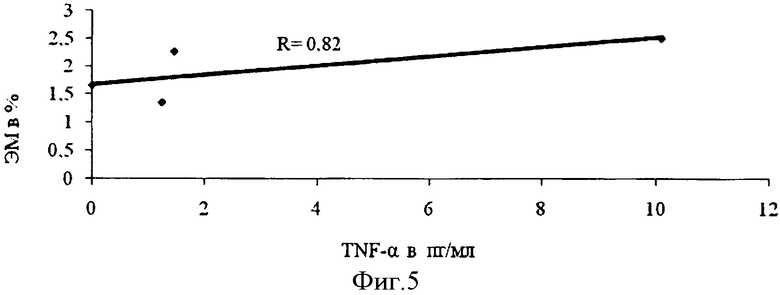
Анализ корреляционной зависимости уровня нестабильности генома от содержания сывороточного TNF-α приведен на кривой (фиг.5). Содержание TNF-α в сыворотке крови у детей с ДЦП независимо от наличия изменений в ПВО умеренно коррелировало с показателями цитогенетических нарушений в эритроцитах, а именно: сила корреляционной связи между TNF-α в сыворотке крови и ЭМ у детей с ДЦП в исходе ПВЛ составила - R=0,82, в то время, как в контрольной группе выявлена сильная отрицательная корреляционная связь между этими показателями (R=-1,0).
Анализ результатов при изучении содержания TNF-α, выявил наиболее высокое содержание изучаемого цитокина у детей со спастической диплегией. При изучении содержания TNF-α сыворотки в зависимости от степени тяжести ДЦП, оцененной по шкале Ривермид, было выявлено достоверное повышение показателей у детей со средней и тяжелой степенью заболевания. Анализ содержания TNF-α в зависимости от наличия ПВЛ выявил достоверное (р<0,05) повышение уровня TNF-α сыворотки у детей с ПВЛ с исходом в ДЦП по сравнению с группой детей с ДЦП без признаков ПВЛ. Можно предположить, что деструктивные процессы в ПВО приводят к формированию неспецифического воспаления. Таким образом, можно полагать, что выработка TNF-α приводит к развитию самоподдерживающегося процесса, обусловливающего его хроническое течение, и, как следствие этого, запускаются иммунопатологические процессы, которые приводят к патологическим изменениям как в нервной (в перивентрикулярной области), так и в иммунокомпетентной системах в организме больных ДЦП.
Изучение корреляционной связи между содержанием TNF-α в сыворотке крови и отдельными иммунологическими показателями, а также выраженностью клинических симптомов у детей с ДЦП обнаружило прямую корреляционную зависимость степени тяжести ДЦП. Эти данные могут свидетельствовать о прямой взаимосвязи уровня иммунологических показателей и выработки TNF-α у детей с патологией ПВО: возможно, процессы при ПВЛ стимулируют активацию лимфоцитов к синтезу TNF-α.
Таким образом, у детей с ДЦП в исходе ПВЛ выявлены два значимых звена патогенеза: с одной стороны нестабильность клеточного генома, выражающаяся в увеличении числа клеток с цитогенетическими нарушениями, с другой стороны - иммунные нарушения, характеризующиеся увеличением содержания цитокина TNF-α в сыворотке крови. Выявленная сильная корреляционная зависимость между показателями анеугенеза и содержанием провоспалительного цитокина у детей с патологией ПВО свидетельствует об активных процессах эндомутагенеза у этих больных. Не исключено, что эти звенья взаимосвязаны и свидетельствуют об активных биохимических процессах, текущих в организме детей с ДЦП. Достоверное преобладание этих показателей у больных ДЦП с ПВЛ по сравнению с больными без ПВЛ наводит на мысль о существовании пока неизвестных патологических процессов в ПВО, в которой может индуцироваться эндомутагенез. С этих позиций патология в ПВО может рассматриваться как текущий, возможно, иммунопатологический процесс, инициированный внутриутробной гипоксией и продолжающийся в начальной резидуальной стадии ДЦП.
Предлагаемый способ диагностики прост, малоинвазивен, не требует специальной подготовки невролога, обеспечивает безопасность диагностики и не имеет побочных эффектов. Он позволяет объективизировать степень тяжести неврологических нарушений у детей, страдающих ДЦП; назначать адекватную в зависимости от тяжести, своевременную патогенетическую терапию; осуществлять объективный контроль течения заболевания и эффективности проводимых терапевтических мероприятий.
Полученные результаты и способ определения тяжести неврологического дефицита при ДЦП намечено внедрить в работу неврологического отделения Детской республиканской клинической больницы г. Казани во II квартале 2013 года.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПРЕДЕЛЕНИЯ СТЕПЕНИ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ У ДЕТЕЙ С ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ | 2013 |
|
RU2537167C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕСТАБИЛЬНОСТИ ГЕНОМА У ДЕТЕЙ, БОЛЬНЫХ ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ С ПЕРИВЕНТРИКУЛЯРНОЙ ЛЕЙКОМАЛЯЦИЕЙ | 2009 |
|
RU2413226C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕСТАБИЛЬНОСТИ ГЕНОМА У ДЕТЕЙ С ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ | 2005 |
|
RU2295130C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЧАСТОЙ ЗАБОЛЕВАЕМОСТИ ОРВИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА С ДЦП | 2014 |
|
RU2571290C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ С ЭКСТРЕМАЛЬНО НИЗКОЙ МАССОЙ ТЕЛА ПРИ РОЖДЕНИИ | 2014 |
|
RU2548737C1 |
| Способ определения тяжести эквинусной деформации стоп у детей с детским церебральным параличом | 2018 |
|
RU2712951C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У ДЕТЕЙ 1-ГО ГОДА ЖИЗНИ | 2013 |
|
RU2540514C1 |
| Способ реабилитации детей дошкольного возраста со спастической диплегией и гемипаретической формой детского центрального паралича | 2023 |
|
RU2822018C1 |
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ С НИЗКОЙ САМООЦЕНКОЙ ЭМОЦИОНАЛЬНОГО СОСТОЯНИЯ | 2021 |
|
RU2770986C1 |
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ | 2022 |
|
RU2805019C1 |

Изобретение относится к области медицины, а именно к способу определения степени тяжести детского церебрального паралича у детей. Способ состоит в том, что выявляют клинические признаки заболевания, определяют в периферической крови ребенка уровень эритроцитов с микроядрами, выявляют клинические признаки заболевания по шкале Ривермид, дополнительно с помощью иммуноферментного анализа определяют количественное содержание фактора некроза опухоли (TNF-α) в сыворотке периферической крови у детей, больных детским церебральным параличом, сопоставляют с клиническими признаками и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α сыворотки до 6,14±3,025 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,47% и выше и уровне TNF-α сыворотки 9,58±0,39 пг/мл и выше - тяжелую степень заболевания. Использование заявленного способа позволяет получить ускоренный и менее инвазивный способ определения степени тяжести детского церебрального паралича. 5 ил., 8 табл., 2 пр.
Способ определения степени тяжести детского церебрального паралича у детей, включающий выявление клинических признаков заболевания, определение в периферической крови ребенка уровня эритроцитов с микроядрами, отличающийся тем, что выявление клинических признаков заболевания проводят по шкале Ривермид, дополнительно с помощью иммуноферментного анализа определяют количественное содержание фактора некроза опухоли (TNF-α) в сыворотке периферической крови у детей, больных детским церебральным параличом, сопоставляют с клиническими признаками и при значении эритроцитов с микроядрами 0,55±0,14% и повышении уровня TNF-α сыворотки до 6,14±3,025 пг/мл устанавливают среднюю степень тяжести заболевания, а при значениях эритроцитов с микроядрами 1,27±0,47% и выше и уровне TNF-α сыворотки 9,58±0,39 пг/мл и выше - тяжелую степень заболевания.
| СПОСОБ ПРОГНОЗИРОВАНИЯ НАРУШЕНИЙ ЦНС У НОВОРОЖДЕННЫХ ИЗ ГРУППЫ ПЕРИНАТАЛЬНОГО РИСКА | 2004 |
|
RU2276365C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕСТАБИЛЬНОСТИ ГЕНОМА У ДЕТЕЙ, БОЛЬНЫХ ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ С ПЕРИВЕНТРИКУЛЯРНОЙ ЛЕЙКОМАЛЯЦИЕЙ | 2009 |
|
RU2413226C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У ДЕТЕЙ С МАССОЙ ТЕЛА ПРИ РОЖДЕНИИ МЕНЕЕ 1500 Г | 2010 |
|
RU2432121C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СПАСТИЧЕСКИХ ФОРМ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У НЕДОНОШЕННЫХ ДЕТЕЙ | 2006 |
|
RU2325840C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПАТОЛОГИИ ЦНС У НОВОРОЖДЕННЫХ | 2010 |
|
RU2424527C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕСТАБИЛЬНОСТИ ГЕНОМА У ДЕТЕЙ С ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ | 2005 |
|
RU2295130C1 |
| LIN C.Y | |||
| et al Altered inflammatory responses in preterm children with cerebral palsy | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| Способ получения смеси хлоргидратов опийных алкалоидов (пантопона) из опийных вытяжек с любым содержанием морфия | 1921 |
|
SU68A1 |
Авторы
Даты
2015-06-27—Публикация
2013-02-19—Подача