Изобретение относится к области медицины, конкретно к онкологии, и касается способов прогнозирования достижения полных морфологических регрессий у больных операбельным трипл-негативным раком (ТНР) молочной железы.
Трипл-негативный рак представляет собой подтип рака молочной железы (РМЖ), главной характеристикой которого является отсутствие экспрессии к рецепторам стероидных гормонов (эстрогену и прогестерону) и к Her-2/neu [1]. Данный тип опухоли имеет достаточно агрессивное клиническое течение [2], проявляющееся высокой частотой отдаленного метастазирования (преимущественно в легкие и головной мозг) [3] и низкими показателями безрецидивной и общей выживаемости по сравнению с другими подтипами РМЖ [4].
В связи с отсутствием таргетных мишеней воздействия, единственным методом системного лечения для больных ТНР на сегодняшний день является химиотерапия [5]. В последнее время наиболее часто химиотерапия используется в неоадъювантном режиме (НАХТ) [6], что позволяет не только уменьшить размер опухолевого узла, тем самым увеличив количество выполняемых органосохраняющих операций, но и оценить чувствительность опухоли к проводимому лечению [7]. Несколькими исследованиями было показано, что опухоли с тройным отрицательным рецепторным фенотипом обладают большей химиочувствительностью по сравнению с другими подтипами рака молочной железы [8]. Однако, несмотря на высокие показатели эффективности, значимым для данной категории пациентов является именно достижение полных морфологических регрессий (ПМР). Это обусловлено тем, что только такой ответ опухоли ассоциируется с благоприятным исходом заболевания, аналогичным с люминальными опухолями [9].
Поскольку ответ опухоли на проведение НАХТ может быть различным, достаточно актуальным является поиск маркеров (клинических, морфологических и молекулярных), опираясь на которые можно было бы с большей вероятностью прогнозировать достижение полных морфологических регрессий при планировании лечения у данной категории пациентов.
Наиболее близким к настоящему способу прогнозирования достижения ПМР у больных операбельным трипл-негативным раком молочной железы является способ, предложенный Fasching et.al., суть которого заключается в сопряженности с эффективностью НАХТ, в том числе достижения полных морфологических регрессий, от исходного уровня маркера клеточной пролиферации Ki-67. По результатам проведенного анализа достижение полных морфологических регрессий находилось в четкой зависимости от высокого уровня пролиферативной активности (>14%) (р=0,001). При этом у пациентов с тройным отрицательным рецепторным фенотипом данный показатель был значительно выше по сравнению с РЭ-позитивными и Her-2/neu-позитивными опухолями и непосредственно ассоциировался с достижением полных морфологических регрессий (49,2%) [10].
Положительным в прототипе является то, что Ki-67 был определен, как новый предсказательный критерий в оценке эффективности НАХТ у больных ТНР МЖ. К недостатку этого способа относится то, что для прогноза эффективности НАХТ используется всего лишь один параметр и не определены показатели информативности: чувствительность и специфичность.
Новый технический результат - повышение точности и информативности.
Для достижения технического результата в способе прогнозирования достижения полных морфологических регрессий у больных операбельным трипл-негативным раком молочной железы путем проведения иммуногистохимического исследования биопсийного материала ткани опухоли и определения уровня маркера клеточной пролиферации Ki-67, у всех пациентов определяют такие параметры, как эпидермальный фактор роста EGFR1 и рецепторы к сосудистому фактору роста 2 VEGFR-2, для всех параметров определяют уровень экспрессии: к низкому уровню Ki-67 относят показатели менее 20%, к высокому - 20% и более, к низкому уровню EGFR1 относят показатели менее 10%, к высокому - 10% и выше, к низкому уровню VEGFR-2 относят показатели менее 70%, к высокому - 70% и более, учитывают размер первичного опухолевого узла и состояние регионарных лимфатических узлов и схему химиотерапии, далее рассчитывают значение уравнения регрессии Y по формуле:
Y=7,0-4,1X1-0,15Х2+1,8Х3-4,8X4+1,78Х5+0,56Х6, где
Y - значение уравнения регрессии;
7,0 - значение коэффициента регрессии свободного члена;
X1 - размер первичного опухолевого узла: 1 - при размере менее 30 мм, 2 - при размере 30 мм и более,
4,1 - значение коэффициента регрессии этого признака;
Х2 - состояние регионарного лимфатического аппарата:
0 - при отсутствии метастатического поражения лимфатических узлов,
1 - при поражении до 4 лимфатических узлов,
2 - при поражении 4-9 лимфатических узлов,
3 - при поражении 10 и более лимфатических узлов,
0,15 - значение коэффициента регрессии этого признака;
Х3 - схема химиотерапии 1 - при FAC, 2 - при САХ;
1,8 - значение коэффициента регрессии этого признака;
Х4 - уровень экспрессии EGFR1 в биопсийном материале опухолевой ткани:
1 - при уровне менее 10%, 2 - при уровне 10% и более,
4,8 - значение коэффициента регрессии этого признака;
Х5 - уровень экспрессии Ki-67 в биопсийном материале опухолевой ткани:
1 - при уровне менее 20%, 2 - при уровне 20% и более,
1,78 - значение коэффициента регрессии этого признака;
Х6 - уровень экспрессии VEGFR-2 в биопсийном материале опухолевой ткани: 1 - при уровне менее 70%, 2 - при уровне 70% и более,
0,56 - значение коэффициента регрессии этого признака;
далее значение вероятности достижения полных морфологических регрессий Р рассчитывают по формуле: Р=eY/(1+eY), где
е - математическая константа, равная 2,72,
и при Р<0,5 прогнозируют низкую, а при Р>0,5 высокую вероятность достижения ПМР.
Способ осуществляют следующим образом
У больных операбельным трипл-негативным раком молочной железы с помощью иммуногистохимического исследования ткани опухоли биопсийного материала выявляют негативную ядерную экспрессию к рецепторам эстрогена и прогестерона и негативную мембранную экспрессию к HER2/neu. У всех пациентов определяют такие параметры как маркер клеточной пролиферации Ki-67, эпидермальный фактор роста EGFR1 и рецепторы к сосудистому фактору роста 2 VEGFR-2. Для всех параметров определяют уровень экспрессии: для Ki-67 к низкому уровню относят показатели менее 20%, к высокому - 20% и более, для EGFR1 к низкому - менее 10%, к высокому - 10% и выше, для VEGFR-2 к низкому - менее 70%, к высокому - 70% и более. Учитывают распространенность опухолевого процесса - размер первичного опухолевого узла и состояние регионарных лимфатических узлов и схему химиотерапии. Рассчитывают значение уравнения регрессии Y по формуле:
Y=7,0-4,1X1-0,15Х2+1,8Х3-4,8X4+1,78Х5+0,56Х6, где
Y - значение уравнения регрессии;
7.0 - значение коэффициента регрессии свободного члена;
X1 - размер первичного опухолевого узла: 1 - при размере менее 30 мм, 2 - при размере 30 мм и более,
4,1 - значение коэффициента регрессии этого признака;
Х2 - состояние регионарного лимфатического аппарата:
(0 - отсутствие метастатического поражения лимфатических узлов, 1 - поражение до 4 лимфатических узлов, 2 - поражение 4-9 лимфатических узлов, 3 - поражение 10 и более лимфатических узлов),
(0,15) - значение коэффициента регрессии этого признака;
X3 - схема химиотерапии (1-FAC, 2-САХ),
(1,8) - значение коэффициента регрессии этого признака;
X4 - уровень экспрессии EGFR1 в биопсийном материале опухолевой ткани (1 - менее 10%, 2-10% и более),
(4,8) - значение коэффициента регрессии этого признака.
X5 - уровень экспрессии Ki-67 в биопсийном материале опухолевой ткани (1 - менее 20%, 2 - 20% и более),
(1,78) - значение коэффициента регрессии этого признака.
Х6 - уровень экспрессии VEGFR-2 в биопсийном материале опухолевой ткани (1 - менее 70%, 2 - 70% и более),
(0,56) - значение коэффициента регрессии этого признака, значение вероятности достижения полных морфологических регрессий Р определяют по формуле: Р=eY/(1+eY),
е - математическая константа, равная 2,72,
и при Р<0,5 прогнозируют низкую, а при Р>0,5 высокую вероятность достижения ПМР.
Сущность предлагаемого способа иллюстрируется следующими примерами.
Пример 1. Больная В., 51 год с диагнозом трипл-негативный рак молочной железы IIB стадии (T2N1M0). До начала лечения размер первичного опухолевого узла составлял 35 мм (2) и отмечалось поражение 1 лимфатического узла (1). Пациентка получила 4 курса НАХТ по схеме САХ (2). При анализе результатов иммуногистохимического исследования опухоль характеризовалась низким уровнем экспрессии EGFR1 (1) и высокими показателями Ki-67 (2) и VEGFR-2 (2).
Значение уравнения регрессии оценивали по формуле:
Y=(7,0-4,1X1-0,15Х2+1,8Х3-4,8X4+1,78X5+0,56X6)=7,0-4,1x2-0,15x1+1,8x2-4,8x1+1,78x2+0,56x2=20,15;
Значение вероятности достижения ПМР определяли по формуле: Р=eY/(1+eY)=2,7220,15/(1+2,7220,15)=0,99.
Вероятность достижения ПМР была высокая и составила 99%. Это соответствовало данным, которые были получены после проведения НАХТ, эффективность составила 100% (полная морфологическая регрессия).
Пример 2. Больная А., 58 лет с диагнозом трипл-негативный рак молочной железы IIА стадия (T2N0M0). До начала лечения размер первичного опухолевого узла составлял 40 мм (2), вовлечения в процесс лимфатических узлов не отмечалось (0). Пациентка получила 4 курса НАХТ по схеме FAC (1). При анализе результатов иммуногистохимического исследования опухоль характеризовалась высоким уровнем экспрессии EGFR1 (2) и низкими показателями Ki-67 (1) и VEGFR-2 (1). Значение уравнения регрессии оценивали по формуле:
Y=(7,0-4,1X1-0,15Х2+1,8Х3-4,8Х4+1,78Х5+0,56Х6)=7,0-4,1x1-0,15x0+1,8x1-4,8x2+1,78x1+0,56x1=12,3;
Значение вероятности достижения ПМР определяли по формуле: Р=eY/(1+eY)=2,7212,3/(1+2,7212,3)=0,01.
Вероятность достижения ПМР была низкая и составила 1%. Это соответствовало данным, которые были получены после проведения НАХТ, эффективность составила 15% (стабилизация).
Способ основан на анализе данных клинических исследований В исследование было включено 70 больных операбельным трипл-негативным раком молочной железы (T2-3N0-2M0), получивших 2-4 курса НАХТ на базе отделения общей онкологии ФГБУ НИИ Онкологии СО РАМН в период с 2007 по 2013 гг. Средний возраст пациенток составил 48±9,6 лет.
Предоперационное лечение осуществлялось с использованием 2 схем химиотерапии: FAC (5-фторурацил 500 мг/м2 в 1-й день, адриамицин 50 мг/м2 в 1-й день, циклофосфамид 500 мг/м2 в1-й день, внутривенно, через 21 день) и САХ (циклофосфан 100 мг/м2, внутримышечно в течение 14 дней, адриамицин 30 мг/м2 внутривенно в 1-й и 8-й дни, капецитабин 1000 мг/м2 2 раза в день, per os, в течение 14 дней, через 21 день).
После курсов НАХТ следовал хирургический этап в объеме, секторальной резекции, аксиллярной лимфаденэктомии или радикальной мастэктомии. Всем больным в адъювантном режиме проводилось по 2-4 курса химиотерапии по схеме FAC, лучевая терапия назначалась по показаниям.
У всех пациенток выполнялось морфологическое и иммуногистохимическое исследование биопсийного материала опухоли. Проводка материала и изготовление гистологических и иммуногистохимических препаратов осуществлялись по стандартной методике.
Для выявления тройного отрицательного фенотипа (РЭ, РП-, Her-2/neu-) использовались антитела фирмы «Dako» к рецепторам эстрогена (клон 1D5, RTU, мышиные), к рецепторам прогестерона (клон PgR636, RTU, мышиные), к онкопротеину с - erbB - 2 (HER2/neu статус) (рабочее разведение 1:500, кроличьи).
Всем больным определялся уровень маркера клеточной пролиферации Ki67 (клон MIB-1, RTU, мышиные) (к низкому уровню относились показатели менее 20%, к высокому - 20% и более). Также оценивалась экспрессия эпидермального фактора роста EGFR1 (клон SP9, рабочее разведение 1:600, кроличьи, фирмы Diagnostic BioSystems) и рецептора к эндотелиальному фактору роста-2 (VEGFR-2). Экспрессия оценивалась в процентном содержании положительно окрашенных клеток в 10 полях зрения на 1000 клеток при увеличении ×400.
К низкому уровню Ki-67 относились показатели менее 20%, к высокому - 20% и более. К низкому уровню экспрессии EGFR1 относились показатели менее 10%, к высокому - 10% и более. К низкому уровню экспрессии VEGFR-2 относились показатели менее 70%, к высокому - 70% и более.
Непосредственная эффективность НАХТ осуществлялась по шкале RECIST на основании данных клинического осмотра, УЗИ молочных желез и маммографии. Статистическая обработка результатов выполнялась с помощью пакета программ «Statistica 7.0 for Windows».
Для прогнозирования достижения полных морфологических регрессий у больных операбельным трипл-негативным раком молочной железы использовался метод логистической регрессии. Была определена формула:
Y=7,0-4,1X1-0,15Х2+1,8Х3-4,8Х4+1,78Х5+0,56Х6, где
Y - значение уравнения регрессии;
(7.0) - значение коэффициента регрессии свободного члена;
X1 - размер первичного опухолевого узла (2 - менее 30 мм, 2 - 30 мм и более),
(4.1) - значение коэффициента регрессии этого признака;
Х2 - состояние регионарного лимфатического аппарата (0 - отсутствие метастатического поражения лимфатических узлов, 1 - поражение до 4 лимфатических узлов, 2 - поражение 4-9 лимфатических узлов, 3 - поражение 10 и более лимфатических узлов),
(0,15) - значение коэффициента регрессии этого признака;
X3 - схема химиотерапии (1- FAC, 2 - САХ),
(1,8) - значение коэффициента регрессии этого признака;
X4- уровень экспрессии EGFR1 в биопсийном материале опухолевой ткани (1 - менее 10%, 2 - 10% и более),
(4,8) - значение коэффициента регрессии этого признака.
Х5 - уровень экспрессии Ki-67 в биопсийном материале опухолевой ткани (1 - менее 20%, 2 - 20% и более),
(1,78) - значение коэффициента регрессии этого признака.
X6 - уровень экспрессии VEGFR-2 в биопсийном материале опухолевой ткани (1 - менее 70%, 2 -70% и более),
(0,56) - значение коэффициента регрессии этого признака.
Значение вероятности достижения полных морфологических регрессий Р определяют по формуле: P=eY/(1+eY),
где е - математическая константа, равная 2,72,
при Р<0,5 прогнозируют низкую, а при Р>0,5 высокую вероятность достижения ПМР. Чувствительность - 95%; Специфичность - 73%.
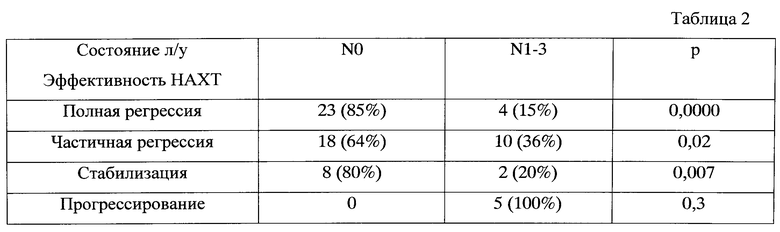
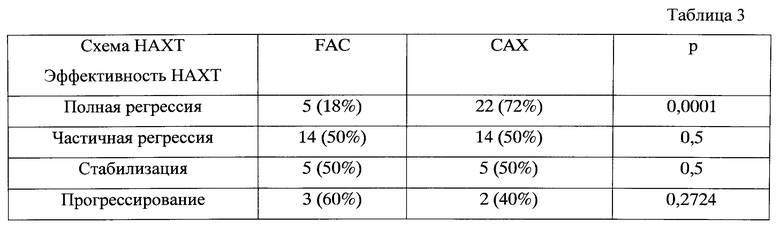
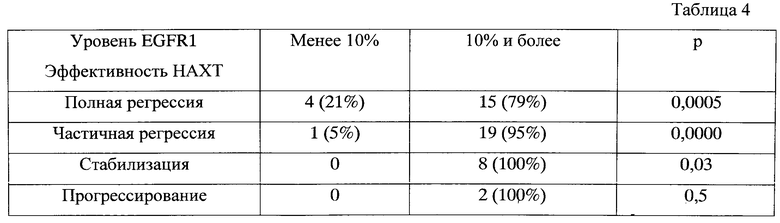
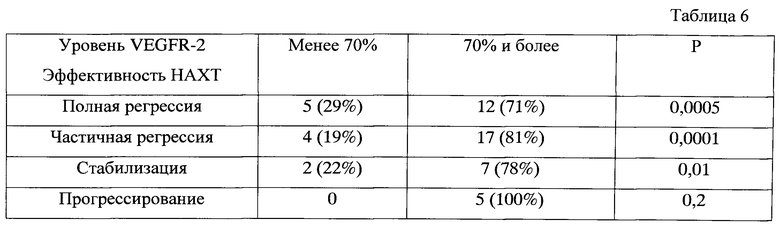
При анализе достижения полных морфологических регрессий у больных операбельным трипл-негативным раком в зависимости от параметров, вошедших в прогностическую модель, оказалось, что достижение ПМР наиболее часто отмечалось при размере первичного опухолевого узла менее 30 мм (р=0,0004) (табл. 1), при отсутствии метастатического поражения регионарных лимфатических узлов (р=0,0000) (табл. 2), при использовании НАХТ по схеме САХ (р=0,0001) (табл. 3), высокой экспрессии EGFR1 (р=0,0005) (табл. 4), Ki-67 (р=0,0000) (табл. 5) и VEGFR-2 (р=0,0005) (табл. 6).
Таким образом, предлагаемый способ позволяет с высокой информативностью прогнозировать достижение ПМР у больных операбельным трипл-негативным раком молочной железы и оптимизировать планирование лечения данной категории пациентов.
Источники информации, принятые во внимание при составлении описания
1. Gluz., Liedtke С, Gottschalk N., et. al. «Triple-negative breast cancer-current status and future directions» Annals of Oncology 20: 1913-1927, 2009.
2. Brouckaert O., Wildiers H., Floris G., et. al. «Update on triple-negative breast cancer: prognosis and management strategies» International Journal of Women'sHealth 2012: 4, 511-520.
3. De Ruijer T.C., Veeck J., De Hoom J.P., et. al. «Characteristics of triple-negative breast cancer» Journal Cancer Research of Clinical Oncology 2011; 137: 183-192.
4. Carey L., Winer E., Viale G., et. al. «Triple-negative breast cancer: disease entity or title of convenience?» Nature Rewiews/Clinical Oncology 2010, Volume 7.
5. Hawk N., O'Regan R. «Treatment of Triple-negative breast cancer» Community Oncology 2010;7:328-332.
6. Amos K.D., Adamo В., Anders C.K. «Triple-negative Breast Cancer: An Update on Neoadjuvant Clinical Trials» International Journal of Breast Cancer 2012.
7. Smith I.E. «Neoadjuvant/presurgical treatment» Breast Cancer Research 2008, 10.
8. Reis-Filho J.S., Tutt A.N. «Triple-negative tumors: a critical review» Histopathology 2008, 52,108-118.
9. Liedtke С, Mazouni С, Hess K.R., et. al. «Response to Neoadjuvant therapy and Long-Term survival in patients with Triple-negative breast cancer» Journal of Clinical Oncology 2008, Volume 28, Number 8.
10. Fasching P.A., Heusinger K., Haeberle L., et. al. «Ki-67, chemotherapy response, and prognosis in breast cancer patients receiving neoadjuvant treatment» BioMed Central Cancer 2011, 11: 486.
Приложение
Таблица 1. Эффективность НАХТ у больных трипл-негативным раком в зависимости от размера первичного опухолевого узла
Таблица 2. Эффективность НАХТ у больных трипл-негативным раком в зависимости от состояния лимфатических узлов
Таблица 3. Эффективность НАХТ у больных трипл-негативным раком в зависимости от схемы химиотерапии
Таблица 4. Эффективность НАХТ у больных трипл-негативным раком в зависимости от уровня экспрессии EGFR1
Таблица 5. Эффективность НАХТ у больных трипл-негативным раком в зависимости от уровня пролиферативной активности
Таблица 6. Эффективность НАХТ у больных трипл-негативным раком в зависимости от уровня экспрессии VEGFR-2


| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДОСТИЖЕНИЯ ПОЛНЫХ МОРФОЛОГИЧЕСКИХ РЕГРЕССИЙ У БОЛЬНЫХ ТРИПЛ-НЕГАТИВНЫМ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ, ПОЛУЧАВШИХ КУРСЫ ХИМИОТЕРПИИ ПО СХЕМЕ САХ | 2014 |
|
RU2563180C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ НЕОАДЪЮВАНТНОЙ ХИМИОТЕРАПИИ У БОЛЬНЫХ ОПЕРАБЕЛЬНЫМ БАЗАЛЬНОПОДОБНЫМ ТРИПЛ-НЕГАТИВНЫМ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2013 |
|
RU2538638C1 |
| Способ прогнозирования степени вероятности полной регрессии при проведении неоадъювантной химиотерапии у пациенток с люминальным В молекулярно-генетическим субтипом рака молочной железы | 2016 |
|
RU2632112C1 |
| Способ прогнозирования вероятности полной регрессии при проведении неоадъювантной химиотерапии у пациенток с трижды негативным молекулярно-генетическим субтипом рака молочной железы | 2016 |
|
RU2623118C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ГЕМАТОГЕННОГО МЕТАСТАЗИРОВАНИЯ ПРИ ТРИПЛ НЕГАТИВНОЙ ИНВАЗИВНОЙ КАРЦИНОМЕ НЕСПЕЦИФИЧЕСКОГО ТИПА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2558863C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ ПРИ ТРИПЛ НЕГАТИВНОЙ ИНВАЗИВНОЙ КАРЦИНОМЕ НЕСПЕЦИФИЧЕСКОГО ТИПА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2558860C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВОЗНИКНОВЕНИЯ МЕСТНЫХ РЕЦИДИВОВ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ У БОЛЬНЫХ МЕСТНО-РАСПРОСТРАНЕННЫМ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2020 |
|
RU2734719C1 |
| СПОСОБ ПЕРСОНАЛИЗИРОВАННОГО НАЗНАЧЕНИЯ НЕОАДЪЮВАНТНОЙ ХИМИОТЕРАПИИ БОЛЬНЫМ ЛЮМИНАЛЬНЫМ В РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2015 |
|
RU2594251C1 |
| Способ прогнозирования резистентности к неоадъювантной химиотерапии у больных раком молочной железы | 2022 |
|
RU2802671C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ ПРИ ИНВАЗИВНОЙ КАРЦИНОМЕ НЕСПЕЦИФИЧЕСКОГО ТИПА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2566732C1 |
Изобретение относится к онкологии и касается способов прогнозирования достижения полных морфологических регрессий (ПМР) у больных операбельным трипл-негативным раком молочной железы. Проводят иммуногистохимическое исследование ткани опухоли. Значение уравнения регрессии Y определяют по формуле: Y=7,0-4,1X1-0,15Х2+1,8Х3-4,8Х4+1,78Х5+0,56Х6, где: X1 - размер первичного опухолевого узла: 1 - менее 30 мм, 2-30 мм и более; Х2 - состояние регионарного лимфатического аппарата: 0 - отсутствие метастатического поражения лимфатических узлов, 1 - поражение до 4 лимфатических узлов, 2 - поражение 4-9 лимфатических узлов, 3 - поражение 10 и более лимфатических узлов; Х3 - схема химиотерапии: 1 - FAC, 2 - САХ, Х4 - уровень экспрессии EGFR1 в биопсийном материале опухолевой ткани: 1 - менее 10%, 2 - 10% и более; Х5 - уровень экспрессии Ki-67 в биопсийном материале опухолевой ткани: 1 - менее 20%, 2 - 20% и более; X6 - уровень экспрессии VEGFR-2 в биопсийном материале опухолевой ткани: 1 - менее 70%, 2 - 70% и более. Значение вероятности достижения ПМР рассчитывают по формуле: Р=eY/(1+eY). При Р<0,5 прогнозируют низкую, а при Р>0,5 высокая вероятность ПМР. Способ прогнозирования позволяет повысить точность и информативность. 6 табл., 2 пр.
Способ прогнозирования достижения полных морфологических регрессий у больных операбельным трипл-негативным раком молочной железы путем проведения иммуногистохимического исследования биопсийного материала ткани опухоли и определения уровня маркера клеточной пролиферации Ki-67, отличающийся тем, что у всех пациентов определяют такие параметры, как эпидермальный фактор роста EGFR1 и рецепторы к сосудистому фактору роста 2 VEGFR-2, для всех параметров определяют уровень экспрессии: к низкому уровню Ki-67 относят показатели менее 20%, к высокому - 20% и более, к низкому уровню EGFR1 относят показатели менее 10%, к высокому - 10% и выше, к низкому уровню VEGFR-2 относят показатели менее 70%, к высокому - 70% и более, учитывают размер первичного опухолевого узла и состояние регионарных лимфатических узлов и схему химиотерапии, далее, рассчитывают значение уравнения регрессии Y по формуле:
Y=7,0-4,1Х1-0,15Х2+1,8Х3-4,8Х4+1,78Х5+0,56Х6,
где Y - значение уравнения регрессии;
7,0 - значение коэффициента регрессии свободного члена;
X1 - размер первичного опухолевого узла: 1 - при размере менее 30 мм, 2 - при размере 30 мм и более,
4,1 - значение коэффициента регрессии этого признака;
Х2 - состояние регионарного лимфатического аппарата:
0 - при отсутствии метастатического поражения лимфатических узлов,
1 - при поражении до 4 лимфатических узлов,
2 - при поражении 4-9 лимфатических узлов,
3 - при поражении 10 и более лимфатических узлов,
0,15 - значение коэффициента регрессии этого признака;
Х3 - схема химиотерапии: 1 - при FAC, 2 - при САХ;
1,8 - значение коэффициента регрессии этого признака;
Х4 - уровень экспрессии EGFR1 в биопсийном материале опухолевой ткани:
1 - при уровне менее 10%, 2 - при уровне 10% и более,
4,8 - значение коэффициента регрессии этого признака;
Х5 - уровень экспрессии Ki-67 в биопсийном материале опухолевой ткани:
1 - при уровне менее 20%, 2 - при уровне 20% и более,
1,78 - значение коэффициента регрессии этого признака;
Х6 - уровень экспрессии VEGFR-2 в биопсийном материале опухолевой ткани: 1 - при уровне менее 70%, 2 - при уровне 70% и более,
0,56 - значение коэффициента регрессии этого признака;
далее, значение вероятности достижения полных морфологических регрессий Р рассчитывают по формуле:
Р=еY/(1+еY),
где е - математическая константа, равная 2,72,
и при Р<0,5 прогнозируют низкую, а при Р>0,5 высокую вероятность достижения ПМР.
| СПОСОБ ПРОГНОЗИРОВАНИЯ СТЕПЕНИ ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ ПРИ ИНФИЛЬТРИРУЮЩЕМ ПРОТОКОВОМ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2008 |
|
RU2362996C1 |
| Брагина О.Д | |||
| "Клинико-морфологические особенности трипл-негативного рака молочной железы", Сибирский онкологический журнал: научно-практическое издание (Приложение 1).-2010 | |||
| Прибор для получения стереоскопических впечатлений от двух изображений различного масштаба | 1917 |
|
SU26A1 |
| А.А | |||
| Жернов, В.В | |||
| Дворниченко, И.Г | |||
| Русаков, "Способ прогнозирования продолжительности жизни у больтых раком предстательной железы", | |||
Авторы
Даты
2015-08-20—Публикация
2014-04-24—Подача