Изобретение относится к медицине, в частности к хирургии, и может быть использовано в хирургическом лечении хронического панкреатита с преимущественным поражением головки поджелудочной железы для профилактики рубцовых стриктур холедоха и вирсунгова протока при операции Бегера.
Лечение хронического панкреатита (ХП) представляет собой одну из сложных задач современной панкреатологии. На основании многих исследований доказано, что консервативная терапия больных хроническим панкреатитом не способна устранить морфологический субстрат данного заболевания и предотвратить развитие осложнений. Это объясняется тем, что медикаментозно не удается ликвидировать дегенеративные изменения в головке поджелудочной железы (ПЖ), являющейся пейсмекером хронического панкреатита, а также в полной мере устранить протоковую и паренхиматозную гипертензию, предупредить прогрессирование фиброза ткани железы (Beger H.G. et al. // Ann Surg. - 1999, - Vol.32, P.87-104).
В настоящее время для хирургического лечения хронического панкреатита общепринятыми являются резецирующие и дренирующие операции, целью которых является ликвидация патологического очага, снижение внутрипротокового давления и, как следствие, купирование болевого синдрома. Так, при резецирующих операциях удаляется патологически измененная головка железы с формированием анастомоза между культей поджелудочной железы и тощей кишкой (Frey С., Smith G. Description and rationale of new operation for chronic pancreatic. Pancreas, 1987, vol.2, p.701), а при дренирующих операциях декомпрессия протоковой системы достигается за счет формирования панкреатоэнтероанастомоза. По данным литературы, вышеописанные методики эффективны у 70% больных хроническим панкреатитом, в том числе с осложненными формами (Beger H.G. et al. // Ann Surg. - 1999, - Vol.32, P.87-104), однако у 30% в послеоперационном периоде сохраняются осложнения основного заболевания, такие как дуоденостаз, сдавление общего желчного протока, компрессия крупных ретропанкреатических сосудов, а также развиваются гнойно-воспалительные осложнения (Но Н., Frey С // Arch. Surg. - 2001. - Vol.136. - Р.1333-1338, Adams D., Ford M., Anderson B. //Ann. Surg. - 1994. - Vol.5. - p.481-489, Nealon W., Thompson J. // Ann. Surg. - 1993. - Vol.217. - P. 459-468, Schnelldorfer Т., Lewin D., Adams D. // World J. Surg. - 2006. - Vol.30. - Р.1321-1328), что снижает эффективность хирургического лечения хронического панкреатита и увеличивает количество повторных операций.
Известен способ хирургического лечения хронического панкреатита (патент РФ №2141796, 27.11.1999), включающий хирургическое вмешательство с выполнением внутреннего анастомоза между протоком поджелудочной железы и желудком и установлением наружного дренажа. На заключительном этапе хирургического вмешательства в проток поджелудочной железы через отверстие в нем помещают короткие бранши Т-образного дренажа, затем подшивают часть задней стенки желудка вблизи большой кривизны к капсуле поджелудочной железы над местом выхода дренажа, укладывают длинную браншу Т-образного дренажа вдоль передней стенки желудка, подшивают нижнюю часть передней стенки желудка к капсуле поджелудочной железы под местом выхода дренажа и создают канал из передней стенки желудка вокруг длинной бранши последнего на протяжении 3-6 см, сшивая стенку желудка вокруг дренажа, после чего через отверстие в стенке желудка проводят дренаж в желудок и на расстоянии не менее 4-5 см формируют гастростому, через которую выводят длинную браншу дренажа наружу через прокол передней брюшной стенки. Дренажную трубку удаляют через гастростому не менее чем через 20 дней. Недостатки данного способа состоят в том, что известный способ направлен только на дренирование панкреатического протока, а не на устранение патологического очага, зоны, провоцирующей хроническое воспаление и дегенеративные изменения паренхимы железы и купирование болевого синдрома. Формирование панкреатикогастроанастомоза не исключает риск развития воспалительного инфильтрата и гнойного воспаления гепатопанкреатобилиарной зоны из-за недостаточной герметичности швов.
Известен способ хирургического лечения хронического калькулезного панкреатита (патент РФ №2330618, 10.08.2008), включающий поперечное пересечение поджелудочной железы, медиальную резекцию ее с формированием билатерального панкреатоэнтероанастомоза, в котором после пересечения поджелудочной железы на уровне перешейка и ее медиальной резекции производят продольный разрез паренхимы в бессосудистой зоне между нижними панкреатодуоденальными сосудами по нижнему ее краю с продольным вскрытием главного панкреатического протока головки до уровня конкремента. После визуально контролируемой вирсунголитоэкстракции, вскрытия и санации ретенционных кист сегментарных протоков, возобновления пассажа панкреатического сока в двенадцатиперстную кишку прецизионно восстанавливают целостность всех вскрытых протоков и паренхимы головки первичными швами с использованием дренажной трубки соответствующего диаметра, установленной в главный панкреатический проток в качестве каркаса. Завершают операцию выведением вирсунгостом головки и хвоста поджелудочной железы на кожу. Вышеописанная методика часто не позволяет адекватно устранить осложнения основного заболевания, такие как болевой синдром, возникающий из-за распространенного фиброза в головке железы и встречающийся в 80-90% наблюдений (Beger H.G. et al. // Ann Surg. -1999, - Vol.32, P.87-104; Buchler M.W. et al. // Ann Surg, - 1995, - Vol.169: 1, P.65-69, Frey C.F, Mayer K.L. // World J. Surg. - 2003. - Vol.27:10, P.1217-1230), портальную гипертензию, развивающуюся у 17-30% больных хроническим панкреатитом (Кубышкин В.А. с соавт. // Бюллетень сибирской медицины.- 2007. №3. С.43-49. Buchler M.W. et al. // Journal of Gastrointestinal Surgery. - 1997. - Vol.1:1. P. 13-19)), сдавление двенадцатиперстной кишки и общего желчного протока. К недостаткам способа можно отнести и возможность миграции и инкрустации дренажной трубки.
Известен способ хирургического лечения хронического головчатого панкреатита (Frey С., Smith G. Pancreas, 1987, Vol.2, P.701), включающий срединную лапаротомию, мобилизацию головки поджелудочной железы по Кохеру, вскрытие панкреатического протока в области тела поджелудочной железы, резекцию передней части головки поджелудочной железы, вскрытие панкреатического протока в области головки поджелудочной железы, анастомозирование выделенной петли тонкой кишки с панкреатическим протоком в области тела и головки. Недостатками способа являются невозможность полного дренирования протоковой системы поджелудочной железы, устранения сдавления интрапанкреатической части общего желчного протока и ликвидации желчной гипертензии, расправления двенадцатиперстной кишки и обеспечения пассажа пищи, а также освобождения воротной вены, верхнебрыжеечной артерии и магистральных сосудов кишечника от компрессии тканями поджелудочной железы, опасность развития стеноза панкреатоеюноанастомоза.
Известен способ хирургического лечения хронического головчатого панкреатита (патент РФ №2228720, 20.05.2004), включающий срединную лапаротомию и мобилизацию головки поджелудочной железы по Кохеру. После этого продольно рассекают капсулу и поверхностный слой паренхимы поджелудочной железы по передней поверхности головки, интрапаренхиматозно удаляют тканевую массу из головки поджелудочной железы с оставлением паренхиматозно-капсулярного каркаса толщиной 0,5-0,7 см, рассекают переднюю стенку панкреатического протока, открывающегося в образовавшуюся полость с последующим выделением отрезка тонкой кишки и анастомозированием его с паренхиматозно-капсулярным каркасом, ограничивающим полость головки поджелудочной железы, и панкреатическим протоком. Недостатком способа является необходимость формировать проксимальный панкреатоэнтероанастомоз с воспалительно измененными тканями головки поджелудочной железы, что повышает риск развития гнойных осложнений в брюшной полости в послеоперационном периоде из-за несостоятельности швов соустья. Кроме того, не устраняются сдавливание интрапанкреатической части общего желчного протока и желчная гипертензии.
Известен способ хирургического лечения хронического панкреатита, включающий дуоденумсохраняющую резекцию головки поджелудочной железы по Beger (Beger, H.G. Buchler, M.W. Bittner R. Hepato-Gastroenterol. 1990, 37, p.283), применяемый для хирургического лечения хронического панкреатита с преимущественным поражением головки. Сущность известного способа заключается в пересечении перешейка поджелудочной железы над воротной или верхней брыжеечной веной, иссечении рубцово-воспалительных тканей головки с сохранением пластинки ткани головки толщиной не более 0,5-0,8 см на внутренней поверхности 12-перстной кишки. На реконструктивном этапе формируют только панкреатоеюноанастомоз с дистальной культей поджелудочной железы, а культю головки железы ушивают наглухо. Данный способ не позволяет в полной мере предупредить стенозы холедоха и Вирсунгова протока, развитие инфильтративных и гнойно-септических осложнений в зоне резекции и брюшной полости. В связи с этим операция была модифицирована: после формирования дистального панкреатоэнтероанастомоза между оставшейся на 12-перстной кишке частью органа и петлей тонкой кишки, отключенной по Ру, формировали с целью внутреннего дренирования проксимальный панкреатоэнтероанастомоз.
Наиболее близким к предлагаемому способу является «бернская модификация» операции Beger (Koeninger J., Seiler С., Wente M. et al. // Trials. 2006. Vol.7. P. 12-18.) По данной методике при резекции головки оставляют сегмент поджелудочной железы над воротной/верхней брыжеечной веной. При диффузном панкреатите и расширенном панкреатическом протоке формируется дополнительный продольный панкреатикоеюноанастомоз, при желчной гипертензии - дополнительный холедохоеюноанастомоз. Существенным недостатком способа-прототипа является то, что надежность анастомозов напрямую зависит от состояния сшиваемых тканей. Негерметичность швов проксимального панкреатоэнтероанастомоза может быть причиной развития гнойных осложнений гепатопанкреатобилиарной зоны, а послеоперационные стриктуры холедоха и вирсунгова протока - поводом для повторных оперативных вмешательств.
Новый технический результат изобретения заключается в повышении надежности анастомоза и предупреждении развития послеоперационных стриктур холедоха и вирсунгова протока.
Для достижения нового технического результата в способе профилактики рубцовых стриктур холедоха и вирсунгова протока при операции Бегера, включающем изолированную субтотальную резекцию головки поджелудочной железы, панкреатоэнтеростомию и формирование панкреатоеюноанастомоза, после основного этапа операции вскрывают стенку общего желчного протока, интубируют металлическим проводником через холедохотомическое отверстие интрапанкреатическую часть общего желчного протока, в образовавшейся после резекции головки поджелудочной железы полости на головку металлического проводника надевают силиконовую трубку, на противоположном конце которой устанавливают стент, выполненный плетением проволоки плоского сечения из никелида титана марки ТН-10, с шириной проволоки от 0,8 до 2 мм, толщиной 0,3-0,8 мм, с размерами ячеек 1-2 мм и диаметром, соответствующим диаметру протока, далее обратной тракцией извлекают металлический проводник и стент устанавливают в общий желчный проток по направлению к воротам печени, фиксируя двумя швами к паренхиме поджелудочной железы, холедохотомическое отверстие герметично ушивают либо временно оставляют наружный дренаж. При наличии стеноза дистальной части панкреатического протока в его просвет также устанавливают стент вышеуказанным образом.
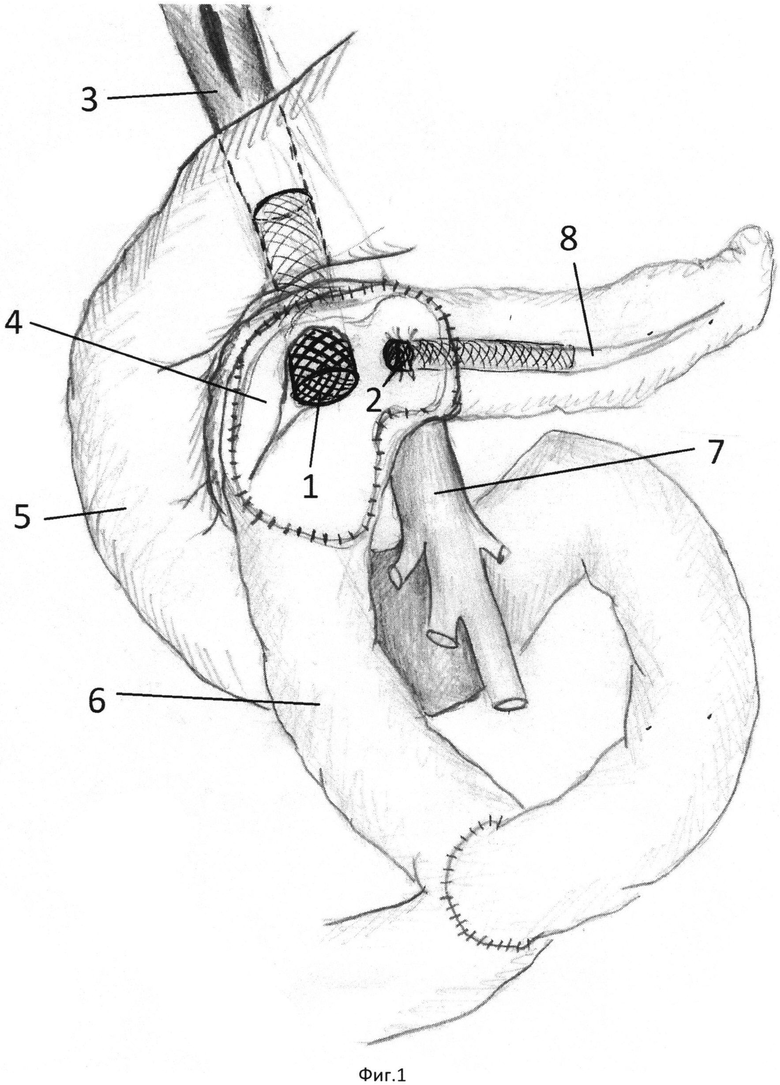
Заявляемое изобретение иллюстрируется следующей фигурой 1, на которой поджелудочная железа мобилизована, пересечена в области перешейка, главный панкреатический проток дистальной культи железы и холедох стентированы, где:
1. Стент в просвете терминального отдела холе доха
2. Стент в просвете вирсунгова протока
3. Холедох
4. Панкреатоеюноанастомоз с полостью в головке поджелудочной железы после ее резекции
5. Двенадцатиперстная кишка (ДПК)
6. Участок тонкой кишки, мобилизованной по Ру.
7. Брыжеечная вена
8. Вирсунгов проток
Способ осуществляют следующим образом.
Доступ срединный от мечевидного отростка до пупка или двусторонний подреберный разрез, экспозицию достигают также использованием ретракторов Сигала. Пересекают двенадцатиперстно-ободочную связку, и печеночный изгиб поперечно-ободочной кишки отводят каудально. Осуществляют широкий маневр Кохера для бимануальной пальпации головки поджелудочной железы. Доступ к поджелудочной железе производят путем широкого вскрытия желудочно-ободочной связки. Для обнажения передней поверхности головки и тела поджелудочной железы перевязывают и пересекают правую желудочно-сальниковую артерию. Для полной экспозиции передней поверхности поджелудочной железы мобилизуют нижний край ее тела и хвоста. При этой методике воротную вену под перешейком освобождать не нужно, а железа не пересекается. Выделяют воротную и верхнюю брыжеечные вены (7) выше и ниже поджелудочной железы. Это важный этап, позволяющий избежать полного пересечения перешейка над воротной веной. Контроль за крупными венами необходим во избежание их повреждения при иссечении центральной части головки и крючковидного отростка.
Накладывают множественные гемостатические швы по периферии головки поджелудочной железы. Они же служат ориентиром для определения границ резекции. Паренхиму железы рассекают вдоль левой боковой стенки интрапанкреатической части общего желчного протока в направлении большого дуоденального сосочка. Субтотальную резекцию головки поджелудочной железы завершают иссечением ткани крючковидного отростка. При резекции головки поджелудочной железы оставляют 5-8 мм панкреатической ткани вдоль ее стенок, чтобы не нарушать кровоснабжения, при этом образуется единая полость (4).
Для идентификации интрапанкреатической части общего желчного протока его интубируют металлическим проводником (маточный зонд №5) через холедохотомическое отверстие. В образовавшейся (после резекции головки поджелудочной железы) полости вскрывают стенку общего желчного протока.
На головку металлического проводника надевают силиконовую трубку (от системы для внутривенной инфузии), в противоположный конец которой установлен стент с памятью формы из никелида титана подходящего размера. Далее, обратной тракцией извлекают металлический проводник и стент (1) устанавливают в общий желчный проток по направлению к воротам печени. Фиксируют его двумя швами к паренхиме поджелудочной железы. Холедохотомическое отверстие герметично ушивают либо временно оставляют наружный дренаж. Операцию заканчивают формированием единого панкреатоеюноанастомоза с полостью, образовавшейся после резекции головки железы, на отключенной по Ру петле тонкой кишки (6) длиной не менее 80 см однорядным, непрерывным швом мононитью. При наличии стеноза дистальной части панкреатического протока в его просвет дополнительно устанавливают аналогично стент.
Технические параметры стента: выполнен плетением проволоки плоского сечения из никелида титана марки ТН-10, с шириной проволоки от 0,8 до 2 мм, толщиной 0,3-0,8 мм, с размерами ячеек 1-2 мм и диаметром, соответствующим диаметру протока (2).
Клинический пример 1
Больной К. 51 года поступил в отделение абдоминальной хирургии МБУЗ №20 «ГКБ №20 им. И.С. Берзона» г. Красноярска 18.11.13 года в плановом порядке. Больной в течение 5 лет страдает хроническим калькулезным панкреатитом, осложненным формированием интрапанкреатической кисты головки поджелудочной железы. Неоднократно находился на стационарном лечении. В течение последних шести месяцев беспокоит интенсивный болевой синдром. Потеря массы тела за последние 2 года составила 15 кг. Около года назад прооперирован по поводу острого калькулезного холецистита.
При осмотре: больной астеничен, кожа обычной окраски, живот не вздут, участвует в акте дыхания, при пальпации мягкий, умеренно болезненный в правом подреберье и эпигастрии. Перистальтика выслушивается, симптомов раздражения брюшины нет. Пульс ритмичный, удовлетворительного наполнения, ЧСС - 76 в мин, АД 130/60 мм рт. ст.
Диагноз подтвержден данными УЗИ, КТ, из которых выявлено: головка поджелудочной железы увеличена до 50 мм, тело 20 мм, хвост 31 мм, вирсунгов проток расширен до 6 мм, в просвете определяются несколько конкрементов, в паренхиме железы, в проекции головки, определяется киста размером до 37 мм, супрапанкреатическая часть общего желчного протока расширена до 15 мм, имеется билиарная гипертензия. При ЭРХПГ выявлена продленная тубулярная стриктура терминального отдела холедоха.
Из сопутствующих заболеваний: хронический бронхит курильщика, ДН 0-I. По данным лабораторных исследований в анализах крови отклонений от нормы нет.
После предоперационной подготовки оперирован в плановом порядке 22.11.13. Выполнена дуоденосохраняющая резекция головки поджелудочной железы без пересечения железы согласно предлагаемому способу. Под общей эндотрахеальной анестезией выполнена верхнесрединная лапаротомия. Доступ к поджелудочной железе путем низведения печеночного изгиба поперечно-ободочной кишки, мобилизации двенадцатиперстной кишки по Кохеру и широкого вскрытия желудочно-ободочной связки. Отмечается выраженный фиброз поджелудочной железы, последняя мобилизована, по нижнему и верхнему краю выделены портальная и верхняя брыжеечная вены. После тонкоигольной пункции вскрыт вирсунгов проток, последний расширен до 6 мм, из него удалено несколько коралловидной формы конкрементов размером от 3 до 5 мм. Далее иссечена передняя часть головки поджелудочной железы с оставлением полоски ткани до 6 мм на двенадцатиперстной кишке. В верхней части головки железы вскрыта полость интрапанкреатической постнекротической кисты с удалением секвестра. Выполнена холедохотомия. Через холедохотомическое отверстие в холедох заведен маточный зонд №5. В полости резецированной головки поджелудочной железы идентифицирована интрапанкреатическая часть холедоха, последний вскрыт. В образовавшееся отверстие установлен стент из никелида титана, закрепленный на проводнике из силиконовой трубки, другой конец которой надевается на маточный зонд.
Далее произведена обратная тракция маточного зонда со стентом проксимально в холедох. После установки стента в интрапанкреатическую часть холедоха он фиксирован к последнему двумя узловыми швами. В дистальную часть вирсунгова протока также установлен и зафиксирован стент из никелида титана. Наложен панкреатоеюноанастомоз на отключенной по Ру петле тощей кишки. В холедох через холедохотомическое отверстие установлен дренаж Кера. Брюшная полость дренирована двумя силиконовыми трубками, расположенными продольно железе.
Послеоперационный период на фоне интенсивной инфузионной терапии протекал без осложнений. Перистальтика ЖКТ восстановилась ко вторым суткам, самостоятельный стул на 4-е сутки, дренажи удалены на 7-е сутки после операции.
Гистологическое исследование препарата: в ткани поджелудочной железы выраженный фиброз с наличием кистозного образования, стенка которого представлена фиброзной тканью, опухолевых клеток не выявлено. Длительность пребывания в стационаре составила 16 койко-дней. Выписан на амбулаторное лечение под наблюдение хирурга в удовлетворительном состоянии.
Преимущества заявляемого способа профилактики рубцовых стриктур холедоха и вирсунгова протока при операции Бегера:
1. Способ эффективно устраняет осложнения хронического панкреатита: болевой синдром, стенозы двенадцатиперстной кишки и общего желчного протока, компрессию ретропанкреатических и магистральных кишечных сосудов.
2. Операция упрощается за счет того, что нет необходимости формировать анастомоз интрапанкреатической части общего желчного протока, фиксируя его стенку отдельными швами к окружающим тканям по типу «открытой двери», что бывает довольно сложно выполнить в условиях выраженного фиброза и хронического воспаления поджелудочной железы.
3. При помощи проводника (силиконовой трубки) стент из никелида титана проводится в холедох атравматично и легко, а за счет эластичности и свойств металла с памятью формы надежно фиксируется в окружающих тканях. Можно дополнительно фиксировать его двумя швами к окружающим тканям.
4. За счет каркасной функции стент из никелида титана препятствует рубцеванию (стенозированию) сформированного анастомоза.
5. Установка стента из никелида титана в дистальную часть панкреатического протока при наличии множественных стенозов исключает необходимость вскрывать его, тем самым уменьшаются операционная травма, риск несостоятельности сформированного панкреатоеюноанастомоза и упрощается операция.
Источники информации
1. Кубышкин В.А. с соавт. // Бюллетень сибирской медицины. -2007, №3, с.43-49.
2. Adams D., Ford M., Anderson B. //Ann. Surg. - 1994. - Vol.5. - p. 481-489.
3. Beger H.G. et al. // Ann Surg. - 1999, - Vol.32, P.87-104.
4. Beger H.G., Buchler, M.W. Bittner Duodenum - preserving Resection of the Head of the Pancreas - an Alternative to Whipples Procedure in Chronic Pancreatins. Hepato Gastroenterol. 1990, 37, p.283.
5. Buchler M.W. et al. // Ann Surg, - 1995. - Vol.169: 1. P.65-69.
6. Buchler M.W. et al. // Journal of Gastrointestinal Surgery, - 1997. - Vol.1:1. P. 13-19
7. Frey C.F, Mayer K.L. // Wid J Surg, - 2003. - Vol.27:10. P.1217-1230.
8. Frey C., Smith G. Description and rationale of new operation for chronic pancreatic. Pancreas, 1987, vol.2, p.701.
9. Gloor В., Uhl W., Muller C.A., Buchler M.W. //Can. J. Gastroenterol. - 2000. - №3. - P. 136 -140.
10. Но Н., Frey С // Arch. Surg. - 2001. - Vol.136. - P. 1333-1338.
11. Koeninger J., Seiler C., Wente M. et al. // Trials. 2006. Vol.7. P.12-18.
12. Nealon W., Thompson J. // Ann.Surg. -1993. - Vol.217. - P. 459-468.
13. Schnelldorfer Т., Lewin D., Adams D. // World J. Surg. - 2006. - Vol.30. - P. 1321-1328.
| название | год | авторы | номер документа |
|---|---|---|---|
| РЕЗЕКЦИОННО-ДРЕНИРУЮЩИЙ СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО КАЛЬЦИФИЦИРУЮЩЕГО ПАНКРЕАТИТА ПРИ НЕРАСШИРЕННОМ ГЛАВНОМ ПАНКРЕАТИЧЕСКОМ ПРОТОКЕ | 2017 |
|
RU2646129C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 2009 |
|
RU2421158C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПРИ ИЗОЛИРОВАННОЙ РЕЗЕКЦИИ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2454942C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТЬЮ | 2011 |
|
RU2459587C1 |
| Способ анастомозирования при операциях по поводу хронического панкреатита, осложненного механической желтухой | 2021 |
|
RU2776979C1 |
| Способ хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью | 2024 |
|
RU2835587C1 |
| Способ оперативного лечения хронического панкреатита | 2015 |
|
RU2612806C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ПОРТАЛЬНОЙ ГИПЕРТЕНЗИЕЙ | 2011 |
|
RU2452406C1 |
| СПОСОБ РЕЗЕКЦИИ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2005 |
|
RU2276583C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ГОЛОВЧАТОГО ПАНКРЕАТИТА | 2003 |
|
RU2228720C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть использовано для профилактики рубцовых стриктур холедоха и вирсунгова протока при операции Бегера. Проводят изолированную субтотальную резекцию головки поджелудочной железы и панкреатоэнтеростомию. Формируют панкреатоеюноанастомоз. Вскрывают стенку общего желчного протока. Устанавливают стент в образовавшейся после резекции головки поджелудочной железы полости. Для установки стента на головку металлического проводника надевают силиконовую трубку, на противоположном конце которой устанавливают стент. Стент выполнен плетением проволоки плоского сечения из никелида титана марки ТН-10. Ширина проволоки от 0,8 до 2 мм, толщина 0,3-0,8 мм, с размерами ячеек 1-2 мм. Диаметр стента соответствует диаметру протока. Обратной тракцией извлекают металлический проводник и стент устанавливают в общий желчный проток по направлению к воротам печени. Фиксируют стент двумя швами к паренхиме поджелудочной железы. Холедохотомическое отверстие герметично ушивают либо временно оставляют наружный дренаж. Дополнительно устанавливают стент в просвет дистальной части панкреатического протока. Способ позволяет эффективно устранить осложнения хронического панкреатита, стенозы двенадцатиперстной кишки и общего желчного протока, компрессию ретропанкреатических и магистральных кишечных сосудов, предупредить развитие гнойно-воспалительных послеоперационных осложнений за счет использования стента из никелида титана с оптимальными конструктивными особенностями и отсутствия необходимости формировать анастомоз интрапанкреатической части общего желчного протока, а также обеспечивает атравматичное проведение стента за счет использования металлического проводника с силиконовой трубкой. 1 ил., 1 пр.
Способ профилактики рубцовых стриктур холедоха и вирсунгова протока при операции Бегера при наличии стеноза дистальной части панкреатического протока, включающий изолированную субтотальную резекцию головки поджелудочной железы, панкреатоэнтеростомию и формирование панкреатоеюноанастомоза, установку стента, выполненного плетением проволоки плоского сечения из никелида титана марки ТН-10 в образовавшейся после резекции головки поджелудочной железы полости, отличающийся тем, что после основного этапа операции вскрывают стенку общего желчного протока, интубируют металлическим проводником через холедохотомическое отверстие интрапанкреатическую часть общего желчного протока, для установки стента на головку металлического проводника надевают силиконовую трубку, на противоположном конце которой устанавливают стент с шириной проволоки от 0,8 до 2 мм, толщиной 0,3-0,8 мм, с размерами ячеек 1-2 мм и диаметром, соответствующим диаметру протока, далее обратной тракцией извлекают металлический проводник, таким образом, устанавливают стент в общий желчный проток по направлению к воротам печени, фиксируя двумя швами к паренхиме поджелудочной железы, холедохотомическое отверстие герметично ушивают либо временно оставляют наружный дренаж, далее дополнительно вышеуказанным способом устанавливают стент в просвет дистальной части панкреатического протока.
| ШТОФИН С.Г | |||
| Медицинские материалы и имплантаты с памятью формы | |||
| Имплантаты с памятью формы в панкреатобилиарной хирургии | |||
| Томск: Изд-во МИЦ, Т.12 2013, стр.19,28-32,49-53,105 | |||
| СПОСОБ ПРОВЕДЕНИЯ ТРАНСПЕЧЕНОЧНОГО ДРЕНАЖА ДЛЯ ВНУТРИПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ | 2003 |
|
RU2245726C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПРОКСИМАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2010 |
|
RU2432126C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ СОДЕРЖАНИЯ КАЛИЯ В ПОЧВАХ И УДОБРЕНИЯХ | 1947 |
|
SU91849A1 |
| ПРИСПОСОБЛЕНИЕ ДЛЯ ПОДАЧИ РЕЗЦОВОГО СУППОРТА ЗАТОЧНОЙ МАШИНЫ ДЛЯ ПУГОВИЦ К ОБРАБАТЫВАЕМОМУ ИЗДЕЛИЮ ОДНОВРЕМЕННО С ЕГО ЗАЖИМАНИЕМ В РАЗРЕЗНОЙ КОНИЧЕСКОЙ ВТУЛКЕ | 1925 |
|
SU4332A1 |
| ЩАСТНЫЙ А.Т | |||
| Проксимальная резекция головки поджелужочной железы (бернская | |||
Авторы
Даты
2015-10-20—Публикация
2014-04-30—Подача