Изобретение относится к медицине, в частности к хирургии, и может быть использовано в лечении хронического панкреатита, осложненного непроходимостью двенадцатиперстной кишки.
Хроническая дуоденальная непроходимость (ХДН) в настоящее время является актуальной проблемой хирургии и является собирательным клиническим синдромом, обусловленным нарушением моторной, эвакуаторной и секреторной деятельности двенадцатиперстной кишки (ДПК) вследствие хронического дуоденального стаза различной этиологии. Хронический панкреатит (ХП) - один из предикторов развития данного состояния органического генеза. хроническая дуаденальная непроходимость не столь часто встречается у больных хроническим панкреатитом (около 1-5%), но ее встречаемость у оперированных пациентов достигает 12-25% случаев [Хирургическое лечение хронического панкреатита / Кубышкин В.А., Козлов И.А., Кригер А.Г., Чжао А.В. // Анналы хирургической гепатологии. - 2012. - №4. - С. 24-34]. Неуклонная тенденция к росту заболеваемости хроническим панкреатитом предопределяет и увеличение числа пациентов с хронической дуаденальной непроходимостью как первичного синдрома и/или постоперационного осложнения. В этой связи представляется актуальным вопрос лечения хронической дуаденальной непроходимостью при хроническом панкреатите.
Анализ научной и патентной информации показал большое количество методов хирургического лечения осложненных форм ХП. Однако в настоящее время отсутствует единый хирургический протокол ведения пациентов с ХДН при хроническом панкреатите.
Длительное время у таких пациентов применяли дренирующие оперативные вмешательства, исходя из их простоты, быстрого наступления эффекта и малого числа послеоперационных осложнений [Vorobey A.V., Shuleyko А.С., Vizhinis E.I., Orlovsky Yu. N. Will We Use Drainage Operations for Chronic Pancreatitis in the Future? (Systematic Review). Annaly khirurgicheskoy gepatologii = Annals of HPB Surgery. 2016; 21(4):70-83]. Однако стандартные методики оперативного вмешательства достаточно часто приводили к рецидиву заболевания, ухудшая тем самым отдаленные результаты лечения, что и предопределило необходимость поиска новых и модификации существующих методик лечения.
В настоящее время значительное количество аргументов выдвигаются учеными в пользу резекционных видов оперативного вмешательства, которые позволяют устранить ряд патоморфологических проблем хронического панкреатита: патологически измененные ткани ПЖ, компрессию ДПК, желчных протоков и сосудов.
Общеизвестными операциями, завершающимися резекцией ПЖ, являются такие как: гастропанкреатодуоденальная резекция, пилоросохраняющая панкреатодуоденальная резекция, дуоденумсохраняющая резекция головки ПЖ и изолированная резекция головки ПЖ [Кубышкин В.А. и др. Обоснование выбора способа хирургического лечения хронического панкреатита // Бюллетень сибирской медицины. - 2007. - Т. 6. - №3. - С. 43-50; Гальперин Э.И. Хронический панкреатит // Анналы хирургической гепатологии. - 2009. - Т. 14. - №. 3. - С. 92-110; Оноприев В.И., Рогаль М.Л., Жуков Г.С. Отдаленные результаты хирургического лечения различных клинико-морфологических форм хронического осложненного панкреатита // Анналы хирургической гепатологии. - 2004. - Т. 9. - №1. - С.142].
Наиболее оптимальным способом хирургического лечения с точки зрения устранения компрессионного синдрома является изолированная резекция головки ПЖ с сохранением двенадцатиперстной кишки по Beger [H.G. Beger, M. Buchler, R. Bittner Duodenum-preserving Resection of the Head of the Pancreas - an Alternative to Whipples Procedure in Chronic Pancreatins. Hepato-Gastroenterol. 1990, 37, p. 283], заключающаяся в пересечении перешейка ПЖ над воротной или верхней брыжеечной веной, иссечением рубцово-воспалительных тканей головки (при этом сохраняют ткань головки шириной не более 0,5-0,8 см на внутренней поверхности ДПК) и формированием панкреатоеюноанастомоза с дистальной культей ПЖ, ушиванием культи головки железы.
К недостаткам метода можно отнести отсутствие резекции патологически измененных тканей стенок самой ДПК, что снижает эффективность вмешательства в отношении устранения дуоденостаза и профилактики хронической дуаденальной непроходимости. Кроме того, повреждение мелких ветвей нервов панкреатического и печеночного сплетений при резекции головки ПЖ, играющих важную роль в иннервации органов, способствует нарушению моторных функции всего ЖКТ.
Методика изолированной резекции головки ПЖ с сохранением ДПК по Frey [Frey C.F., Mayer K.L. Comparison of Local Resection of the Head of the Pancreas Combined with Longitudinal Pancreaticojejunostomy (Frey Procedure) and Duodenum-Preserving Resection of the Pancreatic Head (Beger Procedure). World J Surg 2003; 27: 1217-1230] также обносится к методике выбора хирургического лечения осложненных форм ХП. Указанная методика, включает в себя лапаротомию, мобилизацию двенадцатиперстной кишки по Кохеру, резекцию головки ПЖ с помощью электрокоагулятора с оставлением вдоль медиального края ДПК слоя паренхимы, содержащей ветви передних и нижних панкреато дуоденальных артерий, обеспечивающих ее кровоснабжение, выделения тощей кишки по Ру, продольную панкреатоеюностомию на протяжении хвоста, тела, и раневой полости головки ПЖ, ушивание послеоперационной раны.
Недостатками данной методики является выключение из пассажа значительной части тонкой кишки. В свою очередь, уменьшение длины кишечной трубки способствует развитию синдрома мальабсорбции и, следовательно, нутритивной, поливитаминной недостаточности. Методика также не подразумевает физиологическое поступление панкреатического сока в ДПК и, соответственно, физиологическую активацию ферментов, что ведет к еще большей прогрессии внешнесекреторной недостаточности, замыкая порочный круг синдрома мальнутриции. Также метод не предупреждает развитие внепанкреатических осложнений в виде развития хронической дуаденальной непроходимости, холангита, за счет нарушения пассажа содержимого по ДПК.
Анализ патентной информации позволил выделить несколько аналогов заявляемого изобретения.
Известен способ хирургического лечения осложненного хронического панкреатита, включающий резекцию головки поджелудочной железы, отличающийся тем, что иссекают рубцово-измененную часть ДПК с условием пересечения верхних или нижних панкреатодуоденальных артерий (патент РФ №2181027 от 10.04.2002).
К недостаткам метода можно отнести удаление части ДПК, с последующим наложением анастомоза, что может приводить как к первичному нарушению функционирования органа за счет нарушения иннервации и кровоснабжения с учетом пересечения панкреатодуоденальных артерий, так и к развитию фиброза в месте анастомоза, повышению риска рецидива хронической дуаденальной непроходимости и его осложнений.
Известен способ хирургического лечения хронического калькулезного панкреатита, включающий поперечное пересечение ПЖ, медиальную резекцию ПЖ с формированием билатерального панкреатоэнтероанастомоза, отличающийся тем, что после пересечения ПЖ на уровне перешейка и ее медиальной резекции производят продольный разрез паренхимы в бессосудистой зоне между нижними панкреатодуоденальными сосудами по нижнему ее краю с продольным вскрытием главного панкреатического протока головки до уровня конкремента, а после визуально контролируемой вирсунголитоэкстракции, вскрытия и санации ретенционных кист сегментарных протоков, возобновления пассажа панкреатического сока в двенадцатиперстную кишку, прецизионно восстанавливают целостность всех вскрытых протоков и паренхимы головки первичными швами с использованием дренажной трубки соответствующего диаметра, установленной в главный панкреатический проток в качестве каркаса, завершают операцию выведением вирсунгостом головки и хвоста поджелужочной железы (ПЖ) на кожу (патент РФ №2330618, 10.08.2008).
Однако при данной методики не учитывается необходимость иссечения измененных тканей ПЖ, обуславливающих развитие компрессии, что предопределяет возможность недостаточного первичного эффекта от оперативного вмешательства, а также высокий риск рецидива заболевания.
Известен способ хирургического лечения хронического осложненного панкреатита, включающий отделение большого сальника от поперечно-ободочной кишки, мобилизацию ПЖ и ДПК по Кохеру, выделение передней стенки верхней брыжеечной вены, поперечное рассечение ПЖ по перешейку, отличающийся тем, что временно дважды прошивают нижний край ПЖ над мезентерико-портальным стволом с шагом лигатур 0,5 см, лигатуры разводят, натягивают, приподнимая ПЖ над веной, отсепаровывают дорсальную поверхность ПЖ от мезентерико-портального венозного ствола, оставляя на нем площадку из рубцово-измененной паренхимы железы толщиной 2-3 мм, затем эти действия повторяют до полного пересечения перешейка, сохраняя просвет главного панкреатического протока на срезах железы и образуя дорсальные края перешейка для последующего формирования билатерального панкреато-энтероанастомоза (патент РФ №2457791 от 10.08.2012).
К недостаткам метода можно отнести отсутствие этапа резекции измененных тканей ПЖ (в том числе ДПК), способствующих развитию в последующем компрессии и, следовательно, хронической дуаденальной непроходимости.
Известен резекционно-дренирующий способ хирургического лечения хронического кальцифицирующего панкреатита, включающий субтотальную резекцию ткани головки ПЖ, путем иссечения паренхимы вдоль внутреннего края подковы ДПК и перидуктальную резекцию рубцово-измененной ткани вдоль интрапанкреатической части общего желчного протока, отличающийся тем, что выполняют предварительную сосудистую изоляцию ткани головки ПЖ путем лигирования передне-верхней и передне-нижней панкреатодуоденальных артерий под контролем интраоперационного ультразвукового исследования, проводят маркировку терминального отдела общего желчного протока билиарным стентом, после чего осуществляют резекцию передней поверхности дистальной части ПЖ, для чего выполняют вентральную тракцию тела ПЖ за швы-держалки, вскрывают панкреатический проток в дистальном направлении на протяжении 8 см, резецируют переднюю часть тела и хвоста с продольным параллельным рессечением паренхимы, далее накладывают позадиободочный продольный панкреатикоеюноанастомоз на отключенной по Ру петле тонкой кишке, непрерывным однорядным швом, в проекции головки ПЖ накладывают панкреатикоеюноанастомоз с медиальной стенкой подковы ДПК, на расстоянии 8 см ниже панкреатикоеюноанастомоза накладывают межкишечный анастомоз «конец в бок» (патент РФ №2646129 от 01.03.2018).
К недостатку данного метода можно отнести высокий риск развития нарушения дуоденального пассажа и хронической дуаденальной непроходимости, появление которых в отдаленные сроки после операции обусловлены типом формируемого анастомоза и его Рубцовыми изменениями.
Известен способ хирургического лечения хронического калькулезного панкреатита (патент РФ №2580197 от 10.04.2016), отличающийся тем, что под ультразвуковым контролем выполняют пункцию и вскрытие главного панкреатического протока, ультразвуковым диссектором удаляют часть верхней и нижней стенки протока, осуществляют дробление и удаление конкрементов в протоке, паренхиме в хвосте далее линии рассечения протока и в проксимальной части протока до прохождения инструмента в его устье, на границе головки и тела железы расширяют проток до 1,5-1,8 см по типу операции Фрея, накладывают продольный панкреатоеюноанастомоз, формируют межкишечный анастомоз по Ру.
Известен способ хирургического лечения хронического панкреатита, осложненного внутрипротоковой панкреатической и билиарной гипертензией, включающий субтотальную резекцию головки ПЖ, выделение интрапанкреатической части холедоха из Рубцовых сращений, формирование интрапанкреатической холангиопанкреатостомы, гепатикоеюноанастомоза, панкреатоеюно-анастомоза, ушивание раны, отличающийся тем, что панкреатический проток рассекают на уровне тела ПЖ на 2,0-2,5 см, затем выполняют супрадуоденальную холедохотомию на ширину последующего холедохоеюноанастомоза, иссекают переднемедиальную стенку интрамурального отдела в раневой полости головки; а для формирования панкреато- и гепатикоеюноанастомоза выделяют отрезок тощей кишки длиной 12-15 см на сосудистой ножке, при этом дополнительно выполняют с дистальной культей выделенной тощей кишки еюнодуоденоанастомоз на уровне нижнегоризонтальной части ДПК по типу «конец-в-бок», а после формирования анастомозов осуществляют ревизию области дуоденоеюнольного перехода.
2. Способ по п. 1, отличающийся тем, что при выявлении острого угла между ДПК и начальным отделом тощей кишки при ревизии области дуоденоеюнольного перехода рассекают связку Трейца (патент РФ №2768179 от 23.03.2022).
Недостатками обеих методик является отсутствие иссечения патологически измененных тканей ПЖ и ДПК, что не решает проблему компрессии в данной области.
Наиболее близким к заявляемому изобретению является способ хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью, включающий дуоденумсохраняющую изолированную резекцию головки ПЖ, отличающийся тем, что полностью удаляют измененную паренхиму головки ПЖ с сохранением передней и задней верхних поджелудочно-двенадцатиперстных артерий, сохраняют интрапанкреатическую часть общего желчного протока, осуществляют мобилизацию и дуоденотомию нисходящей ветви ДПК, выключенную из пищеварения по Ру петлю тонкой кишки в изоперистальтическом направлении укладывают над ДПК формируют однорядный широкий анастомоз по типу «бок в бок», после чего формируют концепетлевой панкреатоэнтероанастомоз с выведением дренажа через подвесную энтеростому (патент РФ №2459587 от 27.08.2012).
Однако данный метод эффективен при развитии патологического процесса преимущественно в области головки ПЖ, тогда как при наличии морфологически измененных тканей в теле и хвосте органа, методика оказывается неэффективной, что является недостатком способа.
Данное изобретение выбрано нами в качестве прототипа.
Задачей предлагаемого изобретения является устранение указанных недостатков, повышение эффективности хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью, устранение основных осложнений ХП за счет нивилирования компрессии и последующей ее профилактики, а также максимальное сохранение моторно-эвакуаторной и секреторной функции двенадцатиперстной кишки и минимизацию экзокринной и эндокринной недостаточности поджелудочной железы.
Поставленная задача решается тем, что выполняют резекцию ткани головки поджелудочной железы, главный панкреатический проток вскрывают продольно на всем протяжении, удаляют конкременты и иссекают стриктуры; электрокоагулятором производят резекцию ткани головки поджелудочной железы с сохранением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы и сохранением ветвей верхних и нижних панкреатодуоденальных артерий, сохраняют и освобождают от Рубцовых сращений интрапанкреатическую часть общего желчного протока; осуществляют мобилизацию и дуоденотомию нисходящей и горизонтальной ветви ДПК и вскрывают ее просвет разрезом не менее 5 см, выключенную из пищеварения по Ру петлю тонкой кишки в изоперестальтическом направлении укладывают над ДПК, повторяя ее ход; со стороны стенки со стороны стенки выключенной из пищеварения по Ру петли тонкой кишки, обращенной к ДПК в проекции дуоденотомического отверстия, просвет тонкой кишки вскрывают разрезом, такой же длины, как разрез двенадцатиперстной кишки, формируют дуоденоэнтероанастомоз по типу «бок в бок», после чего формируют однорядный продольный панкреатоэнтероанастомоз, выводят дренажи желчного и панкреатического протока через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки, где фиксируют кисетными швами монолитной нитью.
Техническим результатом использования данной методики является устранение болевого синдрома, синдрома холестаза при сохранении нормального пассажа по ДПК, снижение риска развития синдрома мальабсорбции за счет максимального сохранения длины кишечной трубки и профилактики повторного развития хронической дуаденальной непроходимости.
Патогенетические механизмы развития хронической дуаденальной непроходимости при хроническом панкреатите многогранны и прежде всего связаны с вовлечением в воспалительный процесс стенки самой ДПК с последующим ее фиброзом и рубцовой деформацией окружающих тканей, а также экзогенным сдавлением фиброзно- и кистозно- измененными тканями поджелудочной железы. С другой стороны, за счет единых механизмов регуляции моторно-эвакуаторных функций всего желудочно-кишечного тракта, появление хронического дуоденального стаза приводит к внутрипротоковому повышению давления как в желчных, так и панкреатических протоках, замыкая порочный круг прогрессии патогенетических механизмов ХП. [Щастный А.Т., Петров Р.В., Егоров В.И. Результаты дуоденумсохраняющей резекции головки ПЖ по Бегеру при хроническом панкреатите // Анналы хирургической гепатологии. - 2011. - Т. 16. - №1. - С. 72-78].
Эффективное устранение болевого синдрома, синдрома холестаза и компрессии двенадцатиперстной кишки реализуется за счет максимально полной резекции измененных тканей, в том числе головки ПЖ, удалении конкрементов и структур главного панкреатического протока, а также освобождением от рубцовых сращений интрапанкреатической части общего желчного протока.
Профилактика прогрессирования дуоденальной непроходимости при полном сохранении двенадцатиперстной кишки реализуется за счет создания дуоденоэнтероанастомоза «бок в бок» между двенадцатиперстной кишкой и петлей тонкой кишки, расположенной над ДПК в изоперистальтическом направлении, что гарантирует адекватное дополнительное дренирование и беспрепятственную эвакуацию содержимого двенадцатиперстной кишки по желудочно-кишечному тракту. Наряду с этим достигается профилактика застойных явлений и заброса пищи в вышележащие отделы пищеварительного тракта, снижает частоту развития таких заболеваний как язвенная болезнь желудка, рефлюкс-гастрит, гастроэзофагеальная рефлюксная болезнь. Сохранение моторной и секреторной функции двенадцатиперстной кишки за счет нормального поступления сока ПЖ и адекватной иннервации данной области за счет методики операции значительно снижает риск развития синдрома мальабсорбции в последующем и нутритивной недостаточности у пациента.
Заявляемое изобретение иллюстрируется фигурами 1-4.
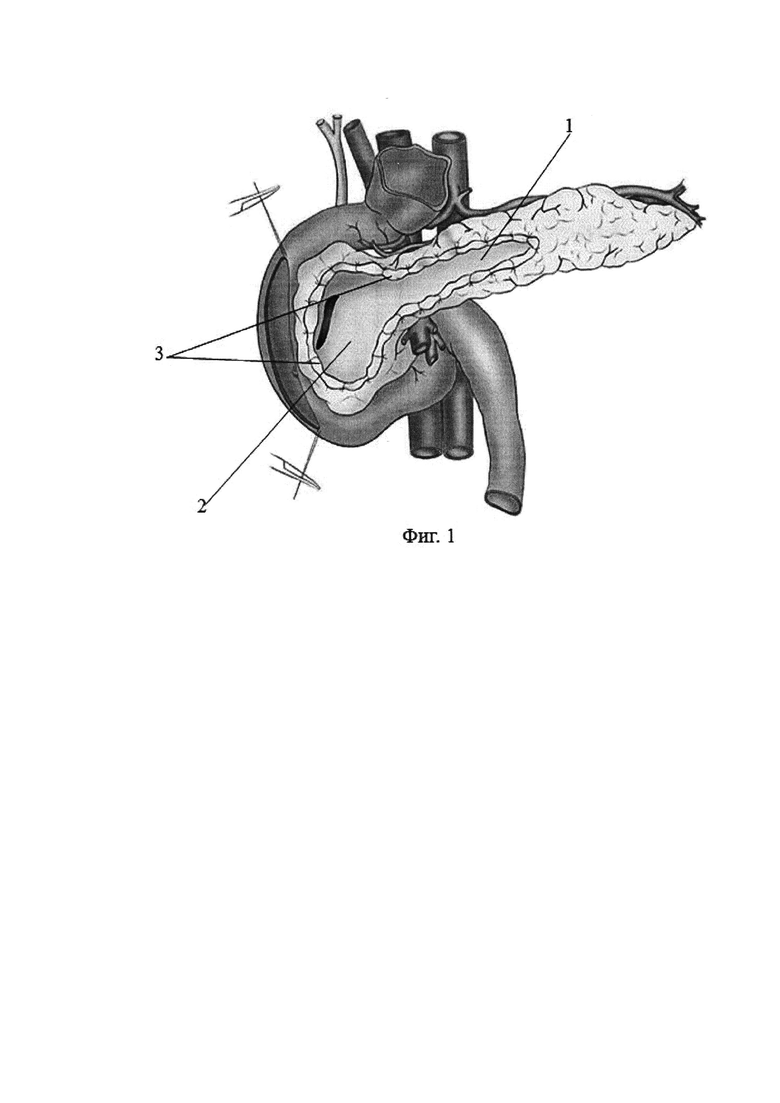
Фиг. 1. Поджелудочная железа мобилизована, главный проток вскрыт на всем протяжении, конкременты удалены, стриктуры иссечены, резецирована ткань головки поджелудочной железы с оставлением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы.
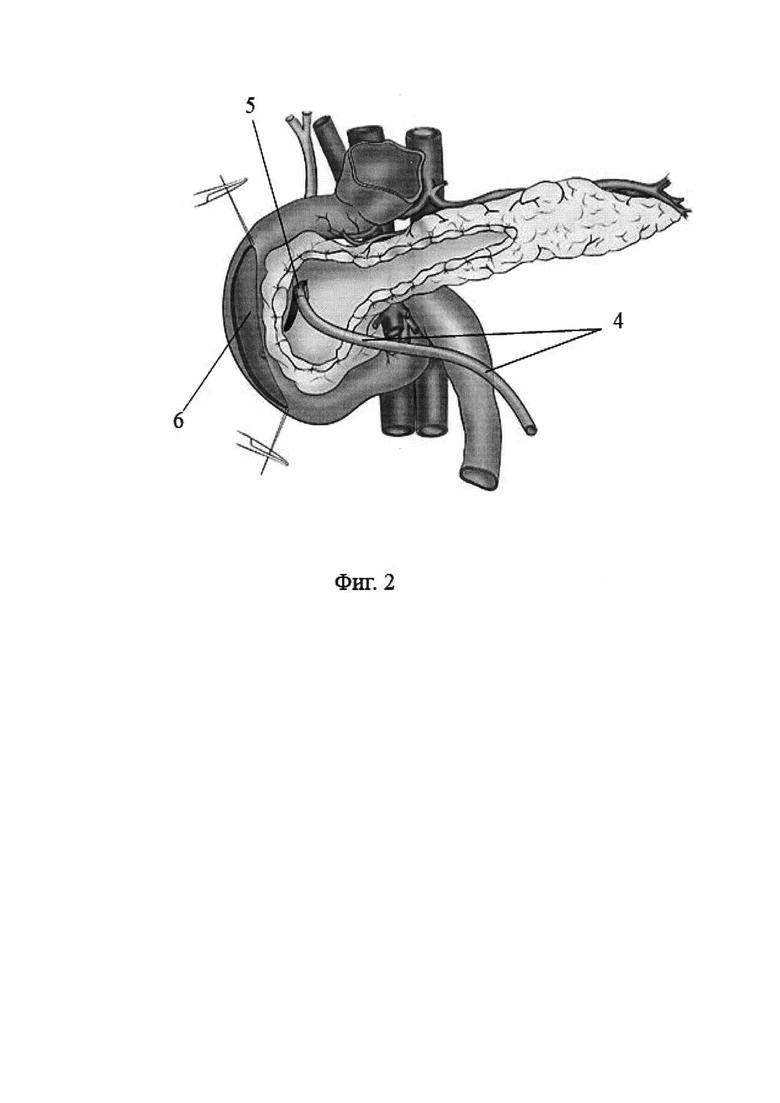
Фиг.2. Интрапанкреатическая часть общего желчного протока дренирована силиконовым дренажем, фиксированным к стенке протока кисетным швом, мобилизована нисходящая и горизонтальная ветвь двенадцатиперстной кишки, просвет двенадцатиперстной кишки вскрыт.
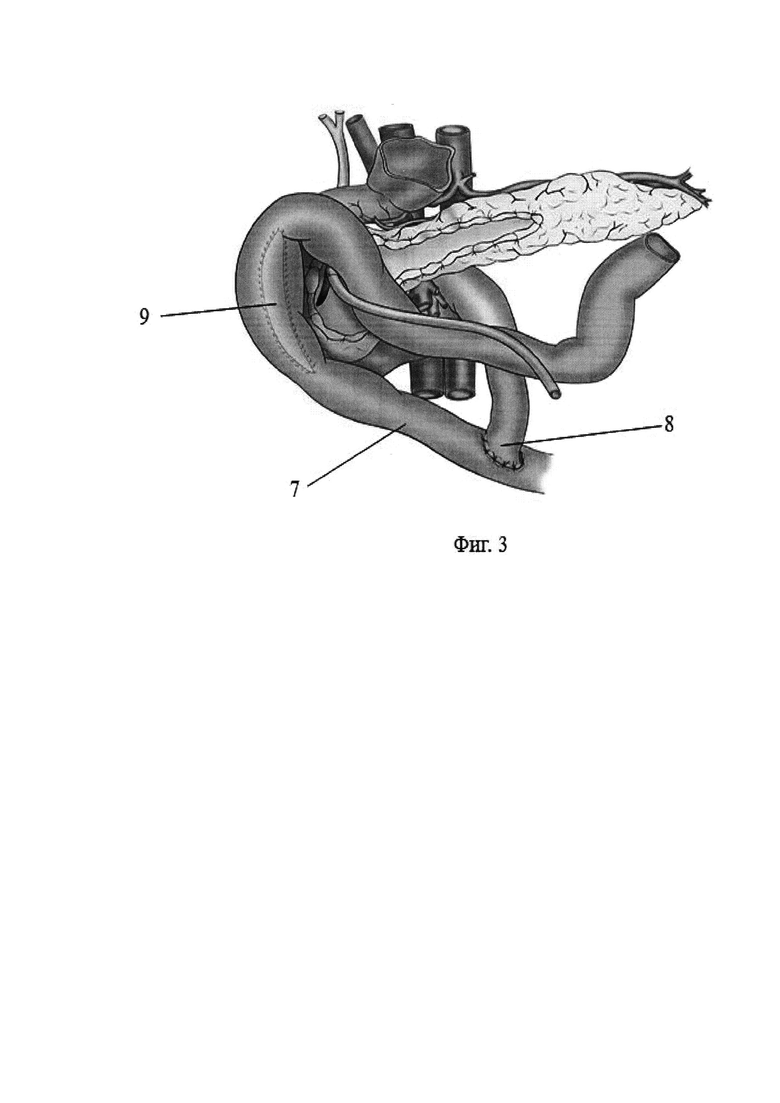
Фиг. 3. Выключенная из пищеварения по Ру петля тонкой кишки выведена через окно в мезоколон, сформированы энтеро-энтероанастомоз и дуоденоэнтероанастомоз по типу «конец в бок».
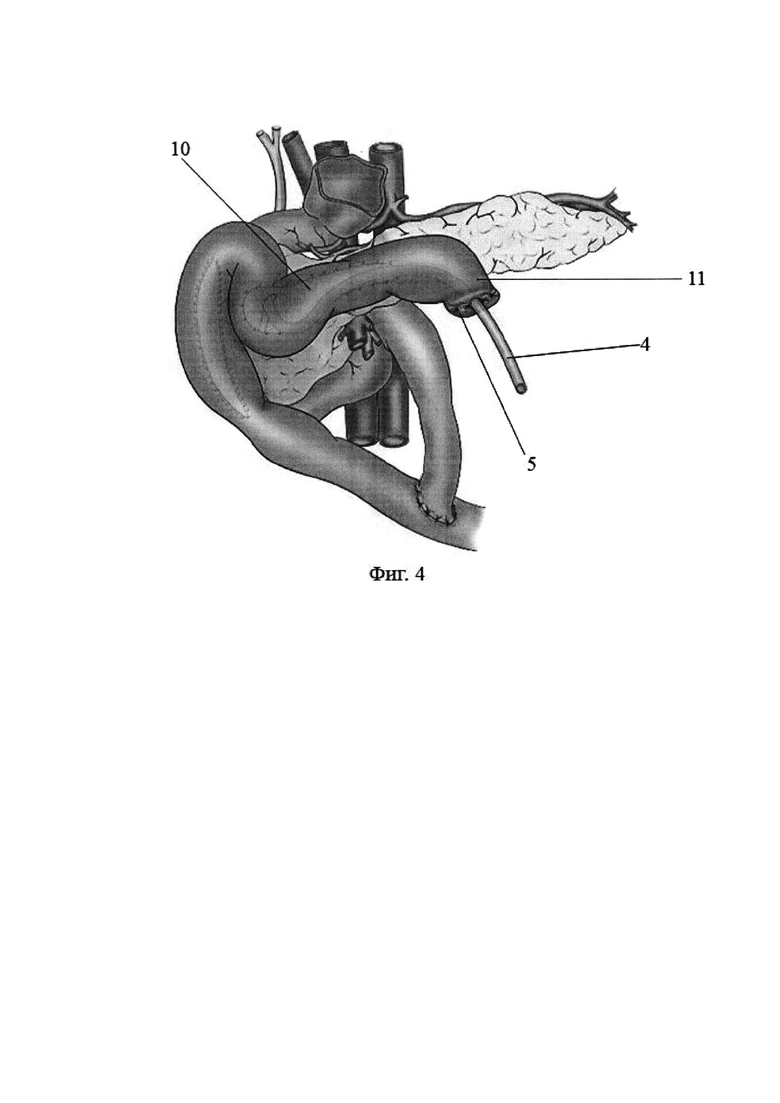
Фиг. 4. Сформирован продольный панкреатоэнтероанастомоз, силиконовый дренаж общего желчного протока и дренаж панкреатоэнтероанастомоза выведен наружу, сформирована энтеростома.
Обозначения, принятые на фигурах:
1 - вскрытый главный проток поджелудочной железы,
2 - участок паренхимы головки железы с панкреатодуоденальными сосудами,
3 - превентивные гемостатические швы,
4 - силиконовый дренаж,
5 - кисетный шов,
6 - дуоденотомическое отверстие,
7 - петля тонкой кишки,
8 - межкишечный анастомоз,
9 - дуоденоэнтероанастомоз,
10 - панкреатоэнтероанастомоз,
11 - заглушенный конец тонкокишечного трансплантата.
Подробное описание способа и примеры его клинического выполнения.
По общепринятой методике выполняют срединную лапаротомию. С целью оценки технической выполнимости операции проводят ревизию гастропанкреатодуоденального комплекса, печени и желчных путей, забрюшинной клетчатки, магистральных сосудов кишечника. Производят мобилизацию поджелудочной железы. Главный проток поджелудочной железы (ГППЖ) вскрывают продольно на всем протяжении, при этом удаляют конкременты, иссекают стриктуры (фиг. 1, поз. 1). Рассасывающейся нитью накладывают превентивные гемостатические швы на ткань головки ПЖ (фиг. 1, поз. 3). С помощью электрокоагулятора резецируют ткань головки ПЖ с оставлением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы, который содержит ветви верхних и нижних панкреатодуоденальных артерий (фиг. 1, поз. 2). В интрапанкреатическую часть общего желчного протока вводят силиконовый дренаж диаметром, соответствующим диаметру протока (фиг. 2, поз. 4). Дренажную трубку фиксируют к стенке протока кисетным швом 5/0 нитью Викрила (фиг. 2, поз. 5), тем самым герметизируют протоковую систему. Производят гемостаз прошиванием кровоточащих сосудов монолитной нитью на монолитной игле. Далее мобилизуют нисходящую и горизонтальную ветвь двенадцатиперстной кишки и вскрывают ее просвет разрезом такой же длины, как разрез двенадцатиперстной кишки (фиг. 2. поз. 6).
Приступают к реконструктивному этапу. Для этого в верхний этаж брюшной полости через окно в мезоколон проводят выключенную из пищеварения по Ру петлю тонкой кишки (фиг. 3, поз. 7). Восстанавливают непрерывность желудочно-кишечного тракта путем формирования энтеро-энтероанастомоза по типу «конец в бок» (фиг. 3, поз. 8). Петлю тонкой кишки в изоперистальтическом направлении укладывают над двенадцатиперстной кишкой, повторяя ее ход. Со стороны стенки выключенной из пищеварения по Ру петли тонкой кишки, обращенной к двенадцатиперстной кишке и находящейся в проекции дуоденотомического отверстия, просвет тонкой кишки вскрывают разрезом, такой же длины, как разрез двенадцатиперстной кишки. Далее формируют однорядный дуоденоэнтероанастомоз по типу «бок в бок» одиночными узловыми швами монофиламентной рассасывающейся синтетической нити ПДС 5/0 (фиг. 3, поз. 9).
Следующим этапом формируют однорядный продольный панкреатоэнтероанастомоз (фиг. 4, поз. 10), при этом силиконовый дренаж общего желчного протока и дренаж панкреатоэнтероанастомоза выводят через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки (фиг. 4, поз. 11), где фиксируют его кисетными швами монолитной нитью. Операцию заканчивают формированием подвесной энтеростомы, дренированием брюшной полости и послойным ушиванием послеоперационной раны.
Работоспособность заявляемого способа подтверждается следующими клиническими примерами:
Пример 1.
Больной Ф-ев., 53 года, поступил 12.04.2023 с диагнозом: хронический калькулезный панкреатит, осложненный хронической дуоденальной непроходимостью, что было подтверждено инструментальными методами обследования в предоперационном периоде. По заявляемой методике 17.04.2023 выполнили операцию: по общепринятой методике выполнили срединную лапаротомию, провели ревизию гастропанкреатодуоденального комплекса, печени и желчных путей, забрюшинной клетчатки, магистральных сосудов кишечника, произвели мобилизацию ПЖ, вскрыли главный проток поджелудочной железы продольно на всем протяжении, удалили конкременты, иссекли стриктуры с последующим наложением превентивных гемостатических швов на ткань головки поджелудочной железы. С помощью электрокоагулятора резецировали ткань головки ПЖ с оставлением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы. В интрапанкреатическую часть общего желчного протока ввели силиконовый дренаж диаметром 3 мм и фиксировали его к стенке протока кисетным швом 5/0 нитью Викрила. Произвели гемостаз прошиванием кровоточащих сосудов монолитной нитью на монолитной игле. Мобилизировали нисходящую и горизонтальную ветвь двенадцатиперстной кишки и вскрыли ее просвет разрезом 5 см. Провели в верхний этаж брюшной полости через окно в мезоколон выключенную из пищеварения по Ру петлю тонкой кишки, сформировали энтеро-энтероанастомоза по типу «конец в бок». Петлю тонкой кишки в изоперистальтическом направлении уложили над двенадцатиперстной кишкой, просвет тонкой кишки вскрыли разрезом такой же длины, как разрез ДПК, равный 5 см. Сформировали однорядный дуоденоэнтероанастомоз по типу «бок в бок» одиночными узловыми швами монофиламентной рассасывающейся синтетической нити ПДС 5/0. Сформировали однорядный продольный панкреатоэнтероанастомоз. Силиконовый дренаж общего желчного протока и дренаж панкреатоэнтероанастомоза вывели через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки и фиксировали его кисетными швами монолитной нитью. Сформировали подвесную энтеростому, дренировали брюшную полость, рану послойно ушили. Послеоперационный период протекал гладко. При контрольных обследованиях показатели лабораторных и инструментальных данных без грубых отклонений, нарушений прохождения пищи по желудочно-кишечному тракту не выявили. Больной был выписан в удовлетворительном состоянии на 26 сутки после операции. При контрольном осмотре через 2 месяца после операции состояние удовлетворительное. На УЗИ: панкреатический проток не расширен, кистозной трансформации ткани железы не выявлено. Рентгенологическое исследование не выявило нарушения пассажа по желудочно-кишечному тракту, эвакуация из двенадцатиперстной кишки своевременная. Больной набрал массу тела, диспептических и эндокринных нарушений нет, болевой синдром отсутствует, трудоспособность восстановлена.
Пример 2.
Больной К-ев, 62 лет, поступил 14.07.2022 с диагнозом: хронический калькулезный панкреатит, осложненный хронической дуоденальной непроходимостью, что было подтверждено инструментальными методами обследования в предоперационном периоде. По заявляемой методике 17.07.2022 выполнили операцию: после срединной лапаротомии, провели ревизию гастропанкреатодуоденального комплекса, печени и желчных путей, забрюшинной клетчатки, магистральных сосудов кишечника, произвели мобилизацию поджелудочной железы (ПЖ), вскрыли главный проток ПЖ продольно на всем протяжении, удалили конкременты, иссекли стриктуры с последующим наложением превентивных гемостатических швов на ткань головки ПЖ. С помощью электрокоагулятора резецировали ткань головки ПЖ с оставлением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы. В интрапанкреатическую часть общего желчного протока ввели силиконовый дренаж диаметром 4 мм и фиксировали его к стенке протока кисетным швом 5/0 нитью Викрила. Произвели гемостаз прошиванием кровоточащих сосудов монолитной нитью на монолитной игле. Мобилизировали нисходящую и горизонтальную ветвь двенадцатиперстной кишки и вскрыли ее просвет разрезом 6 см. Провели в верхний этаж брюшной полости через окно в мезоколон выключенную из пищеварения по Ру петлю тонкой кишки, сформировали энтеро-энтероанастомоза по типу «конец в бок». Петлю тонкой кишки в изоперистальтическом направлении уложили над двенадцатиперстной кишкой, просвет тонкой кишки вскрыли разрезом 6 см - такой же длины, как разрез двенадцатиперстной кишки. Сформировали однорядный дуоденоэнтероанастомоз по типу «бок в бок» одиночными узловыми швами монофиламентной рассасывающейся синтетической нити ПДС 5/0. Сформировали однорядный продольный панкреатоэнтероанастомоз. Силиконовый дренаж общего желчного протока и дренаж панкреатоэнтероанастомоза вывели через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки и фиксировали его кисетными швами монолитной нитью. Сформировали подвесную энтеростому, дренировали брюшную полость, рану послойно ушили. Послеоперационный период протекал гладко. При контрольных обследованиях показатели лабораторных и инструментальных данных без грубых отклонений, нарушений прохождения пищи по желудочно-кишечному тракту не выявили. Больной был выписан в удовлетворительном состоянии на 23 сутки после операции. При контрольном осмотре через 3 месяца после операции состояние удовлетворительное. На УЗИ: панкреатический проток не расширен, кистозной трансформации ткани железы не выявлено. Рентгенологическое исследование не выявило нарушения пассажа по желудочно-кишечному тракту, эвакуация из ДПК своевременная. Больной набрал массу тела, диспептических и эндокринных нарушений нет, болевой синдром отсутствует, трудоспособность восстановлена.
В настоящее время заявленный способ апробирован в хирургическом отделении Ростовской областной клинической больницы у 15 больных. Комплексное обследование пациентов перед операцией и в отдаленные сроки после оперативного лечения включало в себя, помимо физикального обследования, стандартный набор лабораторных и инструментальных методов исследования, использующийся в специализированном хирургическом стационаре при обследовании больных заболеваниями панкреатодуоденальной зоны.
Оценка эффекта примененного способа в послеоперационном периоде производилась на основании данных физикального обследования с оценкой массы пациента, эндоскопического и УЗ исследования, а также рентгенографии и MP-томографии органов брюшной полости.
Течение раннего послеоперационного периода у всех больных было гладким, при отсутствии метаболических нарушений и гнойно-воспалительных осложнений. Все больные достигли полного выздоровления, реабилитация в послеоперационном периоде прошла в короткие сроки. Госпитальной летальности не было.
Заявленный способ позволяет получить максимально высокие результаты хирургического лечения хронического панкреатита, осложненного хронической дуоденальной непроходимостью в виде клинического улучшения состояния пациентов (снижение болевого синдрома, синдрома холестаза), эффективной профилактики рецидива заболевания, профилактики патологических рефлюксов и синдрома мальабсорбции, и, следовательно, нутритивной недостаточности.
Заявляемый способ апробирован в клинике и может быть рекомендован к применению в хирургической практике в специализированных стационарах.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТЬЮ | 2011 |
|
RU2459587C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 2009 |
|
RU2421158C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПРИ ИЗОЛИРОВАННОЙ РЕЗЕКЦИИ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2454942C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСЛОЖНЕННОГО ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 2000 |
|
RU2181027C1 |
| СПОСОБ ФОРМИРОВАНИЯ БИЛАТЕРАЛЬНОГО КОНЦЕПЕТЛЕВОГО ПАНКРЕАТОЭНТЕРОАНАСТОМОЗА ПОСЛЕ МЕДИАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2003 |
|
RU2231309C1 |
| СПОСОБ ПРОФИЛАКТИКИ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 2010 |
|
RU2432130C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ПОРТАЛЬНОЙ ГИПЕРТЕНЗИЕЙ | 2011 |
|
RU2452406C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПАНКРЕАТИТА И НЕКРОЗА КУЛЬТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2009 |
|
RU2393780C1 |
| Способ лечения перфораций задней стенки двенадцатиперстной кишки | 2018 |
|
RU2674942C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ТРОМБОЗОМ ВОРОТНОЙ ВЕНЫ | 2011 |
|
RU2454957C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано в лечении хронического панкреатита (ХП), осложненного непроходимостью двенадцатиперстной кишки. Главный панкреатический проток вскрывают продольно на всем протяжении, удаляют конкременты и иссекают стриктуры. Производят резекцию ткани головки поджелудочной железы с сохранением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы и сохранением ветвей верхних и нижних панкреатодуоденальных артерий. Выполняют дуоденотомию разрезом не менее 5 см. Выключенную из пищеварения по Ру петлю тонкой кишки в изоперистальтическом направлении укладывают над двенадцатиперстной кишкой, повторяя ее ход. Со стороны стенки выключенной из пищеварения по Ру петли тонкой кишки, обращенной к двенадцатиперстной кишке в проекции дуоденотомического отверстия, просвет тонкой кишки вскрывают разрезом такой же длины, как разрез двенадцатиперстной кишки. Формируют дуоденоэнтероанастомоз по типу «бок в бок» и однорядный продольный панкреатоэнтероанастомоз. Выводят дренажи желчного и панкреатического протоков через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки. Формируют подвесную энтеростому. Способ обеспечивает повышение эффективности хирургического лечения ХП, осложненного дуоденальной непроходимостью, устранение основных осложнений ХП за счет нивелирования компрессии и последующей ее профилактики, а также максимальное сохранение моторно-эвакуаторной и секреторной функции двенадцатиперстной кишки и минимизацию экзокринной и эндокринной недостаточности поджелудочной железы. 4 ил., 2 пр.
Способ хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью, включающий резекцию ткани головки поджелудочной железы, отличающийся тем, что главный панкреатический проток вскрывают продольно на всем протяжении, удаляют конкременты и иссекают стриктуры; электрокоагулятором производят резекцию ткани головки поджелудочной железы с сохранением вдоль внутреннего края двенадцатиперстной кишки слоя паренхимы и сохранением ветвей верхних и нижних панкреатодуоденальных артерий, сохраняют и освобождают от рубцовых сращений интрапанкреатическую часть общего желчного протока; осуществляют мобилизацию нисходящей и горизонтальной ветвей двенадцатиперстной кишки, выполняют дуоденотомию разрезом не менее 5 см; выключенную из пищеварения по Ру петлю тонкой кишки в изоперистальтическом направлении укладывают над двенадцатиперстной кишкой, повторяя ее ход; со стороны стенки выключенной из пищеварения по Ру петли тонкой кишки, обращенной к двенадцатиперстной кишке в проекции дуоденотомического отверстия, просвет тонкой кишки вскрывают разрезом такой же длины, как разрез двенадцатиперстной кишки, формируют дуоденоэнтероанастомоз по типу «бок в бок», после чего формируют однорядный продольный панкреатоэнтероанастомоз, выводят дренажи желчного и панкреатического протоков через заглушенный конец выключенной из пищеварения по Ру петли тонкой кишки и фиксируют кисетными швами монолитной нитью; формируют подвесную энтеростому.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТЬЮ | 2011 |
|
RU2459587C1 |
| Способ хирургического лечения хронического панкреатита, осложнённого внутрипротоковой гипертензией | 2021 |
|
RU2765113C1 |
| ПРЕСС ДЛЯ ИЗГОТОВЛЕНИЯ ТРУБ ИЗ БЕТОНА И Т. П. МАСС | 1930 |
|
SU22555A1 |
| CN 106539618 A, 29.03.2017 | |||
| БЕЛЮК К | |||
| С | |||
| и др | |||
| Хирургия сочетанных осложнений хронического панкреатита | |||
| Современные технологии в хирургической практике, 2017, с | |||
| Топка с несколькими решетками для твердого топлива | 1918 |
|
SU8A1 |
| KONINGER J | |||
| et al | |||
| Duodenum preserving pancreatectomy in chronic pancreatitis: design of a randomized | |||
Авторы
Даты
2025-02-28—Публикация
2024-01-16—Подача