Изобретение относится к медицине, а именно к кардиохирургии, и может быть использовано для защиты сердца от ишемии при проведении кардиоплегии.
Известные кардиоплегические растворы и методы кардиоплегии рассматриваются в работе Романовского Д.Ю. «Патофизиологическая оценка методов защиты миокарда при операциях коронарного шунтирования в условиях искусственного кровообращения». Автореферат диссертации на соискание ученой степени кандидата медицинских наук, Санкт-Петербург, 2004 [1]. Автор выделяет следующие основные методы кардиоплегии:
1. Фармакохолодовая кристаллоидная кардиоплегия (ФХКП) и гипотермические перфузии. Для проведения сравнительных исследований автором была использована фармакохолодовая кристаллоидная кардиоплегия (ФХКП), предложенная в 1981 году Б.А. Константиновым и предполагающая последовательное применение двух прописей растворов: высококалиевого для остановки сердца и низкокалиевого для последующих перфузий. Недостатками данного метода являются обязательное охлаждение сердца и всего организма, а также применение кардиоплегического раствора как кровезаменителя в миокарде, что создает существенный риск операционных осложнений.
2. Интермиттирующая тепловая кровяная калиевая кардиоплегия (ИТК КП) и нормотермические перфузии. Для проведения сравнительных исследований автором за основу была взята методика проведения кардиоплегии, описанная ранее A.M. Calafiore и соавторами (Calafiore AM, Teodori G, Mezzetti A, Bosco G, Verna AM, Di Giammarco G, et al. Intermittent antegrade warm blood cardioplegia Ann Thorac Surg 1995;59:398-402), предполагающая введение в кардиоплегическую магистраль с кровью 30%-ного раствора чистого калия хлорида. Т.е. данный метод не предусматривает применение специализированного кардиоплегического раствора. Кардиоплегическая смесь является комбинацией крови и калия хлорида. Недостатком этого метода является высокий риск ошибки дозировки препарата и времени его введения. Избыток калия может привести к невозобновлению работы сердца, а недостаток к неожиданному возобновлению сокращений сердца, исчерпанию энергетических запасов и, как следствие, к ишемии миокарда. Также недостатком метода является отсутствие в кардиоплегической смеси дополнительных компонентов, обеспечивающих защиту миокарда. Это может иметь негативные последствия, когда в процессе операции приходится на длительное время прерывать подачу кардиоплегической смеси для очистки операционного поля от крови.
3. Холодовая кровяная калиевая кардиоплегия (ХККП) и нормотермические перфузии («теплое тело-холодное сердце»). Данный метод предполагает применение для инфузии в сердце кристаллоидных кардиоплегических растворов в смеси с охлажденной кровью. Для проведения сравнительных исследований автором «предложен и внедрен в клиническую практику простой и общедоступный кардиоплегический раствор для проведения кровяной кардиоплегии. Его приготовление осуществляется преимущественно на основе официальных растворов с помощью минимального количества компонентов…». К недостаткам данного метода следует отнести то, что не устраняется негативное воздействие гипотермии на миокард, поскольку кровь при охлаждении перестает в должной мере выполнять свои функции по поддержанию кислотно-основного и осмотического гомеостаза и не способна проникать в мельчайшие капилляры из-за повышения ее вязкости и интерстициального отека.
В дополнение к сказанному следует отметить следующее.
Описанный в [1] способ ФХКП с самостоятельным изготовлением достаточно сложных двух прописей растворов: высококалиевого для остановки сердца и низкокалиевого для последующих перфузий, на практике применяется достаточно редко. Это связано с трудоемкостью изготовления растворов и необходимостью контроля качества получаемых препаратов. В подавляющем большинстве случаев для остановки сердца и поддержания асистолии при ФХКП используются промышленно производимые кристаллоидные кардиоплегические растворы, например кустодиол. За длительную историю применения данного метода разработаны десятки видов других составов для фармакохолодовой кардиоплегии, однако задача уменьшения количества операционных осложнений, связанных с охлаждением миокарда и всего организма, использованием кровезаменителя, остается нерешенной.
Альтернативой фармакохолодовой кристаллоидной кардиоплегии является тепловая кровяная кардиоплегия, которая основную роль в защите миокарда предоставляет собственной теплой крови пациента. Но в данном направлении пока нет устоявшихся и очевидных для всех технических решений. Некоторые авторы идут по пути комбинации «Холодовых» и «тепловых» приемов проведения кровяной кардиоплегии. Так, описанный в [1] способ ИТК КП (инъекции калия хлорида) должен производиться без охлаждения и связанных с этим осложнений. Однако в изобретении RU 2195878 С2 СПОСОБ ЗАЩИТЫ БОЛЬНОГО ПРИ ПРОВЕДЕНИИ ОПЕРАЦИЙ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ (Областная клиническая больница №1 Свердловской области) [2] предлагается при сохранении нормальной температуры тела пациента проводить дополнительную защиту миокарда за счет его охлаждения: «кардиоплегический раствор предварительно охлаждают до температуры 6-8°C и вводят его в коронарное русло дробно с интервалом 25-30 мин, при этом осуществляют дополнительное местное охлаждение миокарда путем помещения в полость перикарда стерильной ледяной каши». Описанный в [2] способ ХККП основывается на применении кристаллоидного раствора для холодовой кровяной кардиоплегии, т.е. на смешивании холодной крови и раствора, являющегося кровезаменителем. В условиях гипотермии кровь утрачивает свою транспортную функцию из-за повышения ее вязкости и увеличения сродства гемоглобина к кислороду, что в лучшем случае делает ее использование для защиты сердца бесполезной, а в худшем случае - может привести к тромбозу мелких капилляров, развитию инфаркта миокарда и инсульта на фоне паралича микроциркуляторного русла вследствие лактат-ацидоза и гипоосмолярного интерстициального отека мозга с развитием полиорганной недостаточности.
В статье Мартина Юргена и Кристофа Бенка «Кровяная кардиоплегия», Клиника университета Фрайбурга, Отделение сердечно-сосудистой хирургии. MMCTS (October 9, 2006). doi:10.1510/mmcts.2004.000745 [3], описываются различные приемы проведения кровяной кардиоплегии и приводится стандартная схема кровяной кардиоплегии, включающая холодовую индукцию до остановки сердца, повторные холодовые инфузии кардиоплегии в течение одной минуты, повторяющиеся через 20 минут, и завершающая кардиоплегию реперфузия теплой кровью перед удалением зажима с аорты, т.е. когда основной этап операции уже окончен. В статье упоминается «непрерывная кардиоплегия теплой кровью», целью которой является предотвращение реперфузионных повреждений миокарда перед удалением зажима с аорты. «На практике большинство хирургов прерывают подачу перфузата на несколько минут для наложения дистальных анастомозов, что ведет к "ненамеренной" ишемии миокарда. Еще одной потенциальной проблемой, связанной с использованием данной методики, является передозировка кардиоплегии». Это прямо указывает на то, что у авторов для «непрерывной кардиоплегии теплой кровью перед удалением зажима с аорты» нет очевидных решений для обеспечения защиты миокарда от ишемии, реперфузионных повреждений и гиперкалиемии, являющихся существенной проблемой для данного метода. На аналогичную проблему указывается в книге Дж. Эдвард Морган-мл., Мэгид С.Михаил, Клиническая анестезиология: книга 2-я. - Пер. с англ. - М. - СПб.: Издательство БРШОМ-Невский Диалект, 2000. 366 с. [4]. В ней на стр. 78 говорится: «Иногда применяют непрерывную нормотермическую кардиоплегию. Эта методика может иметь преимущества перед перемежающейся гипотермической кардиоплегией в отношении защиты миокарда, но отсутствие бескровного поля осложняет проведение операции. Более того, при нормотермических кардиохирургических вмешательствах отсутствует защитное действие гипотермии, особенно в отношении головного мозга».
Таким образом, на основании приведенных источников можно сделать вывод о недостаточной проработке методов непрерывной кардиоплегии теплой кровью и отсутствии специализированных для данной задачи кардиоплегических составов.
Ближайшим аналогом изобретения является препарат по патенту РФ №2145843 [5], предназначенный для проведения непрерывной кровяной кардиоплегии. Описано два типа раствора НКР №1 и НКР №2 (здесь и далее НКР - нормотермический кардиоплегический раствор), включающих хлорид калия, сульфат магния, трометамол (тригидроксиметиламинометан), маннитол, дистиллированную воду, отличающиеся, главным образом, содержанием хлорида калия. В НКР №1 (высококалиевый раствор) концентрация хлорида калия составляет 7,0-8,0 г/литр, сульфата магния 2,17-2,27 г/литр, трометамола - 0,06-0,08 г/литр, маннитола (с пересчетом в г/литр) - 28,84-34,09 г/литр, а в НКР №2 (низкокалиевый раствор) концентрация хлорида калия составляет 1,91-2,08 г/литр, сульфата магния - 2,17-2,27 г/литр, трометамола 0,04-0,06 г/литр, маннитола - 44,57-49,83 г/литр. Согласно данному патенту НКР №1 используется для остановки сердца, а НКР №2 для поддержания асистолии. В [5] описывается следующая методика работы: «НКР постоянно смешивают с кровью из оксигенатора в соотношении 1:4. После пережатия аорты НКР вводят в сердце в течение 6 минут. Смесь НКР №1 и крови вводят со скоростью 250-300 мл/мин. Для поддержания асистолии переходят на введение смеси НКР №2 и крови со скоростью 100-150 мл/мин, в том же соотношении 1:4. После завершения внутрисердечного этапа операции подачу НКР прекращают».
Из публикаций известно, что недостатком раствора НКР №1 является риск возникновения трудностей при остановке сердца, а недостатком раствора НКР №2 является риск возникновения активности желудочков до 2.5% и активности предсердий до 5% пациентов в течение операции (Л.А. Бокерия, В.Е Вольгушев, Р.Р. Мовсесян, Р. Айбазов, И.И. Беришвили, И.Ю. Сигаев. Использование нормотермического кардиоплегического раствора при операции реваскуляризации миокарда. Грудная и сердечно-сосудистая хирургия. №4, 2006, с. 5). Также недостатком растворов НКР №1 и НКР №2 является необходимость перерыва на смену типа раствора, что может привести к возобновлению работы сердца и негативно скажется на защите миокарда. А необходимость в переходе от одного типа раствора к другому возникает не только при переходе к поддержанию асистолии на начальном этапе кардиоплегии, она может возникнуть и в ходе самой операции при самопроизвольном возобновлении активности сердца. В случае возобновления биоэлектрической активности сердца в процессе операции необходимо вернуться к введению НКР №1, а затем снова к НКР №2 (Бокерия Л.А., Лищук В.А., Сигаев И.Ю., Затевахина М.В., Газизова Д.Ш., Сазыкина Л.В., Вольгушев В.Е., Овчинников Р.С., Булатов А.В., Хачатрян С.Г. Нормотермическая кардиохирургия. Сравнительный анализ гемодинамики при операциях реваскуляции миокарда в условиях гипо- и нормотермии. Клиническая физиология кровообращения. 2006, №3, с. 63).
Использование двух типов растворов имеет следующие недостатки:
- создает риск повреждения миокарда из-за возможных ошибок в последовательности применения растворов;
- снижает оперативность управления кардиоплегией, что особенно критично при педиатрических кардиооперациях, а также операциях у новорожденных и грудных детей с малой массой тела;
- повышает логистические расходы на приобретение и хранение двух типов препаратов.
Поиск высокоэффективных кардиоплегических растворов для повышения защиты миокарда, расширения показаний для проведения операций и снижения летальности при кардиооперациях в условиях искусственного кровообращения с использованием кровяной кардиоплегии, а также обладающих универсальностью, простыми в изготовлении и применении, в том числе возможностью промышленного производства, является одним из основных направлений создания новых кардиоплегических растворов.
Авторами была проведена работа по развитию изложенного в [5] подхода к кровяной кардиоплегии, в том числе направленная на использование одного кардиоплегического раствора как для достижения асистолии, так и ее поддержания.
Авторами был проанализирован состав кардиоплегических растворов, приведенных в работах [1-5], а также используемые при кардиооперациях в условиях искусственного кровообращения варианты инфузионной терапии.
В состав большинства кардиоплегических составов входит калия хлорид и часто магния сульфат. Именно ионы калия и магния ответственны за остановку сердца. В то же время, при инфузионной терапии часто применяются специальные растворы для коррекции уровня pH, повышения осмолярности, нормализации ионного состава крови, компенсации потери крови и заполнения объемов аппарата искусственного кровообращения. Эти растворы также могут содержать различные соли калия и магния. Для корректного расчета подаваемого в кровь пациента объема кардиоплегического раствора, содержание в нем калия и магния желательно указывать не в объеме соответствующих солей, а в количестве ионов калия и магния. Это упрощает расчет количества ионов в крови пациентов при наличии сопутствующей инфузионной терапии.
Согласно описанию по [5], был изготовлен высококалиевый раствор НКР №1. При этом концентрация хлорида калия составила 7,45 г/литр, сульфата магния 2,2 г/литр, трометамола - 0,08 г/литр, маннитола - 30 г/литр. После стерилизации уровень pH составил 7,7. Изготовленный раствор использовался для проведения кровяной кардиоплегии при операциях коронарного шунтирования, а также был использован для контроля продолжительности хранения раствора. В [5] был заявлен срок хранения до 12 месяцев при комнатной температуре.
С данным раствором было проведено 18 операций. В первых 9 операциях для достижения асистолии раствор первоначально вводился в соотношении 1:4 с кровью со скоростью 250-300 мл/мин в течение 6 минут. У 7 пациентов асистолия произошла в интервале 1-2 минут, у 2 в интервале 3-6 минут. У следующих 9 пациентов, если асистолия не наступала в течение 3 минут, изменяли соотношение раствора и крови на 1:2. Так было сделано у 4 пациентов, и у всех них после изменения соотношения раствора и крови асистолия была достигнута в течение 1 минуты, т.е. в интервале 3-4 минут после начала введения раствора. После достижения асистолии у первых 9 пациентов раствор вводили со скоростью 100-150 мл/мин и соотношением с кровью 1:8. При этом у двух пациентов отмечалось возобновление электромеханической активности желудочков сердца, а у трех - активность предсердий. Во всех указанных случаях изменяли соотношение раствора и крови на 1:2 в течение одной минуты, после чего асистолия восстанавливалась во всех случаях. У следующих 9 пациентов после достижения асистолии раствор также вводили со скоростью 100-150 мл/мин, но в соотношении с кровью 1:6. При этом только у одного пациента отмечалась активность предсердий. В данном случае также изменяли соотношение раствора и крови на 1:2 в течение одной минуты, после чего полная асистолия восстанавливалась. У данных 9 пациентов, перед остановкой подачи кардиоплегического раствора для очистки операционного поля на время наложения дистального анастомоза в течение одной минуты изменяли соотношение раствора и крови на 1:2. У данных 9 пациентов не отмечалось возобновления электромеханической активности сердца во время и после наложения дистальных анастомозов.
Было обнаружено, что через 3 месяца хранения раствора НКР №1, изготовленного по [5], уровень pH в нем начинает снижаться и выходит за установленную при изготовлении границу уровня 7,7. Поддержание слабощелочного pH в заданных пределах необходимо для обеспечения профилактики лактат-ацидоза в условиях остановленного сердца. Таким образом, заданного объема трометамола в пределах 0,06-0,08 г/л недостаточно для обеспечения первоначально установленного уровня pH при длительном хранении. Это является серьезным препятствием для промышленного производства данного препарата. Для устранения данного препятствия авторы увеличили объем трометамола в пределах 0,06-1,0 г/л с целью усиления буфера pH, что позволило компенсировать повышение кислотности раствора при его длительном хранении. Однако при увеличении содержания трометамола возрастает уровень pH раствора. Для удержания уровня pH предложено использовать любую фармацевтически приемлемую кислоту. Применение для этой цели неорганической кислоты, например серной кислоты или хлористоводородной кислоты, требует более высокой точности при ее дозировании. Органические кислоты, например лимонная кислота или уксусная кислота, являются более слабыми и точный подбор их количества упрощается. Но при этом органических кислот по абсолютному объему требуется в 2-3 раза больше. Возможно использование двух типов кислот, когда, например, при помощи хлористоводородной кислоты устанавливается грубо требуемый уровень pH раствора, а его точное значение достигается при помощи уксусной кислоты.
Применяемый в данном составе трометамол является химическим основанием и может быть заменен на любое другое фармацевтически приемлемое основание. Например, при наличии у пациента почечной или печеночной недостаточности, а также дыхательной недостаточности, трометамол желательно заменить на бикарбонат натрия.
Для пациента с выраженной почечной недостаточностью и показанием к проведению операции аортокоронарного шунтирования был изготовлен кардиоплегический раствор без трометамола, в котором концентрация хлорида калия составила 7,45 г/литр, сульфата магния - 2,2 г/литр, бикарбоната - 2 г/литр, маннитола - 30 г/литр, хлористоводородной кислоты - 0,1 мл/литр. После стерилизации уровень pH составил 7,7. Кардиооперация прошла успешно, ухудшения деятельности почек не произошло.
При выполнении кардиооперации в условиях искусственного кровообращения велик риск развития отека миокарда и головного мозга. Поэтому кардиоплегические растворы, как правило, изготавливают гиперосмолярными. В [5] для поддержания осмолярности в пределах 407-425 мОсм/кг используется маннитол. Однако в некоторых случаях при использовании маннитола возможно развитие реакций гиперчувствительности, по типу анафилактоидного шока. В этом случае целесообразно использование других фармацевтически приемлемых диуретиков, например ионов натрия, глюкозы, декстрозы, сорбитола, коллоидов или комбинации этих веществ.
Для пациента с гиперчувствительностью к маннитолу и показанием к проведению операции аортокоронарного шунтирования для поддержания необходимого уровня осмолярности 425 мОсм/кг изготовили кардиоплегический раствор, в котором маннитол заменили на глюкозу. Концентрация хлорида калия составила 7,45 г/литр, сульфата магния - 2,2 г/литр, трометамола - 0,08 г/литр, хлористоводородной кислоты - 0,1 мл/литр, глюкозы 25 г/литр. Кардиооперация прошла успешно, аллергических реакций выявлено не было.
При выполнении кардиоопераций введение диуретков не рекомендуется, если исходная осмолярность плазмы крови пациента свыше 320 мОсм/кг. Такие показатели осмолярности могут встречаться у пациентов с хронической почечной недостаточностью, декомпенсированным диабетом. В этих случаях не целесообразно включение диуретиков в состав кардиоплегического раствора. При выполнении данным пациентам кардиооперации, управление осмолярностью плазмы крови осуществляется специальными мероприятиями, например гемодиализом, независимо от использования кардиоплегического раствора. В нашей практике для проведения операции коронарного шунтирования пациенту с хронической почечной недостаточностью, находящемуся на гемодиализе и имеющему повышенную осмолярность крови, был изготовлен кардиоплегический раствор без диуретиков, в котором концентрация хлорида калия составила 7,45 г/литр, сульфата магния - 2,2 г/литр, трометамола - 0,08 г/литр, хлористоводородной кислоты - 0,1 мл/литр. Кардиооперация прошла успешно, ухудшения состояния пациента не произошло.
Пациенту, имеющему повышенную чувствительность к сульфату магния, назначили операцию аортокоронарного шунтирования. Был изготовлен кардиоплегический раствор без сульфата магния, но с повышенным содержанием хлорида калия. Концентрация хлорида калия в растворе составила 10 г/литр, трометамола - 0,08 г/литр, хлористоводородной кислоты - 0,1 мл/литр, маннитола - 30 г/литр. Кардиооперация прошла успешно, аллергических реакций у пациента выявлено не было. В другом случае, пациент перенес инфаркт миокарда и имел угрозу отека мозга. Ему была назначена терапия, включающая в том числе внутривенное введение 25% раствора сульфата магния в количестве 20 мл два раза в день. Для проведения операции коронарного шунтирования был изготовлен кардиоплегический раствор с пониженным содержанием сульфата магния - 4 ммоль/л. Концентрация хлорида калия в растворе составила 7,45 г/литр, сульфата магния - 1 г/литр, трометамола - 0,08 г/литр, хлористоводородной кислоты - 0,1 мл/литр, маннитола - 30 г/литр. Кардиооперация прошла успешно, отека мозга и миокарда не обнаружено.
Для дальнейших исследований был изготовлен модифицированный раствор с более высоким содержанием калия хлорида, трометамола и с добавлением хлористоводородной кислоты. Концентрация хлорида калия составила 8,38 г/литр, сульфата магния - 2,34 г/литр, трометамола - 0,5 г/литр, маннитола - 35,9 г/литр, хлористоводородной кислоты - 3,2 мл/литр. При этом уровень pH после стерилизации составил 7,8. Изготовленный раствор использовался для проведения кровяной кардиоплегии при дальнейших операциях коронарного шунтирования, а также был использован для контроля продолжительности хранения раствора. С данным раствором было проведено 17 операций. Раствор первоначально вводился в соотношении 1:4 с кровью со скоростью 250-300 мл/мин. У 14 пациентов асистолия произошла в интервале 1-2 минут, у одного пациента на 4-й минуте. У одного пациента асистолия не наступила в течение 4 минут, после чего изменили соотношение раствора и крови на 1:2, после чего асистолия была достигнута в течение 1 минуты. После достижения асистолии раствор вводили со скоростью 100-150 мл/мин и соотношением с кровью 1:8. Только у одного пациента произошло возобновление электромеханической активности сердца, при этом изменили соотношение раствора и крови на 1:2 в течение одной минуты, и асистолия восстанавливалась. Активности предсердий не отмечалось.
Затем был изготовлен раствор с низким содержанием калия хлорида, концентрация которого составила 3,0 г/литр, сульфата магния - 2,1 г/литр, трометамола - 0,2 г/литр, маннитола - 30 г/литр. В качестве фармацевтически приемлемой кислоты была взята уксусная кислота до pH 7,2. После стерилизации pH составил 7,1. Изготовленный раствор использовался для проведения кровяной кардиоплегии при операциях коронарного шунтирования, а также был использован для контроля продолжительности хранения раствора. С данным раствором было проведено 7 операций. Раствор первоначально вводился в соотношении 1:1 с кровью со скоростью 250-300 мл/мин. У всех 7 пациентов асистолия произошла в интервале 1-2 минут. После достижения асистолии раствор вводили со скоростью 100-150 мл/мин и соотношением с кровью 1:4. Только у одного пациента отмечалась активность предсердий, при этом изменили соотношение раствора и крови на 1:2 в течение одной минуты, и активность прекратилась.
В последней партии был изготовлен раствор с весьма высоким содержанием калия хлорида и повышенным содержанием трометамола. Концентрация хлорида калия составила 15 г/литр, сульфата магния - 6 г/литр, трометамола - 1 г/литр, маннитола - 40 г/литр. В качестве фармацевтически приемлемой кислоты была взята лимонная кислота до pH 9,0. При этом уровень pH после стерилизации составил 8,9. Изготовленный раствор использовался для проведения кровяной кардиоплегии при операциях коронарного шунтирования, а также был использован для контроля продолжительности хранения раствора. С данным раствором было проведено 10 операций. Раствор в течение всей операции вводился со скоростью 100-150 мл/мин. Для достижения асистолии раствор вводили в соотношении 1:4 с кровью. У всех 10 пациентов асистолия произошла в интервале 1-2 минут. После достижения асистолии раствор вводили при соотношении с кровью 1:10. При этом возобновления активности желудочков и предсердий не отмечалось.
На 5 пациентах был испытан способ изменения содержания калия хлорида в кардиоплегическом растворе непосредственно в ходе операции. Для этой цели использовался изготовленный нами кардиоплегический раствор с низким содержанием калия хлорида, концентрация которого составила 3,0 г/литр, сульфата магния - 2,1 г/литр, трометамола - 0,2 г/литр, маннитола - 30 г/литр, уксусная кислота - 5,2 мл/литр. Дополнительно использовался программируемый шприц-дозатор, в который был заправлен раствор калия хлорида (30%). Выход раствора калия хлорида из шприца-дозатора производился в кардиоплегическую магистраль, где происходило его смешение с готовым раствором перед подачей в коронарное русло. В шприце-дозаторе было предусмотрено два режима инфузии - для достижения асистолии и поддержания асистолии. Расчетная концентрация хлорида калия в кардиоплегической магистрали соответственно составляла 8,38 и 3,0 г/литр. При этом скорость подачи кардиоплегической смеси была постоянной и составляла 250 мл/мин при соотношении раствора с кровью 1:4. Для мониторинга параметров смеси универсального кардиоплегического раствора и крови при входе ее в коронарное русло, а также параметров крови в системе искусственного кровообращения, использовались мониторы параметров крови CDITM 500, компании Terumo, позволяющие в режиме реального времени получать содержание ионов калия. У всех 5 пациентов после включения первой программы достижения асистолии она произошла в интервале 1-3 минут. После достижения асистолии шприц-дозатор переключали в режим поддержания асистолии. На время обеспечения чистого операционного поля прекращали подачу кардиоплегической смеси и работу инфузионных насосов. При этом возобновления активности желудочков и предсердий не отмечалось.
Результаты опытов по длительному хранению изготовленных растворов с высоким содержанием трометамола (до 1 мг/литр) и добавлением фармацевтически приемлемой кислоты показали, что срок хранения данных растворов при комнатной температуре составит не менее двух лет при сохранении требуемого уровня pH в пределах 7,1-8,9. Это позволяет осуществлять промышленное производство данных растворов, что имеет весьма существенное значение. Аптечное производство данных препаратов непосредственно перед применением может производиться с добавлением минимального количества фармацевтически приемлемой кислоты в пределах от 0,1 мл и трометамола в пределах от 0,06 г/литр для обеспечения требуемого уровня pH с учетом предполагаемого соотношения препарата и крови.
В результате получен весьма широкий диапазон изменения допустимых соотношений компонентов кардиоплегического раствора. Изготовленные варианты растворов во всем диапазоне имеют индивидуальные особенности, делающие их предпочтительными при определенных условиях. Так, скорость подачи кардиоплегической смеси в пределах 250-300 мл/мин обеспечивает достаточный приток крови к сердцу и обеспечивает его качественную защиту от ишемии даже в условиях гипертрофии миокарда. При такой скорости предпочтителен раствор с содержанием калия хлорида в пределах от 3 до 9 г/литр. Но такая скорость подачи раствора может быть недопустимой при некоторых патологиях миокарда или педиатрических кардиооперациях, поскольку может вызвать повреждение миокарда. Высокая скорость подачи раствора приводит также к увеличению гемодилюции, что может быть нежелательно при определенных условиях. При низких скоростях подачи раствора (от 20 до 150 мл/мин) предпочтителен раствор с высоким содержанием калия хлорида в пределах от 9 до 15 г/литр. На количественное соотношение компонентов раствора существенное влияние оказывает его соотношение с кровью. Традиционным является соотношение 1:4, поскольку при этом имеется достаточно крови для обеспечения защиты миокарда, и кардиоплегический раствор представлен в достаточном объеме. Данное соотношение позволяет проводить длительную кардиоплегию с обеспечением необходимой защиты миокарда. Однако на короткое время можно безопасно уменьшить данное соотношение в интервале от 1:4 до 1:1 с целью ускорения достижения асистолии или насыщения миокарда компонентами раствора перед прекращением подачи кардиоплегической смеси для очистки операционного поля. Также, мы рекомендуем временно уменьшать данное соотношение до 1:1 при самопроизвольном возобновлении работы сердца или возникновении активности предсердий до восстановления полной асистолии. Увеличение соотношения раствора и крови от 1:4 до 1:10 необходимо при применении этого же раствора для поддержания ранее достигнутой асистолии. При некоторых патологиях сосудов сердца или педиатрических кардиооперациях предпочтительно иметь низкую и постоянную скорость подачи смеси крови и кардиоплегического раствора. В данном случае эффективным решением может быть использование низкокалиевого раствора и шприца-дозатора с раствором калия хлорида для изменения концентрации калия хлорида в подаваемой смеси крови и кардиоплегического раствора.
Описываемый способ использования кардиоплегического раствора может наиболее эффективно применяться в условиях нормотермии, когда не производится охлаждения самого раствора, сердца и организма пациента. При этом в части применения при операции кардиоплегического раствора отсутствуют ограничения по длительности проведения кардиоплегии за счет отсутствия ишемии и реперфузионных повреждений во время и после ее проведения. Данное показание способствует снижению осложнений при проведении операций, расширяет показания к проведению операций в условиях искусственного кровообращения за счет тех пациентов, которым отказано в проведении кардиоопераций в условиях гипотермии.
Данный кардиоплегический раствор можно применять и в условиях гипотермии в тех случаях, когда гипотермия является традиционной или обязательной практикой в кардиоклинике, или при возникновении нештатной ситуации в ходе выполнения операции, когда необходим длительный перерыв в подаче кардиоплегической смеси. При этом рекомендуется использование поверхностной (31-35°C) и умеренной (25-30°C) гипотермии, поскольку при более глубоком охлаждении кардиоплегического раствора ухудшаются защитные свойства крови.
Технический результат изобретения заключается в повышении защиты миокарда, расширении показаний для проведения операций и снижении летальности при кардиооперациях в условиях искусственного кровообращения с использованием кровяной кардиоплегии.
Предметом данного изобретения является новый кардиоплегический раствор, представляющий собой водный раствор, содержащий:
Ионы калия 40,2-200,1 ммол/л;
Ионы магния 0-24,3 ммол/л;
с pH раствора 7,1-8,9, который обеспечивается добавлением фармацевтически приемлемых основания и кислоты,
в препарате основанием может быть любое фармацевтически приемлемое основание, например трометамол или бикарбонат натрия;
а также в препарате кислота является одной или несколькими фармацевтически приемлемыми кислотами, выбранными из группы органических или неорганических кислот, например серной кислотой, хлористоводородной кислотой, лимонной кислотой, уксусной кислотой.
Предметом данного изобретения является новый кардиоплегический раствор, представляющий собой водный раствор, содержащий:
Ионы калия 40,2-200,1 ммол/л;
Ионы магния 0-24,3 ммол/л;
Фармацевтически приемлемый диуретик, обеспечивающий осмолярность в пределах 275-460 мОсм/кг;
с pH раствора 7,1-8,9, который обеспечивается добавлением фармацевтически приемлемых основания и кислоты,
в препарате диуретиком может быть любой фармацевтически приемлемый диуретик, например маннитол, глюкоза, декстроза, сорбит.
Предпочтительный состав для получения кардиоплегического раствора, что получен из следующих компонентов:
Хлорид калия, г - 7,45;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000, при условии введения 1 М хлористоводородной кислоты до установления pH 7,6-8,0,
а также предпочтительный состав для получения кардиоплегического раствора был получен из следующих компонентов:
Хлорид калия, г - 8,38;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000, при условии введения 1 М хлористоводородной кислоты до установления pH 7,6-8,0.
Наиболее предпочтительными (для промышленного изготовления кардиоплегического раствора) являются следующие два состава раствора:
А. Содержащий компоненты:
Хлорид калия, г - 7,45;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Хлористоводородная кислота 1 М, до уровня pH 7,6-8,0;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000.
Б. Содержащий компоненты:
Хлорид калия, г - 8,38;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Хлористоводородная кислота 1 М, до уровня pH 7,6-8,0;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000.
Основное отличие раствора Б от раствора А состоит в более высокой концентрации калия хлорида, что при равных объемах подачи кардиоплегической смеси обеспечивает более быстрое достижение асистолии, но требует большего внимания за объемом вводимого раствора с целью недопущения гиперкалиемии. Использование раствора А снижает риск гиперкалиемии, но повышает риск более длительной остановки сердца и возникновения фибрилляций.
Было обнаружено, что при проведении кровяной кардиоплегии повышение объема подачи хлорида калия в крови сокращает время до наступления асистолии и уменьшает риск проявления фибрилляций желудочков и активности сердца при его остановке.
Было обнаружено, что поддержание достигнутой асистолии эффективнее производить не заменой одного типа раствора на другой (высококалиевого на низкокалиевый), а изменением объема подачи одного кардиоплегического раствора или изменением соотношения активных компонентов раствора и крови. При этом изменять объем вводимого в составе кардиоплегического раствора калия хлорида можно:
- за счет изменения скорости подачи раствора относительно крови;
- за счет изменения его концентрации в растворе при неизменной скорости подачи раствора и крови;
- за счет одновременного изменения скорости подачи раствора и крови;
- за счет комбинации трех изложенных выше способов.
Выбор конкретного способа изменения уровня калия в кардиоплегической смеси зависит от этапа кардиоплегии, опыта хирургической бригады и от наличия необходимого перфузионного оборудования и оборудования для смешивания компонентов раствора.
Под этапами кардиоплегии мы понимаем следующие процессы:
- первоначальное достижение асистолии. Как правило, при использовании раствора со средним уровнем калия (7,45-8,38 г/л) и соотношением кардиоплегического раствора и крови 1:4, асистолия достигается за 1-3 минуты и происходит без фибрилляции желудочков сердца и без активности предсердий. Однако у некоторых пациентов на достижение асистолии уходит более 4 минут и она может происходить через фибрилляцию, что негативно сказывается на безопасности миокарда. В данных случаях нами рекомендуется до достижения асистолии увеличить содержания калия хлорида в растворе вплоть до 15 г/л или изменить соотношение раствора к крови с 1:4 до 1:2 или 1:1. При использовании раствора с низким уровнем калия (3,0-7,44 г/л) соотношение кардиоплегического раствора и крови должно изменяться в пределах от 1:1 до 1:4, при этом также уверенно будет достигаться асистолия. При использовании раствора с высоким уровнем калия (8,39-15 г/л) соотношение кардиоплегического раствора и крови должно соответственно изменяться в пределах от 1:4 до 1:10;
- повторное достижение асистолии, если сердце незапланированно возобновило электромеханическую активность. Рекомендуется до достижения повторной асистолии увеличить содержание калия хлорида в растворе вплоть до 15 г/л или уменьшить соотношение раствора к крови;
- поддержание достигнутой асистолии. Рекомендуется снизить содержания калия хлорида в растворе вплоть до 3,0 г/л или изменить соотношение раствора к крови от 1:4 вплоть до 1:10. Если в процессе поддержания достигнутой асистолии произошло самостоятельное возобновление активности сердца, то после достижения повторной асистолии, необходимо поддерживать уровень калия в растворе на более высоком уровне или поддерживать более высокое соотношение раствора к крови;
- подготовка к временному прекращению подачи кардиоплегической смеси на период требуемой очистки операционного поля. Перерыв в подаче кардиоплегической смеси может составить от 10 до 30 минут. Рекомендуется за одну минуту до прекращения подачи смеси увеличить содержания калия хлорида в растворе до 15 г/л или увеличить соотношение раствора к крови;
- подготовка к прекращению кардиоплегии и восстановлению работы сердца. Рекомендуется за 10 минут до прекращения кардиоплегии снизить содержание калия хлорида в растворе до 3,0 г/л и изменить соотношение раствора к крови до 1:10.
Указанные компоненты раствора в рамках указанных концентраций в расчете на 1 литр позволяют эффективно решать задачи кардиоплегии и обеспечивать защитные функции, включая: сохранение насосной функции сердца, устранение ацидоза, поддержание уровня pH, предотвращение отека миокарда и головного мозга. При этом кровь выполняет другие необходимые функции для защиты миокарда: снабжает кислородом и питательными веществами, выводит продукты окисления, обеспечивает защиту от бактериального и вирусного заражения. Именно использование крови снимает ограничения на продолжительность проведения операции с использованием универсального кардиоплегического раствора.
В кардиоплегической смеси соотношение компонентов раствора и крови может изменяться от 1:1 до 1:10. Данное соотношение определяется в зависимости от концентрации калия в исходном растворе и решаемой задачей на конкретном этапе проведения кардиоплегии. Как правило, кардиоплегию начинают с соотношения компонентов раствора и крови 1:4. В дальнейшем, при необходимости ускорения наступления асистолии или перед перерывом в подаче кардиоплегической смеси, данное соотношение можно увеличить, но не более чем до 1:1. После достижения асистолии, или перед окончанием кардиоплегии данное соотношение можно уменьшить, но не менее чем до 1:10.
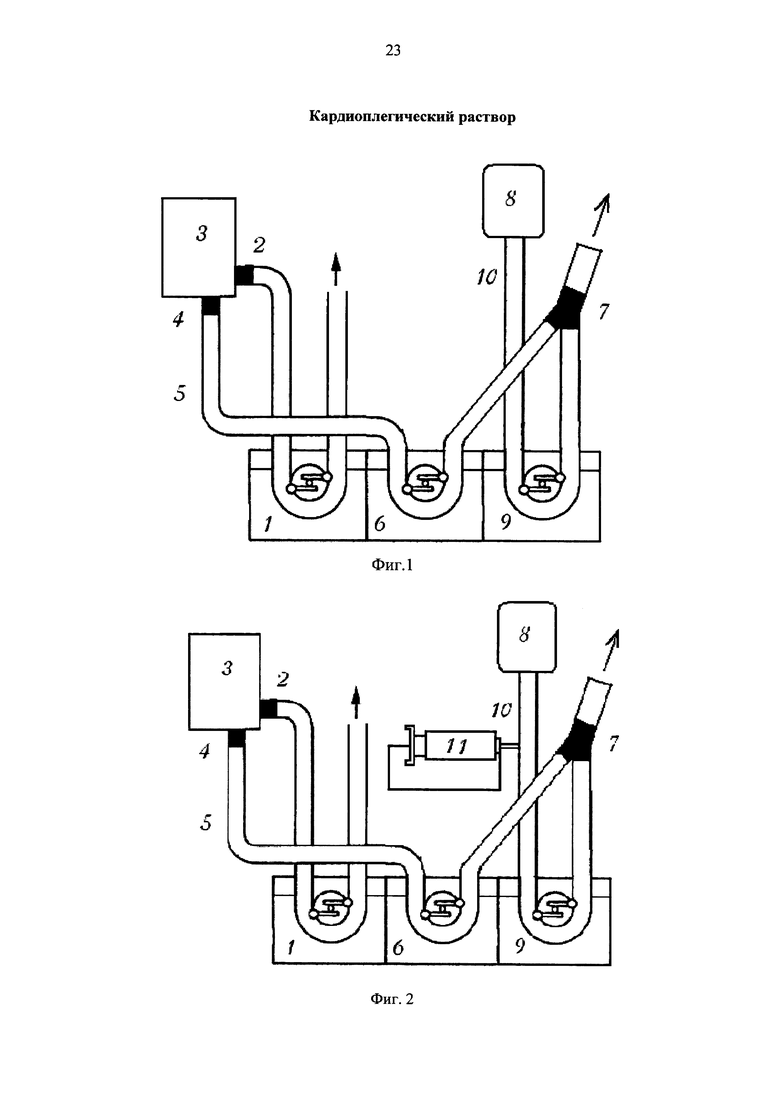
Изобретение поясняется следующими чертежами.
Фиг. 1 - схема использования универсального кардиоплегического раствора с помощью роликового насоса аппарата искусственного кровообращения (АИК): 1 - артериальный насос аппарата искусственного кровообращения; 2 - штуцер оксигенатора для артериальной перфузии; 3 - оксигенатор; 4 - штуцер оксигенатора для коронарной перфузии; 5 - магистраль для коронарной перфузии крови; 6 - насос для коронарной перфузии крови; 7 - тройник, объединяющий исходный раствор и кровь, 8 - флакон с исходным раствором; 9 - насос аппарата искусственного кровообращения для подачи исходного раствора; 10 - магистраль для коронарной перфузии исходного раствора.
Фиг. 2 - схема использования кардиоплегического раствора при изменении в процессе операции содержания в нем калия хлорида с помощью шприца дозатора: 1 - артериальный насос аппарата искусственного кровообращения; 2 - штуцер оксигенатора для артериальной перфузии; 3 - оксигенатор; 4 - штуцер оксигенатора для коронарной перфузии; 5 - магистраль для коронарной перфузии крови; 6 - насос для коронарной перфузии крови; 7 - тройник, объединяющий исходный раствор и кровь, 8 - флакон с исходным раствором; 9 - насос аппарата искусственного кровообращения для подачи исходного раствора; 10 - магистраль для коронарной перфузии исходного раствора; 11 - шприц-дозатор с раствором калия хлорида.
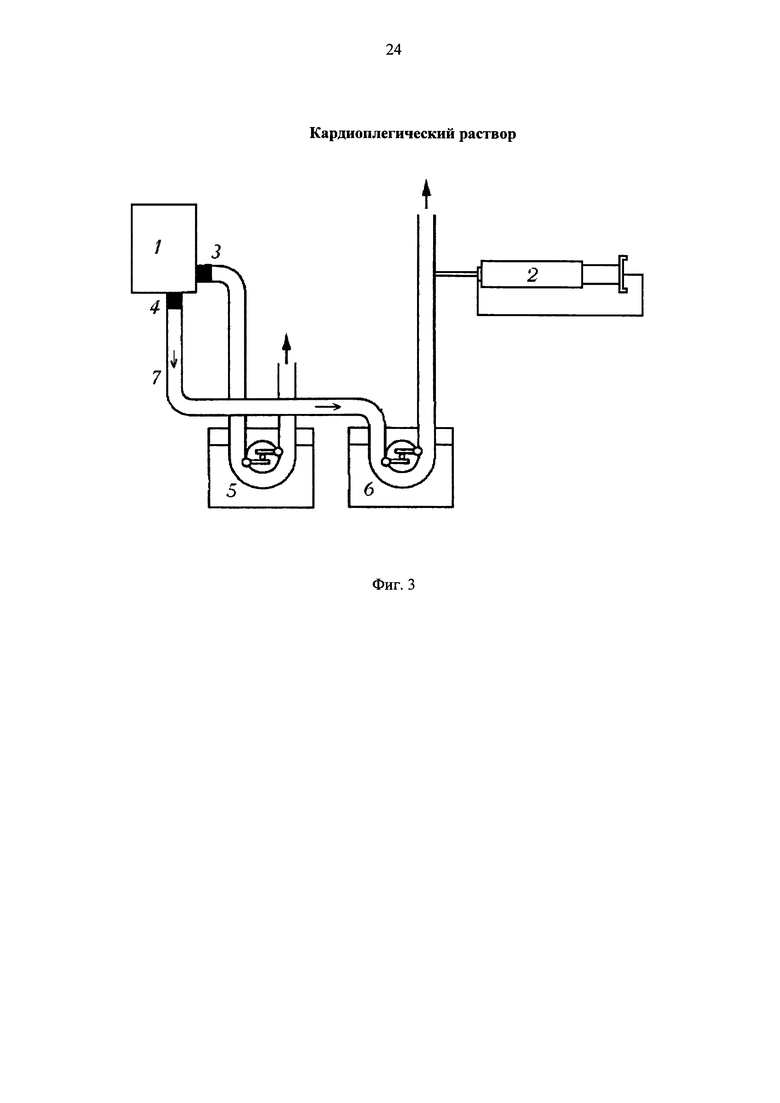
Фиг. 3 - схема использования кардиоплегического раствора с помощью шприца-дозатора. 1 - оксигенатор; 2 - шприц-дозатор с исходным раствором; 3 - штуцер оксигенатора для артериальной перфузии; 4 - штуцер оксигенатора для коронарной перфузии; 5 - артериальный насос аппарата искусственного кровообращения; 6 - насос аппарата искусственного кровообращения для коронарной перфузии; 7 - магистраль для коронарной перфузии крови.
Представленные ниже примеры иллюстрируют, но не ограничивают данное изобретение.
Пример 1
Введение кардиоплегического раствора (УКР) с помощью роликового насоса аппарата искусственного кровообращения (Фиг. 1). Данная схема является наиболее универсальной. Используется состав для получения кардиоплегического раствора, что получен из следующих компонентов:
Хлорид калия - 8,38 г;
Магния сульфат - 2,34 г;
Трометамол - 0,5 г;
Маннитол - 35,9 г;
Дистиллированная вода, мл - до 1000, при условии введения 1 М хлористоводородной кислоты до установления pH 7,6-8,0.
После начала операции и подключения больного к аппарату искусственного кровообращения перфузию проводят, поддерживая температуру тела и сердца в пределах 25-37°C (оптимальная температура 36-37°C). После пунктирования аорты кардиоплегической иглой, исходный раствор постоянно смешивают с аутокровью из оксигенатора в соотношении 1:4. Для остановки сердца КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты. После пережатия аорты КР вводят в сердце в течение 5 минут до достижения устойчивой остановки сердца. КР вводят со скоростью от 200 до 350 мл/мин. Для поддержания асистолии КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты, либо в коронарный синус, поддерживая давление при введении КР не более 50 мм рт.ст. Для поддержания асистолии переходят на введение КР со скоростью от 50 до 150 мл/мин, в соотношении с кровью 1:8. Время введения, показатели объемной скорости введения КР и соотношения исходного раствора и аутокрови из оксигенатора определяются в зависимости от концентрации калия в крови пациента перед операцией, размеров и массы его сердца. После прохождение через сердце КР попадает в общий кровоток. После завершения внутрисердечного этапа операции подачу КР прекращают.
Пример 2
Введение кардиоплегического раствора (КР) с помощью роликового насоса аппарата искусственного кровообращения при изменении в процессе операции содержания в нем калия хлорида с помощью шприца-дозатора (Фиг. 2). Данная схема более предпочтительна при патологиях сосудистой системы сердца, когда предпочтительно соблюдать постоянную скорость перфузии кардиоплегической смеси. Используется состав, полученный из компонентов:
Хлорид калия - 3,0 г;
Магния сульфат - 2,1 г;
Трометамол - 0,2 г;
Маннитол - 30,0 г;
Дистиллированная вода, мл - до 1000, при условии введения 1 М уксусной кислоты до установления pH 7,1.
В шприц-дозатор заправлен раствор калия хлорида (30%).
После начала операции и подключения больного к аппарату искусственного кровообращения перфузию проводят, поддерживая температуру тела и сердца в пределах 25-37°C (оптимальная температура 36-37°C). После пунктирования аорты кардиоплегической иглой, исходный раствор постоянно смешивают с аутокровью из оксигенатора в соотношении 1:5. КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая постоянное давление при введении смеси не более 100 мм рт.ст. в корне аорты. При этом скорость подачи раствора калия хлорида из шприца-дозатора устанавливают таким образом, чтобы концентрация в кардиоплегической магистрали составляла 8,0 г/литр. Для достижения асистолии параллельно с вводом КР включают подачу раствора из шприца дозатора течение 5 минут до достижения устойчивой остановки сердца. При поддержании асистолии подача раствора из шприца-дозатора останавливается, а подача КР продолжается. Подача КР может приостанавливаться при необходимости очистки операционного поля на срок до 20 минут. В случае непредвиденного возобновления активности сердца, в дополнение к подаче КР, включается подача калия хлорида из шприца дозатора до полного прекращения активности сердца. После прохождение через сердце КР попадает в общий кровоток. После завершения внутрисердечного этапа операции подачу КР прекращают.
Пример 3
Введение КР с помощью шприца-дозатора (фиг. 3). Данная схема более предпочтительна при педиатрических операциях, гемодинамически значимых патологиях сосудистой системы миокарда, нежелательности увеличения гемодилюции. Используется состав, полученный из следующих компонентов:
Хлорид калия - 15,0 г;
Магния сульфат - 6 г;
Трометамол - 1,0 г;
Маннитол - 40,0 г;
Дистиллированная вода, мл - до 1000, при условии введения 1 М лимонной кислоты до установления pH 8,9.
После начала операции и подключения больного к аппарату искусственного кровообращения перфузию КР проводят, поддерживая температуру тела и сердца в пределах 25-37°C (оптимальная температура 36-37°C). После пунктирования аорты кардиоплегической иглой, остановка сердца происходит с помощью смешивания КР, подающегося с помощью электронного шприца-дозатора, и оксигенированной аутокрови, подающейся с помощью роликового насоса АИК в соотношении 1:4. Для остановки сердца КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты. Первое введение КР производится с момента пережатия аорты в течение 3-4 минут и продлевается в течение 1 мин после остановки сердца для достижения устойчивой асистолии. При этом, в зависимости от концентрации калия в крови пациента перед операцией, размеров и массы его сердца, объемная скорость подачи исходного раствора составляет от 40 до 70 мл/мин из шприца-дозатора, а скорость подачи аутокрови из оксигенатора АИК составляет от 160 до 280 мл/мин. После достижения устойчивой асистолии объемная скорость подачи КР снижается. Задача этого этапа - поддержание устойчивой асистолии. С этой целью объемная скорость подачи исходного раствора шприцом-дозатором снижается до 6-17 мл/мин при одновременном снижении до 48-136 мл/мин объемной скорости подачи оксигенированной аутокрови, подающейся с помощью роликового насоса АИК, в соотношении от 1:8 до 1:10. Время введения, показатели объемной скорости введения КР и соотношения исходного раствора и крови из оксигенатора определяются в зависимости от концентрации калия в крови пациента перед операцией, размеров и массы его сердца. Для поддержания асистолии КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты, либо в коронарный синус, поддерживая давление при введении смеси не более 50 мм рт.ст.
Пример 4
Введение КР с помощью инфузионного насоса. Использовался инфузомат Terumo Terufusion ТЕ-171. Инфузомат подключался вместо шприца-дозатора аналогично способу, указанному на фиг. 3. Использование инфузомата может быть предпочтительно при длительных операциях взрослым пациентам, для которых состав КР подбирается индивидуально. В данном случае пациенту, имеющему повышенную чувствительность к сульфату магния, назначили операцию аортокоронарного шунтирования. Был изготовлен кардиоплегический раствор без сульфата магния, но с повышенным содержанием хлорида калия. Кардиооперация прошла успешно, аллергических реакций у пациента выявлено не было.
Использовался состав, полученный из следующих компонентов:
Хлорид калия - 10,0 г;
Трометамол - 0,08 г;
Маннитол - 30,0 г;
Дистиллированная вода, мл - до 1000, при условии введения хлористоводородной кислоты 0,1 мл/литр до установления pH 8,9.
После начала операции и подключения больного к аппарату искусственного кровообращения перфузию КР проводят, поддерживая температуру тела и сердца в пределах 25-37°C (оптимальная температура 36-37°C). После пунктирования аорты кардиоплегической иглой, остановка сердца происходит с помощью смешивания КР, подающегося с помощью инфузомата, и оксигенированной аутокрови, подающейся с помощью роликового насоса АИК в соотношении 1:4. Для остановки сердца КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты. После пережатия аорты КР вводят в сердце в течение 5 минут до достижения устойчивой остановки сердца. КР вводят со скоростью от 200 до 350 мл/мин. Для поддержания асистолии КР вводят в корень аорты или непосредственно в устья коронарных артерий, поддерживая давление при введении смеси не более 100 мм рт.ст. в корне аорты, либо в коронарный синус, поддерживая давление при введении КР не более 50 мм рт.ст. Для поддержания асистолии переходят на введение КР со скоростью от 50 до 150 мл/мин, в соотношении с кровью 1:8. Время введения, показатели объемной скорости введения КР и соотношения исходного раствора и аутокрови из оксигенатора определяются в зависимости от концентрации калия в крови пациента перед операцией, размеров и массы его сердца. После прохождение через сердце КР попадает в общий кровоток. После завершения внутрисердечного этапа операции подачу КР прекращают.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОВЕДЕНИЯ КАРДИОПЛЕГИИ | 2016 |
|
RU2635523C2 |
| Способ кардиоплегической антеградной защиты миокарда | 2022 |
|
RU2803867C1 |
| СПОСОБ ЗАЩИТЫ МИОКАРДА ОТ ИШЕМИИ ФАРМАКОЛОГИЧЕСКИМ РАСТВОРОМ И АУТОКРОВЬЮ В МОДИФИКАЦИИ ПО ДЕЛЬ НИДО ПРИ ЛЕЧЕНИИ ПРИОБРЕТЕННЫХ ПОРОКОВ МИТРАЛЬНОГО КЛАПАНА | 2023 |
|
RU2827770C1 |
| СПОСОБ ПРОВЕДЕНИЯ КАРДИОПЛЕГИИ (ВАРИАНТЫ) | 2015 |
|
RU2571058C1 |
| СПОСОБ КОМБИНИРОВАННОЙ ЗАЩИТЫ МИОКАРДА И УСТРОЙСТВО ДЛЯ ВЫПОЛНЕНИЯ КРОВЯНОЙ ХОЛОДОВОЙ КАРДИОПЛЕГИИ ПРИ ОПЕРАЦИЯХ НА СЕРДЦЕ У НОВОРОЖДЕННЫХ И ДЕТЕЙ ГРУДНОГО ВОЗРАСТА | 2019 |
|
RU2706017C1 |
| НОРМОТЕРМИЧЕСКИЙ КАРДИОПЛЕГИЧЕСКИЙ РАСТВОР | 1997 |
|
RU2145843C1 |
| СПОСОБ ОСУЩЕСТВЛЕНИЯ КАРДИОПЛЕГИИ | 2009 |
|
RU2434589C2 |
| СПОСОБ ЗАЩИТЫ МИОКАРДА В РЕПЕРФУЗИОННЫЙ ПЕРИОД | 2001 |
|
RU2209602C2 |
| Способ искусственного кровообращения при реконструктивной операции на дуге аорты | 2019 |
|
RU2724871C1 |
| КРИСТАЛЛОИДНЫЙ КАРДИОПЛЕГИЧЕСКИЙ РАСТВОР | 2009 |
|
RU2423135C2 |
Изобретение относится к медицине, а именно к кардиохирургии, и может быть использовано для защиты сердца от ишемии при проведении кровяной кардиоплегии в условиях нормотермии, а также в условиях гипотермии. Кардиоплегический раствор представляет собой водный раствор, содержащий ионы калия, ионы магния, с pH раствора 7,1-8,9, который обеспечивается путем добавления фармацевтически приемлемых основания и кислоты (варианты). Вышеописанный кардиоплегический раствор (варианты) является стабильным при длительном хранении. 2 н. и 2 з.п. ф-лы, 3 ил., 4 пр.
1. Кардиоплегический раствор, представляющий собой водный раствор, содержащий:
Ионы калия 40,2-200,1 ммоль/л;
Ионы магния 0-24,3 ммоль/л;
с pH раствора 7,1-8,9, который обеспечивается путем добавления фармацевтически приемлемых основания и кислоты.
2. Кардиоплегический раствор, представляющий собой водный раствор, содержащий:
Ионы калия 40,2-200,1 ммоль/л;
Ионы магния 0-24,3 ммоль/л;
Фармацевтически приемлемый диуретик, обеспечивающий осмолярность в пределах 275-460 мОсм/кг,
с pH раствора 7,1-8,9, который обеспечивается путем добавления фармацевтически приемлемых основания и кислоты.
3. Кардиоплегический раствор по п. 2, характеризующийся тем, что получен из следующих компонентов:
Хлорид калия, г - 7,45;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000, при условии введения 1 М хлористоводородной кислоты до установления pH 7,6-8,0.
4. Кардиоплегический раствор по п. 2, характеризующийся тем, что получен из следующих компонентов:
Хлорид калия, г - 8,38;
Сульфат магния, г - 2,34;
Трометамол, г - 0,5;
Маннитол, г - 35,9;
Дистиллированная вода, мл - до 1000, при условии введения 1 М хлористоводородной кислоты до установления pH 7,6-8,0.
| НОРМОТЕРМИЧЕСКИЙ КАРДИОПЛЕГИЧЕСКИЙ РАСТВОР | 1997 |
|
RU2145843C1 |
| КАРДИОПЛЕГИЧЕСКИЙ РАСТВОР "ИНФУЗОЛ" | 2002 |
|
RU2226093C1 |
| RU 97111789 А, 10.06.1999 | |||
| КАРДИОПЛЕГИЧЕСКИЙ РАСТВОР "АСН-БОКЕРИЯ-БОЛДЫРЕВА" | 2009 |
|
RU2413502C1 |
Авторы
Даты
2016-02-10—Публикация
2014-07-11—Подача