ОБЛАСТЬ ТЕХНИКИ ИЗОБРЕТЕНИЯ
Это изобретение относится к медицинской диагностике и используется при таких болезнях как лейкоз и диффузные лимфомы, а также при in vitro реиндукции лейкоза в клетках мононуклеарных лейкоцитов пациентов в состоянии ремиссии. В частности, изобретение включает процедуру индукции лейкемических или лейкемоидных поверхностных маркеров в мононуклеарные лейкоциты, а также тест плазмы крови для выявления и диагностики индивидуумов, находящихся в группе риска заболеть лейкозом/диффузными лимфомами.
ПРЕДПОСЫЛКИ К СОЗДАНИЮ ИЗОБРЕТЕНИЙ
Лейкозы - это гетерогенная группа раковых заболеваний кроветворных органов, характеризуемых выработкой аномальных лейкоцитов, их выбросом в кровоток и инфильтрацию органов. По оценкам Национального Института Рака США в 2010 году было выявлено 43,050 новых случаев лейкемии и 21,840 связанных с лейкемией смертей. Хотя лейкемия может возникнуть в любом возрасте, около 90% случаев были диагностированы у взлослых. Однако причина заболевания лейкозом в большинстве случаев остается неизвестной (Ilakura H, Coutre SE: Acute lymphoblastic leukemia in adults. In: Greer JP, et al., editors. Leukemia in adults. Philadelphia: Lippincott Williams and Wilkins. 2009. p.1821; Faderel S, et al., Acute lymphoblastic leukemia. In: Hong WK, et al., editors. Holland-Frei cancer medicine. Shelton, Connecticut: People's Medical Publishing House, 2010. p.1591; MacArthur AC, et al., Risk of Childhood leukemia Associated with Vaccination, Infection, and Medication Use in Childhood. Am. J Epidemiol. 2008; 167(5): 598-606). К числу предполагаемых причин возникновения лейкоза относят естественное и искусственное ионизирующее облучение (Maloney W. Leukemia in survivors of atomic bombing. N Eng J Med. 1955; 253:88; Preston D, Kusumi S, Tomonaga M, et al. Cancer incidence in atomic bomb survivors. Part III. Leukemia, lymphoma и myeloma, 1950-1987. Radiat Res. 1994; 137: S68-S97; Little MP, et al., The statistical power of epidemiological studies analyzing the relationship between exposure to ionizing radiation and cancer, with special reference to childhood leukemia and natural background radiation. Radiat Res. 2010; 174(3): 387-402; Davies A, Modan В, Djaldetti M, et al. Epidemiological observations on leukemia in Israel. Arch Intern Med. 1961; 108(1): 86-90), вирусы, такие как вирус Эпштейна-Барра (Tokunaga M, et al., Epstein-Barr virus in adult T-cell leukemia/lymphoma. Am J Pathol. 1993; 143(5): 1263-1268), Human T-lymphotropic virus (HTLV-1) (Phillips AA, et al., A critical analysis of prognostic factors in North American patiensts with human T-cell lymphotropic virus type-1-associated adult T-cell leukemia/lymphoma: a multicenter clinicopathologic experience and new prognostic score. Cancer. 2010; 116(14): 3438-3446; Jeang KT. HTLV-1 and adult T-cell leukemia: insights into viral transformation of cells 30 years after virus discovery. J Formos Med Assoc. 2010; 109(10): 688-93), инфекции (Greaves MF, Alexander FE. An infectious etiology for common acute lymphoblastic leukemia in childhood? Leukemia. 1993; 7: 349-360; Smith MA, et al., Investigation of leukemia cells from children with common acute lymphoblastic leukemia for genomic sequences of the primate polyomaviruses, JC virus, BK virus and simian virus 40. Med Pediatr Oncol. 1999; 33: 441-443; Smith MA, et al., Evidence that childhood acute lymphoblastic leukemia is associated with an infectious agent linked to hygiene conditions. Cancer Causes Control. 1998; 9: 285-298), некоторые химикаты, такие как бензол и алкилирующие препараты для химиотерапии (Wen WQ, et al., Paternal military service and risk for childhood leukemia in offspring. Am J Epidemiol. 2000; 151: 231-240; Momota H, et al., Acute lymphoblastic leukemia after temozolomide treatment for anaplastic astrocytoma in a child with a germline TP53 mutation. Pediatr Blood Cancer. 2010; 55(3): 577-9; Borgmann A, et al., Secondary malignant neoplasms after intensive treatment of relapsed acute lymphoblastic leukaemia in childhood. ALL-REZ BFM Study Group. Eur J Cancer. 2008; 44(2): 257-68), семейная предрасположенность (Karakas Z, Tugcu D, Unuvar A, Atay D, Akcay A, Gedik H, Kayserili H, Dogan O, Anak S, Devecioglu O. Li-Fraumeni syndrome in a Turkish family. Pediatr Hematol Oncol. 2010; (4): 197-305; Buffer PA, et al., Environmental and genetic risk factors for childhood leukemia: Appraising the evidence. Cancer Investigation. 2005; 23(1): 60-75), медицинские препараты (Tebbi CK, et al., Dexrazoxane-associated risk for acute myeloid leukemia/myelodysplastic syndrome и other secondary malignancies in pediatric Hodgkin's disease. J Clin Oncol. 2007; 25(5): 493-500), генетические факторы, хромосомные и метаболические аномалии (Fong CT, Brodeur GM. Down's syndrome and leukemia: epidemiology, genetics, cytogenetics и mechanisms of leukemogenesis. Cancer Genet Cytogenet. 1987; 28(1): 55-76; Chao MM, et al., T-cell acute lymphoblastic leukemia in association with Borjeson-Forssman-Lehman syndrome due to a mutation in PHF6. Pediatr Blood Cancer. 2010; 55(4): 722-4; Kato К, et al., Late recurrence of precursor B-cell acute lymphoblastic leukemia 9 years и 7 months after allogenic hematopoietic stem cell transplantation. J Pediatr Hematol Oncol. 2010; 32(7): e290-3; Smith MT, et al., Low NAD(P)H: quinine oxidoreductase 1 activity is associated with increased risk of acute leukemia in adults. Blood. 2001; 97: 1422-1426; Hengstler JG, et al., Polymorphisms of N-acetyltransferases, glutathione S-transferases, microsomal epoxide hydrolase и sulfotransferases: influence on cancer susceptibility. Recent Results Cancer Res. 1998; 154: 47-85; Schenk TM, et al., Multilineage involvement of Philadelphia chromosome positive acute lymphoblastic leukemia. Leukemia. 1998; 12: 666-674; Felix CA, et al., Immunoglobulin and Т cell receptor gene configuration in acute lymphoblastic leukemia of infancy. Blood. 1987; 70: 536-541), иммунные расстройства (Vajdic CM, et al., Are antibody deficiency disorders associated with a narrower range of cancers than other forms of immunodeficiency? Blood. 2010; 116(8): 1228-34), и факторы, связанные с окружающей средой (Magnani С, et al., Parental occupation и other environmental factors in the etiology of leukemias and non-Hodgkin's lymphomas in childhood: a case-control study. Tumori. 1990; 76(5): 413-9; Non-Ionizing Radiation, Part 1: Static and Extremely Low-Frequency (ELF) Electric and Magnetic Fields (IARC Monographs on the Evaluation of the Carcinogenic Risks). Geneva: World Health Organization, pp.332-333, 338, 2002; Kroll ME, et al., Childhood cancer and magnetic fields from high-voltage lines in England and Wales: a case-control study. Br J Cancer. 2010; 103(7): 1122-7; Little, MP, et al., The statistical power of epidemiological studies analyzing the relationship between exposure to ionizing radiation and cancer, with special reference to childhood leukemia and natural background radiation. Radiat Res 2010; 174(3): 387-402). Ни один из вышеупомянутых факторов не может быть последовательно применен в большинстве случаев, кроме того, не удалось со всей определенностью доказать, что наличие данных факторов предсказуемо привело к развитию лейкоза у всех индивидуумов, которые подвергались воздействию этих факторов.
Лейкозы можно разделить на подгруппы, влючая острый и хронический лейкозы. В случае острого лейкоза, наблюдается быстрое увеличение незрелых белых кровяных клеток (лейкоцитов), образованных в костном мозге, и снижение выработки нормальных клеток крови. Острые лейкозы включают острые лимфобластные лейкозы (ALL) и острые миелоцитарные лейкозы (AML). Хронические лейкозы включают хронический лимфоцитарный лейкоз и хронический миелолейкоз (CLL и CML). По причине быстрого развития болезни и накопления раковых клеток при острых лейкозах требуется немедленное лечение.
Острые лейкозы являются наиболее распространенной формой рака у детей. Острый лимфобластный лейкоз(ALL) и диффузные лимфомы также составляют значительную долю раковых заболеваний у детей. ALL - наиболее распространенная форма лейкоза у детского населения (Pui CH. Acute lymphoblastic leukemia in children. Curr opin oncol. 2000; 12: 3-12), составляющая четверь всех случаев заболевания раком у детей и примерно 75% всех случаев заболевания лейкозом у детей, причем пик заболевания лейкозом приходятся на возраст 2-5 лет (Pui CH. Acute lymphoblastic leukemia in children. Curr opin oncol. 2000; 12: 3-12; Miller R. Acute lymphoblastic leukemia. In: CK Tebbi, editor. Major Topics in Pediatric and Adolescent Oncology. Boston: GK Hall Medical Publishers; 1982. p.3-43). На сегодняшний день, несмотря на многочисленные исследования, причина возникновения лейкоза у детей остается неизвестной, за исключением отдельных случаев. Как указано выше, предлагались различные этиологии, такие как вирусные инфекции, воздействие химикатов, медицинские препараты, вызванные ионизирующим излучением хромосомные аномалии/генетические факторы, иммунный дефицит, факторы, связанные с окружающей средой, и т.д., но ни один из этих факторов не может быть последовательно применен в большинстве случаев, кроме того, не удалось однозначно доказать, что наличие данных факторов предсказуемо привело к развитию рака. Международная ассоциация изучения рака провела ретроспективное исследование, посвященное исследованию зависимости частоты заболевания лейкемией от близости линий электропередач; были получены ограниченные свидетельства, что высокие уровни магнитных полей крайне низких частот (КНЧ) могут привести к двухкратному увеличению риска заболеть лейкемией у детей, но позднее эти выводы были опровергнуты (Non-Ionizing Radiation, Part 1: Static и Extremely Low-Frequency (ELF) Electric and Magnetic Fields (IARC Monographs on the Evaluation of the Carcinogenic Risks). Geneva: World Health Organization, pp.332-333, 338, 2002; Kroll ME, et al., Childhood cancer and magnetic fields from high-voltage lines in England и Wales: a case-control study. Br J Cancer. 2010; 103 (7): 1122-7; Little MP, et al., The statistical power of epidemiological studies analyzing the relationship between exposure to ionizing radiation and cancer, with special reference to childhood лейкемия and natural background radiation. Radiat Res 2010; 174 (3): 387-402).
Диазноз «лейкемия» обычно ставится на основе общего анализа крови, исследования костного мозга с помощью световой микроскопии, проточно-цитометрической детерминации поверхностных антигенных фенотипов клетки и других исследований. В случае лимфом, для диагностирования может быть проведена биопсия лимфатических узлов, используя проточную цитометрию и цитометрию методами патологий, а также другие тесты. Обычно при лейкозах и лимфомах также проводится цитогенетическое обследование, которое может дать определенное прогностическое значение. В случае острых лейкозов и диффузных лимфом, требуется спинномозговая пункция, чтобы исключить поражение центральной нервной системы.
Большинство видов лейкоза лечат на основе схем комбинированного лекарственного лечения с химиотерапией: используются такие лекарственные препараты, как преднизон, ласпарагиназа, винкристин, даунорубицин, антиметаболиты, как с применением лучевой терапии (радиотерапии), так и без данной терапии (Pui CH. Acute lymphoblastic leukemia in children. Curr opin oncol. 2000; 12: 3-12), когда речь идет о центральной нервной системе. В некоторых случаях, в период ремиссии или после рецидива, может потребоваться трансплантация костного мозга. Основная цель лечения заключается в том, чтобы добиться нормального воспроизводства костного мозга, что называется ремиссией, а также устранить систематическую инфильтрацию органов раковыми клетками.
Соременные методы диагностики лейкемии требуют высокой квалификации специалистов и оборудования, способного анализировать различные параметры, включая исследование костного мозга, проточную цитометрию и цитогенетику. Однако современные предлагаемые тесты характеризуются неустранимой величиной неопределенности, связанной с уровнем технической экспертизы врачей-диагностов и технического персонала; кроме того, проведение данных тестов требует значительного времени. На сегодняшний день отсутствуют лабораторные тесты, позволяющие с уверенностью прогнозировать предрасположенность к лейкозу до выявления данного заболевания. Кроме того, отсутствуют возможности для проведения систематического скрининга населения, включая младенцев и детей. Также неизвестны методы предотвращения лейкоза и лимфом у людей, предрасположенным к данным заболеваниям. Соответственно, существует настоятельная потребность в быстром и надежном способе выявления предрасположенности и диагностирования лейкозов и лимфом, и проведения скрининга с целью подбора вакцин и препаратов для предотвращения лейкоза.
КРАТКОЕ ИЗЛОЖЕНИЕ СУЩНОСТИ ИЗОБРЕТЕНИЯ
В данном изобретении для установления предрасположенности к лейкемии используются клеточные поверхностные маркеры и твердофазный иммуноферментный анализ (ELISA). Показано, что воздействие специфических белков на клетки может привести к воссозданию клеточных поверхностных маркеров в периферийных мононуклеарных клетках крови пациентов, ранее перенесших лейкемию, что позволяет определить потенциал развития лейкемии. Аналогично, изобретение предлагает распознание потенциала развития лейкемии на основе идентификациии антител, присутствующих в плазме пациентов, которые ранее перенесли лейкемию, а не у "нормальных" людей, что может позволить выявить причину болезни. Предлагаемые результы показывают, что представленные здесь способы исследования могут быть использованы для выявления пациентов, которые страдают лейкемией, перенесли лейкемию, или предрасположены к заболеванию лейкемией.
Выявление лейкемического потенциала на уровне клеток основано на новых результатах исследований, позволяющих утверждать, что острый лимфобластный лейкоз(ALL) может быть реиндуцирован у пациентов, ранее страдавших лейкемией, у пациентов в состоянии ремиссии, и у пацентов, проходящих терапию на основе супернатанта культуры или синтетического белка грибкового агента, то есть aspergillus flavus, с вирусом или без вируса, например, с вирусом Эпштейна-Барра (EBV), in vitro. Кроме того, сочетание aspergillus flavus (аспергилла желтого) и EBV индуцирует новый белок, который усиливает проявление клеточных поверхностных маркеров, характерных для острого лимфобластного лейкоза (ALL), что выявляется с помощью проточной цитометрии в мононуклеарных клетках-лейкоцитах пациентов, перенесших в прошлом ALL. Этот метод проточной цитометрии может позволить выявить предрасположенность к развитию маркеров лейкемии у "восприимчивых" индивидуумов. Метод, основанный на использовании супернатанта aspergillus flavus культуры или EBV, или их сочетания, применяемого в твердофазном иммуноферментном анализе (ELISA), может позволить отличить "нормальных" индивидуумов от пациентов, перенесших ALL в прошлом. Данные результаты исследований отличаются от непоследовательного воздействия афлатоксинов, что не позволяет отделить нормальных индивидуумов от пацентов, ранее перенесших лейкемию. Данные результаты исследованию применяются для этиологии лейкоза и диффузных лимфом. Потенциально это изобретение может быть использовано для массового скрининга и выявления индивидуумов, имеющих предрасположенность к лейкемии.
Грибы были изолированы фактически во всех частях земного шара. Разновидности aspergillus, такие как aspergillus flavus, parasiticus, nomius, и другие, широко распространены в природе и были изолированы от различных источников, связанных с окружающей средой, включая дома и пищевые продукты, такие как зелень, кукуруза, арахис, соя (Roze, et al., Aspergillus volatiles regulate Aflatoxin synthesis and asexual sporulation in Aspergillus parasiticus. Applied и Environmental Micro. 2007; 73(22): 7268-7216). Aspergillus (аспергиллы) и другие грибы способны продуцировать различные пептиды и вещества, включая спорынью, алкалоиды, афлатоксины (Kosalec I, и Pepeljnjak S. Mycotoxigenicity of clinical and environmental Aspergillus fumigates and Aspergillus flavus isolates. Acta Pharm. 2005; 55(4): 365-375; Roze, LV, et al., Aspergillus volatiles regulate Aflatoxin synthesis and a sexual sporulation in Aspergillus parasiticus. Applied and Environmental Micro. 2007; 73(22): 7268-7276; Latge JP. Aspergillus fumigates and aspergillosis. Clin Microbiol Rev. 1999; 12:310-350; Fischer G, и Dott, W. Relevance of airborne fungi and their secondary metabolites for envorinmental, occupational и indoor hygiene. Arch Microbiol. 2003; 179: 75-82; Fischer G, et al., Species-specific profiles of mycotoxins produced in cultures and associated with conidia of airborne fungi derived from biowaste. Int J Hyg_Environ Health. 2000; 203: 105-116; Raper KB, и Fennell DI. The genus Aspergillus. Baltimore: Williams & Wilkins; 1965; Stack D, et al., Nonribosomal peptide synthesis in Aspergillus fumigates and other fungi. Microbiology. 2007; 153: 1297-1306; Yang CV, et al., Inhibition of ebselen on Aflatoxin B1-induced hepatocarcinogenesis in Fischer 355 rats. Carcinogenesis. 2000; 21(12): 2237-2243; Ito, Y, et al., Aspergillus pseudotamarii, a new Aflatoxin producing species in Aspergillus section Flavi. Mycol Res. 2001; 105(2): 233-239; Matsumura M, Mori T: Detection of aflatoxins in autopsied materials from a patient infected with Aspergillus flavus. Nippon Ishinkin Gakkai Zasshi. 1998; 39(3): 167-71; Louria DB, et al., Aflatoxin-induced tumors in mice. Medical Mycology. 1974; 12(3): 371-375; Cole RJ, et al., Mycotoxins produced by Aspergillus fumigates species isolated from molded silage. J Agric Food Chem. 1977; 25: 826-830). Афлатоксины - это мощные, существующие в природных условиях микотоксины, продуцируемые многими разновидностями aspergillus, включая aspergillus flavus. Были идентифицированы, по меньшей мере, тринадцать подвидов афлатоксинов, причем B1 являлся наиболее токсичным. Как афлатоксин B1, так и афлатоксин B2 продуцируются aspergillus flavus. Люди часто подвергаются воздействию aspergillus разновидностей, которые широко распространены в окружающей среде. Известно, что афлатоксины метаболизируются печенью. Хорошо известны канцерогенез и инфекции, индуцируемые различными aspergillus штаммами (Louria DB, et al., Aflatoxin-induced tumors in mice. Medical Mycology. 1974; 12(3): 371-375; Yarborough, A, e al., Immunoperoxidase detection of 8-hydroxydeoxyguanosine in Aflatoxin B1-treated rat liver and human oral mucosal cells. Cancer Research. 1996; 56: 683-688).
Вирус Эпштейна-Барра (вирус герпеса человека 4-го типа, HHV-4 или EBV), относящийся к семейству вирусов герпеса, - это один из наиболее распространенных вирусных возбудителей болезней, которые воздействуют на людей. Различные штаммы этого вируса распространены по всему миру. EBV заражает В-лимфоциты. In vitro (в лабораторных условиях) инфекция приводит к трансформации лимфоцитов, которые, экспрессируют новые протеины. EBNA-2, EBNA-3C и LMP-1 важны для трансформации лимфоцитов, тогда как другие протеины, такие как EBNA-LP и EBERs, не вовлечены в данный процесс.EBNA-1 протеин необходим для сохранения вирусного генома. В случае острых инфекций признаки этого вируса хорошо известны, может иметь место хроническая неактивная персистенция с периодическими рецидивами и реактивацией. EBV ядерные белки продуцируются путем альтернативного сплайсинга транскрипта, начиная с Cp промотора, или с Wp промотора на левом конце генома. Гены - это EBNA-LP/EBNA-2/EBNA-3A/EBNA-3B/EBNA-3C/EBNA-1 внутри генома.
EBV ассоциировался с канцерогенезом (Tokunaga M, Imai S, Uemura Т Tokudome, Osato Т, и Sato E. Epstein-Barr virus in adult T-cell leukemia/lymphoma. Am J Pathol. 1993; 143(5): 1263-1268), аутоиммунными расстройствами, инфекциями и даже сахарным диабетом. Большинство людей заражены этим вирусом, когда они достигают половой зрелости. В Соединенных Штатах уровень предшествующей экспозиции этого вируса на взрослое население старше 35 лет составляет 95%. Когда болезнь возникает в подростковом или взрослом возрасте, она может вызвать симптомы инфекционного мононуклеоза у 50% зараженных людей (CDC Data 2010).
Воздействия одновременной экспозиции aspergillus flavus и вируса Эпштейна-Барра на людей, как и генно-средовое взаимодействие с каждым агентом и их комбинацией, ранее описано не было.
В описанных здесь исследованиях показано, что мононуклеарные клетки, полученные из периферийного кровотока пациентов с ALL, дают реакцию, когда подвергаются экспозиции супернатанта aspergillus flavus культуры, или EBV источников, или комбинации этих двух факторов, формируя бластные клетки, которые по фенотипу клеточной поверхности неотличимы от лейкозных клеток. Этот феномен можно наблюдать у пациентов, проходящих терапевтическое лечение, и у тех людей, которые уже закончили лечение, даже если они проходили терапию за много лет до проведения этого исследования. Подвергающиеся воздействию клетки демонстрируют такие клеточные поверхностные фенотипы (CD10/19, CD34/CD19, CD34/CD117), которые являются признаками острой лимфобластной лейкемии. Такая реакция усиливается при добавлении супернатанта CCL87 культуры, которая содержит вирус Эпштейна-Барра (EBV) или при добавлении очищенного EBV вируса, с инкубацией или без инкубации. Контрольные образцы, включая мононуклеарные белые клетки крови (лейкоциты), взятые у нормальных людей и пациентов с серповидно-клеточной болезнью (SC), дают разную реакцию. Основываясь на ELISA методике, было обнаружено, что плазма патентов, страдающих ALL, вступает в реакцию с супернатантом aspergillus flavus культур. Однако были получены различные результаты, когда клетки "нормальных" людей (контрольные образцы), то есть клетки нормальных доноров, и пациентов с серповидно-клеточной болезнью, или лиц с солидными опухолями, обрабатывались in vitro (в лабораторных условиях) на идентичной основе… Было получено статистически четкое разделение лейкозных и "нормальных" контрольных образцов. Облучение культур, содержащих aspergillus flavus, в сочетании с EBV, или без EBV, привело к усилению описанных эффектов. Замена супернатанта aspergillus flavus культуры разновидностями mycocladus corymbifera или очищенным доступным афлатоксином B1 (AT), a также замена EBV вирусом лейкоза птиц (cV) не приводит к аналогичным дискриминантным изминениям в клетках пациентов, перенесших лейкемию, в состоянии ремиссии и в клетках «нормальных» людей». Замещение плазмой (pl), или супернатантом 1C3 B-лимфобластной клеточной линии (CRL-2312) совинолицей мартышки (OM) не индуцировало развитие ALL поверхностных маркеров. Дальнейшие эксперименты показали, что развитие поверхностных фенотипов лейкозных клеток происходит постепенно, начинается через два часа после инкубации с aspergillus flavus, с вирусом Эпштейна-Барра или без данного вируса, и завершается через 24 часа инкубации. Никаких изменений не было отмечено в нормальных контрольных образцах.
При проведении анализа на основе жидкостной экспресс-хроматографии белков (FPLC), aspergillus flavus супернатант (X) показывает три пиковых значения белка. EBV продуцирует один протеиновый пик. Добавление EBV с короткой инкубацией (менее четырех часов) или длительной инкубацией (семь дней) увеличивает первое пиковое значение aspergillus flavus белка и индуцирует образование дополнительного нового пикового значения. Кроме того, только облучение aspergillus flavus или облучение aspergillus flavus в сочетании с EBV индуцирует дальнейшее усиление индуктивных способностей aspergillus flavus фракции первого пика у пациенты, ранее перенесших лейкоз, но не в контрольных образцах. После облучения воздействия фракций пиков 2 и 3 остаются неизменными. Сравнение aspergillus flavus пиков, EBV пика и их сочетания представлено на Фигурах 1-3. В то время как фракции первого пика имеют наибольшую специфическую активность, два других пика также отличаются эффективностью при индуцировании лейкозных клеточных маркеров в сенсибилизированных клетках и выявлении заболевания на основе ELISA методики. Данные субстанции могут индуцировать лейкозные маркеры у пациентов, ранее перенесших лейкоз, но не в контрольных образцах. Тестирование этих пиков показывает, что они также полезны для серологического выявления пациентов, предрасположенных к лейкемии, причем первый пик отличается наивысшей активностью.
В вышеупомянутых экспериментах описывается индукция клеточных поверхностных фенотипов, характерных для острого лимфобластного лейкоза или диффузных лимфом при экспозиции супернатанта aspergillus flavus культуры, или EBV, или их комбинации на пациентов в состоянии продолжительной ремиссис или "вылечивших" свои расстройства. Упомянутое послдним воздействие усиливается, когда клетки подвергаются воздействию комбинации этих факторов, или когда комбинация этих реагентов подвергается облучению до инкубации мононуклеарными клеткам от пациентов в состоянии ремиссии или "вылеченных" от лейкоза или лимфомы. Эти воздействия не могут быть продублированы в случае нормальных контрольных образцов или у пациентов с солидными опухолями. Дискриминативный эффект, выявленный при наличии данных реагентов, не налюдается в случае очищенного афлатоксина B, вируса лейкоза птиц или других агентов, используемых в качестве контрольных образцов. В исследовании также описано выявление антител по отношению к aspergillus flavus и EBV и их комбинации в плазме пациентов с острым лимфобластным лейкозом и диффузными лимфомами, но не у пацинтов с солидными опухолями и не в контрольных образцах. Эти результаты исследований показывают, что индивидуумы с острым лимфобластным лейкозом или диффузными лимфомами могут иметь отчетливый генотип, что допускает реиндукцию лейкозных маркеров при определенной экспозиции. Предполагается, что генно-средовые взаимодействия с aspergillus flavus при наличии вирусного возбудителя болезни или без данного возбудителя, служат причиной возникновения фенотипов, характерных для этихи болезней или их рецидивов. Результаты исследований могут быть применимы в области этиологии рака в целом и лейкемии/диффузной лимфомы, в частности.
Наблюдаемый здесь эффект, по-видимому, является уникальным для aspergillus flavus или для EBV, что четко индуцирует экспрессию лейкемических маркеров поверхности клеток у людей, больных лейкемией, людей, которые вылечились от лейкемии, и людей, предрасположенных к заболеванию лейкемией. Другие композиции не позволяют проводить различия между людьми, страдающими лейкемией и теми, кто перенес лейкемию в прошлом, а также теми людьми, которые не имеют никакой предрасположенности к лейкемии. Например, афлатоксин индуцирует экспрессию лейкемических маркеров на клеточных поверхностях, но не оказывает данного воздействия по отношению ко всем образцам, в то время как другие вирусы, аналогичные вирусу совинолицей мартышки, не индуцируют экспрессию маркеров. Как таковые, проводимые здесь тесты опираются на новую (неизвестную ранее) способность aspergillus flavus и/или EBV обеспечивать индукцию маркеров на клеточной поверхности.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
Для более полного понимания данного изобретения, следует обратить внимание на следующее детальное описание в сочетании с прилагаемыми чертежами, на которых:
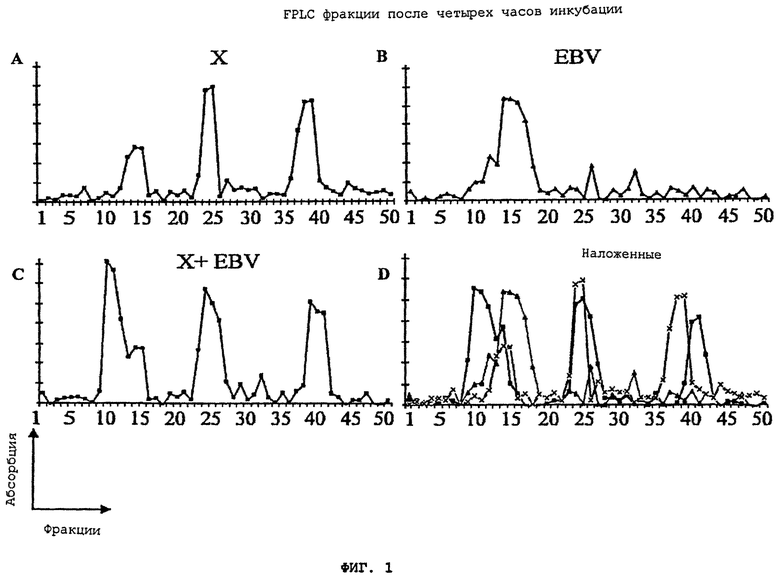
Фигура 1(A)-(D) - это FPLC анализ (анализ на основе жидкостной экспресс-хроматографии) фракционных изолятов от супернатанта (A) aspergillus flavus культуры (X), (B) очищенного (EBV), (C) комбинации супернатант окультуренного aspergillus flavus и EBV (X+EBV), и (D) - всех наложенных друг на друга графиков.
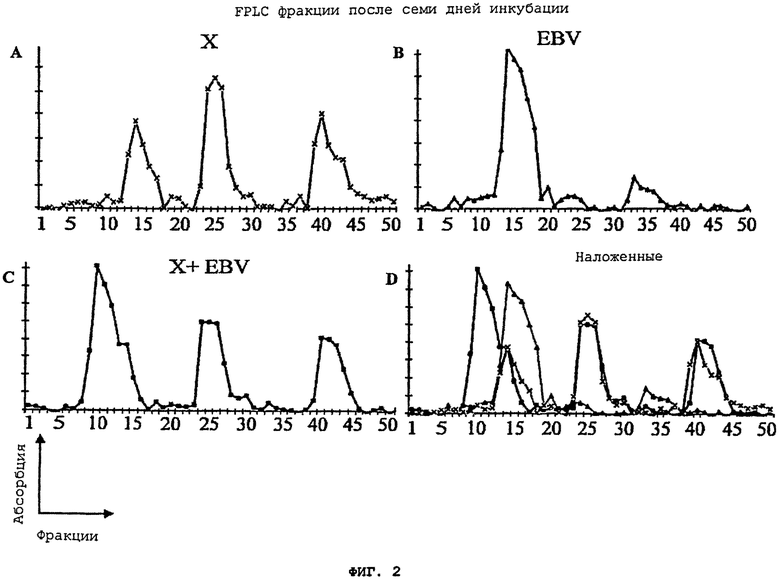
На Фигуре 2(A)-(D) показан анализ FPLC фракций супернатанта культуры (A) aspergillus flavus (X), (B) инкубированного очищенного вируса Эпштейна-Барра (EBV), (C) комбинации aspergillus flavus и вируса Эпштейна-Барра (X+EBV), инкубированной в течение семи дней, а также (D) - накладной график, демонстрирующий возникновение нового пика, не представленного при отдельной инкубации aspergillus flavus (X) или вируса Эпштейна-Барра (EBV).
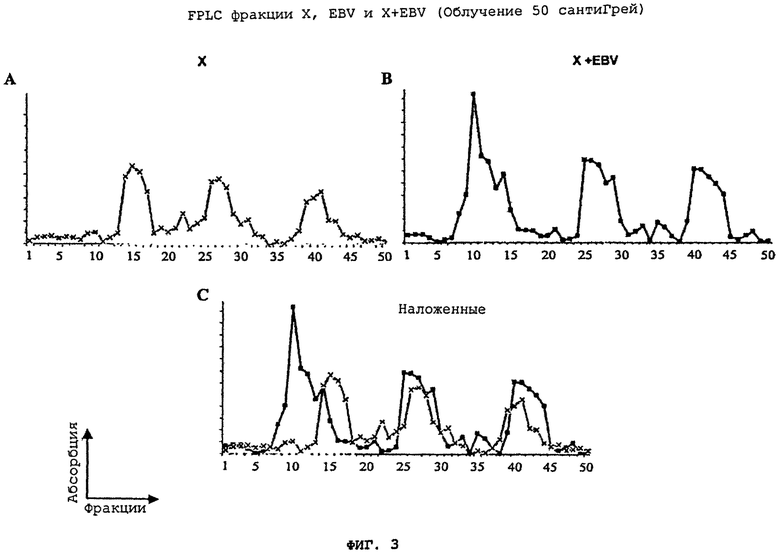
На Фигуре 3(A)-(C) показано FPLC фракционирование супернатанта (A) aspergillus flavus (C), (B) комбинации aspergillus flavus и вируса Эпштейна-Барра (X+EBV) после 50 сантиГрей (cGy) облучения, и (C), где наложены оба графика.
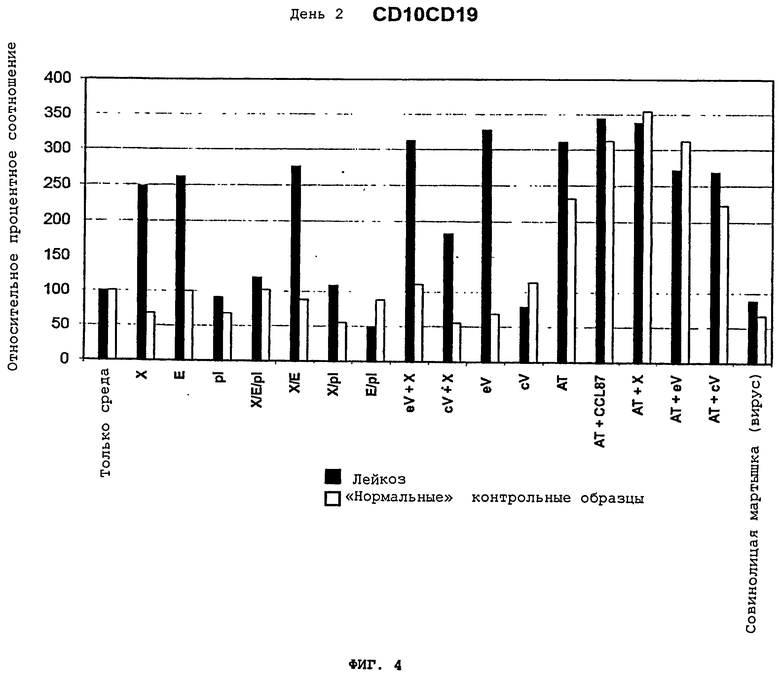
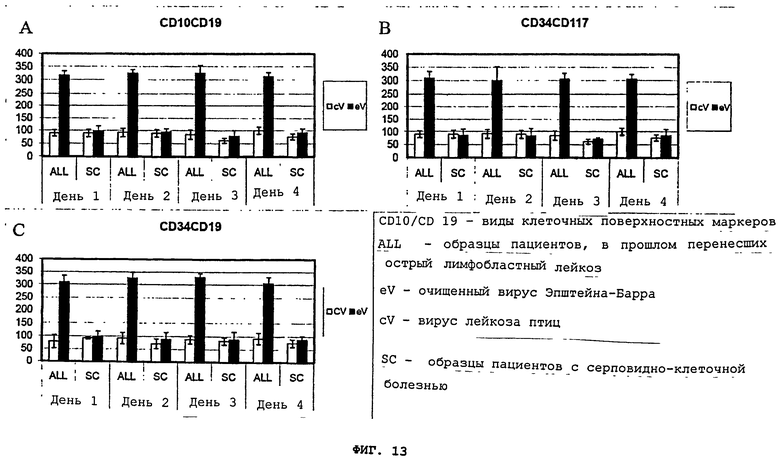
Фигура 4 - это график, демонстрирующий пример относительного процентного соотношения клеток, помеченных одним из лейкозных (ALL) клеточных поверхностных маркеров CD10/CD19 на 2 день инкубации. X - это супернатант aspergillus flavus грибковой культуры; E - это супернатант от EBV-инфицированной CCL-87 культуры; pl - это плазма человека; eV - это используемый отдельно вирус Эпштейна-Барра (2×106 PFU); eV - это вирус лейкоза птиц при 2×106 PFU/ml; AT - это афлатоксин; OM - это супернатант клеточной культуры совинолицей мартышки. Мононуклеарные лейкоциты были получены от группы пациентов, в прошлом перенесших острый лимфобластный лейкоз (ALL), и сопоставлены с контрольными образцами "нормальных" людей. Контрольными образцами были мононуклеарные клетки от группы пациентов с серповидно-клеточной болезнью, подвергающихся рутинному обменному переливанию крови (кровь из банка крови и плазмы). Клеточные поверхностные фенотипы (CD10/19, CD34/19, CD34/CD117) анализировались ежедневно в течение четырех дней, используя поточный цитометр (BD FACS Canto I, Becton, Dickinson, & Co., Franklin Lakes, NJ). Результаты воздействия всех клеточных поверхностных маркеров были сходны; таким образом, демонстрируются результаты CD10/19. Эти результаты представлены как процент контрольных образцов (более детальный анализ и отклонения от стандарта представлены на Фигуре 15).
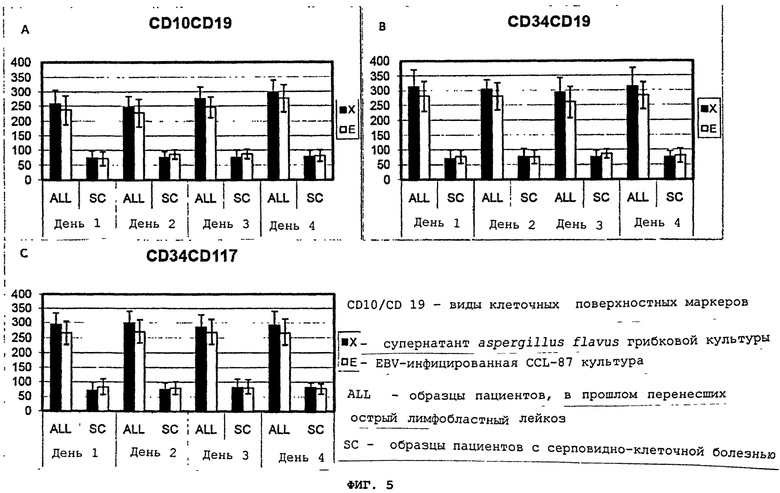
Фигуры 5(A)-(C) - это графики, демонстрирующие клеточный поверхностный фенотип мононуклеарных лейкоцитов при экспозиции супернатанта aspergillus flavus культуры или EBV. Клетки пациентов, давно перенесших лейкемию (ALL) и и клетки "нормальных" пациентов/пацинтов с серповидно-клеточной болезнью (SC) (контрольные образцы) прошли инкубацию либо с супернатантом aspergillus flavus грибковой культуры (X), либо с супернатантом от EBV-инфицированной CCL-87 культуры (E) и были зафиксированы на 1-4 день после инкубации.
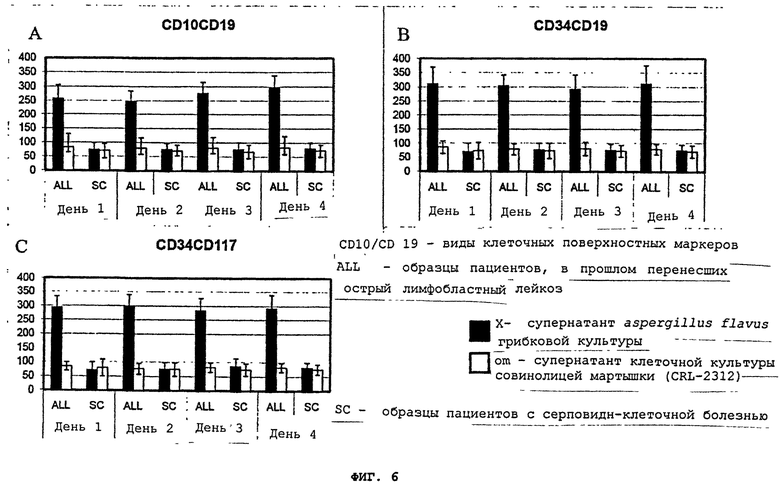
Фигуры 6(A)-(C) - это графики, иллюстрирующие клеточные поверхностные фенотипы. Клетки пациентов, ранее перенесших лейкоз (ALL), и образцы клеток "нормальных" пациентов/пациентов с серповидно-клеточной болезнью (SC) (контрольные образцы) прошли инкубацию либо с супернатантом aspergillus flavus грибковой культуры, профильтрованной через 2.5 µm
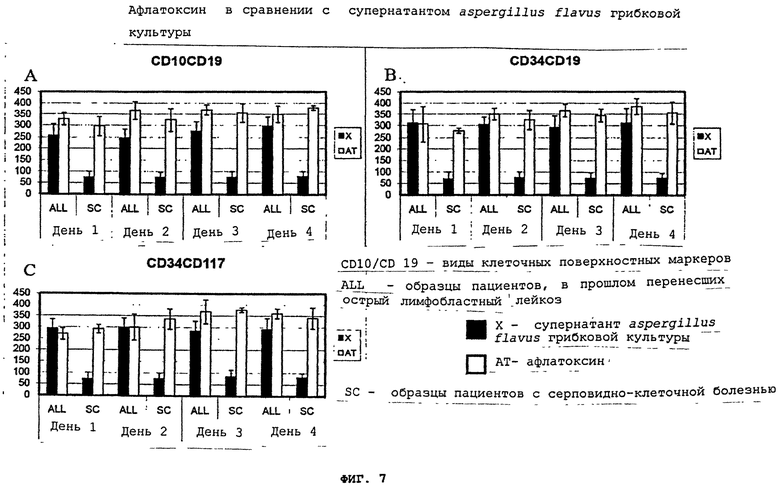
Фигуры 7(A)-(C) - это графики, демонстрирующие клеточное поверхностное фенотипирование. Мононуклеарные клетки от давно перенесших лейкоз пациентов (ALL) и образцы клеток "нормальных" пациентов/пациентов с серповидно-клеточной болезнью (SC) (контрольные образцы) прошли инкубацию либо с супернатантом aspergillus flavus грибковой культуры (X), либо с 10 µg/ml афлатоксина B1 (AT), и были сопоставлены с "нормальными" контрольными образцами. Культуры были оценены и зафиксированы на 1-4 день после инкубации.
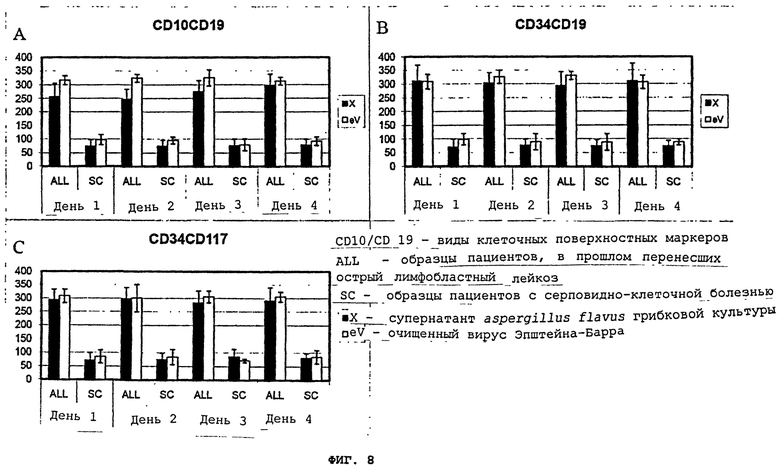
Фигуры 8(A)-(C) - это графики, демонстрирующие клеточное поверхностное фенотипирование клеток индивидуумов, которые давно перенесли лейкоз, под воздействием супернатанта aspergillus flavus культуры (X) в противопольжность очищенному вирусу Эпштейна-Барра (eV) по сравнению с "нормальными" контрольными образцами. Исследование повторялось ежедневно, начиная с 1-4 дня после инкубации.
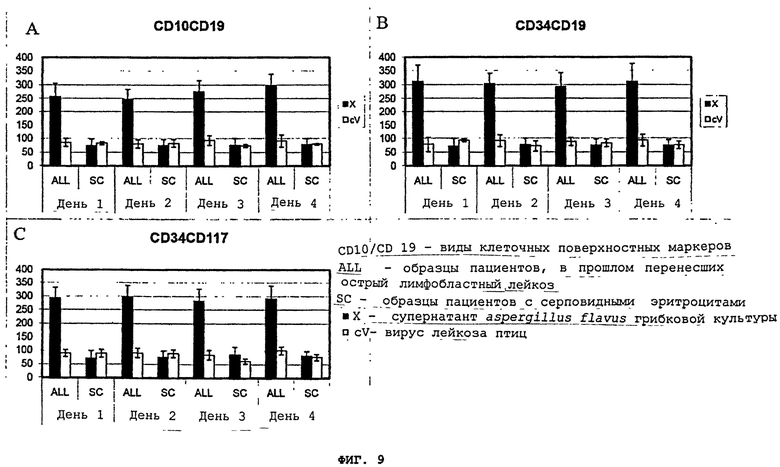
Фигуры 9(A)-(C) - это графики, демонстрирующие клеточное поверхностное фенотипирование клеток индивидуумов, которые давно перенесли лейкоз, под воздействием супернатанта aspergillus flavus культуры (X) по сравнению с вирусом лейкоза птиц (cV). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации. Контрольные образцы - это мононуклеарные клетки от "нормальных" пациентов/пациентов с серповидно-клеточной болезнью.
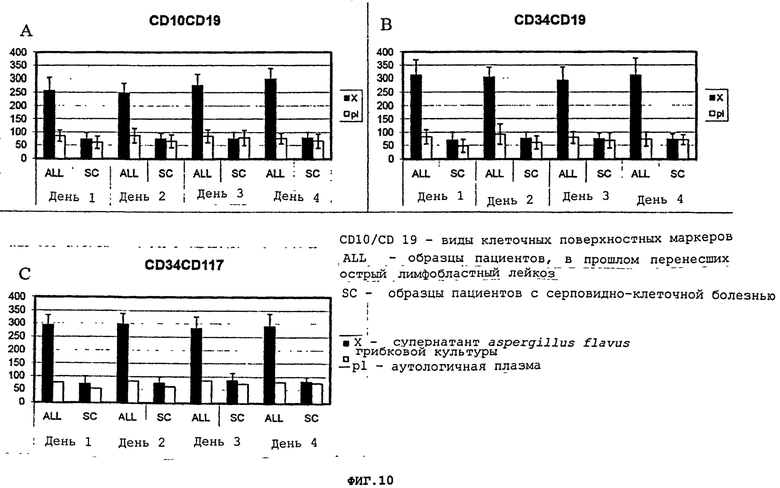
Фигуры 10(A)-(C) - это графики, демонстрирующие клеточное фенотипирование клеток людей, которые давно перенесли лейкоз, под воздействием супернатанта aspergillus flavus культуры (X) по сравнению с аутологичной плазмой (pl). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации.
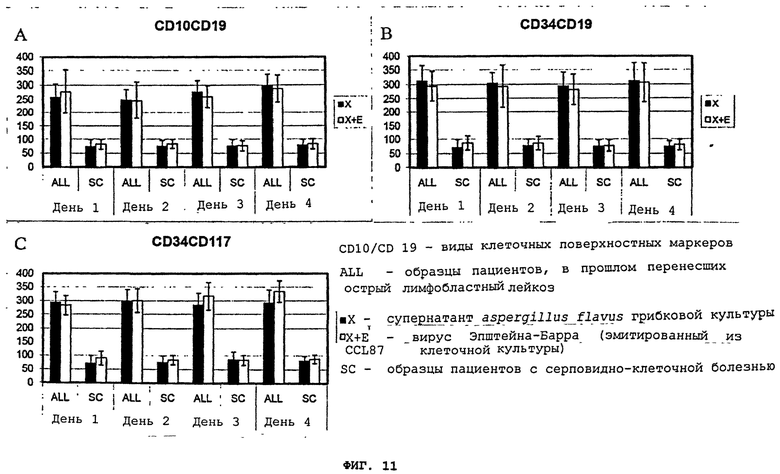
Фигуры 11(A)-(C) - это графики, демонстрирующие клеточное фенотипирование клеток индивидуумов, которые перенесли лейкоз в прошлом, под воздействием супернатанта aspergillus flavus культуры (X) по сравнению с комбинацией aspergillus flavus (X) и вируса Эпштейна-Барра (эмитированного от CCL87 клеточной культуры) (E) (X+E). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации. Контрольные образцы - это мононуклеарные клетки от "нормальных" пациентов/пациентов с серповидно-клеточной болезнью.
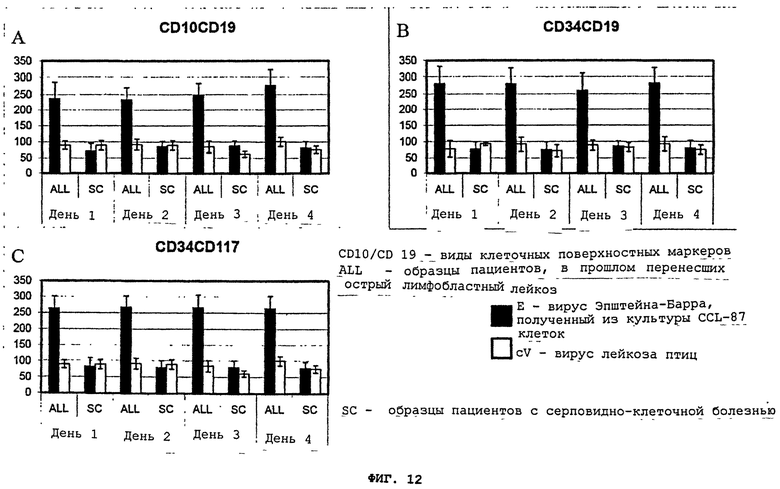
Фигуры 12(A)-(C) - это графики, демонстрирующие клеточное поверхностное фенотипирование индивидуумов, которые перенесли лейкоз в прошлом (ALL), подвергшихся вирусу Эпштейна-Барра, полученному из культуры CCL-87 клеток (E), в сравнении с вирусом лейкоза птиц (cV). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации. Контрольные образцы - это мононуклеарные клетки от "нормальных" пациентов/пациентов с серповидно-клеточной болезнью.
Фигуры 13(A)-(C) - это графики, демонстрирующие клеточные поверхностные фенотипы клеток лейкозных пациентов (ALL) и образцы клеток "нормальных" пациентов/пациентов с серповидно-клеточной болезнью (SC) (контрольные образцы). Клетки были инкубированы либо очищенным вирусом Эпштейна-Барра при 2×106 PFU/ml (eV), либо вирусом лейкоза птиц при 2×106 PFU/ml (cV) и зафиксированы на 1-4 день после инкубации.
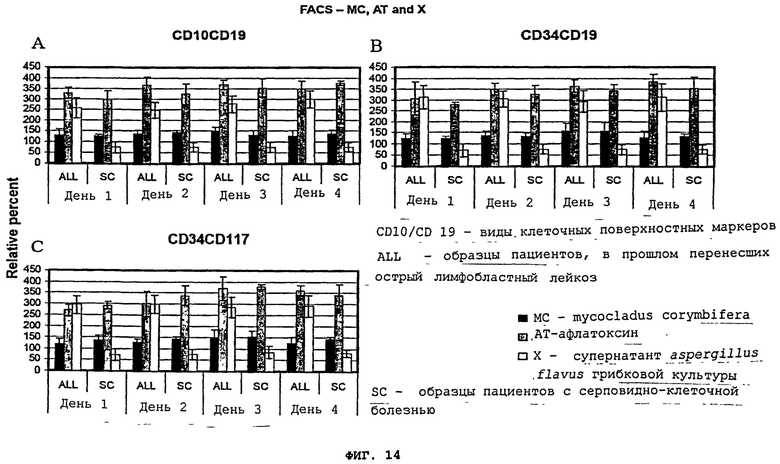
Фигуры 14(A)-(C) - это графики, где сопоставлялись воздействия супернатанта культуры aspergillus flavus (X) и mycocladus corymbifera (MC), другого грибкового возбудителя и афлатоксина (AT) на развитие клеточного поверхностного фенотипа, характерного для острого лимфобластного лейкоза (ALL) в мононуклеарных лейкоцитах пациентов в состоянии затяжной ремиссии (ALL) и в клетках "нормальных" пациентов/пациентов с серповидно-клеточной болезнью("нормальные контрольные образцы"). Результаты представлены в колонках со стандартным отклонением.
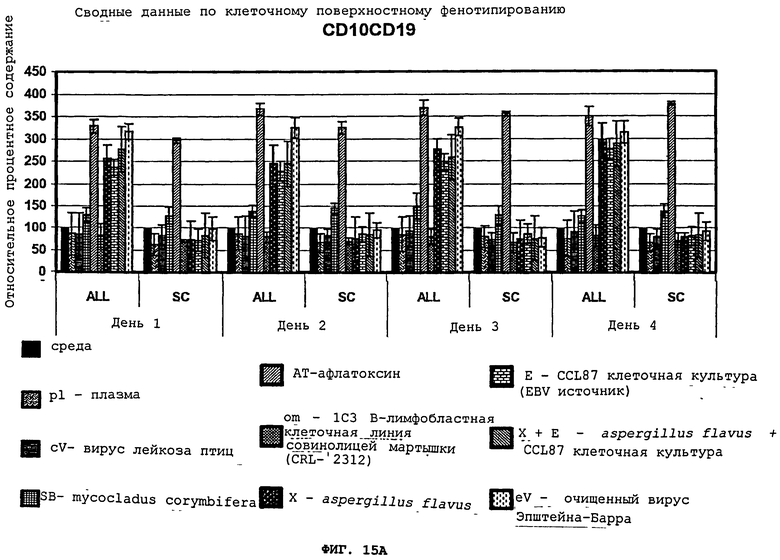
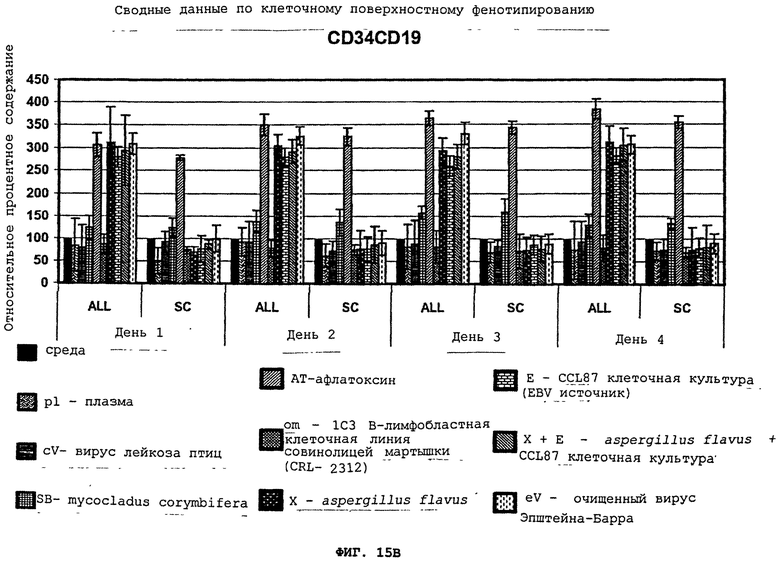
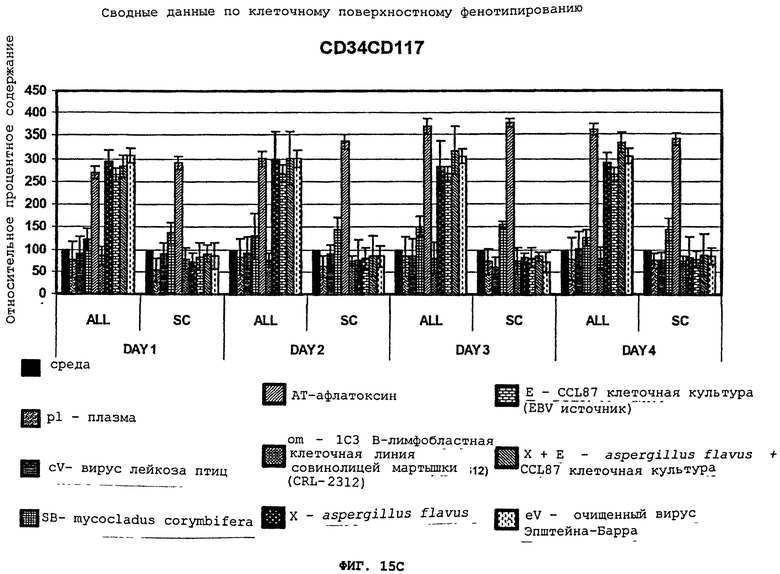
Фигуры 15(A)-(C) - это графики, демонстрирующие сводные данные по клеточному поверхностному фенотипированию для (A) CD10/CD19, (В) CD34/CD19, и (C) CD34/CD117 мононуклеарных лейкоцитов людей, которые давно перенесли лейкоз, инкубированных средой, плазмой (pl), вирусом лейкоза птиц (cV), mycocladus corymbifera (SB), афлатоксином (AT), клетками совинолицей мартышки (CRL-2312 культура) (OM), aspergillus flavus (X), CCL87 (E), aspergillus flavus+CCL87 (Х+Е), и очищенным EBV (eV). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации. Контрольные образцы - это мононуклеарные клетки от "нормальных" пациентов/пациентов с серповидно-клеточной болезнью.
Фигуры 16(A)-(C) - это графики, демонстрирующие выявленное на основе ELISA различие между образцами клеток пациентов, давно перенесших лейкоз, и образцами клеток людей, не болевших лейкозом. (A) Супернатант от aspergillus flavus грибковой культуры (X) были инкубирован плазмой пациентов, перенесших лейкоз (ALL), и сравнивался с SC (то есть, с “нормальными” контрольными образцами); (В) Супернатант aspergillus flavus грибковой культуры (X) был инкубирован образцами от неболевших ALL пациентов (солидные опухоли) в сравнении с SC ("нормальными" контрольными образцами); (C) Супернатант от aspergillus flavus грибковой культуры (X) был инкубирован нормальными человеческими образцами от нормальных доноров крови (изъятая кровь из банка крови и плазмы), и сравнивался с плазмой пациентов с серповидно-клеточной болезнью (SC).
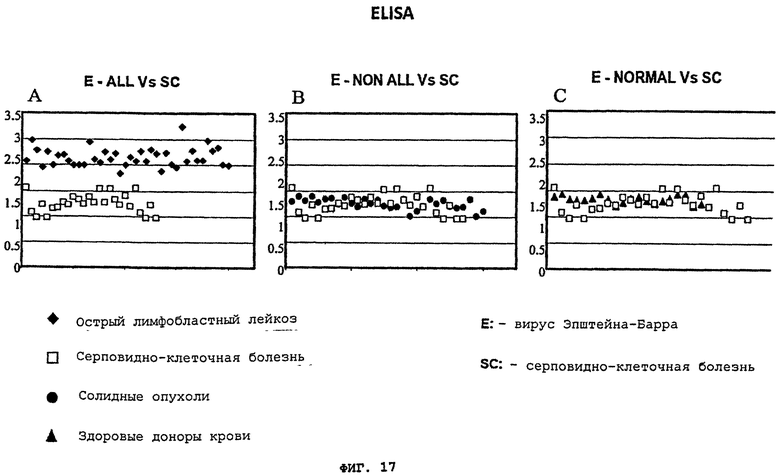
Фигуры 17(A)-(C) - это графики, демонстрирующие детекцию на основе ELISA, где указано различие между образцами клеток пацентов, страдающих лейкозом, образцами клеток людей, не болеющих лейкозом. (A) Супернатант от EBV-зараженной CCL-87 культуры (E) был инкубирован плазмой пациентов, которые давно перенеслии острый лимфобластный лейкоз, и сейчас находились в состоянии ремиссии и сравнивался с SC ("нормальными" контрольными образцами); (В) Супернатант от EBV-инфицированной CCL-87 культуры (E) был инкубирован образцами клеток пацентов, не страдающими раком (ALL) (солидные опухоли), и сравнивался с SC ("нормальными" контрольными образцами); (C) супернатант от EBV-инфицированной CCL-87 культуры (E) был инкубирован плазмой нормальных доноров крови (плазма из бланка крови и плазмы) и сравнивался с SC ("нормальными" контрольными образцами).
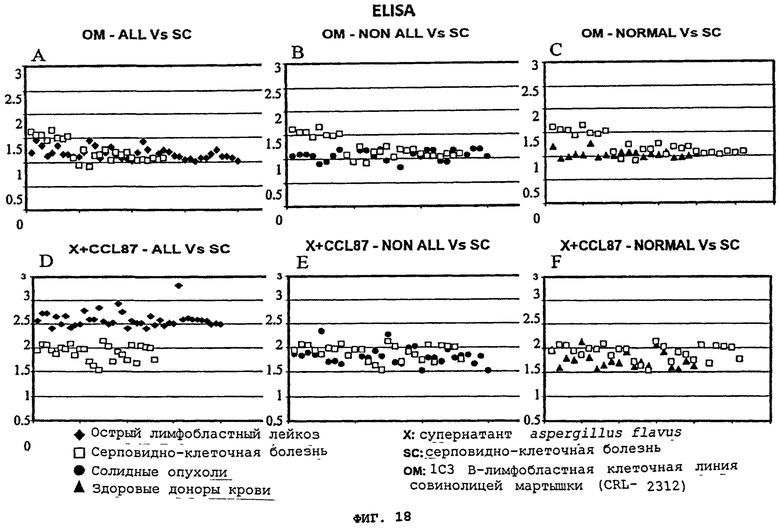
Фигуры 18(A)-(F) - это графики, демонстрирующие, что ELISA методика, использующая супернатант 1С3 B-лимфобластной клеточной линии (CRL-2312) клеточной культуры совинолицей мартышки (OM), не позволяет отличить плазму пациентов с острым лимфобластным лейкозом (ALL) от плазмы "нормальных" пациентов/пациентов с серповидно-клеточной болезнью (A), пациентов с солидными опухолями (В), или нормальной плазмы, полученной из банка крови и плазмы, то есть от "нормальных" доноров (C).
Комбинация супернатанта aspergillus flavus culture (X), добавленного к культуре CCL-87, содержащей EBV (CCL87), может позволить отличить пациентов с острым лимфобластным лейкозом в состоянии длительной ремиссии, от пациентов с нормальными контрольными образцами/пациентов с серповидно-клеточной болезнью (D). Плазма пациентов с солидными опухолями (не-ALL) и нормальные контрольные образцы не могут быть дифференцированы при использовании этой X+CCL87 комбинации (E). При использовании X+CCL-87, плазма пациентов с серповидно-клеточной болезнью неотличима от плазмы случайно выбранных здоровых доноров крови (F).
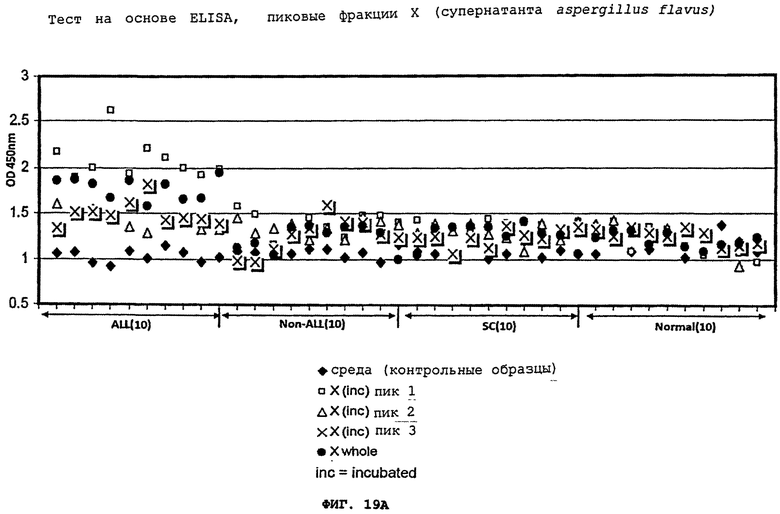
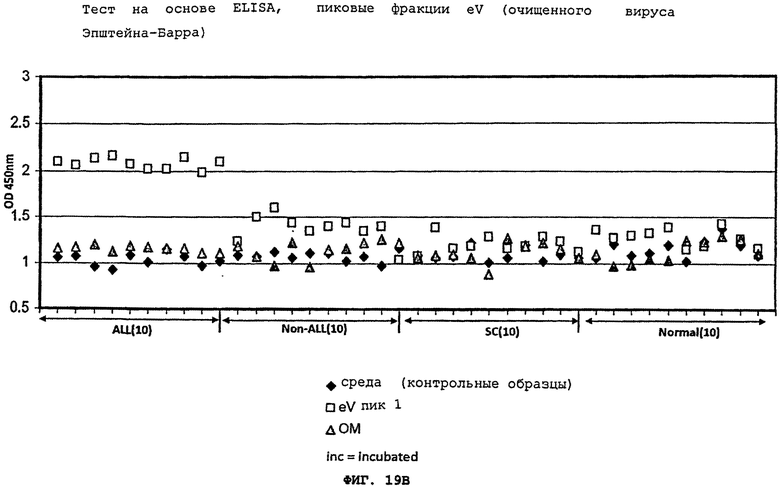
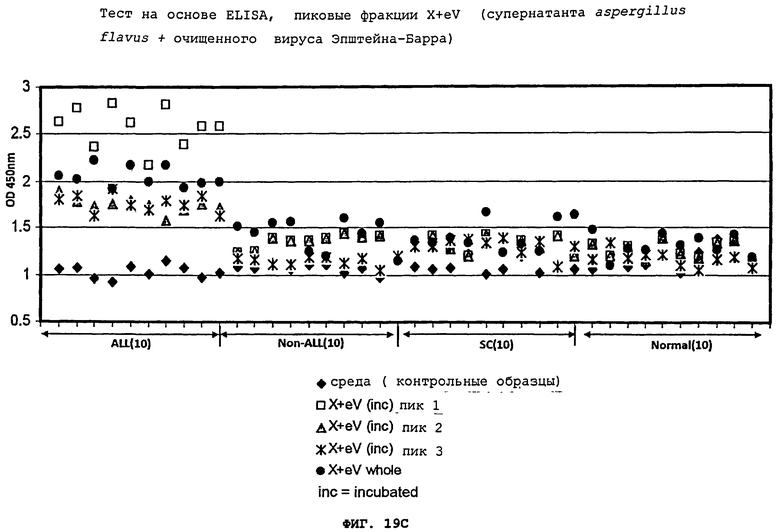
Фигуры 19(A)-(C) - это графики, демонстрирующие ELISA методику выявления, используя пики из ферментного анализа исключительно супернатанта aspergillus flavus, вируса Эпштейна-Барра, и их комбинации при инкубации.
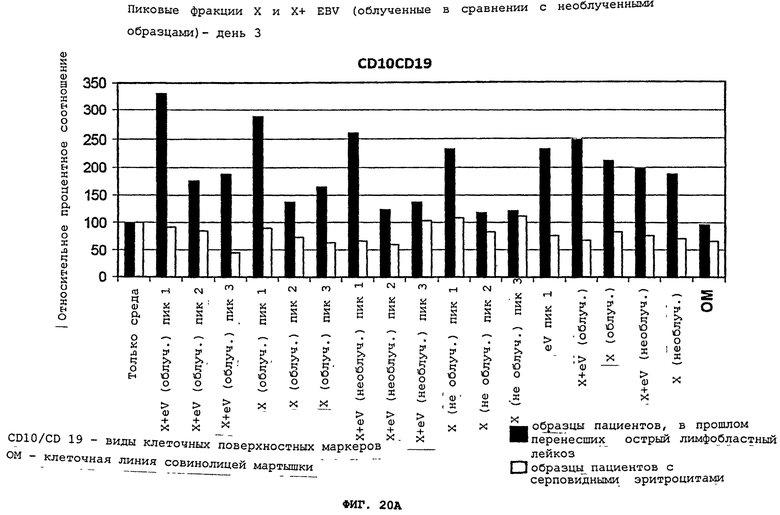
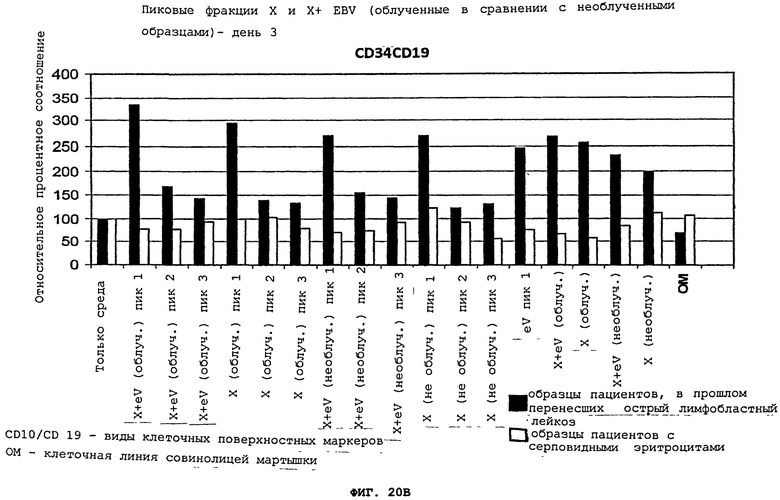
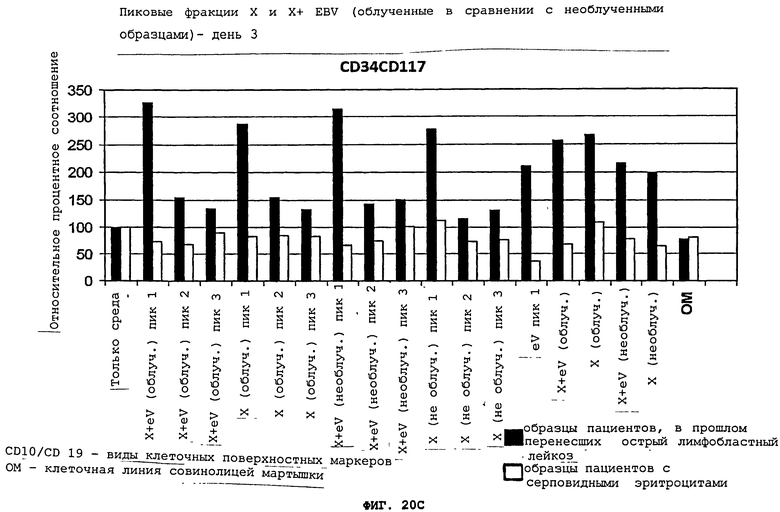
Фигуры 20(A)-(C) - это графики, демонстрирующие воздействия изолированных пиков 1, 2, 3 исключительно супернатанта aspergillus flavus, или в комбинации с вирусом Эпштейна-Барра (EBV), с 50 сантиГрей облечением, или без облучения, на развитие клеточных поверхностных маркеров, характерных для острого лимфобластного лейкоза у пациентов, ранее перенесших лейкоз, и в контрольных образцах (SC). Все данные представлены в виде процентного соотношения контрольных образцов.
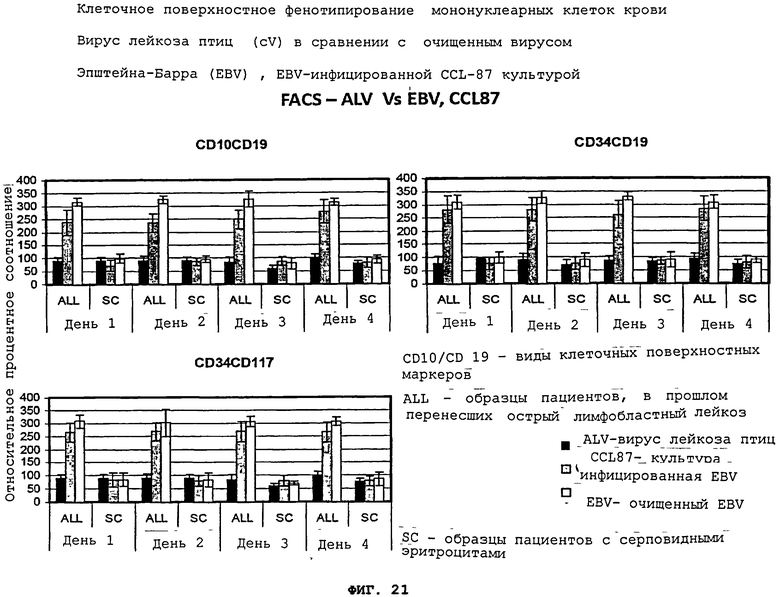
Фигуры 21(A)-(C) - это графики, демонстрирующие клеточное поверхностное фенотипирование мононуклеарных клеток крови. Клетки были получены от пациентов, давно перенесших лейкоз, которых подвергали воздействию супернатанта aspergillus flavus культуры (X) по сравнению с EBV-инфицированной CCL-87 культурой (CCL87), очищенным EBV, или вирусом лейкоза птиц (cV)). Культуры оценивались ежедневно, начиная с 1-4 дня после инкубации. Контрольные образцы - это мононуклеарные клетки от "нормальных" пациентов/пациентов с серповидно-клеточной болезнью.
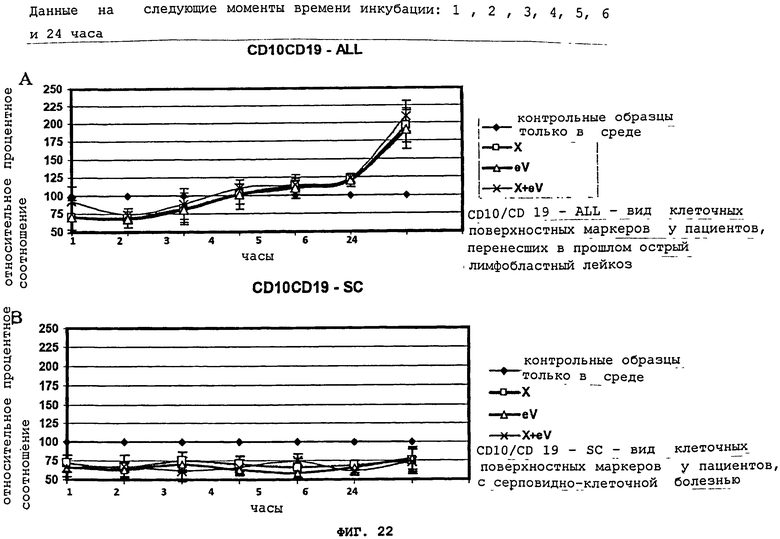
Фигуры 22(A)-(В) показывают постепенное развитие лейкемического клеточного поверхностного фенотипа CD10/CD19 спустя один, два, три, четыре, пять, шесть и 24 часа инкубации с aspergillus flavus (X), вирусом Эпштейна-Барра (eV), комбинацией Х и eV (X+eV), по сравнению с контрольными образцами (только среда). Клеточные поверхностные маркеры CD10/CD19 или (В) CD19/CD34 оценивались для пациентов в состоянии долговременной ремиссии лейкемии (ALL) (A) в сравнении с контрольными образцами "нормальных "пациентов/пациентов с серповидно-клеточной болезнью (SC) (В). Все данные представлены в виде процентного соотношения контрольных образцов со стандартным отклонением.
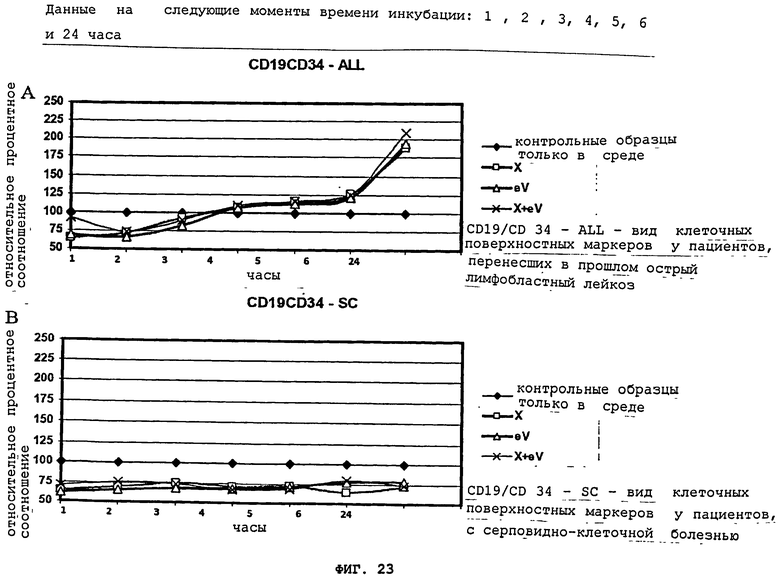
Фигуры 23(A)-(В) показывают постепенное развитие лейкемического клеточного поверхностного фенотипа CD19/CD34 спустя один, два, три, четыре, пять, шесть и 24 часа инкубации с aspergillus flavus (X), с вирусом Эпштейна-Барра (eV), комбинацией X и eV (X+eV), по сравнению с контрольными образцами (только среда). Клеточные поверхностные маркеры CD19/CD34 оценивались для пациентов в состоянии долговременной ремиссии лейкемии (ALL) (A) в сравнении с контрольными образцами "нормальных "пациентов/пациентов с серповидно-клеточной болезнью (SC) (В). Все данные представлены в виде процентного соотношения контрольных образцов.
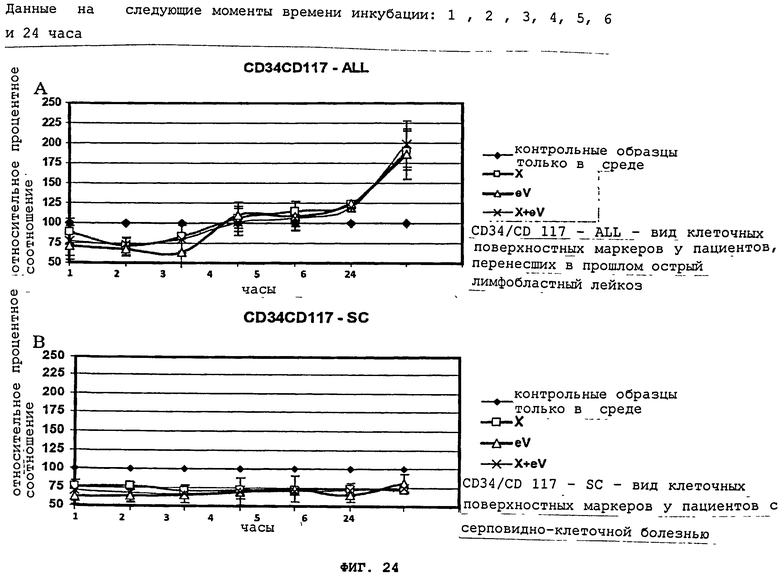
Фигуры 24(A)-(В) показывают непрерывное развитие лейкозного клеточного поверхностного фенотипа CD34/CD117 спустя один, два, три, четыре, пять, шесть и 24 часа инкубации с aspergillus flavus (X), с вирусом Эпштейна-Барра (eV), комбинацией Х и eV (X+eV), по сравнению с контрольными образцами (только среда). Клеточные поверхностные маркеры CD34/CD117 оценивались для пациентов в состоянии долговременной ремиссии лейкемии (ALL) (A) в сравнении с контрольными образцами "нормальных "пациентов/пациентов с серповидно-клеточной болезнью (SC) (В). Все данные представлены в виде процентного соотношения контрольных образцов.
ДЕТАЛЬНОЕ ОПИСАНИЕ ПРЕДПОЧТИТЕЛЬНОГО ВАРИАНТА ОСУЩЕСТВЛЕНИЯ
Эти исследования показывают, что воздействие супернатанта aspergillus flavus и EBV, по отдельности или в комбинации друг с другом, может in vitro (в лабораторных условиях) реиндуцировать лейкозный фенотип в мононуклеарных лейкоцитах пациентов, находящихся в состоянии долгой ремиссии, с ALL и не-ALL, в контрольных образцах, включая пациентов с солидными опухолями. Эти исследования проливают свет на роль этих возбудителей в возникновении острого лимфобластного лейкоза у пациентов, генетически предрасположенных к данному заболеванию.
В данном контексте "диагностирование" острого лимфобластного лейкоза означает классификацию медицинского состояния, предсказание или прогнозирование того, действительно ли определенное аномальное состояние, по всей вероятности, возникнет или вернется после лечения, основанного на показаниях, выявление случаев болезни у индивидуумов, определение серьезности данного заболевания, мониторинг развития заболевания.
В данном контексте "индивидуум" означает разновидности млекопитающих, включая людей, приматов, мышей и домашние животные, такие как крупный рогатый скот и овцы.
В данном контексте "лейкозный пациент" означает любого индивидуума, у которого диагностирована или была ранее диагностирована острая лимфобластная лейкемия/диффузная лимфома. Этот термин включает индивидуумов, которые раньше проходили лечение от острой лимфобластной лейкемии/диффузной лимфомы, и демонстрировали долговременную ремиссию после лечения лейкемии.
В данном контексте термин «нелейкозные пациенты» означает любых индивидуумов, у которых диагностированы или были ранее диагностированы солидные опухоли, отличные от лейкоза/диффузной лимфомы.
В данном контексте "выявление" означает установление или идентификацию наличия обнаруживаемого антитела на основе ELISA методики или индукцию клеточных поверхностных фенотипов, характерных для острого лимфобластного лейкоза, на мононуклеарных лейкоцитах.
В данном контексте "антитело" или "антитела" используются в широком смысле и включают белки, как это описано выше, моноклональные антитела, поликлональные антитела, полиспцифические антитела и фрагменты антител.
Были использованы стандартные методологии для всех культур, методик, ELISA, поточной цитометрии, FPLC, гелевого электрофореза и определения содержания протеина.
Пример 1
Четыре изолята aspergillus flavus собирались из отдельных домов пациентов, у которых дагностирован ALL, на протяжении 45 лет. Все четыре изолята, как доказано, имеют идентичные характеристики и аналогичное воздействие не клеточную трансформацию. Таким образом, профильтрованный супернатант только одного изолята (UGB) с высоким темпом роста был использован для всех описанных исследований. "UGB" изолят культивировался в стеклянной бутылке, содержащей нижний слой 1% твердой агарозы (Aneresco, Solon, Ohio) в воде с верхним слоем 3.5% бульона Чапека-Докса (Difco, Becton Dickenson, Sparks, Md). Культуры инкубировались при 37°C в атмосферном воздухе. Супернатант культур отбирался для исследования, когда удавалось добиться конфлюэнтного роста aspergillus flavus, обычно это происходило каждые две недели. Супернатант был отфильтрован в 0.25 µm фильтре (Corning Inc. Corning, NY) и хранился в холодильнике при 4°C до использования.
EBV тип 2 лимфомы Беркитта Jijoye клеточной линии (CCL-87) и клон 13С (EBV трансформированный) B-лимфобластной клеточной линии (CRL-2312) совинолицой мартышки были получены из Американской коллекции типовых культур (АТСС, Manassas, VA) и культивировались в соотвествии со стандартными протоколами эксплантации и стерильными технологиями. CCL-87 и CRL-2312 клетки культивировались в RPMI 1640 среде (GIBCO лаборатории), дополненной 10% бычьей плодной сывороткой (Atlanta Biologicals), 10 mM HEPES (GIBCO Laboratories) и 1 mM пирувата натрия (Sigma-Aldrich). Для экспериментов использовался супернатант от этих клеточных линий, которые выращивались до конфлюэнтности. Супернатант CRL-2312 клеточных линий использовался в качестве негативного контроля.
Вид mycocladus corymbifera выборочно культивировался из нормальных источников окружающей среды (земляника), причем культивировался идентично тому, что описано для aspergillus flavus, отбирался для анализа, а затем супернатант фильтровался и содержался надлежащим образом.
Афлатоксин B1 был приобретен (Sigma Chemicals, St. Louis, МО) и использовался в контрольных образцах.
Аликвоты aspergillus flavus, супернатант EBV-инфицированной CCL-87 культуры и очищенный вирус Эпштейна-Барра были проанализированы на основе жидкостной экспресс хроматографии белков (FPLC). Протеиновые фракции aspergillus flaws (X), вирус Эпштейна-Барра (EBV, eV) и супернатант их комбинации были получены на основе FPLC системы (Bio-Rad Laboratories, Inc., Hercules, California) с BioScale™ Macro-Prep Column High Q катриджем. Использовалась BioLogic™ LP система со следующими принадлежностями: BioLogic™ LP контроллерный градиентный смеситель, MV-6 клапан ручного впрыска, BioLogic™ LP проточная кювета проводимости оптического модуля в кондуктометрическом штативе, SV-5 переключающий клапан для дивертера/перепускных клапанов, Econo градиентный насос, модель EP-1, Econo UV монитор, коллектор фракций, модель 2110, и программное обеспечение для предоставления данных повышенной точности. Очищение каждого пика оказалось возможным за счет использования сефадексовых колонок и стандартных методик очистки белков.
После двух недель инкубации, супернатант aspergillus flavus культуры (X) демонстрирует три отчетливых пика, показанных на Фигуре 1(A), где EBV в то же время демонстрирует отдельный широкий пик, показанный на Фигуре 1(В). Инкубация aspergillus flavus (X) с EBV генерирует новый пик после четырех часов инкубации, что показано на Фигуре 1(C).
Накладной график, показанный на Фигуре 1(D), лучше демонстрирует возникновение этого пика (отмечен черными квадратами). Белковая фракция, обозначенная данным пиком, проявляет активность в трансформации сенсибилизированных клеток в клетки с лейкемическим фенотипом. Эта методика позволяет выявлять индивидуумов в состоянии ремиссии/индивидуумов, перенесших лейкоз в прошлом. Интересно, что фракция первого типа показывает падение в той же области, то есть 50-75KD, что и вирус Эпштейна-Барра, как свидетельствуют Фигуры 1(A), (C), и (D). Последствия инкубации сохраняются вплоть до 7 дня; это подтверждается сходством результатов, полученных через 4 часа и 7 дней, что показано на Фигуре 2(A)-(D). Однако сигнал, генерируемый фракцией на первом пике супернатанта aspergillus flavus культуры, был значительно сильнее и обширнее, что показано на Фигуре 2(A), и распространяется на экстракты, которые инкубируются вместе с EBV, что показано на Фигуре 2(C). Таким образом, инкубация супернатанта aspergillus flavus культуры и EBV приводит к возникновению нового пика, который ранее не присутствовал в супернатанте aspergillus flavus культуры или при инкубации только EBV.
Облучение фракции супернатанта (50 cGy) aspergillus flavus вызвало незначительный сдвиг точки элюирования и привело к уменьшению сигнала пиков 2 и 3, что было показано на Фигуре 3(A). Данный эффект не наблюдался в случае Х+EBV культуры, что показано на Фигуре 3(В). Сдвиг супернатанта aspergillus flavus культуры особенно очевиден, когда данный график налагается на EBV график, и возникает новый пик, который отражает в дальнейших исследованиях повышенную активность при трансформации сенсибилизированных клеток в клетки с лейкемическими поверхностными маркерами, что позволяет выявлять индивидуумов, имеющих лейкоз в анамнезе.
Для исследований, включающих инкубацию комбинации различных веществ, индуцирующих лейкоз, используются нефильтрованные супернатанты aspergillus flavus культур. Двадцать миллилитров этого супернатанта инкубировались в 100 мл колб с культурами (Sarsted, Inc., Newton, NC) совместно с 2 мл либо изолированного EBV, содержащего 2×106 PFU вируса, либо супернатанта CCL-87 культур. Культуры прошли инкубацию при 37°C с 5% CO2 в течение 7 дней. Культуры взбалтывались ежедневно во время инкубация и отфильтровывались в 2.5 µm фильтре (Corning Inc. Corning, NY), а затем хранились в холодильнике при 4°C до использования.
Пример 2
В случае согласия пациента/родителей примерно 15 мл крови было получено от лейкозных пациентов в состоянии ремиссии, пациентов, давно перенесших лейкоз, и от нормальных добровольцев. Дополнительные "нормальные" контрольные образцы отбирались из первого взятия крови на анализ у пациентов с серповидно-клетчатой болезнью, которые прошли процедуру ручного обменного переливания крови, или из образцов крови, взятых из банка крови и плазмы у нормальных доноров. Кровь пациента помещалась в гепарин (1000 USP ед/мл). Периферийные мононуклеарные клетки крови (РВМС) были изолированы с помощью центрифугирования в градиенте плотности (400 × г, 40 минут, и 18°C) с Фиколл Пак Plus (GE Healthcare, Amersham Biosciences; Uppsala, Sweden), затем следовала промывка с использованием фосфатно-солевого буферного раствора. Плазма также одновременно собиралась и хранилась при -80°C до использования. Полученные с помощью центрифугирования в градиенте плотности РВМС были ресуспендированы в холодной как лед бычьей плодной сыворотке с 10% диметил сульфоксида (DMSO) при 107 клетки/мл. Аликвоты клеточной суспензии (1.0 ml) были приготовлены в криопробирках и немедленно перемещены в предварительно охлажденный (4°C) Nalgene Cryo 1°C контейнер-криостат (Nalge Nunc International, Rochester, NY) и помещены в -70°C холодильную установку на ночь. Замороженные образцы затем были помещены в холодильную установку на жидком азоте на 24 часа. Образцы оставались в жидком азоте, пока их не размораживали и не подвергали анализу.
Замороженные образцы оттаивали в 37°C водной бане при непрерывном перемешивании. Каждый 1 мл оттаявшей клеточной суспензии медленно разбавлялся RPMI 1640 средой (Gibco Laboratories, Grand Island, N) с добавлением 10% бычьей плодной сыворотки (Atlanta Biologicals, Norcross, GA), 10 mM HEPES (Gibco Laboratories) и 1 mM пуривата натрия (Sigma-Aldrich, St. Louis, МО) при комнатной температуре. Клетки были центрифугированы и промыты дважды в 10 мл среды. Эти клетки (замороженные/оттаившие РВМС) были затем оценены на жизнеспособность с применением метода вытеснения трипанового синего, посчитаны и ресуспендированы в среде для анализа.
Вирус Эпштейна-Барра, афлатоксин и CCL-87 культуры были приобретены и хранились, как указано выше. Было использовано несколько контрольных образцов, включая супернатант образцов mycocladus corymbifera культуры, которые выборочно культивировались из нормальных источников окружающей среды (клубника), отфильтрованы идентично тому, как это описано для aspergillus flavus. Другие контрольные образцы включали вирус лейкоза птиц, афлатоксин и супернатант 1C3 B-лимфобласта клеточной линии (CRL-2312) совинолицей мартышки. Были использованы стандартные методы для всех культур, включая проточную цитометрию, ELISA метод, FPLC, гелевой электрофорез и определение содержания белка. Доза облучения, когда это применялось, составляла 50 сантиГрей.
Контрольные образцы и клетки тестовых пациентов, изолированные на основе градиента плотности, подвергались различным обработкам in vitro. Около 1×106 клеток было инкубировано с супернатантом aspergillus flavus культур, CCL-87 супернатанта (с EBV геномом) или плазмой пациентов (у которых были взяты клетки) или с различными комбинациями CCL-87 супернатанта + плазмы; Х+CCL-87 супернатанта; супернатанта aspergillus flavus культур + плазмы или супернатанта mycocladus corymbifera культур; CCL-87 супернатанта + плазмы, все в соотношении 1:1 и составили менее 10 мл с добавлением RPMI 1640 среды в 25 cm2 колбы с тканевыми культурами. Клеточные образцы также подвергались воздействию афлатоксина, или вируса лейкоза птиц, или CRL-2312 супернатанта, которые служат в качестве положительных и отрицательных контрольных образцов. Колбы с образцами, подвергшимися различной обработке, инкубировались в течение 4 дней при 37°C и 5% CO2.
Через интервалы времени 24, 48, 72 и 96 часа, клеточное поверхностное фенотипирование было выполнено на основе проточной цитометрии. Вкратце, клеточная суспензия от каждой обработки прошла центрифугирование, и сгустки клетки были инкубированы с анти-CD34-FITC (клон 581, BD Biosciences, Oxford, UK), анти-CD10-PE (клон HI10A, BD Biosciences), анти-CD19-APC (клон HIB19, BD Biosciences), анти-CD45-APC-Cy7 (клон 2D1, BD Biosciences) и анти CD-117-PerCP-Cy5.5 (клон 104D2, BD Biosciences) в течение 45 минут при 4°C. Клетки были промыты и ресуспендированы в буфере для окраски (BSA, BD Biosciences). Комплектование и анализ осуществлись с применением активированной клеточной сортировки на основе флуоресценции (FACS) BD FACS Canto II, используя FACSDiva v 6.1.2. Образцы прошли селективный отбор на основе прямого светорассеяния. Мертвые клетки были исключены за счет установки соответствующих пороговых значений. Было зафиксировано процентное содержание клеток, давших положительную реакцию на CD10CD19, CD34CD19 и CD34CD117.
Результаты инкубации мононуклеарных клеток крови от нормальных субъектов, "нормальных" контрольных образцов, таких как образцы пациентов с серповидно-клеточной болезнью, пациентов, в прошлом вылечившихся от острого лимфобластного лейкоза (ALL клетки от лейкозных пациентов), и пациентов, не болевших лейкозом (лейкозные пациенты) были проанализированы на клеточные поверхностные маркеры, устанавливая при этом лейкозный статус клеток, как показано на Фигуре 4. Только по сравнению со средой, которая была использована в качестве контрольного образца, когда клетки либо от лейкозных пациентов в состоянии ремиссии на химиотерапии, либо от пациентов, в прошлом перенесших лейкоз, подвергались воздействию супернатанта aspergillus flaws культур, CCL-87, содержащего EBV, или воздействию очищенной EBV культуры, наблюдалось значительное увеличение клеточных поверхностных маркеров. Это показано на Фигурах 4 и 15. Данные результаты показывают, что супернатант aspergillus flavus, EBV/EBV содержащие культуры, и комбинации aspergillus flavus и EBV, селективно индуцируют лейкемические клеточные поверхностные маркеры у лейкозных пациентов, а не в контрольных образцах. Другие используемые вещества не демонстрируют дифференцирующего воздействия. Афлатоксин беспорядночно стимулирует клеточные поверхностные маркерыв у лейкозных пациентов и в контрольных образцах.
Воздействия индуцирующих субстанций, таких как aspergillus flavus супернатант и EBV, на мононуклеарные лейкоциты от лейкозных пациентов начались через четыре часа инкубации и стали полностью очевидны через 1 день, что показано на Фигурах 21-23, и данные воздействия сохранялись по прошествии этого дня. Воздействие aspergillus flavus было очевидно в образцах, где были обнаружены комбинации CD10/CD19, CD34/CD19 и CD34/CD117. Добавление aspergillus flavus или aspergillus flavus и CCL-87, содержащего вирус Эпштейна-Барра, стимулирует развитие клеточных поверхностных фенотипов, характерных для острого лимфобластного лейкоза у бывших лейкозных пациентов, а не в контрольных образцах, как показано на Фигурах 11(A)-(C), или с очищенным вирусом Эпштейна-Барра, что показано на Фигурах 8(A)-(C). Супернатант aspergillus flavus культур и вирус Эпштейна-Барра (eV) продемонстрировали одинаковое воздействие на развитие клеточного поверхностного фенотипирования для предрасположенных к лейкемии индивидуумов, и не продемонстрировали никакого воздействия на клетки от пациентов с серповидно-клеточной болезнью (нормальные контрольные образцы). Реакции, подобные тем, что наблюдались у лейкозных пациентов, не наблюдались в "нормальных" контрольных образцах, что показано на Фигурах 5(A)-(C). Далее, клетки, взятые у индивидуумов, перенесших лейкоз в прошлом, могут быть реиндуцированы, чтобы проявить клеточные поверхностные маркеры, характерные для острого лимфобластного лейкоза (ALL), с супернатантом aspergillus flavus при наличии вируса Эпштейна-Барра или без данного вируса. Фигура 11(A)-(C). Это воздействие было характерно для индивидуумов, предрасположенных к лейкозу, поскольку ни супернатант aspergillus flavus культуры, ни супернатант aspergillus flavus культуры с EBV не оказал воздействия на контрольные образцы, что показано на Фигурах 15(A)-(C).
В большей степени селективное воздействие на клеточные поверхностные маркеры проявилось в образцах от бывших лейкозных пациентов при индукции лейкозных клеточных поверхностных фенотипов. Раньше о подобном селективном воздействим при реиндукции лейкемических клеточных поверхностных маркеров либо было ничего неизвестно, либо просто не сообщалось. Далее, клеточная инкубация с другими составами, такими как супернатант клеточной культуры 1C3 B-лимфобластной клеточной линии (CRL-2312) совинолицей мартышки, что показано на Фигурах 6(A)-(C), вирус лейкоза птиц, что показано на Фигурах 9(A)-(C) и Фигурах 12(A)-(C), и плазма человека, что показано на Фигурах 10(A)-(C), не дала увеличения клеточных поверхностных маркеров в любом из образцов. В противоположность супернатанту aspergillus flavus культур или EBV, клеточная инкубация с очищенным афлатоксином (AT) беспорядочно индуцировала повышенное развитие CD10/CD19, CD34/CD19 и CD34/CD117 как в нормальных, так и в лейкозных клетках, что показано на Фигурах 7(A)-(C). Добавление плазмы к смеси сокращает это воздействие, но не устраняет. Фигуры 10 (A)-(C) и 15 (A)-(C). Также сочетание CCL-87 или EBV с супернатантом aspergillus flavus, приводит к развитию вышеупомянутых клеточных поверхностных фенотипов как процента от контрольных образцов, безотносительно от того, инкубировались ли клетки CCL-87/aspergillus flavus или очищенного EBV/aspergillus flavus, как показано на Фигуре 15(A)-(C). Это воздействие оставалось устойчивым для всех пациентов с острым лимфобластным лейкозом и пациентов с диффузными лимфомами. Однако комбинация CCL-87/aspergillus flavus или EBV/aspergillus flavus не оказала воздействия на клеточный поверхностный фенотип "нормальных" контрольных образцов или пациентов с солидными опухолями, что воспроизводит результаты воздействия EBV или только супернатанта aspergillus flavus на "нормальные" клетки. Mycocladus corymbifera сравнивался с супернатаном aspergillus flavus культуры, чтобы установить, действительно ли все грибковые возбудители могут индуцировать аналогичные воздействия у вышеупомянутых лейкозных пациентов, при этом афлатоксин (AT) использовался в качестве неизбирательного позитивного контроля. Супернатант aspergillus flavus (X), использованный в этом исследовании, позволял проводить различия между бывшими лейкозными пациентами и контрольными образцами с развитием клеточного поверхностного фенотипирования, что давало возможность правильно установить бывших лейкозных пациентов. В качестве сравнения, mycocladus corymbifera (MC) не позволял выявить или провести различия между бывшими лейкозными пациентами и "нормальными" контрольными образцами/клеточными образцами с серповидными клетками, показывая, что данное воздействие в рамках нашего эксперимента характерно для aspergillus flavus супернатанта культуры, как показано на Фигурах 14(A)-(C).
Краткое изложение результатов представлено на Фигурах 15(A)-(C), демонстрируя, что инкубация aspergillus flavus, супернатанта EBV-инфицированной CCL-87 культуры, очищенного вируса Эпштейна-Барра, и комбинаций aspergillus flavus с супернатантом EBV-инфицированной CCL-87 культуры или aspergillus flavus с неочищенным вирусом Эпштейна-Барра, селективно увеличивала клеточные поверхностные маркеры у бывших лейкозных пациентов. Когда очищенный афлатоксин добавлялся к тому, либо другому супернатанту aspergillus flavus, клетки как лейкозных пациентов, так и нормальных индивидуумов продемонстрировали лейкозные клеточные поверхностные фенотипы, подтверждая что афлатоксин был неспецифическим, что видно на Фигурах 15(A)-(C). Супернатант (CRL-2312) культуры 1C3 B-лимфобластной клеточной линии совинолицей мартышки, который использовался как неспецифический негативный контроль, и плазма человека не показали существенного воздействия на клеточный поверхностный фенотип в отношении лейкозных или "нормальных" клеток контрольных образцов, что видно на Фигурах 15(A)-(C). Таким образом, в рамках нашего эксперимента, только супернатант aspergillus flavus (X) культуры и EBV-содержащие культуры (E и eV) стимлируют развитие клеточного поверхностного фенотипа, характерного для острого лимфобластного лейкоза (ALL) у прежних лейкозных пациентов, а не в контрольных образцах. Другие вирусные возбудители, например, вирус лейкоза птиц, плазма или грибковый возбудитель, такой как mycocladus corymbifera (cV, pl, (MC), соответственно, не стимулируют развитие какого-либо клеточного поверхностного фенотипа в лейкозных и контрольных образцах, a AT стимулирует развитие таких поверхностных маркеров во всех клетках, неселективно индуцируя клетки от прежних лейкозных пациентов и из контрольных образцов.
Эффекты облучения: Когда только aspergillus flavus культуры или эти культуры, инкубированные EBV, как описано выше, подверглись облучению на уровне 50 СантиГрей, супернатант последней культуры продемонстрировал повышение активности в области лейкемических фенотипов в клетках от лейкозных пациентов в состоянии ремиссии, что установлено на основе проточной цитометрии, но не индуцировал каких-либо лейкемических фенотипов в нормальных контрольных образцах. Это может указывать на то, что облучение может провоцировать индукцию продуцирующих лейкоз белков при наличии данных организмов.
Данные представлены как среднее арифметическое значение ± стандартное отклонение (SD). Результаты были проанализированы, используя двусторонний парный критерий Стьюденат для оценки статистической значимости. Статистические расхождения присутствуют при уровнях вероятности p<0.05.
Пример 3
Для исследований на основе ELISA, при получении согласия родителей/пациента, примерно 15 мл крови было получено от лейкозных пациентов в состоянии ремиссии, от пациентов, давно перенесших лейкоз, и от нормальных добровольцев. Дополнительные "нормальные" контрольные образцы были собраны, при получении согласия, из первого забора крови на анализ у пациентов с серповидно-клеточной болезнью, перенесших ручное частичное обменное переливание крови. В дополнении, кровь, взятая из банка крови и плазмы, использовалась как контрольный образец. Кровь пациента была помещена в гепарин (1000 USP ед/мл). Также одновременно собиралась плазма, которая хранилась при -80°C до использования.
Проводился качественный ELISA на основе «сэндвич» способа с целью выявления антител в образцах плазмы на антигены в различных кондиционированных средах. Вкратце, 96-луночные титрационные микропланшеты были заполнены 100 µl любой среды, XRT, CCL-87 супернатантом, или CRL-2312 супернатантом, или комбинацией XRT и CCL-87 супернатанта, а затем инкубировались в течение ночи при 4°C. Микропланшеты были затем блокированы при добавлении 2% BSA в PBS в течение 2 часов при 37°C. Образцы сыворотки (100 µl) были погружены в трех повторах и инкубировались в течение 2 часов при комнатной температуре. Наконец, козий античеловеческий иммуноглобулин класса G (IgG), конъюгированный щелочной фосфатазой (Promega, Madison, WI), был растворен в пропорции 1:5000 в буфере блоков и добавлен (100 µl) в каждую лунку. Микропланшеты были инкубированы в течение дополнительных 2 часов при комнатной температуре, и реакция была визуализирована путем добавления 50 µl хромогенного (пигментообразующего) субстрата (PNPP, Thermo Fisher Scientific, Lafayette, CO) в течение 30 минут. Реакция была остановлена с помощью 100 µl H2SO4 и абсорбция при 450 нм была измерена с редукцией при 630 нм, используя планшет-ридер ELISA. Планшеты промывались пять раз отмывочным буфером (PBS, pH 7.4, содержащим 0.1% (v/v) Tween 20) после каждого этапа.
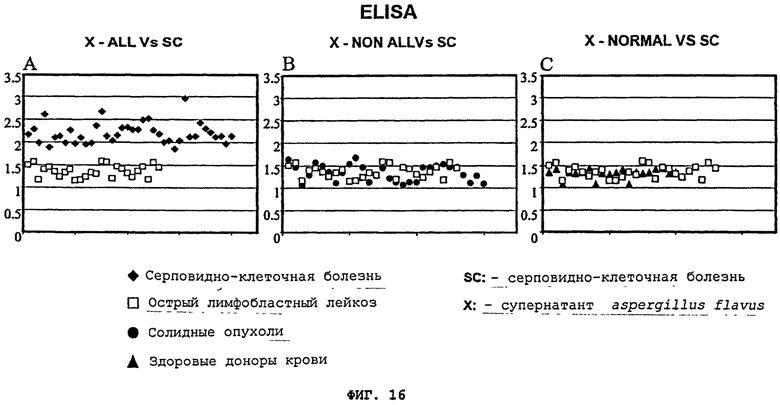
При качественном ELISA тестировании выявляется значительное различие, когда супернатант aspergillus flavus проходил тестирование по отношению к плазме пациентов с ALL, к нормальным контрольным образцам или к образцам нелейкозных раковых пациентов (солидные опухоли). На основе ELISA методики, используя супернатант aspergillus flavus культуры, или CCL-87 культуры, содержащей EBV, или их комбинацию, стало возможным отличить плазму пациентов с лейкемией/диффузной лимфомой от плазмы "нормальных" контрольных образцов, что показано на Фигурах 16(A), 17(A), и 19(A).
После инкубации с aspergillus flavus грибковой культурой, IgG иммунореактивность для лейкозного пациента значительно возрастает, образуя группировку, отличную от "нормальных" образцов. Это позволило легко отличить плазму бывших лейкозных пациентов от плазмы контрольных образцов, включая пациентов с серповидно-клеточной болезнью (SC) и нормальных доноров крови (кровь, полученная из банка крови и плазмы), что показано на Фигуре 16(A). Эта группа лейкозных пациентов не перекрывалась с нормальными образцами. Кроме того, инкубация образцов лейкозных пациентов с EBV-инфицированной CCL-87 культурой или супернатантом от aspergillus flavus грибковой культуры и CCL-87 (X+CCL-87), Фигура 19(D)-(F), привела к подобной компановке двух отчетливых групп лейкозных пациентов против "нормальных" образцов, что показано на Фигурах 17(A) и 19(A). Супернатант aspergillus flavus или CCL-87 культуры, содержащей EBV, не позволил распознать или отделить плазму пациентов с другими раковыми заболеваниями (например, солидные опухоли), что показано на Фигурах 16(В) и 17(В). Стратификация образцов лейкозных пациентов от образцов нелейкозных пациентов зависит от используемого фактора индукции, поскольку супернатант клеточной культуры 1C3 B-лимфобластной клеточной линии (CRL-2312) совинолицей мартышки не повысил IgG иммунореактивность образцов, что показано на Фигурах 18(A)-(C). Таким образом, патентоспособный ELISA тест, использующий супернатант aspergillus flaws, или EBV, или их комбинация, может позволить отличить плазму нормальных индивидуумов от плазмы лейкозных пациентов. Аналогичные результаты были получены, когда один супернатант CCL-87, содержащий вирус Эпштейна-Барра, или тот же состав с добавлением супернатанта aspergillus flavus, прошли тестирование в отношении плазмы нормальных пациентов, пациентов с ALL, или пациентов с солидными опухолями (Фигуры 17(A)-(C) и 18(D)-(F). Было обнаружено, что фракция, показавшая первый пик aspergillus flavus, сепарированная с помощью FPLC, является наиболее эффективной при сепарировании плазмы от прежних лейкозных пациентов по сравнению с контрольными образцами, что показано на Фигуре 20(A) и (В). Пик 2 показывает значительно меньшую активность и, по-видимому, перекрывает контрольные образцы, тогда как пик 3 значительно менее активен при выявлении бывших лейкозных пациентов при сравнении с контрольными образцами, что показано на Фигуре 19(A). Инкубация фракций aspergillus flavus пика 1 с использованием EBV продемонстрировала повышенную стратификацию, причем фракции пика 2 показала только небольшой прирост, а для фракций пика 3 не было отмечено никаких изменений, что показано на Фигурах 19(В) и (C). Однако ни один из этих пиков не позволил отличить пациентов с солидными опухолями от пациентов с серповидно-клеточной болезнью или от нормальных индивидуумов.
Источник EBV не изменил значительно индукцию клеточного поверхностного фенотипа, характерного для бывших лейкозных пациентов с ALL, что показано на Фигурах 21(A)-(C). Оба EBV источника позволяют четко предвидеть и отделять пациентов с лейкозными клетками от нормальных индивидуумов или пациентов с солидными опухолями.
Данные представлены как среднее арифметическое значение ± стандартное отклонение (SD). Результаты были проанализиованы, используя двусторонний парный критерий Стьюденат для оценки статистической значимости. Статистические расхождения присутствуют при уровнях вероятности p<0.05.
Пример 4
В описанных здесь исследованиях показано, что очищенные мононуклеарные лейкоциты, полученные из периферийного кровотока пациентов с ALL или диффузной лимфомой, которые проходят терапевтическое исследование или уже закончили лечение, включая тех, кто прошли лечение за много лет до проведения данного исследования, дают реакцию, когда подвергаются воздействию супернатанта aspergillus flavus культуры или EBV источников, или комбинации двух перечисленных веществ, образуя бластные клеток, которые при клеточном поверхностном фенотипировании неотличимы от лейкозных клеток. Подвергшиеся воздействию клетки демонстрировали клеточные поверхностные фенотипы, которые являются признаками острого лимфобластного лейкоза и диффузных лимфом. Такая реакции усиливается при добавлении супернатанта CCL-87 культуры, содержащей вирус Эпштейна-Барра (EBV), или при добавлении очищенного EBV. Более того, облучение aspergillus flavus на уровне 50 СантиГрей привело к повышенному стимулированию. Комбинированная культура aspergillus flavus и EBV привела к возникновению дополнительного протеинового пика, показанного на Фигурах 1(C) и 2(C). Этот белок демонстрировал высокую эффективность при выявлении индивидуумов с анамнезом острой лимфобластной лейкемии/диффузной лимфомы, но не нормальных образцов, используя ELISA методику. Эта субстанция также индуцировала ALL лейкозные фенотипы в мононуклеарных перферийных клетках крови бывших лейкозных пациентов, но не в неконтрольных образцах.
Используя ELISA методику, плазма пациентов с ALL или диффузной лимфомой дала реакцию с супернатантом aspergillus flavus культур. Могла быть обеспечена четкая сепарация лейкозных и "нормальных" контрольных образцов. Однако аналогичные результаты не были получены, когда использовалась плазма из нормальных контрольных образцы или от индивидуумов с солидными опухолями, которая идентично обрабатывалась in vitro.
Облучение культур, содержащих aspergillus flavus с EBV или без этого вируса, способствовало возникновению протеиновых пиков, что показано на Фигурах 1(A)-(C) по сравнению с Фигурами 3(A)-(C). Также, независимо от облучения, фракции пика 1, с инкубацией или без инкубации, проявили наибольшую активность в развитии CD10/CD19, CD34/CD19, и CD34/CD117 клеточных поверхностных фенотипов, характерных для лейкозных клеток у прежних лейкозных пациентов, что показано на Фигурах 20(A)-(C). Комбинация aspergillus flavus (X) и вируса Эпштейна-Барра (EBV), с облучением или без облучения, отличается значительной активностью, тогда как супернатант 1C3 B-лимфобластной клеточной линии (CRL-2312) совинолицей мартышки (CRL-2312) (OM) не оказал воздействия на клеточные поверхностные фенотипы прежних лейкозных пациентов или на контрольные образцы.
Временной анализ показал постепенное развитие лейкозного клеточного поверхностного фенотипа у бывших лейкозных пациентов после одного, двух, трех, четырех, пяти, шести и 24 часов инкубации с aspergillus flavus (X), вирусом Эпштейна-Барра (eV), или комбинацией Х и eV, по сравнению с контрольными образцами (только среда). Более того, анализ показывает, что клетки уменьшили экспрессию клеточных поверхностных маркеров в пределах первых 3 часов инкубации с aspergillus flavus (X), вирусом Эпштейна-Барра (eV), или комбинацией Х и eV, что показано на Фигурах 22(A), 23(A), и 24(A). Через 4 часа клетки передают практически такие же сигналы, что и обработанные средой клетки, а затем начинают постоянно увеличиваться поверхностные маркеры до, по меньшей мере, 24 часов. Данный эффект не наблюдается в клетках "нормальных" контрольных образцов/контрольных образцов с серповидными клетками, что показано на Фигурах 22(В), 23(В), и 24(В). Не привязываясь к какой-либо конкретной теории, предполагается, что эти результаты свидетельствуют об исходном сопротивлении клеток возврату к лейкозному состоянию, а далее следовала реиндукция лейкозных маркеров у бывших лейкозных пациентов.
Замена супернатанта aspergillus flavus культуры разновидностями mycocladus corymbifera или очищенным купленным афлатоксином и замещение EBV вирусом лейкоза птиц не привели к аналогичным дискриминантным изменениям в нормальных образцах и образцах пациентов с лейкозом/диффузной лимфомой. Это показывает, что воздействие супернатанта aspergillus flavus и EBV вряд ли обусловлено общими, неспецифичными по виду организмами.
Заключение о том, что EBV и супернатант aspergillus flavus реиндуцируют фенотипические изменения типа ALL/диффузной лимфомы в клетках пациентов, болеющих ALL и диффузной лимфомой, а не в "контрольных образцах", включая пациентов с солидными опухолями, свидетельствует о потенциальной генетической предрасположенности этих индивидуумов. Более того, тот факт, что клетки от пациентов, страдающих ALL и диффузной лимфомой, реагируют аналогично, действительно важен. Клинически, эти две группы четко связаны, поскольку диффузные лимфомы могут преобразиться в лейкоз. Получение идентичных результатов, используя либо клеточное поверхностное фенотипирование, либо ELISA методику, действительно важно. Эти исследования могут пролить свет на роль EBV и aspergillus в генерировании лейкоза у генетически предрасположенных пациентов. Более того, тот факт, что облучение изменяет модель выработки белка с помощью лишь aspergillus flavus или после инкубации с EBV, может пролить свет на механизм канцерогенеза в результате облучения.
Ранее была неизвестна регенерация геномов, контролирующих клеточные поверхностные фенотипы бывших лейкозных пациентов. Вышеописанные исследования показывают, что несмотря на казалось бы полную морфологическую ремиссию, клетки пациентов с острым лимфобластным лейкозом, когда подвергаются определенным условиям, демонстрируют способность к трансформации в клеточный поверхностный фенотип, аналогичный фенотипу острого лимфобластного лейкоза. Подобные воздействия не индуцируют фенотипических изменений у нормальных индивидуумов или пациентов с солидными опухолями. ELISA тестирование может быть использовано как средство для выявления и обособления пациентов с анамнезом лейкоза, post-ex-facto, от нормальных индивидуумов и пациентов с солидными опухолями. Данный тест может потенциально быть использован для массового скрининга нормальных индивидуумов, чтобы установить их предрасположенность к развитию лейкоза. Подобная работа требует большого населения. Результаты вышеупомянутых экспериментов могут также иметь применение для этиологии лейкоза.
В предшествующей спецификации все раскрытые документы, акты или информация не означают признания того, что указанный документ, акт или информация в любой их комбинаций были публично доступны, известны публике, составляли часть общих познаний в данной области, или было известно, что эти сведения способствовали решению любой проблемы во время приоритета.
Все раскрытые публикации, которые цитировались выше, полностью включены сюда на основании ссылки, каждая публикация во всей полноте, в той степени, как если бы каждая публикация была включена сюда на основании ссылки индивидуально.
Поскольку здесь были описаны и проиллюстрированы специфические воплощения способов диагностики и вакцинации индивидуумов против лейкоза, для специалистов в данной области очевидно, что возможны вариации и модификации без отклонения от существа и принципа данного изобретения в широком смысле. Также понимается, что следующие пункты патентной формулы предназначены для того, чтобы охватить все родовые и специфические признаки изобретения, описанные здесь, а также все формулировки объема данного изобретения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СРЕДСТВО, ПРИМЕНЯЕМОЕ ПРИ ЛЕЧЕНИИ ОПУХОЛЕЙ ЛИМФАТИЧЕСКОЙ ТКАНИ | 1998 |
|
RU2177805C2 |
| АЦИЛ-ГИДРАЗОНОВЫЕ И ОКСАДИАЗОЛОВЫЕ СОЕДИНЕНИЯ, ФАРМАЦЕВТИЧЕСКИЕ КОМПОЗИЦИИ, СОДЕРЖАЩИЕ ИХ, И ИХ ПРИМЕНЕНИЕ | 2012 |
|
RU2664327C2 |
| НЕРЕПЛИЦИРУЕМЫЕ ПРОИСХОДЯЩИЕ ОТ ВИРУСОВ ЧАСТИЦЫ И ИХ ПРИМЕНЕНИЕ | 2013 |
|
RU2705556C2 |
| АНТИ-IL1RAP АНТИТЕЛА И ИХ ПРИМЕНЕНИЕ ПРИ ЛЕЧЕНИИ ЛЮДЕЙ | 2012 |
|
RU2597831C2 |
| ВЕТО-КЛЕТКИ, ПОЛУЧЕННЫЕ ИЗ Т-КЛЕТОК ПАМЯТИ | 2017 |
|
RU2779844C2 |
| СПОСОБ ПОЛУЧЕНИЯ ПРИРОДНЫХ КЛЕТОК-КИЛЛЕРОВ И КОМПОЗИЦИЯ ДЛЯ ЛЕЧЕНИЯ РАКА | 2019 |
|
RU2780848C2 |
| НОВОЕ ЛЕЧЕНИЕ ОСТРОГО ЛИМФОБЛАСТНОГО ЛЕЙКОЗА У ДЕТЕЙ | 2014 |
|
RU2677324C2 |
| КОМПОЗИЦИИ И СПОСОБЫ ИММУНОТЕРАПИИ | 2014 |
|
RU2680010C2 |
| НОВОЕ ЛЕЧЕНИЕ ОСТРОГО ЛИМФОБЛАСТНОГО ЛЕЙКОЗА У ДЕТЕЙ | 2009 |
|
RU2536933C2 |
| ЕСТЕСТВЕННЫЕ КЛЕТКИ-КИЛЛЕРЫ, РЕЗИСТЕНТНЫЕ К ТРАНСФОРМИРУЮЩЕМУ РОСТОВОМУ ФАКТОРУ БЕТА | 2019 |
|
RU2830178C2 |
Изобретение относится к области медицины, а именно к способу диагностики острого лимфобластного лейкоза у пациента, включающий выявление признаков лейкоза, тестирование клеток крови на лейкоз, инкубирование клеток крови фактором, идуцирующим лейкоз, с тем, чтобы индуцировать экспрессию клеточных поверхностных маркеров, которые являются признаком лейкоза, где фактор, индуцирующий лейкоз - это супернатант Aspergillus flavus, EBV-инфицированный CCL87 супернатант, очищенная EBV культура или их комбинации. Тестирование клеток крови на клеточные поверхностные маркеры, где уровень клеточных поверхностных маркеров является признаком лейкоза или тестирование плазмы крови на лейкоз. Инкубирование фактора, индуцирующего лейкоз, на планшете c индуцирующим лейкоз фактором, инкубирование плазмы крови индуцирующим лейкоз фактором. Проведение иммунносорбентного анализа плазмы крови и определение IgG иммунореактивности в биологических образцах, где реактивность по отношению IgG является показателем лейкоза. Способ введения индуцирующего лейкоз фактора в мононуклеарные клетки. Использование заявленных способов позволяет эффективно диагностировать и выявлять острый лимфобластный лейкоз у пациентов. 2 н. и 12 з.п. ф-лы, 24 ил., 4 пр.
1. Способ диагностики острого лимфобластного лейкоза у пациента, включающий:
сбор биологического образца пациента, где биологический образец - это плазма крови или клетки крови;
выявления признаков лейкоза, что включает
тестирование клеток крови на лейкоз, также включающее:
инкубирование клеток крови фактором, индуцирующим лейкоз, с тем, чтобы индуцировать экспрессию клеточных поверхностных маркеров, которые являются признаком лейкоза, где фактор, индуцирующий лейкоз - это супернатант Aspergillus flavus, EBV-инфицированный CCL87 супернатант, очищенная EBV культура или их комбинации;
тестирование клеток крови на клеточные поверхностные маркеры путем проведения анализа на поверхностные маркеры в отношении клеток крови, где уровень клеточных поверхностных маркеров является признаком лейкоза; или
тестирование плазмы крови на лейкоз, также включающее:
получение плазмы крови от лейкозных пациентов или потенциально предрасположенных к лейкозу пациентов;
инкубирование фактора, индуцирующего лейкоз, на планшете, где индуцирующий лейкоз фактор - это супернатант Aspergillus flavus, EBV-инфицированный CCL87 супернатант, очищенная EBV культура или их комбинации;
инкубирование плазмы крови индуцирующим лейкоз фактором;
проведение иммунносорбентного анализа плазмы крови; и
определение IgG иммунореактивности в биологических образцах, где реактивность по отношению IgG является показателем лейкоза.
2. Способ по п. 1, где клеточные поверхностные маркеры для проточной цитометрии - это CD34, CD10, CD19, CD45, CD117 и их комбинация.
3. Способ по п. 2, где клеточные поверхностные маркеры для проточной цитометрии - это комбинация CD10/CD19, CD34/CD19, или CD34/CD117.
4. Способ по п. 3, где анализируется более чем одна комбинация клеточных поверхностных маркеров.
5. Способ по п. 1, где диагностика клеток крови с использованием клеточных поверхностных маркеров и анализ на основе проточной цитометрии осуществляются, по крайней мере, через 24 часа после инкубирования клеток крови фактором, индуцирующим лейкоз.
6. Способ по п. 1, где окрашивание клеток крови с использованием клеточных поверхностных маркеров и анализ на основе проточной цитометрии осуществляются, по крайней мере, через 72 часа после инкубирования клеток крови фактором, индуцирующим лейкоз.
7. Способ по п. 1, далее включающий только грибковый возбудитель болезни или данный возбудитель болезни в комбинации с вирусом, таким как EBV, без облучения или с облучением, с целью возникновения рака, включая индукцию лейкоза или фактора, индуцирующего лейкоз.
8. Способ по п. 1, где IgG иммунореактивность определяется, используя анти-человеческий IgG, конъюгированный с щелочной фосфатазой.
9. Способ по п. 8, где щелочная фосфатаза вступает в реакцию с хромогенным субстратом, чтобы дать хроматический сигнал для распознания.
10. Способ по п. 1, где способ используется для массового скрининга пациентов.
11. Способ введения индуцирующего лейкоз фактора в мононуклеарные клетки, полученные от пациента;
где фактор, индуцирующий лейкоз - это супернатант Аspergillus flavus, EBV-инфицированный CCL87 супернатант, очищенная EBV культура или их комбинации;
где мононуклеарные клетки забираются у пациента, больного лейкозом, пациента, который проходит лечение от лейкоза, или пациента, который ранее лечился от лейкоза; и
где введение индуцирующего лейкоз фактора формирует бластные клетки в мононуклеарных клетках.
12. Способ по п. 11, также включающий реиндуцирование лейкоза в мононуклеарные клетки пациентов, предрасположенных к лейкозу, используя грибковый возбудитель болезни.
13. Способ по п. 12, где грибковый возбудитель болезни - это супернатант Aspergillus flavus.
14. Способ по п. 13, где бластные клетки имеют поверхностный фенотип, гомологический лейкозным клеткам.
| SKINNER J | |||
| et al Infectious complications in pediatric patients undergoing transplantation with T lymphocyte-depleted bone marrow // Pediatr infect Dis., 1986, v.5(3), р.319-2 | |||
| QUESADA J.P | |||
| et al Serologic studies in hairy cell leukemia: High prevalence of Epstein-Barr and cytomegalovirus antibodies and absence of human T-cell lymphotrophic viruses |
Авторы
Даты
2016-02-10—Публикация
2010-12-20—Подача