Изобретение относится к медицине, в частности к офтальмологии, и может быть использовано при хирургическом лечении глаукомы.
В настоящее время наиболее радикальными способами лечения глаукомы остаются хирургические способы лечения. Однако при тяжелых формах глаукомы традиционные хирургические вмешательства не позволяют добиться стойкой нормализации внутриглазного давления (ВГД). В связи с этим все большее распространение получают вмешательства с использованием дренажей.
Известны способы хирургического лечения глаукомы с помощью различных микродренажей: в виде пластины из полимерного материала (патент RU №2212215, 20.09.2003), гидрогелевых микротрубочек (Патент RU 2192821, 20.11.2002), клапанные - типа Ahmed (Colerman Αl., Hill R., Wilson M.R. Initial clinical experience with Ahmed glaucoma valve implant. / Am. J. Ophtholmol., 1995, v. 120, 23-31). Однако при их использовании может возникнуть ряд осложнений, таких как смещение, обнажение, отторжение дренажа, а также рубцевание в зоне вновь созданных путей оттока, что в итоге приводит к неблагоприятному исходу хирургического лечения глаукомы и обусловливает развитие офтальмогипертензии в послеоперационном периоде.
Известен способ хирургического лечения первичной открытоугольной глаукомы (ПОУГ), предусматривающий субсклеральную имплантацию углеродного микродренажа (Степанов А.В., Колычева С.Ю., Гомзаева У.Ш. Первые клинические результаты нового метода микродренирования в лечении вторичной глаукомы // VII РООФ: Сборник научных трудов. - М., 2014. - Т. 1. - С. 360). Углеродный материал не обладает общетоксическим, раздражающим, сенсибилизирующим действием на организм и в достаточной степени является биосовместимым с тканями человека. К недостаткам данного способа относится невысокая сорбционная емкость углеродного волокна, что не обеспечивает должного оттока внутриглазной жидкости (ВГЖ) из-за ломкости углеродного волокна, поэтому активное применение данного материала в качестве микродренажа ограничено.
Известен способ хирургического лечения глаукомы с использованием дренажа «Ксенопласт» (Анисимова С.Ю., Анисимов С.И., Рогачева И.В. Хирургическое лечение рефрактерной глаукомы с использованием нового, стойкого к биодеструкции коллагенового дренажа // Национальный журнал Глаукома. - М., 2006. - Т. 5. - №2. - С. 51-56). Дренаж коллагеновый антиглаукомный «Ксенопласт» состоит из нерастворимого пористого ксеноколлагена, выделенного из костной ткани сельскохозяйственных животных, выполнен в виде тонкой и узкой полоски. Дренаж биологически инертен, не обладает свойствами аллергена. Однако при неправильной установке дренажа или при несоответствии размера операционного ложа и размера дренажа возможна блокада зоны операции с возникновением послеоперационной гипертензии. При применении в ходе антиглаукомных операций не исключает возникновение осложнений, таких как послеоперационное воспаление, отслойка сосудистой или сетчатой оболочки, макулярный отек, осложненная катаракта.
Ближайшим аналогом предлагаемого способа является способ хирургического лечения ПОУГ (Патент RU 2103964, 10.02.1998), включающий выкраивание конъюнктивального лоскута основанием к лимбу, формирование прямоугольного лоскута склеры на 2/3 ее толщины основанием к лимбу, проведение у основания лоскута с двух сторон надреза длиной 1 мм, трабекулэктомию, подворачивание боковых краев склерального лоскута внутрь и фиксирование одним швом посередине образованного тоннеля так, чтобы края не соприкасались друг с другом. Затем поверхностный лоскут склеры укладывают на место и фиксируют по краям двумя швами к склере. Проводят репозицию конъюнктивального лоскута с наложением на него непрерывного шва. Однако данная операция в раннем послеоперационном периоде зачастую осложняется неконтролируемой гипотонией, а в более позднем периоде - рубцеванием вновь созданных путей оттока.
Задачей предлагаемого изобретения является создание способа хирургического лечения глаукомы с обеспечением стабильной дренажной системы для оттока внутриглазной жидкости.
Техническим результатом предлагаемого способа является снижение риска рубцевания в зоне сформированного тоннеля и, соответственно, получение стойкого гипотензивного эффекта с уменьшением количества повторных операций.
Предлагаемая форма ячеистого дренажа способствует улучшению оттока ВГЖ, а через некоторое время дренаж, помещенный внутрь сформированного тоннеля, подвергается рассасыванию, оставляя при этом вокруг себя в зоне оставленной щели между стенками тоннеля и дренажом сформированную соединительно-тканную капсулу, которая не дает рубцеваться и закрываться созданному в ходе операции тоннелю для оттока ВГЖ.
Сущность изобретения состоит в следующем.
Способ хирургического лечения глаукомы предполагает выполнение трабекулэктомии. Новым является то, что готовят дренаж диаметром 1,5-2 мм и длиной 5 мм путем безузелкового плетения четырех полигликолидных нитей. В верхнем квадранте глазного яблока сначала выкраивают поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу с основанием 5 мм и боковой стороной 4 мм. Далее из глубжележащих слоев склеры выкраивают глубокий лоскут склеры прямоугольной формы на 1/3 ее толщины основанием к лимбу с основанием 4 мм и боковой стороной 3 мм. Затем у основания глубокого лоскута иссекают полоску трабекулярной ткани. Боковые края глубокого лоскута выворачивают наружу и помещают между ними изготовленный дренаж. Один из концов дренажа располагают в углу передней камеры, а второй - на основании глубокого лоскута. Края глубокого лоскута фиксируют одним-двумя швами между собой так, чтобы они не соприкасались друг с другом. Поверхностный лоскут укладывают сверху, закрывая края глубокого лоскута с образованием между сформированными лоскутами тоннеля округлой формы, оставляя щелевидное пространство между его стенками и дренажом. Края поверхностного лоскута фиксируют по краям к склере.
Способ осуществляют следующим образом.
Предварительно готовят дренаж из полигликолидной нити: в операционной, в стерильных условиях, из вакуумной упаковки извлекают полигликолидную нить.
Полигликолидная нить является синтетическим шовным материалом, состоящим из сплетенных мононитей (RU 2207093, 27.06.2003). Покрытие нити сделано из поликапролактона и стеарата кальция, сама же нить состоит из филаментов гликолевой кислоты. Данный вид хирургического шовного материала характеризуется тем, что содержащиеся в нити вещества не являются коллагенами, не вызывают аллергическую реакцию, не обладают антигенными свойствами, не токсичны, не вызывают выраженную острую воспалительную реакцию. Нить подвергается рассасыванию путем гидролиза, а полная абсорбция происходит в течение 60-90 дней. Дренаж изготавливают вручную в течение 3-4 минут в стерильных условиях перед операцией. Нити сплетают с помощью безузелкового плетения из четырех нитей. Процесс изготовления достаточно прост и не требует дополнительных приспособлений, кроме рук хирурга. В результате дренаж приобретает форму цилиндра ячеистого строения, обладает эластичностью и способностью к моделированию.
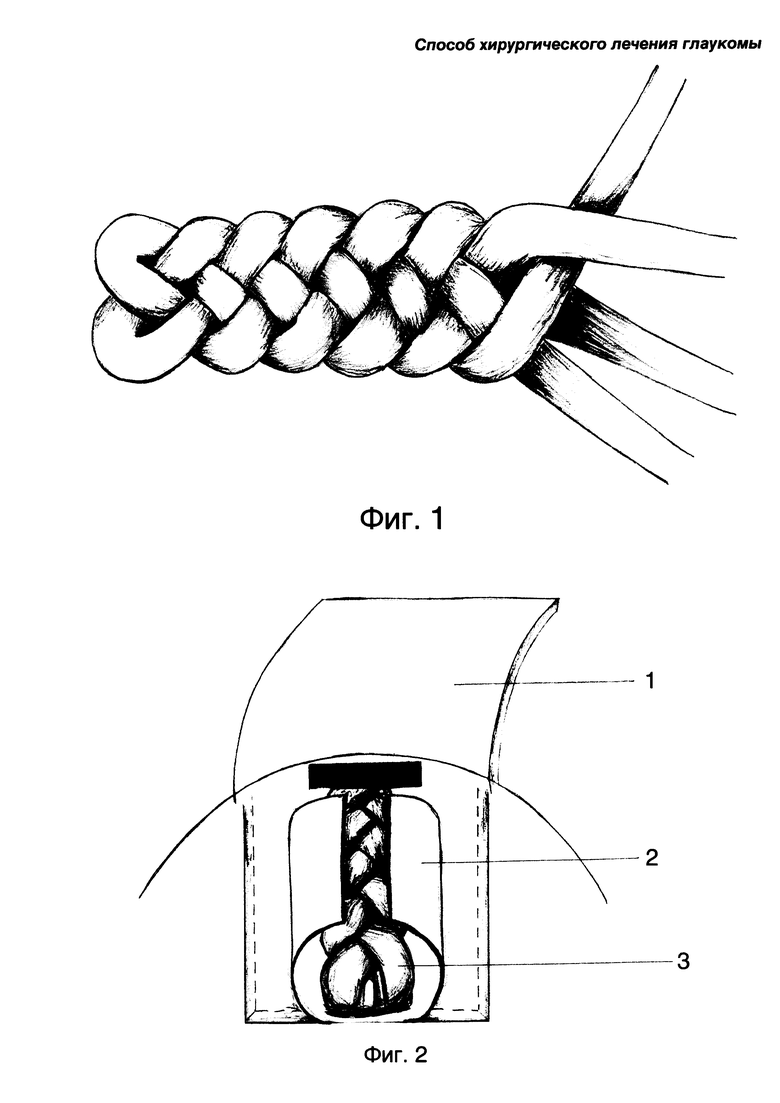
Дренаж сплетают в виде безузелкового плетения из четырех нитей. Он имеет диаметр 1,5-2 мм и длину 5 мм. На Фиг. 1 представлен общий вид дренажа.
Затем проводят оперативное вмешательство: в верхнем квадранте глазного яблока выкраивают конъюнктивальный лоскут основанием к лимбу. Затем формируют поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу и размерами 5 мм основание и 4 мм боковая сторона. Далее из глубжележащих слоев склеры выкраивают глубокий лоскут прямоугольной формы на 1/3 толщины склеры основанием к лимбу и размерами 4 мм основание на 3 мм боковая сторона. Затем у основания глубокого лоскута иссекают полоску трабекулярной ткани размером 3×2 мм (трабекулэктомия). Боковые края глубокого склерального лоскута выворачивают наружу, между ними помещают изготовленный дренаж так, чтобы один из его концов был помещен в угол передней камеры, а второй - находился на основании глубокого лоскута. Затем края глубокого лоскута фиксируют одним-двумя швами, 8-00, между собой посередине так, чтобы они не соприкасались друг с другом.
На Фиг. 2 представлена схема операции, где 1 - поверхностный лоскут склеры, 2 - глубокий лоскут склеры, 3 - дренаж из полигликолидной нити.
После этого поверхностный лоскут укладывают на место, закрывая края глубокого лоскута с образованием тоннеля, и фиксируют по краям двумя швами к склере.
Таким образом, формируют тоннель округлой формы из склеры с помещенным внутрь дренажом, оставляя щелевидное пространство между стенками сформированного тоннеля и дренажом.
Проводят репозицию конъюнктивального лоскута с наложением на него непрерывного шва.
Для доказательств возможности реализации заявленного назначения и достижения указанного технического результата приводим следующие данные.
Клинический пример 1
Пациентка В., возраст 57 лет. Диагноз: правый глаз - открытоугольная III «с» глаукома, осложненная начальная катаракта. Левый глаз - открытоугольная II «в» глаукома, осложненная начальная катаракта. Данные обследования: глаукома в течение 20 лет, максимальный гипотензивный режим. При поступлении острота зрения правого глаза 0,8 с коррекцией, внутриглазное давление 36 мм ртутного столба на максимальном гипотензивном режиме. Периферическое поле зрение правого глаза с носовой стороны до 30°, с височной стороны до 60°.
Пациентке проведено хирургическое лечение по предложенному способу. После изготовления дренажа приступили к оперативному вмешательству. После обработки операционного поля в верхнем квадранте у лимба на 13 часах проведен разрез конъюнктивы длиной 7 мм, конъюнктива отсепарована, выполнен гемостаз. Выкроен поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу и размерами 5x4 мм. Затем выкроен глубокий прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу и размерами 4×3 мм. У основания глубокого лоскута иссекли полоску трабекулярной ткани размером 3×2 мм. Боковые края глубокого склерального лоскута вывернули наружу, между ними помещен изготовленный дренаж, один конец дренажа разместили в углу передней камеры. Затем края глубокого лоскута фиксированы двумя швами, 8-00, между собой посередине так, чтобы они не соприкасались друг с другом. После этого поверхностный лоскут уложен на место, закрывая края глубокого лоскута с образованием тоннеля округлой формы, и фиксирован по краям двумя швами к склере. Произведена репозиция конъюнктивального лоскута с наложением на него непрерывного шва.
При выписке: ВГД правого глаза 17 мм ртутного столба. Расширено поле зрение с носовой стороны до 40°. Острота зрения 0,7 с коррекцией и диафрагмой. Объективно: фильтрационная подушка над верхним лимбом плоская, разлитая. Гониоскопически фистула на 12 часах свободна. Через 1,5-2 месяца по данным ультразвуковой биомикроскопии (УБМ) определяется функционально активная полость в проведении вмешательства, без избыточной пролиферации. Через 6 месяцев после операции все показатели сохранились. Это подтверждает снижение риска гипотензии в раннем послеоперационном периоде в результате использования предлагаемого способа, а также снижение риска рубцевания и обеспечение стойкого гипотензивного эффекта в позднем послеоперационном периоде за счет рассасывания дренажа и формирования соединительно-тканной капсулы внутри тоннеля.
Клинический пример 2
Пациент Р., возраст 67 лет. Диагноз: правый глаз - артифакия. Левый глаз - вторичная неоваскулярная III «с» глаукома, осложненная начальная катаракта.
Данные обследования: при поступлении острота зрения левого глаза 0,3, не корригирует. ВГД левого глаза - 34 мм ртутного столба на максимальном гипотензивном режиме. Гониоскопически угол передней камеры (УПК) закрыт, определяются новообразованный сосуды. Периферическое поле зрение левого глаза сужено с носовой стороны до 15°, с височной - до 55°, имеется парацентральная кольцевидная скотома.
Пациенту проведена операция по предлагаемому способу. После изготовления дренажа приступили к оперативному вмешательству. После обработки операционного поля в верхнем квадранте у лимба на 13 часах проведен разрез конъюнктивы длиной 7 мм, конъюнктива отсепарована, выполнен гемостаз. Выкроен поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу и размерами 5×4 мм. Затем выкроен глубокий прямоугольный лоскут склеры размерами 4×3 мм. У основания глубокого лоскута иссекли полоску трабекулярной ткани размером 3×2 мм, произвели периферическую иридэктомию. Далее боковые края глубокого склерального лоскута вывернуты наружу, между ними помещен изготовленный дренаж, периферический конец дренажа разместили в углу передней камеры. Затем края глубокого лоскута фиксированы одним швом, 8-00, между собой посередине так, чтобы они не соприкасались друг с другом. После этого поверхностный лоскут уложен на место, закрывая края глубокого лоскута с образованием тоннеля округлой формы. Поверхностный лоскут фиксирован по краям двумя швами к склере. Произведена репозиция конъюнктивального лоскута с наложением на него непрерывного шва.
При выписке ВГД левого глаза - 14 мм ртутного столба. Острота зрения - 0,3, не корригирует. Объективно: фильтрационная подушка над верхним лимбом плоская, разлитая. Гониоскопически фистула на 12 часах свободна. Через 1,5-2 месяца по данным УБМ определяется функционально активная полость в проведении вмешательства, без избыточной пролиферации, что свидетельствует о сформированной соединительнотканной капсуле внутри тоннеля. Через 5 месяцев после операции все показатели сохранились.
Данная операция проведена 7 больным (7 глаз) ПОУГ II-III стадий, не имеющих глазных хирургических вмешательств в анамнезе. Получены результаты: в раннем послеоперационном периоде в 95% случаев ВГД находилось в пределах 13-15 мм ртутного столба; через 6-12 месяцев - 16-18 мм ртутного столба (по Маклакову). Эффективность операции в раннем послеоперационном периоде подтверждали с помощью оптической когерентной томографии переднего отрезка глаза (ОСТ). В позднем - с помощью УБМ.
Таким образом, применение данной операции позволяет получить более стойкий гипотензивный эффект в отдаленном послеоперационном периоде и снизить риск гипотензии в раннем послеоперационном периоде.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 2017 |
|
RU2644550C1 |
| Способ хирургического лечения глаукомы | 2024 |
|
RU2833133C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 2015 |
|
RU2603295C1 |
| Хирургический способ одномоментной активации путей оттока внутриглазной жидкости при глаукоме | 2021 |
|
RU2782126C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 2018 |
|
RU2668702C1 |
| Способ активации основных и дополнительных путей оттока внутриглазной жидкости при глаукоме | 2024 |
|
RU2833766C1 |
| Хирургическое лечение глаукомы методом синустрабекулэктомии с базальной иридэктомией в сочетании с глубокой склерэктомией и активацией увеосклерального пути аутосклерой | 2017 |
|
RU2674088C1 |
| СПОСОБ ЛЕЧЕНИЯ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2007 |
|
RU2394534C2 |
| Комбинированный способ активации различных механизмов оттока внутриглазной жидкости при глаукоме | 2021 |
|
RU2766730C1 |
| Способ активации увеосклерального пути оттока внутриглазной жидкости | 2018 |
|
RU2712640C1 |
Изобретение относится к медицине, в частности к офтальмологии, и может быть использовано при хирургическом лечении глаукомы. В верхнем квадранте глазного яблока сначала выкраивают поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу с основанием 5 мм и боковой стороной 4 мм. Далее из глубжележащих слоев склеры выкраивают глубокий лоскут склеры прямоугольной формы на 1/3 ее толщины основанием к лимбу с основанием 4 мм и боковой стороной 3 мм. Затем у основания глубокого лоскута иссекают полоску трабекулярной ткани. Боковые края глубокого лоскута выворачивают наружу и помещают между ними изготовленный дренаж. Один из концов дренажа располагают в углу передней камеры, а второй - на основании глубокого лоскута. Края глубокого лоскута фиксируют одним-двумя швами между собой так, чтобы они не соприкасались друг с другом. Поверхностный лоскут укладывают сверху, закрывая края глубокого лоскута с образованием между сформированными лоскутами тоннеля округлой формы, оставляя щелевидное пространство между его стенками и дренажом. Края поверхностного лоскута фиксируют по краям к склере. Способ позволяет снизить риск рубцевания в зоне сформированного тоннеля и, соответственно, обеспечивает получение стойкого гипотензивного эффекта с уменьшением количества повторных операций. 2 ил., 2 пр.
Способ хирургического лечения глаукомы, включающий выполнение трабекулэктомии, отличающийся тем, что готовят дренаж диаметром 1,5-2 мм и длиной 5 мм путем безузелкового плетения четырех полигликолидных нитей; в верхнем квадранте глазного яблока сначала выкраивают поверхностный прямоугольный лоскут склеры на 1/3 ее толщины основанием к лимбу с основанием 5 мм и боковой стороной 4 мм, далее из глубжележащих слоев склеры выкраивают глубокий лоскут склеры прямоугольной формы на 1/3 ее толщины основанием к лимбу с основанием 4 мм и боковой стороной 3 мм, затем у основания глубокого лоскута иссекают полоску трабекулярной ткани; после чего боковые края глубокого лоскута выворачивают наружу и помещают между ними изготовленный дренаж, располагая один из его концов в углу передней камеры, а второй - на основании глубокого лоскута, затем края глубокого лоскута фиксируют одним-двумя швами между собой так, чтобы они не соприкасались друг с другом, поверхностный лоскут укладывают сверху, закрывая края глубокого лоскута с образованием между сформированными лоскутами тоннеля округлой формы, оставляя щелевидное пространство между его стенками и дренажом, края поверхностного лоскута фиксируют по краям к склере.
| СПОСОБ АНТИГЛАУКОМАТОЗНОЙ ОПЕРАЦИИ | 1994 |
|
RU2103964C1 |
| ДРЕНАЖ ДЛЯ ЛЕЧЕНИЯ ГЛАУКОМЫ | 2002 |
|
RU2212215C1 |
| СТЕПАНОВ А.В | |||
| и др | |||
| Первые клинические результаты нового метода микродренирования в лечении вторичной глаукомы // VII РООФ: Сборник научных трудов | |||
| - М., 2014 | |||
| - Т | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| - С | |||
| Способ приготовления искусственной массы из продуктов конденсации фенолов с альдегидами | 1920 |
|
SU360A1 |
| COLERMAN Α | |||
| et al | |||
| Initial clinical experience with Ahmed glaucoma valve implant | |||
| / Am | |||
| J | |||
| Ophtholmol., 1995, v | |||
| Кровля из глиняных обожженных плит с арматурой из проволочной сетки | 1921 |
|
SU120A1 |
Авторы
Даты
2016-04-20—Публикация
2015-05-05—Подача