Изобретение относится к области медицины, а именно к акушерству и гинекологии и может быть использовано для индивидуального прогнозирования антенатальной гибели плода у беременных и выбора рациональной акушерской тактики в зависимости от результатов прогноза.
В России с 2001 по 2011 г. отмечалась тенденция к снижению перинатальной смертности (ПС) с 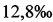 до
до 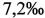 . Снижение ее происходило преимущественно за счет ранних неонатальных потерь при менее значительном снижении мертворождаемости, в частности антенатальной смертности, составлявшей 54% от всех перинатальных потерь (Демографический ежегодник России 2012. Статистический сборник. Федеральная служба государственной статистики. // Росстат. - М. - 2012. - С. 201-214, 516; Стародубов В.И., Суханова Л.П. Репродуктивные проблемы демографического развития России. - М.: ИД «Менеджер здравоохранения». - 2012. - С. 158). По последним данным РОССТАТА уровень ПС в 2012 г. в нашей стране повысился и составил
. Снижение ее происходило преимущественно за счет ранних неонатальных потерь при менее значительном снижении мертворождаемости, в частности антенатальной смертности, составлявшей 54% от всех перинатальных потерь (Демографический ежегодник России 2012. Статистический сборник. Федеральная служба государственной статистики. // Росстат. - М. - 2012. - С. 201-214, 516; Стародубов В.И., Суханова Л.П. Репродуктивные проблемы демографического развития России. - М.: ИД «Менеджер здравоохранения». - 2012. - С. 158). По последним данным РОССТАТА уровень ПС в 2012 г. в нашей стране повысился и составил 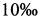 . При этом наблюдается рост всех ее компонентов и в первую очередь антенатальной смертности. Кроме того, в ближайшие годы в России прогнозируют снижение рождаемости, что обусловлено вступлением в репродуктивный возраст малочисленного поколения родившихся в 90-е годы. Таким образом, проблема репродуктивных потерь не только не теряет своей актуальности, а постоянно повышает к себе интерес отечественной научной общественности.
. При этом наблюдается рост всех ее компонентов и в первую очередь антенатальной смертности. Кроме того, в ближайшие годы в России прогнозируют снижение рождаемости, что обусловлено вступлением в репродуктивный возраст малочисленного поколения родившихся в 90-е годы. Таким образом, проблема репродуктивных потерь не только не теряет своей актуальности, а постоянно повышает к себе интерес отечественной научной общественности.
При этом работы ученых ориентированы на определение причин и выявление патологического механизма перинатальных осложнений, совершенствование существующих и разработку новых методов оценки репродуктивного потенциала, диагностики перинатальной патологии, поиск маркеров, прогнозирующих ухудшение состояния здоровья плода.
Так известен способ прогнозирования антенатальной гибели плода, предложенный Сагамоновой К.Ю., Погореловой Т.Н., Палиевой Н.В., Заманской Т.А., Евсеевой 3.П., Ковпий Ю.В., Мелконовым Э.Ю., Клепиковой А.А. (патент RU 2009140816, 2011 г.) и заключающийся в определении в сыворотке крови беременных (начиная с 22-23 недель гестации) уровня Д-димера, при его значении 400-740 нг/мл прогнозируют антенатальную гибель плода.
Существенным недостатком известного способа является неспецифичность предложенного маркера для прогнозирования конкретного варианта перинатального исхода - антенатальной гибели плода, обусловленная способностью Д-димера к повышению в сыворотке крови беременных при вызывающих гиперкоагуляцию осложнениях гестации, таких как преэклампсия, преждевременная отслойка плаценты и экстрагенитальных заболеваниях беременных (сахарный диабет, заболевания почек). В связи с этим повышение уровня Д-димера в сыворотке крови беременных следует рассматривать как прогностический критерий возможной угрозы антенатальной гибели плода.
Таким образом, использование современных медицинских технологий необходимо сочетать с научно-обоснованным многофакторным прогнозированием перинатальной патологии. Данное направление является весьма перспективным в акушерстве.
Существует ряд научных работ, основанных на применении методов многофакторного прогнозирования с использованием компьютерных технологий (Ермошенко Б.Г. Прогнозирование течения и исхода беременности и родов: Дис… д-ра мед. наук. - С-Петербург, 1991. - 189 с.; Зарубина Е.Н. Прогнозирование перинатальных исходов и выбор метода родоразрешения: Автореф. дис… д-ра мед. наук. - Москва, 1995. - 42 с.; Башмакова Н.В. Доклиническая диагностика и прогнозирование перинатальной патологии на модели популяции беременных женщин крупного промышленного центра: Автореф. дис… д-ра мед. наук. - Москва, 1999. - 53 с.; Мамиев О.Б. Прогнозирование состояния плода и новорожденного в родах и раннем неонатальном периоде. - Астрахань. - 2004. - 40 с.; Мамиев О.Б. Клинические и прогностические критерии нормальной и нарушенной адаптации к родовому стрессу у матери и плода: Автореф. дис… д-ра мед. наук. - Казань, 2006. - 52 с.).
Из практики медицины известны способы прогнозирования перинатальной патологии, заключающиеся в суммировании балльных эквивалентов обнаруженных у беременных факторов риска.
Наибольшее распространение получил метод Л.С. Персианинова в модификации О.Г. Фроловой и Е.И. Николаевой. Разработанная при этом универсальная шкала оценки перинатальных факторов риска была регламентирована приказом Министерства здравоохранения СССР №430 от 22.04.81 г. «Об утверждении инструктивно-методических указаний по организации работы женской консультации». Однако в условиях стремительного прогресса отечественной науки, хронологической коррекции эпидемиологии заболеваний и осложнений беременности, меняющихся условий труда и быта ряд факторов при их общей малочисленности (72 фактора) стал менее значимым в настоящее время. В данной методике отсутствуют строго очерченные алгоритмы деления пациенток по группам риска, в связи с чем границы выбора тактики ведения беременности и родоразрешения выглядят нечетко. Все это способствовало снижению прогностической значимости шкалы О.Г. Фроловой и Е.И. Николаевой и привело к ее отмене приказом Минздрава РФ от 10 февраля 2003 г. N 50 "О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях".
Известен способ оценки факторов риска беременности и предстоящих родов при помощи шкалы мониторинга беременных женщин групп риска, предложенный Файзуллиным А.Ш. (патент RU 2335236, 2008 г.) и заключающийся в определении у беременной с последующей оценкой в баллах социально-биологических факторов, акушерско-гинекологического анамнеза, экстрагенитальных заболеваний, осложнений беременности и состояния плода. Затем производится суммирование баллов и на основании полученной суммы оценивают течение и исход беременности следующим образом: менее 30 баллов - благоприятные (дальнейшее наблюдение и родоразрешение осуществляют в учреждениях родовспоможения центральной районной или городской больницы); 31-49 баллов - сомнительные (тактику дальнейшего ведения беременности и родоразрешения определяют в межрайонном перинатальном центре или городском родильном доме); 51-99 баллов - неблагоприятные (тактику дальнейшего ведения беременности и родоразрешения определяют в республиканском перинатальном центре или областном или краевом родильном доме); 101 и более баллов - крайне неблагоприятные (с экстренной госпитализацией в ближайшее учреждение родовспоможения для проведения интенсивной терапии имеющейся патологии, вызова специализированной бригады «на себя» и необходимостью решения вопроса о целесообразности пролонгирования беременности). В течение гестационного периода оценку группы риска производят трехкратно: 1 - при постановке беременной на учет в женскую консультацию, 2 - в 20-24, 3 - в 30-34 недели беременности.
Недостатками предложенного способа являются:
- отсутствие учета ретроспективного результата исхода беременности для родильницы и новорожденного и связанное с этим отсутствие корреляции между удельным прогностическим весом каждого фактора риска в пренатальном периоде и результатом исхода беременности, что не позволяет провести всестороннюю и объективную оценку степени риска беременности;
- использование устаревшей терминологии и классификации гестозов, которая была изменена в соответствии с МКБ X пересмотра согласно приказа МЗ РФ №170 от 27.05.1997 г. «О переходе органов и учреждений здравоохранения Российской Федерации на Международную статистическую классификацию болезней и проблем, связанных со здоровьем X пересмотра (с изменениями от 12 января 1998 г.)», приняты соответствующие клинические протоколы оказания медицинской помощи (2012 г.), даны федеральные клинические рекомендации (2013 г.);
- интерпретация антенатальной гибели плода - одного из вариантов перинатального исхода как фактора риска состояния плода, что не соответствует основной цели предложенного способа - прогнозирование исхода беременности, применение дифференцированного алгоритма действий в процессе ведения беременности и снижение уровня материнских и перинатальных потерь;
- отсутствие учета среди факторов риска группы осложнений, индуцированных медперсоналом при ведении беременности и родов (ятрогенного фактора) (Савельева Г.М., 2007, Радзинский В.Е., 2011), что снижает возможность объективного прогноза и эффективность лечебно-профилактических мероприятий, предпринимаемых в связи с его результатами;
- искаженная оценка отсутствия фактора риска: при отсутствии фактора риска его балльная оценка приравнивается к нулю вместо определения числового значения со знаком "-" («минус»), что не соответствует используемой авторами методике А.А. Генкина и Е.В. Гублера (Е.В. Гублер. Информатика в патологии, клинической медицине и педиатрии. - Л.: Медицина - 1990. - С. 44-99) и снижает объективность прогноза, искусственно завышая интегративную оценку перинатального риска.
Известен способ, предложенный Князевым С.А., Оразмурадовым А.А., Радзинским В.Е., Кузьминой Н.В., Гагаевым Ч.Г., Златовратской Т.В., Галиной Т.В. в 2009 г., направленный на повышение точности прогнозирования перинатальной заболеваемости и учитывающий перинатальный переход (Радзинский В.Е., Костин И.Н. Акушерский риск. Максимум информации минимум опасности для матери и младенца. - М.: Эскмо. - 2009. - С. 75-186). Указанный способ заключается в определении наличия анамнестических факторов: социально-биологических факторов риска, факторов акушерско-гинекологического анамнеза, экстрагенитальных заболеваний матери и факторов беременности: осложнений беременности, оценки состояния плода. Также авторы проводят дополнительное лабораторно-инструментальное обследование. Выявленным факторам присваивают балльные оценки с помощью «Модифицированной шкалы прогнозирования перинатальной заболеваемости», затем суммируют выявленные баллы и при сумме баллов до 15 прогнозируют низкую степень риска перинатальной заболеваемости, при сумме баллов от 15 до 25 - среднюю степень, при сумме баллов более 25 -высокую степень (патент RU 2369331, 2009 г.).
Недостатками известного способа, требующими дальнейшего совершенствования, являются:
- использование устаревшей терминологии и классификации гестозов;
- сложность и материальная затратность проведения некоторых биохимических исследований в массовом порядке.
Кроме того, все вышеуказанные способы многофакторного прогнозирования объединяет одна ключевая особенность, отражающаяся на практической значимости и применимости этих методик, - явная тенденция к абстрактности цели изобретения. Прогнозирование «перинатальной патологии», «перинатальной заболеваемости» и «оценка степени индивидуального риска возникновения возможных осложнений гестационного периода и предстоящих родов» с использованием созданных или модифицированных шкал риска, хотя и повышает настороженность врача в отношении конкретных пациенток с последующим определением уровня оказания медицинской помощи и основ тактических и профилактических мероприятий в соответствии с прогнозом, все же не способствует необходимой ориентации акушера-гинеколога во времени наступления и спектре ожидаемых осложнений. Используя известные способы, врач, к сожалению, не может прогнозировать, какие осложнения, какой степени тяжести и когда именно (во время гестации, родов или в раннем неонатальном периоде) будут иметь место.
Антенатальные потери наносят обществу значительный социальный (сокращая на 1-2 года среднюю продолжительность жизни) и экономический (уменьшая на 2-3% участие каждого поколения в процессе общественного производства) ущерб (Денисова Т.Г. Пути совершенствования управления процессом профилактики антенатальных и интранатальных потерь на региональном уровне (по материалам чувашской республики): Автореф. дис… д-ра. мед. наук. - Казань, 2008. - 43 с.). Это особенно важно, поскольку на сегодняшний день сохранение каждого жизнеспособного плода и новорожденного приобрело для общества стратегическое значение. Между тем, ни в патентной, ни в научной медицинской литературе, а также медицинской практике прогнозирования неизвестно о существовании способа, позволяющего одновременно дифференцированно прогнозировать антенатальную гибель плода и предотвратить ее путем рациональных акушерских тактических мероприятий.
Целью настоящего изобретения является повышение точности и объективности прогнозирования гибели плода во время беременности, оптимизация и индивидуализация акушерской тактики, направленные на снижение вероятности реализации неблагоприятного прогноза.
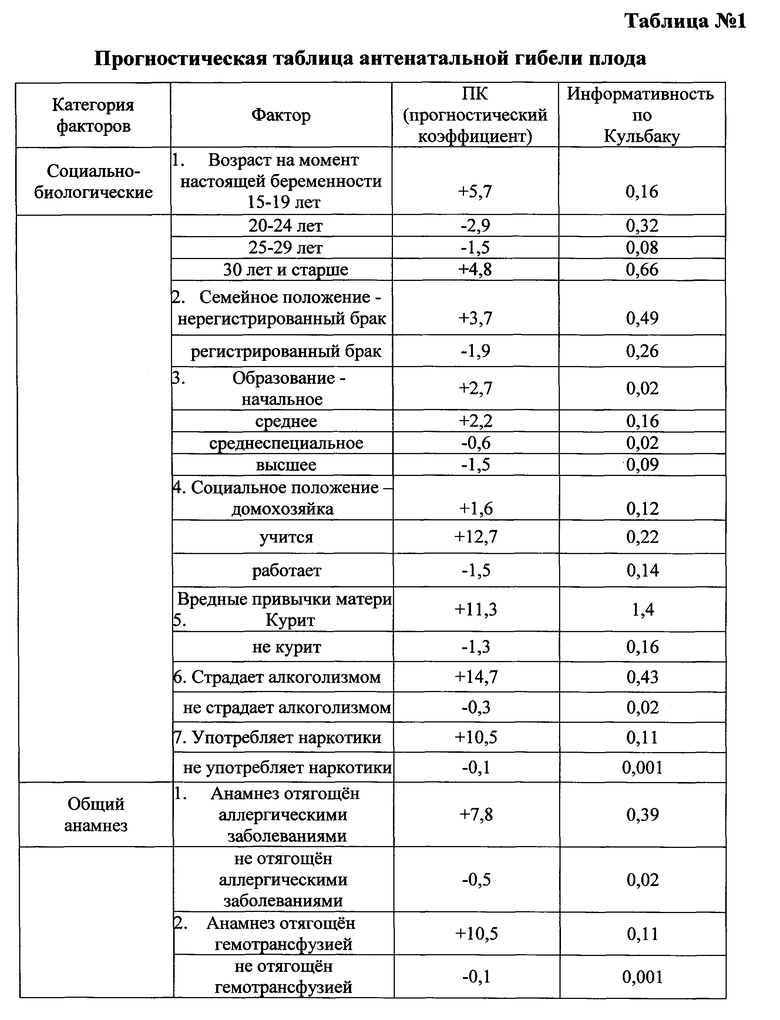
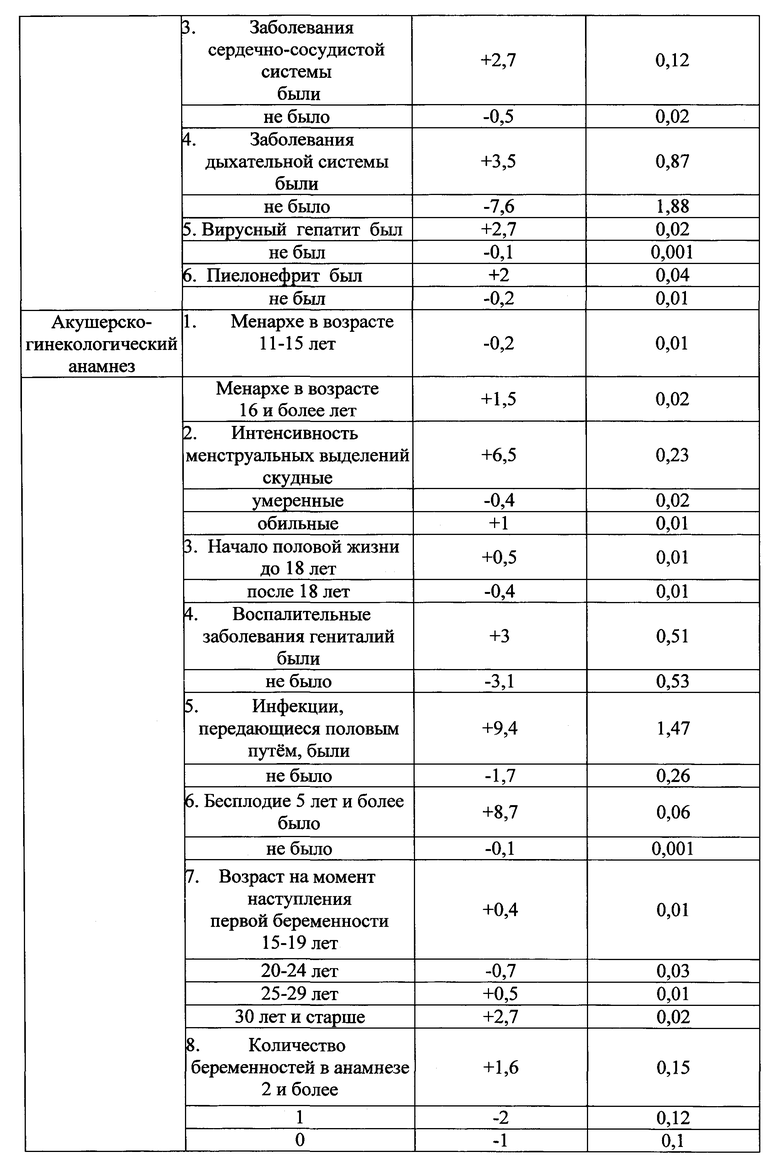
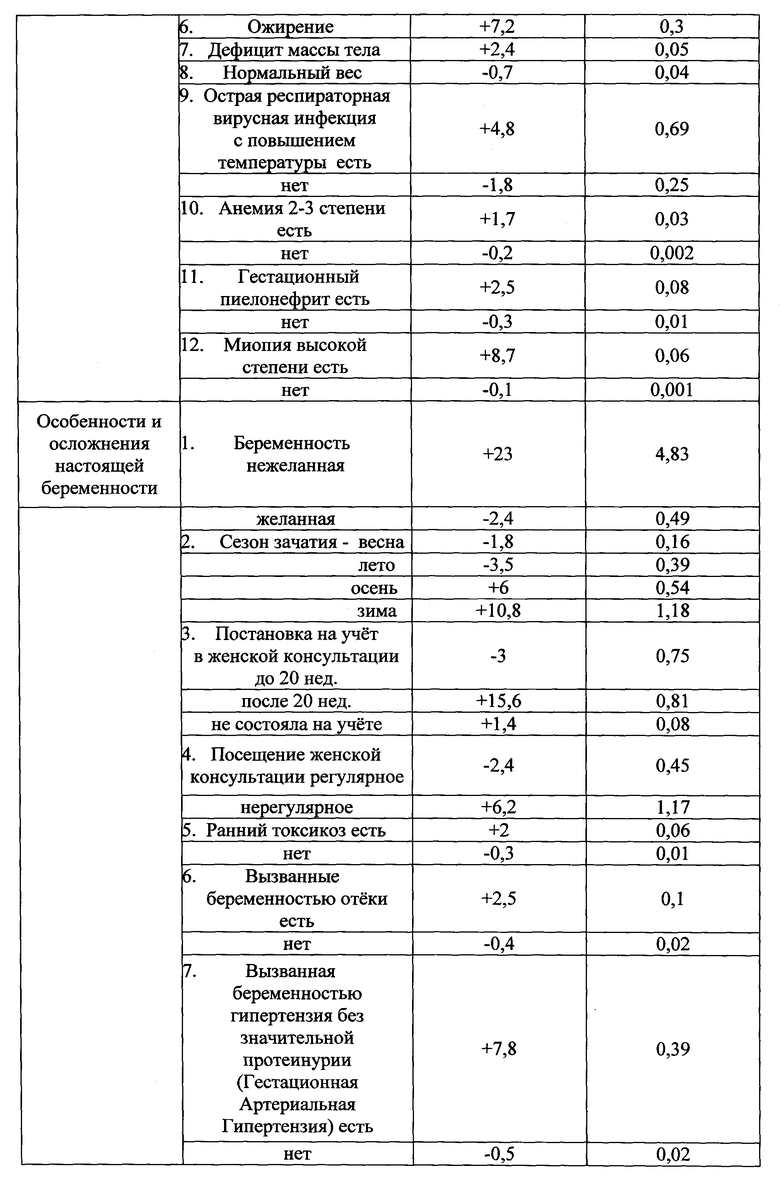
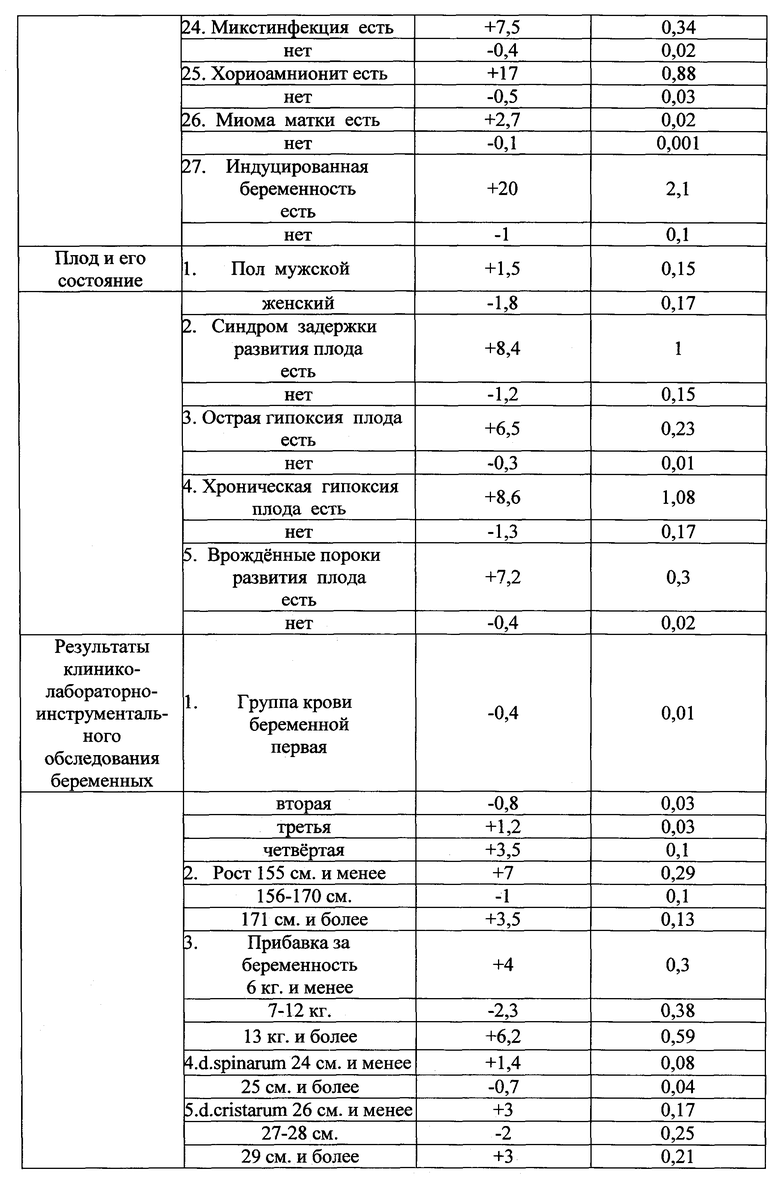
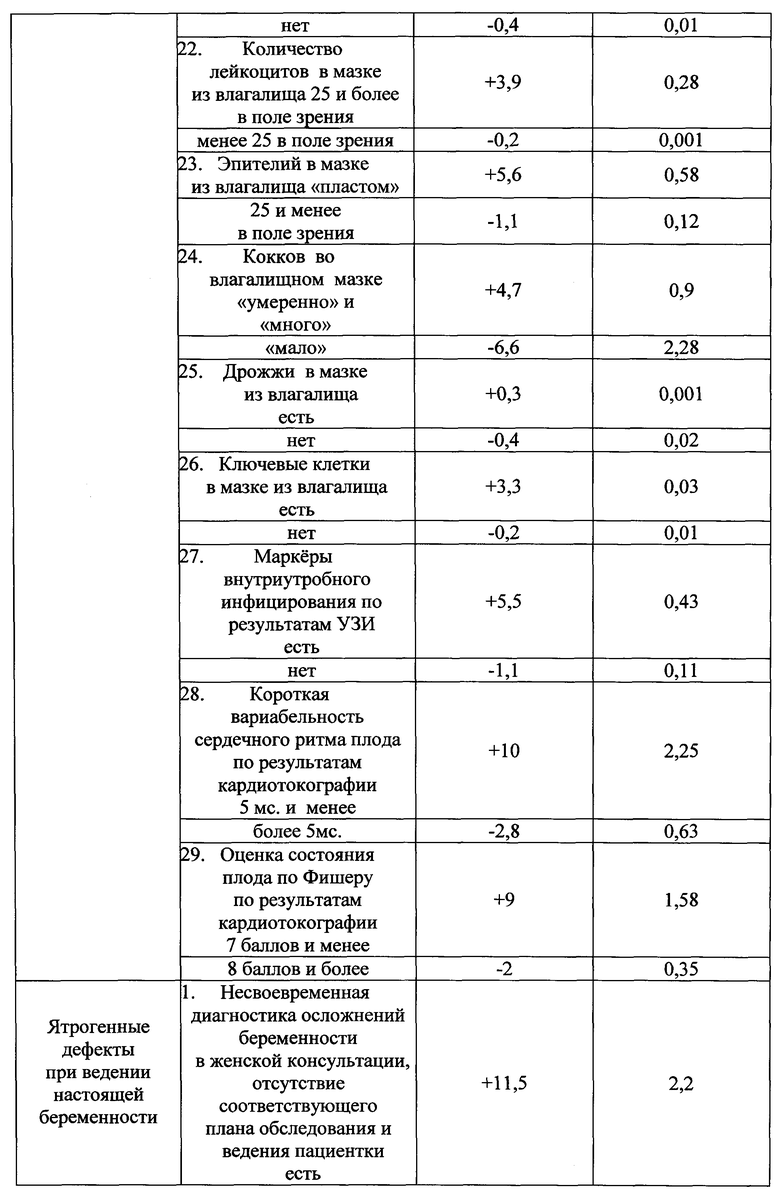
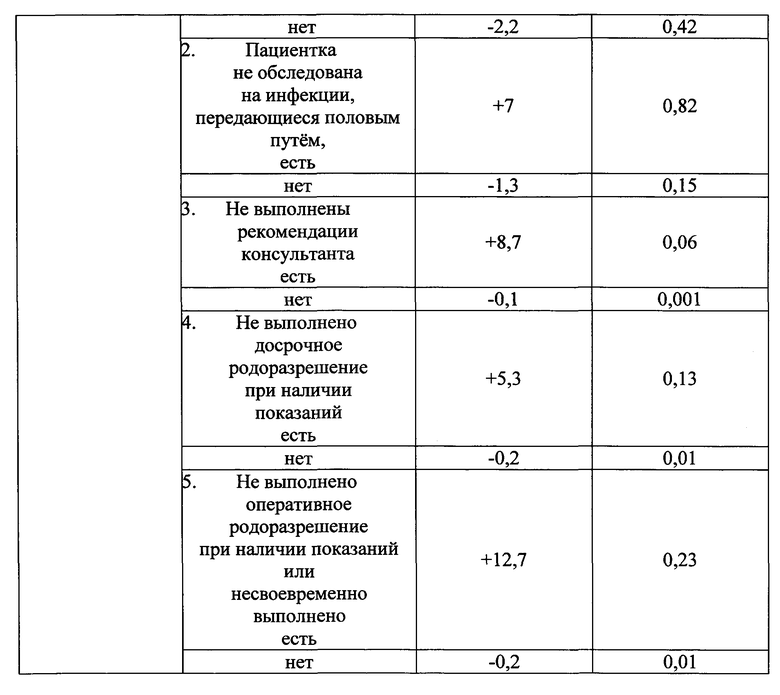
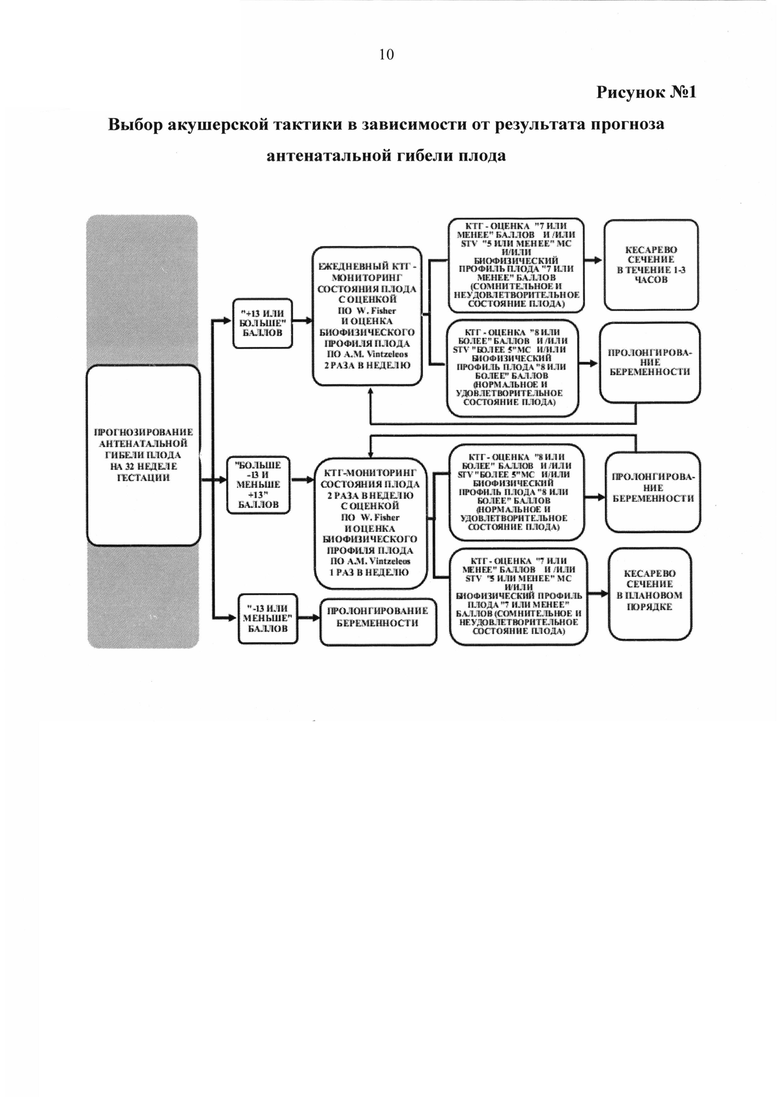
Указанный технический результат достигается тем, что у беременных на 32 неделе гестации выявляют наличие факторов, оказывающих влияние на течение и исход беременности и определяют в баллах их прогностические коэффициенты, обозначаемые знаком "+" в случае агрессивного характера фактора и знаком "-" в случае его протективного характера (таблица №1), а именно социально-биологические факторы: возраст на момент настоящей беременности 15-19 лет как +5,7, возраст на момент настоящей беременности 20-24 года как -2,9, возраст на момент настоящей беременности 25-29 лет как -1,5, возраст на момент настоящей беременности 30 лет и старше как +4,8, нерегистрированный брак как +3,7, регистрированный брак как -1,9, начальное образование как +2,7, среднее - как +2,2, среднеспециальное - как -0,6, высшее - как -1,5, домохозяйка как +1,6, учится как +12,7, работает как -1,5, курит как +11,3, не курит как -1,3, страдает алкоголизмом как +14,7, не страдает - как -0,3, употребляет наркотики как +10,5, не употребляет - как -0,1; общий анамнез: анамнез отягощен аллергическими заболеваниями как +7,8, не отягощен - как -0,5, анамнез отягощен гемотрансфузией как +10,5, не отягощен - как -0,1, заболевания сердечно-сосудистой системы были как +2,7, не было как -0,5, заболевания дыхательной системы были как +3,5, не было как -7,6, вирусный гепатит был как +2,7, не был как -0,1, пиелонефрит был как +2, не был как -0,2; акушерско-гинекологический анамнез: менархе в возрасте 11-15 лет как -0,2, в возрасте 16 и более лет как +1,5, скудные менструальные выделения как +6,5, умеренные - как -0,4, обильные - как +1, начало половой жизни до 18 лет как +0,5, после 18 лет как -0,4, воспалительные заболевания гениталий были как +3, не было как -3,1, инфекции, передающиеся половым путем, были как +9,4, не было как -1,7, бесплодие 5 и более лет было как +8,7, не было как -0,1, возраст на момент наступления первой беременности 15-19 лет как +0,4, возраст на момент наступления первой беременности 20-24 года как -0,7, возраст на момент наступления первой беременности 25-29 лет как +0,5, возраст на момент наступления первой беременности 30 лет и старше как +2,7, две и более беременностей в анамнезе как +1,6, одна беременность - как -2, отсутствие беременностей - как -1, двое и более родов в анамнезе как +3,4, одни роды - как -2, отсутствие родов - как +0,4, рождение детей весом менее 2,5 кг как +17,5, рождение детей весом от 2,5 до 4 кг как -0,5, рождение детей весом более 4 кг как +8,7, антенатальная потеря плода в анамнезе есть как +11,7, нет как -0,2, смерть ребенка в раннем неонатальном периоде в анамнезе есть как +1,7, нет как -0,1, самопроизвольные выкидыши у нерожавшей были как +6, не было как -0,3, аномалии развития у детей были как +8,7, не было как -0,1, искусственные аборты были как +2,4, не было как -1,6, искусственные аборты перед настоящей беременностью были как +1,3, не было как -0,5; экстрагенитальные заболевания: вегето-сосудистая дистония по гипертоническому типу есть как +3,5, нет как -0,1, вегето-сосудистая дистония по гипотоническому типу есть как +1,2, нет как -0,1, варикозная болезнь есть как +2,1, нет как -0,2, заболевания щитовидной железы есть как +6,1, нет как -0,3, сахарный диабет есть как +8,7, нет как -0,1, ожирение как +7,2, дефицит массы тела как +2,4, нормальный вес как -0,7, анемия 2-3 степени есть как +1,7, нет как -0,2, миопия высокой степени есть как +8,7, нет как -0,1; особенности и осложнения настоящей беременности: беременность нежеланная как +23, желанная как -2,4, сезон зачатия - весна как -1,8, лето как -3,5, осень как +6, зима как +10,8, постановка на учет в женской консультации до 20 недель как -3, после 20 недель как +15,6, не состояла на учете как +1,4, посещение женской консультации регулярное как -2,4, нерегулярное как +6,2, острая респираторная вирусная инфекция с повышением температуры есть как +4,8, нет как -1,8, гестационный пиелонефрит есть как +2,5, нет как -0,3, ранний токсикоз есть как +2, нет как -0,3, вызванные беременностью отеки есть как +2,5, нет как -0,4, вызванная беременностью гипертензия без значительной протеинурии есть как +7,8, нет как -0,5, тяжелая преэклампсия есть как +10,5, нет как -0,1, резус-сенсибилизация есть как +8,7, нет как -0,1, многоводие как +7,5, маловодие как +2, нормальное количество вод как -1,5, тазовое предлежание есть как +8,3, нет как -0,6, угроза прерывания беременности до 20 недель есть как +0,5, нет как -0,1, угроза прерывания беременности после 20 недель есть как +7,8, нет как -1, рецидивирующая угроза прерывания беременности есть как +2,7, нет как -0,3, предлежание плаценты есть как +10,5, нет как -0,1, преждевременная отслойка нормально расположенной плаценты есть как +8, нет как -0,4, разрыв матки есть как +11,7, нет как -0,1, патология пуповины есть как +12, нет как -1,7, хроническая плацентарная недостаточность есть как +7,3, нет как -2,8, воспалительные заболевания гениталий есть как +7, нет как -4,4, инфекции, передающиеся половым путем, во время беременности есть как +12,7, нет как -2, микстинфекция есть как +7,5, нет как -0,4, хориоамнионит есть как +17, нет как -0,5, миома матки есть как +2,7, нет как -0,1, индуцированная беременность есть как +20, нет как -1; плод и его состояние: пол мужской как +1,5, женский как -1,8, синдром задержки развития плода есть как +8,4, нет как -1,2, острая гипоксия плода есть как +6,5, нет как -0,3, хроническая гипоксия плода есть как +8,6, нет как -1,3, врожденные пороки развития плода есть как +7,2, нет как -0,4; результаты клинико-лабораторно-инструментального обследования беременных: группа крови беременной первая как -0,4, вторая как -0,8, третья как +1,2, четвертая как +3,5, рост 155 см и менее как +7, рост 156-170 см как -1, рост 171 см и более как +3,5, прибавка за беременность 6 кг и менее как +4, прибавка за беременность 7-12 кг как -2,3, прибавка за беременность 13 кг и более как +6,2, d. spinarum 24 см и менее как +1,4, d. spinarum 25 см и более как -0,7, d. cristarum 26 см и менее как +3, d. cristarum 27-28 см как -2, d. cristarum 29 см и более как +3, d. trochanterica 29 см и менее как +4,8, d. trochanterica 30-33 см как -0,9, d. trochanterica 34 см и более как +2,1, c. externa 19 см и менее как +3, c. externa 20 см и более как -0,6, количество эритроцитов в крови 4×1012 и менее как +0,9, количество эритроцитов в крови 4,1×1012 и более как -4,5, гемоглобин 109 г/л и менее как +2, гемоглобин 110 г/л и более как -1, цветовой показатель 0,99 и менее как +1,5, цветовой показатель 1 и более как -6,2, количество лейкоцитов в крови 7,9×109 и менее как +4,6, количество лейкоцитов в крови 8-9,9×109 как -4, количество лейкоцитов в крови 10×109 и более как +3,6, время рекальцификации 90 сек и более как +1,6, время рекальцификации 89 сек и менее как -1, гепариновое время 31-45 сек как -1, гепариновое время 46-50 сек как +2,4, тромбоциты 219×109 и менее как +3, тромбоциты 220×109 и более как -1,5, фибриноген А 3,59 г/л и менее как +2, фибриноген А 3,60 - 4,79 г/л как -2,6, протромбиновый индекс (ПТИ) 90% и менее как +3,7, протромбиновый индекс 91-95% как -3,7, протромбиновый индекс 96% и более как +4,4, уровень толерантности плазмы к гепарину 6 мин 59 сек и менее как +9,5, уровень толерантности плазмы к гепарину 7 мин и более как -0,1, протеинурия есть как +5,2, нет как -1,4, бактериурия есть как +6,8, нет как -0,4, лейкоцитурия есть как +4,5, нет как -0,5, гематурия есть как +6,8, нет как -0,4, количество лейкоцитов в мазке из влагалища 25 и более в поле зрения как +3,9, менее 25 в поле зрения как -0,2, эпителий в мазке из влагалища "пластом" как +5,6, эпителий 25 и менее в поле зрения как -1,1, кокков во влагалищном мазке "умеренно" и "много" как +4,7, "мало" как -6,6, дрожжи в мазке из влагалища есть как +0,3, нет как -0,4, ключевые клетки в мазке из влагалища есть как +3,3, нет как -0,2, маркеры внутриутробного инфицирования по результатам ультразвукового исследования есть как +5,5, нет как -1,1, короткая вариабельность сердечного ритма плода по результатам кардиотокографии 5 мс. и менее как +10, более 5 мс. как -2,8, оценка состояния плода по Фишеру по результатам кардиотокографии 7 баллов и менее как +9, оценка состояния плода по Фишеру по результатам кардиотокографии 8 баллов и более как -2; ятрогенные дефекты при ведении настоящей беременности и родоразрешении: несвоевременная диагностика осложнений беременности в женской консультации, отсутствие соответствующего плана обследования и ведения пациентки есть как +11,5, нет как -2,2, пациентка не обследована на инфекции, передающиеся половым путем, есть как +7, нет как -1,3, не выполнены рекомендации консультанта есть как +8,7, нет как -0,1, не выполнено оперативное родоразрешение при наличии показаний есть как +12,7, нет как -0,2, полученные прогностические коэффициенты суммируют и при сумме прогностических коэффициентов, равной "+13 или больше" баллов, прогнозируют антенатальную гибель плода, при таком прогнозе ежедневно проводят мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и дважды в неделю оценивают биофизический
профиль плода по шкале A.M. Vintzeleos (рисунок №1), при оценке состояния плода, равной "8 или более" баллов, по результатам кардиотокографии и/или достижении короткой вариабельностью сердечного ритма плода "более 5" милисекунд и/или биофизическом профиле плода, равном "8 или более" баллов, что соответствует нормальному и удовлетворительному состоянию плода, беременность пролонгируют, продолжая исследовать состояние плода в том же режиме, а при оценке состояния плода, равной "7 или менее" баллов, по результатам кардиотокографии и/или достижении короткой вариабельностью сердечного ритма плода "5 или менее" милисекунд и/или биофизическом профиле плода, равном "7 или менее" баллов, что соответствует сомнительному и неудовлетворительному состоянию плода, пациентку родоразрешают путем операции кесарева сечения в течение 1-3 часов; при сумме прогностических коэффициентов, равной "-13 или меньше" баллов, прогнозируют отсутствие антенатальной гибели плода, а беременность пролонгируют; при сумме прогностических коэффициентов, равной значению, находящемуся в диапазоне "больше -13 и меньше +13" баллов, прогноз считают неопределенным, в связи с чем два раза в неделю проводят мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и один раз в неделю оценивают биофизический профиль плода по шкале A.M. Vintzeleos, при оценке состояния плода, равной "8 или более" баллов, по результатам кардиотокографии и/или достижении короткой вариабельностью сердечного ритма плода "более 5" милисекунд и/или биофизическом профиле плода, равном "8 или более" баллов, что соответствует нормальному и удовлетворительному состоянию плода, беременность пролонгируют, продолжая исследовать состояние плода в том же режиме, а при оценке состояния плода, равной "7 или менее" баллов, по результатам кардиотокографии и/или достижении короткой вариабельностью сердечного ритма плода "5 или менее" милисекунд и/или биофизическом профиле плода, равном "7 или менее" баллов, что соответствует сомнительному и неудовлетворительному состоянию плода, пациентку родоразрешают путем операции кесарева сечения в плановом порядке.
С целью конкретизации признака "не выполнены рекомендации консультанта" следует отметить, что консультантами в клиническом учреждении являются профессор, преподаватели и научные сотрудники вуза (НИИ), размещенного на базе этого учреждения, которые проводят плановые обходы, консультируют больных и определяют планы и тактику дальнейшего их обследования и лечения в соответствии с приказом Минздрава РФ от 29.09.1993 №228 "Об утверждении Положения о клиническом лечебно-профилактическом учреждении" (Приложение 1, пункт 4.7, подпункт 4.7.1.). Рекомендации консультанта имеют индивидуальный характер в зависимости от конкретной клинической ситуации и должны быть выполнены медперсоналом.
Вероятность совпадения прогноза антенатальных потерь с их реальными результатами составляет 95%.
Предлагаемый способ разработан следующим образом. Всего обследовано 184 пациентки. Обследование проводилось путем сплошного ретроспективного изучения 134 историй родов (уч. форма №096/у) пациенток с антенатальной гибелью плода (основная группа), 134 медицинских свидетельств о перинатальной смерти (уч. форма №106-2/у-08) и случайным образом отобранных 50 историй родов (уч. форма №096/у) пациенток с благоприятным исходом родов для плода, рождением живого ребенка и последующим удовлетворительным состоянием новорожденного (контрольная группа).
Авторами проанализированы социально-биологические факторы, данные общего и акушерско-гинекологического анамнеза, экстрагенитальные заболевания, особенности и осложнения настоящей беременности, состояние плода, результаты клинико-лабораторно-инструментального обследования беременных, ятрогенные дефекты при ведении настоящей беременности. Общее количество изученных факторов - 400. При этом качественные факторы рассматривались в бинарном (дихотомическом) аспекте ("есть", "нет", "было", "не было"). Те факторы, которые чаще встречались в основной группе, являются агрессивными, так называемыми "факторами риска" антенатальной гибели плода. Факторы протективного характера преобладали в контрольной группе. На основании полученных данных в соответствии с последовательной процедурой Вальда был проведен расчет прогностических коэффициентов факторов. Применялся вариант формулы Байеса, в которой используются умноженные на 5 десятичные логарифмы отношения шансов вероятности какого-либо события при наличии определенного признака в двух сравниваемых группах (Е.В. Гублер. Информатика в патологии, клинической медицине и педиатрии. - Л.: Медицина. - 1990. - 176 с.). Группы различаются между собой по наличию основного признака (антенатальная гибель плода):
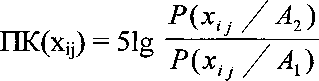
ПК(xij) - величина прогностического коэффициента при наличии признака xij;
Р(xij/А2) - вероятность события А при наличии признака xij в группе 2;
Р(xij/A1) - вероятность события А при наличии признака xij в группе 1.
Факторы риска имеют прогностические коэффициенты со знаком "+", а протективные - со знаком "-".
Отбор наиболее информационно-значимых (ценных) признаков, включаемых в прогностическую таблицу, производился по формуле дивергенции статистических распределений Кульбака:
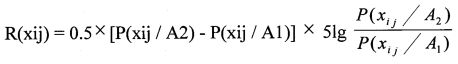
R(xij) - величина информативности признака xij,
Р(xij/А2) - вероятность события А при наличии признака xij в группе 2,
Р(xij/А1) - вероятность события А при наличии признака xij в группе 1.
Из 400 факторов информационно-значимыми оказались 231 фактор (таблица №1).
На основании современных протоколов оказания акушерско-гинекологической помощи с учетом теоретических и практических знаний нами в зависимости от результата прогноза антенатальной гибели плода была дифференцирована акушерская тактика (рисунок №1), позволяющая использовать современные и распространенные методы и шкалы функциональной оценки состояния плода (кардиотокография, биофизический профиль плода).
Изложенный способ отличается от предшествующих как конкретизированной целью изобретения, направленной на прогнозирование гибели плода во время беременности, так и основной методикой, учитывающей все факторы (агрессивные и протективные), влияющие на исход беременности, что существенно повышает объективность и разрешающую способность прогноза.
Кроме того, впервые в акушерстве и перинатологии к вопросу многофакторного прогнозирования состояния плода и исхода беременности для плода подошли дифференцированно, предложив способ, позволяющий одновременно прогнозировать антенатальную гибель плода и выбрать рациональную акушерскую тактику с учетом результатов прогноза. Ни в патентной, ни в научной медицинской литературе, а также медицинской практике неизвестно о существовании способа, идентичного заявленному. Отсюда правомерен вывод о соответствии заявляемого решения критерию «новизна», необходимого для признания решения изобретением.
Изложенная выше совокупность существенных признаков (существенные отличия) необходима и достаточна для реализации поставленной изобретением задачи. Исходя из этого совершенно правомерно можно сделать вывод о соответствии заявляемого технического решения критерию - «изобретательский уровень», предъявляемого для признания решения изобретением.
Предлагаемый способ со своей совокупностью существенных признаков может быть реализован на практике многократно с получением одного и того же технического результата. Отсюда правомерен вывод о соответствии заявляемого решения критерию, необходимому для признания изобретения - «промышленная применимость».
Кроме того, данная прогностическая таблица достаточно проста в применении и не требует материальных затрат, а алгоритм акушерской тактики основан на использовании современных и распространенных методов оценки состояния плода, реализуемых как в стационаре, так и в женской консультации.
Предлагаемый в качестве изобретения способ апробирован в условиях женской консультации ГБУЗ КРД г. Астрахани, консультативно-диагностического центра ОПЦ ГБУЗ АО АМОКБ г. Астрахани, отделений патологии беременности и родильных отделений ОПЦ ГБУЗ КРД, ГБУЗ АО АМОКБ г. Астрахани.
Ниже приводятся результаты апробации способа.
Пример 1. Пациентка М., 34 года. На 32 неделе гестации выявлено наличие следующих факторов и в соответствии с прогностической таблицей антенатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 34 года (+4,8), нерегистрированный брак (+3,7), среднеспециальное образование (-0,6), домохозяйка (+1,6), не курит (-1,3), алкоголизмом не страдает (-0,3), наркотики не употребляет (-0,1)); общий анамнез не отягощен аллергическими заболеваниями (-0,5), гемотрансфузией (-0,1), заболевания сердечно-сосудистой системы были (+2,7), заболевания дыхательной системы были (+3,5), вирусного гепатита не было (-0,1), пиелонефрита не было (-0,2)); акушерско-гинекологический анамнез (менархе в возрасте 13 лет (-0,2), менструальные выделения умеренные (-0,4), начало половой жизни до 18 лет (+0,5), воспалительные заболевания гениталий были (+3), инфекций, передающихся половым путем, не было (-1,7), бесплодия 5 и более лет не было (-0,1), возраст на момент наступления первой беременности 34 года (+2,7), в анамнезе беременностей не было (-1), родов не было (+0,4), антенатальной потери плода (-0,2) и ранней неонатальной смерти ребенка в анамнезе нет (-0,1), самопроизвольных выкидышей у нерожавшей не было (-0,3), аномалий развития у детей не было (-0,1), искусственных абортов не было (-1,6), (-0,5)); экстрагенитальные заболевания (вегето-сосудистая дистония по гипертоническому типу есть (+3,5), по гипотоническому типу - нет (-0,1), варикозной болезни нет (-0,2), заболеваний щитовидной железы нет (-0,3), сахарного диабета нет (-0,1), нормальный вес (-0,7), анемии 2-3 степени нет (-0,2), миопии высокой степени нет (-0,1)); особенности и осложнения настоящей беременности (беременность желанная (-2,4), сезон зачатия - лето (-3,5), постановка на учет до 20 недель (-3), посещение женской консультации нерегулярное (+6,2), острая респираторная вирусная инфекция с повышением температуры есть (+4,8), гестационного пиелонефрита нет (-0,3), ранний токсикоз есть (+2), отеки, вызванные беременностью, есть (+2,5), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,5), тяжелой преэклампсии нет (-0,1), резус - сенсибилизации нет (-0,1), многоводие (+7,5), тазовое предлежание не наблюдается (-0,6), угрозы прерывания беременности до 20 недель нет (-0,1), угрозы прерывания беременности после 20 недель нет (-1), рецидивирующей угрозы прерывания беременности нет (-0,3), предлежание плаценты не обнаружено (-0,1), преждевременной отслойки нормально расположенной плаценты нет (-0,4), хроническая плацентарная недостаточность есть (+7,3), воспалительные заболевания гениталий есть (+7), инфекций, передающихся половым путем, во время беременности нет (-2), микстинфекции нет (-0,4), хориоамнионита нет (-0,5), во время беременности обнаружен миоматозный узел (+2,7), находящийся в области локализации плаценты, беременность неиндуцированная (-1)); состояние плода (пол ребенка мужской (+1,5), синдрома задержки развития плода нет (-1,2), острой гипоксии плода нет (-0,3), хроническая гипоксия плода есть (+8,6), врожденных пороков развития плода нет (-0,4)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной вторая (-0,8), рост 167 см (-1), прибавка за беременность 12 кг (-2,3), d. spinarum 25 см (-0,7), d. cristarum 29 см (+3), d. trochanterica 33 см (-0,9), c. externa 21 см (-0,6), количество эритроцитов в крови 4×1012 (+0,9), гемоглобин 105 г/л (+2), цветовой показатель 0,99 (+1,5), количество лейкоцитов в крови 9,2×109 (-4), время рекальцификации 88 сек (-1), гепариновое время 38 сек (-1), тромбоциты 223×109 (-1,5), фибриноген А 3,85 г/л (-2,6), ПТИ 96% (-3,7), уровень толерантности плазмы к гепарину 8 минут (-0,1), протеинурии нет (-1,4), бактериурии нет (-0,4), лейкоцитурии нет (-0,5), гематурии нет (-0,4), количество лейкоцитов во влагалищном мазке 25-30 в поле зрения (+3,9), эпителий в мазке из влагалища "пластом" (+5,6), кокков в мазке "много" (+4,7), дрожжи в мазке есть (+0,3), ключевых клеток не обнаружено (-0,2), маркеров внутриутробного инфицирования по результатам ультразвукового исследования нет (-1,1), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 7 мс. (-2,8), оценка по Фишеру (кардиотокография) 8 баллов (-2)); ятрогенных дефектов при ведении беременности нет (-2,2), (-1,3), (-0,1), (-0,2). Сумма прогностических коэффициентов согласно прогностической таблице антенатальной гибели плода равна "+36,1", то есть с вероятностью 95% прогнозировали антенатальную гибель плода, в связи с чем ежедневно проводили мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и дважды в неделю оценивали биофизический профиль плода по шкале A.M. Vintzeleos. В течение четырех недель по результатам кардиотокографии оценка состояния плода составляла не менее 8 баллов, короткая вариабельность сердечного ритма плода была выше 5 милисекунд, биофизический профиль плода не опускался ниже 8 баллов, что соответствует нормальному и удовлетворительному состоянию плода, согласно алгоритму акушерской тактики беременность пролонгировали, продолжая исследовать состояние плода. На 36 неделе беременности при оценке состояния плода, равной 6 баллов, по результатам кардиотокографии, короткой вариабельности сердечного ритма плода 4 милисекунды, биофизическом профиле плода, равном 7 баллов, что соответствует сомнительному состоянию плода, пациентку родоразрешили путем операции кесарева сечения в течение 2 часов. При этом у пациентки диагностирована начавшаяся прогрессирующая преждевременная отслойка нормально расположенной плаценты. В результате проведенной операции извлечен живой ребенок с оценкой по шкале Апгар 6/7 баллов.
Пример 2. Пациентка В., 23 года. На 32 неделе гестации выявлено наличие следующих факторов и в соответствии с прогностической таблицей антенатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 22 года (-2,9), регистрированный брак (-1,9), высшее образование (-1,5), учится (+12,7), не курит (-1,3), алкоголизмом не страдает (-0,3), наркотики не употребляет (-0,1)); общий анамнез не отягощен аллергическими заболеваниями (-0,5), гемотрансфузией (-0,1), заболеваний сердечно-сосудистой системы не было (-0,5), заболевания дыхательной системы были (+3,5), вирусного гепатита не было (-0,1), пиелонефрита не было (-0,2)); акушерско-гинекологический анамнез (менархе в возрасте 14 лет (-0,2), менструальные выделения обильные (+1), начало половой жизни до 18 лет (+0,5), воспалительных заболеваний гениталий не было (-3,1), инфекций, передающихся половым путем, не было (-1,7), бесплодия 5 и более лет не было (-0,1), возраст на момент наступления первой беременности 19 лет (+0,4), в анамнезе была 1 беременность (-2), родов в анамнезе не было (+0,4), антенатальной потери плода (-0,2) и ранней неонатальной смерти ребенка в анамнезе нет (-0,1), один самопроизвольный выкидыш у нерожавшей (+6), аномалий развития у детей не было (-0,1), искусственных абортов не было (-1,6), (-0,5)); экстрагенитальные заболевания (вегето-сосудистая дистония по гипотоническому типу есть (+1,2), по гипертоническому типу -нет (-0,1), варикозной болезни нет (-0,2), заболеваний щитовидной железы нет (-0,3), сахарного диабета нет (-0,1), дефицит массы тела (+2,4), анемии 2-3 степени нет (-0,2), миопии высокой степени нет (-0,1)); особенности и осложнения настоящей беременности (беременность желанная (-2,4), сезон зачатия - зима (+10,8), постановка на учет до 20 недель (-3), посещение женской консультации регулярное (-2,4), острой респираторной вирусной инфекции с повышением температуры нет (-1,8), гестационного пиелонефрита нет (-0,3), раннего токсикоза нет (-0,3), отеков, вызванных беременностью, нет (-0,4), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,5), тяжелой преэклампсии нет (-0,1), резус - сенсибилизации нет (-0,1), нормальное количество вод (-1,5), тазовое предлежание (+8,3), угрозы прерывания беременности до 20 недель нет (-0,1), угроза прерывания беременности после 20 недель есть (+7,8), рецидивирующей угрозы прерывания беременности нет (-0,3), предлежание плаценты не обнаружено (-0,1), преждевременной отслойки нормально расположенной плаценты нет (-0,4), хронической плацентарной недостаточности нет (-2,8), воспалительных заболеваний гениталий нет (-4,4), инфекций, передающихся половым путем, во время беременности нет (-2), микстинфекции нет (-0,4), хориоамнионита нет (-0,5), миомы матки во время беременности не выявлено (-0,1), беременность неиндуцированная (-1)); состояние плода (пол ребенка женский (-1,8), синдрома задержки развития плода нет (-1,2), острой гипоксии плода нет (-0,3), хронической гипоксии плода нет (-1,3), врожденных пороков развития плода нет (-0,4)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной первая (-0,4), рост 169 см (-1), прибавка за беременность 10 кг (-2,3), d. spinarum 25 см (-0,7), d. cristarum 28 см (-2), d. trochanterica 30 см(-0,9), c. externa 21 см (-0,6), количество эритроцитов в крови 4×1012 (+0,9), гемоглобин 106 г/л (+2), цветовой показатель 0,99 (+1,5), количество лейкоцитов в крови 7,9×109 (+4,6), время рекальцификации 88 сек (-1), гепариновое время 40 сек (-1), тромбоциты 223×109 (-1,5), фибриноген А 3,85 г/л (-2,6), ПТИ 93% (-3,7), уровень толерантности плазмы к гепарину 8 минут (-0,1), протеинурии нет (-1,4), бактериурии нет (-0,4), лейкоцитурии нет (-0,5), гематурии нет (-0,4), количество лейкоцитов во влагалищном мазке 25 в поле зрения (+3,9), эпителий в мазке из влагалища 25 в поле зрения (-1,1), кокков в мазке умеренно (+4,7), дрожжей в мазке нет (-0,4), ключевых клеток не обнаружено (-0,2), маркеров внутриутробного инфицирования по результатам ультразвукового исследования нет (-1,1), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 15 мс. (-2,8), оценка по Фишеру (кардиотокография) 8 баллов (-2)); ятрогенных дефектов при ведении беременности нет (-2,2), (-1,3), (-0,1), (-0,2). Сумма прогностических коэффициентов согласно прогностической таблице антенатальной гибели плода равна "-9,8", то есть прогноз является неопределенным, в связи с чем два раза в неделю проводили мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и один раз в неделю оценивали биофизический профиль плода по шкале A.M. Vintzeleos. В течение семи недель по результатам кардиотокографии оценка состояния плода составляла не менее 8 баллов, короткая вариабельность сердечного ритма плода была выше 5 милисекунд, биофизический профиль плода не опускался ниже 8 баллов, что соответствует нормальному и удовлетворительному состоянию плода, согласно алгоритму акушерской тактики беременность пролонгировали, продолжая исследовать состояние плода. На 39 неделе беременности у пациентки развилась регулярная родовая деятельность, завершившаяся рождением живого ребенка с оценкой по шкале Апгар 8/8 баллов.
Пример 3. Пациентка К., 25 лет. На 32 неделе гестации выявлено наличие следующих факторов и в соответствии с прогностической таблицей антенатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 25 лет (-1,5), регистрированный брак (-1,9), среднее образование (+2,2), работает (-1,5), не курит (-1,3), алкоголизмом не страдает (-0,3), наркотики не употребляет (-0,1)); общий анамнез не отягощен аллергическими заболеваниями (-0,5), гемотрансфузией (-0,1), заболеваний сердечно-сосудистой системы не было (-0,5), заболевания дыхательной системы были (+3,5), вирусного гепатита не было (-0,1), пиелонефрита не было (-0,2)); акушерско-гинекологический анамнез (менархе в возрасте 13 лет (-0,2), менструальные выделения умеренные (-0,4), начало половой жизни после 18 лет (-0,4), воспалительные заболевания гениталий были (+3), инфекций, передающихся половым путем, не было (-1,7), бесплодия 5 и более лет не было (-0,1), возраст на момент наступления первой беременности 20 лет (-0,7), в анамнезе была 1 беременность (-2), родов в анамнезе не было (+0,4), антенатальной потери плода (-0,2) и ранней неонатальной смерти ребенка в анамнезе нет (-0,1), самопроизвольных выкидышей у нерожавшей не было (-0,3), аномалий развития у детей не было (-0,1), один искусственный аборт в анамнезе, перед настоящей беременностью (+2,4), (+1,3)); экстрагенитальные заболевания (вегето-сосудистой дистонии по гипотоническому типу нет (-0,1), по гипертоническому типу - есть (+3,5), варикозной болезни нет (-0,2), заболеваний щитовидной железы нет (-0,3), сахарного диабета нет (-0,1), нормальный вес (-0,7), анемии 2-3 степени нет (-0,2), миопии высокой степени нет (-0,1)); особенности и осложнения настоящей беременности (беременность желанная (-2,4), сезон зачатия - лето (-3,5), постановка на учет после 20 недель (+15,6), посещение женской консультации нерегулярное (+6,2), острой респираторной вирусной инфекции с повышением температуры нет (-1,8), гестационного пиелонефрита нет (-0,3), раннего токсикоза нет (-0,3), отеков, вызванных беременностью, нет (-0,4), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,5), тяжелой преэклампсии нет (-0,1), резус - сенсибилизации нет (-0,1), маловодие (+2), тазового предлежания нет (-0,6), угрозы прерывания беременности до 20 недель нет (-0,1), угрозы прерывания беременности после 20 недель нет (-1), рецидивирующей угрозы прерывания беременности нет (-0,3), предлежание плаценты не обнаружено (-0,1), преждевременной отслойки нормально расположенной плаценты нет (-0,4), хронической плацентарной недостаточности нет (-2,8), воспалительные заболевания гениталий есть (+7), инфекции, передающиеся половым путем, во время беременности есть (+12,7) (первичный генитальный герпес), микстинфекции нет (-0,4), хориоамнионита нет (-0,5), миомы матки во время беременности не выявлено (-0,1), беременность неиндуцированная (-1)); состояние плода (пол ребенка женский (-1,8), синдрома задержки развития плода нет (-1,2), острой гипоксии плода нет (-0,3), хронической гипоксии плода нет (-1,3), врожденных пороков развития плода нет (-0,4)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной вторая (-0,8), рост 165 см (-1), прибавка за беременность 8 кг (-2,3), d. spinarum 25 см (-0,7), d. cristarum 27 см (-2), d. trochanterica 30 см (-0,9), c. externa 20 см (-0,6), количество эритроцитов в крови 4,5×1012 (-4,5), гемоглобин 115 г/л (-1), цветовой показатель 1 (-6,2), количество лейкоцитов в крови 10×109 (+3,6), время рекальцификации 88 сек (-1), гепариновое время 42 сек (-1), тромбоциты 225×109 (-1,5), фибриноген А 4,0 г/л (-2,6), ПТИ 95% (-3,7), уровень толерантности плазмы к гепарину 8 минут 10 секунд (-0,1), протеинурии нет (-1,4), бактериурии нет (-0,4), лейкоцитурии нет (-0,5), гематурии нет (-0,4), количество лейкоцитов во влагалищном мазке 35 в поле зрения (+3,9), эпителий в мазке из влагалища «пластом» (+5,6), кокков в мазке "много" (+4,7), дрожжей в мазке нет (-0,4), ключевых клеток не обнаружено (-0,2), обнаружены маркеры внутриутробного инфицирования по результатам ультразвукового исследования (+5,5), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 8 мс. (-2,8), оценка по Фишеру (кардиотокография) 8 баллов (-2)); ятрогенных дефектов при ведении беременности нет (-2,2), (-1,3), (-0,1), (-0,2). Сумма прогностических коэффициентов согласно прогностической таблице антенатальной гибели плода равна "+3,7", то есть прогноз является неопределенным, в связи с чем два раза в неделю проводили мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и один раз в неделю оценивали биофизический профиль плода по шкале A.M. Vintzeleos. В течение пяти недель по результатам кардиотокографии оценка состояния плода составляла не менее 8 баллов, короткая вариабельность сердечного ритма плода была выше 5 милисекунд, биофизический профиль плода не опускался ниже 8 баллов, что соответствует нормальному и удовлетворительному состоянию плода, согласно алгоритму акушерской тактики беременность пролонгировали, продолжая исследовать состояние плода. На 37 неделе беременности на фоне развившейся хронической гипоксии плода оценка его состояния по результатам кардиотокографии составила 7 баллов, а короткая вариабельность сердечного ритма плода - 5 миллисекунд, биофизический профиль плода достиг 7 баллов, что соответствует сомнительному состоянию плода, пациентку родоразрешили путем операции кесарева сечения в плановом порядке на 39 неделе беременности. В результате проведенной операции извлечен живой ребенок с оценкой по шкале Апгар 7/7 баллов.
Пример 4. Пациентка А., 32 года. На 32 неделе гестации выявлено наличие следующих факторов и в соответствии с прогностической таблицей антенатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 32 года (+4,8), нерегистрированный брак (+3,7), высшее образование (-1,5), работает (-1,5), не курит (-1,3), алкоголизмом не страдает (-0,3), наркотики не употребляет (-0,1)); общий анамнез не отягощен аллергическими заболеваниями (-0,5), гемотрансфузией (-0,1), заболевания сердечно-сосудистой системы были (+2,7), заболеваний дыхательной системы не было (-7,6), вирусного гепатита не было (-0,1), пиелонефрита не было (-0,2)); акушерско-гинекологический анамнез (менархе в возрасте 13 лет (-0,2), менструальные выделения умеренные (-0,4), начало половой жизни до 18 лет (+0,5), воспалительных заболеваний гениталий не было (-3,1), инфекций, передающихся половым путем, не было (-1,7), бесплодия 5 и более лет не было (-0,1), возраст на момент наступления первой беременности 21 год (-0,7), в анамнезе было 6 беременностей (+1,6), двое родов в анамнезе (+3,4), рождение детей весом от 2,5 до 4 кг (-0,5), антенатальной потери плода (-0,2) и ранней неонатальной смерти ребенка в анамнезе нет (-0,1), самопроизвольных выкидышей не было (-0,3), аномалий развития у детей не было (-0,1), четыре искусственных аборта в анамнезе (+2,4), два из них - перед настоящей беременностью (+1,3)); экстрагенитальные заболевания (вегето-сосудистая дистония по гипотоническому типу есть (+1,2), по гипертоническому типу - нет (-0,1), варикозной болезни нет (-0,2), заболеваний щитовидной железы нет (-0,3), сахарного диабета нет (-0,1), вес нормальный (-0,7), анемии 2-3 степени нет (-0,2), миопии высокой степени нет (-0,1)); особенности и осложнения настоящей беременности (беременность желанная (-2,4), сезон зачатия - весна (-1,8), постановка на учет до 20 недель (-3), посещение женской консультации регулярное (-2,4), острая респираторная вирусная инфекция с повышением температуры есть (+4,8), гестационного пиелонефрита нет (-0,3), раннего токсикоза нет (-0,3), отеков, вызванных беременностью, нет (-0,4), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,5), тяжелой преэклампсии нет (-0,1), резус - сенсибилизации нет (-0,1), нормальное количество вод (-1,5), тазовое предлежание не наблюдается (-0,6), угрозы прерывания беременности до 20 недель нет (-0,1), угрозы прерывания беременности после 20 недель нет (-1), рецидивирующей угрозы прерывания беременности нет (-0,3), предлежание плаценты не обнаружено (-0,1), преждевременной отслойки нормально расположенной плаценты нет (-0,4), хронической плацентарной недостаточности нет (-2,8), воспалительных заболеваний гениталий нет (-4,4), инфекций, передающихся половым путем, во время беременности нет (-2), микстинфекции нет (-0,4), хориоамнионита нет (-0,5), миомы матки во время беременности не выявлено (-0,1), беременность неиндуцированная (-1)); состояние плода (пол ребенка женский (-1,8), синдрома задержки развития плода нет (-1,2), острой гипоксии плода нет (-0,3), хронической гипоксии плода нет (-1,3), врожденных пороков развития плода нет (-0,4)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной первая (-0,4), рост 169 см (-1), прибавка за беременность 10 кг (-2,3), d. spinarum 27 см (-0,7), d. cristarum 30 см (+3), d. trochanterica 33 см (-0,9), c. externa 21 см (-0,6), количество эритроцитов в крови 4×1012 (+0,9), гемоглобин 90 г/л (+2), цветовой показатель 0,99 (+1,5), количество лейкоцитов в крови 7,5×109 (+4,6), время рекальцификации 88 сек (-1), гепариновое время 38 сек (-1), тромбоциты 221×109 (-1,5), фибриноген А 3,85 г/л (-2,6), ПТИ 92% (-3,7), уровень толерантности плазмы к гепарину 8 минут (-0,1), протеинурии нет (-1,4), бактериурии нет (-0,4), лейкоцитурии нет (-0,5), гематурии нет (-0,4), количество лейкоцитов во влагалищном мазке 20 в поле зрения (-0,2), эпителий в мазке из влагалища "пластом" (+5,6), кокков в мазке "много" (+4,7), дрожжей в мазке нет (-0,4), ключевых клеток не обнаружено (-0,2), маркеров внутриутробного инфицирования по результатам ультразвукового исследования нет (-1,1), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 20 мс. (-2,8), оценка по Фишеру (кардиотокография) 8 баллов (-2)); ятрогенных дефектов при ведении беременности нет (-2,2), (-1,3), (-0,1), (-0,2). Сумма прогностических коэффициентов согласно прогностической таблице антенатальной гибели плода равна "-34,1", то есть с вероятностью 95% прогнозировали отсутствие антенатальной гибели плода, беременность в соответствии с алгоритмом выбора акушерской тактики пролонгировали. У пациентки на 40 неделе гестации родился живой ребенок с оценкой по шкале Апгар 8/9 баллов.
Таким образом, полученные результаты исследования позволяют считать, что предлагаемым способом достигается точное, объективное и эффективное индивидуальное прогнозирование антенатальной гибели плода, максимальная оптимизация акушерской тактики и снижение вероятности реализации неблагоприятного прогноза.



| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИНДИВИДУАЛЬНОГО ПРОГНОЗИРОВАНИЯ ИНТРАНАТАЛЬНОЙ ГИБЕЛИ ПЛОДА | 2015 |
|
RU2574714C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПЕРИНАТАЛЬНОЙ ГИБЕЛИ ПЛОДА | 2015 |
|
RU2605809C1 |
| Способ выбора тактики прегравидарной подготовки на основании индивидуального прогноза ранней потери беременности | 2023 |
|
RU2819079C1 |
| Способ прогнозирования риска развития неблагополучных материнских исходов при беременности, в родах и послеродовом периоде | 2023 |
|
RU2803129C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА ФОРМИРОВАНИЯ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РОСТА ПЛОДА НА ЭТАПЕ ПЛАНИРОВАНИЯ БЕРЕМЕННОСТИ | 2011 |
|
RU2476141C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПАТОЛОГИИ ПОЧЕК У НОВОРОЖДЕННЫХ | 2012 |
|
RU2484762C1 |
| СПОСОБ ОЦЕНКИ ФАКТОРОВ РИСКА БЕРЕМЕННОСТИ И ПРЕДСТОЯЩИХ РОДОВ ПРИ ПОМОЩИ ШКАЛЫ МОНИТОРИНГА БЕРЕМЕННЫХ ЖЕНЩИН ГРУПП РИСКА | 2007 |
|
RU2335236C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПЕРИНАТАЛЬНОЙ ЗАБОЛЕВАЕМОСТИ | 2008 |
|
RU2369331C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СТЕПЕНИ ТЯЖЕСТИ ПЕРИНАТАЛЬНОГО ГИПОКСИЧЕСКОГО ПОРАЖЕНИЯ ГОЛОВНОГО МОЗГА У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ | 2003 |
|
RU2257147C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОСЛОЖНЕНИЙ ПРИ РОДОРАЗРЕШЕНИИ ЖЕНЩИН С АНТЕНАТАЛЬНОЙ ГИБЕЛЬЮ ПЛОДА | 2013 |
|
RU2508546C1 |
Изобретение относится к медицине, а именно к акушерству и гинекологии, и может быть использовано для индивидуального прогнозирования антенатальной гибели плода у беременных и выбора рациональной акушерской тактики в зависимости от результатов прогноза. У беременных на 32 неделе гестации выявляют наличие факторов, оказывающих влияние на течение и исход беременности: социально-биологические факторы, общий и акушерско-гинекологический анамнез, экстрагенитальные заболевания, особенности и осложнения настоящей беременности, состояние плода, результаты клинико-лабораторно-инструментального обследования беременных, ятрогенные дефекты при ведении настоящей беременности. Определяют в баллах в соответствии с прогностической таблицей антенатальной гибели плода их прогностические коэффициенты, обозначаемые знаком "+" в случае агрессивного характера фактора и знаком "-" в случае его протективного характера. Полученные прогностические коэффициенты суммируют. При сумме баллов "+13 или больше" прогнозируют антенатальную гибель плода. При таком прогнозе ежедневно проводят мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и дважды в неделю оценивают биофизический профиль плода по шкале A.M. Vintzeleos. При нормальном и удовлетворительном состоянии плода беременность пролонгируют, продолжая исследовать состояние плода в том же режиме. При сомнительном и неудовлетворительном состоянии плода пациентку родоразрешают путем операции кесарева сечения в течение 1-3 часов. При сумме баллов, равной "-13 или меньше", прогнозируют отсутствие антенатальной гибели плода, а беременность пролонгируют. При сумме баллов "больше -13 и меньше +13" прогноз считают неопределенным. При этом два раза в неделю проводят мониторинг состояния плода с помощью кардиотокографии и один раз в неделю оценивают биофизический профиль плода. При нормальном и удовлетворительном состоянии плода беременность пролонгируют, продолжая исследовать состояние плода в том же режиме. При сомнительном и неудовлетворительном состоянии плода пациентку родоразрешают путем операции кесарева сечения в плановом порядке. Способ позволяет точно, объективно и эффективно провести индивидуальное прогнозирование гибели плода во время беременности, оптимизировать акушерскую тактику за счет комплексной оценки и учета наиболее прогностически значимых факторов, а также оптимального режима мониторинга плода. 1 ил., 1 табл., 4 пр.
Способ индивидуального прогнозирования антенатальной гибели плода с последующим выбором акушерской тактики, заключающийся в том, что у беременных на 32 неделе гестации выявляют наличие факторов, оказывающих влияние на течение и исход беременности, и определяют в баллах их прогностические коэффициенты, обозначаемые знаком "+" в случае агрессивного характера фактора и знаком "-" - в случае его протективного характера, а именно социально-биологические факторы: возраст на момент настоящей беременности 15-19 лет как +5,7, возраст на момент настоящей беременности 20-24 года как -2,9, возраст на момент настоящей беременности 25-29 лет как -1,5, возраст на момент настоящей беременности 30 лет и старше как +4,8, нерегистрированный брак как +3,7, регистрированный брак как -1,9, начальное образование как +2,7, среднее - как +2,2, среднеспециальное - как -0,6, высшее - как -1,5, домохозяйка как +1,6, учится как +12,7, работает как -1,5, курит как +11,3, не курит как -1,3, страдает алкоголизмом как +14,7, не страдает - как -0,3, употребляет наркотики как +10,5, не употребляет - как -0,1; общий анамнез: анамнез отягощен аллергическими заболеваниями как +7,8, не отягощен - как -0,5, анамнез отягощен гемотрансфузией как +10,5, не отягощен - как -0,1, заболевания сердечно-сосудистой системы были как +2,7, не было как -0,5, заболевания дыхательной системы были как +3,5, не было как -7,6, вирусный гепатит был как +2,7, не был как -0,1, пиелонефрит был как +2, не был как -0,2; акушерско-гинекологический анамнез: менархе в возрасте 11-15 лет как -0,2, в возрасте 16 и более лет как +1,5, скудные менструальные выделения как +6,5, умеренные - как -0,4, обильные - как +1, начало половой жизни до 18 лет как +0,5, после 18 лет как -0,4, воспалительные заболевания гениталий были как +3, не было как -3,1, инфекции, передающиеся половым путем, были как +9,4, не было как -1,7, бесплодие 5 и более лет было как +8,7, не было как -0,1, возраст на момент наступления первой беременности 15-19 лет как +0,4, возраст на момент наступления первой беременности 20-24 года как -0,7, возраст на момент наступления первой беременности 25-29 лет как +0,5, возраст на момент наступления первой беременности 30 лет и старше как +2,7, две и более беременностей в анамнезе как +1,6, одна беременность - как -2, отсутствие беременностей - как -1, двое и более родов в анамнезе как +3,4, одни роды - как -2, отсутствие родов - как +0,4, рождение детей весом менее 2,5 кг как +17,5, рождение детей весом от 2,5 до 4 кг как -0,5, рождение детей весом более 4 кг как +8,7, антенатальная потеря плода в анамнезе есть как +11,7, нет как -0,2, смерть ребенка в раннем неонатальном периоде в анамнезе есть как +1,7, нет как -0,1, самопроизвольные выкидыши у нерожавшей были как +6, не было как -0,3, аномалии развития у детей были как +8,7, не было как -0,1, искусственные аборты были как +2,4, не было как -1,6, искусственные аборты перед настоящей беременностью были как +1,3, не было как -0,5; экстрагенитальные заболевания: вегето-сосудистая дистония по гипертоническому типу есть как +3,5, нет как -0,1, вегето-сосудистая дистония по гипотоническому типу есть как +1,2, нет как -0,1, варикозная болезнь есть как +2,1, нет как -0,2, заболевания щитовидной железы есть как +6,1, нет как -0,3, сахарный диабет есть как +8,7, нет как -0,1, ожирение как +7,2, дефицит массы тела как +2,4, нормальный вес как -0,7, анемия 2-3 степени есть как +1,7, нет как -0,2, миопия высокой степени есть как +8,7, нет как -0,1; особенности и осложнения настоящей беременности: беременность нежеланная как +23, желанная как -2,4, сезон зачатия - весна как -1,8, лето как -3,5, осень как +6, зима как +10,8, постановка на учет в женской консультации до 20 недель как -3, после 20 недель как +15,6, не состояла на учете как +1,4, посещение женской консультации регулярное как -2,4, нерегулярное как +6,2, острая респираторная вирусная инфекция с повышением температуры есть как +4,8, нет как -1,8, гестационный пиелонефрит есть как +2,5, нет как -0,3, ранний токсикоз есть как +2, нет как -0,3, вызванные беременностью отеки есть как +2,5, нет как -0,4, вызванная беременностью гипертензия без значительной протеинурии есть как +7,8, нет как -0,5, тяжелая преэклампсия есть как +10,5, нет как -0,1, резус-сенсибилизация есть как +8,7, нет как -0,1, многоводие как +7,5, маловодие как +2, нормальное количество вод как -1,5, тазовое предлежание есть как +8,3, нет как -0,6, угроза прерывания беременности до 20 недель есть как +0,5, нет как -0,1, угроза прерывания беременности после 20 недель есть как +7,8, нет как -1, рецидивирующая угроза прерывания беременности есть как +2,7, нет как -0,3, предлежание плаценты есть как +10,5, нет как -0,1, преждевременная отслойка нормально расположенной плаценты есть как +8, нет как -0,4, разрыв матки есть как +11,7, нет как -0,1, патология пуповины есть как +12, нет как -1,7, хроническая плацентарная недостаточность есть как +7,3, нет как -2,8, воспалительные заболевания гениталий есть как +7, нет как -4,4, инфекции, передающиеся половым путем, во время беременности есть как +12,7, нет как -2, микстинфекция есть как +7,5, нет как -0,4, хориоамнионит есть как +17, нет как -0,5, миома матки есть как +2,7, нет как -0,1, индуцированная беременность есть как +20, нет как -1; плод и его состояние: пол мужской как +1,5, женский как -1,8, синдром задержки развития плода есть как +8,4, нет как -1,2, острая гипоксия плода есть как +6,5, нет как -0,3, хроническая гипоксия плода есть как +8,6, нет как -1,3, врожденные пороки развития плода есть как +7,2, нет как -0,4; результаты клинико-лабораторно-инструментального обследования беременных: группа крови беременной первая как -0,4, вторая как -0,8, третья как +1,2, четвертая как +3,5, рост 155 см и менее как +7, рост 156-170 см как -1, рост 171 см и более как +3,5, прибавка за беременность 6 кг и менее как +4, прибавка за беременность 7-12 кг. как -2,3, прибавка за беременность 13 кг и более как +6,2, d. spinarum 24 см и менее как +1,4, d. spinarum 25 см и более как -0,7, d. cristarum 26 см и менее как +3, d. cristarum 27-28 см как -2, d. cristarum 29 см и более как +3, d. trochanterica 29 см и менее как +4,8, d. trochanterica 30-33 см как -0,9, d. trochanterica 34 см и более как +2,1, c. externa 19 см и менее как +3, c. externa 20 см и более как -0,6, количество эритроцитов в крови 4×1012 и менее как +0,9, количество эритроцитов в крови 4,1×1012 и более как -4,5, гемоглобин 109 г/л и менее как +2, гемоглобин 110 г/л и более как -1, цветовой показатель 0,99 и менее как +1,5, цветовой показатель 1 и более как -6,2, количество лейкоцитов в крови 7,9×109 и менее как +4,6, количество лейкоцитов в крови 8-9,9×109 как -4, количество лейкоцитов в крови 10×109 и более как +3,6, время рекальцификации 90 сек и более как +1,6, время рекальцификации 89 сек и менее как -1, гепариновое время 31-45 сек как -1, гепариновое время 46-50 сек как +2,4, тромбоциты 219×109 и менее как +3, тромбоциты 220×109 и более как -1,5, фибриноген А 3,59 г/л и менее как +2, фибриноген А 3,60 - 4,79 г/л как -2,6, протромбиновый индекс 90% и менее как +3,7, протромбиновый индекс 91-95% как -3,7, протромбиновый индекс 96% и более как +4,4, уровень толерантности плазмы к гепарину 6 мин 59 сек и менее как +9,5, уровень толерантности плазмы к гепарину 7 мин и более как -0,1, протеинурия есть как +5,2, нет как -1,4, бактериурия есть как +6,8, нет как -0,4, лейкоцитурия есть как +4,5, нет как -0,5, гематурия есть как +6,8, нет как -0,4, количество лейкоцитов в мазке из влагалища 25 и более в поле зрения как +3,9, менее 25 в поле зрения как -0,2, эпителий в мазке из влагалища "пластом" как +5,6, эпителий 25 и менее в поле зрения как -1,1, кокков во влагалищном мазке "умеренно" и "много" как +4,7, "мало" как -6,6, дрожжи в мазке из влагалища есть как +0,3, нет как -0,4, ключевые клетки в мазке из влагалища есть как +3,3, нет как -0,2, маркеры внутриутробного инфицирования по результатам ультразвукового исследования есть как +5,5, нет как -1,1, короткая вариабельность сердечного ритма плода по результатам кардиотокографии 5 мс и менее как +10, более 5 мс как -2,8, оценка состояния плода по Фишеру по результатам кардиотокографии 7 баллов и менее как +9, оценка состояния плода по Фишеру по результатам кардиотокографии 8 баллов и более как -2; ятрогенные дефекты при ведении настоящей беременности и родоразрешении: несвоевременная диагностика осложнений беременности в женской консультации, отсутствие соответствующего плана обследования и ведения пациентки есть как +11,5, нет как -2,2, пациентка не обследована на инфекции, передающиеся половым путем, есть как +7, нет как -1,3, не выполнены рекомендации консультанта есть как +8,7, нет как -0,1, не выполнено оперативное родоразрешение при наличии показаний есть как +12,7, нет как -0,2; полученные прогностические коэффициенты суммируют и при сумме прогностических коэффициентов, равной "+13 или больше" баллов, прогнозируют антенатальную гибель плода, при таком прогнозе ежедневно проводят мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и дважды в неделю оценивают биофизический профиль плода по шкале A.M. Vintzeleos, при оценке состояния плода, равной "8 или более" баллов, по результатам кардиотокографии и/или достижении короткой вариабельности сердечного ритма плода "более 5" милисекунд и/или биофизическом профиле плода, равном "8 или более" баллов, что соответствует нормальному и удовлетворительному состоянию плода, беременность пролонгируют, продолжая исследовать состояние плода в том же режиме, а при оценке состояния плода, равной "7 или менее" баллов, по результатам кардиотокографии и/или достижении короткой вариабельности сердечного ритма плода "5 или менее" милисекунд и/или биофизическом профиле плода, равном "7 или менее" баллов, что соответствует сомнительному и неудовлетворительному состоянию плода, пациентку родоразрешают путем операции кесарева сечения в течение 1-3 часов; при сумме прогностических коэффициентов, равной "-13 или меньше" баллов, прогнозируют отсутствие антенатальной гибели плода, а беременность пролонгируют; при сумме прогностических коэффициентов, равной значению, находящемуся в диапазоне "больше -13 и меньше +13" баллов, прогноз считают неопределенным, в связи с чем два раза в неделю проводят мониторинг состояния плода с помощью кардиотокографии с оценкой по шкале W. Fisher и один раз в неделю оценивают биофизический профиль плода по шкале A.M. Vintzeleos, при оценке состояния плода, равной "8 или более" баллов, по результатам кардиотокографии и/или достижении короткой вариабельности сердечного ритма плода "более 5" милисекунд и/или биофизическом профиле плода, равном "8 или более" баллов, что соответствует нормальному и удовлетворительному состоянию плода, беременность пролонгируют, продолжая исследовать состояние плода в том же режиме, а при оценке состояния плода, равной "7 или менее" баллов, по результатам кардиотокографии и/или достижении короткой вариабельности сердечного ритма плода "5 или менее" милисекунд и/или биофизическом профиле плода, равном "7 или менее" баллов, что соответствует сомнительному и неудовлетворительному состоянию плода, пациентку родоразрешают путем операции кесарева сечения в плановом порядке.
| СПОСОБ ОЦЕНКИ ФАКТОРОВ РИСКА БЕРЕМЕННОСТИ И ПРЕДСТОЯЩИХ РОДОВ ПРИ ПОМОЩИ ШКАЛЫ МОНИТОРИНГА БЕРЕМЕННЫХ ЖЕНЩИН ГРУПП РИСКА | 2007 |
|
RU2335236C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПЕРИНАТАЛЬНОЙ ЗАБОЛЕВАЕМОСТИ | 2008 |
|
RU2369331C1 |
| СПОСОБ ОЦЕНКИ РИСКА БЕРЕМЕННОСТИ В ПРЕНАТАЛЬНОМ ПЕРИОДЕ ПО РЕЗУЛЬТАТАМ МАССОВОГО МОНИТОРИНГА БЕРЕМЕННЫХ ЖЕНЩИН НА РЕГИОНАЛЬНОМ УРОВНЕ | 2012 |
|
RU2497437C1 |
| Ветряный двигатель с боковым регулирующим рулем, устанавливаемым на самолетах для приведения в действие динамо | 1926 |
|
SU13942A1 |
| СУВЕРНЕВА А.А | |||
| Дифференцированный подход в прогнозировании неблагоприятных перинатальных исходов | |||
| Походная разборная печь для варки пищи и печения хлеба | 1920 |
|
SU11A1 |
| PERVEEN F | |||
| Risk factors for perinatal deaths in Pakistan | |||
| J Obstet Gynaecol Res | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
Авторы
Даты
2016-08-10—Публикация
2015-04-13—Подача