Изобретение относится к медицине, а именно к хирургии, и может быть использовано в клинической практике отделений абдоминальной хирургии.
Известен способ панкреатикоэнтероанастомоза по Blumgart L.N. (Kleespies A., Rentsch М., Seeliger Н., Albertsmeier М., Jauch K.W., Bruns C.J. Blumgart anastomosis for pancreaticojejunostomy minimizes severe complications after pancreatic head resection Br. J. Surg. 2009, 96 (7), 741-750). Анастомоз выполняется в три этапа. На первом этапе паренхима поджелудочной железы прошивается четырьмя U-образными швами нитью максон 4.0, вкол начинается с передней поверхности с выколом на заднюю поверхность, далее в шов захватывается стенка тонкой кишки. Затем выполняется вкол по задней поверхности с выколом на передней поверхности паренхимы железы. Таким образом, задняя стенка подтягивается к срезу железы. Вторым этапом формируется непосредственно панкреатикоеюноанастомоз по технологии «проток-слизистая» нитью максон 4.0 узловыми швами. В кишке производится отверстие напротив панкреатического протока, равное ему по диаметру. На третьем этапе, наложенными ранее нитями U-образных швов прошивается серозно-мышечный слой передней стенки кишки. При завязывании этих швов срез железы погружается в стенку кишки.
Недостатком этого способа является то, что при затягивании U-образного шва происходит сдавление всего поперечного среза культи поджелудочной железы, ее ишемия, что приводит к развитию острого панкреатита и несостоятельности анастомоза.
Наиболее близким к предлагаемому способу является панкреатикоэнтероанастомоз (Патент РФ №2155538. МПК А61В 17/00, публ. 2000 г.), включающий сопоставление просвета главного панкреатического протока с просветом в стенке тонкой кишки, полученным путем ее предварительного прокола, прошивание анастомоза путем проведения нитей через культю поджелудочной железы и стенку тонкой кишки без захвата ее слизистой оболочки радиально к главному панкреатическому протоку, связывание находящихся рядом противоположных нитей. Последовательно через культю поджелудочной железы и стенку тонкой кишки накладывают однорядный непрерывный шов двумя нитями, радиально к главному панкреатическому протоку без его захвата, с расчетом на точное сопоставление просветов таким образом, чтобы вкол одной нити соответствовал выколу второй, после чего находящиеся рядом концы противоположных нитей связывают между собой.
Недостатком этого способа является риск несостоятельности анастомоза, поскольку используется обвивной шов непосредственно в зоне соустья, что может вызвать ишемию. Другим недостатком способа является его ограниченное применение, он наиболее безопасен при плотной, фиброзно измененной паренхиме поджелудочной железы. При «сочной» ткани железы имеется высокий риск прорезывания швов и несостоятельности анастомоза, поскольку в шов не захватывается главный панкреатический проток.
Задачей предлагаемого способа является устранение указанных недостатков, повышение эффективности лечения, снижение травматичности операции за счет осуществления более надежного анастомоза по предложенной схемы проведения нитей.
Для решения поставленной задачи при проведении панкреатикоэнтероанастомоза, включающем сопоставление просвета главного панкреатического протока с просветом в стенке тонкой кишки, полученным путем ее предварительного прокола, прошивание анастомоза путем проведения нитей через культю поджелудочной железы и стенку тонкой кишки без захвата ее слизистой оболочки радиально к главному панкреатическому протоку, связывание находящихся рядом противоположных нитей, предложено формировать три шва панкреатикоэнтероанастомоза по окружности культи поджелудочной железы через точки, соответствующие 4-м, 8-ми и 12-ти часам условного циферблата. При этом каждую нить проводят через вкол на культе, через паренхиму, затем через стенку протока с последующим захватом стенки тонкой кишки, а выкол на культе железы выполняют у смежной точки условного циферблата, связывая между собой нити на культе поджелудочной железы.
Преимуществом разработанного способа является минимальная травма железы культи поджелудочной железы, обусловленная предложенной схемой проведения нитей через культю и стенку тонкой кишки, отсутствием при завязывании замкнутого кольца, как при классическом узловом шве, что минимизирует ишемию ткани культи железы. На формирование данного способа панкреатикоэнтероанастомоза требуется значительно меньше времени. Надежность предложенного способа панкреатикоэнтероанастомоза обеспечивается не только обозначенными выше особенностями формирования шва, но и тем, что вкол и выкол иглы располагается отступя 8-10 мм от края резекции, что нивелирует риск прорезывания швов через ткань культи поджелудочной железы при ее послеоперационном отеке.
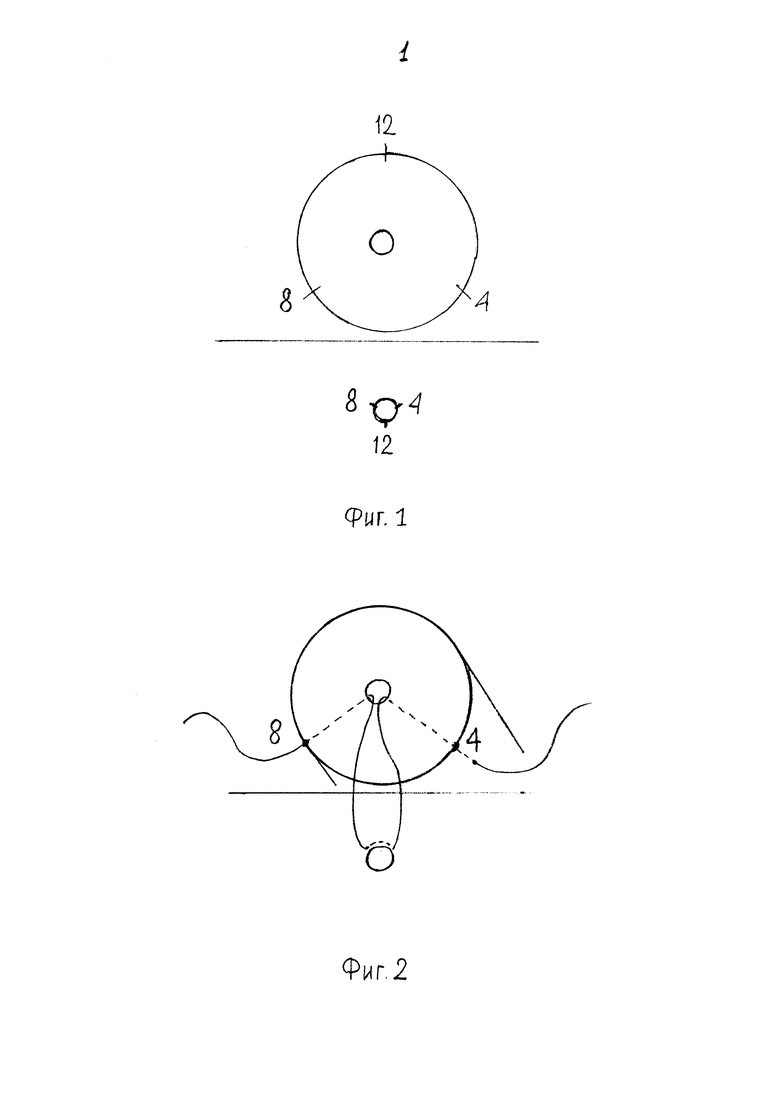
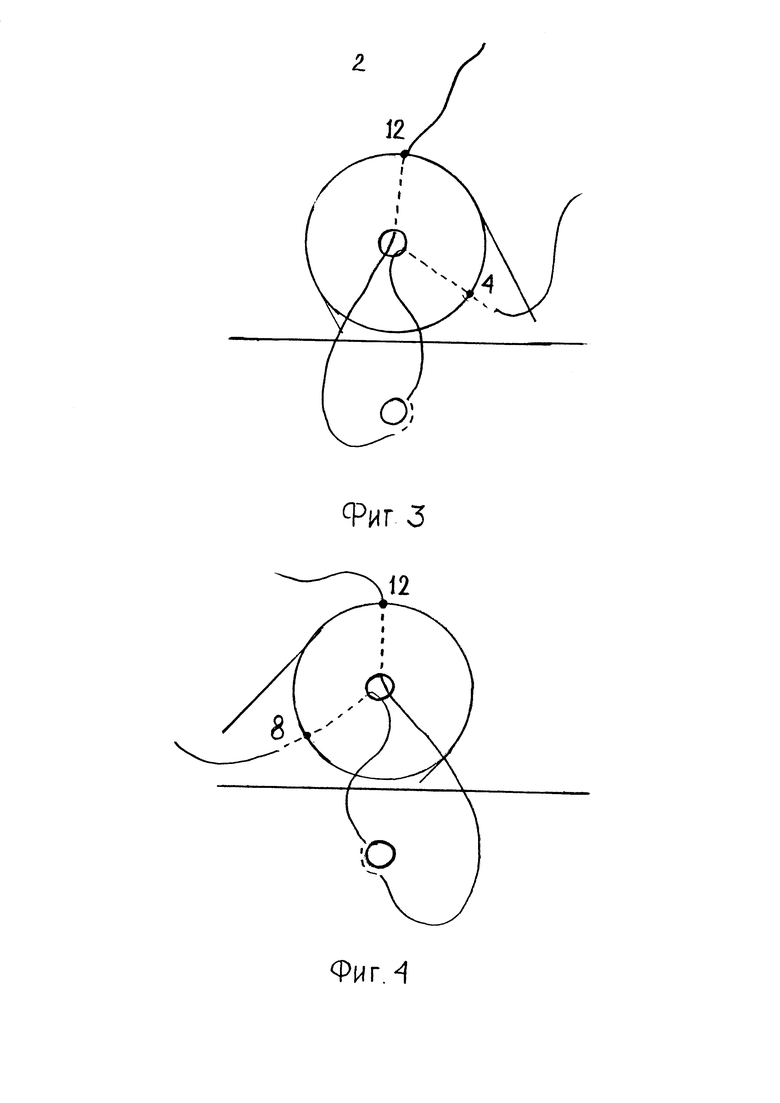
На фиг. 1 представлена схема проведения нитей через культю поджелудочной железы и стенку тонкой кишки, и их связывания; на фиг. 2 изображено формирование первого шва; на фиг. 3 - техника наложения второго шва, полностью повторяет первый; на фиг. 4 - техника наложения третьего шва, полностью повторяет второй; на фиг. 5 - схематически представлен окончательный вид анастомоза после проведения нитей.
Способ осуществляют следующим образом.
При реконструктивном этапе панкреатодуоденальной резекции, на выделенной по Ру петле тонкой кишки выполняется отверстие с помощью диатермокоагулятора. Отверстие должно соответствовать диаметру протока по линии резекции поджелудочной железы. Перед формированием панкреатикоэнтероанастомоза, поперечный срез железы и прокол в тонкой кишке условно делятся на 3 равные части условных треугольников, одной из вершин которых является проток железы и отверстие в кишке, соответственно, а другие вершины соответствуют 4-м, 8-ми и 12-ти часам условного циферблата (фиг. 1).
При формировании первого шва вкол иглы осуществляют снаружи на уровне 4-х часов условного циферблата, отступя от линии резекции, как правило, 8-10 мм, с выколом иглы в соответствующей точке протока, отступя от линии резекции 1-2 мм. Далее выполняется включение в шов стенки тонкой кишки с захватом серозно-мышечного слоя, без захвата слизистой, с вколом на 4-х часах и выколом на 8-ми, окаймляющим отверстие снизу. Затем на 8-ми часах протока выполняется вкол, отступя на 1-2 мм от линии резекции, и выколом на 8-ми часах паренхимы культи поджелудочной железы, отступя от линии резекции железы на 8-10 мм (фиг. 2). Края нитей берутся на зажимы-держалки.
Вкол второй нити осуществляется со стороны паренхимы культи, выполняется, отступя на 4-6 мм от первого вкола и 8-10 мм от линии резекции на 4-х часах, и выколом в проток в точке предыдущего шва и отступя от линии резекции на 1-2 мм. Далее выполняется включение в шов стенки тонкой кишки с захватом серозно-мышечного слоя, без захвата слизистой, с вколом на 4-х часах и выколом на 12-ти, также отступя от выкола предыдущего шва на 1-2 мм. Затем на 12-ти часах протока выполняется вкол изнутри наружу, отступя на 1-2 мм от линии резекции, и выколом на 12-ти часах паренхимы, отступя от линии резекции железы на 8-10 мм (фиг. 3). Второй шов окаймляет отверстие кишки справа. Края нитей берутся на зажимы-держалки.
Третий шов полностью соответствует последовательности формирования первого и второго швов - «паренхима-проток-кишка-проток-паренхима». Вкол выполняется, отступя 4-6 мм от предыдущего выкола на 8-ми часах со стороны паренхимы железы снаружи внутрь, отступя от края резекции 8-10 мм. Выкол со стороны протока производится на 8-ми часах. Далее выполняется включение в шов стенки тонкой кишки с захватом серозно-мышечного слоя, без захвата слизистой, с вколом на 8-ми часах и выколом на 12-ти, также отступя от выкола второго шва на 1-2 мм. Затем на 12-ти часах протока выполняется вкол изнутри наружу, отступя на 1-2 мм от линии резекции, и выколом на 12-ми часах паренхимы, отступя от линии резекции железы на 8-10 мм и 4-6 мм от выкола второго шва. Края нитей берутся на зажимы-держалки. Третий шов окаймляет отверстие кишки слева.
Перед завершающим этапом формирования анастомоза выполняется глубокая катетеризация протока поджелудочной железы с целью превентивной декомпрессии, с выведением дренажа через стенку кишки и фиксации к ней швом. Далее выполняется натяжение концов противоположных нитей и последовательное их связывание с достаточным для обеспечения германизма анастомоза усилием: концов 1-й и 2-й нитей на 4-х часах, затем 1-й и 3-й на 8-ми часах, 2-й и 3-й на 12-ти часах. В завершении анастомоза, связанные нити располагаются радиально, в виде лучей, расходящихся от протока, напоминающих эмблему «мерседес» (фиг. 5).
Пример 1.
Больной Л., 70 лет, поступил в клинику с диагнозом: Рак головки поджелудочной железы. Полный наружный искусственный желчный свищ. Две надели назад, в одной из клиник Московской области, выполнена чрескожная чреспеченочная холангиостомия под УЗ-контролем по поводу механической желтухи. После снижения уровня общего билирубина до нормальных значений больной переведен для оперативного лечения в специализированный центр. Диагноз подтвержден клинически и в результате ультразвукового и компьютерного исследований. После проведения предоперационной подготовки, выполнена расширенная панкреатодуоденальная резекция.
При реконструктивном этапе сформирован панкреатикоэнтероанастомоз по разработанному авторами способу. Анастомоз сформирован за 7 минут. Послеоперационный период протекал без осложнений. При УЗ-контроле на 10-е сутки после операции жидкостных образований в зоне культи поджелудочной железы не обнаружено. Больной выписан на 17-е сутки.
Пример 2.
Больная П., 61 года, поступила в клинику с диагнозом: Рак головки поджелудочной железы. Механическая желтуха. Уровень общего билирубина составил при поступлении 180 мкмоль/л. С целью декомпрессии билиарного тракта выполнена чрескожная чреспеченочная холангиостомия под УЗ-контролем. Диагноз подтвержден клинически и в результате ультразвукового и компьютерного исследований. После снижения общего билирубина до 60 мкмоль/л и проведения предоперационной подготовки, больной выполнена панкреатодуоденальная резекция.
При реконструктивном этапе сформирован панкреатикоэнтероанастомоз за 6 минут. Послеоперационный период протекал без осложнений. При УЗ-контроле на 9-е сутки после операции жидкостных образований в зоне культи поджелудочной железы не обнаружено. Больная выписана на 19-е сутки.
Разработанный способ панкреатикоэнтероанастомоза применен у 10-х больных при реконструктивном этапе панкреатодуоденальной резекции по поводу рака головки поджелудочной железы. Послеоперационный период у всех больных протекал без осложнений, при нормальных цифрах активности амилазы крови.
Предлагаемый способ позволяет повысить эффективность проведенной операции, повысить качество жизни пациентов, уменьшить время пребывания в стационаре.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПРОКСИМАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2010 |
|
RU2432126C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТОГАСТРОАНАСТОМОЗА ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2022 |
|
RU2803012C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ ПАНКРЕАТОЕЮНОСТОМИИ ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2013 |
|
RU2538234C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТИКОГАСТРОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2009 |
|
RU2414179C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИНВАГИНАЦИОННОГО ПАНКРЕАТОЕЮНОАНАСТОМОЗА | 2020 |
|
RU2747418C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТИКОГАСТРОАНАСТОМОЗА ИЗ ПРОСВЕТА ЖЕЛУДКА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2010 |
|
RU2479269C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СВИЩЕЙ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2010 |
|
RU2445023C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДУОДЕНАЛЬНОГО СВИЩА ПРИ НЕСОСТОЯТЕЛЬНОСТИ КУЛЬТИ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА И ГАСТРЭКТОМИИ | 2010 |
|
RU2452411C1 |
| СПОСОБ ПАНКРЕАТОГАСТРОАНАСТОМОЗА | 2003 |
|
RU2258476C2 |
| СПОСОБ ФОРМИРОВАНИЯ РЕЗЕРВУАРНОГО ИНВАГИНАЦИОННОГО ПАНКРЕАТОЕЮНОАНАСТОМОЗА | 2020 |
|
RU2741376C1 |

Изобретение относится к медицине, а именно к хирургии, и может быть использовано в клинической практике отделений абдоминальной хирургии. При проведении панкреатикоэнтероанастомоза, включающем сопоставление просвета главного панкреатического протока с просветом в стенке тонкой кишки, полученным путем ее предварительного прокола, прошивание анастомоза путем проведения нитей через культю поджелудочной железы и стенку тонкой кишки без захвата ее слизистой оболочки радиально к главному панкреатическому протоку, связывание находящихся рядом противоположных нитей, предложено осуществлять проведение трех нитей по окружности культи поджелудочной железы через точки соответствующие 4-м, 8-ми и 12-ти часам условного циферблата. При этом каждую нить проводят через вколы на паренхиме культи, затем через стенку протока с последующим захватом стенки тонкой кишки, выколы проводят через точку, близкую к соответствующему вколу на протоке, а затем через паренхиму культи поджелудочной железы смежной точки условного циферблата. Предлагаемый способ позволяет повысить эффективность проведенной операции, повысить качество жизни пациентов, уменьшить время пребывания в стационаре. 5 ил.
Способ панкреатикоэнтероанастомоза, включающий сопоставление просвета главного панкреатического протока с просветом в стенке тонкой кишки, полученным путем ее предварительного прокола, прошивание анастомоза путем проведения нитей через культю поджелудочной железы и стенку тонкой кишки без захвата ее слизистой оболочки радиально к главному панкреатическому протоку, связывание находящихся рядом противоположных нитей, отличающийся тем, что формируют три шва панкреатикоэнтероанастомоза по окружности культи поджелудочной железы через точки, соответствующие 4-м, 8-ми и 12-ти часам условного циферблата; каждую нить проводят через вкол на культе, через паренхиму, затем через стенку протока с последующим захватом стенки тонкой кишки, при этом выкол на культе железы выполняют у смежной точки условного циферблата, связывая между собой нити на культе поджелудочной железы.
| RU 2155538 С2, 10.09.2000 | |||
| МИХАЙЛОВА С.А | |||
| Оптимизация многокомпонентного лечения опухолей билиопанкреатодуоденальной зоны | |||
| Автореферат | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| ЕГИЕВ В.Н | |||
| Панкреатодигестивный анастомоз при панкреатодуоденальной резекции аналитический обзор литературы | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| KLEESPIES A | |||
| Blumgart anastomosis for pancreaticojejunostomy minimizes | |||
Авторы
Даты
2016-09-10—Публикация
2015-07-22—Подача