Изобретение относится к области медицины, а именно к способам лечения мягких тканей у больных с синдромом диабетической стопы.
В последние десятилетия сахарный диабет принял масштабы всемирной неинфекционной пандемии. По данным статистики в 2015 году в мире насчитывалось 415 млн человек с верифицированным диагнозом. Смертность и инвалидизация при сахарном диабете обусловлены развитием поздних осложнений. Одним из самых тяжелых осложнений сахарного диабета является синдром диабетической стопы (далее СДС). Он проявляется у 25% больных сахарным диабетом (1). 85% случаев развития трофической язвы при сахарном диабете (далее СД) (СДС) заканчиваются органоуносящей операцией в виде ампутации конечности при условии не закрытия дефекта тканей, который образуется при язве и имеет первично хроническую природу. Ампутация не является операцией излечения. Смертность после ампутаций конечности при сахарном диабете по количеству стоит на втором месте после операций при раке легкого. Летальность за 12 мес после ампутации на уровне бедра составляет 39%. 5-летняя выживаемость среди оставшихся - 35%. Среди больных СД после первой ампутации подвергаются ампутации второй конечности от 6 до 30% пациентов в течение 1-3 лет, через 5 лет - 28-51%.
Течение раневого процесса при СД отличается большой длительностью, сложностью и высокой стоимостью лечения, неоднозначным терапевтическим прогнозом (1). Стандартные методы лечения СДС не всегда позволяют достичь заживления раневого дефекта и предупредить ампутацию, что делает актуальным поиск новых лечебных подходов (4,1).
Известно применение отрицательного давления от минус 90 до минус 120 мм рт.ст. в зоне дефекта, при котором удалось достигнуть сокращения площади и глубины раневых дефектов (1), однако этого метода недостаточно без лечения дефектов традиционными способами, и метод позволяет лишь незначительно сократить сроки подготовки раневого дефекта к следующему этапу хирургического лечения.
Известны исследования клеточных и молекулярных особенностей репаративных процессов в мягких тканях у лиц с сахарным диабетом (2). При длительно текущем и плохо контролируемом сахарном диабете процесс заживления раневых дефектов может замедляться как за счет снижения уровня местных ростовых факторов, так и в связи с наличием поздних микро- и макрососудистых осложнений. В норме заживление раны представляет собой четкую последовательность биологических и молекулярных процессов, начиная с миграции и пролиферации клеток, перестройки экстрацеллюлярного матрикса (ЭЦМ) и заканчивая ремоделированием вновь формирующихся тканей. Несмотря на актуальность проблемы и достаточно большой клинический опыт в ее разрешении молекулярные механизмы репарации мягких тканей у больных СД остаются недостаточно изученными, что препятствует адекватному выбору и эффективному использованию современных средств местного лечения ран пациентов.
Известны применения генных и клеточных технологий лечения СДС с применением трансфера генов VEGF, HIF-1, FGF, PDGF, HGF и других факторов роста для стимуляции ангиогенеза и заживления диабетических язв (4). Установлены ангиогенные и репаративные эффекты трансплантаций аутологичных мононуклеарных клеток костного мозга и периферической крови, ангиогенных прогениторных клеток, стволовых мезенхимальных клеток костного мозга, стромальных клеток жировой ткани у больных сахарным диабетом (СД) с критической ишемией нижних конечностей. Результаты рандомизированных клинических исследований (РКИ) показали благоприятные эффекты генной и клеточной терапии на суррогатные индексы ишемии, выраженность болей в покое и заживление язв, однако данные о влиянии на частоту ампутаций неоднозначны. Необходимо решить вопрос об оптимальных дозах и способах введения биологических агентов, предикторах их эффективности, а также определить безопасность лечения в долгосрочной перспективе.
Известны исследования роли пептидных факторов роста в репарации трофических язв, использования рекомбинантных факторов роста для стимуляции заживления трофических язв, резистентных к стандартному лечению. В РКИ был установлен терапевтический эффект ряда регуляторов, включая эпидермальный фактор роста (EGF) [3], фактор роста тромбоцитов (PDGF) [4] и фактор роста фибробластов 2 (FGF-2) при СДС [5]. Указанные факторы роста способны стимулировать заживление нейропатических язв при условии многократного введения и создания высоких локальных концентраций. Последнее обстоятельство объясняется тем, что при введении в организм пептидные факторы роста быстро разрушаются протеолитическими ферментами, в связи с чем возникла идея введения генов ростовых факторов в геном клеток, присутствующих в зоне язвы или ишемии, для обеспечения постоянной экспрессии и создания концентраций, близких к физиологическим. В качестве «проводников» (векторов) генов предложено использовать бактериальные плазмиды, вирусы, липосомы, наночастицы, метилцеллюлозные диски, коллагеновые гели и повязки [6].
Несмотря на положительные результаты, полученные в отдельных исследованиях, посвященных лечению облитерирующих заболеваний периферических артерий с помощью ангиогенных факторов роста, не выявлено достоверного влияния данного вида лечения на частоту ампутаций и динамику заживления язв.
Таким образом, местное лечение язвенных дефектов при синдроме диабетической стопы имеет важное значение для сохранения конечности больного и улучшения его качества жизни.
В норме заживление раны представляет собой четкую последовательность биологических и молекулярных процессов, начиная от миграции и пролиферации клеток, перестройки экстрацеллюлярного матрикса и заканчивая ремоделированием вновь формирующейся ткани (2). Доказано, что у больных СДС снижается количество продуцируемого фибробластами коллагена, что приводит к замедлению и/или невозможности сокращения раневого дефекта (2, 1). Время «от язвы до лечения (адекватного закрытия)» является важнейшим фактором, определяющим исход лечения, так как диабетическая язва является потенциально опасным осложнением для жизни больного (6).
Известны методы лечения аутодермопластикой с использованием кожных трансплантантов самого больного, однако они зачастую не приводят к желаемым результатам, так как интеграция кожных трансплантатов составляет всего 36,4% (5). Кроме того, применение аутодермопластики для закрытия раневого дефекта создает дополнительный дефект тканей у больного в области донорской раны. В случае не приживления кожного лоскута в области реципиентной раны у пациента будут как минимум два дефекта мягких тканей, а это ухудшает прогноз лечения.
Известен способ лечения мягких тканей трофических язв, при котором вводят препарат на основе субтилизинов - нейрометаболический протектор и антибактериальный препарат с одновременным очищением язвы от гнойно-некротического налета 3%-ным раствором перекиси водорода и наложением на язвенную поверхность повязки на основе Hydrofiber и ионов серебра. После появлений грануляций наносят препарат на основе биопластического коллагенового материала до полного заживления язвенного дефекта (патент РФ №2423118, Способ лечения трофических язв, МПК А61К 31/194, опубл. 10.07.2011). Способ позволяет сократить сроки и повысить качество лечения за счет достижения стойкого терапевтического эффекта и увеличения сроков ремиссии. Недостатком описанного способа лечения является нанесение материала «коллост» на поверхность раны, что вызывает трудности его сохранения и тем самым снижение эффективности лечения. Кроме того, при подготовке раневой площадки используется перекись водорода, которая не позволяет радикально удалить биопленку с раневой поверхности и не обеспечивает глубокую и адекватную санацию. Часть бактерий сохраняются в ране, разрушают имплантант, что затягивает сроки репарации.
Известен способ лечения нейропатических трофических язв при синдроме диабетической стопы (патент РФ №2549459, МПК А61К 31/185, опубл. 27.04.2015). В соответствии с этим способом осуществляют комплексное лечение, включающее введение Октолипена и Сулодексида внутривенно, затем перорально, а также введение Конвалиса при парастезиях и болях в икроножных мышцах и стопах. Одновременно проводят аппликации на область язвенного дефекта препарата Ацербин до очищения язвенно-раневого дефекта. Затем проводят имплантацию коллагена в дно и стенки дефекта с закрытием поверхности раны антисептиком. Такой комплекс лечебных мероприятий обеспечивает закрытие язвенных дефектов без аутодермопластики и сокращение сроков лечения в 2-3 раза за счет синергетического действия компонентов комплексного лечения. Патент РФ №2549459 выбран в качестве наиболее близкого аналога.
Недостатком наиболее близкого аналога является нанесение материала «коллост» на поверхность раны, выстилание им дна и стенок дефекта, что вызывает трудности его сохранения и тем самым снижение эффективности лечения.
Задачей изобретения является расширение арсенала способов местного лечения язвенных дефектов мягких тканей организма больного с синдромом диабетической стопы, повышение эффективности лечения, сокращение сроков лечения.
Техническим результатом является глубокое и моментальное очищение раны, нанесение коллагена на глубоко очищенную рану в здоровую ткань, исключение выноса имплантанта раневым экссудатом и его разрушения, экранирование коллагена и дефекта от экзогенных факторов, создание условий для впитывания экссудата раны.
Задача решается и технический результат достигается способом лечения дефектов мягких тканей больного при синдроме диабетической стопы, включающем следующие действия:
- Проводят очищение поверхности раневого дефекта одним из методов механической антисептики: кюретаж поверхности, гидрохирургическая ультразвуковая обработка. Это позволяет быстро и адекватно подготовить «площадку» для последующих второго и третьего этапов, удалив девитализированные ткани, биопленку в области дна и стенок дефекта и участки гиперкератозов в области краев раны;
- Проводят имплантацию биоматериала - неиммуногенного нативного коллагена 1 типа «коллост» в виде геля 15%. Биоматериал «коллост» изготовлен из кожи крупного рогатого скота с удалением эпидермы, жировой клетчатки и всех дермальных клетоки с сохранением коллагеновой матрицы;
- Имплантацию «коллоста» в ткани проводят в несколько приемов в глубину тканей, глубже дна и стенок дефекта на 0,5-0,3 см, на выходе иглы, с образованием каналов, заполненных биоматериалом;
- Угол введения иглы выбирают от 15° до 45° к поверхности дефекта в точке вкалывания, при этом нивелируется опасность его «смывания» раневым экссудатом и разрушения в случае развития повторной инфекции и образования биопленки раневого дефекта. Этим купируют состояние раневой кахексии, недостаточности собственного коллагена макроорганизма в области раны, стимулируют репаративные процессы, образование собственной ткани организма и ее ремоделяцию;
- Проводят закрытие дефекта поверхности раневым покрытием Джи-Дерм. Это гистоэквивалент - биопластический материал, полученный на основе структурированной формы гиалуроновой кислоты и пептидного комплекса. Используя его для закрытия дефекта после имплантации биоматериала «коллост», тем самым коллаген и сам дефект экранируют от экзогенных факторов, создают условия для впитывания экссудата путем обеспечения влажной раневой среды;
- После закрытия дефекта покрытием Джи-Дерм накладывают обычную повязку с антисептиком с последующим ее периодическим увлажнением.
Известно использование материала гистоэквивалент - биопластичный Джи-Дерм в общей и пластической хирургии, эстетической медицине и в косметологии для повышения эффективности заживления ран, восстановления клеточных кожных слоев после косметологических процедур (патент РФ №2513838, опубл. 20.04.2014, www.g-derm.ru/medicine/bioplastic-material-g-derm). Его эффективность определяется максимальным структурным сходством с наружными слоями кожи человека.
Широко известно использование коллагена для купирования состояния раневой кахексии, недостаточности собственного коллагена в области раны, стимулирования репаративных процессов, образования собственной ткани организма, ее ремоделяции. Об этом свидетельствует и информация из вышеприведенных аналогов.
Однако неизвестно внесение 15% геля коллагена в глубину тканей шприцеванием для исключения выноса его раневым экссудатом и его разрушения, что обеспечивается введением коллагена на глубину до здоровых тканей глубже дна и стенок дефекта на 0,3-0,5 см с образованием системы каналов/туннелей коллагена. Неизвестен также угол вкалывания коллагена в ткани в заявленных пределах с получением оптимального результата заживления. Неизвестно применение предложенных способов очищения раны в сочетании с введением коллагена шприцеванием внутрь тканей, что позволяет оперативно провести и очистку раны, и ввести коллаген, и экранировать раневую поверхность.
Способ осуществляют следующим образом.
После обезболивания по одной из общепринятых методик в зависимости от состояния пациента сначала производят очищение поверхности раневого дефекта одним из методов механической антисептики: кюретаж поверхности, гидрохирургическая ультразвуковая обработка. Это позволяет адекватно подготовить «площадку» для последующих этапов, удаляя девитализированные ткани, биопленку в области дна и стенок дефекта и участки гиперкератозов в области краев раны.
Затем проводят имплантирование биоматериала «коллост» в виде 15% геля в дно и стенки дефекта. Для этого шприц с биоматериалом в официальной упаковке предварительно нагревают на водяной бане до 36-37°С. После этого вскрывают упаковку с соблюдением правил асептики и антисептики. Введение биоматериала осуществляют на глубину ткани глубже дна раны и от стенок от 0,3 до 0,5 см на выходе иглы. Если биоматериал вводить глубже, коллаген не будет достигать поверхности раны. Ткань будет образовываться в глубине в виде вала, а при лечении необходимо добиться эпителизации. Если биоматериал вводить на глубину менее 0,3 см, он весь вытечет наружу, без образования каналов с коллагеном. Указанная глубина введения коллагена позволяет при вколе иглы создать канал, тоннель и заполнить его биоматериалом. Угол введения иглы колеблется от 15° до 45° к поверхности дефекта. Такой наклон иглы обеспечивает канализацию вдоль, параллельно раневой поверхности и увеличивает протяженность канала. Угол менее 15° технически выполнить невозможно из-за краев раны. Таким образом, «коллост» вводят в дно раны, края, стенки, в весь массив тканей. Количество введения геля «коллост» в один «вкол» составляет от 0,2 до 0,3 мл3. За одно введение биоматериала достигают его распределения по площади на 1 см2 поверхности раны. Общее количество использованного биоматериала зависит от количества вколов, т.е. площади и глубины дефекта мягких тканей.
Далее проводят закрытие дефекта материалом «Джи-Дерм». Предварительно материал погружают в стерильный физиологический раствор на 5 мин. Формируют лоскут по размерам и контурам дефекта. Лоскут «Джи-Дерм» укладывают гладкой поверхностью на рану и расправляют до плотной фиксации по рельефу дефекта с удалением пузырьков воздуха и капель экссудата.
После закрытия дефекта постоперационная рана закрывается повязкой с раствором антисептика (раствор мирамистина 0,01%, раствором хлоргексидина 0,05%). Увлажнение повязок производится 2 раза в сутки. Первая контрольная перевязка осуществляется на 3-и сутки. Биодеструкция материала «Джи-Дерм» происходит на 7-10 сутки.
На фото 1-9 иллюстрируется состояние поверхности дефекта мягких тканей больных с синдромом диабетической стопы на разных этапах лечения; на фото 1-5 - по примеру 1, на фото 6-9 - по примеру 2.
Ниже приведены примеры реализации предложенного способа лечения.
Пример 1
Пациентка Л.Б., 1940 г.р., поступила в Центр «Диабетическая стопа» г. Казани с диагнозом синдром диабетической стопы (W3) слева, диабетическая нейропатия, диабетическая ангиопатия ХАН 4 ст. КИНК. Состояние после баллонной ангиопластики. Реперфузионный синдром. Склероз Менкеберга. Состояние после ампутации 2-3 пальцев левой стопы. ДПН, сенсомоторная и вегетативная форма, умеренно выраженная. ДОАП. Сахарный диабет 2 типа, тяжелое течение, субкомпенсированный.
На момент поступления жалобы на наличие дефекта кожных покровов в области левой стопы, болевой синдром; отечность тканей левой стопы и голени, температура тела до 37,3°С. До поступления лечилась стационарно и амбулаторно в течение 5 месяцев: механическая реканализация, баллонная ангиопластика левых МБА и ПББА, ампутация 2, 3 пальцев левой стопы, медикаментозная терапия, местная терапия. Без успеха. Дефект тканей стопы имел тенденцию к увеличению, нарастал болевой и отечный синдром (см. фото 1).
Произведена гидрохирургическая ультразвуковаяобработка раневой поверхности и имплантация биоматериала «коллост» в виде 15% геля (фото 2).
На фото 3 дефект закрыт материалом «Джи-Дерм» после имплантации биоматериала «коллост».
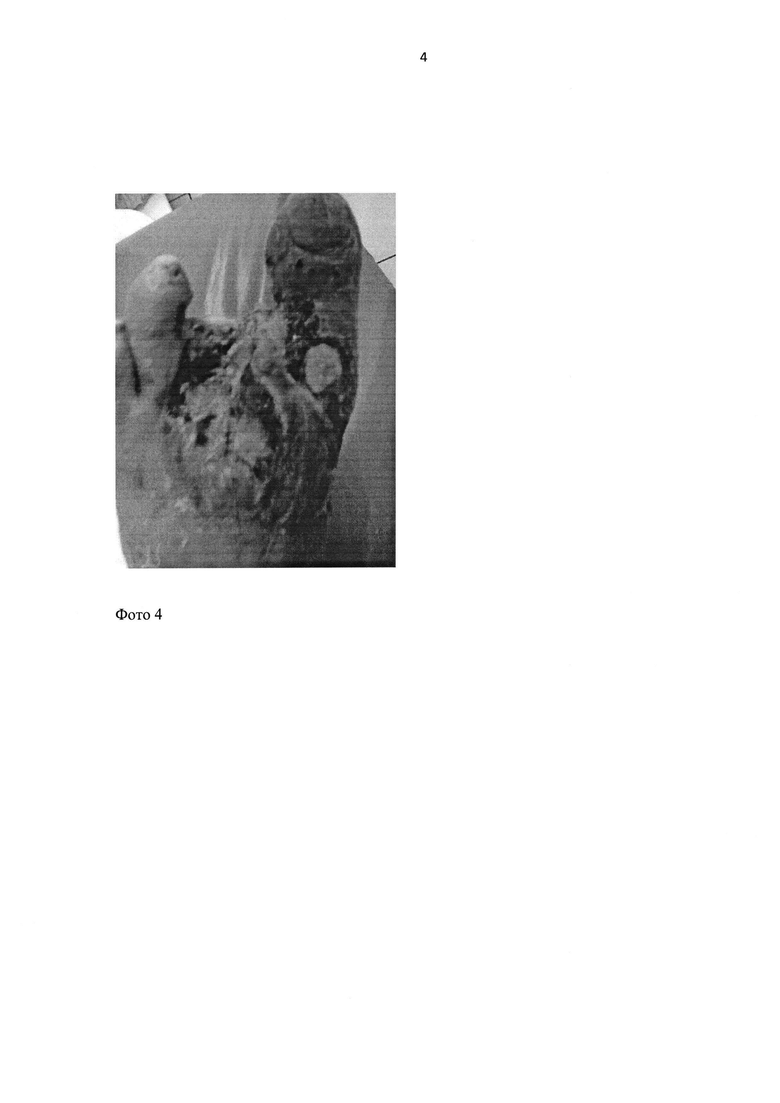
На фото 4 показан вид раны на 18 сутки после имплантации материала «коллост» и наложения материала «Джи-дерм». Наблюдается эпителизация и репаративные процессы в местах введения «коллост» как по краям раневого дефекта, так и в области дна.
На фото 5 показан вид раны на 28 сутки после имплантации материала «коллост» и наложения материала «Джи-дерм». Дефект эпителизирован.
Пример 2
Больной С.В., 1967 г.р., поступил в Центр «Диабетическая стопа» г. Казани с диагнозом: синдром диабетической стопы (W2), нейроишемическая форма. Трофическая язва правой стопы. ХАН 2А. Д.П.Н., сенсомоторная и вегетативная форма, умеренно выраженная. Стопа Шарко. Состояние после ампутации пальцев правой стопы, некрэктомий и аутодермопластики. Лечение - без успеха. Механическая некрэктомия; производится имплантация матерала «коллост» при положении больного на животе.
На фото 6 показана подготовка мягких тканей к лечению.
На фото 7 показано введение коллагена шприцом в глубину дефектных тканей.
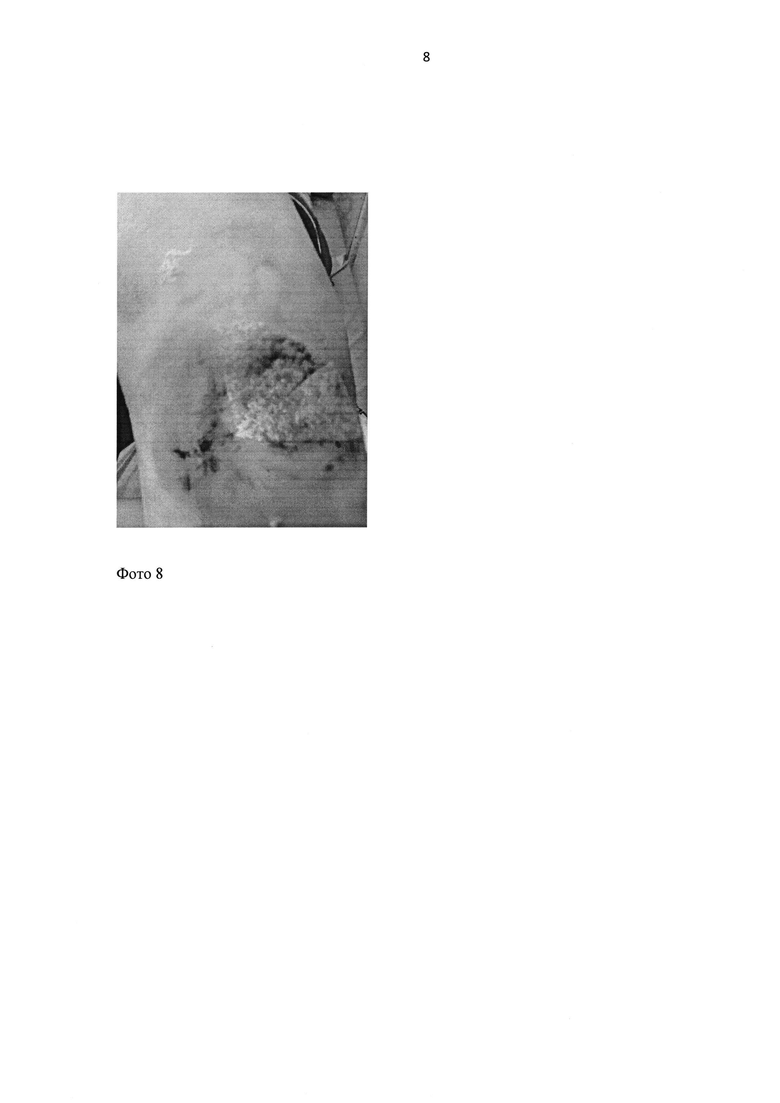
На фото 8 показано наложение материала Джи-Дерм на рану.
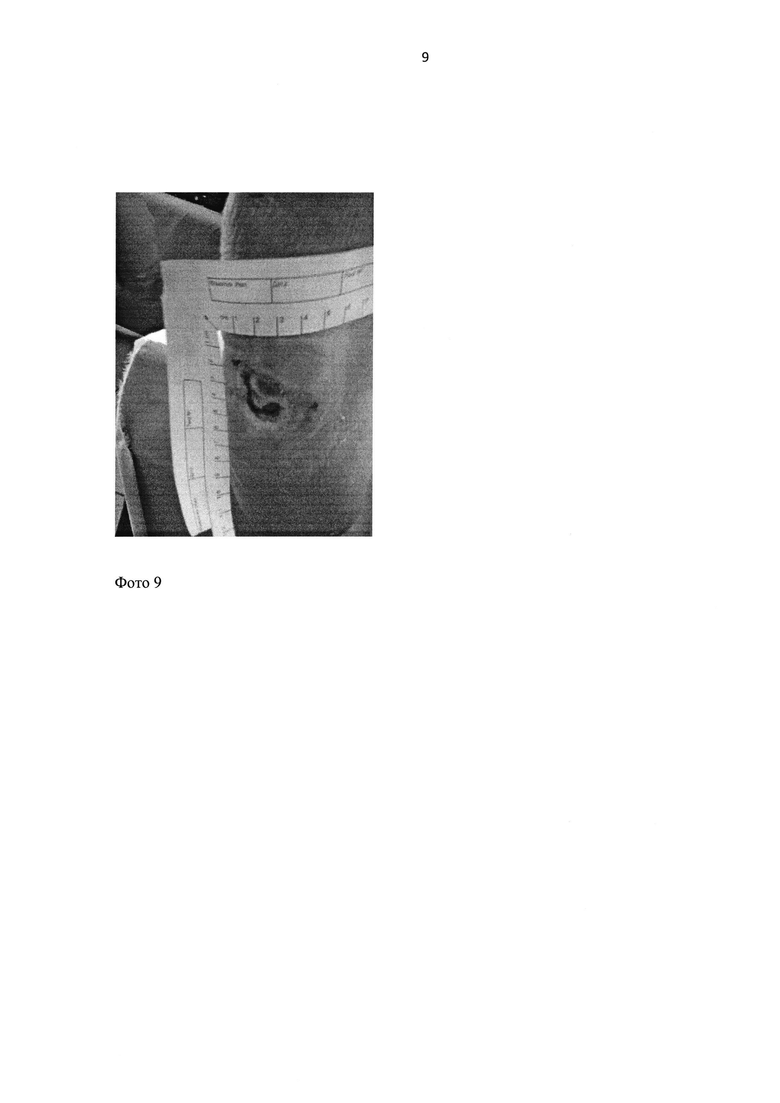
На фото 9 отражено состояние дефекта на 18 сутки после имплантации биоматериала «коллост» и наложения материала «Джи-Дерм».
Описанная схема лечения в соответствии с изобретением была применена по отношению к 28 больным с нейроишемическими язвами при синдроме диабетической стопы. Удалось закрыть язвенные дефекты, не прибегая к аутодермопластике; длительность лечения составила 5-28 суток при сроке лечения по прототипу до 36 суток, при сроке лечения другими известными описанными способами до 58 дней, с сомнительными (временная ремиссия) исходами. После проведения указанного курса лечения было значительно облегчено течение заболевания и получена стойкая ремиссия. Семнадцать больных были пролечены предложенным способом в условиях дневного стационара, период стационарного лечения остальных девяти больных составил всего 5 суток, что уже свидетельствует об эффективности предложенного способа лечения по сравнению с известными.
Преимуществами предложенного способа являются следующие:
- При подготовке раневой площадки для коллагена не применяются методы химической антисептики (перекись водорода 3%, в соответствии с одним из аналогов). Перекись водорода в аналоге не позволяет радикально удалить биопленку с раневой поверхности и не обеспечивает глубокую и адекватную санацию. Ее использование приводит к тому, что часть бактерий сохраняются в ране, разрушают имплантант, и тем самым затягиваются сроки репарации; от этого недостатка свободен предложенный способ;
- Сокращаются сроки очищения раны; при применении ацербина в прототипе сроки очищения составляют от 5 до 7-10 дней, в соответствии с изобретением - за одну манипуляцию. Все этапы способа по изобретению не разделены во времени и совершаются за одну хирургическую операцию; это позволяет оперативно провести лечение без ухудшения состояния раны во время ее быстрого очищения и дополнительно ускорить эпителизацию тканей;
- Материал «коллост» не наносится на раневую поверхность, а вводится непосредственно в ткани с образованием каналов, заполненных коллагеном, что позволяет сохранить его в тканях, исключить его вынос за пределы места нанесения;
- Апликация материала «Джи-Дерм» создает защитный каркас раневой поверхности, экранирует дефект и коллаген, обеспечивает влажную среду, создает условия для впитывания экссудата раны и для репаративных процессов;
- Длительность лечения сокращается;
- Технически способ лечения упрощается.
Таким образом, по результатам лечения предложенным способом можно сделать следующие выводы:
1. Было достигнуто ускорение заживления раневых дефектов у больных с СДС.
2. В предложенном способе использованы только отечественные медицинские изделия, прошедшие необходимую регистрацию.
3. Предложенный способ лечения дефектов мягких тканей при СДС позволяет полностью отказаться от аутодермопластики и нанесения дополнительных ран пациенту.
4. Предложенный способ лечения прост в техническом исполнении и может осуществляться в ультракоротких стационарных условиях и условиях дневного стационара.
Литература
1. Зайцева Е.Л. Влияние терапии отрицательным давлением на репаративные процессы в мягких тканях нижних конечностей у пациентов с нейропатической и нейроишемической формами синдрома диабетической стопы / Е.Л. Зайцева, Л.П. Доронина, Р.В. Молчков, И.А. Воронкова и др. // Сахарный диабет. - 2014. - №3. - С. 113-121.
2. Зайцева Е.Л. Роль факторов роста и цитокинов в репаративных процессах в мягких тканях у больных сахарным диабетом / Е.Л. Зайцева, А.Ю. Токмакова // Сахарный диабет. - 2014. - №1. - С. 57-62.
3. Комелягина Е.Ю. Русскоязычная версия опросника для оценки качества жизни больного с периферической полинейропатией: валидизация и перспективы применения / Е.Ю. Комелягина, О.М. Уварова, М.Б. Анциферов // Сахарный диабет. - 2014. - №2. - С. 56-65.
4. Коненков В.И. Генные и клеточные технологии в лечении синдрома диабетической стопы / В.И. Коненков, В.В. Климонтов // Сахарный диабет. - 2014. - №1. - С. 63-69.
5. Izzo V. Department of Internal Medicine. Tor Vergata University, Rome, Italy. Matrix Metalloproteinases levels influence the integration of dermal grafts in diabetic foot ulcers / V. Izzo, M. Meloni, E. Vainieri [et al.] // XII. Meeting of the Diabetic Foot Study Group of the EASD. - Bratislava, Slovakia, 2014. - P. 50.
6. Rasmussen Anne Patient and health care provider related delay in the treatment of diabetic foot ulcers / Anne Rasmussen, K. Engelhand, N. Bonnichsen [et al.] // XII Meeting of the Diabetic Foot Study Group of the EASD. - Bratislava, Slovakia, 2014. - P. 24.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ДЕФЕКТОВ КОЖИ И МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ И СПОСОБ ВВЕДЕНИЯ ПРЕПАРАТА ДЛЯ НЕГО | 2017 |
|
RU2679449C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕЙРОПАТИЧЕСКИХ ТРОФИЧЕСКИХ ЯЗВ ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ | 2013 |
|
RU2549459C2 |
| Способ закрытия дефектов вялотекущих ран нижних конечностей при синдроме диабетической стопы | 2015 |
|
RU2608431C1 |
| СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ГНОЙНО-НЕКРОТИЧЕСКИМИ ОСЛОЖНЕНИЯМИ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ | 2020 |
|
RU2737491C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ | 2010 |
|
RU2423118C1 |
| Способ лечения неинфицированного послеоперационного раневого дефекта стопы при отсутствии признаков критической ишемии конечности у больных с нейропатической и нейроишемической формой синдрома диабетической стопы | 2020 |
|
RU2754383C1 |
| ЛЕКАРСТВЕННОЕ СРЕДСТВО ДЛЯ ЛЕЧЕНИЯ ЯЗВЕННЫХ ДЕФЕКТОВ ПРИ СИНДРОМЕ "ДИАБЕТИЧЕСКОЙ СТОПЫ" | 2023 |
|
RU2804781C1 |
| СПОСОБ ЛЕЧЕНИЯ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ | 2013 |
|
RU2539385C2 |
| СПОСОБ ЛЕЧЕНИЯ ЯЗВЕННЫХ ДЕФЕКТОВ ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ | 2000 |
|
RU2178310C1 |
| Способ лечения ран кожи и мягких тканей с помощью раневого покрытия на основе бактериальной целлюлозы | 2022 |
|
RU2793743C1 |






Изобретение относится к медицине и может быть использовано для лечения мягких тканей у больных с синдромом диабетической стопы. Для этого сначала проводят очищение поверхности раневого дефекта в области дна и стенок дефекта и участков гиперкератозов. Затем в ткани дна и стенок дефекта на глубину 0,3-0,5 см проводят имплантацию биоматериала «коллост» в виде геля 15% шприцеванием с образованием каналов, заполненных гелем. При этом угол введения иглы устанавливают от 15° до 45° к поверхности дефекта в точке вкалывания. После имплантации проводят закрытие поверхности дефекта и каналов коллагена раневым покрытием гистоэквивалентом Джи-Дерм с последующим нанесением повязки с раствором антисептика и с ее увлажнением два раза в сутки. Изобретение обеспечивает эффективность и сокращение сроков местного лечения язвенных дефектов мягких тканей у больных с синдромом диабетической стопы. 1 з.п. ф-лы, 9 фото, 2 пр.
1. Способ лечения дефектов мягких тканей больного при синдроме диабетической стопы, при котором проводят очищение поверхности раневого дефекта в области дна и стенок дефекта и участков гиперкератозов, после очищения в ткани дна и стенок дефекта на глубину 0,3-0,5 см проводят имплантацию биоматериала «коллост» в виде геля 15% шприцеванием с образованием каналов, заполненных гелем, при этом угол введения иглы устанавливают от 15°до 45° к поверхности дефекта в точке вкалывания, после имплантации проводят закрытие поверхности дефекта и каналов коллагена раневым покрытием гистоэквивалентом Джи-Дерм с последующим нанесением повязки с раствором антисептика и с ее увлажнением два раза в сутки.
2. Способ лечения по п. 1, отличающийся тем, что очищение поверхности раневого дефекта проводят с использованием способов механической антисептики: кюретажем поверхности или гидрохирургической ультразвуковой обработкой.
| СПОСОБ ЛЕЧЕНИЯ НЕЙРОПАТИЧЕСКИХ ТРОФИЧЕСКИХ ЯЗВ ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ | 2013 |
|
RU2549459C2 |
| ГИСТОЭКВИВАЛЕНТ-БИОПЛАСТИЧЕСКИЙ МАТЕРИАЛ | 2013 |
|
RU2513838C1 |
| CN 104474535 A, 01.04.2015 | |||
| COSTA ALMEIDA C.E | |||
| Collagen implant with gentamicin sulphate as an option to treat a neuroischaemic diabetic foot ulcer: Case report, Int J Surg Case Rep | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| Найдено из Интернета [он-лайн] на сайте: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4802298/. | |||
Авторы
Даты
2017-05-12—Публикация
2016-09-14—Подача