Изобретение относится к области медицины, а именно к терапевтической стоматологии, и предназначено для консервативного лечения гипертрофического гингивита.
Заболевания пародонта широко распространены во всем мире и затрагивают различные слои населения. Заболевания пародонта являются актуальной проблемой современной стоматологии еще в связи с тем, что они тяжело поддаются лечению. Высок процент лиц с болезнями пародонта не только среди взрослых, но также и среди детей. Частота встречаемости лиц с патологией окклюзии также высока. В настоящее время растет число обращений пациентов, имеющих сформировавшуюся зубочелюстную систему, к врачу стоматологу-ортодонту. Это приводит к возрастанию сроков ортодонтического лечения и увеличению рисков развития осложнений. [Косюга С.Ю., Ботова Д.И. Проявления катарального и гипертрофического гингивита у пациентов с несъемными ортодоптическими конструкциями // Евразийский Союз Ученых. - 2015. - №12 (21). - С. 87-88]. Многие авторы полагают, что сочетанное влияние зубной бляшки и травматической окклюзии более разрушительно для тканей пародонта, чем каждого из этих факторов в отдельности.
В настоящее время наиболее эффективной аппаратурой для нормализации положения зубов служит несъемная ортодонтическая техника (брекет-система), однако использование несъемной ортодонтической аппаратуры затрудняет уход за полостью рта, предрасполагает к развитию воспалительных процессов в десне и тканях пародонта. При ортодонтическом лечении частота воспалительных явлений в пародонте остается высокой (20-38%) [Петрунина, О.В. Клинико-цитологическая диагностика воспалительных осложнений в тканях пародонта при ортодонтическом лечении с использованием несъемной техники. Автореф. дис. канд. мед. наук. - Москва, 2008. - 27 с.]. Присутствие в полости рта брекетов, дуг, колец, лигатур, цепочек, кнопок и других ортодонтических конструкций значительно затрудняет проведение ежедневных гигиенических процедур, что создает благоприятные условия для скопления налета и развития в пародонте воспалительного процесса [Никитин В.В. и др. Изучение эффективности применения средства на основе бактериофагов в комплексном лечении гингивита у пациентов с несъемными ортодонтическими конструкциями // Пародонтология. - 2014. - №3 (72). - С. 36-43].
Отмечается, что налет вокруг основания брекета по своему составу схож с твердым дентальным налетом, который представляет собой симбиоз различных микроорганизмов, что и обуславливает возникновение и развитие хронического гингивита [Алимова, Р.Г. Махсудов С.Н. Гигиена полости рта и современная ортодонтия // Stomatologiya. - 2004. - №1-2. - С. 102- 106].
Лечение пациентов с зубочелюстными аномалиями с помощью несъемной ортодонтической техники (НОТ) сопровождается ухудшением уровня гигиенического состояния полости рта и способствует развитию различных неблагоприятных изменений, таких как: ухудшение процессов микроциркуляции и параметров ротовой жидкости, появление деструктивных процессов в тканях периодонта [Денисова Ю.Л. Состояние периодонта у больных с зубочелюстно-лицевыми аномалиями в период ортодонтического лечения современной несъемной техникой // Пародонтология. - 2004. - №1. - С. 23-27].
Принципы лечения воспалительных заболеваний пародонта тесно связаны с представлением о причинах возникновения и механизме развития воспаления в тканях пародонта.
Воспалительная реакция, результат взаимодействия макроорганизма с микроорганизмом, признана основным элементом патогенеза воспалительных заболеваний пародонта. Исходно защитные реакции организма (фагоцитоз, иммуногенез), направленные на нейтрализацию микробного агента, сами становятся патологическими механизмами деструкции тканей пародонта. Микрофлора полости рта, в частности ее пародонтопатогенные виды, вызывает повышение проницаемости сосудов, гиперемию, нарушения энергетического обмена и работы антиоксидантной защиты, другие изменения метаболизма, характерные для воспалительной реакции, в том числе снижение иммунного ответа на микробные антигены. Скопление налета в межзубных промежутках и у шеек зубов приводит к воспалению десны, потере зубодесневого прикрепления, деструкции костной ткани альвеолярных участков челюстей. В механизме локального разрушения тканей при пародонтите, индуцированном микрофлорой полости рта, важная роль принадлежит нарушению иммунологической реактивности и снижению регенераторных способностей организма.
Есть данные, свидетельствующие об иммунодефицитом состоянии, развивающемся в процессе ортодонтического лечения, о чем свидетельствуют снижение уровня лимфоцитов CD3, иммуноглобулина А и изменение иммунорегуляторного индекса [Левенец А.А., Бриль Е.А., Кожевникова Т.А. Состояние системы иммунитета у детей на этапах ортодонтического лечения // Институт стоматол. - 2005. - №3. - С. 44-45]. Через месяц после фиксации брекет-системы у пациентов снижается содержание интерлейкина-4, а содержание интерлейкина-8, интерферона-@ и C-реактивного белка увеличивается. Указанные изменения параметров десневой жидкости свидетельствуют о том, что в ответ на воздействие ортодонтического аппарата на уровне десневой борозды повышается содержание провоспалительных цитокинов и развиваются воспалительные процессы.
Гипертрофический гингивит - хронический воспалительный процесс десны, сопровождающийся пролиферативными явлениями. На сегодняшний день признанными обозначениями данного состояния в иностранной литературе являются такие названия, как «gingival enlargement» и «gingival overgrowth», которые можно перевести как «увеличение десны» и «разрастание десны» [Закиров Т.Е., Бимбас Е.С., Сати Т.Н. Различные проявления гиперплазии тканей пародонта у детей // Проблемы стоматологии. - 2013. - №3. - С. 56-61].
Причины возникновения гиперплазии десен разнообразны и могут быть связаны с действием локальных и системных факторов. Локализованная гипертрофия десны развивается при скученности зубов, травме слизистой оболочки нависающими пломбами, кламмерами, искусственными коронками, элементами брекет-системы, определенное значение имеют аномалии прикуса и ротовое дыхание.
Гипертрофический гингивит в общей структуре заболеваний пародонта составляет от 5,2 до 41,6% случаев [Бирюкова Ю.А., Морозова С.И., Фукс Е.И. Изменение цитоморфометрических показателей до и после лечения ортофеновой и диоксидиновой мазями у пациентов с легкой степенью тяжести гипертрофического гингивита, отечной формы // Российский медико-биологический вестник имени академика И.П. Павлова. - 2014. - №1. С. 137-140]. Распространенность хронического катарального и хронического гипертрофического гингивита увеличивается спустя полгода использования НОТ, что связано с ухудшением гигиенического состояния полости рта [Косюга С.Ю., Ботова Д.И. Проявления катарального и гипертрофического гингивита у пациентов с несъемными ортодонтическими конструкциями // Евразийский Союз Ученых. - 2015. - №12 (21). - С. 87-88]. Латентное течение на ранних стадиях воспалительных процессов в тканях пародонта у пациентов с брекет-системой затрудняет своевременную диагностику гингивита и пародонтита легкой степени тяжести, а следовательно, отдаляется проведение лечебных и реабилитационных мероприятий [Петрунина, О.В. - Клинико-цитологическая диагностика воспалительных осложнений в тканях пародонта при ортодонтическом лечении с использованием несъемной техники. Автореф. дис. канд. мед. наук. - Москва, 2008. - 27 с.]. Данное состояние требует проведения комплекса лечебно-профилактических мероприятий.
При гипертрофическом гингивите в лечении одну из ключевых ролей играет качественное проведение профессиональной гигиены полости рта. Этот этап имеет огромное значение, т.к. приводит к разрыву порочного круга, значительному уменьшению отека десны, дает возможность проводить адекватную гигиену полости рта, а также предупреждает трансформацию биоценоза десневых карманов по патологическому типу с развитием агрессивных пародонтопатогенных микроорганизмов. Важным звеном в лечении гипертрофического гингивита у пациентов с несъемной ортодонтической техникой являются методы локальной стимуляции процессов регенерации тканей пародонта и повышения местного иммунитета. К этим методам относят методы, реализуемые в процессе медикаментозного общего и местного лечения.
Описаны методы лечения гипертрофического гингивита, отечной формы, легкой степени тяжести проведением аппликаций 5%-ой диоксидиновой мази на гипертрофированную десну на 20 мин ежедневно в течение 10 дней, проведением аппликаций 2%-ой ортофеновой мази на гипертрофированную десну на 20 мин ежедневно в течение 10 дней [Ю.А. Бирюкова, С.И. Морозова, Е.И. Фукс Изменение цитоморфометрических показателей до и после лечения ортофеновой и диоксидиновой мазями у пациентов с легкой степенью тяжести гипертрофического гингивита, отечной формы // Российский медико-биологический вестник имени академика И.П. Павлова. - 2014. - №1. С. 137-140].
Описан способ лечения катарального гингивита у ортодонтических пациентов препаратом ОКИ-кетопрофена солью лизина, являющейся производной 2-арилпропионовой кислоты, в виде полосканий по 3-5 минут дважды в день раствором, приготовленным в разведении 10 мл ОКИ на 100 мл воды, в течение 10-12 дней после профессиональной гигиены полости рта [Косырева Т.Ф., Багдасарова И.В., Сафрошкина В.В. Лечение хронического катарального гингивита у ортодонтических пациентов // Вестник РУДН, серия Медицина 2009. - №4. - 430-435].
В настоящее время перспективным в стоматологической практике является использование фитопрепаратов, которые действуют физиологичнее, чем синтетические средства, появляется возможность использования всех компонентов, входящих в состав лекарственного растения, и комбинирования фитосредств для усиления терапевтического эффекта. Используют такие препараты, как новоиманин (препарат из зверобоя продырявленного), отвары цветков календулы, ромашки, коры дуба, корневища и корня кровохлебки, плодов черемухи и др. Полоскания проводятся в течение 2-3 недель. Эти растительные средства содержат дубильные вещества и обладают вяжущим действием. Дубильные вещества (танин и др.) образуют нерастворимые соединения с белками (альбуминаты) в виде нерастворимой пленки на поверхности слизистой. Они защищают нервные окончания от раздражения продуктами распада и уменьшают боль. Кроме этого, они сужают расширенные сосуды и уплотняют их стенку, уменьшая проницаемость сосудов.
Описан метод лечения, заключающийся в аппликации фитопрепарата на основе корневищ и корней левзеи, травы зверобоя, календулы, таволги и 2%-й ортофеновой мази на гипертрофированную десну на 15-20 минут 1 раз в день, курс 14 дней. Непосредственно после лечения выявлено достоверное снижение воспалительно-деструктивного индекса ВДИ у пациентов с легкой и средней степенью гипертрофического гингивита на 60,65%. [Бирюкова Ю.А., Филимонова Л.Б., Гализина O A. Лабораторная оценка эффективности использования фитопрепарата при лечении гипертрофического гингивита// Российский медико-биологический вестник имени академика И.П. Павлова. - 2014. - №3. С. 139-142]
Описан способ лечения гингивита у ортодонтических пациентов, заключающийся во включении в комплексную терапию глюкозаминилмурамилдипептида (ликопид) в форме таблеток по 1 мг сублингвально 1 раз в сутки в течение 10 дней [Халиуллина Г.Р., Блашкова СЛ. Клинико-иммунологические исследования воспалительных осложнений в тканях пародонта при ортодонтическом лечении с использованием несъемной техники // Казанский медицинский журнал, 2014 г., том 95, №2. - С. 250-253].
После устранения воспалительного отека и кровоточивости десны назначают биогенные препараты, обладающие мягким склерозирующим и кератолитическим действием. К таким препаратам относится бефунгин (экстракт из грибных наростов березового гриба-чаги). Его применяют в виде аппликаций 2-3 раза в сутки в течение 2-4 недель, разбавляя для этой цели теплой кипяченой водой 1:1. Применяют мараславин - комплексный растительный препарат, содержащий экстракты понтийской полыни, цветков гвоздики, черного перца, а также винный уксус. Проводятся инстилляции в десневые карманы на 15-20 минут ежедневно в течение 10-20 дней.
Возможно использование физических факторов: электрофорез 5% иодида калия, гепарина, 10% раствора кальция хлорида, раствора ронидазы или лидазы ежедневно или через день в течение 15-20 дней.
Описан способ лечения гипертрофического гингивита с использованием препарата в виде мази следующего состава: 70%-ная настойка корневищ с корнями левзеи или травы смолевки татарской - 10,0 мл, 70%-ная настойка травы зверобоя - 5,0 мл, 70%-ная настойка календулы - 5,0 мл, 70%-ная настойка травы таволги - 5,0 мл, масло эфирное гвоздичное - 1,0 г, вазелин - 35,0 г, ланолин - 39,0 г, который наносят в виде аппликата на слизистую оболочку гипертрофированной десны на 15-20 минут один раз в день в течение 14 дней, рекомендуя пациентам воздержаться от приема пищи в течение 2 часов [патент RU 2519100, 2014].
При отсутствии эффекта от вышеперечисленных мероприятий прибегают к склерозирующей терапии. Для этой цели применяется препарат ортохром, содержащий хромовый ангидрид и серную кислоту.
Препарат обладает прижигающими свойствами, ограничивая свое действие на поверхности в течение 5-6 секунд. После тщательной изоляции от слюны в десневой карман вводят турунду с препаратом на 5 секунд, после чего тщательно промывают водой. Процедуры проводят через 2-3 дня (всего 5-6 на курс).
Описан метод склерозирующей терапии путем наложения на край десны и введения в клинические карманы турунд, смоченных различными склерозирующими составами: 20-30% раствором резорцина, 10-25% раствором хлорида цинка, 5-10% спиртовым раствором прополиса. Эффективно применение смеси следующего состава: салициловой кислоты - 0,1; резорцина кристаллического - 1,0; камфоры - 2,0; ментола - 3,0; тимола - 1,0; спирта 96° - 92,0. Длительность процедуры - 20 минут, курс лечения - 3-5 сеансов через день. При проведении аппликаций нужно следить, чтобы склерозирующие составы не попадали на окружающую слизистую оболочку.
При неэффективности аппликационной склерозирующей терапии, прибегают к инъекционному введению в десневые сосочки гипертонических растворов таких препаратов как 10% раствор хлорида кальция, 40-60% раствор глюкозы, новэмбихин, 10% раствор глюконата кальция, лидазы с лидокаином, лонгидазы, эмульсии гидрокортизона, 90% раствор этилового спирта (глубокая склерозирующая терапия). Введение склерозирующих средств производится под анестезией. Одномоментно вводится по 0,1-0,3 мл препарата в 3-4 десневых сосочка. Интервал между инъекциями - 1-2 дня, курс лечения - 4-8 инъекций.
При отсутствии эффекта от консервативной терапии в постпубертатном периоде, а также при фиброзной гиперплазии тканей десны прибегают к гингивэктомии. После удаления иссеченных тканей десны поверхности корней очищаются и полируются с помощью ручных и механических инструментов. В заключение раневая поверхность должна быть очищена от некротизированных тканей и сгустков крови, обработана растворами антисептиков и закрыта лечебными пародонтальными повязками, предпочтительны методики гингивэктомии, обеспечивающие немедленный гемостаз (криодеструкция, диатермокоагуляция, лазерное испарение, высокочастотная хирургия).
Консервативное лечение с применением аппликаций лекарственных препаратов и физиотерапевтических методов предполагают длительное лечение (2-3 недели), возможна аллергическая реакция, терапия не всегда является эффективной и часто требует дополнения склерозирующей терапией либо хирургическим вмешательством.
Склерозирующая терапия (как аппликационная, так и инъекционная) является симптоматической, дополняет медикаментозное лечение, требует инфильтрационной анестезии (что само по себе является вмешательством), длительного времени, нескольких посещений врача (от 3-х до 8-ми), возможны такие побочные эффекты, как аллергическое (и на анестетик и на вводимый лекарственный препарат), токсическое, раздражающее действия.
Хирургическое лечение - гингивэктомия, является инвазивным вмешательством, может спровоцировать эстетический дефект десневого края, и, не являясь патогенетическим способом лечения, может приводить к рецидивам.
За ближайший аналог принят способ лечения гипертрофического гингивита, сущность которого заключается в следующем: после проведения профессиональной чистки, кюретажа ложных пародонтальных карманов проводят инъекционную склерозирующую терапию препаратом «Этоксисклерол» 0,25% по 2 мл в гипертрофированный участок слизистой полости рта с дальнейшим нанесением повязки на основе фурацилиновой мази, курс лечения 5 дней, ежедневно [патент RU 2568852 С1, 2015].
Основные недостатки данного способа связаны с тем, что, во-первых, при данной методике необходимо многократное вмешательство врача (ежедневно 5 дней); во-вторых, на лекарственный препарат отмечаются аллергические реакции; вплоть до анафилактического шока; в-третьих, не стимулируется иммунный ответ и регенераторный потенциал пораженных тканей, не улучшается микроциркуляция в пораженных участках и их трофика, следовательно, инъекции являются не патогенетическим, а лишь симптоматическим способом лечения, не предупреждающим рецидив заболевания.
Поиск методов малоинвазивной эффективной терапии гипертрофического гингивита и его профилактики у пациентов с несъемной ортодонтической техникой, которые являлись бы патогенетическими (стимулировали бы местный иммунитет, улучшали бы трофические процессы в участках повышенной нагрузки в костной ткани пародонта при форсировании ортодонтических сил, оптимизировали бы процессы регенерации) является актуальным.
Таким методом на сегодняшний день является инъекционный метод с использованием плазмы, полученной из собственной крови пациента, - тромбоцитарной аутологичной плазмы (ТАП), являющейся высокоактивным биологическим стимулятором процессов регенерации за счет содержащихся в альфа гранулах тромбоцитов различных факторов роста, действующих на все структурные единицы окружающих тканей и стимулирующих процессы регенерации.
Причиной применения аутологичной плазмы с богатым содержанием тромбоцитов стало открытие того факта, что тромбоциты содержат белковые факторы (PRP-factors), инициализирующие клеточный регенеративный процесс. Одним из первых предложил использовать плазму в виде геля Marx R.Е. с соавторами. Они проводили нанесения плазмогеля на костный трансплантат и замещение дефектов нижней челюсти до 5 см и более после резекции опухолей. В одной группе использовали аутогенную кость, смешанную с гелем, а в контрольной - только аутогенную кость. В результате проведенного исследования ученые доказали ускоренное образование кости и лучшую ее структурную организацию при использовании богатой тромбоцитами плазмы в гелевой форме, а также наличие в аутогенной кости рецепторов к факторам роста, находящимся в тромбоцитах. Согласно авторам при использовании аутоплазмы в виде геля после замещения костного дефекта кость была в 2 раза более зрелой, чем в контрольной группе при наблюдении за пациентами на сроках 2, 4, 6 месяцев [Anitua Е. Plasma rich in growth factors: Preliminary results of use in the preparation of future sites for implants. Int J Oral Maxillofac Implants 1999; 14: 529-535].
Также есть работы, посвященные использованию аутоплазмы при синус-лифтинге в качестве подсадки на аллогенную кость [Froum SJ, Wallace SS, Tamow DP, Cho SC. Effects of platelet-reach plasma on bone growth and osseintegration in human maxillary sinus grafts: Three bilateral case reports. Int J Periodontics Restorative Dent 2002; 22: 45-53].
Другими авторами гелевая форма аутоплазмы применялась в области лунок удаленных зубов. Было обнаружено, что в тех лунках, которые заполнялись плазмой в виде геля, отмечался больший объем лучше организованной кости и в более короткие сроки, эпителизация раны также протекала быстрее [Froum SJ, Wallace SS, Tarnow DP, Cho SC. Effects of platelet-reach plasma on bone growth and osseintegration in human maxillary sinus grafts: Three bilateral case reports. Int J Periodontics Restorative Dent 2002; 22: 45-53].
В классической методике PRP-терапии применяется гель, введение которого в ткани возможно при наличии операционной раны. Применение же инъекций возможно до оперативного вмешательства, после, во время и вместо [Ахмеров P.P., Короткова О.И, Овечкина М.В., Зарудий Р.Ф., Воробьев А.А. Применение аутоплазмы, содержащей тромбоциты, в дерматокосметологии и стоматологии. Технология Plasmolifting™ // Пластическая хирургия и косметология. - 2013. - №1. - С. 1]. То есть принципиальное преимущество инъекционной формы аутоплазмы содержащей тромбоциты, заключается в удобстве использования, возможностях применения не только в хирургической, но и в терапевтической практике. Именно инъекционная форма аутоплазмы, содержащей тромбоциты, позволяет значительно расширить области применения.
Тромбоцитарную аутологичную плазму получают путем центрифугирования крови пациента с использованием специальных пробирок и центрифуги, с разработанными режимами центрифугирования.
Нижняя часть пробирки, позволяющей получать плазму высокой степени очистки с терапевтическим содержанием тромбоцитов, заполнена адсорбционным гелем, не влияющим на свойства плазмы, производящим во время центрифугирования адсорбцию эритроцитов и низкомолекулярных жирных кислот, стабилизирующим эритроцитарно-лейкоцитарный сгусток. Для предотвращения свертывания крови в верхней и средней части пробирки на стенки нанесен мелкодисперсионный гепарин натрия высокой степени.
Полученная в результате центрифугирования аутологичная плазма содержит тромбоциты в высокой концентрации. Известно, что в тромбоцитах содержатся многочисленные факторы роста и цитокины, способствующие регенерации поврежденных тканей. В альфа-гранулах тромбоцитов выявлено свыше 30 ростовых факторов, способных влиять на процессы восстановления тканей периодонта одновременно.
Наибольшее значение имеют: IGF (инсулиноподобный фактор роста) - стимулирует дифференцирование стволовых клеток, усиливает метаболизм костной ткани и синтез коллагена. PDGF (тромбоцитарный фактор роста) - активирует пролиферацию и миграцию мезенхимальных (остеогенных) клеток, стимулирует ангиогенез. PDEGF (тромбоцитарный фактор роста эндотелиальных клеток) - оказывает стимулирующее действие на эндотелиальные клетки и обладает ангиогенным эффектом. VEGF или PDAF (ростовой фактор эндотелия сосудов): - имеются 4 вида фактора VEGF-A, -В, -С и -D. Участвуют в ангиогенезе, индуцируют пролиферацию эндотелиальных клеток сосудов. EGF (эпидермальный фактор роста) - стимулирует пролиферацию фибро- и остеобластов, стимулирует синтез фибронектина.
TGF-β («Семейство» трансформирующего фактора роста) многофункциональные факторы, т.к. не только индуцируют дифференцирование мезенхимальных клеток, но и вызывают множество клеточных и межклеточных ответов, включая продукцию других факторов роста. К трансформирующим факторам роста относятся костные морфогенетические белки, часть которых (КМБ-2, остеогенин или КМБ-3, КМБ-4, -5, -7, -8 и -9) - являются выраженными остеоиндукторами, модулируют клеточную пролиферацию и дифференцировку малодифференцированных клеток в остеобласты. PLGF-1/-2 (плацентарные ростовые факторы) - потенцируют действие VEGF, повышают проницаемость сосудистой стенки.
FGF (фибробластный фактор роста) - вызывает экспрессию в костной ткани, ангиогенеза, оссификации, индуцирует продукцию TGF в остеобластных клетках Остеонектин «культуральный шоковый протеин»: составляет 15% органического компонента костного матрикса, регулирует пролиферацию и взаимодействие клеток с матриксом. Тромбоспондин -опосредует адгезию костных клеток [А.Л. Емелин, И.Ф. Ахтямов Клиническая эффективность тромбоцитарной аутоплазмы при лечении остеоартрозов // Вестник современной клинической медицины. - 2013. - Том №6, приложение 1. - С. 26-29]
Показана клиническая эффективность применения инъекций тромбоцитарной аутологичной плазмы, выраженная в процессах регенерации костной ткани и тканей суставов, уменьшения болевого синдрома, увеличения объема движений в суставе, улучшения опорно-двигательной функции конечностей, удлинения периода ремиссии при лечении остеоартрозов, травм опорно-двигательного аппарата [Г.А. Кесян, Г.Н. Берченко, Р.З. Уразгильдеев. Оптимизация процессов остеогенеза у травматолого-ортопедических больных с использованием обогащенной тромбоцитами аутоплазмы и биокомпозиционных материалов. Медицинские технологии М., 2010. - С. 18]; [Кириллова И.А., Фомичев Н.Г., Подорожная В.Т. Сочетанное использование остеопластики и обогащенной тромбоцитами плазмы в травматологии и ортопедии // Травматология и ортопедия России. - 2008, №3(49). - С. 63-67].
Применение ТАП показало хороший клинический эффект при лечении воспалительных и воспалительно-деструктивных заболеваний пародонта: уменьшение выраженности хронического воспаления, предотвращение обострения воспалительной реакции, препятствует развитию некротически-деструктивных процессов; приводит практически к полной регенерации эпителиальной выстилки; предотвращает развитие склероза [Ахмеров P.P., Зарудий Р Ф., Цыплаков Д.Э., Овечкина М.В., Воробьев А.А. Изучение патоморфологических изменений тканей десны при лечении хронических воспалительных и воспалительно-деструктивных заболеваний пародонта с использованием регенеративного метода Plasmolifting™. Часть 1 // Пародонтология. - 2014. - №4 (73). - С. 54-56], [Овечкина М.В., Цыплаков Д.Э., Ахмеров P.P., Зарудий Р.Ф. Изучение патоморфологических изменений тканей десны при лечении хронических воспалительных и воспалительно-деструктивных заболеваний пародонта с использованием регенеративного метода Plasmolifting™. Часть II // Пародонтология. - 2015. - №3 (76), Том XX. - С. 23-25], [Ахмеров P.P., Овечкина М.В., Цыплаков Д.Э., Воробьев А.А., Т.Г. Мансурова. Технология Plasmolifting - инъекционная форма тромбоцитарной аутоплазмы для лечения хронических катаральных гингивитов // Пародонтология. - 2012. - №4 (65). - С. 80-84].
Применение инъекций ТАП в комплексном лечении пародонтита дает стойкую клиническую ремиссию, стабильный уровень значений пародонтальных индексов, редукцию глубины пародонтального кармана [Буляков Р.Т., Сабитова Р.И., Гуляева О.А. Опыт консервативного лечения пародонтита тяжелой степени с использованием современных методов разрушения биопленки и технологии Plasmolifting // Проблемы стоматологии. - 2014. - №1. - С. 54-58]
Согласно исследованиям, применение инъекций ТАП способствует более стойкому купированию воспалительно-деструктивного процесса в тканях пародонта, стабилизации костных трабекулярных структур и приросту костной ткани, подтверждающейся результатами цитоморфометрии, и может быть использовано как альтернативный хирургическому лечению метод [Махмутова А.Ф. Эффективность комплексного восстановительного лечения больных воспалительными заболеваниями пародонта: Автореф. дис. на соис. … канд. мед. наук. - Москва, 2009. - с. 18]
Задача изобретения - повышение качества и эффективности терапии гипертрофического гингивита, ускорение ликвидации воспаления в тканях пародонта, активация местного иммунитета, нормализация метаболизма и ускорение процессов репаративной регенерации тканей пародонта, сокращение сроков лечения, экономия времени врача, снижение числа осложнений лечения и уменьшение повторной обращаемости.
Технический результат при использовании изобретения - оптимизация ремоделирования периодонтальных волокон в процессе ортодонтической нагрузки, профилактика гипоксии и микроциркуляторных нарушений в процессе перестройки костной ткани под воздействием ортодонтических сил, купирование воспалительного процесса, сокращение сроков лечения, стимуляция регенерации за счет ускорения естественных механизмов регенерации тканей, благодаря содержащимся в тромбоцитах факторам роста, профилактика рецидива.
Изобретение иллюстрируется следующими фигурами: на фиг. 1 - гипертрофический гингивит средней степени на фоне ортодонтического лечения методом несъемной техники по примеру 1; на фиг. 2 - вид десны через 1 неделю после одной процедуры инъекций ТАП по примеру 1; на фиг. 3 - вид десны через 2 недели после двух процедур инъекций ТАП по примеру 1, на фиг. 4. и фиг. 5 вид десны до и через 2 недели на фоне стандартного лечения без применения ТАП по примеру 2.
Предлагаемый способ лечения гипертрофического гингивита проводят следующим образом. В первое посещение пациенту проводится инструктаж по рациональной гигиене полости рта (с подбором средств гигиены), профессиональная гигиена полости рта, включающая снятие зубных отложений аппаратным (ультразвуковым) способом, удаление бактериального налета воздушно-абразивным способом (порошком глицина 23 μм, Air-Flow Perio, EMS), покрытие зубов фторсодержащими препаратами, и проводят инъекции тромбоцитарной аутологичной плазмы в объеме 8-9 мл суммарно.
Для получения ТАП используется собственная венозная кровь пациента, забор которой проводится по стандартной технологии в специальные оригинальные вакуумные пробирки Plasmolifting, содержащие антикоагулянт гепарин натрия высокой степени очистки и специальный разделительный гель, позволяющий проводить фильтрацию плазмы и фиксацию эритроцитарного сгустка. После забора крови пробирка помещается в центрифугу ЕВА 20 (Германия) и центрифугируется в режиме 3200 об/мин в течение 5 мин, в результате чего в каждой пробирке получается 3,05±1,5 мл тромбоцитарной плазмы, которая располагается в верхней части пробирки, затем идет разделительный гель, отделяющий эритроцитарный сгусток.
В шприц с системой замка luer-lock набирают по 2 мл полученной плазмы из каждой пробирки, забор производят из надосадочного пространства пробирки - участка непосредственно над разделительным гелем (с максимальной концентрацией тромбоцитов), именно эту фракцию при помощи иглы диаметром 0,3 мм, длиной 13 мм (29G) под аппликационной анестезией (спрей Sol. Lidocaini 10%) вводят интрапапиллярно в гипертрофированные сосочки в течение 30 минут после получения ТАП. Остальную часть полученной плазмы вводят подслизисто в переходную складку в области всех зубов. Местно используют хлоргексидин в течение 10 дней (зубная паста, полоскания, аппликации, рассасывание таблеток).
Через неделю инъекции повторяют.
В рамках оценки эффективности применения инъекций тромбоцитарной аутологичной плазмы при лечении гипертрофического гингивита у пациентов с НОТ проведено следующее клиническое исследование.
Объектом исследования стали 47 пациентов АУЗ «Республиканская стоматологическая поликлиника» г. Уфы в возрасте 18-32 лет (25,6±6,4) с явлениями гипертрофии десны на фоне ортодонтического лечения по поводу различных форм дизокклюзии несъемной техникой, из них 27 (57,4%) - женщины, 20 (42,6%) - мужчин.
В контрольной группе (18 человек) в комплекс лечения включали инструктаж по индивидуальной гигиене полости рта (ИГПР) с подбором средств гигиены, снятие зубных отложений аппаратным (ультразвуковым) способом пьезоэлектрическим скейлером с одномоментной ирригацией 0,05% раствором хлоргексидина и удаление бактериального налета воздушно-абразивным способом (порошком глицина диметром частиц 23 им, Air-Flow Perio, EMS), назначалась общая противомикробная терапия: Метронидазол 500 мг. 2 раза в сутки 10 дней; местно - хлоргексидин 0,1% 10 дней (зубная паста, полоскания, аппликации, рассасывание таблеток).
В основной группе этот комплекс дополнялся двукратным проведением инъекций аутологичной тромбоцитарной плазмы: в день начала лечения после профессиональной гигиены полости рта и через 7 дней. После профессиональной гигиены полости рта проводилась аппликация на десну на основе хлоргексидин + метронидазол (Метрогил-Дента) на 20 минут, далее вводили ТАП в объеме 2× пробирок (8-9 мл).
Для получения ТАП использовалась собственная венозная кровь пациента, забор которой проводился по стандартной технологии в специальные вакуумные пробирки Plasmolifting, содержащие антикоагулянт гепарин натрия и разделительный гель. После забора крови пробирка помещалась в центрифугу ЕВА 20 (Германия) и центрифугировалась в режиме 3200 об/мин в течение 5 мин, в результате чего получали 3,05±1,5 мл тромбоцитарной плазмы. Для инъекций использовались одноразовые шприцы с системой замка luer-lock и иглы диаметром 0,3 мм, длиной 13 мм (29G).
Сначала в шприц набирали 1-1,5 мл полученной плазмы из части пробирки непосредственно над разделительным гелем (с максимальной концентрацией тромбоцитов - 600000 на 1 мкл) из обеих пробирок, и под аппликационной анестезией Sol. Lidocaini 10% эту фракцию (богатую тромбоцитами) вводили интрапапиллярно в гипертрофированные сосочки, оставшуюся фракцию тромбоцитарной плазмы подслизисто вводили по переходной складке полости рта.
Критериями оценки эффективности лечения явились результаты данных клинического осмотра и инструментальных методов исследования, полученные на этапах наблюдений. Оценивали индекс гигиены Green-Vermilion, индекс кровоточивости PBI (papilla bleeding index) (Muhllemann-Sukser), индекс PMA. Анализ полученных данных производили с помощью стандартных статистических методов.
Исходные показатели до лечения в основной и контрольной группах практически не отличались, были незначительно выше в основной группе (таб. 1).
Несмотря на незначительно лучший уровень гигиены в контрольной группе согласно уровню индекса, степень кровоточивости у исследуемых этой группы через неделю на фоне лечения составил 2,21±0,84, что на 31,7% выше, чем в основной группе (р<0,01), а индекс распространенности воспалительного процесса РМА в основной группе оказался ниже на 42,7% (р<0,01) (таблица).
Через 2 недели на фоне проводимой терапии и коррекции гигиенических навыков наблюдалась положительная динамика гигиенического индекса в обеих группах и динамика по показателю кровоточивости и распространенности воспалительного процесса, достоверно более выраженная в основной группе (таблица).
У всех пациентов основной группы явления гипертрофии десны были полностью устранены за период лечения, в контрольной группе у 10 человек (55,6%) наблюдалось лишь уменьшение степени выраженности гипертрофических изменений и им потребовалось дальнейшее дополнительное лечение, а одному из пациентов даже пришлось прервать ортодонтическое лечение.
Полученные в рамках исследования результаты показали эффективность применения тромбоцитарной аутологичной плазмы в комплексном лечении гипертрофического гингивита на фоне ортодонтического лечения методом несъемной техники. По всем сравниваемым параметрам - темпов уменьшения клинических симптомов острого воспаления, достижении положительных результатов в отдаленном периоде, скорости уменьшения объемов гипертрофированных тканей, метод исследования превзошел классический способ лечения без локальной стимуляции регенерации инъекционной формой тромбоцитарной аутоплазмы.
Сущность изобретения поясняется следующими клиническими примерами.
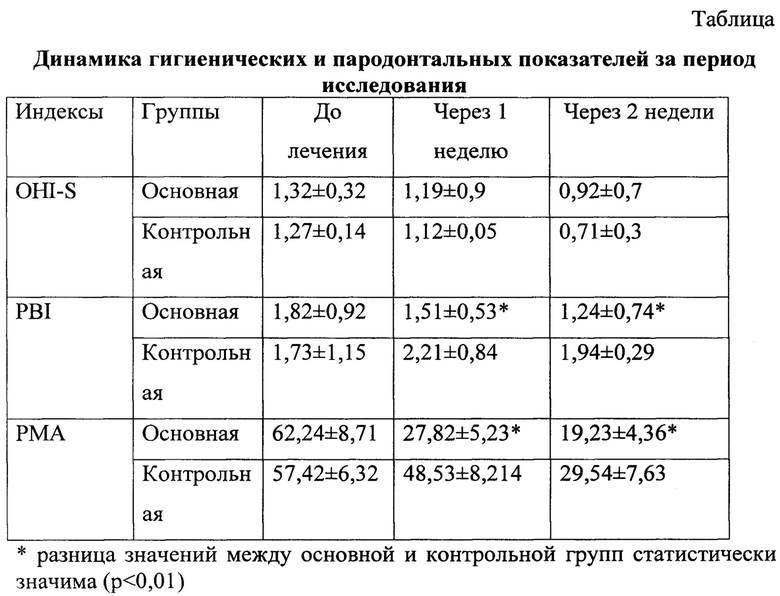
Пример 1. Пациентка З., 19 лет. Через 3 месяца после начала ортодонтического лечения с использованием самолигирующей техники Damon.
Жалобы на кровоточивость, дискомфорт в деснах, изменение внешнего вида межзубных сосочков, неприятный привкус во рту и запах изо рта.
Из анамнеза: сопутствующую соматическую патологию, аллергию, парентеральные инфекции отрицает, заболевания десен до ортодонтического лечения пациентка отрицает.
Объективно (status localis) (фиг. 1): Слизистая оболочка десен гиперемирована, отечна, рыхлой консистенции, при зондировании кровоточит, незначительное количество над- и поддесневого зубного камня, обильный мягкий налет, ложные карманы до 5 мм с серозным экссудатом, сосочки увеличены и деформированы, гипертрофия до 1/2 длины коронки зубов, OHI-S 2,3; PBI 2,8; РМА 67%. Рентгенологически: целостность кортикальной пластинки не нарушена.
Диагноз: Гипертрофический гингивит средней степени тяжести.
Лечение. 1 посещение. Оценка гигиенических индексов с демонстрацией пациенту. Обучение гигиене полости рта. Профессиональная гигиена полости рта пьезоэлектрическим скейлером с одномоментной ирригацией 0,05% раствором хлоргексидина, над- и поддесневая воздушная полировка порошком глицина (диметр частиц 23 им, Air-Flow Perio, EMS), аппликация хлоргексидин + метронидазол на 20 минут, инъекции ТАП 2 пробирки (8 мл ТАП) под аппликационной анестезией Sol. Lidocaini 10% интрапапиллярно (по 2 мл из каждой пробирки богатой тромбоцитами фракцией ТАП) и оставшуюся фракцию по переходной складке. Назначена общая противомикробная (Метронидазол 500 мг / 2 раза в сутки), общеукрепляющая терапия (поливитамины), местно ванночки и аппликации хлоргексидинсодержащими препаратами.
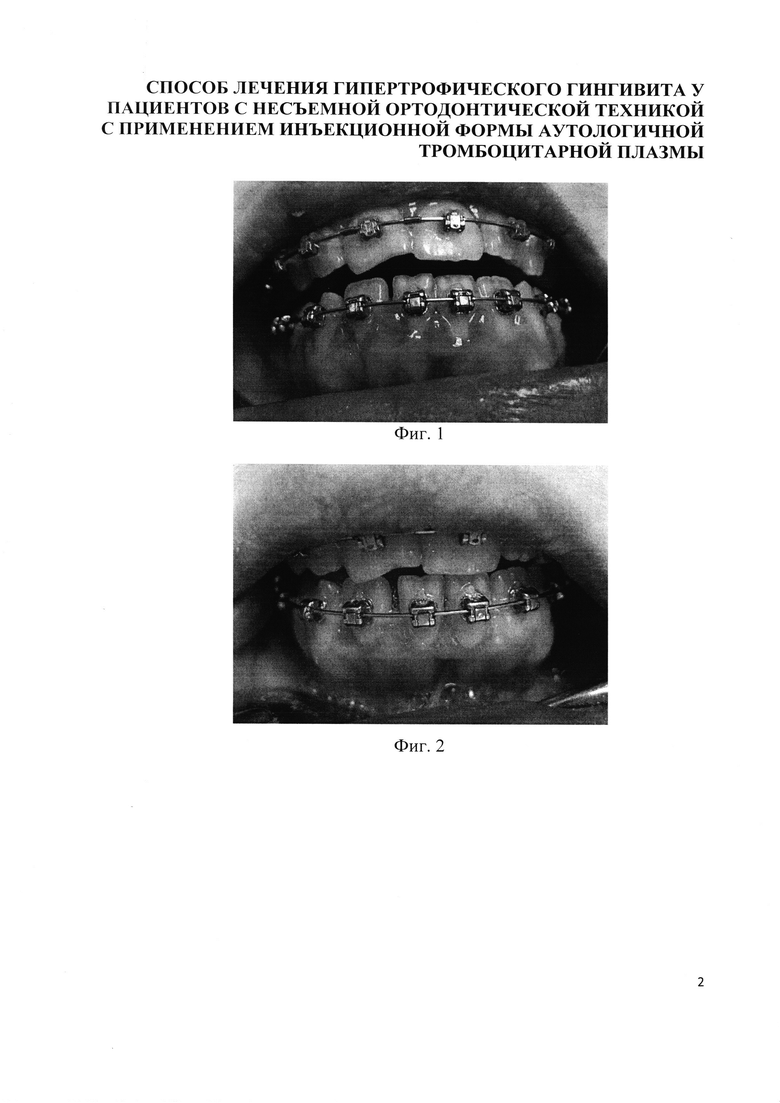
2 посещение. Пациентка отмечает улучшение. Объективно: слизистая десны бледно-розового цвета, незначительная отечность в области гипертрофированных сосочков, уменьшение объема гипертрофированных сосочков в 2 раза, кровоточивость, экссудация отсутствует (фиг. 2).
Лечение: Ультразвуковая ирригация 0,05% раствором хлоргексидина, воздушно-абразивная обработка порошком глицина, инъекции ТАП 2 пробирки по переходной складке и интрапапиллярно под аппликационной анестезией Sol. Lidocaini 10%.
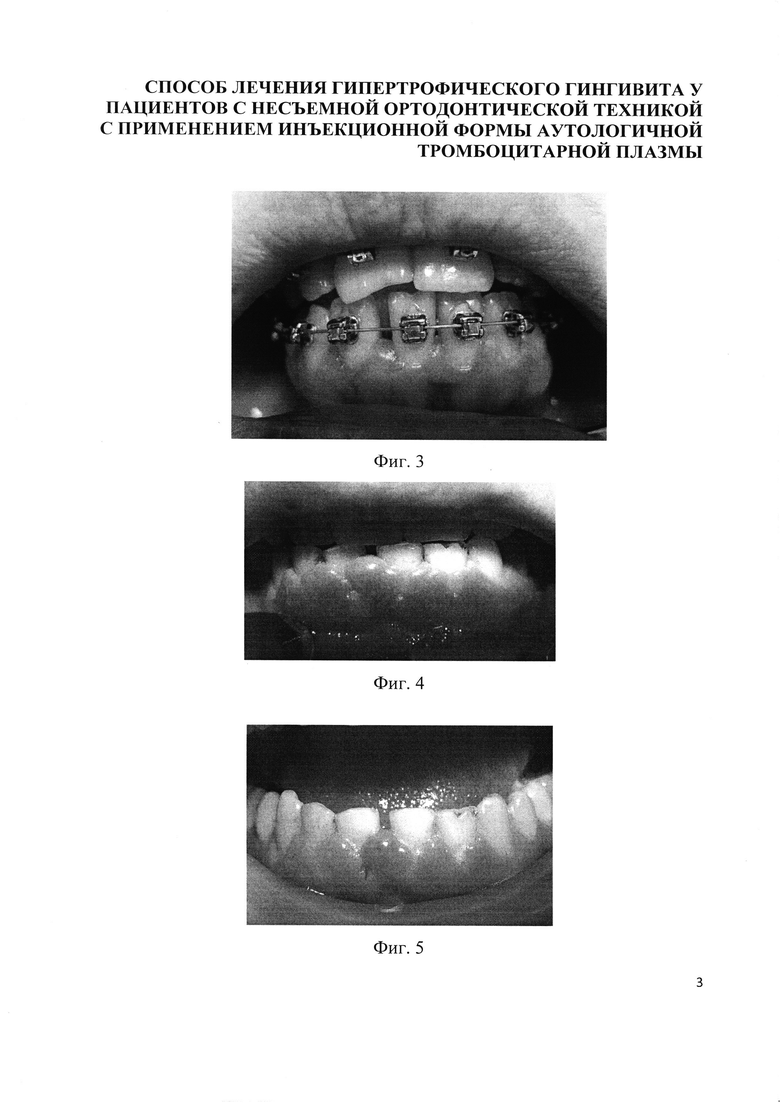
3 посещение. Жалоб нет. Объективно: слизистая десны бледно-розового цвета, плотной консистенции, зондирование в пределах физиологического зубодесневого соединения 1-3 мм, сосочки нормального объема и формы (фиг. 3). OHI-S 0,31; PBI 0,8; РМА 9%.
Пример 2. Пациент, М., 19 лет, обратился с жалобами на эстетическую неудовлетворенность видом десны, кровоточивость, дискомфорт в деснах, неприятный запах изо рта.
Из анамнеза: сопутствующую соматическую патологию, аллергию, парентеральные инфекции отрицает. Проходит лечение несъемной ортодонтической техникой по поводу дизокклюзии, из-за разрастания десны с нижней челюсти были сняты брекеты, заболевания десен до ортодонтического лечения отрицает.
Объективно (status localis) (фиг. 4): Слизистая оболочка десен гиперемирована, отечна, рыхлой консистенции, при зондировании кровоточит, незначительное количество над- и поддесневого зубного камня, обильный мягкий налет, ложные карманы до 10 мм с серозным экссудатом, сосочки увеличены и деформированы, гипертрофия более 1/2 длины коронки зубов, OHI-S 2,5; PBI 2,9; РМА 73%. Рентгенологически: целостность кортикальной пластинки не нарушена.
Диагноз: Гипертрофический гингивит тяжелой степени.
Лечение. 1 посещение. Оценка гигиенических индексов с демонстрацией пациенту. Обучение гигиене полости рта.
Профессиональная гигиена полости рта пьезоэлектрическим скейлером с одномоментной ирригацией 0,05% раствором хлоргексидина, над- и поддесневая воздушная полировка порошком глицина (диметр частиц 23 им, Air-Flow Perio, EMS), аппликация хлоргексидин + метронидазол на 20 минут. Назначена общая противомикробная (Метронидазол 500 мг / 2 раза в сутки), общеукрепляющая терапия (поливитамины), местно ванночки и аппликации хлоргексидинсодержащими препаратами.
2 посещение (через 1 неделю). Пациент отмечает улучшение, исчез неприятный запах, снизилась кровоточивость. Объективно: уменьшение отека слизистой десны сосочков, снижение гиперемии, экссудация отсутствует.
Ультразвуковая ирригация 0,05% раствором хлоргексидина, воздушно-абразивная обработка порошком глицина, аппликация хлоргексидин + метронидазол на 20 минут.
3 посещение (через 2 недели). Пациент отмечает уменьшение размеров сосочков Объективно: слизистая десны уплотнилась, глубина зондирования в пределах 5 мм, но сосочки остаются набухшими, гипертрофия до 1/2 длины коронки зубов (фиг. 5). OHI-S 0,31; PBI 1,2; РМА 32%, то есть потребуется дополнительное лечение.
Таким образом, инъекции тромбоцитарной аутологичной плазмы в комплексном лечении гипертрофического гингивита и профилактике воспалительных осложнений со стороны тканей пародонта на фоне ортодонтического лечения методом несъемной техники позволяют сократить объем вмешательств, уменьшить сроки лечения и повысить эффективность лечения по сравнению со стандартной схемой лечения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ПАРОДОНТА У ПАЦИЕНТОВ С НЕСЪЕМНОЙ ОРТОДОНТИЧЕСКОЙ ТЕХНИКОЙ С ПРИМЕНЕНИЕМ ИНЪЕКЦИОННОЙ ФОРМЫ АУТОЛОГИЧНОЙ ТРОМБОЦИТАРНОЙ ПЛАЗМЫ | 2016 |
|
RU2626825C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПЕРИИМПЛАНТАТНОГО МУКОЗИТА ПРИ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ У ПАЦИЕНТОВ С СОПУТСТВУЮЩИМ ПАРОДОНТИТОМ | 2018 |
|
RU2705380C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕСТРУКТИВНЫХ ФОРМ ХРОНИЧЕСКОГО ПЕРИОДОНТИТА С ПРИМЕНЕНИЕМ ИНЪЕКЦИОННОЙ ФОРМЫ АУТОЛОГИЧНОЙ ТРОМБОПЛАЗМЫ | 2016 |
|
RU2627582C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОГО ГИНГИВИТА | 2014 |
|
RU2568852C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОГО ГИНГИВИТА У БЕРЕМЕННЫХ ЖЕНЩИН С ПРИМЕНЕНИЕМ ЛАЗЕРНОГО ИЗЛУЧЕНИЯ | 2022 |
|
RU2807144C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОГО ГИНГИВИТА | 1995 |
|
RU2112529C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОГО ГИНГИВИТА | 2013 |
|
RU2519100C1 |
| СПОСОБ ЛОКАЛЬНОЙ ИММУНОКОРРЕКЦИИ У СТОМАТОЛОГИЧЕСКИХ ОРТОПЕДИЧЕСКИХ ПАЦИЕНТОВ | 2016 |
|
RU2643107C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОСЛОЖНЕНИЙ У ПАЦИЕНТОВ ПОСЛЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ПАРОДОНТА | 2016 |
|
RU2623052C1 |
| СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ РЕЦЕССИИ ДЕСНЫ | 2023 |
|
RU2816035C1 |
Изобретение относится к медицине, а именно к терапевтической стоматологии, может быть использовано для консервативного лечения гипертрофического гингивита у пациентов с несъемной ортодонтической техникой. Для этого на фоне профессиональной гигиены полости рта и местного применения в течение 10 дней хлоргексидина проводят инъекции фракции богатой тромбоцитами аутологичной плазмы, полученной из надосадочного пространства пробирки после центрифугирования, интрапапиллярно в гипертрофированные сосочки десны, а оставшуюся фракцию вводят подслизисто в переходную складку в суммарном объеме 8-9 мл в области всех зубов. Процедуру инъекций повторяют через 7 дней. Способ позволяет сократить сроки лечения, купировать воспалительный процесс, стимулировать регенерацию за счет ускорения естественных ее механизмов благодаря содержащимся в тромбоцитах факторам роста при профилактике рецидива. 5 ил., 1 табл., 2 пр.
Способ лечения гипертрофического гингивита у пациентов с несъемной ортодонтической техникой, включающий профессиональную гигиену полости рта, инъекционную терапию на фоне местного применения хлоргексидина в течение 10 дней, отличающийся тем, что в качестве инъекционной терапии проводят инъекции фракции богатой тромбоцитами аутологичной плазмы, полученной из надосадочного пространства пробирки после центрифугирования, интрапапиллярно в гипертрофированные сосочки десны и оставшуюся фракцию подслизисто в переходную складку в суммарном объеме 8-9 мл в области всех зубов, после чего повторяют процедуру инъекций через 7 дней.
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОГО ГИНГИВИТА | 2014 |
|
RU2568852C1 |
| ЭЛЕКТРИЧЕСКИЙ ПЛАВКИЙ ПРЕДОХРАНИТЕЛЬ С НЕСКОЛЬКИМИ АВТОМАТИЧЕСКИ ВКЛЮЧАЕМЫМИ ПЛАВКИМИ ПРОВОЛОКАМИ | 1929 |
|
SU16765A1 |
| КУРЯКИНА Н.В | |||
| Заболевания пародонта// Н.Новгород, изд-во НГМА, 2007, с.110-112 | |||
| RAUTEN A.M | |||
| et al | |||
| Разборный с внутренней печью кипятильник | 1922 |
|
SU9A1 |
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
Авторы
Даты
2017-08-02—Публикация
2016-11-08—Подача