Настоящее изобретение относится к новому коллаген-гидроксиапатитному композитному материалу, включающему по крайней мере частично волоконный коллагеновый каркас и гидроксиапатит, причем волокна коллагена по крайней мере частично покрыты эпитаксиально выращенными кристаллами нанокристаллического гидроксиапатита, к способу получения этого материала и к его применению в качествен имплантата для поддержки костеобразования, регенерации костной ткани, восстановления кости и/или замещению кости в дефектном участке у человека или животного, или в качестве имплантата для комбинированной регенерации костной и хрящевой ткани.
Дефекты в структуре костной ткани возникают в ряде случае, таких как травма, заболевание и хирургическая операция, и таким образом все еще существует необходимость в эффективной регенерации костных дефектов в различных областях хирургии. Для стимуляции заживления в участке дефекта костной ткани используют множество природных и синтетических материалов и композиций.
Хорошо известный природный остеокондуктивный материал для заменителя костной ткани, который ускоряет рост кости в участках пародонтальных и челюстно-лицевых костных дефектов или костных дефектов в области ортопедии, представляет собой продукты Geistlich Bio-Oss® или Geistlich Orthoss, соответственно, выпускаемые фирмой Geistlich Pharma AG. Этот костный минеральный материал на основе гидроксиапатита получают из природных костей способом, описанным в патенте US №5167961, который позволяет сохранить трабекулярную архитектуру и нанокристаллическую структуру природной кости.
Однако материалы на основе гидроксиапатита не всегда являются пригодными для регенерации крупных дефектов костей, прежде всего в ортопедии, так как они характеризуются ломкостью и недостаточной стабильностью к механическим нагрузкам при винтовом соединении, например, с костной частью тела.
Таким образом, существует необходимость в синтетических или частично синтетических материалах для пересадки кости, наиболее сходных с природной костной тканью, прежде всего в отношении их стабильности к механическим нагрузкам. Такой биомиметический синтетический или частично синтетический материал для пересадки кости можно использовать в определенных областях применения, прежде всего для регенерации крупных дефектов костей и для замены костных трансплантатов, полученных из природных костей.
Природная костная ткань представляет собой композитный материал, состоящий из воды и коллагеновой матрицы, состоящей в основном из коллагена типа I, который равномерно объединен с неорганическими кристаллами, в основном кристаллами гидроксиапатита. Содержание коллагена типа I и гидроксиапатита составляет приблизительно от 25 до 30 мас.% и от 65 до 70 мас.% в расчете на сухую массу природной кости, соответственно. Коллагеновая матрица придает кости гибкость и эластичность, в то время как неорганический материал придает кости прочность и жесткость, при этом комбинированная структура двух фаз обеспечивает высокую степень эластичности и прочности композита. Подробный обзор структуры костной ткани от ангстремного размера минерального кристалла до микрометрового размера тонких слоев, соответственно, представлен в статье Weiner S. и др., FASEB, 6: 879-885 (1992).
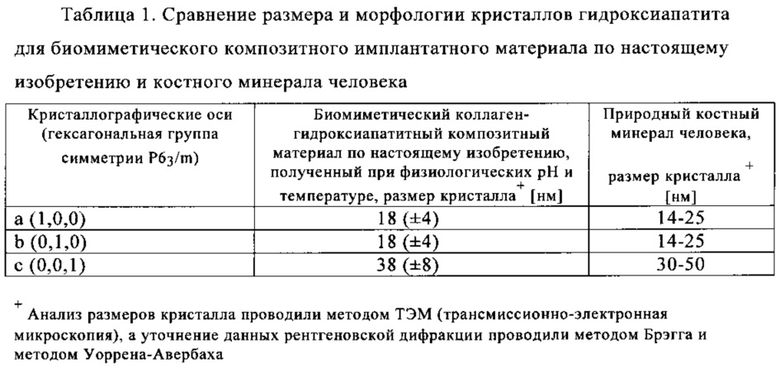
Одной из важных характеристик природной костной ткани является морфология и чрезвычайно малый размер кристаллов гидроксиапатита со следующими параметрами минерал костной ткани человека: гексагональная группа симметрии Р63/m, длина от приблизительно 30 до 50 нм (ось с: [0,0,1] и от 14 до 25 нм (оси а и b: [1,0,0] и [0,1,0]) (см. статью Weiner S. и др., цитированную выше).
В статьях N.A. Barrios и др. "Density Functional Study of Binding of Glycine, Proline and Hydroxyproline to the Hydroxyapatite (0001) and 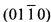 Surfaces", Langmuir 25(9), 5018-5025 (2009) и "Molecular Dynamics Simulation of the Early Stages of Nucleation of Hydroxyapatite at a Collagen Template", Crystal Growth Design, 12, 756-763 (2012) указано, что при температуре тела образование зародышей кристаллизации и связывание гидроксиапатита с волокнами коллагена происходят на различных участках аминокислотной структуры коллагена, включающих остатки глицина, пролина и гироксипролина, а именно на поверхности кристалла (0001) и
Surfaces", Langmuir 25(9), 5018-5025 (2009) и "Molecular Dynamics Simulation of the Early Stages of Nucleation of Hydroxyapatite at a Collagen Template", Crystal Growth Design, 12, 756-763 (2012) указано, что при температуре тела образование зародышей кристаллизации и связывание гидроксиапатита с волокнами коллагена происходят на различных участках аминокислотной структуры коллагена, включающих остатки глицина, пролина и гироксипролина, а именно на поверхности кристалла (0001) и  , причем связывание на поверхности кристалла
, причем связывание на поверхности кристалла 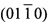 является предпочтительным. Эти данные подтверждают, структура коллагенового волокна и его аминокислотных фрагментов в организме человека представляют собой субстрат, точно соответствующий кристаллической структуре гидроксиапатита, следовательно, формирование костной ткани происходит по эпитаксиальному механизму роста кристаллов, по которому кристаллы гидроксиапатита связываются с коллагеновыми волокнами. Эпитаксиальный механизм роста кристаллов является термодинамически выгодным, обеспечивая самую низкую конфигурацию энергии.
является предпочтительным. Эти данные подтверждают, структура коллагенового волокна и его аминокислотных фрагментов в организме человека представляют собой субстрат, точно соответствующий кристаллической структуре гидроксиапатита, следовательно, формирование костной ткани происходит по эпитаксиальному механизму роста кристаллов, по которому кристаллы гидроксиапатита связываются с коллагеновыми волокнами. Эпитаксиальный механизм роста кристаллов является термодинамически выгодным, обеспечивая самую низкую конфигурацию энергии.
В предшествующем уровне техники осуществлялись попытки получить композитные коллаген-гидроксиапатитные материалы, сходные с природной костной тканью.
В патенте US 5231169 описан способ минерализации коллагена кальций-фосфатным минералом, который заключается в получении указанного кальций-фосфатного минерала в присутствии дисперсии диспергированных волокон коллагена в щелочном водном растворе, значение рН которого составляет 10-13, в добавлении в указанную дисперсию в течение по крайней мере 1 ч источника растворимого кальция и растворимого фосфата в надлежащем соотношении, при этом получают указанный фосфатный минерал и собирают минерализованный коллаген. Отмечается, что при этом получают минерализованный коллаген со стабильно распределенным фосфатом кальция в коллагеновой матрице.
В патенте US 5739286 описан способ получения материала для наращивания кости, сходного с природной костью, с помощью минерализации коллагеновых волокон в течение 7 сут в двойной диффузионной камере, включающей первый резервуар, содержащий 0,05 М трис и 0,1 М хлорид кальция, и второй резервуар, содержащий 0,05 М трис и 0,1 М фосфат калия. Отмечается, что на коллагеновых волокнах образуется осадок фосфата кальция и что по данным сканирующей электронной микроскопии волокна минерализованного коллагена являются морфологически сходными с пластинчатыми агрегатами гидроксиапатита, обнаруженными в виде осадка на материалах из биостекла, пропитанных искусственной плазмой крови.
В патентах US №6395036 и №6589590 описан способ получения искусственной кости при расположении коллагеновой мембраны между раствором кальциевых ионов и раствором фосфатных ионов с противоположных сторон мембраны, при этом ионы диффундируют через мембрану, встречаются друг с другом и образуется осадок гидроксиапатитного материала внутри коллагеновой мембраны.
В патентах US №7514249 и №7547449 описан способ получения биомиметического губчатого коллагена, минерализованного фосфатом кальция, где фосфат кальция включен в промежуточное пространство коллагеновых волокон с использованием растворов 6 мМ хлорида кальция и 200 мкг/мл обоих компонентов - поли(α,β-DL-аспарагиновой кислоты) и поли(винилфосфоновой кислоты, с последующей диффузией из паровой фазы двузамещенного фосфата аммония.
В статье Ficai А. и др., Chemical Engineering 160, 794-800 (2010) описан способ получения коллаген-апатитного композитного материала, начиная с коллагенового геля и предшественников гидроксиапатита, где рН доводят до приблизительно 9 с использованием раствора гидроксида натрия для обеспечения образования осадка гидроксиапатита и фибрилл. Таким образом образуются кристаллы гидроксиапатита размером «в нанометровом диапазоне от нескольких нанометров вплоть до 40 нм». Так как образование зародышей кристаллов гидроксиапатита происходит в процессе образования фибрилл, в ходе самосборки молекул коллагена изменяются положения на аминокислотных фрагментах коллагена (и которые, следовательно, точно не совпадают с кристаллической структурой гидроксиапатита), то при этом невозможен никакой эпитаксиальный рост кристаллов гидроксиапатита: и как указано в этой публикации - такие кристаллы выпадают в осадок.
В опубликованной заявке US №2009/0232875 описана многослойная структура, включающая первый верхний слой, состоящий из органической матрицы, содержащей коллаген и по крайней мере нижний слой композитной матрицы, содержащей гидроксиапатит и коллаген (абзац [0001]). Композит получают способом прямого формирования зародышей кристаллов гидроксиапатита на волокнах коллагена, образующихся в процессе самосборки, при рН 9-11 и температуре от 35 до 40°С, при этом образуются кристаллы размером 12-15 нм вдоль оси волокна (абзацы [0082] и [0089]. Так как согласно статье Ficai А. и др.., цитированной выше, образование зародышей кристаллов гидроксиапатита происходит в процессе самосборки молекул коллагена (при этом изменяются положения на аминокислотных фрагментах коллагена) и более того такое образование зародышей кристаллов «включает карбонизацию неорганической фазы, то есть включение групп СО32- на кристаллической решетке гидроксиапатита" (см. абзац [0077], строки 25-28), причем карбонизированный гидроксиапатит характеризуется различной кристаллической структурой (моноклинная кристаллическая структура с пространственной группой Pb или P21/b: см. статью Elliot J.С., Structure and Chemistry of the Apatites and Other Calcium Phosphates. Studies in inorganic Chemistry 18. Elsevier Science, ISBN 0-444-81582-1) (1994), то при этом невозможен никакой эпитаксиальный рост кристаллов гидроксиапатита. Следовательно, такие кристаллы растут в процессе формирования осадка на «нанозародышах, формирующихся внутри волокон коллагена… параллельно волокнам» (см. абзац [0090]).
В заявке US-2010/0021552 описан имплантат из биоматериала, включающий минерализованный волоконный каркас, в котором «пустоты нанометрового размера внутри природного коллагенового волокна, образующегося после самосборки, ограничивают размер, до которого могут беспрепятственно расти минеральные материалы, и удерживают минеральные материалы таким образом, что они не могут диффундировать из волокон коллагена», при этом только указанные апатитные минеральные материалы характеризуются размером по крайней мере приблизительно 1 × 10 × 10 нм ([0044], [0045], [0105], [0113]).
В коллаген-гидроксиапатитных композитных материалах, описанных в предшествующем уровне техники, гидроксиапатит осаждается на коллагеновом каркасе или внутри него, причем связь с последним представляет собой лишь слабую физическую связь, например, адсорбционную связь. Такая слабая физическая связь не способна придавать материалу эластичность, устойчивость к скручивающей нагрузке и прочность, свойственные природной кости, в которой кристаллы гидроксиапатита являются выращенными эпитаксиально на волокнах коллагена.
Таким образом, одна цель настоящего изобретения заключается в получении биомиметического коллаген-гидроксиапатитного композита, где между коллагеновым каркасом и кристаллами гидроксиапатита образуется сильная связь.
В коллаген-гидроксиапатитных композитных материалах, описанных в предшествующем уровне техники, морфология и размеры кристаллов гидроксиапатита отличаются от морфологии (соотношение граней кристалла и параметры кристаллической решетки) и чрезвычайно малых размеров, которые характерны для природного костного минерала, прежде всего костного минерала человека.
Таким образом, другая цель настоящего изобретения заключается в получении биомиметического коллаген-гидроксиапатитного композитного материала, в котором кристаллы коллагена характеризуются морфологией и размерами, аналогичными костному минералу человека.
В патенте ЕР №2445543 описаны условия, в которых нанокристаллы гидроксиапатита выращивают эпитаксиально на полученном после прокаливания ядре альфа-трикальций фосфата (альфа-ТКФ), при этом получают нанокристаллы с морфологией и размером, аналогичными костному минералу человека.
Было установлено, что указанные выше цели достигаются при модификации условий, описанных в патенте ЕР №2445543 для эпитаксиального выращивания нанокристаллов гидроксиапатита на волокнах коллагена, при этом полученные нанокристаллы характеризуются морфологией и размерами, аналогичными костному минеральному материалу человека.
Таким образом получают биомиметический коллаген-гидроксиапатитный композитный материал с исключительными механическими свойствами, а именно высокой устойчивостью к механическим нагрузкам, прежде всего высокой устойчивостью к скручивающей нагрузке (по крайней мере 30 Н-см, в основном приблизительно 60 Н-см), благодаря сильной эпитаксиальной связи между коллагеновым каркасом и кристаллами гидроксиапатита. Этот материал после имплантации в организм человека быстро колонизируется костеобразующими клетками и характеризуется чрезвычайно высокими остеокондуктивностью и контактным остеогенезом в основном за счет того, что кристаллы гидроксиапатита характеризуются морфологией и размерами, аналогичными костному минералу человека.
Указанные выше цели достигаются согласно настоящему изобретению, как определено в прилагаемой формуле изобретения.
Таким образом настоящее изобретение относится к новому биомиметическому коллаген-гидроксиапатитному композитному материалу, включающему по крайней мере частично волоконный коллагеновый каркас, включая зрелые природные коллагеновые волокна, которые характеризуются тройной спиральностью, как определено по данным спектроскопии кругового дихроизма, причем эти зрелые природные волокна коллагена по крайней мере частично покрыты эпитаксиально выращенными кристаллами нанокристаллического гидроксиапатита, и при этом эпитаксиально выращенные нанокристаллы характеризуются морфологией и размерами, аналогичными костному минералу человека, то есть длина составляет от 30 до 50 нм, а ширина от 14 до 25 нм.
Термин «морфология, аналогичная костному минералу человека» означает, что размерное соотношение граней кристаллов (которое определяет внешнюю форму кристаллов) является аналогичным соотношению граней кристаллов в костном минерале человека. В последнем кристаллы в основном представляют собой гексагональные пластины.
Эпитаксиальный рост гидроксиапатита на коллагене может происходить только на волокнах коллагена, как описано в публикациях N.A. Barrios и др., цитированных выше. Такими волокнами должны являться зрелые природные волокна коллагена, то есть когда (а) фибриллы формируются в ходе самосборки коллагеновых блоков, (б) образуются α1 и α2 цепи, и (в) образуется тройная спираль в ходе природной сшивки двух α1 цепей и одной α2 цепи. Такие зрелые природные волокна коллагена характеризуются тройной спиральностью, как показано методом спектрометрии кругового дихроизма. На зрелых природных волокнах коллагена зафиксированы соответствующие положения фрагментов коллагенового каркаса, включающих остатки глицина, пролина и гидроксипролина, точно соответствующие структуре гидроксиапатита, тем самым обеспечивая эпитаксиальное образование связей между гидроксиапатитом и зрелыми природными волокнами коллагена. Волокна, образующиеся после сборки, то есть после самосборки фибрилл, образования α1 и α2 спиралей или образования тройной спирали, не соответствуют эпитаксиальному росту гидроксиапатита. Действительно, в таких образующихся после сборки волокнах положения каркасных блоков коллагена изменяются и таким образом точно не соответствуют кристаллической структуре гидроксиапатита.
Следовательно, необходимо, чтобы коллагеновый каркас представлял собой по крайней мере частично волоконную структуру на его внешней поверхности и включал зрелые природные волокна коллагена с тройной спиральностью по данным спектроскопии кругового дихроизма.
По крайней мере частично волоконный коллагеновый каркас в основном включает на своей внешней поверхности по крайней мере 2% зрелых природных волокон коллагена, предпочтительно по крайней мере 5% зрелых природных волокон коллагена, более предпочтительно по крайней мере 10% зрелых природных волокон коллагена, как определено по данным сканирующей электронной микроскопии (СЭМ) и спектроскопии кругового дихроизма.
По крайней мере частично волоконный коллагеновый каркас в основном состоит из коллагена типа I, но может также включать другие типы коллагена, прежде всего коллаген типа II и типа III.
По крайней мере частично волоконный коллагеновый каркас в основном представляет собой коллагеновую матрицу, полученную из природного материала или полу-искусственной или искусственной коллагеновой матрицы, например, при электропрядении из суспензии частиц коллагена или раствора растворимого коллагена, при этом коллаген получают из природного материала или рекомбинантного коллагена.
Эпитаксиально выращенные кристаллы нанокристаллического гидроксиапатита обычно образуют слой толщиной по крайней мере 30±15 нм по данным рентгеноструктурного анализа. Толщина по крайней мере 30±15 нм соответствует одному слою нанокристаллов гидроксиапатита в эпитаксиальной ориентации.
Эпитаксиально выращенные кристаллы нанокристаллического гидроксиапатита могут включать один или множество слоев нанокристаллов гидроксиапатита в эпитаксиальной ориентации по отношению к субстрату -коллагеновым волокнам. Толщину слоя эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита, которая соответствует числу таких слоев нанокристаллов гидроксиапатита в эпитаксиальной ориентации, можно выбрать в зависимости от назначения материала для заменителя костной ткани в качестве имплантата в организме человека.
Толщина слоя эпитаксиально выращенного нанокристаллического гидроксиапатита относится к массовому соотношению волоконного коллагенового каркаса и эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита, причем указанное соотношение в основном находится в интервале от 5:95 до 95:5, предпочтительно от 10:90 до 90:10, более предпочтительно от 20:80 до 60:40, прежде всего от 30:70 до 70:30.
Биомиметический коллаген-гидроксиапатитный композитный материал может представлять собой материал в виде частиц или гранул требуемых размера и формы. В основном частицы или гранулы имеют приблизительно сферическую форму диаметром от 20 до 5000 мкм.
Биомиметический коллаген-гидроксиапатитный композитный материал может также представлять собой формованное изделие любой формы, например, такое как блок в форме куба или параллелепипеда, пластина, цилиндр, коническая шпонка, гвоздь, винт, стержень или структура с профилем костного элемента в организме, прежде всего, такого как шейка бедра, ключица, ребро, челюсть или элемент черепа. Такое формованное изделие может проявлять достаточную устойчивость к скручивающему усилию, например, чтобы его можно было привинчивать в костный элемент организма, например, устойчивость к скручивающему усилию может составлять по крайней мере 30 Н-см в сухом состоянии, предпочтительно устойчивость к скручивающему усилию может составлять по крайней мере 50 Н-см в сухом состоянии.
Биомиметический коллаген-гидроксиапатитный композитный материал может также представлять собой мембранное формованное изделие.
Пригодный коллагеновый каркас для мембранного формованного изделия может представлять собой мембрану Bio-Gide® (фирмы Geistlich Pharma A.G., Швейцария), которую получают способом, описанным в патенте ЕР-В1-1676592, и которая имеет волоконную сторону, обеспечивающую прорастание в ней костеобразующих клеток, и гладкую сторону, действующую в качестве барьера против прорастания не-костеобразующих клеток. На такую мембрану можно наносить покрытие эпитаксиально выращенных нанокристаллов гидроксиапатита в основном только на ее волоконную сторону, тем самым обеспечивая чрезвычайно благоприятные условия для формирования костной ткани на этой стороне мембраны.
Биомиметический коллаген-гидроксиапатитный композитный материал по настоящему изобретению можно также использовать в качестве имплантата или протеза для формирования кости, регенерации кости, восстановления и/или замещения кости в дефектном участке кости, прежде всего в большом дефектном участке кости у человека или животного.
Настоящее изобретение также относится к следующим объектам:
- применение указанного биомиметического коллаген-гидроксиапатитного композитного материала в качестве имплантата или протеза для формирования кости, регенерации кости, восстановления и/или замещения кости в дефектном участке кости у человека или животного,
- способ ускорения формирования кости, регенерации кости, восстановления и/или замещения кости в дефектном участке кости у человека или животного путем имплантации биомиметического коллаген-гидроксиапатитного композитного материала.
Мембранное формованное изделие из биомиметического коллаген-гидроксиапатитного композитного материала по настоящему изобретению, в котором только одна сторона покрыта эпитаксиально выращенными нанокристаллами гидроксиапатита, можно использовать в качестве имплантата для комбинированной регенерации костной и хрящевой ткани, при этом сторона с покрытием ориентирована таким образом, что она контактирует с дефектным участком кости, а сторона без покрытия - с дефектным участком хрящевой ткани.
Настоящее изобретение относится к применению мембранного формованного изделия из биомиметического коллаген-гидроксиапатитного композитного материала в качестве имплантата для комбинированной регенерации костной и хрящевой ткани.
Кроме того, настоящее изобретение относится к способу получения указанного выше биомиметического коллаген-гидроксиапатитного композитного материала, включающему следующие стадии:
а) погружение по крайней мере частично волоконного коллагенового каркаса, включающего зрелые природные волокна коллагена с тройной спиральностью по данным спектроскопии кругового дихроизма, в насыщенный водный раствор насыщенный Са2+/HxPO4(3-x) для осуществления процесса формирования композитного материала имплантата, при этом эпитаксиально выращенные нанокристаллы гидроксиапатита формируются на указанных зрелых природных волокнах коллагена, и эпитаксиально выращенные нанокристаллы характеризуются морфологией, сходной с костным минералом человека,
б) остановка процесса формирования композитного материала имплантата путем извлечения твердого материала из водного раствора, промывка водой и высушивание, и
в) необязательно стерилизация извлеченного высушенного материала, полученного на стадии б).
По крайней мере частично волоконный коллагеновый каркас представляет собой в основном коллагеновую матрицу, полученную из природного материала, или полученную из полу-искусственной или искусственной коллагеновой матрицы с предварительно приданной формой, которая сопоставима с требуемой конечной формой для биомиметического композитного материала, и со степенью сшивки, достаточной для требуемых механических свойств биомиметического композитного материала. При необходимости получение указанного коллагенового каркаса включает стадию для придания материалу требуемой предварительной формы и стадию сшивки для придания достаточных когезионной прочности и жесткости.
Перед осуществлением стадии а) по крайней мере частично волоконный коллагеновый каркас в основном очищают в спирте, таком как, например, этанол и изопропанол, и в простом эфире, таком как, например, диэтиловый эфир.
Насыщенный водный раствор насыщенный Са2+/HxPO4(3-x) может представлять собой фосфатный буферный раствор (ФБР), содержащий тонко диспергированные альфа-трикальций фосфат (альфа-ТКФ), бета-ТКФ, тетракальций фосфат (ТТКФ), пентагидрат октакальций фосфата, дикальций фосфат или дигидрат дикальций фосфата. Такая дисперсия кальций фосфата в ФБР позволяет получить раствор, в котором ионы Са2+/HxPO4(3-x) остаются в насыщенном состоянии, когда ионы Са2+/HxPO4(3-x) потребляются с образованием гидроксиапатита.
Насыщенный водный раствор насыщенный Са2+/HxPO4(3-x) может также представлять собой фосфатный буферный раствор, в который добавляют ионы Са2+/HxPO4(3-x) для компенсации потребленных ионов при образовании гидроксиапатита, например, при прикапывании раствора, содержащего такие ионы, в реакционную смесь.
Концентрация фосфатного буферного раствора в основном составляет от 0,1 до 1,0 М, прежде всего от 0,2 до 0,8 М.
Величина рН насыщенного водного раствора насыщенного Са2+/HxPO4(3-x) в ходе осуществления стадии а), обычно остается в интервале от 5,5 до 9,0, предпочтительно от 6,5 до 8,0.
Стадию а) обычно проводят при температуре от 25 до 45°С, предпочтительно от 35 до 42°С.
Стадию а) осуществляют в течение периода времени, достаточного для эпитаксиального роста значительных количеств кристаллов гидроксиапатита на зрелых природных волокнах коллагена. Эпитаксиальный рост действительно является термодинамически благоприятным процессом с самой низкой конфигурацией энергии, но этот процесс занимает некоторое время. В основном достаточный период времени составляет по крайней мере приблизительно 12 ч, предпочтительно по крайней мере приблизительно 24 ч.
Эти условия стадии а), сходные с условиями формирования костной ткани в организме человека, обеспечивают эпитаксиальный рост на волокнах коллагена нанокристаллов гидроксиапатита с морфологией и размером, идентичными минералу костной ткани человека.
Стадию а) в основном проводят в течение периода времени, по крайней мере достаточного для образования замкнутого покрытия по крайней мере из одного нанокристаллического слоя гидроксиапатита на зрелых природных волокнах коллагена. Этот период времени выбирают в соответствии со свойствами, требуемыми для биомиметического коллаген-гидроксиапатитного материала, прежде всего в соответствии с требуемым числом слоев нанокристаллов и массовым соотношением коллагенового каркаса и эпитаксиально выращенных слоев нанокристаллов гидроксиапатита.
На стадии б) формирование эпитаксиально выращенных нанокристаллов гидроксиапатита останавливают при извлечении твердого материала из водного раствора, промывке водой и высушивании.
Дополнительную необязательную стадию в) проводят при стерилизации извлеченного высушенного материала, полученного на стадии б).
Преимущества биомиметического коллаген-гидроксиапатитного композитного материала по настоящему изобретению
Благодаря сильным эпитаксиальным связям, аналогичным связям в природной костной ткани, между коллагеновым каркасом и нанокристаллами гидроксиапатита, искусственный или частично искусственный биомиметический коллаген-гидроксиапатитный композитный материал по настоящему изобретению обладает отличными механическими свойствами, прежде всего высокой стабильностью к механическим нагрузкам, прежде всего высокой стабильностью к скручивающим нагрузкам (по крайней мере 30 Н-см, в основном приблизительно 60 Н-см), высокой прочностью на сжатие и высокой эластичностью. Благодаря таким высоким механическим свойствам, формованные изделия из биомиметического коллаген-гидроксиапатитного композитного материала по настоящему изобретению являются вкручиваемыми, прежде всего в элементы костной ткани организма, а также сохраняют объем в условиях механических нагрузок в течение длительных периодов времени: таким образом, они идеально подходят для регенерации крупных дефектов костной ткани.
Биомиметический коллаген-гидроксиапатитный композитный материал по настоящему изобретению быстро колонизируется костеобразующими клетками с низким уровнем цитотоксичности (см. пример 4 г ниже) и проявляет отличные остеокондуктивность и контактный остеогенез в организме человека, прежде всего благодаря тому факту, что нанокристаллы гидроксиапатита характеризуются морфологией и размером, идентичными костному минералу человека, как показано в следующей табл. 1.
Следующие примеры иллюстрируют настоящее изобретение и не ограничивают его объем. Следующие фигуры представлены для лучшего понимания настоящего описания.
На фиг. 1 представлена микрофотография, полученная методом сканирующей электронной микроскопии (СЭМ), волоконной стороны мембранного формованного коллагенового каркаса, полученного в примере 1в), с покрытием, описанном в примере 36), причем концентрация ФБР составляет 0,2 М время реакции нанесения покрытия составляет 12 ч.
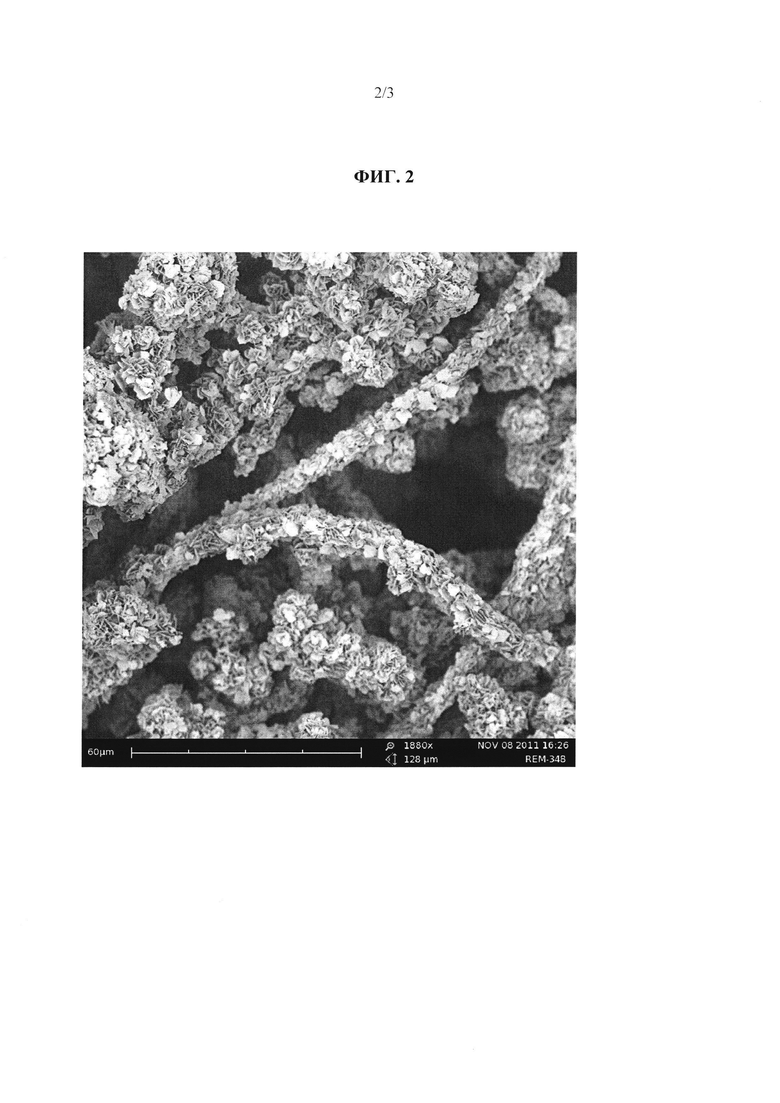
На фиг. 2 представлена микрофотография, полученная методом СЭМ, волоконной стороны мембранного формованного коллагенового каркаса, полученного в примере 1в), с покрытием, описанном в примере 3б), причем концентрация ФБР составляет 0,8 М время реакции нанесения покрытия составляет 24 ч.
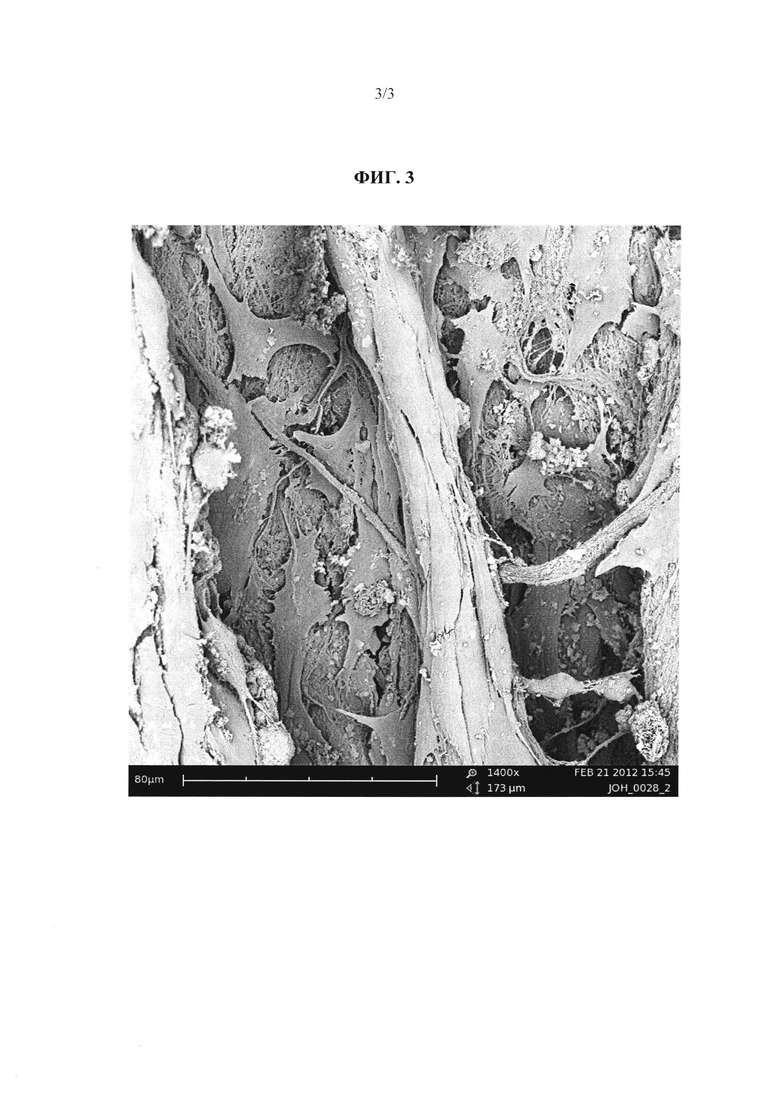
На фиг. 3 представлена микрофотография, полученная методом СЭМ, волоконной стороны мембранного формованного коллагенового каркаса, полученного в примере 1в), с покрытием, описанном в примере 3б), которая колонизирована остеобласт-подобными клетками MG63.
Пример 1
Получение по крайней мере частично волоконного коллагенового каркаса
а) Получение цилиндрического волоконного коллагенового каркаса, полученного из мембраны Bio-Gide®
Получение цилиндрических образцов сухого уплотненного коллагена Мембрану Bio-Gide® (выпускаемую фирмой Geistlich Pharma A.G., Швейцария) тонко измельчали с использованием центробежной мельницы и просеивали на сите с размером ячеек 2,0 мм. 0,2 г Просеянного коллагена высыпали в 5 мл 99,9% этанола, затем коллагеновую массу помещали в лунку 24-луночного планшета с помощью пинцета, уплотняли тефлоновым цилиндром диаметром 2,0 мм, извлекали из лунки обжимным инструментом диаметром 2,0 мм и высушивали в химическом вытяжном шкафу в течение 4 ч. Эту операцию повторяли параллельно 6 раз и получали 6 цилиндрических образцов сухого уплотненного коллагена.
Сшивка цилиндрических образцов сухого уплотненного коллагена
3,571 мл Раствора ЭДК (гидрохлорид 1-этил-3-[3-диметиламинопропил]карбодиимида) в этаноле добавляли пипеткой в мерную колбу объемом 100 мл и объем доводили до 100 мл 99,9% этанолом. Затем раствор выливали в экстракционную колбу объемом 200 мл, в которую помещали 6 образцов сухого коллагена, полученных, как описано выше. Этанол упаривали в вакууме в эксикаторе в течение 1 мин, затем давление в эксикаторе повышали до атмосферного, и проводили сшивку смеси при перемешивании при 110 об/мин в течение 10 мин на горизонтальной качалке. Раствор ЭДК удаляли декантацией и коллагеновые цилиндры помещали в стакан объемом 200 мл, в который добавляли 100 мл ФБР (фосфатный буферный раствор), и раствор удаляли в вакууме в течение 1 мин. Коллагеновые цилиндры промывали 100 мл ФБР при перемешивании при 50 об/мин в течение 5 мин, ФБР удаляли декантацией без упаривания в вакууме. Этот процесс повторяли 2 раза. Коллагеновые цилиндры промывали 100 мл 99,9% этанола при перемешивании при 50 об/мин в течение 5 мин и этанол удаляли декантацией без упаривания в вакууме, при этом процесс повторяли 2 раза. Коллагеновые цилиндры промывали 100 мл диэтилового эфира без перемешивания и высушивали в вытяжном шкафу в течение 14 ч.
Другие эксперименты проводили, изменяя время реакции сшивки (вплоть до 240 мин).
Процентное содержание зрелых природных волокон коллагена, обладающих тройной спиральностью (по данным спектроскопии кругового дихроизма), в цилиндрическом коллагеновом каркасе по данным анализа микрофотографий, полученных на сканирующем электронном микроскопе (СЭМ) при увеличении 5000 раз с использованием программного обеспечения Phenom Pro (FEI Phenom Pro Tabletop SEM S/N: 0342; Phenom Pro Suite V. 1.1.0.920; Phenom Application System PW-220-001; Phenom Fribremetric PW-210-001, выпускаемой фирмой Phenom World, Dillenburgstraat 9E, 5652 AM Eindhoven, Нидерланды), составило приблизительно 90%.
б) Получение цилиндрического частично волоконного губчатого коллагенового каркаса, изготовленного из губчатого коллагена типа I и типа II
Получение губчатого коллагена
Рассасывающуюся внеклеточную матрицу из губчатого коллагена получали из замороженных хрящей свежезабитых свиней с помощью обезжиривания с последующими щелочной и кислотной обработками, как описано в патенте ЕР-В1-810888, пример 1. По данным иммунологических методов было установлено, что эта матрица содержит смесь коллагенов типа I и типа II.
Получение цилиндрических образцов сухого уплотненного губчатого коллагена
Губчатую матрицу тонко измельчали с использованием центробежной мельницы и просеивали на сите с размером ячеек 2,0 мм. 0,2 г Просеянного коллагена высыпали в 5 мл 99,9% этанола, затем коллагеновую массу помещали в лунку 24-луночного планшета с помощью пинцета, уплотняли тефлоновым цилиндром диаметром 2,0 мм, извлекали из лунки обжимным инструментом диаметром 2,0 мм и высушивали в химическом вытяжном шкафу в течение 4 ч.
Сшивка цилиндрических образцов сухого уплотненного губчатого коллагена
Цилиндрические образцы сухого уплотненного губчатого коллагена, полученные, как описано выше, сшивали в присутствии ЭДК, промывали ФБР, этанолом и диэтиловым эфиром, как описано выше в разделе а) для волоконного цилиндрического коллагенового каркаса. Процентное содержание зрелых природных волокон коллагена, обладающих тройной спиральностью, в цилиндрическом частично волоконном губчатом коллагеновом каркасе по данным анализа микрофотографий, полученных на сканирующем электронном микроскопе (СЭМ) при увеличении 5000 раз с использованием программного обеспечения Phenom Pro, составило приблизительно 5%.
в) Получение мембранного формованного волоконного коллагенового каркаса, изготовленного из мембраны Bio-Gide®
Мембрану Bio-Gide® (фирмы Geistlich Pharma A.G., Швейцария) промывали 100 мл 99,9% этанола при перемешивании при 50 об/мин в течение 5 мин и этанол удаляли декантацией без упаривания в вакууме. Процесс повторяли два раза. Затем коллагеновую мембрану промывали 100 мл диэтилового эфира без перемешивания и высушивали в вытяжном шкафу в течение 14 ч.
Процентное содержание зрелых природных волокон коллагена, обладающих тройной спиральностью, в волоконном слое по данным анализа микрофотографий, полученных на сканирующем электронном микроскопе (СЭМ) при увеличении 5000 раз с использованием программного обеспечения Phenom Pro, составило приблизительно 100%.
Пример 2
Получение насыпного прокаленного материала α-ТКФ
Для получения 500 г смеси (сухая масса), смешивали 360 г безводного порошкообразного дикальций фосфата, 144 г порошкообразного карбоната кальция и 220 мл деионизированной воды на лабораторной мешалке при 500 об/мин в течение 7 мин. Полученную после перемешивания взвесь немедленно переносили в термостокий при высоких температурах платиновый тигель. Заполненный платиновый тигель помещали в холодную печь. Печь нагревали до 1400°С при скорости нагревания 60°С в час. Процесс нагревания останавливали через 72 ч при выключении печи. Образец охлаждали до комнатной температуры внутри печи. Насыпной прокаленный материал (чистая фаза α-Са3(PO4)2) извлекали из печи и из платинового тигля. Масса насыпного продукта после процесса прокаливания составляла 420 г (потеря массы 16,7%).
Контроль чистоты фазы проводили методом порошковой рентгеновской дифракции.
Пример 3
Нанесение покрытия из эпитаксиально выращенных нанокристаллов гидроксиапатита на волоконный коллагеновый каркас в растворе ФБР в присутствии дисперсии тонкодисперсных частиц α-ТКФ
а) Нанесение покрытия на цилиндрические образцы волоконного коллагена, полученные, как описано в примере 1а)
Получение раствора 0,5 М ФБР
100 мл 0,5 М Раствора NaH2PO4 Н2О (раствор А) получали при растворении 6,9 г NaH2PO4 Н2О в стерильной деионизированной воде при комнатной температуре при перемешивании при 250 об/мин в течение 30 мин и при 600 об/мин в течение 4 ч. 100 мл Раствора 0,5 М Na2HPO4 2Н2О (раствор Б) получали при растворении 8,9 г Na2HPO4 2Н2О в стерильной деионизированной воде при комнатной температуре при перемешивании при 250 об/мин в течение 30 мин и при 600 об/мин в течение 4 ч.
Смешивали 19 мл раствора А с 81 мл раствора Б и получали 0,5 М раствор ФБР, величина рН которого составляла от 7,3 до 7,4.
Измельчение α-ТКФ и получение тонкодисперсных частиц
Насыпной продукт, полученный, как описано в примере 2, измельчали с использованием щековой дробилки (размер щели 4 мм). Гранулы грубого помола просеивали в установке для ситового анализа с использованием сит с размером ячеек 2 мм и 0,25 мм. Затем просеянные гранулы измельчали на планетарной мельнице до конечного размера менее 10 мкм.
Нанесение покрытия из эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита на волоконные коллагеновые цилиндры, полученные, как описано в примере 1а),
5 г Тонкодисперсных частиц α-ТКФ и 100 мл раствора 0,5 М ФБР, полученного, как описано выше, и цилиндры волоконного коллагена, полученные, как описано в примере 1а), помещали в стеклянный бюкс, который помещали в эксикатор и высушивали в вакууме в течение 5 мин, затем давление повышали до атмосферного. Реакцию нанесения покрытия проводили при перемешивании при 37°С в течение 3 сут, при этом перемешивание осуществляли в горизонтальной качалке при 5-50 об/мин в термостатированном отделении.
При визуальном осмотре было установлено, что коллагеновый каркас сохранял свою цилиндрическую форму, но был покрыт белым кристаллическим веществом.
Другие эксперименты по нанесению покрытия на волоконные коллагеновые цилиндры, полученные в примере 1а)
Другие эксперименты по нанесению покрытия на волоконные коллагеновые цилиндры, полученные в примере 1а), проводили при изменении условий реакции нанесения покрытия в конце стадии а): концентрацию раствора 0,2 М ФБР изменяли на 0,8 М и время нанесения покрытия в течение 12 ч изменяли на 4 сут.
При визуальном осмотре было установлено, что коллагеновый каркас сохранял свою цилиндрическую форму, но был покрыт белым кристаллическим веществом.
Анализ микрофотографий, полученных методом СЭМ, свидетельствовал о том, что рост кристаллов, а также размер, морфологию и внешний вид кристаллических образований гидроксиапатита можно контролировать при изменении концентрации раствора ФБР и времени реакции нанесения покрытия.
В описанных выше экспериментах массовое соотношение волоконного коллагенового каркаса и эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита в волоконных коллагеновых цилиндрах с покрытием составляло от 90:10 до 30:70.
б) Нанесение покрытия эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита на цилиндрический частично волоконный губчатый коллагеновый каркас, полученный, как описано в примере 1б), и на мембранно-формованный волоконный коллагеновый каркас, полученный, как описано в примере 1в)
Эксперименты по нанесению покрытия на цилиндрический частично волоконный губчатый коллагеновый каркас, полученный, как описано в примере 1б), или на волоконную сторону мембранно-формованного волоконного коллагенового каркаса, полученного, как описано в примере 1в), и изменяли концентрацию раствора 0,2 М ФБР на 0,8 М и время реакции нанесения покрытия в течение 12 ч изменяли на 4 сут.
При визуальном осмотре было установлено, что коллагеновый каркас сохранял свою цилиндрическую форму, но был покрыт белым кристаллическим веществом.
Анализ микрофотографий, полученных методом СЭМ, свидетельствовал о том, что рост кристаллов, а также размер, морфологию и внешний вид кристаллических образований гидроксиапатита можно контролировать при изменении концентрации раствора ФБР и времени реакции нанесения покрытия.
В описанных выше экспериментах массовое соотношение волоконного коллагенового каркаса и эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита составляло от 90:10 до 30:70 для частично волоконных губчатых коллагеновых цилиндров с покрытием, полученных, как описано в примере 1б), и составляло от 90:10 до 50:50 для мембранно-формованного коллагенового каркаса с покрытием.
Пример 4
Свойства по крайней мере частично волоконного коллагенового каркаса с покрытием эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита
а) Физико-химические свойства
Измеренная пористость (объем пор) составляла 96 об.% для цилиндрических образцов волоконного коллагена, полученных, как описано в примере 1а) (изменение условий реакции сшивки), и составляла от 85 до 95 об.% для цилиндрических образцов с покрытием гидроксиапатита, полученных, как описано в примере 3а).
Удельная поверхность, измеренная методом ртутной порометрии, составляла от 1,5 до 2,5 м2/г для цилиндрических образцов волоконного коллагена, полученных, как описано в примере 1а) (изменение условий реакции сшивки), и составляла от 20 до 60 м2/г для цилиндрических образцов с покрытием гидроксиапатита, полученных, как описано в примере 3а).
Измеренная пористость (объем пор) составляла приблизительно 96 об.% для губчатого коллагенового цилиндрического каркаса, полученного, как описано в примере 1б), и составляла от 88 до 92 об.% для коллагеновых губчатых цилиндров с покрытием гидроксиапатита, полученных, как описано в примере 3б).
Удельная поверхность, измеренная методом ртутной порометрии, составляла 2 м2/г для губчатого коллагенового цилиндрического каркаса, полученного, как описано в примере 1б), и составляла от 25 до 50 м2/г для коллагеновых губчатых цилиндров с покрытием, полученных, как описано в примере 3б).
б) Механические свойства
б1) Предел прочности при сжатии
Предел прочности при сжатии (сопротивление сжатию), то есть максимальное давление, необходимое для сжатия цилиндров на 50% от их исходной высоты, измеряли с использованием машины для испытания на механическое сжатие (Proline Z010 фирмы Zwick/Roell).
Измеренный предел прочности при сжатии во влажном состоянии составлял от 0,3 до 0,7 МПа для цилиндрических образцов волоконного коллагена, полученных, как описано в примере 1а) (изменение условий реакции сшивки), и от 1,1 до 3,5 МПа для цилиндрических образцов с покрытием гидроксиапатита, полученных, как описано в примере 3а), и было установлено, что предел прочности при сжатии увеличивается в присутствии покрытия гидроксиапатита в цилиндрических образцах с покрытием гидроксиапатита.
б2) Эластичность
Эластичность, то есть долю исходной высоты в процентах, восстановленную после сжатия на 50% от исходной высоты, измеряли с использованием машины для испытания на механическое сжатие (Proline Z010 фирмы Zwick/Roell).
Измеренная эластичность во влажном состоянии составляла от 95 до 99% для цилиндрических образцов волоконного коллагена, полученных, как описано в примере 1а) (изменение условий реакции сшивки), и от 92 до 100% для цилиндрических образцов с покрытием гидроксиапатита, полученных, как описано в примере 3а), и было установлено, что процентное содержание гидроксиапатита, присутствующего в образцах с покрытием гидроксиапатита, не влияет на эластичность.
б3) Стабильность к скручивающим нагрузкам
Для испытаний использовали методику, аналогичную протоколу фирмы Штрауманн (см. http://www.straumann.ch/ch-index/products/products-biologics/products-bone-block-fixation.htm).
Краткое описание методики: с использованием сверлильного станка просверливали отверстие размером 0,9 мм в тефлоновом цилиндре (с механическими свойствами, сопоставимыми с костной тканью верхней челюсти свиньи) и в некоторых сухих цилиндрических образцах волоконного коллагена, полученных, как описано в примере 1а) (изменение условий реакции сшивки), и в некоторых сухих цилиндрических образцах с покрытием гидроксиапатита, полученных, как описано в примерах 3а), 2, и с использованием магнитного винтоверта (Klinge fTi Mikro Schr Kreuzschl, Ref. 75.23.19 фирмы Medicon), включающего винт 1,5×12 мм, измеряли максимальную скручивающую нагрузку, при которой можно ввинтить цилиндрические образцы в тефлоновый цилиндр без разрыва.
Все исследованные цилиндрические образцы волоконного коллагена без покрытия, полученные, как описано в примере 1а), характеризовались стабильностью к скручивающим нагрузкам приблизительно 20 Н-см, в то время как все исследованные цилиндрические образцы с покрытием гидроксиапатита, полученные, как описано в примере 3а), характеризовались стабильностью к скручивающей нагрузке приблизительно 60 Н-см, и было установлено, что процентное содержание гидроксиапатита, присутствующего в образцах с покрытием гидроксиапатита, не влияет на стабильность к скручивающим нагрузкам. В предшествующем уровне техники считается, что стабильность к скручивающим нагрузкам на уровне приблизительно 30 Н-см в основном является достаточной для ввинчивания образца в костную часть организма.
Значительное увеличение стабильности к скручивающим нагрузкам связано с образованием сильных эпитаксиальных связей между гидроксиапатитом и коллагеновым каркасом.
Действительно, в сравнительных экспериментах, проведенных с использованием таких сшитых коллагеновых каркасов в условиях согласно предшествующему уровню техники, было установлено, что гидроксиапатит осаждается на коллагеновом каркасе или внутри него и, таким образом, образуются слабые связи за счет адсорбции на каркасе и стабильность к скручивающим нагрузкам повышается незначительно.
в) Морфология кристаллических образований гидроксиапатита по данным СЭМ
На фиг. 1 и фиг. 2 представлены микрофотографии, полученные методом СЭМ, волоконной стороны мембранного формованного коллагенового каркаса, полученного в примере 1в), с покрытием, описанном в примере 36), причем концентрация ФСБ составляла 0,2 М для нанесение покрытия в течение 12 ч и 0,8 М для нанесения покрытия в течение 24 ч.
На фиг. 1 можно видеть небольшие кристаллические образования гидрокиапатита в виде тонко распределенных наноразмерных кристаллических пластин с гексагональной симметрией вплотную соединенных с коллагеновыми фибриллами, а на фиг. 2 показаны небольшие микронного размера розетковидные агрегаты гексагональных кристаллических образований гидроксиапатита, которые полностью покрывают волоконную структуру коллагена.
г) Анализ колонизации костеобразующими клетками
Было установлено, что остеобласт-подобные клетки MG63 человека колонизируют с высокой скоростью пролиферации все участки мебранно-формованного коллагенового каркаса с покрытием, полученного, как описано в примере 3б). См. фиг. 3.
По данным анализа на цитотоксичность было установлено, что мембранно-формованный коллагеновый каркас с покрытием, полученный, как описано в примере 3б), характеризуется сопоставимыми свойствами с образцом, полученным из мембраны Bio-Gide®.
| название | год | авторы | номер документа |
|---|---|---|---|
| МАТЕРИАЛ ЗАМЕНИТЕЛЯ КОСТИ | 2011 |
|
RU2591087C2 |
| КОЛЛАГЕНОВЫЙ МАТРИКС ИЛИ ГРАНУЛИРОВАННАЯ СМЕСЬ КОСТНОЗАМЕЩАЮЩЕГО МАТЕРИАЛА | 2020 |
|
RU2822395C2 |
| ИМПЛАНТАТЫ ДЛЯ ЗАМЕНЫ "НЕСУЩЕЙ НАГРУЗКУ" КОСТИ, ИМЕЮЩИЕ ИЕРАРХИЧЕСКИ ОРГАНИЗОВАННУЮ АРХИТЕКТУРУ, ПОЛУЧЕННЫЕ ПОСРЕДСТВОМ ПРЕВРАЩЕНИЯ РАСТИТЕЛЬНЫХ СТРУКТУР | 2011 |
|
RU2585958C2 |
| МАТЕРИАЛ ЗАМЕНИТЕЛЯ КОСТНОЙ ТКАНИ | 2010 |
|
RU2529802C2 |
| КОСТНОЗАМЕЩАЮЩИЙ МАТЕРИАЛ | 2018 |
|
RU2800886C2 |
| КОМПОЗИЦИОННЫЙ МАТЕРИАЛ ДЛЯ ВОССТАНОВЛЕНИЯ ДЕФЕКТОВ КОСТНОЙ ТКАНИ, СПОСОБ ЕГО ПОЛУЧЕНИЯ И ПРИМЕНЕНИЕ | 2012 |
|
RU2476236C1 |
| ВЫСУШЕННАЯ КОМПОЗИЦИЯ ИМПЛАНТА И ИНЪЕКТИРУЕМЫЙ ВОДНЫЙ СОСТАВ ИМПЛАНТА ДЛЯ ИНЪЕКЦИИ | 2018 |
|
RU2793772C2 |
| КОСТНЫЙ МАТЕРИАЛ И КОЛЛАГЕНОВАЯ КОМПОЗИЦИЯ ДЛЯ ВОССТАНОВЛЕНИЯ ПОВРЕЖДЕННЫХ СУСТАВОВ | 2001 |
|
RU2292858C2 |
| СПОСОБ ПОЛУЧЕНИЯ БЕЛКОВО-МИНЕРАЛЬНОЙ КОМПОЗИЦИИ, СОДЕРЖАЩЕЙ РЕКОМБИНАНТНЫЙ БЕЛОК Collbd-BMP-2 | 2012 |
|
RU2492237C1 |
| Способ выращивания кристаллов кальция карбоната и гидроксиапатита на углеродных наноструктурных имплантатах | 2022 |
|
RU2808468C1 |

Изобретение относится к медицине. Описан биомиметический коллаген-гидроксиапатитный композитный материал, включающий частично волоконный коллагеновый каркас, включающий зрелые природные коллагеновые волокна, которые характеризуются тройной спиральностью по данным спектроскопии кругового дихроизма, причем эти зрелые природные волокна коллагена по крайней мере частично покрыты эпитаксиально выращенными кристаллами нанокристаллического гидроксиапатита и при этом эпитаксиально выращенные нанокристаллы характеризуются морфологией и размерами, аналогичными костному минералу человека, то есть длина составляет от 30 до 50 нм, а ширина от 14 до 25 нм. Описан способ получения композитного материала. Композитный материал используют в качестве имплантата или протеза для формирования кости, регенерации кости, восстановления и/или замещения кости в дефектном участке кости у человека или животного, или в качестве имплантата для комбинированной регенерации костной и хрящевой костной ткани. Композитный материал стабилен к механическим нагрузкам. 5 н. и 11 з.п. ф-лы, 3 ил., 4 пр.
1. Биомиметический коллаген-гидроксиапатитный композитный материал для ускорения формирования кости, регенерации кости и/или восстановления кости в дефектном участке кости у человека или животного, включающий по крайней мере частично волоконный коллагеновый каркас, который в основном состоит из коллагена типа I, и, необязательно, включает коллаген типа II и типа III, включающий зрелые природные коллагеновые волокна, которые характеризуются тройной спиральностью по данным спектроскопии кругового дихроизма, причем эти зрелые природные волокна коллагена по крайней мере частично покрыты эпитаксиально выращенными кристаллами нанокристаллического гидроксиапатита и при этом эпитаксиально выращенные нанокристаллы характеризуются морфологией и размерами, аналогичными костному минералу человека, то есть длина составляет от 30 до 50 нм, а ширина от 14 до 25 нм, причем эпитаксиально выращенные кристаллы нанокристаллического гидроксиапатита образуют слой толщиной по крайней мере 30±15 нм по данным рентгеноструктурного анализа.
2. Биомиметический коллаген-гидроксиапатитный композитный материал по п. 1, где по крайней мере частично волоконный коллагеновый каркас включает на своей внешней поверхности по крайней мере 2% зрелых природных коллагеновых волокон, как определено по данным анализа микрофотографий, полученных методом сканирующей электронной микроскопии (СЭМ) и по данным спектроскопии кругового дихроизма.
3. Биомиметический коллаген-гидроксиапатитный композитный материал по п. 1, где по крайней мере частично волоконный коллагеновый каркас включает на своей внешней поверхности по крайней мере 10% зрелых природных коллагеновых волокон, как определено по данным анализа микрофотографий, полученных методом СЭМ и по данным спектроскопии кругового дихроизма.
4. Биомиметический коллаген-гидроксиапатитный композитный материал по любому из пп. 1-3, где массовое соотношение волоконного коллагенового каркаса и эпитаксиально выращенных кристаллов нанокристаллического гидроксиапатита находится в интервале от 5:95 до 95:5, предпочтительно от 10:90 до 90:10.
5. Биомиметический коллаген-гидроксиапатитный композитный материал по любому из пп. 1-3, который представляет собой формованное изделие.
6. Биомиметический коллаген-гидроксиапатитный композитный материал по п.5, который представляет собой материал для замещения кости, структура которого характеризуется профилем костной части организма.
7. Биомиметический коллаген-гидроксиапатитный композитный материал по п.5, стабильность к скручивающим нагрузкам которого составляет по крайней мере 30 Н-см в сухом состоянии.
8. Биомиметический коллаген-гидроксиапатитный композитный материал по любому из пп. 1-3, который представляет собой мембранное формованное изделие.
9. Способ получения биомиметического коллаген-гидроксиапатитного композитного материала по любому из пп. 1-8, который включает следующие стадии:
а) погружение по крайней мере частично волоконного коллагенового каркаса, включающего зрелые природные волокна коллагена с тройной спиральностью по данным спектроскопии кругового дихроизма, в насыщенный водный раствор - насыщенный Са2+/HxPO4(3-x), который представляет собой фосфатно-солевой буферный раствор (ФСБ), содержащий тонко диспергированные альфа-трикальций фосфат (альфа-ТКФ), бета-ТКФ, тетракальций фосфат (ТТКФ), пентагидрат октакальций фосфата, дикальций фосфат или дигидрат дикальций фосфата, для осуществления формирования композитного материала имплантата, при этом эпитаксиально выращенные нанокристаллы гидроксиапатита формируются на указанных зрелых природных волокнах коллагена, и эпитаксиально выращенные нанокристаллы гидроксиапатита характеризуются морфологией и размером, аналогичными костному минералу человека,
б) остановка процесса формирования композитного материала имплантата путем извлечения твердого материала из водного раствора, промывка водой и высушивание, и
в) необязательно стерилизация извлеченного материала, полученного на стадии б).
10. Способ по п. 9, где на стадии б) величина рН водного раствора остается в интервале от 5,5 до 9,0.
11. Способ по п. 9, где на стадии б) величина рН водного раствора остается в интервале от 6,5 до 8,0.
12. Способ по п. 9 или 10, где на стадии б) температура находится в интервале от 25 до 45°С.
13. Способ по п. 9 или 10, где на стадии б) температура находится в интервале от 35 до 42°С.
14. Применение биомиметического коллаген-гидроксиапатитного композитного материала по любому из пп. 1-7 в качестве имплантата или протеза для формирования кости, регенерации кости, восстановления и/или замещения кости в дефектном участке кости у человека или животного.
15. Применение биомиметического коллаген-гидроксиапатитного композитного материала по п. 8 в качестве имплантата для комбинированной регенерации костной и хрящевой ткани.
16. Способ ускорения формирования кости, регенерации кости и/или восстановления кости в дефектном участке кости у человека или животного путем имплантации биомиметического коллаген-гидроксиапатитного композитного материала по любому из пп. 1-7.
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| Колосоуборка | 1923 |
|
SU2009A1 |
| US 6201039 B1, 13.03.2001. | |||
Авторы
Даты
2018-07-25—Публикация
2014-07-18—Подача