Предпосылки создания настоящего изобретения
Изобретение относится к новой высушенной композиции импланта для получения нового инъектируемого водного состава импланта для применения при регенерации тканей, прежде всего при регенерации тканей ротовой полости, прежде всего при регенерации альвеолярной кости, цемента корня зуба или пародонтальной связки (PDL), пригодной для инъекции в пародонтальные карманы через сужающуюся систему и канюлю 18-го калибра, а также к новому инъектируемому водному составу импланта для инъекции, полученной с использованием упомянутой высушенной композиции импланта, к способу и набору для получения упомянутого нового инъектируемого водного состава импланта.
Существует множество факторов риска развития заболеваний тканей пародонта, таких как плохая гигиена полости рта, курение табака, диабет, ожирение, генетическая предрасположенность, возраст и социально-экономический статус, которые способствуют накоплению бактерий, образованию биопленок и инфекции зубодесневой борозды и, следовательно, к воспалению десен или гингивиту. Если не лечить, воспаление прогрессирует вдоль корня зуба и вызывает разрушение PDL и окружающей альвеолярной костной ткани, что относится к пародонтиту. По мере прогрессирования заболевания пародонта между зубом и мягкими тканями формируются карманы, которые продолжают расти до тех пор, пока зуб не потеряет свою стабильность и не выпадает. Клиническими признаками заболеваний пародонта являются воспаление мягких тканей, кровотечение при (тканевом) зондировании, возможно, сопровождающееся нагноением, и рентгенографическая потеря альвеолярной кости. Стоматолог может определить наличие и степень заболевания пародонта, используя зонд для измерения глубины пародонтальных карманов, то есть глубины между мягкой тканью или костью и зубом, что относится к потере клинического зубо-десневого прикрепления.
Направленная регенерация тканей (GTR) является широко используемой хирургической процедурой для лечения потери пародонтальных структур. В ходе этой процедуры пародонтолог получает доступ к больному корню и окружающей кости через разрезы мягких тканей, чтобы поднять лоскут. Следующим этапом является обработка (санация) поврежденной кости, мягких тканей и поверхности корня с помощью пригодных ручных инструментов, ультразвуковых или лазерных устройств, когда удаляют больные ткани, а поверхность корня очищают от зубного камня и выравнивают. После санации крупных дефектов кости более крупные дефекты кости заполняют материалом для регенерации кости. Для регенерации кости с более глубокими костными дефектами поверх материала для регенерации помещают тканевые барьеры для регенерации ткани, такие как Geistlich Bio-Gide®, описанные в ЕР-В1-1676592 и коммерческие продукты фирмы Geistlich Pharma AG. Пародонтолог закрывает лоскут соответствующими швами. Затем десна, эпителиальное прикрепление, кости и зубо-десневое прикрепление восстанавливаются. Хотя эта процедура была эффективной, разрезы в десне вызывают у пациента дискомфорт, боль, отек, рецессию десны, повышенную чувствительность зубов, длительное время заживления и повышают вероятность повторного заражения.
В качестве материалов для регенерации костей в участках повреждения кости были использованы многочисленные природные и синтетические материалы и композиции.
Хорошо известным природным остеокондуктивным заменителем кости, который способствует росту кости при пародонтальных костных дефектах, является материал Geistlich Bio-Oss®, коммерческий продукт фирмы Geistlich Pharma AG. Этот материал изготавливают из природной кости способом, описанным в патентах США №5167961 и 5417975, который позволяет сохранить трабекулярную архитектуру и нанокристаллическую структуру природной кости, что позволяет сформировать превосходную остеокондуктивную матрицу, которая не резорбируется или очень медленно резорбируется.
Чтобы исключить указанные выше недостатки, связанные с разрезами в десне, существует необходимость в разработке инъектируемого состава импланта для инъекции.
Для повышения восприятия пациентами при инъекции в пародонтальные карманы и удобной инъекции вручную с использованием шприца, этот инъектируемый водный состав импланта должен экструдироваться через канюлю с диаметром не более диаметра канюли или иглы калибра 18 (внутренний диаметр 0,838 мм), предпочтительно при давлении, не превышающем 60 Н.
Для оптимальной регенерации ткани ротовой полости, прежде всего для регенерации альвеолярной кости, цемента корня зуба и пародонтальной связки, требуется инъектируемый состав имплант а для инъекции, обеспечивающий матрицу из гидроксиапатита и коллагена, которые близки природной окружающей среде in vivo, где происходит такая регенерация.
Гидроксиапатит, полученный из природной кости, ближе к природной окружающей среде in vivo, в которой происходит регенерация, чем синтетический (небиологический) гидроксиапатит или керамический материал.
Частицы, полученные при измельчении гидроксиапатита из природной кости, характеризуются неупорядоченной и продольной формой в большей степени, чем округлые частицы, полученные при измельчении синтетического гидроксиапатита или керамического материала. Таким образом они представляют собой высокий риск закупорки канюли калибра 18. На фиг.5 представлены фотографии, полученные на сканирующем электронном микроскопе (СЭМ), нанокристаллических частиц гидроксиапатита из природной кости (слева) и из частиц синтетического бета-трикальцийфосфата (бета-ТКФ) (справа). Таким образом можно лишь частично предсказать результаты экструзии через канюли составов, содержащих частицы из синтетического гидроксиапатита или керамического материала на основании экструзии аналогичных составов, содержащих частицы гидроксиапатита, полученного из природной кости.
Важными признаками природной кости человека являются морфология и очень малый размер (наноразмер) кристаллов гидроксиапатита, которые в случае минерала кости человека характеризуются следующими параметрами: гексагональная пространственная группа Р63/m, длиной приблизительно от 30 до 50 нм (с ось: [0,0,1]) и длиной от 14 до 25 нм (а и b оси: [1,0,0] и [0,1,0]). См. Weiner S. и др., FASEB, 6:879-885 (1992). Таким образом, с учетом природной окружающей среды, в которой происходит регенерация, желательно использовать частицы нанокристаллического гидроксиап,атита, полученные из природной кости, предпочтительно с морфологией и размером кристаллов, близкими к природной кости человека.
В патенте США №2012/0107401 описаны жидкотекучие имплантируемые остеокондуктивные матрицы, которые включают смесь минеральных частиц размером 0,1-2 мм либо из керамического материала, такого как синтетический гидроксиапатит, либо бэта-TCP, либо гидроксиапатит из природной кости, коллаген, который может быть растворимым коллагеном либо нерастворимым коллагеном человеческого или животного происхождения, и терапевтический агент, включающий статин. Указано, что такие жидкотекучие имплантируемые остеокондуктивные матрицы являются пригодными в качестве порошков или гелей, которые можно вводить инъекцией, распылять или вливать в участок-мишень ткани. Указано также, что массовое соотношение керамического материала и коллагена составляет от 0,15 до 22,5 (п. 4) или от 1,5 до 11,5 (п. 5), а в качестве конкретных соотношений керамического материала и коллагена указаны только величины 5 и 4,83 (п. 2 и абз. [0089], [0090]).
В патенте США №7322825 описан способ лечения пародонтоза при инъекции в пародонтальные карманы композиции, которая представляет собой смесь тонко измельченных частиц микрокристаллического гидроксиапатита из кости размером от 50 до 400 мкм и частиц «свободного коллагена» диаметром менее 1 мм, причем отмечается, что эти частицы «свободного коллагена» представляют собой несшитые волокна коллагена малого размера или гель, содержащий фибриллярный коллаген, и необязательно физиологически совместимый загуститель. Вязкость такой смеси является достаточно низкой, чтобы проходить через иглу 18 калибра (внутренний диаметр 0,838 мм) после приложения дополнительной энергии при нагревании, например, микроволновым излучением. Согласно этому патенту, сшитый коллаген, такой как продукт Avitene или Collastat, нельзя разрезать на кусочки достаточно малого размера, чтобы проходить через иглу 18 калибра. Конкретно описанные композиции характеризуются массовым соотношением гидроксиапатита и коллагена от 0,5 до 1,5.
Способ лечения пародонтоза, описанный в патенте США №7322825, не получил широкого распространения. Несшитый коллаген, такой как «свободный коллаген», значительно отличается от природной окружающей среды in vivo, которая требуется для регенерации тканей ротовой полости, прежде всего для регенерации альвеолярной кости, цемента корня зуба и пародонтальной связки.
В патенте США №5352715 описан инъектируемый керамический состав для восстановления и наращивания мягких и твердых тканей, который включает коллаген и частицы керамического материала из фосфата кальция в фамацевтически приемлемом жидком носителе, где керамические частицы из фосфата кальция характеризуются размером от 50 до 250 мкм и массовым соотношением керамических частиц из фосфата кальция и коллагена от 1:19 до 1:1, предпочтительно от 1:4 до 1:2. Согласно описанию этого патента, керамические частицы из фосфата кальция предпочтительно представляют собой частицы спеченной керамики небиологического (синтетического) происхождения, а коллаген по существу является в значительной степени несшитым, то есть не-содержащим телопептиды, причем предпочтительным реконструированным коллагеном является очищенный коллаген, восстановленный ателопептидами. Такой инъектируемый керамический состав может проходить через иглу 20 калибра (внутренний диаметр 0,603 мм).
Комбинация не-содержащего телопептиды коллагена и синтетических частиц фосфата кальция в значительной степени отличается от природной окружающей среды in vivo, в которой происходит регенерация.
В заявке ЕР-0270254-А2 описана высушенная композиция импланта, включающая смесь, которая содержит по массе без учета влаги, 2-40% реконструированного фибриллярного ателопептидного коллагена, который в основном является несшитым, и 60-98% трикальцийфосфата, такого как гидроксиапатит с размером частиц в интервале 100-2000 мкм, при этом массовое соотношение трикальцийфосфата и ателопептидного коллагена составляет, таким образом, от 1,5 до 49. Такую высушенную композицию импланта обрабатывают гамма-излучением для улучшения как биологических, так и технологических свойств.
Комбинация не-содержащего телопептиды коллагена и синтетических частиц фосфата кальция в значительной степени отличается от природной окружающей среды in vivo, в которой происходит регенерация.
Инъектируемый водный состав импланта, содержащий коллаген, нельзя стерилизовать гамма- или рентгеновским излучением. Для стабильности в течение длительного периода времени (более 6 месяцев) стерильной инъектируемой водной композиции импланта требуются жесткие асептические условия получения и хранения, которые не всегда доступны для применения. Следовательно, требуется обеспечить получение высушенной композиции импланта, стабильность которой сохраняется в течение длительного периода времени и при регидратации которой можно получить инъектируемый водный состав импланта.
Краткое описание настоящего изобретения
Задача или цель настоящего изобретения заключалась в разработке высушенной композиции импланта, которую можно использовать для получения инъектируемого водного состава импланта для применении при регенерации ткани ротовой полости, прежде всего регенерации альвеолярной кости, цемента корня зуба и пародонтальной связки, причем этот водный состав импланта должен экструдироваться через сужающуюся систему и канюлю 18 калибра и при этом следует исключить недостатки составов импланта предшествующего уровня техники.
Варьируя способы получения, компоненты и соотношения компонентов более чем 300 прототипов высушенная композиций имплантов, включающих частицы нанокристаллического гидроксиапатита, полученных из природной кости и природного сшитого фибриллярного коллагена, и подвергая составы, полученные при регидратации и гомогенном смешивании высушенных композиций имплантов, испытанию на экструдируемость с использованием канюли 18 калибра (как описано в примере 9), авторами изобретения были выявлены признаки таких высушенных композиций имплантов, которые неожиданно обеспечивали экструдируемость через сужающуюся систему и канюлю 18 калибра регидратированных и гомогенно смешанных водных составов имплантов, причем указанные составы близки к природной окружающей среде, в которой происходит регенерация.
Согласно изобретению указанная выше цель достигается, как определено в прилагаемой формуле изобретения.
Изобретение относится к следующим объектам:
- высушенная композиция импланта, в основном состоящая из смеси частиц нанокристаллического гидроксиапатита, полученных из природной кости, размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с ячейками размером 0,5 мм, причем массовое соотношение нанокристаллического гидроксиапатита и коллагена составляет от 1,8 до 4,5.
- применение указанной высушенной композиции импланта для получения с помощью регидратации и гомогенного смешивания 25-45 мас. % указанной выше высушенной композиции импланта с фармацевтически приемлемым водным носителем, инъектируемый водный состав импланта для применения при регенерации ткани ротовой полости, который экструдируется через сужающуюся систему и канюлю 18 калибра (внутренний диаметр 0,838 мм) длиной 25,4 мм, и
- инъектируемый водный состав импланта для применения при регенерации ткани ротовой полости, который может экструдироваться через сужающуюся систему и канюлю 18 калибра (внутренний диаметр 0,838 мм) длиной 25,4 мм после приложения силы, не превышающей 60 Н, который включает 25-45 мас. % указанной выше высушенной композиции импланта, регидратированной и гомогенно смешанной со стерильной водой или стерильным изотоническим солевым раствором.
Термин «в основном состоящий из смеси…» означает, что очень большая доля, обычно по меньшей мере 99 мас. % высушенного импланта, состоит из указанной смеси и не более 6% неорганической соли, такой как, например, хлорид натрия, других компонентов, обычно не более 1 мас. % высушенного импланта, полученного из природного источника, и не оказывает значительного влияния на экструзионные свойства инъектируемого водного состава импланта. Такие компоненты могут представлять собой жир, сульфированную золу, глюкозамин, гелектозамин и части остаточных белков в очень малых количествах, такие как периостин, декорин и люмикан или аналогичные белки. Другие компоненты не включают любой синтетический полимер, прежде всего любой полиэтиленоксид, любой полипропиленоксид или любое синтетическое смазывающее вещество. Другие компоненты не включают любой статин или любой искусственный гидроксиапатит, то есть гидроксиапатит небиологического происхождения.
«Частицы нанокристаллического гидроксиапатита, полученные из природной кости» означают частицы, полученные из природной кости способом, который обеспечивает сохранение нанокристаллической структуры природной кости. Такой способ следует проводить при достаточно низкой температуре, при которой не происходит рекристаллизация природной кости, обычно при температуре, не превышающей 700°С.
Такой пригодный способ описан в патентах США No. 5167961 или 5417975 и он включает деградацию органического материала в обезжиренной кости при нагревании в присутствии аммиака, экстрагирование солюбилизированных продуктов деградации при промывке водой при температуре менее 60°С и при обработке костного минерала на воздухе при температуре от 250°С до 600°С таком образом, чтобы обеспечить сохранение губчатой структуры и нанокристаллической структуры природной кости, получение нанокристаллического гидроксиапатиата с очень низким содержанием органических примесей или белков. Частицы нанокристаллического гидроксиапатита, полученные из природной кости, можно получить при измельчении и просеивании указанного выше нанокристаллического гидроксиапатита.
Частицы нанокристаллического гидроксиапатита из природной кости можно также получить удобным способом при измельчении и просеивании гранул Geistlich Bio-Oss® Small Granules (выпускаемых фирмой Geistlich Pharma AG, CH-6110, Швейцария).
Размер «частиц нанокристаллического гидроксиапатита из природной кости», пригодных для включения в композицию по настоящему изобретению, составляет от 50 до 200 мкм.
Действительно, если размер частиц нанокристаллического гидроксиапатита из природной кости составляет более 200 мкм, то состав импланта, полученного при регидратации и гомогенном смешивании, имеет тенденцию забивать канюли шприца калибра 18 (внутренний диаметр 0,838 мм), а если размер частиц нанокристаллического гидроксиапатита из природной кости, составляет менее 50 мкм, существует повышенный риск воспаления, вызванного этими мелкими частицами.
Таким образом интервал размера от 50 до 200 мкм имеет определяющее значение.
Предпочтительно размер частиц нанокристаллического гидроксиапатита из природной кости составляет от 100 до 180 мкм. Таким образом сводится к минимуму риск воспаления или засорения.
Термин «материал из природного сшитого фибриллярного коллагена» означает материал из фибриллярного коллагена, полученный из материала природной ткани способом, позволяющим сохранить телопептидную структуру и наибольшую степень его природной сшивки. Такой материал из природного сшитого фибриллярного коллагена представляет собой нерастворимый материал коллагена, который не подвергали любой ферментативной обработке, любой химической сшивке или любой физической сшивке (такой как, например, обработка DeHydroThermal DHT, УФ-облучение и т.п…). Действительно, любая из указанных обработок может значительно изменить структуру телопептидов и/или природную сшивку, свойственную материалу из природной ткани.
Пригодным материалом из природного сшитого фибриллярного коллагена является материал из природных тканей, который содержит от 50 до 100 мас. % коллагена и от 0 до 50 мас. % эластина, предпочтительно от 70 до 95 мас. % и от 5 до 30% эластина по данным определения десмозина/изодесмозина согласно модифицированному известному методу, включающему гидролиз и оф-ВЭЖХ (см., например, работы Guida Ε. и др. 1990 Development and validation of a high performance chromatography method for the determination of desmosines in tissues, Journal of Chromatography или Rodriguqe Ρ 2008 Quantification of Mouse Lung Elastin During Prenatal Development, The Open Respiratory Medicine Journal). Примеры таких тканей включают ткани позвоночных, прежде всего млекопитающих (например, свиней, крупного рогатого скота, лошадей, овец, коз, кроликов), мембрану брюшной полости и перикарда, подслизистую оболочку тонкой кишки (SIS) и дерму. Такими тканями предпочтительно являются ткани свиней, крупного рогатого скота или лошадей. Представляют интерес ткани мембраны брюшной полости и дермы свиньи, крупного рогатого скота или лошади.
Предпочтительно материал природного сшитого фибриллярного коллагена выбирают из группы, состоящей из дермы свиньи и мембраны брюшной полости или перикарда свиньи.
Обычно коллаген представляет собой преимущественно коллаген типа I, коллаген типа III или их смесь. Коллаген может также включать значительную долю коллагена типа II, типа IV, типа VI или типа VIII или любую комбинацию любых из указанных типов коллагена.
Обычно материал из природного сшитого фибриллярного коллагена содержит от 50 до 100 мас. % коллагена и от 0 до 50 мас. % эластина, предпочтительно от 70 до 95 мас. % коллагена и от 5 до 30 мас. % эластина.
Пригодным материалом из природного сшитого фибриллярного коллагена из природных тканей является коллагеновая мембрана брюшной полости и перикарда свиньи, крупного рогатого скота или лошади, полученная по методике, аналогичной описанной в разделе Примеры в патенте ЕР-В1-1676592, включающей щелочную обработку, кислотную обработку и обработку органическими растворителями с последующим измельчением до фрагментов, проходящих через сито с размером ячеек 0,5 мм.
Другим пригодным материалом из природного сшитого фибриллярного коллагена из природных тканей является продукт Geistlich Bio-Gide® (выпускаемый фирмой Geistlich Pharma AG), который измельчают до фрагментов, проходящих через сито с размером ячеек 0,5 мм.
Еще одним пригодным материалом природного сшитого фибриллярного коллагена из природных тканей является дерма свиньи, полученная по методике, описанной в примере 7 патента ЕР-В1-2654816, включающей щелочную обработку, кислотную обработку, лиофилизацию и очистку органическими растворителями с последующим измельчением до фрагментов, проходящих через сито с размером ячеек 0,5 мм.
Следует отметить, что материал из природного сшитого фибриллярного коллагена включает зрелые коллагеновые волокна, характеризующиеся тройной спиральностью по данным спектроскопии кругового дихроизма. Такие волокна действительно образуют каркас, который способствует колонизации клетками для регенерации тканей ротовой полости, прежде всего клетками для регенерации кости и клетками для регенерации пародонтальной связки (PDL).
Материал из природного сшитого фибриллярного коллагена должен присутствовать в виде фрагментов, проходящих через сито с размером ячеек 0,5 мм. Такие фрагменты в основном получают при измельчении природного сшитого фибриллярного коллагена по методике, включающей центробежную мельницу и просеивание фрагментов коллагена.
Характеристика материала из природного сшитого фибриллярного коллагена, присутствующего в виде фрагментов, проходящих через сито с размером ячеек 0,5 мм, является критичной для экструзии через сужающуюся систему и канюлю шприца калибра 18 (внутренний диаметр 0,838 мм). Действительно, как было показано в экспериментах, проведенных с использованием множества прототипов, если в составе высушенной композиции импланта использовать более крупные фрагменты природного сшитого фибриллярного материала, например, которые проходят через сито с размером ячеек 0,6 или 0,7 мм, то существует значительный риск того, что состав импланта, полученный после регидратации и гомогенного смешивания высушенной композиции импланта, будет засорять канюлю калибра 18.
Другим важным параметром для экструзии через сужающуюсяю систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) является массовое соотношение нанокристаллического гидроксиапатита и коллагена.
Действительно, как было показано в экспериментах, проведенных с использованием множества прототипов, если массовое соотношение гидроксиапатита и коллагена составляет менее 1,8 или более 4,5, то состав импланта, полученный после регидратации и гомогенного смешивания, будет с трудом проходить через шприц, так как сила, необходимая для экструзии через сужающуюся систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) слишком высока. Такой неожиданный результат, по-видимому, трудно объяснить. Сила, необходимая для экструзии, резко увеличивается с 1,8 до 1,5, но лишь умеренно увеличивается с 4,5 до 6. Однако, как показали эксперименты, проведенные с использованием многочисленных прототипов, когда это отношение превышает 4,5, например, 5, воспроизводимость силы, необходимой для экструзии композиции импланта, недостаточна. Высокая воспроизводимость, необходимая для коммерческого импланта, достигается только тогда, когда соотношение нанокристаллического гидроксиапатита и коллагена составляет от 1,8 до 4,5.
Таким образом массовое соотношение нанокристаллического гидроксиапатита и коллагена от 1,8 до 4,5 является критическим.
Предпочтительно массовое соотношение нанокристаллического гидроксиапатита и коллагена составляет от 2,5 до 4,2. Обычно в этом интервале для экструзии требуется более слабая сила.
Наиболее предпочтительно массовое соотношение нанокристаллического гидроксиапатита и коллагена составляет от 2,5 до 4,0. Действительно, было установлено, что для инъектируемых водных составов имплантов с таким массовым соотношением нанокристаллического гидроксиапатита и коллагена достигается самая высокая воспроизводимость при малой силе.
Для повышения экструдируемости инъектируемого водного состава импланта необходимо стерилизовать высушенную водную композицию импланта гамма- или рентгеновским излучением с использованием обычных доз радиации для стерилизации, обычно 27-33 кГр. При такой обработке действительно происходит разрыв определенных связей в природном сшитом фибриллярном коллагене, что способствует повышению его текучести и экструдируемости.
Термин «инъектируемый водный состава импланта» относится к составу импланта, полученного после регидратации и гомогенного смешивания высушенной композиции импланта с фармацевтически приемлемым водным носителем, который можно удобно инъектировать в организм человека или животного для регенерации тканей ротовой полости, прежде всего в пародонтальных карманах, при экструзии через сужающуюсяю систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм.
Обычно инъектируемый водный состава импланта можно экструдировать через сужающуюсяю систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм с силой, не превышающей 60 Н.
В основном таким фармацевтически приемлемым водным носителем является вода, стерильный изотонический солевой раствор, кровь или ее фракции, обычно собственная кровь пациента.
Инъектируемый водный состав импланта предпочтительно получают при регидратации и гомогенном смешивании 25-45 мас. % высушенной композиции импланта, более предпочтительно 30-40 мас. % высушенной композиции импланта со стерильной водой, стерильным изотоническим солевым раствором или кровью. При использовании указанного количества высушенной композиции импланта, инъектируемый водный состав импланта представляет собой новый состав, который можно экструдировать через сужающуюсяю систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм с силой, не превышающей 60 Н.
Если инъектируемый водный состав импланта получают при регидратации и гомогенном смешивании 30-40 мас. % описанной выше высушенной композиции импланта со стерильной водой или стерильным изотоническим солевым раствором, сила, необходимая для экструдирования через сужающуюсяю систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм, составляет менее 40 Н, предпочтительно менее 20 Н.
Если инъектируемый водный состав импланта получают при регидратации и гомогенном смешивании 30-40 мас. % описанной выше высушенной композиции импланта с кровью, сила, необходимая для экструдирования высушенного инъектируемого водного состава импланта, содержащего 30-40 мас. % высушенной композиции импланта в фармацевтически приемлемом носителе, составляет менее 45 Н, предпочтительно менее 25 Н.
Высушенную композицию импланта, используемую согласно настоящему изобретению, можно получать способом, включающим следующие стадии:
(а) Получение частиц нанокристаллического гидроксиапатита из природной кости, характеризующихся размером от 50 до 200 мкм,
(б) Получение измельченного природного сшитого фибриллярного коллагена способом, включающим щелочную обработку, кислотную обработку и обработку органическими растворителями, и измельчение на фрагменты, проходящие через сито с размером ячеек 0,5 мм,
(в) Добавление смеси измельченного природного сшитого фибриллярного коллагена, полученного на стадии (б), в водный раствор, интенсивное смешивание, при этом получают суспензию коллагена, добавление частиц нанокристаллического гидроксиапатита размером от 50 до 200 мкм, полученных на стадии (а), и интенсивное смешивание при поддерживании рН в интервале от 4,2 до 7,5,
(г) Высушивание смешанной композиции, содержащей частицы нанокристаллического гидроксиапатита и коллаген, полученный на стадии (в), и
(д) Стерилизация гамма- или рентгеновским излучением высушенной композиции импланта, полученной на стадии (г).
Керамический материал частиц нанокристаллического гидроксиапатита из природной кости представляет собой частицы, полученные из природной кости способом, позволяющим сохранить нанокристаллическую структуру природной кости, как описано выше.
Костный материал с высокой степенью чистоты, полученный описанным выше способом, можно измельчать и просеивать таким образом, чтобы получить требуемый размер.
В другом варианте частицы керамического материала, полученные из природной кости, требуемого размера можно получить из продукта Geistlich Bio-Oss® (производства фирмы Geistlich Pharma AG) с использованием стадий измельчения и просеивания.
Измельченный природный сшитый фибриллярный коллаген, полученный на стадии (б), можно получить способом, аналогично тому, как описано в примере 7 патента ЕР-В1-2654815, который включает измельчение в воде кожевенного сырья свиней, крупного рогатого скота, лошадей, коз или кроликов до частиц размером от 0,5 до 30 мм, удаление воды с использованием водорастворимого растворителя, такого как спирт или кетон, обезжиривание с использованием хлорированного углеводорода, такого как дихлорэтан или хлористый метилен или нехлорированный углеводород, такой как гексан или толуол, обработку коллагена сильным неорганическим основанием при рН выше 12,0 и сильной неорганической кислотой при рН от 0 до 1, лиофильное высушивание и очистку высушенных губчатых волокон коллагена, полученных при обработке органическими растворителями, такими как спирты, простые эфиры, кетоны и хлорированные углеводороды, удаление растворителей в вакууме и дальнейшее измельчение очищенного губчатого коллагена до фрагментов, которые проходят через ячейки сита размером 0,5 мм по методике, включающей центробежную мельницу и просеивание фрагментов коллагена.
Измельченный природный сшитый фибриллярный коллаген, полученный на стадии (б), можно получить способом, аналогично тому, как описано в патенте ЕР-В1-1676592, который включает отделение от мяса и жира при механической обработке мембран брюшной полости иди миокарда свиньи, крупного рогатого скота, лошади, промывку водой, обработку 1-5%-ным раствором гидроксида натрия, промывку водой, подкисление 0,2-0,8%-ной соляной кислотой, промывку водой до рН 3.5, нейтрализацию раствором NaHCO3, промывку водой, дегидратацию водорастворимым растворителем, таким как спирт или кетон, обезжиривание углеводородом, таким как гексан, и последующее измельчение очищенных мембран коллагена на фрагменты, проходящие через сито с размером ячеек 0,5 мм, по методике, включающей центробежную мельницу и просеивание фрагментов коллагена.
На стадии (в) измельченный природный сшитый фибриллярный коллаген, полученный на стадии (б), добавляют в водный раствор и интенсивно перемешивают, при этом получают суспензию коллагена, затем полученные на стадии (а) частицы нанокристаллического гидроксиапатита с размером от 50 до 200 мкм добавляют в суспензию коллагена и интенсивно перемешивают.
Обычно величина рН, измеренная на стадии (в), составляет от 4,2 до 7,5, предпочтительно от 4,5 до 7,5.
Стадия (г) обычно включает высушивание смешанной композиции, содержащей частицы нанокристаллического гидроксиапатита и коллаген, полученный на стадии (в), лиофильно или на воздухе предпочтительно при пониженном давлении.
Содержание воды в высушенной композиции импланта, полученной на стадии (б), обычно составляет 3-7%, по данным измерения методом титрования Карла Фишера.
После стадии (г) необязательно проводят стадию (д) стерилизации гамма- или рентгеновским излучением, обычно используя обычные радиационные дозы для стерилизации, обычно 27-33 кГр.
Изобретение относится также к новому инъектируемому водному составу импланта для применения при регенерации тканей ротовой полости, который можно экструдировать через сужающуюся систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм, с приложением силы, не превышающей 60 Н, который включает 25-45 мас. % указанной выше высушенной композиции импланта, которую подвергали регидратации и гомогенному смешиванию со стерильной водой или стерильным изотоническим солевым раствором.
Если инъектируемый водный состав импланта включает 30-40 мас. % указанной выше высушенной композиции импланта, которую подвергали регидратации и гомогенному перемешиванию со стерильной водой или стерильным изотоническим солевым раствором, то сила, необходимая для экструдирования инъектируемого водного состава импланта через сужающуюся систему и канюлю калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм составляет менее 40 Н, в большинстве случаев менее 20 Н.
Наблюдалось, что остеобласты могут расти in vitro в инъектируемом водном составе импланта по настоящему изобретению, что указывает на высокую биосовместимость такого инъектируемого водного состава импланта, которая обеспечивает при имплантации матрицу, очень близкую к естественной среде in vivo, в которой происходит регенерация.
Изобретение также относится к способу получения указанного выше инъектируемого водного состава импланта, который включает регидратацию и гомогенное перемешивание 25-45 мас. %, соответственно 30-40 мас. % указанной выше высушенной композиции импланта со стерильной водой или стерильным изотоническим солевым раствором.
Гомогенное смешивание материала после регидратации имеет существенное значение для его экструзии из шприца с приложением низкой силы.
Проведение регидратации и гомогенного смешивания высушенной композиции импланта со стерильной водой или стерильным изотоническим солевым раствором в шприце, снабженном смешивающим устройством, является достаточно удобным способом.
Таким пригодным шприцом является система смешивания в шприце Medmix (MEDMIX, SP 003-00М-02 /В, номер по каталогу 507211), представленная на фиг. 1.
Более того изобретение относится к готовому к применению шприцу, содержащему инъектируемый состав импланта.
Такой готовый к применению шприц можно изготовить задолго до инъекции в очень жестких стерильных условиях при получении указанного выше высушенного состава импланта и проведении регидратации и гомогенного смешивания 25-45 мас. % указанной выше высушенной композиции импланта со стерильной водой или стерильным изотоническим солевым раствором и введении в шприц инъектируемого водного состава импланта.
Такой готовый к применению шприц можно изготовить незадолго перед инъекцией из шприца с перемешивающим устройством, который содержит указанную выше высушенную композицию импланта, при проведении регидратации и гомогенного смешивания в шприце указанной высушенной композиции импланта со стерильной водой, стерильным изотоническим солевым раствором или кровью.
Изобретение также относится к набору для получения указанного выше инъектируемого водного состава импланта, предназначенного для применения при регенерации тканей в ротовой полости, который включает:
- шприц, снабженный смешивающим устройством, содержащий высушенную композицию импланта, указанную выше, сужающейся системой и канюлей калибра 18 (внутренний диаметр 0,838 мм) длиной 25,4 мм,
- контейнер, заполненный соответствующим количеством стерильной воды или стерильного изотонического раствора.
Предпочтительно контейнер, заполненный соответствующим количеством стерильной воды или стерильным изотоническим раствором, представляет собой шприц с канюлей. Таким образом жидкость можно удобно вводить в шприц, снабженный смешивающим устройством, и который содержит высушенную композицию импланта.
Кроме того, изобретение также относится к способу ускорения регенерации альвеолярной кости, цемента корня зуба или PDL за счет имплантации в ротовую полость указанного выше инъектируемого состава импланта.
Краткое описание фигур
Изобретение будет описано более подробно со ссылкой на иллюстративные примеры предпочтительных вариантов осуществления изобретения и на прилагаемые фигуры.
На фиг. 1 представлена система шприца со смешивающим устройством Medmix (MEDMIX, SP 003-00М-02 /В, номер по каталогу 507211), (1) - шприц, содержащий высушенный биоматериал, (2) - колпачок Люэра с открытым выпускным отверстием, совместимый с любой канюлей Люэра, (3) колпачок с открытым отверстием для закрытия шприца во время процесса смешивания, (4) перемешивающее устройство, представляющее собой гибкий смеситель, когда поршень удален, и (5) поршень, который может быть удален для перемешивания материала в шприце, а затем может быть возвращен в исходное положение для вытеснения материала.
На фиг. 2 показана копия процедуры смешивания фирмы Medmix, как описано в инструкции по применению, которая прилагается к системе смешивания в шприце Medmix.
На фиг. 3А и 3Б представлены кривые экструзии инъектируемых водных составов импланта, полученных при проведении регидратации и гомогенного смешивания высушенных композиций имплантов 2 и 4, полученных в примерах, с изотоническим солевым раствором (кривые (1) и (3)) или со свежей кровью человека (кривые (2) и (4)), соответственно.
На фиг. 4 представлено микроскопическое изображение, полученное с использованием конфокального вращающегося дискового микроскопа CV1000 с возбуждением лазерным излучением при 561 нм, инъектируемого водного состава импланта 4, полученного при регидратации и гомогенном смешивании высушенной композиции импланта 4 (полученной в примере 6) с кровью человека: четко видны растущие клетки МС3Т3 CytoLight Red.
На фиг. 5 слева представлена сканирующая электронная микрофотография (СЭМ) нанокристаллических частиц гидроксиапатита, полученных из природной кости, а справа - SEM синтетических частиц бета-ТСР.
Подробное описание настоящего изобретения
Настоящие примеры иллюстрируют изобретение, не ограничиваясь только ими.
Пример 1
Получение неочищенных материалов
1) Получение тонкодисперсных нанокристаллических частиц гидроксиапатита размером от 100 до 150 мкм или от 125 до 180 мкм
Тонкодисперсные нанокристаллические частицы гидроксиапатита из костных минералов получали из кортикального слоя или губчатого вещества кости, как описано в патенте US-A-5417975, примеры 1-4, с использованием дополнительной стадии просеивания для получения частиц размером от 100 до 150 мкм или от 125 до 180 мкм, соответственно.
В другом варианте тонкодисперсные нанокристаллические частицы гидроксиапатита из костных минералов получали при измельчении гранул Geistlich Bio-Oss® Small (выпускаемых фирмой Geistlich Pharma AG, CH-6110, Швейцария),с последующим осторожным уплотнением с использованием специального пульверизатора и дополнительной стадии просеивания для получения частиц размером от 100 до 150 мкм или от 125 до 180 мкм, соответственно.
Полученные, как указано выше, тонкодисперсные нанокристаллические частицы гидроксиапатита из костных минералов размером от 100 до 150 мкм или от 125 до 180 мкм хранили в стеклянных флаконах до использования.
2) Получение коллагена А
Кожевенное сырье свиньи измельчали в мясорубке до кусочков размером от 1 до 20 мм. Воду удаляли с помощью водорастворимого растворителя, такого как спирт или кетон. Волокна коллагена обезжиривали с использованием хлорированного углеводорода, такого как дихлорэтан или хлористый метилен, или нехлорированного углеводорода, такого как гексан или толуол. После удаления растворителя коллаген обрабатывали сильным органическим основанием при рН выше 12 в течение от 6 до 24 ч., и обрабатывали сильной неорганической кислотой при рН от 0 до 1 в течение от 1 до 12 ч. Избыток кислоты удаляли при промывке водой и суспензию гомогенизировали до образования 0,5 до 2% гомогенной суспензии волокон коллагена в присутствии регулятора набухания, такого как неорганическая соль. Суспензию высушивали лиофильно и полученные высушенные волокна губчатого коллагена последовательно очищали различными органическими растворителями, такими как спирты, простые эфиры, кетоны и хлорированные углеводороды, затем растворители выпаривали в вакууме до остаточного содержания растворителя менее 1%.
Кусочки размером 1x1 см очищенного губчатого коллагена назрезали вручную ножницами. Нарезанные кусочки дополнительно измельчали, используя сначала режущую мельницу, которая включает сито от 0,5 до 4,0 мм, затем центробежную мельницу (Retsch, ZM200) с ситом 0,5 мм, включающую трапециевидные отверстия. В другом варианте нарезанные ножницами кусочки измельчали напрямую на центробежной мельнице.
Таким образом получали фрагменты природного сшитого фибриллярного коллагена, содержащие коллаген А и которые проходят через сито с размером ячеек 0,5 мм.
3) Получение коллагена В
Мембраны брюшной полости поросят полностью отделяли от мяса и обезжиривали механическим способом, промывали в проточной воде и обрабатывали 2%-ным раствором NaOH в течение 12 ч. Затем мембраны промывали проточной водой и подкисляли 0,5%-ной HCl. После подкисления материала на всю его глубину (в течение 15 мин) материал промывали до достижения рН 3,5. Затем материал уплотняли 7%-ным солевым раствором, нейтрализовали 1%-ным раствором NaHCO3 и промывали проточной водой, и подвергали дегидратации ацетоном и обезжириванию н-гексаном.
Затем материал сушили с использованием этилового эфира и измельчали на режущей мельнице (например, Pulverisette 25 фирмы Fritsch: см. www.fritsch.de./produkte/mahlen/schneidmuehlen/pulverisette-25 или SM300 фирмы Retsch: www.retsch.de/de/produkte/zerkleinern/schneidmuehlen.htlm), которая включает трапециевидные отверстия от 0,5 до 1,0 мм.
Затем нарезанные сегменты волокон коллагена дополнительно измельчали с использованием центробежной мельницы, которая включает трапециевидные отверстия с ячейками 0,5 мм (Retsch, ZM200).
Таким образом получали фрагменты природного сшитого фибриллярного коллагена, содержащие коллаген В, которые проходят через сито с размером ячеек 0,5 мм.
Пример 2
Высушивание и стерилизация смешанных композиций, содержащих нанокристаллические частицы гидроксиапатита и коллаген
Смешанные композиции, содержащие нанокристаллические частицы гидроксиапатита и коллаген (полученный, как описано в примерах 3-8), высушивали лиофильно или на воздухе при пониженном давлении и стерилизовали с использованием гамма- или рентгеновского облучения.
1) Лиофилизация
Из шприца объемом 50 мл массой наполняли шприцы объемом 1 мл (с нижней стороны шприца) из циклического олефинового сополимера (СОС). Заполняли примерно 0,5 мл объема шприца объемом 1 мл. Шприцы хранили закрытыми с обеих сторон в течение 5 ч в холодильнике при 4°С. Затем шприцы открывали с обеих сторон и помещали на металлическую пластину в лиофилизатор, причем каждый шприц находился в лежачем положении, чтобы иметь большую поверхность контакта с металлической пластиной. Затем включали следующую программу лиофилизации:
1. замораживание при -40°С в течение 7 ч
2. выдерживание при -40°С в течение 4 ч
3. первичное высушивание при -10°С и 850 мкбар в течение 20 ч
4. вторичное высушивание при +20°С и 100 мкбар в течение 6 ч.
В другом варианте вязкую массу нанокристаллических частиц гидроксиапатита и коллагена лиофилизировали не в шприцах, а на пластинах из нержавеющей стали или в небольших формах из нержавеющей стали диаметром менее 25 мм и глубиной менее 10 мм. Полученный после лиоффилизации высушенный материал измельчали на частицы размером от 0,1 до 2 мм с использованием центробежной мельницы (Retsch, ZM200) с размером ячеек от 1,5 до 10 мм. После измельчения в мельнице получали более мелкие нанокристаллические частицы гидроксиапатита в восстановленном конечном продукте.
В другом варианте для измельчения вязкую массу нанокристаллических частиц гидроксиапатита и коллагена экструдировали из выходного отверстия стандартного люэровского шприца и формировали в виде прямых полос на пластинах из нержавеющей стали. Затем материал сам по себе высушивали лиофилизацией.
2) Высушивание на воздухе
В другом варианте вязкую массу нанокристаллических частиц гидроксиапатита и коллагена, например, сформированную в виде прямых полос, высушивали в вакуумной сушильном шкафу при 30°С и 10 мкбар в течение 24 ч. Высушенные прямые полоски вручную измельчали на полоски длиной от 5 до 10 мм.
Затем гранулированный материал или небольшие полоски помещали в систему смешивания шприца объемом 3 мл (MEDMIX, SP 003-00М-02/В, номер по каталогу 507211) с колпачком шприца, включающим люэр с открытым отверстием и колпачок с открытым отверстием (MEDMIX, CP 000- 76M/D, номер по каталогу 506964).
3) Стерилизация
Высушенную композицию импланта, полученную после лиофилизации или высушивания на воздухе при пониженном давлении стерилизовали с использованием гамма- или рентгеновского облучения при 27-33 кГр.
Содержание воды в высушенном продукте сразу после стерилизации составляло 3-7% по данным измерения методом титрования Карла Фишера.
Пример 3
Получение высушенной композиции импланта 1. содержащей частицы нанокристаллического гидроксиапатита размером от 100 до 150 мкм или от 125 до 180 мкм и коллаген А при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0
Получение композиции нанокристаллического гидроксиапатита и коллагена В химическом стакане с помощью шпателя смешивали воду и соляную кислоту (2М). Затем добавляли измельченный коллаген А, полученный в примере 1, осторожно погружали в жидкость, чтобы смочить весь коллаген. Стакан закрывали завинчивающейся крышкой, и водно-коллагеновую суспензию гомогенно перемешивали на мешалке Speedmixer (фирмы CosSearch GmbH, Speedmixer DAC400.1FVZ) в течение 4 мин со скоростью 2500 об/мин. Суспензию коллагена слегка нагревали во время процедуры перемешивания. Затем суспензию коллагена охлаждали в течение 30 мин в холодильнике при 4°С.
Суспензию коллагена снова смешивали на мешалке Speedmixer в течение 2 мин со скоростью 2500 об/мин. Затем частицы костного тонкодисперсного нанокристаллического гидроксиапатита размером от 100 до 150 мкм или от 125 до 180 мкм, полученные в примере 1, добавляли в химический стакан, содержащий суспензию коллагена, и массу перемешивали на мешалке Speedmixer в течение 2 мин со скоростью 2000 об/мин. При этом величина рН составляла приблизительно 4,5.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.

Высушивание композиции нанокристаллического гидроксиапатита и коллагена
Высушивание методом лиофилизации или на воздухе при пониженном давлении и стерилизацию проводили, как описано в примере 2.
Таким образом получали высушенную композицию импланта 1, содержащую частицы нанокристаллического гидроксиапатита, размером от 100 до 150 мкм или от 125 до 180 мкм и коллаген А при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0, при рН до 4,5 после дегидратации деминерализованной водой, которую проводили, как описано в примере 9.
Пример 4
Получение высушенной композиции импланта 2. содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм и коллаген В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4.0
Получение композиции нанокристаллического гидроксиапатита и коллагена
Измельченный коллаген В, полученный в примере 1, осторожно погружали в деминерализованную воду, чтобы смочить весь коллаген. Стакан закрывали завинчивающейся крышкой, и водно-коллагеновую суспензию гомогенно перемешивали на мешалке Speedmixer в течение 1 мин со скоростью 2500 об/мин. Суспензию коллагена нагревали до 70°С на водяной бане в течение 4 ч. Затем суспензию коллагена охлаждали в течение 30 мин при комнатной температуре или в холодильнике или на водяной бане.
Суспензию коллагена снова смешивали на мешалке Speedmixer в течение 2 мин со скоростью 2500 об/мин. Затем частицы костного тонкодисперсного нанокристаллического гидроксиапатита размером от 125 до 180 мкм, полученные в примере 1, добавляли в химический стакан, содержащий суспензию коллагена, и массу перемешивали на мешалке Speedmixer в течение 2 мин со скоростью 2000 об/мин. При этом величина рН составляла 6,2.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.

Высушивание композиции нанокристаллического гидроксиапатита и коллагена
Высушивание методом лиофилизации или на воздухе при пониженном давлении и стерилизацию проводили, как описано в примере 2.
Таким образом получали высушенную композицию импланта 2, содержащую частицы нанокристаллического гидроксиапатита, размером или от 125 до 180 мкм и коллаген В, при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0, при рН 6,2 после дегидратации деминерализованной водой, которую проводили, как описано в примере 9.
Пример 5
Получение высушенной композиции импланта 3. содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм и смесь 2 частей коллагена А и одной части коллагена В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2.67
Получение композиции нанокристаллического гидроксиапатита и коллагена
В химическом стакане с помощью шпателя смешивали воду и соляную кислоту (2М). Затем добавляли измельченный коллаген В, полученный в примере 1, осторожно погружали в жидкость, чтобы смочить весь коллаген. Стакан закрывали завинчивающейся крышкой, и водно-коллагеновую суспензию гомогенно перемешивали на мешалке Speedmixer в течение 2 мин со скоростью 2500 об/мин, при этом величина рН составляла от 0,9 до 1. Суспензию коллагена нагревали до 70°С на водяной бане в течение 20 мин. Затем суспензию коллагена охлаждали в течение 30 мин на водяной бане при 25°С.
Измельченный коллаген А, полученный в примере 1, добавляли и осторожно погружали в жидкость, чтобы смочить весь коллаген. Затем суспензию перемешивали на мешалке Speedmixer в течение 4 мин со скоростью 2500 об/мин.
И наконец, частицы костного тонкодисперсного нанокристаллического гидроксиапатита размером от 125 до 180 мкм, полученные в примере 1, добавляли в химический стакан, содержащий суспензию коллагена, и массу перемешивали на мешалке Speedmixer в течение 2 мин со скоростью 2000 об/мин. При этом величина рН составляла приблизительно 4,5.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.
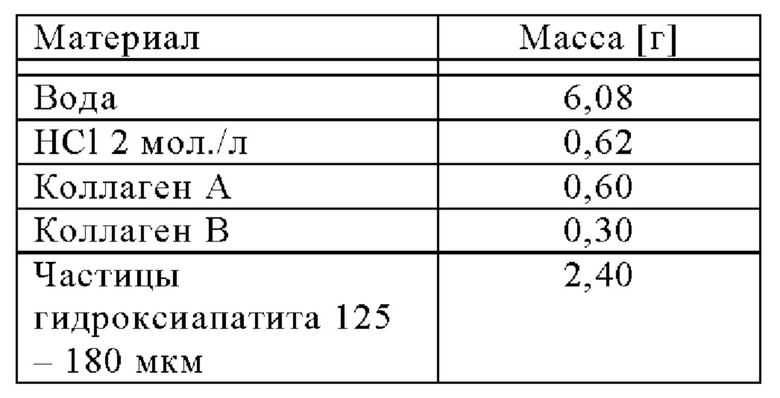
Высушивание композиции нанокристаллического гидроксиапатита и коллагена
Высушивание методом лиофилизации или на воздухе при пониженном давлении и стерилизацию проводили, как описано в примере 2.
Таким образом получали высушенную композицию импланта 3, содержащую частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и смесь 2 частей коллагена А и 1 часть коллагена В, при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2,67, при рН 4,5 после дегидратации деминерализованной водой, которую проводили, как описано в примере 9.
Пример 6
Получение высушенной композиции импланта 4. содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм и смесь 2 частей коллагена А и 1 части коллагена В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2.67
Получение композиции нанокристаллического гидроксиапатита и коллагена Измельченный коллаген В, полученный в примере 1, добавляли и осторожно погружали в жидкость, чтобы смочить весь коллаген. Стакан закрывали завинчивающейся крышкой, и водно-коллагеновую суспензию гомогенно перемешивали на мешалке Speedmixer в течение 1 мин со скоростью 2500 об/мин. Суспензию коллагена нагревали до 70°С на водяной бане в течение 20 мин. Затем суспензию коллагена охлаждали в течение 30 мин на водяной бане при 25°С.
Измельченный коллаген А, полученный в примере 1, добавляли и осторожно погружали в жидкость, чтобы смочить весь коллаген. Затем суспензию перемешивали на мешалке Speedmixer в течение 4 мин со скоростью 2500 об/мин.
И наконец, тонкодисперсные нанокристаллического частицы костного гидроксиапатита размером от 125 до 180 мкм, полученные в примере 1, добавляли в химический стакан, содержащий суспензию коллагена, и массу перемешивали на мешалке Speedmixer в течение 2 мин со скоростью 2000 об/мин. При этом величина рН составляла 6,0.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.

Высушивание композиции нанокристаллического гидроксиапатита и коллагена
Высушивание методом лиофилизации или на воздухе при пониженном давлении и стерилизацию проводили, как описано в примере 2.
Таким образом получали высушенную композицию импланта 4, содержащую частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и смесь 2 частей коллагена А и 1 части коллагена В, при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2,67, при рН 6,0 после дегидратации деминерализованной водой, которую проводили, как описано в примере 9.
Пример 7
Получение высушенной композиции импланта 5. содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм и коллаген А при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4.0
Получение композиции нанокристаллического гидроксиапатита и коллагена Измельченный коллаген А, полученный в примере 1, добавляли и осторожно погружали в деминерализованную воду, чтобы смочить весь коллаген. В химический стакан добавляли частицы нанокристаллического костного гидроксиапатита размером от 125 до 180 мкм, полученные в примере 1, и стакан закрывали завинчивающейся крышкой. Водную суспензию коллагена и нанокристаллического гидроксиапатита гомогенно перемешивали на мешалке Vortex в течение 1 мин и с использованием медицинского долота в течение 1 мин.
При этом величина рН составляла 6,1.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.

Высушивание композиции нанокристаллического гидроксиапатита и коллагена
Высушивание методом лиофилизации или на воздухе при пониженном давлении и стерилизацию проводили, как описано в примере 2.
Таким образом получали высушенную композицию импланта 5, содержащую частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и коллаген А, при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0, при рН 6,1 после дегидратации деминерализованной водой, которую проводили, как описано в примере 9.
Пример 8
Получение высушенной композиции импланта 6. содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм и коллаген А при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2.0
Получение композиции нанокристаллического гидроксиапатита и коллагена Измельченный коллаген А, добавляли и его осторожно погружали в деминерализованную воду, чтобы смочить весь коллаген. В химический стакан добавляли частицы тонкодисперсного нанокристаллического костного гидроксиапатита размером от 125 до 180 мкм, полученные в примере 1, и стакан закрывали завинчивающейся крышкой. Водную суспензию коллагена и нанокристаллического гидроксиапатитагомогенно перемешивали на мешалке Vortex в течение 1 мин и с использованием медицинского долота в течение 1 мин.
При этом величина рН составляла 5,8.
Количество материалов, использованных в описанных выше экспериментах, указано в следующей таблице.

Пример 9
Получение готового к применению шприца, содержащего инъектируемый водный состав импланта при регидратации высушенной композиции импланта в шприце
1) Получение готового к применению шприца, содержащего инъектируемый водный состав импланта, полученный при регидратации и гомогенном смешивании высушенной композиции импланта
а) Использование адаптера с люэровской насадкой с трехходовым запорным краном и шприца объемом 1 мл
2) Высушенные стерильные композиции нанокристаллического гидроксиапатита и коллагена в шприце-продукте объемом 1 мл подвергали регидратации с использованием адаптера с люэровской насадкой с трехходовым запорным краном (люэровская насадка), адаптера (BD Connecta, трехходового крана, номер по каталогу 394600), шприцов Vaclok (Qosina, шприц Vaclok, номер по каталогу С1097) и обычного одноразового дополнительного шприца объемом 1 мл (с люэровской насадкой).
В качестве жидкости для регидратации использовали деминерализованную воду, изотонический солевой раствор, буферный раствор PBS, рН 7,4, содержащий 150 мМ фосфатного буферного вещества (полученный при растворении NaH2PO4 в деминерализованной воде и при доведении рН гидроксидом натрия) или кровь.
Масса высушенного биоматериала (высушенная композиция импланта, полученная в одном из примеров 3-8) в шприце известна или ее можно измерить. Дополнительный шприц заполняли жидкостью для регидратации, например, чтобы получить инъектируемую пасту, содержащую 38 мас. % высушенного биоматериала.
Затем шприц-продукт присоединяли к 3-ходовому запорному крану и канал запорного крана закрывали запорным компачком, поворачивая его на 180°. В третьем положении 3-ходового крана (поворот на 90° от шприца-продукта) шприц Vaclok объемом 60 мл присоединяли к системе. Из шприца-продукта удаляли воздух, продвигая поршень шприца Vaclok и закрывая объем на 50 мл. Затем 3-ходовой кран поворачивали на 180°, чтобы сохранить вакуум в шприце-продукте, при этом шприц Vaclok заменяли на дополнительный шприц, заполненный жидкостью. Затем 3-ходовой кран поворачивали на 180°. За счет вакуума жидкость автоматически перетекает в шприц-продукт и смачивает продукт. Чтобы полностью переместить жидкость в шприц-продукт, поршень шприца-продукта отводили назад. Материал остается в шприце в течение 30 с для обеспечения регидратации перед его перемещением из шприца-продукта в дополнительный шприц и обратно, при этом эту процедуру повторяют 40 раз для получения гомогенной смеси материала. После завершения процедуры смешивания 3-ходовой кран заменяют на аппликатор, который представляет собой сужающуюся систему и канюлю с тупым концом 18 калибра (внутренний диаметр 0,838 мм) длиной 25,4 мм. рН в реконструированном инъекцируемом водном составе импланта, полученного после редигратации и гомогенного смешивания каждой из высушенных композиций импланта 1-6 с деминерализованной водой составляет приблизительно близкое к значению рН, измеренному перед лиофилизацией, а именно приблизительно 4,2, 6,2, 4,5, 6,0, 6,1 и 5,8, соответственно.
б) Использование шприца Medmix с системой смешивания объемом 3 мл В другом варианте частицы высушенного материала подвергали регидратации минерализованной водой, изотоническим солевым раствором, буферным раствором PBS, рН 7,4, содержащим 150 мМ фосфатного буферного вещества, или кровью, в системе смешивания шприца Medmix (MEDMIX, SP 003-00М-02/В номер по каталогу 507211), включающей колпачок шприца с открытым люэровским отверстием и открытым отверстием колпачка (MEDMIX, CP 000-76M/D, номер по каталогу 506964), и указанная система представлена на фиг.1, где (1) означает шприц, содержащий высушенной биоматериал, (2) означает колпачок шприца с открытым люэровским отверстием, которое совместимо с любой люэровской канюлей, (3) означает открытое отверстие колпачка, закрывающее шприц в ходе процесса смешивания, (4) смешивающее устройство, которым является гибкий смеситель после удаления поршня, (5) поршень, который можно извлечь для смешивания материала в шприце и можно снова вставить для вытеснения материала.
Затем поводили процедуру смешивания Medmix, как показано на фиг.2. Для получения оптимального результата после стадии 4 поршень передвигали 3 раза, чтобы протолкнуть жидкость в материал для его смачивания, и обеспечить стадию смешивания (стадия 6) в течение 60 с.На стадии 8 весь воздух удаляли.
3) Испытание на экструдируемость
Экструдируемость реконструированного инъектируемого водного состава импланта исследовали на установке для испытаний на растяжение и давление (Zwick & Roell, BT1-FR2.5TS.D14). Готовый к применению шприц, изготовленный, как описано выше, устанавливали вертикально в держатель шприца, и поршень передвигали вниз из машины, в то время как силу выдавливания продукта из шприца через аппликатор, содержащий сужающуюся систему и канюлю с тупым концом 18 калибра (внутренний диаметр 0,838 мм) 25,4 мм (Nordson EFD, Precision Tip 18GA 1”, номер по каталогу 7018110), измеряли по следующей программе:
- сила до сопротивления: 0,1 Η
- скорость до сопротивления: 100 мм/мин
- скорость испытания: 1 мм/с, контроль положения
- завершение испытаний: предел силы. 150 Η
- датчик силы: 200 Н.
Для всех исследованных инъектируемых составов импланта, полученных при регидратации и гомогенном смешивании с деминерализованной водой, изотоническим солевым раствором, буферным раствором PBS, а именно для инъектируемых составов, полученных из высушенных композиций имплантов 1-6, измеренная сила не превышала 40 Н. Для всех исследованных инъектируемых составов, полученных при регидратации и гомогенном смешивании с кровью, а именно для инъектируемых составов импланта, полученных из высушенных композиций имплантов 1-6, измеренная сила не превышала 45 Н.
Для инъектируемых составов импланта, полученных при регидратации и гомогенном смешивании с деминерализованной водой, изотоническим солевым раствором, буферным раствором PBS, полученных из высушенных композиций имплантов 1, 2, 3, 5 и 6, измеренная сила не превышала 20 Н.
Для инъектируемых составов импланта, полученных при регидратации и гомогенном смешивании с кровью, полученных при регидратации и гомогенном смешивании с кровью, полученных из высушенной композиции импланта 1 (содержащей частицы нанокристаллического гидроксиапатита размером от 100 до 150 мкм или от 125 до 180 мкм, и коллаген В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0) и высушенной композиции импланта 2 (содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и коллаген А при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0), измеренная сила не превышала 25 Н.
На фиг. 3А и 3Б показаны кривые экструзии инъектируемых составов импланта, полученных при регидратации и гомогенном смешивании высушенных композиций имплантов 2 и 4 с изотоническим солевым раствором или свежей кровью человека, соответственно.
- на фиг. 3А, (1) и (2), представлены кривые экструзии высушенной композиции импланта 2 (содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и коллаген В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 4,0), который подвергали регидратации изотоническим солевым раствором и свежей кровью человека, соответственно.
- на фиг. 3Б, (3) и (4), представлены кривые экструзии высушенной композиции импланта 4 (содержащей частицы нанокристаллического гидроксиапатита размером от 125 до 180 мкм, и смесь 2 частей коллагена А и 1 части коллагена В при массовом соотношении нанокристаллический гидроксиапатит/коллаген 2,67), который подвергали регидратации изотоническим солевым раствором и свежей кровью человека, соответственно.
Пример 10
Биосовместимость: исследование роста in vitro двух клеточных линий остеобластов в инъектируемых водных составах имплантов по изобретению Клетки:
МС3Т3 CytoLight Red, линия клеток-предшественников остеобластов, происходящие из свода черепа мыши (АТСС CRL-2593), которые трансдуцировали для экспрессии красного флуоресцентного белка в цитоплазме с использованием лентивируса Cytolight Red Lentivirus (Essen Bioscience), или
- MG63 (клеточная линия из остеосаркомы человека)
исследовали на их способность колонизировать инъектируемый водный состав импланта по изобретению, следующим образом.
Эти клетки культивировали в рекомендованных производителем условиях, а именно клетки МСЗТЗ Cytolight Red культивировали в среде аМЕМ (GIBCO) дополненной 10% эмбриональной сывороткой теленка (FBS, Lubio), 1% пенициллином-стрептомицином (GIBCO) и 0,5 мкг/мл пуромицином (Sigma), а клетки MG63 культивировали в среде DMEM (GIBCO) дополненной 10% FBS (Lubio), 1% пенициллином-стрептомицином (GIBCO). Слой таких клеток добавляли в лунки многолуночного планшета и приблизительно 1 мл биоматериала добавляли на слой клеток в каждой лунке с использованием шприцов Medmix объемом 3 мл, содержащих инъектируемые составы имплантов 1-4, полученные при регидратации и гомогенном смешивании высушенных композиций имплантов 1-4 (полученных в примерах 3-6) с кровью человека или изотоническим солевым раствором. Клетки культивировали в течение 8 суток.
В результате этих экспериментов для каждого инъектируемого состава импланта 1-4 наблюдалась колонизация биоматериала каждой линией клеток МС3Т3 CytoLight Red и М63.
На фиг. 4 представлено микроскопическое изображение, полученное с использованием конфокального вращающегося дискового микроскопа CV1000 (Yokogawa) с возбуждением лазерным излучением при 561 нм, инъектируемого водного состава импланта 4, полученного при регидратации и гомогенном смешивании высушенной композиции импланта 4 (полученной в примере 6) с кровью человека: четко видны растущие клетки МС3Т3 CytoLight Red.
Эти эксперименты свидетельствуют о том, что остеобласты могут расти in vitro в инъектируемом водном составе импланта по изобретению. Эти результаты свидетельствует о высокой биосовместимости указанного инъектируемого водного состава импланта, что обеспечивает при имплантации матрицу, которая близка природной окружающей среде in vivo, где происходит такая регенерация.
| название | год | авторы | номер документа |
|---|---|---|---|
| КОЛЛАГЕНОВЫЙ МАТРИКС ИЛИ ГРАНУЛИРОВАННАЯ СМЕСЬ КОСТНОЗАМЕЩАЮЩЕГО МАТЕРИАЛА | 2020 |
|
RU2822395C2 |
| МИКРОСТРУКТУРИЗИРОВАННЫЙ КОЛЛАГЕНОВЫЙ МАТЕРИАЛ ДЛЯ ПОЛУЧЕНИЯ СВЯЗНО-ДИСПЕРСНЫХ ДЕРМАЛЬНЫХ ИМПЛАНТОВ | 2020 |
|
RU2735176C1 |
| СПОСОБ ПОЛУЧЕНИЯ ЦЕМЕНТА БРУШИТНОГО ТИПА ДЛЯ ЗАМЕЩЕНИЯ КОСТНЫХ ДЕФЕКТОВ | 2011 |
|
RU2477120C2 |
| МАТЕРИАЛ ЗАМЕНИТЕЛЯ КОСТИ | 2011 |
|
RU2591087C2 |
| Способ изготовления дермального филлера и его подготовки к применению | 2022 |
|
RU2833246C2 |
| РЕЗОРБИРУЕМАЯ СШИТАЯ ФОРМОСТАБИЛЬНАЯ МЕМБРАНА | 2016 |
|
RU2733387C2 |
| БИОМИМЕТИЧЕСКИЙ КОЛЛАГЕН-ГИДРОКСИАПАТИТНЫЙ КОМПОЗИТНЫЙ МАТЕРИАЛ | 2014 |
|
RU2662326C2 |
| УСТРОЙСТВО НА ОСНОВЕ КОЛЛАГЕНА-ГИДРОКСИАПАТИТА ДЛЯ НЕХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАРОДОНТА | 2019 |
|
RU2808448C1 |
| ИНЪЕКЦИОННЫЕ ГЕЛИ, СОДЕРЖАЩИЕ ПОПЕРЕЧНО СШИТУЮ ГИАЛУРОНОВУЮ КИСЛОТУ И ГИДРОКСИАПАТИТ, И СПОСОБЫ ИХ ПОЛУЧЕНИЯ | 2017 |
|
RU2773475C2 |
| ПРИЕМЛЕМАЯ ДЛЯ ИНЪЕКЦИЙ СТЕРИЛЬНАЯ ВОДНАЯ КОМПОЗИЦИЯ НА ОСНОВЕ СШИТОЙ ГИАЛУРОНОВОЙ КИСЛОТЫ И ГИДРОКСИАПАТИТА ДЛЯ ПРИМЕНЕНИЯ В ПЛАСТИЧЕСКОЙ ХИРУРГИИ | 2013 |
|
RU2648450C2 |





Группа изобретений относится к области высушенных композиций имплантатов для получения инъектируемых водных составов имплантов для применения при регенерации тканей, прежде всего при регенерации альвеолярной кости, цемента корня зуба или пародонтальной связки (PDL), пригодных для инъекции в пародонтальные карманы. Высушенная композиция импланта состоит из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 м. Причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5. Также раскрывается инъектируемый водный состав импланта для применения при регенерации тканей ротовой полости; готовый к применению шприц, содержащий инъектируемый водный состав импланта; набор для получения инъектируемого водного состава импланта, а также способ получения инъектируемого водного состава импланта. Группа изобретений обеспечивает разработку высушенной композиции импланта, которую можно использовать для получения инъектируемого водного состава импланта, причем этот водный состав импланта может быть экструдирован через сужающуюся систему и канюлю 18 калибра. 5 н. и 10 з.п. ф-лы, 5 ил., 6 табл., 10 пр.
1. Высушенная композиция импланта, состоящая из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 мм, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5.
2. Инъектируемый водный состав импланта для применения при регенерации тканей ротовой полости, где инъектируемый водный состав импланта включает 25-45 мас.% высушенной композиции импланта, состоящей из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 мм, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5, гомогенизированной с фармацевтически приемлемым водным носителем, где инъектируемый водный состав импланта имеет свойства такие, что он способен экструдироваться через сужающуюся систему и канюлю калибра 18, внутренний диаметр 0,838 мм, длиной 25,4 мм, с силой, не превышающей 60 Н.
3. Инъектируемый водный состав импланта по п. 2, где состав включает 30-40 мас.% высушенного импланта и имеет свойства такие, что он способен экструдироваться через сужающуюся систему и канюлю калибра 18, внутренний диаметр 0,838 мм, длиной 25,4 мм, с силой, не превышающей 40 Н.
4. Инъектируемый водный состав импланта по п. 2, где высушенная композиция импланта имеет массовое соотношение гидроксиапатита и коллагена, составляющее от 2,5 до 4,2.
5. Инъектируемый водный состав импланта по п. 2, который применяется в способе лечения пациента инъектируемым водным составом импланта, причем пациент нуждается в регенерации тканей ротовой полости, включающий имплантирование инъектируемого водного состава импланта по п. 2 в ротовую полость пациента путем экструзии инъектируемого водного состава импланта по п. 2 через сужающуюся систему и канюлю калибра 18, внутренний диаметр 0,838 мм, находящуюся в участке имплантации.
6. Инъектируемый водный состав импланта по п. 5, где способ дополнительно включает до указанной имплантации:
а) обеспечение высушенной композиции импланта, состоящей из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 мм, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5; и
б) регидратацию 25-45 мас.% высушенной композиции импланта с фармацевтически приемлемым водным носителем и смешивание с образованием инъектируемого, регидрированного водного состава импланта.
7. Инъектируемый водный состав импланта по п. 6, где высушенная композиция импланта имеет массовое соотношение гидроксиапатита и коллагена, составляющее от 2,5 до 4,2.
8. Инъектируемый водный состав импланта по п. 6, где в высушенной композиции импланта частицы гидроксиапатита характеризуются размером от 100 до 180 мкм.
9. Инъектируемый водный состав импланта по п. 6, где высушенная композиция импланта стерилизована гамма- или рентгеновским излучением.
10. Готовый к применению шприц, содержащий инъектируемый водный состав импланта по п. 2.
11. Набор для получения инъектируемого водного состава импланта, предназначенного для применения при регенерации тканей в ротовой полости по п. 2, который включает:
- шприц, снабженный смешивающим устройством и содержащий:
высушенную композицию импланта, состоящую из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 мм, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5; сужающуюся систему и канюлю калибра 18, внутренний диаметр 0,838 мм; и
- контейнер, заполненный соответствующим количеством стерильной воды или стерильного изотонического раствора.
12. Набор по п. 11, где контейнер, включающий стерильную воду или стерильный изотонический раствор, представляет собой шприц с канюлей.
13. Способ получения инъектируемого водного состава импланта по п. 2, включающий: обеспечение высушенной композиции импланта, состоящей из смеси частиц нанокристаллического гидроксиапатита, полученного из природной кости, характеризующихся размером от 50 до 200 мкм, и фрагментов природного сшитого фибриллярного материала коллагена, который проходит через сито с размером ячеек 0,5 мм, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5; регидратацию и гомогенное смешивание 25-45 мас.% высушенной композиции импланта со стерильной водой или стерильным изотоническим солевым раствором.
14. Способ по п. 13, включающий регидратацию и гомогенное смешивание 25-45 мас.% высушенной композиции импланта в шприце, оснащенном смешивающим устройством.
15. Способ по п. 13, в котором обеспечение высушенной композиции импланта включает следующие стадии:
(а) получение частиц нанокристаллического гидроксиапатита, характеризующихся размером от 50 до 200 мкм,
(б) получение измельченного материала природного сшитого фибриллярного коллагена способом, включающим щелочную обработку, кислотную обработку и обработку органическими растворителями, и измельчение материала природного сшитого фибриллярного коллагена на фрагменты, проходящие через сито с размером ячеек 0,5 мм, с получением измельченного материала природного сшитого фибриллярного коллагена,
(в) добавление смеси измельченного природного сшитого фибриллярного коллагена, полученного на стадии (б), в водный раствор, интенсивное смешивание водного раствора, так чтобы получить суспензию коллагена, добавление частиц нанокристаллического гидроксиапатита размером от 50 до 200 мкм, полученных на стадии (а) в суспензию коллагена, причем массовое соотношение гидроксиапатита и коллагена составляет от 1,8 до 4,5, и интенсивное смешивание осуществляют при рН в интервале от 4,2 до 7,5 с получением смешанной композиции,
(г) высушивание смешанной композиции, содержащей частицы нанокристаллического гидроксиапатита и коллаген, полученный на стадии (в) с получением высушенной композиции импланта, и
(д) стерилизация гамма- или рентгеновским излучением высушенной композиции импланта, полученной на стадии (г).
| КАТОДНОЕ УСТРОЙСТВО АЛЮМИНИЕВОГО ЭЛЕКТРОЛИЗЕРА | 0 |
|
SU270254A1 |
| US 2012107401 A1, 03.05.2012 | |||
| US 5352715 A, 04.10.1994 | |||
| Daniele Cardaropoli et al., "Bio-Oss collagen and orthodontic movement for the treatment of infrabony defects in the esthetic zone", The International journal of periodontics & restorative dentistry, United States, (20061201), page 553 | |||
| КОМПРЕССОРНЫЙ ХОЛОДИЛЬНИК С ПРИНУДИТЕЛЬНЫМ ВОЗДУШНЫМ ОХЛАЖДЕНИЕМ КОНДЕНСАТОРА | 2017 |
|
RU2654816C1 |
Авторы
Даты
2023-04-05—Публикация
2018-12-14—Подача