Предлагаемое изобретение относится к области офтальмологии, а именно к офтальмохирургии.
По современным представлением, выполнение эвисцерации глазного яблока без формирования опорно-двигательной культи (ОДК) является калечащей операцией. Для получения хорошего косметического эффекта после выполнения эвисцерации глазного яблока важно сформировать подвижную ОДК глазного яблока необходимой формы и размеров с целью последующего протезирования. Достижение поставленной задачи во многом зависит от формы и подвижности сформированной культи, что определяется способом ее формирования. Среди прочих факторов, влияющих на получение оптимального положительного результата от проведения оперативного лечения, немаловажное значение имеет объем фиброзной капсулы глаза, адекватный диаметру необходимого имплантата. При этом у пациентов с быстропрогрессирующей формой течения посттравматической субатрофии глазного яблока (ПСГЯ) происходит выраженное уменьшения передне-заднего размера глаза за очень короткий промежуток времени после полученной травмы (1-3 мес.), что приводит к невозможности произвести имплантацию вкладыша необходимого диаметра в ходе эвисцерации и негативно сказывается на последующей косметической реабилитации и социальной адаптации пациента.
До недавнего времени в отечественной офтальмохирургии основным способом косметической реабилитации пациентов с субатрофией глазного яблока являлся способ выполнения эвисцерации с формированием ОДК пористыми эксплантатами (например, см. пат. RU №2295937, МПК A61F 9/007, опубл. 27.03.2007). Сущность изобретения по указанному патенту заключается в том, что при формировании подвижной опорно-двигательной культи после удаления внутренних оболочек патологически измененного глаза, в фиброзную капсулу глазного яблока имплантируют вкладыш из химически инертного, биосовместимого с организмом человека синтетического гидроксиапатита. Применение указанного способа позволяет получить объемную и подвижную культю глазного яблока. В свою очередь, пористая структура используемого материала обеспечивает возможность прорастания имплантата фиброваскулярной тканью. Недостатком способа является сложность техники проведения операции, связанной с необходимостью удаления роговицы, а также размещения и подшивания цилиндрического имплантата в ходе операции. Кроме того, форма имплантата может вызвать послеоперационные осложнения и, соответственно, увеличение сроков заживания культи из-за возможности обнажения имплантата. При этом для пациентов с крайними проявлениями ПСГЯ данный способ не позволяет выполнить имплантацию вкладыша необходимого диаметра.
Указанный недостаток устранен в способе, при котором, использовали дерможировые трансплантаты, которые укладывали между экстраокулярными мышцами одним концом к заднему полюсу глазного яблока и другим на уровне прикрепления прямых мышц, другой трансплантат укладывали вокруг лимба (см., например, пат RU №2055544, МПК A61F 9/007, опубл. 1996 г.). Согласно данному способу между прямыми глазными мышцами укладывали четыре полоски дерможировых трансплантатов одним основанием к заднему полюсу глазного яблока и другим основанием к месту прикрепления прямых мышц. Вокруг лимба укладывали пятый дерможировой трансплантат в виде кольца с вырезами-углублениями полукруглой формы для всех прямых глазных мышц, имеющими радиус, превышающий длину прикрепления мышц к склере. Внутренний диаметр кольца определяется размерами роговицы, а наружный диаметр превышает на 3-5 мм уровень прикрепления прямых глазных мышц. Пятый дерможировой трансплантат фиксируют узловыми швами к склере и уложенным между глазными мышцами четырем дерможировым трансплантатам.
Недостатком известного способа является необходимость дополнительного исследования для исключения возможности передачи реципиенту гемотрансмиссивной инфекции, а также возможность инфицирования, патологического рубцевания и отторжения трансплантата, что может вызвать серьезные послеоперационные осложнения.
Наиболее близким аналогом заявляемого решения является способ увеличения объема ОДК глазного яблока при эвисцерации (патент RU №2215502, МПК A61F 9/007, опубл. 2003 г.) за счет использования четырех сквозных меридиональных параллельных разрезов изнутри склеральной капсулы после выполнения эвисцерации глаза. Таким образом, удается увеличить объем склеральной полости и обеспечить имплантацию вкладыша необходимого размера. Способ осуществляют в следующей последовательности: выполняют крестообразный разрез от центра роговицы между прямыми мышцами до экватора глаза. Удаляют содержимое глаза. Производят не менее четырех сквозных меридиональных параллельных разрезов изнутри склеральной капсулы в среднем сегменте глаза. Выполняют разрезы параллельно лимбу в среднем сегменте, при этом чередуют их выполнение в дистальной и медиальной области, формируя П-образные разрезы. В образованную увеличенную полость имплантируют вкладыш и накладывают послеоперационные швы.
Способ-прототип осуществляется следующим образом: выполняют крестоообразный разрез от центра роговицы между прямыми мышцами до экватора. Далее удаляют содержимое склеральной капсулы. Затем производят не менее четырех сквозных меридиональных параллельных разрезов изнутри склеральной капсулы склеры в среднем сегменте глаза. Далее выполняют разрезы параллельно лимбу в среднем сегменте, соединяя поочередно дистальные и медиальные концы меридиональных разрезов, чередуя их выполнение в дистальной и медиальной области, и формируя П-образные фигуры. После чего в образованную увеличенную полость имплантируют вкладыш.
Применение указанного способа позволяет обеспечить имплантацию вкладыша необходимого размера при эвисцерации глазного яблока на субатрофичном глазу.
Недостатком способа является невозможность точного прогнозирования хирургом полного закрытия дефектов фиброзной капсулы глаза, образующихся после имплантации вкладыша большего размера по сравнению с исходными размерами субатрофичного глаза, что может привести к обнажению, инфицированию и отторжению имплантата в послеоперационном периоде и необходимости его удаления с остатками фиброзной капсулы глаза.
В последнее время большую популярность в офтальмохирургии получили имплантаты с пористой пространственной структурой. Пористый материал обладает высокой биоинтеграцией и в сравнительно короткие сроки прорастает сосудами и соединительной тканью, что дает хорошие результаты при использовании его в офтальмохирургии (Николаенко В.П. Использование политетрафторэтиленовых имплантатов в офтальмохирургии: Дисс… д-ра мед. наук. Санкт-Петербург - 2005).
Заявляемый способ формирования опорно-двигательной культи глаза позволяет получить новый по сравнению с прототипом технический результат, заключающийся в сокращении сроков послеоперационной реабилитации пациентов при одновременном облегчении техники проведения операции и увеличении косметического эффекта после проведенного оперативного вмешательства.
Для достижения указанного результата используется следующая совокупность существенных признаков: в способе формирования опорно-двигательной культи глаза, (заключающемся, так же как и прототип, в разрезании конъюнктивы, теноновой капсулы и склеры, удалении содержимого глазного яблока, помещении в склеральную полость через разрез в склере имплантата из пористого материала и последующем наложении швов на склеру, теноновую капсулу и конъюнктиву) в отличие от прототипа, закрытие дефектов фиброзной капсулы глаза, образующихся после сведения склеральных лоскутов над имплантатом, осуществляется путем подшивания узловыми швами 8:0 пленок из пористого политетрафторэтилена (ППТФЭ) толщиной 0,45 мм к краям образовавшихся дефектов с захватом склеры на 1-2 мм. Используется двухслойный материал - на стороне, обращенной к склере, ППТФЭ пористостью 30% с диаметром пор 250-300 мкм, а на стороне, покрываемой теноновой оболочкой, пористостью 10% с диаметром пор 10 мкм.
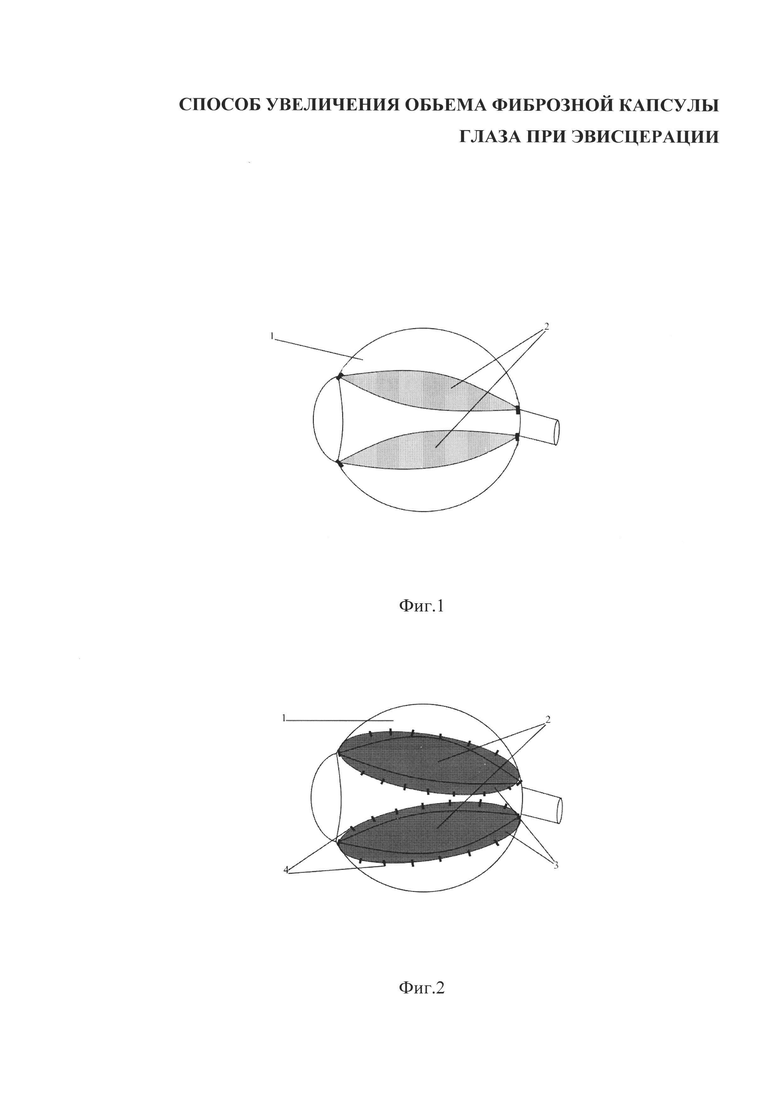
Изобретение поясняется фиг. 1-2, на которых приведены этапы формирования опорно-двигательной культи после имплантации в склеральный мешок эндопротеза. Позицией 1 обозначена фиброзная оболочка с эндопротезом. Образовавшиеся дефекты фиброзной капсулы обозначены позицией 2. На фиг. 2 дефекты закрыты двухслойной пленкой из ППТФЭ 3 и фиксированы узловыми швами 4.
Сущность изобретения заключается в том, что при сохранении достоинств прототипа, заключающихся в формировании опорно-двигательной культи глаза с размерами, адекватными диаметру необходимого имплантата, предлагаемый способ в отличие от прототипа позволяет получить дополнительный положительный результат. Так, в сформированной культе полностью сохраняется роговица глаза, что обеспечивает как сокращение срока заживания культи, так и облегчение операции, а также увеличение косметического эффекта. В ряде случаев при осуществлении предлагаемого способа удается добиться косметической реабилитации пациента с помощью мягкой контактной линзы без использования тонкостенного протеза. Облегчению техники формирования культи способствует форма и материал используемых пленок из ППТФЭ, которые вместе с вышеуказанными условиями позволяют хирургу достаточно легко подшивать их к краям склеральных дефектов без использования дополнительных приспособлений. Для предотвращения послеоперационных осложнений таких, как отторжение и перифокальное воспаление имплантата, выполняется полное закрытие дефектов фиброзной капсулы глаза над имплантатом, а также благодаря пористой пространственной структуре используемых пленок из ППТФЭ обеспечивается их высокая биоинтеграция и прорастание фиброваскулярной тканью, что исключает возможность обнажения и отторжения имплантата в послеоперационном периоде. Как уже указывалось выше, совокупность перечисленных признаков в одинаковой мере способствуют упрощению техники проведения операции, более быстрой послеоперационной реабилитации пациентов и получению максимального косметического результата от оперативного лечения.
Как показали исследования, проводимые на лабораторных животных, микроскопически выявили врастание васкуляризированной соединительной ткани в имплантат со стороны склеры на всю толщу слоя «высокой» пористости и образование тонкой, аваскулярной легко отделяемой соединительнотканной капсулы со стороны слоя «низкой» пористости. Благодаря этому исключается возможность излишнего рубцевания конъюнктивы в проекции склеральных дефектов.
Сопоставление предлагаемого способа и прототипа показало, что поставленная задача - сокращение сроков послеоперационной реабилитации пациентов, облегчение техники проведения операции и увеличение косметического эффекта - решается в результате новой совокупности признаков, что доказывает соответствие предлагаемого изобретения критерию патентоспособности «новизна».
Вместе с тем, проведенный информационный поиск в области офтальмологии не выявил решений, содержащих отдельные отличительные признаки заявляемого изобретения. Изложенное позволяет сделать вывод о соответствии заявляемого способа критерию «изобретательский уровень».
Предлагаемый способ осуществляется следующим образом. Производится обработка операционного поля под общей и местной анестезией. Далее последовательно выполняются: круговая конъюнктивотомия по лимбу; отделение глазного яблока от теноновой капсулы; пересечение наружной прямой мышцы у места ее прикрепления к склере и взятие ее на шов держалку; формирование туннеля с медиальной стороны глазного яблока до сосудисто-нервного пучка; наложение зажима на сосудисто-нервный пучок и его пересечение энуклеационными ножницами; поворот глазного яблока задним полюсом вверх; выкраивание диска склеры заднего полюса глазного яблока диаметром 3-5 мм с центром в области зрительного нерва; 4 радиальных разреза склеры длиной 7-9 мм; удаление содержимого склерального бокала; помещение в полость склерального бокала имплантата из пористого политетрафторэтилена сферической формы, диаметр которого с учетом толщины стенки тонкостенного протеза выбирается на 2-3 мм меньше, чем передне-задний размер интактного глаза.
После имплантации вкладыша происходит сшивание контрлатеральных склеральных лоскутов над имплантатом. Закрытие дефектов фиброзной капсулы глаза, образующихся после сведения склеральных лоскутов над имплантатом, осуществляется путем подшивания узловыми швами 8:0 пленок из пористого политетрафторэтилена (ППТФЭ) толщиной 0,45 мм к краям образовавшихся дефектов с захватом склеры на 1-2 мм. При этом используется двухслойный материал - на стороне, обращенной к склере, ППТФЭ имел пористость 30% с диаметром пор 250-300 мкм, а на стороне, покрываемой теноновой оболочкой, пористость составляла 10%, диаметр пор - 10 мкм. Далее поворачивают сформированную культю в исходное положение глазного яблока, пришивают наружную прямую мышцу к месту ее естественного прикрепления к склере, сшивают теноновую капсулу и конъюнктиву непрерывным швом 8:0 и накладывают монокулярную асептическую повязку.
Возможность реализации предлагаемого способа подтверждается следующими клиническими примерами.
Пример 1
Пациент П., 1951 г.р.
Травма в июне 2010 г. В исходе травмы - посттравматическая субатрофия глазного яблока III стадии.
В декабре 2010 - произведена задняя эвисцерация с имплантацией вкладыша и пластикой ОДК пленками из ППТФЭ на правом глазу.
Через 3 дня пациент выписан из стационара, назначена местная противовоспалительная и антибактериальная терапия в амбулаторном порядке.
Постановка индивидуального тонкостенного протеза через 4 месяца после оперативного лечения.
При осмотре конъюнктивальные своды глубокие, отделяемого нет.
Западения орбито-пальпебральной борозды нет.
Суммарный объем движений по 4 меридианам составил 135°.
Пример 2
Пациентка З., 1991 г.р.
Травма в апреле 2009 г. В исходе травмы - амавроз, вялотекущий увеит, субатрофия глазного яблока III стадии.
В ноябре 2009 - задняя эвисцерация с имплантацией вкладыша и пластикой ОДК пленками из ППТФЭ на правом глазу на левом глазу.
Через 4 дня пациентка выписана из стационара, назначена местная противовоспалительная и антибактериальная терапия в амбулаторном порядке.
Послеоперационная косметическая реабилитация заключалась в ношении косметической мягкой контактной линзы.
При осмотре конъюнктивальные своды глубокие, отделяемого нет.
Западения орбито-пальпебральной борозды нет.
Суммарный объем движений по 4 меридианам составил 140°.
В обоих случаях признаков миграции, отторжения и нагноения имплантата зафиксировано не было.
Как показали результаты обследования пациентов после операций, проведенных по предлагаемому методу, заявляемый способ позволяет формировать опорно-двигательную культю глаза с достаточной подвижностью в четырех основных меридианах и адекватным внешним видом. Это достигается за счет возможности увеличения ОДК по сравнению с исходными размерами субатрофичного глаза, полного закрытия дефектов фиброзной капсулы глазного яблока в ходе операции, а также использования материала из ППТФЭ с пористой пространственной структурой, что способствует его высокой биоинтеграции и прорастанию фиброваскулярной тканью.
Изложенное позволяет сделать вывод о соответствии изобретения критерию «промышленная применимость».
Изобретение относится к области медицины, а именно к офтальмохирургии. Для увеличения объема фиброзной капсулы глаза при эвисцерации проводят разрезание конъюнктивы, теноновой капсулы и склеры, удаление содержимого глазного яблока. Помещают в склеральную полость через разрез в склере имплантат из пористого материала. Накладывают швы на склеру, теноновую капсулу и конъюнктиву. Закрытие дефектов фиброзной капсулы глаза, образующихся после сведения склеральных лоскутов над имплантатом, осуществляют путем подшивания узловыми швами 8:0 пленок из пористого политетрафторэтилена (ППТФЭ) толщиной 0,45 мм к краям образовавшихся дефектов с захватом склеры на 1-2 мм. При этом используют двухслойный материал - на стороне, обращенной к склере, ППТФЭ пористостью 30% с диаметром пор 250-300 мкм, а на стороне, покрываемой теноновой оболочкой, пористостью 10% с диаметром пор 10 мкм. Способ позволяет сократить сроки послеоперационной реабилитации пациентов при одновременном облегчении техники проведения операции и увеличить косметический эффект после проведенного оперативного вмешательства. 2 ил., 2 пр.
Способ увеличения объема фиброзной капсулы глаза при эвисцерации, включающий разрезание конъюнктивы, теноновой капсулы и склеры, удаление содержимого глазного яблока, помещение в склеральную полость через разрез в склере имплантата из пористого материала и последующее наложение швов на склеру, теноновую капсулу и конъюнктиву, отличающийся тем, что закрытие дефектов фиброзной капсулы глаза, образующихся после сведения склеральных лоскутов над имплантатом, осуществляют путем подшивания узловыми швами пленок из пористого политетрафторэтилена (ППТФЭ) толщиной 0,45 мм к краям образовавшихся дефектов с захватом склеры на 1-2 мм, при этом используют двухслойный материал - на стороне, обращенной к склере, ППТФЭ пористостью 30% с диаметром пор 250-300 мкм, а на стороне, покрываемой теноновой оболочкой, пористостью 10% с диаметром пор 10 мкм.
| СПОСОБ ФОРМИРОВАНИЯ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ПРИ ЭВИСЦЕРАЦИИ | 2001 |
|
RU2215502C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПОДВИЖНОЙ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ПОСЛЕ ЭВИСЦЕРАЦИИ ГЛАЗНОГО ЯБЛОКА | 2005 |
|
RU2295937C1 |
| СПОСОБ ОТСРОЧЕННОЙ ПЛАСТИКИ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ПОСЛЕ ТРАДИЦИОННОЙ ЭВИСЦЕРАЦИИ | 2011 |
|
RU2469686C1 |
| Surabhi Sinha et al | |||
| An Innovative Modified Orbital Implant in Enucleated Eyes for Postoperative Functionality and Cosmesis, international Journal of Advanced & Integrated Medical Sciences, January-March 2017; 2(1):47-50 | |||
| Silvana Аrtioli Schellini et al | |||
| Anophthalmic socket: choice of orbital implants for reconstruction, Arq.Bras.Oftalmol | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Park Y.G | |||
| et al | |||
| The Results of Evisceration with Primary Porous Implant Placement in Patients with Endophthalmitis, Korean Journal of Ophthalmology, KJO, 2010; 24(5):279-283. | |||
Авторы
Даты
2018-08-21—Публикация
2017-06-28—Подача