Изобретение относится к медицине, а именно к хирургии, к способам формирования арефлюксного холедохоеюноанастомоза и может быть использовано при выполнении экстирпации желудка с расширенной панкреатодуоденальной резекцией, изолированной панкреатодуоденальной резекции с гастэктомией.
Коррекция желчеотведения занимает важное место среди операций по созданию билиодигестивных анастомозов, среди которых наиболее близкие к обозначенной проблеме - холедоходуоденоанастомоз и холедохоеюноанастомоз.
Стандартизованные показания к их применению следующие:
- аномалия в виде атрезии общего желчного протока;
- дефект общего желчного протока после резекции врожденной кисты;
- ятрогенное повреждение протока при операциях;
- дистальная непроходимость общего желчного протока на почве его тубулярного стеноза или поражение опухолевым процессом
- атония общего желчного протока с его дилатацией более 2 см на почве «запущенного» стеноза БДС или холедохолитиаза;
- протяженная (более 3 см) рубцовая стриктура холедоха [7].
Частота выполнения подобных анастомозов в клинической хирургии довольно высокая - от 17 до 30% по отношению ко всем оперативным вмешательствам по восстановлению желчетока [3, 9]. При злокачественном поражении органов гепатопанкреатодуоденальной зоны количество этих операций увеличивается до 50-84% [6, 10]. Несмотря на определенные успехи в развитии гепатобилиарной хирургии, многие аспекты проблемы восстановления желчетока у больных с холестазом не решены окончательно.
Продолжают оставаться вопросы выбора оптимального способа желчеотводящей операции [2, 13], методики формирования анастомоза [3, 14], а также профилактики несостоятельности швов и регургитационного синдрома. Формирование холедоходуоденоанастомоза, применяемого в клинике чаще всего, обеспечивает свободное поступление желчи в двенадцатиперстную кишку, но создает условия для развития восходящей инфекции в билиарной системе, что ведет к развитию рефлюкс-холангита у 30-35% оперированных больных [1, 2, 15], а рубцевание сформированных желчно-кишечных анастомозов возникает в 8,4-28,3% случаев [1, 2].
В последнее время в реконструктивной хирургии желчных путей все чаще прибегают к соустью протоков с отключенной по Ру петлей тощей кишки на том основании, что в данном случае возможно формирование анастомоза достаточной ширины без натяжения швов, исключается стаз желчи и рефлюкс кишечного содержимого. Однако ряд авторов указывают на недостатки при данном способе - образование эрозий в желудке и начальном отделе двенадцатиперстной кишки в связи с гиперсекрецией соляной кислоты в ответ на отсутствие желчи в двенадцатиперстной кишке [4, 15].
Известен способ билиарной реконструкции при панкреатодуоденальной резекции, когда внутренний отток желчи обеспечивают холецистоеюностомией, производят ушивание культи общего желчного протока [8]. Однако, в связи с функциональной неполноценностью желчепузырного протока, не обеспечивается адекватный отток желчи, что приводит к билиарной гипертензии, механической желтухе и, как следствие - несостоятельности швов холедоха.
Известен способ наложения билиодигестивного анастомоза [12], включающий соединение узловыми швами краев разреза стенки холедоха с краями поперечного разреза стенки двенадцатиперстной кишки, отличающийся тем, что переднюю стенку холедоха рассекают в виде полуовала, обращенного выпуклостью к разрезу стенки двенадцатиперстной кишки, что придает анастомозу арефлюксные свойства.
Данный способ имеет следующие недостатки:
1. Риск неадекватного сопоставления сшиваемых раневых поверхностей и развития несостоятельности анастомоза.
2. Существует риск развития холангита, воспалительного процесса в зоне анастомоза, что может привести к рубцеванию.
Известен способ гепатикоеюностомии [5], заключающийся в том, что петлю тощей кишки фиксируют к концу выделенного протока с обеих сторон двумя серо-серозными швами. Вскрывают кишку и узловыми капроновыми швами формируют сначала заднюю, а потом переднюю губу анастомоза. Линию созданного анастомоза погружают в складку тощей кишки серо-серозными швами. Накладывают энтеро-энтероанастомоз с заглушкой приводящей петли.
Способ имеет недостатки:
1. Отсутствие необходимого сфинктерного аппарата, препятствующего энтеробилиарному рефлюксу, и, как следствие, развитие гнойно-воспалительных процессов в протоковой системе печени и формирование рубцовой стриктуры анастомоза.
2. Проведение петли кишки в верхний этаж брюшной полости создает условия для сдавления брыжейки и нарушения кровообращения в кишечной петле.
Наиболее близким к заявляемому способу, выбранным за прототип, является метод наложения антирефлюксного холедохоеюноанастомоза [11], включающий формирование билиодигестивного соустья на мобилизованном по Ру сегменте тонкой кишки. Выполняют продольную энтеротомию по противобрыжеечному краю длиной около 10 см, затем энтеротомическое отверстие ушивают в поперечном направлении двухрядным швом. Далее рассекают стенку холедоха параллельно его оси, длина разреза равна половине расстояния между краем торцевого отверстия холедоха и бифуркацией общего желчного протока, накладывают два шва-держалки, прошивая стенку холедоха через все слои один напротив другого, проводят швы-держалки через боковое отверстие на противобрыжеечном крае кишки, потягивая за швы-держалки, погружают концевую часть протока в кишку до половины расстояния между бифуркацией общего желчного протока и верхним углом разреза холедоха, накладывают узловые швы циркулярно по периметру отверстия, прошивая серозно-мышечно-слизистые слои кишки и стенку холедоха, не проникая в его просвет, затем удаляют швы-держалки и накладывают второй ряд швов между стенкой холедоха и серозным слоем кишки.
Однако прототип имеет недостатки:
1. Наличие в просвете кишки культи холедоха с рассеченной стенкой, а также агрессивного желчного содержимого может приводить к изъязвлению раневых поверхностей протока, кровоточивости в послеоперационном периоде, воспалению, гнойно-септическим осложнениям, что может привести к рубцеванию просвета культи.
2. Сохранение возможности развития несостоятельности анастомоза вследствие сшивания неоднородных тканей.
Новый технический результат - повышение эффективности хирургического пособия по созданию холедохоеюноанастомоза в условиях отсутствия желудка, за счет исключения рефлюкса кишечного содержимого в желчные протоки, снижение вероятности развития недостаточности холедохоеюноанастомоза, повышение его надежности и герметичности, а также максимально возможное сохранение физиологической функциональности.
Для достижения нового технического результата в способе формирования арефлюксного холедохоеюноанастомоза при гастрэктомии, включающем резекцию поджелудочной железы, мобилизацию петли тощей кишки и наложение панкреатоеюноанастомоза и холедохоеюноанастомоза, после гастрэктомии мобилизуют тощую кишку и укладывают на месте удаленного желудка, формируют эзофогоеюноанастомоз, далее накладывают панкреатоеюноанастомоз, на мобилизованном сегменте тонкой кишки, для этого выполняют рассечение и выделение серозно-мышечного слоя с препаровкой слизисто-подслизистого слоя, производят сближение и центровку культи холедоха и слизисто-подслизистого слоя тонкой кишки, и накладывают первый ряд швов, захватывая слизисто-подслизистый слой кишки и стенку холедоха, без прокола насквозь последнего, затем вскрывают просвет кишки и в виде «хоботка» спускают холедох в ее просвет, после этого формируют второй ряд швов поверх первого, отступив на 1 см от культи холедоха, швы выполняют со стенкой холедоха и серозно-мышечным слоем тощей кишки, затем формируют тощекишечный резервуар выполняющий функцию желудка, путем наложения протяженного до 15 см двурядного межкишечного анастомоз по Брауну, включающего сближение краев тощей кишки, их рассечение и сшивание задних и передних губ анастомоза, затем сформированный резервуар фиксируют узловыми швами к краю отверстия брыжейки поперечно-ободочной кишки по краю сформированного анастомоза.
Предлагаемый способ заключается в создании арефлюксного анастомоза между холедохом и сформированным тощекишечным резервуаром, который обеспечивает не только физиологичный отток желчи, но и профилактику развития желчной гипертензии и гнойно-септических осложнений.
Технический результат, достигаемый данным способом, состоит в том, что создается надежный арефлюксный механизм за счет приемов ушивания билиодигестивного соустья, позволяющих предотвратить рефлюкс кишечного содержимого в холедох через созданный анастомоз, при этом, создается эффективная мышечная компрессия холедоха, трубчатого клапана и анастомоза за счет того, что стенка кишки прикрывает область анастомоза и обхватывает дистальную часть холедоха практически со всех сторон, что так же снижает вероятность развития несостоятельности анастомоза.
Предотвращается сползание вниз серозной оболочки противобрыжеечного края кишки, обхватывающей холедох со всех сторон, за счет фиксации ее узловыми швами к стенке холедоха по линии прилегания к протоку.
Отсутствие в мировой литературе и в патентно-информационных источниках решений со сходной совокупностью существенных признаков свидетельствует о соответствии предложения авторами критериям «новизна» и «изобретательский уровень». Изобретение иллюстрируется схемами выполнения конкретных приемов и примерами отдельных операций в эксперименте. Способ формирования антирефлюксного холедохоеюноанастомоза иллюстрируется фиг. 1-3.
На иллюстрациях представлено:
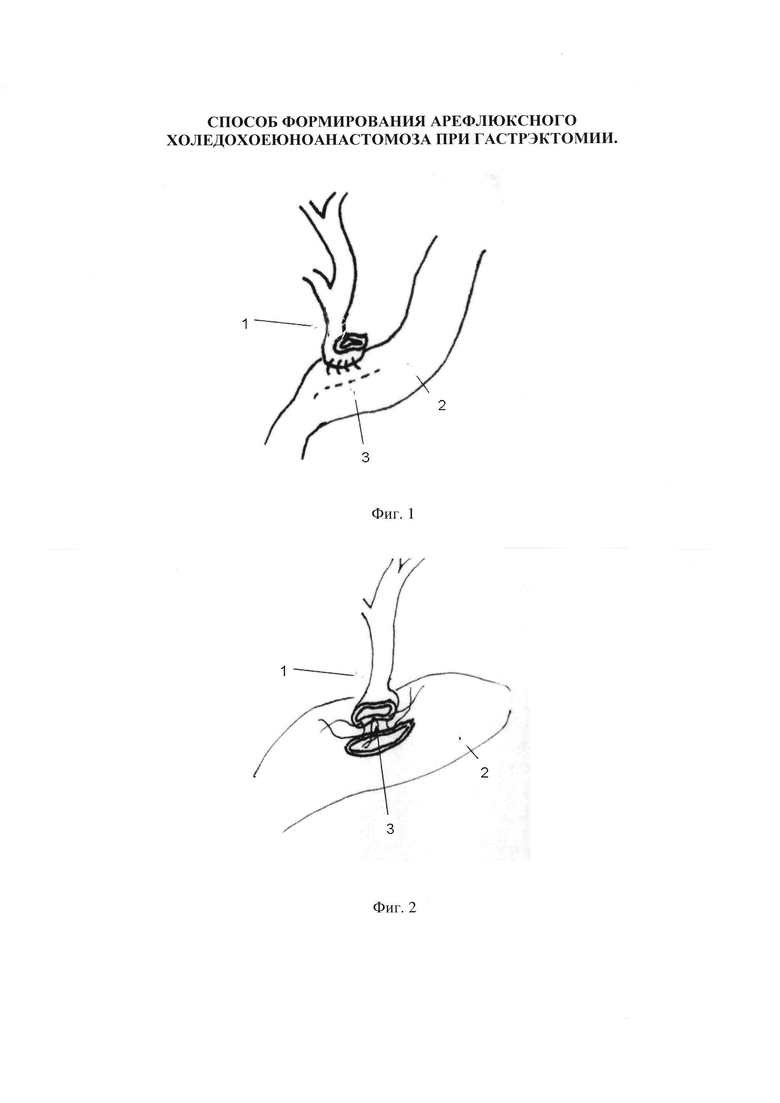
Фиг. 1. Фиксация культи холедоха к месту формирования будущего анастомоза.
1 - холедох;
2 - правый отдел сформированного тощекишечного резервуара;
3 - место формирования будущего анастомоза.
Фиг. 2. Формирование задней губы анастомоза с серозно-мышечным слоем тонкой кишки.
1 - холедох;
2 - правый отдел сформированного тощекишечного резервуара;
3 - формирование задней губы анастомоза.
Фиг. 3. "Погружение" холедоха в полость кишки и завершение формирования анастомоза.
1 - холедох;
2 - правый отдел сформированного тощекишечного резервуара;
3 - серозно-мышечная манжета, окружающая культю холедоха;
4 - сформированный холедохоеюнальный анастомоз.
Сущность способа поясняется клиническим примером.
Больной К. 66 лет, поступил в хирургическое отделение клиник ГБОУ ВПО СибГМУ Минздрава с диагнозом: Рак желудка 3 степени, с прорастанием головки поджелудочной железы.
Среди других жалоб отмечает периодические боли в правом подреберье после погрешности в диете, физической работе, сопровождающиеся потемнением мочи.
Проводилась интенсивная предоперационная подготовка. 02.10.11 в плановом порядке выполнена операция: лапаротомия, гастрэктомия, резекция поджелудочной железы, холецистэктомия, формирование кишечного резервуара, арефлюксного холедохоеюноанастомоза и панкреатоеюноанастомоза. Дренирование брюшной полости.
Ход операции. Печень обычных размеров, гладкая, ровная по поверхности, признаков метастазов нет. Селезенка крупная, 15×8 см. Отмечается множественное поражение лимфоузлов брыжейки тонкой кишки, большого и малого сальника, лимфоузлов парапилорического, паракардиального отделов и позади поджелудочной железы. Метастазов в другие органы не выявлено.
Выполнен вход в сальниковую сумку через желудочно-ободочную связку. Проведена ревизия супрапанкреатической и ретрогастральной областей. Проведена мобилизация селезенки от желудка с применением аппарата Лигашу, ворота ушиты с применением сшивающего аппарата УО, селезенка удалена из брюшной полости. Перевязаны и пересечены сосуды желудочно-ободочной связки. Далее рассечена левая венечная связка печени и брюшина в области перехода от диафрагмы на желудок. Выделен абдоминальный отдел пищевода, взят на держалку. Начато проведение мобилизации желудка - выполнена перевязка и пересечение левой желудочной артерии, проведено скелетирование желудка по малой кривизне, перевязана и пересечена правая желудочная артерия, выделен чревный ствол, обнаружены общая печеночная и собственно печеночная артерии. Поджелудочная железа пересечена на границе головки и тела, проксимальная часть железы ушита. После выполнения резекции ДПК в нисходящем отделе с применением аппарата НЖКА. У оставшейся части ПЖ дренирован вирсунгов проток. Осмотрено ретроперитонеальное пространство, обнаружен ствол нижней полой вены, аорты, которые по диаметру одинаковые, признаков вовлечения в процесс нет. Конгломерат состоящий из желудка, ДПК, поджелудочной железы развернут, обнажена селезеночная артерия, которая прошита, перевязана и отсечена в месте отхождения от общей печеночной артерии. Параллельно мобилизована тощая кишка в области связки Трейтца, с применением аппарата УО, кишка пересечена. Опухолевый конгломерат, состоящий из желудка, головки поджелудочной железы, поперечно-ободочной кишки - единым блоком удален из брюшной полости. Далее выполнена холецитсэктомия от шейки. Ложе желчного пузыря скоагулировано.
Далее последовательно сформированы: арефлюксный свисающий эзофагоеюнальный анастомоз, выполнен протяженный межкишечный анастомоз по Брауну - с имитацией замещенного желудка, размером до 15 см. Выполнено наложение терминолатерального холедохоеюноанастомоза с тонкокишечным резервуаром на месте удаленного желудка. На 2 см выше ушитой культи кишки, проведено рассечение и выделение серозно-мышечного слоя, рассечение слизисто-подслизистого слоя, сближение и центровку культи холедоха и кишки из слизисто-подслизистого слоя. Наложен первый ряд швов - захватив слизисто-подслизистый слой кишки и стенку холедоха, без прокола насквозь последнего, просвет кишки вскрыт и в виде «хоботка» опущен холедох в ее просвет. Сформирован второй ряд швов поверх первого отступив на 1 см от культи холедоха. Швы сформированы со стенкой холедоха и серозно-мышечным слоем тощекишечного резервуара.
Далее сформирован двухрядный шов между культей поджелудочной железы и серозно-мышечным слоем тонкой кишки.
Брюшная полость дренирована двумя полихлорвиниловыми трубками, установленными в место сформированного панкреатоеюнального анастомоза, и левый боковой карман. Назогастральный зонд, заведенный через эзофагоеюнальный анастомоз к концу брауновского анастомоза. Контроль на гемостаз и инородные тела. Послойно швы на рану. Асептическая повязка.
Послеоперационное течение без осложнений. Заживление первичным натяжением. Выписан в удовлетворительном состоянии.
Таким образом, предлагаемый способ позволяет создать надежный арефлюксный механизм за счет использования приемов ушивания билиодигестивного соустья, позволяющих предотвратить рефлюкс кишечного содержимого в холедох через созданный анастомоз. Создается эффективная мышечная компрессия холедоха, трубчатого клапана и анастомоза за счет того, что стенка кишки прикрывает область анастомоза и обхватывает дистальную часть холедоха практически со всех сторон, что так же снижает вероятность развития несостоятельности анастомоза. Предотвращается сползание вниз серозной оболочки противобрыжеечного края кишки, обхватывающей холедох со всех сторон, за счет фиксации ее узловыми швами к стенке холедоха по линии прилегания к протоку.
Источники информации
1. Кочиашвили В.И. Атлас хирургических вмешательств на желчных путях. – М.: Медицина, 1971, 208 с.
2. Кузин М.И., Данилов М.В., Благовидов Д.Ф. Хронический панкреатит. - М.: Медицина, 1985, 368 с.
3. Оперативная хирургия. / Под общей ред. проф. И. Литтмана, из-во акад. н-ук Венгрии, Будапешт, 1981, 1175 с.
4. Путов Н.В., Артемьева Н.Н., Коханенко Н.Ю. Рак поджелудочной железы. - СПб.: Питер, 2005. - С. 239-242.
5. Атанасов Д., Атанасова Д. Модифицированная методика наложения гепатикохоледохоеюноанастомоза // Хирургия. 1989. - №7. - с. 28-31. B.И. Кочиашвили Атлас хирургических вмешательств на желчных путях. М.: Медицина 1971 г. 208 с.
6. Виноградов В.В., Вишневский В.А., Кочиашвили В. И. Билиодигестивные анастомозы. - М.: Изд-во Ун-та дружбы народов, 1972. - 191 с.
7. Гальперин Э.И., Дедерер Ю.М. Нестандартные ситуации при операциях на печени и желчных путях. - М.: Медицина, 1987. - 335 с.
8. Желчеотведение при механической желтухе опухолевого происхождения / Ю.И. Патютко, А.Г. Котельников, Б.И. Долгушин, Э.Р. Виршке и др. // IV Росс, онкол. конф. - М., 2000. - С. 74-79.
9. Желчеотводящие анастомозы в билиарной хирургии / В.М. Копчак, И.В. Хомяк, В.Г. Мишалов и др. - К.: Лига-Информ, 2004. - 123 с.
10. Карпачев А.А., Прокофьева А.В. Сравнительная характеристика различных видов билиодигестивных анастомозов при паллиативном хирургическом лечении рака панкреатодуоденальной зоны // Фундамент, исследования. - 2007. - №2. - C. 82-84.
11. Касаткин В.Ф., Максимов А.Ю., Маслов А.А. и др. Способ наложения антирефлюксного холедохоэнтероанастомоза // Патент на изобретение №2290101 A61B 17/11 от 27.12.2006 г.
12. Мохов Е.М., Мурадалиев М.А., Беганская Н.С. Способ наложения билиодигестивного анастомоза //Патент на изобретение №2177268 A61B 17/11 от 27.12.2001 г.
13. Опыт выполнения панкреатодуоденальной резекции / Н.Н. Велигоцкий, А.Н. Велигоцкий, А.С. Трушин, В.В. Комарчук // 
 - 2003. - №1. - С. 56-57.
- 2003. - №1. - С. 56-57.
14. Топографические и технические особенности резекции желудка по способу Ру / А.П. Михайлов, А.М. Данилов, А.Н. Напалков, Т.П. Дутова // Вестн. хирургии. - 2005. - Т. 164, №1. - С. 33-37.
15. Хирургия печени и желчевыводяшщих путей / А.А. Шалимов, С.А. Шалимов, М.Е. Нечитайло, Б.В. Доманский. - К.:  1993. - 429 с.
1993. - 429 с.
16. Хирургия печени и желчных протоков [Текст] / под общ. ред. чл.-кор. АН УССР А.А. Шалимова. - Киев:  1975. - 408 с.
1975. - 408 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РЕКОНСТРУКЦИИ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ И ЭКСТИРПАЦИИ ЖЕЛУДКА С ВОССТАНОВЛЕНИЕМ ФИЗИОЛОГИЧЕСКОЙ И АНАТОМИЧЕСКОЙ ЦЕЛОСТНОСТИ | 2016 |
|
RU2636881C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ПАНКРЕАТОЕЮНАЛЬНОГО СОУСТЬЯ В УСЛОВИЯХ ЭКСТИРПАЦИИ ЖЕЛУДКА | 2016 |
|
RU2641167C1 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ С СОХРАНЕНИЕМ КРЮЧКОВИДНОГО ОТРОСТКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2009 |
|
RU2409323C1 |
| СПОСОБ ПАНКРЕАТОГАСТРОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2158546C2 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКС-ХОЛАНГИТА | 2000 |
|
RU2170547C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИНВАГИНАЦИОННОГО АРЕФЛЮКСНОГО ГАСТРОДУОДЕНОАНАСТОМОЗА | 2008 |
|
RU2364351C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОМПРЕССИОННО-КЛАПАННОГО ХОЛЕДОХОЭНТЕРОАНАСТОМОЗА | 2002 |
|
RU2221502C1 |
| СПОСОБ НАЛОЖЕНИЯ БИЛИОДИГЕСТИВНОГО АНАСТОМОЗА ПРИ ДОБРОКАЧЕСТВЕННЫХ ЗАБОЛЕВАНИЯХ ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПУТЕЙ | 2011 |
|
RU2463002C1 |
| СПОСОБ ПАНКРЕАТОЕЮНОСТОМИИ | 1999 |
|
RU2149587C1 |
| Способ формирования панкреатокишечного анастомоза | 1980 |
|
SU950342A1 |

Изобретение относится к хирургии и может быть применено для формирования арефлюксного холедохоеюноанастомоза при гастрэктомии с панкреатодуоденальной резекцией. Формируют тощекишечный резервуар, выполняющий функцию желудка, эзофагоеюноанастомоз, холедохоеюноанастомоз, панкреатоеюноанастомоз. Для формирования тощекишечного резервуара, выполняющего функцию желудка, накладывают протяженный до 15 см двурядный межкишечный анастомоз по Брауну, для чего сближают края тощей кишки, рассекают их, сшивают задние и передние губы анастомоза, сформированный резервуар фиксируют узловыми швами к краю отверстия брыжейки поперечно-ободочной кишки. Для наложения холедохоеюноанастомоза выполняют швы со стенкой холедоха и стенкой тонкокишечного резервуара, для чего рассекают и выделяют серозно-мышечный слой с препаровкой слизисто-подслизистого слоя, производят сближение и центровку культи холедоха и слизисто-подслизистого слоя тощей кишки, накладывают первый ряд швов, захватывая слизисто-подслизистый слой и стенку холедоха, без прокола насквозь последнего, затем вскрывают просвет кишки и в виде «хоботка» спускают холедох в ее просвет, после этого формируют второй ряд швов поверх первого, отступив на 1 см от культи холедоха. Способ позволяет создать надежный антирефлюксный механизм. 3 ил., 1 пр.
Способ формирования арефлюксного холедохоеюноанастомоза при гастрэктомии с панкреатодуоденальной резекцией, включающий мобилизацию петли тощей кишки, наложение анастомозов, отличающийся тем, что формируют тощекишечный резервуар, выполняющий функцию желудка, эзофагоеюноанастомоз, холедохоеюноанастомоз, панкреатоеюноанастомоз, для формирования тощекишечного резервуара, выполняющего функцию желудка, накладывают протяженный до 15 см двурядный межкишечный анастомоз по Брауну, для чего сближают края тощей кишки, рассекают их, сшивают задние и передние губы анастомоза, сформированный резервуар фиксируют узловыми швами к краю отверстия брыжейки поперечно-ободочной кишки, для наложения холедохоеюноанастомоза выполняют швы со стенкой холедоха и стенкой тонкокишечного резервуара, для чего рассекают и выделяют серозно-мышечный слой с препаровкой слизисто-подслизистого слоя, производят сближение и центровку культи холедоха и слизисто-подслизистого слоя тощей кишки, накладывают первый ряд швов, захватывая слизисто-подслизистый слой и стенку холедоха, без прокола насквозь последнего, затем вскрывают просвет кишки и в виде «хоботка» спускают холедох в ее просвет, после этого формируют второй ряд швов поверх первого, отступив на 1 см от культи холедоха.
| СПОСОБ НАЛОЖЕНИЯ АНТИРЕФЛЮКСНОГО ХОЛЕДОХОЭНТЕРОАНАСТОМОЗА | 2005 |
|
RU2290101C1 |
| СПОСОБ ФОРМИРОВАНИЯ МЕЖКИШЕЧНОГО АНАСТОМОЗА | 1999 |
|
RU2194462C2 |
| СПОСОБ НАЛОЖЕНИЯ ЖЕЛЧНО-КИШЕЧНОГО АНАСТОМОЗА | 2000 |
|
RU2173092C1 |
| ВИТЕБСКИЙ Я.Д | |||
| Обоснование к методике применения клапанных анастомозов на органах желудочно-кишечного тракта | |||
| Свердловск, 1983 с.69-70. | |||
Авторы
Даты
2018-08-28—Публикация
2016-10-25—Подача