Изобретение относится к медицине, а именно к онкологии и хирургии поджелудочной железы, к способам реконструкции панкреатоеюнального соустья в условиях экстирпации желудка, и может быть использовано при хирургическом лечении рака головки поджелудочной железы, рака Фатерова соска и терминального отдела холедоха с вовлечением тела желудка в онкологический процесс, а также распространенного рака желудка с прорастанием в головку поджелудочной железы, приводящих к необходимости выполнения радикального хирургического вмешательства.
В настоящее время в связи с успехами развития хирургии, анестезиологии и реанимации резекция поджелудочной железы стала более распространенной операцией, чем ранее. Разработка технических аспектов и улучшение возможностей послеоперационного ведения больных позволили значительно снизить послеоперационную летальность при выполнении этого вмешательства, но "краеугольным камнем" панкреатодуоденальной резекции продолжает оставаться панкреатоеюнальный анастомоз [1], на долю недостаточности которого приходится наибольший процент послеоперационных осложнений. О сложности решения этой проблемы свидетельствует большое количество предложенных способов панкреатоеюностомий, из которых ни один не является абсолютно надежным.
Известен способ панкреатокишечного анастомоза путем формирования инвагинационного панкреатоеюноанастомоза, отличающийся тем, что до наложения швов между кишкой и протоком поджелудочной железы производят катетеризацию протока трубкой, а инвагинацию культи железы в тощую кишку производят непрерывным челночным инвагинирующим швом [2]. Недостатком такого способа формирования анастомоза является небходимость мобилизации культи поджелудочной железы от места ее пересечения в направлении хвоста не менее чем на 3-4 см. Подобная мобилизация сопровождается дополнительной травматизацией железы, необходимостью отделения ее паренхимы от ствола селезеночной артерии и воротной вены с перевязкой мелких сосудов на указанном протяжении, что повышает риск кровотечения. Кроме того, инвагинацию культи поджелудочной железы не представляется возможным выполнить вообще или с большим натяжением швов и опасностью их прорезывания, когда диаметр культи железы на уровне среза превышает диаметр кишки.
Известен способ формирования панкреатокишечного анастомоза, включающий проведение культи поджелудочной железы через отверстие в брыжейке тонкой кишки, образование вокруг культи поджелудочной железы серозного канала из стенки петли тонкой кишки путем накладывания циркулярного кисетного шва на брыжеечный ее край и двух узловых швов на задний листок париетальной брюшины. При этом фиксируют нить кисетного шва у основания культи поджелудочной железы, а проток поджелудочной железы вшивают в приводящий и отводящий отрезки петли тонкой кишки, образуя при этом тонкокишечный анастомоз [5]. При таком способе формирования анастомоза также возникает необходимость мобилизации культи поджелудочной железы от места ее пересечения в направлении хвоста не менее чем на 3-4 см с присущей ей рисками осложнений. Представляется недостаточно надежной фиксация (удержание) культи поджелудочной железы в анастомозе лишь двумя узловыми швами между стенкой петли кишки и париетальной брюшиной. Необходимость последовательного вшивание панкреатического протока в отверстия как приводящего, так и отводящего отрезков кишки, а также дополнительного сшивания краев кишечных отверстий между собой (передняя стенка анастомоза) представляется трудновыполнимым при небольшом диаметре протока (менее 3 мм) и истонченных его стенках.
Ряд авторов вообще прибегают к панкреатодуоденэктомии [4, 6, 7], что вынуждает при благоприятном исходе операции пожизненно проводить заместительную инсулинотерапию или выполнять гетеротопную трансплантацию поджелудочной железы, что значительно увеличивают материальные затраты и неудобства, связанные с постоянным приемом инсулина, а в условиях отсутствия желудка увеличивает риск послеоперационной летальности. Таким образом, разработка способа панкреатоеюностомии, снижающего риск недостаточности анастомоза до минимума, явилась бы наиболее оптимальным решением.
За прототип нами принят способ панкреатоеюноанастомоза при панкреатодуоденальной резекции [3]. Авторы предлагают после выполнения панкреатодуоденальной резекции, формировать петлю тонкой кишки по Ру и ушивать конец петли наглухо. Из ушитой петли формируют дугу с диаметром большим диаметра культи поджелудочной железы. В бессосудистом участке брыжейки дуги кишки выкраивают "окно". Фиксируют культю железы по окружности к краям "окна" и серозной оболочке тонкой кишки. При этом подшивают ушитый наглухо конец тонкой кишки к отводящему. Последующее укрытие анастомоза осуществляют сшиванием между собой серозных оболочек колен петли кишки без захвата ткани поджелудочной железы.
Однако недостатком данного способа является неоправданная травматизация брыжейки тонкой кишки в связи с "окружением" культи поджелудочной железы, что приводит к возникновению условий натяжного давления на формирующийся анастомоз и как следствие - его последующая несостоятельность.
Новый технический результат - снижение вероятности развития послеоперационных осложнений, таких как недостаточность панкреатоеюноанастомоза, повышение надежности и герметичности сформированного панкреатоеюнального анастомоза, а также максимально возможное сохранение экзокринной функции поджелудочной железы и физиологической функциональности анастомоза.
Для достижения нового технического результата в способе реконструкции панкреатоеюнального соустья, включающем панкреатодуоденальную резекцию, мобилизацию тощей кишки, подведение последней к оставленной части поджелудочной железы и фиксацию к серозной оболочке тонкой кишки, проводят экстирпацию желудка, мобилизованную тощую кишку подводят к культе пищевода и накладывают эзофагоеюнальный анастомоз, петлю тощей кишки ушивают, в стенке с левой частью петли формируют панкреатоеюнальный анастомоз, для чего рассекают серозно-мышечный слой стенки тощей кишки, препарируют участок стенки кишки до подслизистой основы, соответствующий размеру мобилизованного сегмента культи поджелудочной железы, вскрытие просвета кишки производят малым разрезом, куда помещают стентированный катетером проток поджелудочной железы и далее фиксируют края паренхимы поджелудочной железы к созданному серозно-мышечному "валику", таким образом выполняя наружный двойной ряд швов с муфтообразной перитонизацией будущего анастомоза, затем накладывают внутренний ряд швов задней губы - анастомозируя слизисто-подслизистый слой тощей кишки с паренхимой культи поджелудочной железы, после этого вышеописанным способом формируют швы с серозно-мышечным и подслизисто-слизистым слоями тощей кишки на протяжении углов и в области передней губы анастомоза, при этом внутренний ряд анастомоза накладывают двумя непрерывными нитями, связывают в натяжении между собой концы нитей, после чего наружный ряд швов передней губы выполняют с муфтообразной перитонизацией анастомоза выкроенным линейным лоскутом, затем формируют тощекишечный резервуар, выполняющий функцию желудка, путем наложения протяженного до 15 см двурядного межкишечного анастомоза по Брауну, включающего сближение краев тощей кишки, их рассечение и сшивание задних и передних губ анастомоза, затем сформированный резервуар фиксируют узловыми швами к краю отверстия брыжейки поперечно-ободочной кишки по краю сформированного анастомоза.
Способ осуществляют следующим образом: после экстирпации желудка и резекции поджелудочной железы мобилизованную тощую кишку подводят к культе пищевода и накладывают эзофагоеюнальный анастомоз, петлю тощей кишки ушивают, в стенке с левой частью петли формируют панкреатоеюнальный анастомоз, для этого культю поджелудочной железы мобилизуют на расстоянии 2,5-3 см от края пересечения железы. Мобилизованный сегмент культи поджелудочной железы анатомически прилежит к задней стенке желудка. Проецируя культю поджелудочной железы на стенку нового кишечного резервуара - как бы «заднюю стенку желудка», формируют серозно-мышечный лоскут из стенки кишки размером 2 см × 3 см × 2 см. Выкроенный серозно-мышечный лоскут точно соответствует размеру мобилизованного сегмента культи поджелудочной железы. Формируют ряд швов между слизисто-подслизистым слоем кишечного резервуара и рассекают слизистую оболочку малым отверстием, соответствующим ширине потока железы. Вирсунгов проток спускают в просвет кишки. Формируют второй ряд швов между наружным краем культи поджелудочной железы и серозно-мышечным слоем тощекишечного резервуара.
Первый вкол иглы в направлении снаружи внутрь и последний выкол в направлении изнутри кнаружи внутреннего ряда панкреатоеюноанастомоза осуществляют через стенку кишки, исключая ее серозно-мышечный слой.
После выполнения передней и задней губы внутреннего ряда швов еще незатянутый панкреатоеюноанастомоз выглядит непрерывно обшитым атравматичными нитями с полным соответствием просвета выполненного рассеченного отверстия в слизистой оболочке кишки и размером культи поджелудочной железы, причем выполнением непрерывного шва по краю культи поджелудочной железы достигается гемостатический эффект, который хорошо виден при натягивании нитей. После дислокации протока железы в просвет кишки, нити затягиваем. Далее серозно-мышечный слой связывают с краем культи железы, образуя муфту, которую сшивают путем сопоставления краев ранее выполненного серозно-мышечного лоскута стенки кишки. На последнем этапе формируют тощекишечный резервуар, выполняющий функцию желудка, путем наложения протяженного до 15 см двурядного межкишечного анастомоза по Брауну, включающего сближение краев тощей кишки, их рассечение и сшивание задних и передних губ анастомоза, затем сформированный резервуар фиксируют узловыми швами к краю отверстия брыжейки поперечно-ободочной кишки по краю сформированного анастомоза.
Образованная на протяжении 3 см муфта вокруг панкреатоеюноанастомоза обеспечивает его надежную герметичность. Для панкреатоеюноанастомоза используют атравматичную монофиламентную нерассасывающуюся нить типа "SURGILEN-3.0".
Муфтообразная перитонизация панкреатоеюноанастомоза серозно-мышечными швами стенки тонкой кишки обеспечивает надежную герметичность и значительно уменьшает риск развития осложнений и, в первую очередь, несостоятельности анастомоза.
Новым является то, что создание дополнительно серозно-мышечной манжеты вокруг анастомоза позволяет выполнить надежную герметизацию анастомоза, "стентирование" протока железы позволяет исключить блокирование экзокринной функции поджелудочной железы в результате отека паренхимы в раннем послеоперационном периоде, а достаточно высокое расположение выхода протока препятствует забросу по дренажу кишечного содержимого в панкреатический проток, что снижает вероятность развития панкреатита и/или несостоятельности панкреатоеюноанастомоза.
Отсутствие в мировой литературе и в патентно-информационных источниках решений со сходной совокупностью существенных признаков свидетельствует о соответствии предложения авторами критериям «новизна» и «изобретательский уровень». Изобретение иллюстрируется схемами выполнения конкретных приемов и примерами отдельных операций в эксперименте.
На иллюстрациях представлено:
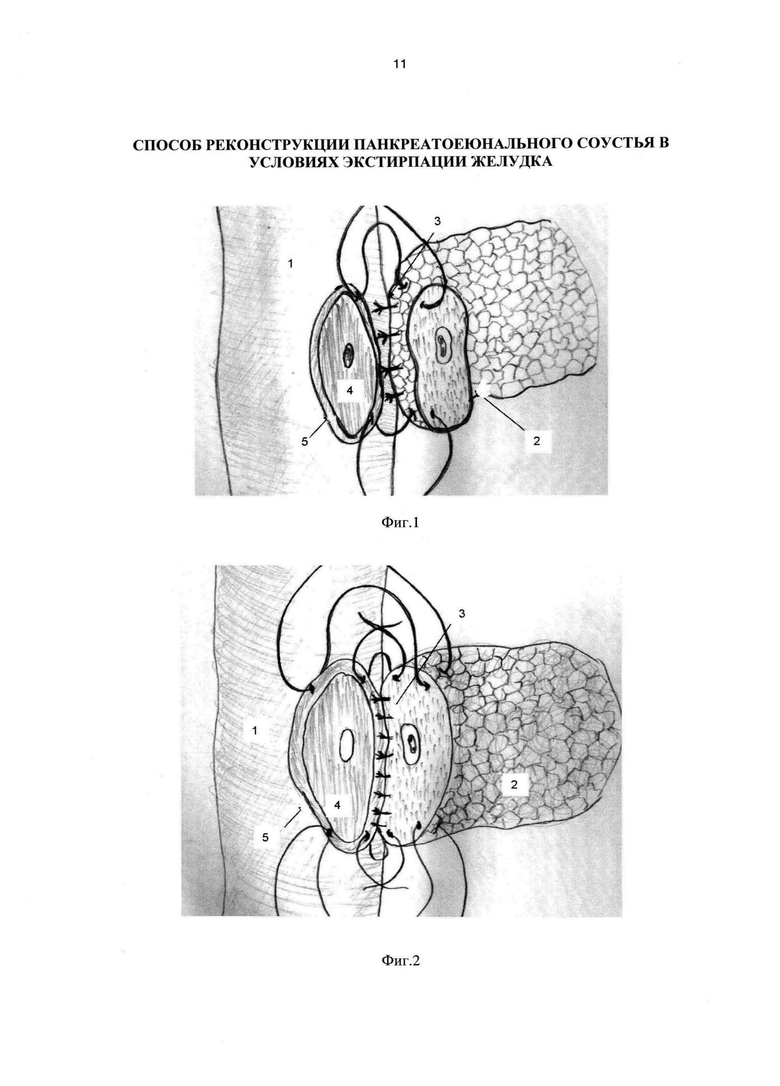
Фиг. 1. Фиксация поджелудочной железы к месту формирования будущего анастомоза.
1 - левая половина сформированного тонкокишечного резервуара;
2 - культя поджелудочной железы;
3 - формирование наружного ряда анастомоза;
4 - участок тонкой кишки отпрепарированный до подслизистой основы;
5 - сформированный серозно-мышечной "валик".
Фиг. 2. Формирование задней губы анастомоза с серозно-мышечным слоем тонкой кишки.
1 - левая половина сформированного тонкокишечного резервуара;
2 - культя поджелудочной железы;
3 - формирование задней губы анастомоза;
4 - участок тонкой кишки отпрепарированный до подслизистой основы;
5 - сформированный серозно-мышечной "валик";
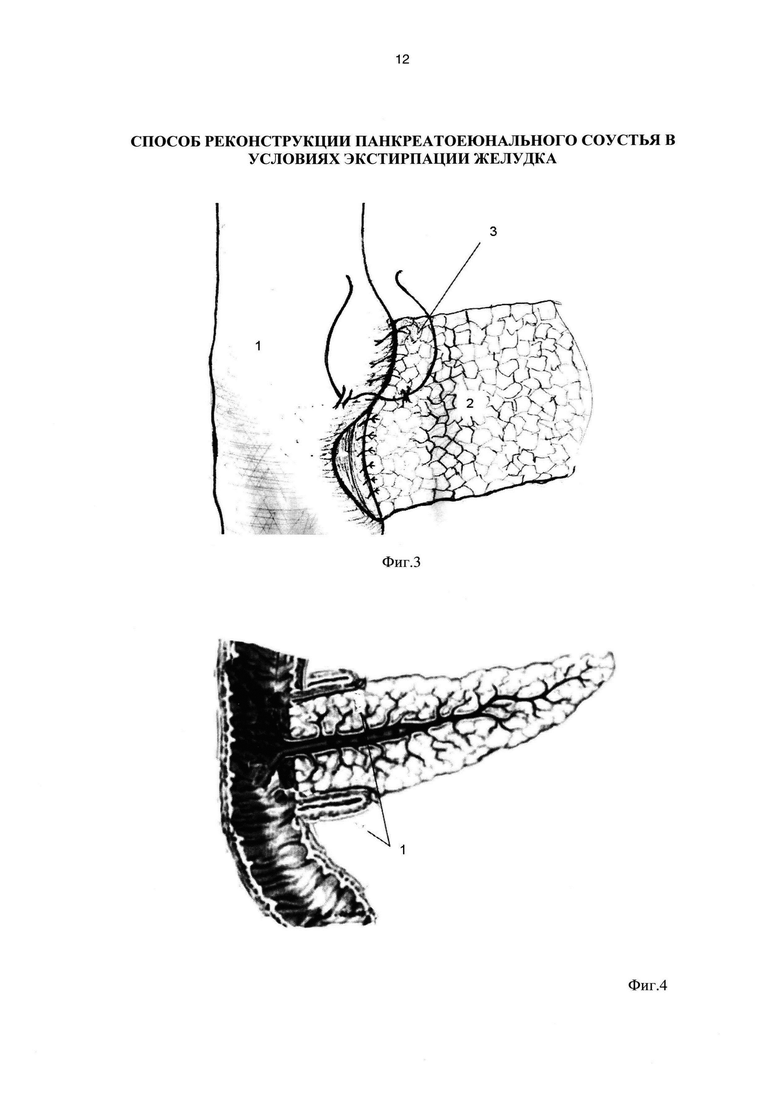
Фиг. 3. Завершающий этап панкреатоеюноанастомоза.
1 - левая половина сформированного тонкокишечного резервуара;
2 - культя поджелудочной железы;
3 - формирование передней губы анастомоза с муфтообразной перитонизацией панкреатоеюнального анастомоза.
Фиг. 4. Вид анастомоза в разрезе, где показана муфта сформированного панкреатоеюноанастомоза.
3 - муфтообразная перитонизация панкреатоеюнального анастомоза.
Сущность способа поясняется клиническим примером.
Пример 1: Пациент Т., 58 лет. Диагноз: Рак тела желудка T4N2M0. Аденокарцинома III типа. Под ЭТН после обработки операционного поля 4-кратно хлоргексидином, выполнена верхнесредненижнесрединная лапаротомия. При ревизии органов брюшной полости - в области кардиального отдела и тела желудка, преимущественно по большой кривизне имеется огромное бугристое образование занимающее почти весь желудок, плотной консистенции, с деформацией и втяжением в области угла желудка по малой кривизне. Инвазия процесса распространяется преимущественно на головку поджелудочной железы, далее процесс переходит на поперечно-ободочную кишку - инвазия протяженностью от печеночного угла до в/3 нисходящего отдела толстой кишки, имеется вовлечение сосудов селезенки - распространение опухоли на область ворот.
Печень обычных размеров, гладкая, ровная по поверхности, признаков метастазов нет. Селезенка крупная, 15×8 см. Отмечается множественное поражение лимфоузлов брыжейки тонкой кишки, большого и малого сальника, лимфоузлов парапилорического, паракардиального отделов и позади поджелудочной железы. Метастазов в другие органы не выявлено.
Выполнен вход в сальниковую сумку через желудочно-ободочную связку. Проведена ревизия супрапанкреатической и ретрогастральной областей. Проведена мобилизация нисходящего отдела толстой кишки на 6 см от селезеночного угла, аппаратом НЖКА кишка пересечена, дистальный отдел ушит, погружен в кисетный шов. Проведена мобилизация селезенки от желудка с применением аппарата Лигашу, ворота ушиты с применением сшивающего аппарата УО, селезенка удалена из брюшной полости. Перевязаны и пересечены сосуды желудочно-ободочной связки. Далее рассечена левая венечная связка печени и брюшина в области перехода от диафрагмы на желудок. Выделен абдоминальный отдел пищевода, взят на держалку. Начато проведение мобилизации желудка - выполнены перевязка и пересечение левой желудочной артерии, проведено скелетирование желудка по малой кривизне, перевязана и пересечена правая желудочная артерия, выделен чревный ствол, обнаружены общая печеночная и собственная печеночная артерии. Поджелудочная железа пересечена на границе головки и тела, проксимальная часть железы ушита после выполнения резекции ДПК в нисходящем отделе с применением аппарата НЖКА. У оставшейся части ПЖ дренирован вирсунгов проток. Осмотрено ретроперитонеальное пространство, обнаружен ствол нижней полой вены, аорты, которые по диаметру одинаковые, признаков вовлечения в процесс нет. Далее проведена мобилизация поперечно-ободочной кишки на 5 см от печеночного угла, кишка отсечена с применением аппарата НЖКА, проксимальная культя ушита в кисетный шов. Конгломерат, состоящий из желудка, ДПК, поджелудочной железы и поперечно-ободочной кишки, развернут, обнажена селезеночная артерия, которая прошита, перевязана и отсечена в месте отхождения от общей печеночной артерии. Параллельно мобилизована тощая кишка в области связки Трейтца, с применением аппарата УО, кишка пересечена. Опухолевый конгломерат, состоящий из желудка, головки поджелудочной железы, поперечно-ободочной кишки, единым блоком удален из брюшной полости. Далее выполнена холецистэктомия от шейки. Ложе желчного пузыря скоагулировано.
Далее последовательно сформированы: арефлюксный свисающий эзофагоеюнальный анастомоз, холедохоеюнальный анастомоз на потерянном дренаже, выполнен протяженный межкишечный анастомоз по Брауну - с имитацией замещенного желудка, размером до 15 см и сформирован толстотолстокишечный анастомоз по типу «бок в бок», проведенный в окне брыжейки тонкой кишки. Проведена мобилизация культи поджелудочной железы и стенки сформированного кишечного резервуара, рассечен серозно-мышечный слой стенки кишки на протяжении, соответствующем размеру мобилизованного сегмента культи поджелудочной железы, выполнено наложение внутреннего ряда швов между паренхимой железы и слизисто-подслизистым слоем кишки. Просвет кишки вскрыт малым разрезом, куда помещен стентированный вирсунгов проток. Выполнен наружный ряд швов с муфтообразной перитонизацией анастомоза между наружным краем железы и серозно-мышечным слоем кишки. Сформирован двухрядный шов между культей поджелудочной железы и серозно-мышечным слоем тонкой кишки. При этом на противобрыжеечном крае стенки тощей кишки выкроен линейный лоскут до подслизистой, отделив таким образом серозно-мышечный лоскут. Первый ряд задней губы анастомоза выполнен у основания лоскута. Наложен внутренний ряд швов задней губы в области слизисто-подслизистого слоя тощей кишки с паренхимой культи поджелудочной железы. По аналогии сформированы швы с серозно-мышечным и подслизисто-слизистым слоями тощей кишки на протяжении углов и в области передней губы анастомоза. Внутренний ряд анастомоза наложен двумя непрерывными нитями. Наружный ряд швов передней губы выполнен с муфтообразной перитонизацией анастомоза выкроенным линейным лоскутом.
Брюшная полость дренирована двумя полихлорвиниловыми трубками, установленными в место сформированного панкреатоеюнального анастомоза и левый боковой карман. Установлен назогастральный зонд, заведенный через эзофагоеюнальный анастомоз к концу брауновского анастомоза. Контроль на гемостаз и инородные тела. Послойно швы на рану. Асептическая повязка.
В послеоперационном периоде клиники несостоятельности сформированного панкреатоеюноанастомоза не наблюдалось, и больной на 25-е сутки был выписан на амбулаторное лечение в удовлетворительном состоянии.
К настоящему времени предлагаемым способом панкреатоеюноанастомоз был сформирован у 3-х больных при панкреатодуоденальной резекции по поводу опухоли большого дуоденального сосочка, 12-перстной кишки и головки поджелудочной железы. Во всех случаях несостоятельности анастомозов не отмечено.
Таким образом, предлагаемый способ обеспечивает муфтоообразную перитонизацию анастомоза, повышает его герметичность и значительно уменьшает риск развития осложнений и, в первую очередь, несостоятельность анастомоза, а также способствует сохранению экзокринной функции поджелудочной железы.
Источники информации
1. Кочиашвили В.И. Атлас хирургических вмешательств на желчных путях. - М: Медицина, 1971, 208 с.
2. Демин Д.И., Вьюшков Д.М., Минаев И.И., Федосенко С.И. Способ формирования панкреатокишечного анастомоза при панкреатодуоденальной резекции // Патент на изобретение №2195207, А61В 17/11 от 23.11.1999 г.
3. Ершов В.В. Способ панкреатоеюноанастомоза при панкреатодуоденальной резекции // Патент на изобретением 2197904, А61В 17/11, А61В 17/00 от 10.02.2003 г.
4. Кузин М.И., Данилов М.В., Благовидов Д.Ф. Хронический панкреатит. - М.: Медицина, 1985, 368 с.
5. Касаткин В.Ф., Снежко А.В., Маслов А.А. и др. Способ формирования панкреатокишечного анастомоза // Патент на изобретение №2155000, А61В 17/00, А61В 17/11 от 20.12.1999 г.
6. Оперативная хирургия / Под общей ред. проф. И. Литтмана, из-во акад. н-ук Венгрии, Будапешт, 1981, 1175 с.
7. Путов Н.В., Артемьева Н.Н., Коханенко Н.Ю. Рак поджелудочной железы. - СПб.: Питер, 2005. - С. 239-242.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РЕКОНСТРУКЦИИ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ И ЭКСТИРПАЦИИ ЖЕЛУДКА С ВОССТАНОВЛЕНИЕМ ФИЗИОЛОГИЧЕСКОЙ И АНАТОМИЧЕСКОЙ ЦЕЛОСТНОСТИ | 2016 |
|
RU2636881C1 |
| СПОСОБ ФОРМИРОВАНИЯ АРЕФЛЮКСНОГО ХОЛЕДОХОЕЮНОАНАСТОМОЗА ПРИ ГАСТРЭКТОМИИ | 2016 |
|
RU2665181C2 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ С СОХРАНЕНИЕМ КРЮЧКОВИДНОГО ОТРОСТКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2009 |
|
RU2409323C1 |
| СПОСОБ ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2197904C2 |
| СПОСОБ ПАНКРЕАТОГАСТРОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2158546C2 |
| СПОСОБ ФОРМИРОВАНИЯ КОНЦЕПЕТЛЕВОГО ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПРОКСИМАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2552670C1 |
| СПОСОБ ПАНКРЕАТОЕЮНОСТОМИИ | 1999 |
|
RU2149587C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИНВАГИНАЦИОННОГО АРЕФЛЮКСНОГО ГАСТРОДУОДЕНОАНАСТОМОЗА | 2008 |
|
RU2364351C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТИКОГАСТРОАНАСТОМОЗА ИЗ ПРОСВЕТА ЖЕЛУДКА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2010 |
|
RU2479269C2 |
| Способ формирования панкреатогастроанастомоза при робот-ассистированной и лапароскопической панкреатодуоденальной резекциях | 2020 |
|
RU2741408C1 |
Изобретение относится к медицине, хирургии. Формируют панкреаторезервуарное соустье в условиях экстирпации желудка и панкреатодуоденальной резекции. Резервуар, выполняющий функцию желудка, подводят к культе пищевода и накладывают анастомоз. В левой половине резервуара препарируют серозно-мышечный слой, создавая серозно-мышечный валик по размеру мобилизованного сегмента культи поджелудочной железы. Фиксируют края паренхимы поджелудочной железы к серозно-мышечному валику. Выполняют муфтообразную перитонизацию анастомоза. Тонкокишечный резервуар фиксируют узловыми швами к отверстию брыжейки поперечно-ободочной кишки. Способ позволяет повысить состоятельность и физиологическую функциональность анастомоза при реконструктивно-восстановительных операциях на желудочно-кишечном тракте. 1 пр., 5 ил.
Способ формирования панкреаторезервуарного соустья в условиях экстирпации желудка, включающий панкреатодуоденальную резекцию, мобилизацию тощей кишки, отличающийся тем, что из мобилизованной тощей кишки формируют резервуар, выполняющий функцию желудка, который подводят к культе пищевода и накладывают анастомоз, в левой половине резервуара проводят рассечение серозно-мышечного слоя стенки тощей кишки до подслизистой основы, препарируют серозно-мышечный слой в обе стороны по линии разреза стенки кишки, создавая серозно-мышечный валик, окаймляющий участок кишки с подслизистой, который соответствует размеру мобилизованного сегмента культи поджелудочной железы, вскрытие просвета кишки производят малым разрезом, куда помещают стентированный катетером проток поджелудочной железы, фиксируют края паренхимы поджелудочной железы к серозно-мышечному валику, выполняя наружный двойной ряд швов с муфтообразной перитонизацией задней губы анастомоза, внутренним швом соединяют слизисто-подслизистый слой тощей кишки с паренхимой культи поджелудочной железы, после этого такие же швы накладывают в углах и в области передней губы анастомоза, при этом внутренние швы выполняют двумя непрерывными нитями, связывая концы нитей в натяжении между собой, сформированный тонкокишечный резервуар фиксируют узловыми швами к отверстию брыжейки поперечно-ободочной кишки.
| СПОСОБ ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2197904C2 |
| СПОСОБ ПАНКРЕАТОГАСТРОАНАСТОМОЗА | 2003 |
|
RU2258476C2 |
| ШАЛИМОВ А.А | |||
| и др | |||
| Атлас операций на печени, желчных путях, поджелудочной железе и кишечнике | |||
| - М.: Медицина, 1979 | |||
| БАРВАНЯН Г.М | |||
| Способ формирования панкреатоеюноанастомоза при панкреатодуоденальной резекции | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| LAU W.Y | |||
| et al | |||
| Conventional Versus Binding Pancreaticojejunostomy After Pancreaticoduodenectomy | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
Авторы
Даты
2018-01-16—Публикация
2016-10-25—Подача