Изобретение относится к области медицины, в частности, к заболеваниям, связанным с нарушением обмена веществ, и может быть использовано для диагностики метаболического синдрома (МС) на основе ультразвукового измерения параметров премезентериального жира.
МС изначально был включен в 9-ый международный классификатор болезней как отдельное заболевание. Однако, уже через несколько лет в начале 90-х МС был исключен из 10-го международного классификатора болезней и сегодня рассматривается как особое состояние пациента, не являющееся диагнозом, а рассматриваемое как фактор риска, исходом которого могут быть сахарный диабет 2-го типа, тяжелые формы ожирения, артериальная гипертензия, ишемическая болезнь сердца. Кроме того, МС опасен не только как фактор риска развития вышеупомянутых заболеваний, но и как предиктор их осложнений и неблагоприятного исхода.
На сегодняшний день, несмотря на общее понимание патогенеза МС и принятие медицинским сообществом совокупности первичных признаков этого состояния (избыточная масса тела, повышенное артериальное давление, дислипидемия с повышением триглицеридов, снижением холестерина липопротеидов высокой плотности, повышением холестерина липопротеидов низкой плотности, инсулинорезистентность), точных общепринятых критериев метаболического синдрома не существует. Предложено несколько отличающихся подходов к «оцифровке и шкалированию» первичных критериев диагностики МС: критерии, сформулированные Всемирной организацией здравоохранения (ВОЗ); принципы, положенные в кластеризации признаков МС от Международной Федерации по Диабету (IDF); критерии Американского национального обучающего комитета по обмену холестерола - ATP III, а также отечественные критерии Всероссийского научного общества кардиологов (ВНОК).
В настоящее время одними из наиболее используемых диагностических критериев, позволяющих выявить МС, являются критерии, предложенные группой экспертов Национального института здоровья США - NCEP ATP III (Adult Treatment Panel III) [1], а также предложенные Международной федерацией диабета IDF [2]; аналогичные критерии обобщены в рекомендациях Всероссийского научного общества кардиологов ВНОК, 2010 [3].
Классификация NCEP ATP III, 2001 включает_следующие критерии: центральное (абдоминальное) ожирение - окружность талии (ОТ)>102 см (мужчины), ОТ>88 см (женщины); уровень триглицеридов крови (ТГ) ≥150 мг/дл; уровень холестерина липопротеидов высокой плотности (ЛПВП) <40 мг/дл (мужчины), <50 мг/дл (женщины); артериальное давление (АД) ≥130/85 мм.рт.ст.; уровень глюкозы в плазме крови натощак ≥110 мг/дл. Для диагностики МС требуется наличие 3-х критериев.
Классификация IDF, 2005 включает основной критерий: центральное ожирение ОТ>94 см (мужчины), ОТ>80 см (женщины) для европеоидных популяций; дополнительные критерии: уровень ТГ ≥150 мг/дл (1,7 ммоль/л); уровень ЛПВП <40 мг/дл (1,03 ммоль/л, мужчины), <50 мг/дл (1,29 ммоль/л, женщины); АД ≥130/85 мм рт.ст.; уровень глюкозы в плазме крови натощак ≥100 мг/дл (5,6 ммоль/л) или предварительно диагностированный сахарный диабет. Для диагностики МС требуется наличие основного критерия и любых 2-х дополнительных.
Классификация ВНОК, 2010 включает основной критерий: центральное ожирение ОТ>94 см (мужчины), ОТ>80 см (женщины); дополнительные критерии: уровень ТГ ≥1,7 ммоль/л; уровень ЛПВП <1,0 ммоль/л (мужчины), <1,2 ммоль/л (женщины); уровень холестерина липопротеидов низкой плотности (ЛПНП) ≥3,0 ммоль/л; АД ≥140/90 мм рт.ст.; уровень глюкозы в плазме крови натощак ≥6,1 ммоль/л; глюкоза в плазме крови через 2 часа после и теста толерантности к глюкозе (ТТГ) в пределах ≥7,8 ммоль/л и ≤11,1 ммоль/л. Для диагностики МС требуется наличие основного критерия и любых 2-х дополнительных.
Для всех групп критериев основным является центральное ожирение плюс для диагностики МС необходима биохимическая оценка уровня триглицеридов и холестерина липопротеидов высокой плотности и глюкозы крови.
Таким образом, недостатком традиционных методов, является выполнение нескольких лабораторных методик, связанных с венепункцией и забором биологического материала, а также расходы на реактивы для лабораторных анализов.
Известен «Способ диагностики метаболического синдрома», патент РФ №2444298 (МПК А61В 10/00; А61В 8/00; А61В 5/02; А61В 5/107). По данному способу выявляют наличие абдоминального ожирения, артериальной гипертензии, гипергликемии натощак, гипертриглицеридемии, гипоальфахолестеринемии, гиперурикемии, неалкогольной жировой болезни печени, дополнительно выявляют избыточную массу тела или ожирение независимо от типа жироотложения, инсулинорезистентность, гиперхолестеринемию. Затем определяют степень выраженности каждого компонента в баллах. И по сумме баллов, а также по наличию необходимого набора компонентов диагностируют метаболический синдром, его степень тяжести и степень риска развития.
Недостатком данного способа является его трудоемкость, сложность, т.к. приходится проводить много биохимических анализов, связанных с венепункцией, забором и исследованием биологического материала, необходимостью балльной калькуляции.
Известен «Способ диагностики метаболического синдрома», патент РФ №2336807 (МПК А61В 5/02), в котором диагностика метаболического синдрома включает определение основного признака - абдоминального ожирения (окружность талии более 80 см у женщин и 94 см у мужчин), а также дополнительных критериев: артериальной гипертонии (АД≥140/90 мм рт.ст.), повышения уровня триглицеридов (≥1,7 ммоль/л), снижения уровня холестерина липопротеидов высокой плотности (<1,0 ммоль/л у мужчин и <1,2 ммоль/л у женщин), повышения холестерина липопротеидов низкой плотности (>3 ммоль/л), гипергликемии натощак (глюкоза ≥6,1 ммоль/л), нарушения толерантности к глюкозе (глюкоза плазмы крови через 2 часа после нагрузки глюкозой ≥7,8 ммоль/л и ≤11,1 ммоль/л), апноэ во сне.
Недостатком является трудоемкость за счет количества проводимых исследований и высокая себестоимость. Так, для выявления трех необходимых критериев МС необходимо провести спектр биохимических и гормональных исследований, включая липидограмму, определение уровня инсулина, глюкозотолерантный тест.
Все эти способы предусматривают необходимость проведения большого количества диагностических исследований по традиционным критериям метаболического синдрома, что значительно усложняет диагностику метаболического синдрома, отражается на сроках обследования и стоимости.
Метаболический синдром характеризуется увеличением массы висцерального жира, снижением чувствительности периферических тканей к инсулину и гиперинсулинемии (ГИ), которые вызывают нарушения углеводного, липидного, пуринового обменов и артериальной гипертензии (АГ). Следует отметить, что при определении традиционного критерия диагностики метаболического синдрома - ожирения, большее значение имеет тип ожирения и распределение жира, чем стандартные показатели антропометрии. Количество висцерального жира играет более значимую роль в патогенезе дисметаболического статуса и развития сердечно-сосудистых заболеваний, чем индекс массы тела [4-6]. Висцеральная жировая ткань обладает высокой ауто-, пара- и эндокринной активностью, что формирует биологические эффекты для развития и прогрессирования инсулинорезистентности и компенсаторной гиперинсулинемии - основного звена в патогенезе метаболического синдрома у взрослых и детей и неблагоприятного кардиометаболического статуса [4, 7, 8]. Это определяет важность применения простого и неинвазивного индикатора количества висцеральной жировой ткани с целью оценки вероятности метаболического синдрома.
Известны способы ультразвуковой диагностики жировой ткани. Например, «Способ ультразвуковой диагностики висцерального ожирения» патент РФ №2407440 (МПК А61В 8/00), при котором исследуется толщина слоя висцерального жира. Перед проведением ультразвукового исследования выполняют пероральное контрастирование желудка 200 мл дегазированной жидкостью. Рассчитывают S (мм) по формуле S=l-h, где l - расстояние между белой линией живота и передней стенкой аорты, a h - расстояние между стенками желудка. При S>30 мм диагностируют висцеральное ожирение.
Данный способ только идентифицирует висцеральное ожирение, что не является обязательной констатацией наличия МС, и поэтому не может быть применен для диагностики МС. Так же данный способ трудоемок и длителен по времени проведения, т.к. требует дополнительной подготовки пациента для исследования.
Известен «Ультразвуковой способ определения толщины жировой ткани в абдоминальной области» патент РФ №2525664, (МПК А61В 8/00), при котором исследуется толщина висцеральной жировой ткани слева и справа от срединной линии тела (как расстояние между задней поверхностью прямых мышц живота и передней стенкой брюшной аорты или нижней поверхностью крючковидного отростка головки поджелудочной железы, с последующим определением среднеарифметической толщины каждой) и толщина подкожной жировой ткани (как расстояние между задней поверхностью ткани кожи и передней поверхностью ткани прямых мышц живота).
Данный способ оценивает толщину подкожной и висцеральной жировой ткани и повышает оценку информативности объема жира в организме, но не определяет критериев метаболического синдрома и поэтому не предназначен для его диагностики.
Референсными методами в оценке анатомических размеров жировых депо (подкожных, висцеральных) являются компьютерно-томографические методики: многослойная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ) [9-11]. Однако данные методики включают воздействие ионизирующего излучения, имеют высокую стоимость исследования и затратны по времени выполнения, что сдерживает их применение в широкой практике.
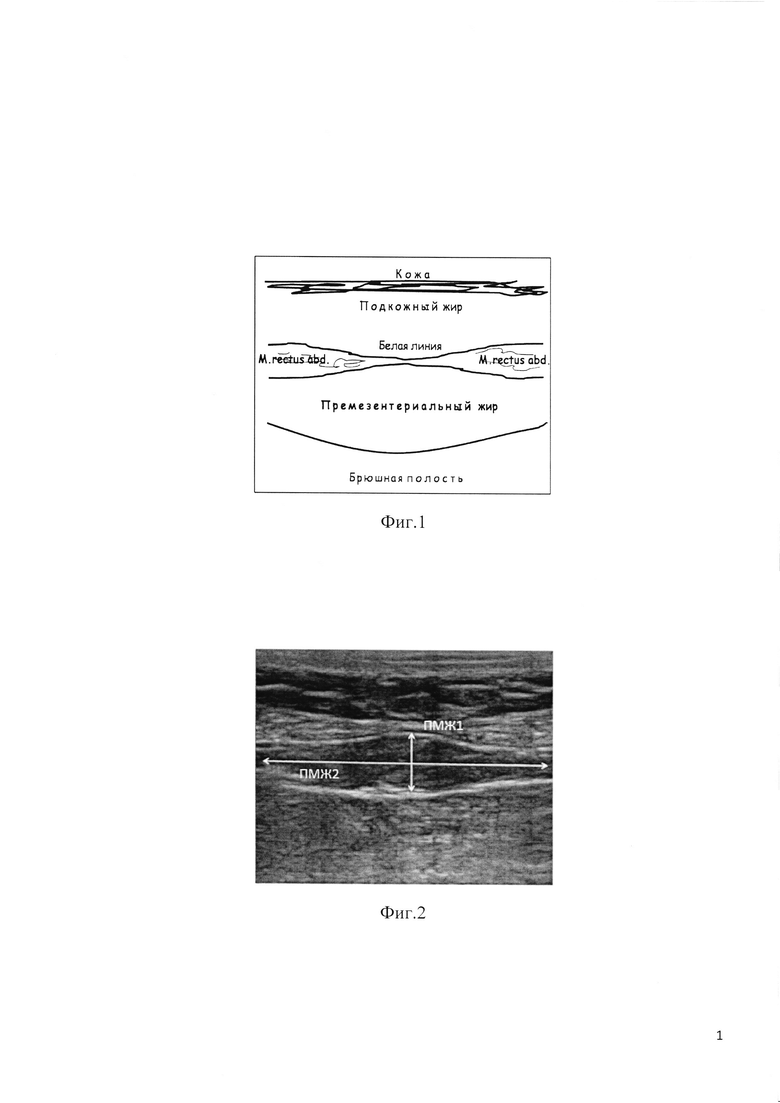
Премезентериальное (предбрюшинное) жировое (ПМЖ) депо является прокси-индикатором висцерального жира, легко доступным для ультразвуковой оценки. Оно расположено в эпигастральной области в промежутке между задней поверхностью белой линии живота и париетальным листком брюшины (mesenterium), непосредственно контактирующим с передней поверхностью левой доли печени. Показана высокая степень корреляции ультразвуковых измерений ПМЖ с данными КТ и МРТ у монголоидного населения [12, 13], у взрослых европеоидов [10, 11] и детей [14]. В том числе, ранее авторами данной заявки валидизирована точность ультразвуковой липометрии против эталонных измерений МСКТ [15].
Задачей предполагаемого изобретения является создание способа, позволяющего упростить диагностику метаболического синдрома при сохранении высокого уровня точности, исключив лабораторные методы исследований, связанные с венепункцией и забором биологического материала, что позволит существенно снизить время диагностики и стоимость.
Сущность данного способа заключается в том, что ультразвуковым методом, измеряют максимальные толщину и ширину премезентериального жира, и при толщине премезентериального жира ≥1,8 см и/или ширине премезентериального жира ≥7,0 см диагностируют метаболический синдром.
Авторами разработан и предложен способ диагностики метаболического синдрома путем измерения премезентериального жира ультразвуковым методом (ультразвуковая липометрия).
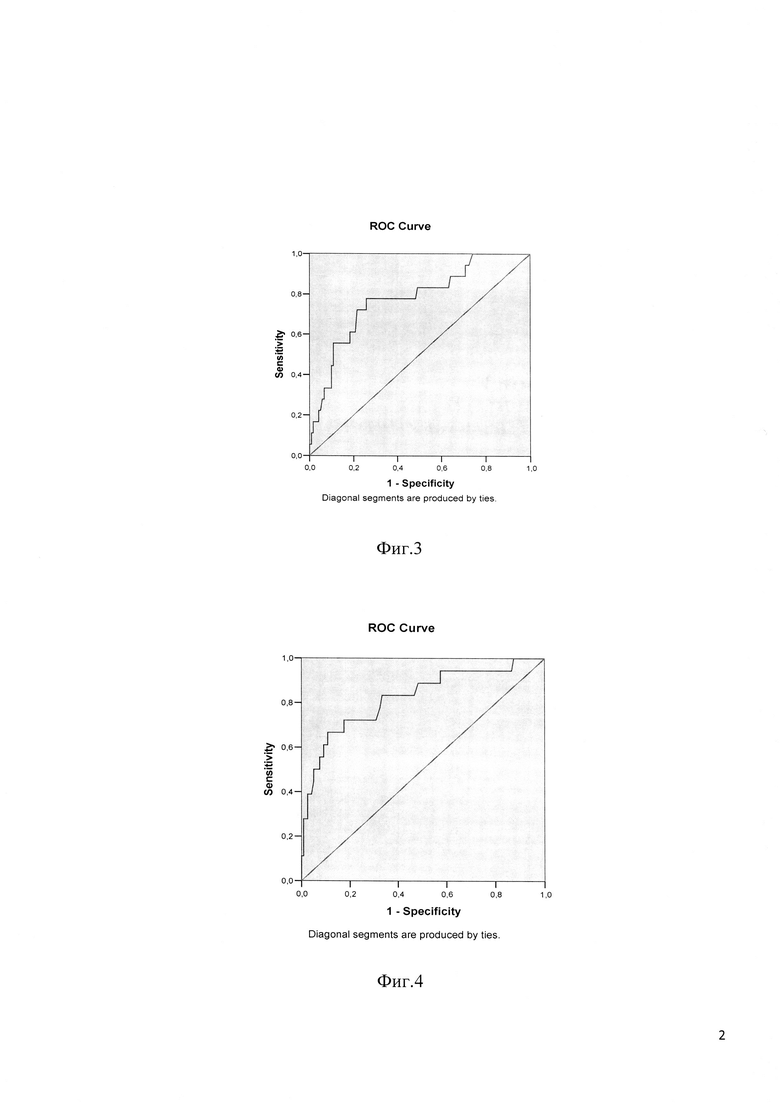
Исследования были проведены на рандомизированной семейно-популяционной выборке жителей Октябрьского района г. Новосибирска (163 человека, мужчины и женщины в возрасте 18-64 лет). Ультразвуковое исследование премезентериального жира выполнялось на ультразвуковом сканере Vivid 7 Exp (GE Vingmed Ultrasound A.S., Horten, Norway), оснащенном стандартным конвексным абдоминальным датчиком (2-6 МГц) в режиме серой шкалы (2D). Сканирование проводилось у обследуемых в положении лежа на спине, по средней линии живота между мечевидным отростком и пупком датчиком, установленным перпендикулярно к поверхности кожи. В поперечном (аксиальном) сечении измерялась максимальная толщина премезентериального жира (ПМЖ1) от внутренней поверхности белой линии живота до передней поверхности печени, а также ширина премезентериального жира (ПМЖ2) - латеральный размер.
На фиг. 1 показана анатомическая схема поверхностных отделов эпигастральной области.
На фиг. 2 представлено ультразвуковое изображение принципов измерения толщины (ПМЖ1) и ширины (ПМЖ2) премезентериального жира.
Получение изображений и измерения толщины жировых депо выполнялись в трех подходах; среднее значение измерений принималось для анализа. Использовали эпидемиологические методы оценки сердечнососудистых заболеваний (ССЗ) и факторов риска: в том числе, выполняли антропометрию, АД, липидного профиля крови (общий холестерин (ОХС), триглицериды (ТГ), ХС-ЛВН, ХС-ЛНП, измерение уровня глюкозы сыворотки крови, оценку заболеваний и других факторов риска ССЗ. Антропометрические параметры включали измерение роста, веса, окружности талии (ОТ), окружности бедер (ОБ). Рост измеряли с точностью до 0,5 см; вес измеряли (при одном слое одежды) с точностью до 0,1 кг. ОТ измеряли в положении стоя, ниже грудной клетки, над пупком в зоне наименьшей окружности туловища. ОБ измерялась в самой широкой их области на уровне большого вертела. Измерение окружностей производили с помощью мягкой измерительной ленты с точностью до 0,5 см. Также у этой группы участников исследования на основе критериев IDF, 2006 [2] было проведено диагностирование метаболического синдрома (МС). Были использованы критерии метаболического синдрома: центральное ожирение ОТ>94 см (у мужчин), ОТ>80 см (у женщин); дополнительные критерии: уровень ТГ ≥1,7 ммоль/л; уровень ЛПВП <1,03 ммоль/л (у мужчины), <1,29 ммоль/л (у женщины); АД ≥130/85 мм рт.ст.; уровень глюкозы в плазме крови натощак ≥100 мг/дл или предварительно диагностированный сахарный диабет. МС устанавливали при наличие основного критерия и 2-х дополнительных.
Для характеристики надежности ультразвуковой оценки ПМЖ оценивали воспроизводимость измерений, в результате получена высокая воспроизводимость ультразвуковых измерений ПМЖ: коэффициент воспроизводимости измерений по-Bland-Altman составил 5% и 2,5% для толщины и ширины премезентериального жирового депо в серии повторных замеров. Определяли количественные значения (уровни) ПМЖ1 и ПМЖ2, ассоциированные с наличием МС, с помощью мультивариантного логистического регрессионного анализа. Для проверки точности идентификации МС на основе рассчитанных критериев использовали метод ROC-анализа (оценивали площадь под кривой; выбирали оптимальные комбинации чувствительности и специфичности для диагностики МС на основе рассчитанных критериев ПМЖ). Распределение показателей ПМЖ в популяционной выборке не отличалось от нормального (р=0,200; тест Колмогорова-Смирнова).
Тестировали 7 моделей мультивариантной регрессии для оценки ассоциаций толщины ПМЖ1 с наличием МС (для каждой одной десятой прироста величины ПМЖ1 начиная с 1,1 см; референсную категорию устанавливали менее тестируемого значения). Результаты мультивариантной регрессии для толщины ПМЖ1 представлены в Таблице 1. В мультивариантном логистическом регрессионном анализе минимальным, ассоциированным с МС, показателем явилась толщина ПМЖ1 ≥1,6 см, которая повышает риск наличия МС независимо от других факторов в 4,5 раза (OR=4,54; 95% CI. 1,32-15,60; p<0,016). Толщина ПМЖ1 ≥1,8 см повышает риск наличия МС независимо от других факторов в 13 раз (OR=13,02; 95% CI: 3,49-48,60; р<0,0001).
На фиг. 3 приведена ROC-кривая детерминации МС по величине ПМЖ1.
По данным ROC-анализа, площадь под кривой для детерминации МС по данным ПМЖ1 составила Area (SD) 0,776 (0,060), 95% CI (0,658-0,894), р<0,001. Оптимальное сочетание чувствительности и специфичности получено для толщины ПМЖ1≥1,8 см, которая дискриминирует МС с чувствительностью 78% и специфичностью 74%.
Тестировали 5 моделей мультивариантной регрессии для оценки ассоциаций ширины ПМЖ2 с наличием МС (для каждой единицы прироста величины ПМЖ2 начиная с 4,0 см; референсную категорию устанавливали менее тестируемого значения). Результаты мультивариантной регрессии для ширины ПМЖ2 представлены в Таблице 2. В регрессионном анализе ширина ПМЖ2≥7,0 см в 4,5 раза независимо повышает риск наличия МС (OR=4,51; 95% CI: 1,34-15,15; р=0,015).
На фиг. 4 приведена ROC-кривая детерминации МС по значению ПМЖ2.
По данным ROC-анализа, площадь под кривой для детерминации МС по данным ПМЖ2 составила Area (SD) 0,823 (0,059), 95% CI (0,708-0,938), р<0,001. Ширина ПМЖ2≥7,0 см дискриминирует МС с чувствительностью и специфичностью 72% и 82%, соответственно.
Пример 1. Обследуемый С., мужчина 35 лет.
У обследуемого определены следующие показатели: ОТ=95 см, АД=132/80 мм рт.ст., ТГ=1,8 ммоль/л, ХСЛВП=1,1 ммоль/л, ХСЛНП=3,2 ммоль/л, глюкоза плазмы крови = 6,2 ммоль/л. Полученные показатели позволяют констатировать МС по критериям IDF, 2006.
Затем, путем измерения премезентериального жира ультразвуковым методом определили максимальную толщину (ПМЖ1) и максимальную ширину (ПМЖ2) премезентериального жира. Показатели составили ПМЖ1=1,9 см и ПМЖ2=7,5 см.
Вывод: ПМЖ1=1,9 см, что больше 1,8 см, а ПМЖ2=7,5 см, что больше 7,0 см. У обследуемого успешно предсказывается наличие метаболического синдрома с помощью ультразвуковой липометрии.
Пример 2. Обследуемая А., женщина 48 лет.
У обследуемой определены ОТ=85 см, АД=154/80 мм рт.ст., ТГ=1,6 ммоль/л, ХСЛВП=1,0 ммоль/л, ХСЛНП=2.8 ммоль/л, глюкоза плазмы крови = 5,0 ммоль/л.
У обследуемой имеется центральное ожирение и артериальная гипертензия, отсутствует МС по критериям IDF, 2006.
Затем, путем измерения премезентериального жира ультразвуковым методом определили максимальную толщину (ПМЖ1) и максимальную ширину (ПМЖ2) премезентериального жира. Показатели составили ПМЖ1=1,4 см. и ПМЖ2=5,5 см.
Вывод: ПМЖ1=1,4 см, что ниже 1,8 см, а ПМЖ2=5,5 см, что ниже 7,0 см, что подтверждает отсутствие МС у обследуемой по данным ультразвуковой липометрии.
Пример 3. Обследуемая Л., женщина 47 лет.
У обследуемой определены ОТ=90 см, АД=138/88 мм рт.ст., ТГ=2,1 ммоль/л, ХСЛВП=1,3 ммоль/л, ХСЛНП=2,8 ммоль/л, глюкоза плазмы крови = 6,0 ммоль/л.
У обследуемой имеется центральное ожирение, повышенные показатели гипертриглицеридемия и повышенный уровень глюкозы крови, что соответствует МС по критериям IDF, 2006.
Затем, путем измерения премезентериального жира ультразвуковым методом определили максимальную толщину (ПМЖ1) и максимальную ширину (ПМЖ2) премезентериального жира. Показатели составили ПМЖ1=1,8 см и ПМЖ2=7,4 см.
Вывод: ПМЖ1=1,8 см (что равно пороговому критерию 1,8 см), а ПМЖ2=7,4 см (что больше 7,0 см), что по данным ультразвуковой липометрии предполагает наличие МС у обследуемой.
Пример 4. Обследуемый К., мужчина 60 лет.
У обследуемого определены следующие показатели: ОТ=89 см, АД=148/92 мм рт.ст., ТГ=1,4 ммоль/л, ХСЛВП=0,9 ммоль/л, ХСЛНП=4,0 ммоль/л, глюкоза плазмы крови = 5,2 ммоль/л. У пациента есть артериальная гипертензия и дислипидемия, но нет центрального ожирения. Полученные показатели не соответствуют наличию МС по критериям IDF, 2006.
Затем, путем измерения премезентериального жира ультразвуковым методом определили максимальную толщину (ПМЖ1) и максимальную ширину (ПМЖ2) премезентериального жира. Показатели составили: ПМЖ1=1,6 см и ПМЖ2=5,9 см.
Вывод: ПМЖ1=1,6 см (что ниже 1,8 см), а ПМЖ2=5,9 см (что меньше 7,0 см), и таким образом, по данным ультразвуковой липометрии также отвергается наличие МС у обследуемого.
Следует отметить, что не все компоненты метаболического синдрома встречаются одновременно и не всегда явно. Нарушения, объединенные рамками метаболического синдрома, развиваются постепенно, и длительное время протекают без явной клинической симптоматики и нередко начинают формироваться в подростковом и юношеском возрасте.
Заявленный способ диагностики метаболического синдрома путем ультразвуковой липометрии позволит при минимальных затратах времени и материальных ресурсов осуществлять диагностику метаболического синдрома как в клинике, так и при проведении скрининговых исследований населения. Данный способ неинвазивен, прост в исполнении, непродолжителен - занимает не более 5 минут. Предложенный способ позволит осуществлять превентивные мероприятия на доклинической или ранней стадии метаболических нарушений, что значительно повысит их эффективность, позволит предотвратить развитие важнейших сердечно-сосудистых и эндокринных заболеваний, сопровождающих метаболический синдром, разрабатывать дифференцированные подходы к лечению метаболического синдрома и сопутствующих заболеваний.
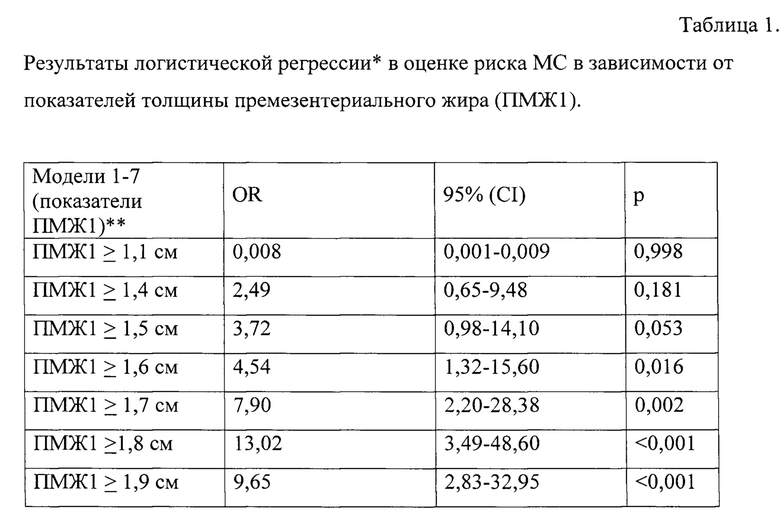
Примечание:
* стандартизованные по полу и возрасту модели;
** референсная группа: ПМЖ1 < каждого значения тестируемого показателя;
OR - показатель относительного риска Ехр(В), 95% CI - 95%-ный доверительный интервал OR;
p - уровень достоверности.
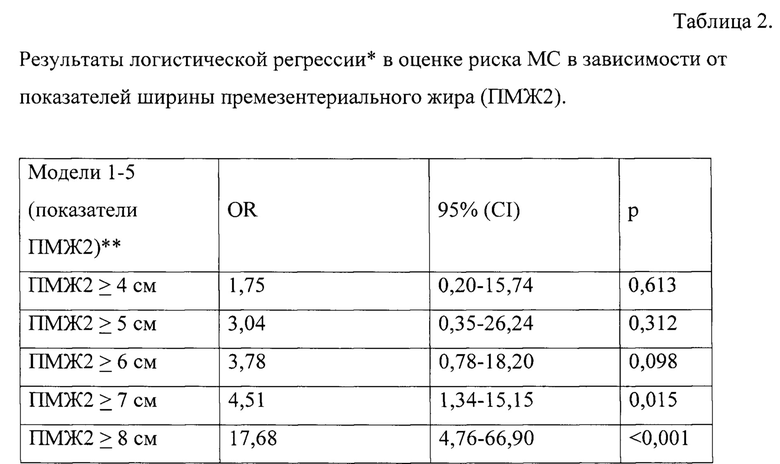
Примечание:
* стандартизованные по полу и возрасту модели;
** референсная группа: ПМЖ2 < каждого целого значения тестируемого показателя;
OR - показатель относительного риска Ехр(В), 95% CI - 95%-ный доверительный интервал OR;
p - уровень достоверности.
Список литературы:
1. Executive summary of the Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on detection, evaluation, and treatment of high blood cholesterol in adults. (Adult Treatment Panel III) // JAMA 2001; 285:2486-2497.
2. Alberti KG, Zimmet P, Shaw J, Grundy SM et al. IDF Epidemiology Task Force Consensus Group. The metabolic syndrome new worldwide definition // Lancet 2005; 366: 1059-1062.
3. Рекомендации. Всероссийского научного общества кардиологов по диагностике и лечению метаболического синдрома. Второй пересмотр // Практическая медицина. 2010; 5(44): 81-101.
4. Caprio S, Hyman LD, McCarthy S et al. Fat distribution and cardiovascular risk factors in obese adolescent girls: importance of the intraabdominal fat depot // Am J Clin Nutr 1996; 64(1): 12-7.
5. Klein S. The case of visceral fat: Argument for the defense. J Clin Invest 2004;113:1530-1532.
6. Fox CS, Massaro JM, Hoffmann U, Pou KM, Maurovich-Horvat P, Liu CY, Vasan RS, Murabito JM, Meigs JB, Cupples LA,  RB Sr,
RB Sr,  СJ. Abdominal visceral and subcutaneous adipose tissue compartments: Association with metabolic risk factors in the Framingham Heart Study. Circulation 2007; 116:39-48.
СJ. Abdominal visceral and subcutaneous adipose tissue compartments: Association with metabolic risk factors in the Framingham Heart Study. Circulation 2007; 116:39-48.
7. Wajchenberg B.L. Subcutaneous and visceral adipose tissue: their relation to the metabolic syndrome // Endocrine Revs. 2000. Vol 21 P. 697-738.
8.  JP, Lemieux I. Abdominal obesity and metabolic syndrome. Nature. 2006 Dec 14; 444(7121):881-887.
JP, Lemieux I. Abdominal obesity and metabolic syndrome. Nature. 2006 Dec 14; 444(7121):881-887.
9. Sjoestrom L. A computed tomography based multicompartment body composition technique and anthropometric predictions of lean body mass, total and subcutaneous adipose tissue // Int J Obes 1991; 15: 19-30.
10. Armellini F., Zamboni M., Robbi R. et al. Total and intra-abdominal fat measurements by ultrasound and computerized tomography // Int. J Obes Relat Metab Disord 1993; 17: 209-214.
11. Сусляева H.M., Заводовская В.Д., Шульга О.С. и др. Алгоритм лучевого исследования висцерального ожирения у больных с метаболическим синдромом // СМЖ 2012; 5: 28-30.
12. Suzuki R., Watanabe S., Hirai Y. et al. Abdominal wall fat index, estimated by ultrasonography, for assessment of the ratio of visceral fat to subcutaneous fat in the abdomen // Am. J. Med 1993; 95: 309-314.
13. Kim S.K., Kim H.J., Hur K.Y., et al. Visceral fat thickness measured by ultrasonography can estimate not only visceral obesity but also risks of cardiovascular and metabolic diseases // Am J Clin Nutr 2004; 79: 593-599.
14. Mook-Kanamori DO., Holzhauer Yz S., Hollestein LM. et al. Abdominal fat in children measured by ultrasound and Computed tomography // Ultrasound in Med & Biol 2009, 35 (12): 1938-1946.
15. Гулиев З.З., Рябиков A.H., Малютина С.К., Стрыгин А.В. Ультразвуковая оценка липометрических показателей: валидизация с помощью МС-КТ // Медицина и образование в Сибири. 2014; 3: 55. http://ngmu.ru/cozo/mos/article/text_full.php?id=1403.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ ИНСУЛИНОРЕЗИСТЕНТНОСТИ | 2014 |
|
RU2553943C1 |
| Способ определения фенотипов ожирения | 2024 |
|
RU2830743C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ВИСЦЕРАЛЬНОГО ОЖИРЕНИЯ | 2009 |
|
RU2407440C1 |
| Способ диагностики метаболического синдрома у больных шизофренией, получающих нейролептическую терапию | 2019 |
|
RU2717367C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ | 2018 |
|
RU2686042C1 |
| СПОСОБ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА У ДЕТЕЙ | 2013 |
|
RU2527847C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ У ПАЦИЕНТОВ С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ ПРИ НЕДОСТАТОЧНОСТИ ВИТАМИНА D | 2018 |
|
RU2694842C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВИСЦЕРАЛЬНОГО ОЖИРЕНИЯ ПО ДАННЫМ МАГНИТНО-РЕЗОНАНСНОЙ ТОМОГРАФИИ СЕРДЦА | 2018 |
|
RU2721542C2 |
| Способ ультразвуковой диагностики метаболического фенотипа абдоминального ожирения | 2020 |
|
RU2751972C1 |
| СПОСОБ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА | 2007 |
|
RU2336807C1 |
Изобретение относится к области медицины, а именно к заболеваниям, связанным с нарушением обмена веществ, и может быть использовано для диагностики метаболического синдрома. Ультразвуковым методом измеряют максимальные толщину и ширину премезентериального жира. При толщине премезентериального жира ≥1,8 см и/или ширине премезентериального жира ≥7,0 см диагностируют метаболический синдром. Способ обеспечивает точную диагностику за счёт ультразвуковой липометрии. 4 ил., 2 табл., 4 пр.
Способ диагностики метаболического синдрома путем измерения премезентериального жира ультразвуковым методом, заключающийся в том, что измеряют максимальные толщину и ширину премезентериального жира и при толщине премезентериального жира ≥1,8 см и/или ширине премезентериального жира ≥7,0 см диагностируют метаболический синдром.
| СПОСОБ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА | 2007 |
|
RU2336807C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ВИСЦЕРАЛЬНОГО ОЖИРЕНИЯ | 2009 |
|
RU2407440C1 |
| US 20120116223 A1, 10.05.2012 | |||
| РЯБИКОВ А.Н | |||
| и др | |||
| Новый ультразвуковой маркер - толщина премезентериального жира: связь с метаболическими индикаторами и факторами риска сердечно-сосудистых заболеваний | |||
| Атеросклероз | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| Разборный с внутренней печью кипятильник | 1922 |
|
SU9A1 |
| KIN HUNG LIU at all | |||
| Mesenteric Fat Thickness Is an Independent Determinant of Metabolic Syndrome and Identifies Subjects With Increased Carotid Intima-Media Thickness.DIABETES CARE | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Солесос | 1922 |
|
SU29A1 |
| Дальномер | 1922 |
|
SU379A1 |
| RYOUICHI SUZUKI at all | |||
| Abdominal Wall Fat Index, Estimated by Ultrasonography, for Assessment of the Ratio of Visceral Fat to Subcutaneous Fat in the Abdomen.The American Journal of Medicine | |||
| Способ изготовления фанеры-переклейки | 1921 |
|
SU1993A1 |
| Переставная шейка для вала | 1921 |
|
SU309A1 |
Авторы
Даты
2019-01-17—Публикация
2017-11-17—Подача