Изобретение относится к медицине, в частности к внутренним болезням, а именно к терапии, гепатологии, гастроэнтерологии и касается лечения неалкогольной жировой болезни печени (НАЖБП) у пациентов с метаболическим синдромом (МС).
Актуальность проблемы НАЖБП обусловлена тем, что это самостоятельная нозологическая единица, представляющая собой патогенетически связанную группу поражений печени, включающую: стеатоз, неалкогольный стеатогепатит, фиброз и цирроз печени. В то же время НАЖБП рассматривают как компонент МС и фактор риска сердечнососудистых заболеваний (ССЗ). Основой патогенеза НАЖБП является инсулинорезистентность и абдоминальное ожирение, в результате которых в печени повышается синтез жиров, уменьшается окисление свободных жирных кислот, нарушается выведение триглицеридов (ТГ). В жировой ткани происходит избыточный синтез провоспалительных цитокинов, что способствует повреждению печеночных клеток, развитию воспаления, апоптозу и фиброзу (Драпкина О.М., Корнеева О.Н. Континуум неалкогольной жировой болезни печени: от стеатоза печени до сердечнососудистого риска // Рациональная фармакотерапия в кардиологии. - 2016. - Т. 12, №4. - С. 424-429). У пациентов с НАЖБП наблюдается преобладание проатерогенного липидного профиля, нарушение регуляции глюкозы, что способствует развитию и прогрессированию сахарному диабету 2 типа, атеросклерозу и ССЗ (Чеснокова Л.В., Петров И.М., Трошина И.А., Медведева И.В. Инсулинорезистентность, атерогенные нарушения и фиброз печени у больных с метаболическим синдромом // Ожирение и метаболизм. - 2014. - №2. - С. 17-23; Ройтберг Г.Е., Шархун О.О. Оценка факторов риска неалкогольной жировой болезни печени / Лечащий врач. - 2017. - №1. - С. 58-61).
Проблемой лечения данной категории пациентов является то, что на стадии стеатоза печеночные ферменты крови чаще всего не превышают границ нормы. Однако это обстоятельство не исключает вероятность существования воспалительных изменений в печени. На стадии стеатогепатита отмечается повышение показателей, характеризующих функциональное состояние печени: аспартатаминотрансфераза (ACT), аланинаминотрансферазы (АЛТ), гамма-глутаматтрансфераза (ГГТП), щелочная фосфотаза (ЩФ), гамма-глобулинов (γ-глобулинов), при этом активность процесса характеризуется повышением АЛТ и ACT более чем в 4-5 раза, а уровень АЛТ доминирует над уровнем ACT (Звенигородская Л.А. Неалкогольная жировая болезнь печени: эволюция представлений // Эффективная фармакотерапия. - 2015. - №2. - С. 16-22; Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации / В.Т. Ивашкин, М.В. Маевская, Ч.С. Павлов и др. // РЖГГК. - 2016. - №2. - С. 24-42).
Гетерогенность НАЖБП обусловливает отсутствие единого общепринятого стандарта лечения таких больных. Безусловно, всем пациентам с избыточным весом необходимо рекомендовать мероприятия по модификации образа жизни, включающие диетотерапию и регулярные физические нагрузки. Медикаментозная терапия НАЖБП должна быть направлена на основные патогенетические звенья - повышение чувствительности тканей к инсулину и уменьшение степени повреждения печени. Однако, используемые на сегодняшний день схемы терапии НЖБП не позволяют достичь желаемого результата. Поэтому разработка эффективных способов лечения НЖБП, учитывающих возможные факторы риска является актуальной проблемой современной медицины.
Проведенными исследованиями по патентной и научно-медицинской литературе найдены различные способы лечения НЖБП с метаболическим синдромом.
Существует способ лечения неалкогольной жировой болезни печени, который заключается в назначении лечебного питания по диете №5 и лечебной физкультуре, отличающийся тем, что дополнительно осуществляют прием внутрь маломинерализованной углекислой хлоридно-гидрокарбонатно-сульфатно-натриево-кальциевой минеральной воды «Ессентуки-Новая» и ежедневно проводят амплипульсфорез 2%-ного раствора пентоксифиллина в выпрямленном режиме, с расположением анода на проекции печени, катода - симметрично на спине, при III и II родах работы - по 6 минут каждый, с частотой модуляции 150 Гц, глубиной модуляции 75%, на курс 10 процедур (патент РФ 2548775, МПК A61N 1/30, опуб. 20.04.2015, бюл. №11).
Однако к недостаткам данного способа лечения можно отнести:
1. низкую эффективность лечебных мероприятий, зависящую от приверженности пациентов и длительности терапии;
2. диетотерапия и лечебная физкультура не всегда позволяют достичь эффективного снижения веса необходимого для снижения инсулинорезистентности - основного патогенетического механизма НЖБП;
3. отсутствует прямое воздействие на инсулинорезистентность;
4. данный метод не предусматривает непосредственного противовоспалительного и гепатопротекторного воздействия на печень;
5. отсутствует диагностика уровня 25 (ОН) витамина D, как дополнительного фактора риска развития НЖБП.
Известен способ лечения неалкогольной жировой болезни печени, основывающийся на назначении метронидазола 250 мг 4 раза в сутки, альфанормикс 200 мг 2 таблетки 2 раза в сутки в течение 7-10 дней. Затем проводят лечение с последующим назначением бифиформа 2 капсулы утром, пробифора по 25-30 доз 3 раза в сутки, линекса 2 капсулы 3 раза в сутки, хилак форте 40-60 капель 3 раза в сутки, споробактерина 2-4 мл. Длительность приема составляет 3-4 недели, и также назначают дюфалак в дозе 5-10 мл в сутки. Медикаментозную терапию нарушений липидного обмена осуществляют в зависимости от биохимических показателей: при наличии ультразвуковых признаков стеатоза и нормальном уровне трансаминаз назначают статины в сочетании с эзетимибом. При повышении трансаминаз до 3-х норм применяют эссенциальные фосфолипиды в течение 3-х месяцев. При повышении трансаминаз более 3-х норм - урсодезоксихолевую кислоту в дозе 15-20 мг/кг; при ультразвуковых признаках неалкогольного стеатогепатита и повышении трансаминаз до 3-х норм назначают статины в дозе 20 мг и урсодезоксихолевую кислоту в дозе 15-20 мг/кг в течение 3-6 месяцев. При повышении трансаминаз свыше 3-х норм - статины в дозе 20-40 мг/сут и урсодезоксихолевую кислоту в дозе 15-20 мг/кг, эзетимиб в дозе 10 мг 1 раз в сутки (патент РФ 2473342, МПК А61К 31/22, опуб. 27.01.2013, Бюл. №3).
К недостаткам данного способа лечения НЖБП можно отнести:
1. отсутствие рекомендаций по модификации образа жизни, включая диетотерапию;
2. назначение антибиотика широкого спектра действия и противопротозойного препарата с антибактериальной активностью, которые способствуют нарушению микробиоты кишечника, после чего идет длительный курс восстановления микрофлоры кишечника пятью про- и пребиотиками;
3. лечение статинами противопоказано при синдроме цитолиза, а также при длительном применении данные препараты могут повышать уровень трансаминаз (ACT, АЛТ);
4. отсутствует воздействие на основной патогенетический механизм - инсулинорезистентность; отсутствует диагностика уровня 25 (ОН) витамина D, как дополнительного фактора риска развития НЖБП;
5. одновременное применение большого количества препаратов негативно влияет на приверженность пациента к лечению.
В качестве прототипа выбран способ лечения неалкогольной жировой болезни печени, предусматривающий при повышении уровня трансаминаз до трех норм включительно применение эссенциальных фосфолипидов в течение 2-3 месяцев два раза в год, с последующим применением статина в дозе 10-20 мг в сочетании с урсодезоксихолевой кислотой в дозе 15-20 мг/кг в течение 3-6 месяцев. При повышении уровня трансаминаз более трех раз по сравнению с нормой лечение проводят изолированно урсодезоксихолевой кислотой в дозе 15-20 мг/кг в течение 3-6 месяцев (патент РФ №2537229, МПК А61К 31/22, опуб. 27.12.2014, Бюл. 36).
К недостаткам данного способа лечения можно отнести:
1. отсутствие четких диетических рекомендаций необходимых для снижения массы тела и основного патогенетического звена НЖБП - инсулинорезистентности;
2. назначение статинов может способствовать повышению уровня трансаминаз (гепатотоксический эффект);
3. отсутствие диагностики уровня 25 (ОН) витамина D и его коррекции, так как дефицит и недостаточность витамина D могут способствовать развитию НЖБП, а также усугублять инсулинорезистентность (основное патогенетическое звено) и существенно влиять на прогрессирование метаболических нарушений.
Назначение настоящего изобретения - повышение терапевтического эффекта лечения неалкогольной жировой болезни печени у пациентов с метаболическим синдромом при недостаточности витамина D, за счет более выраженного воздействия на основное патогенетическое звено - инсулинорезистентность и дополнительного гепатопротекторного и гиполипидемического действий на печень. Данный способ лечения позволяет снизить массу тела, восстановить уровень витамина D, повысить чувствительность тканей к инсулину, а также осуществляет гепатопротективное и гиполипидемическое действия, положительно влияет на метаболический профиль пациента с НЖБП при МС.
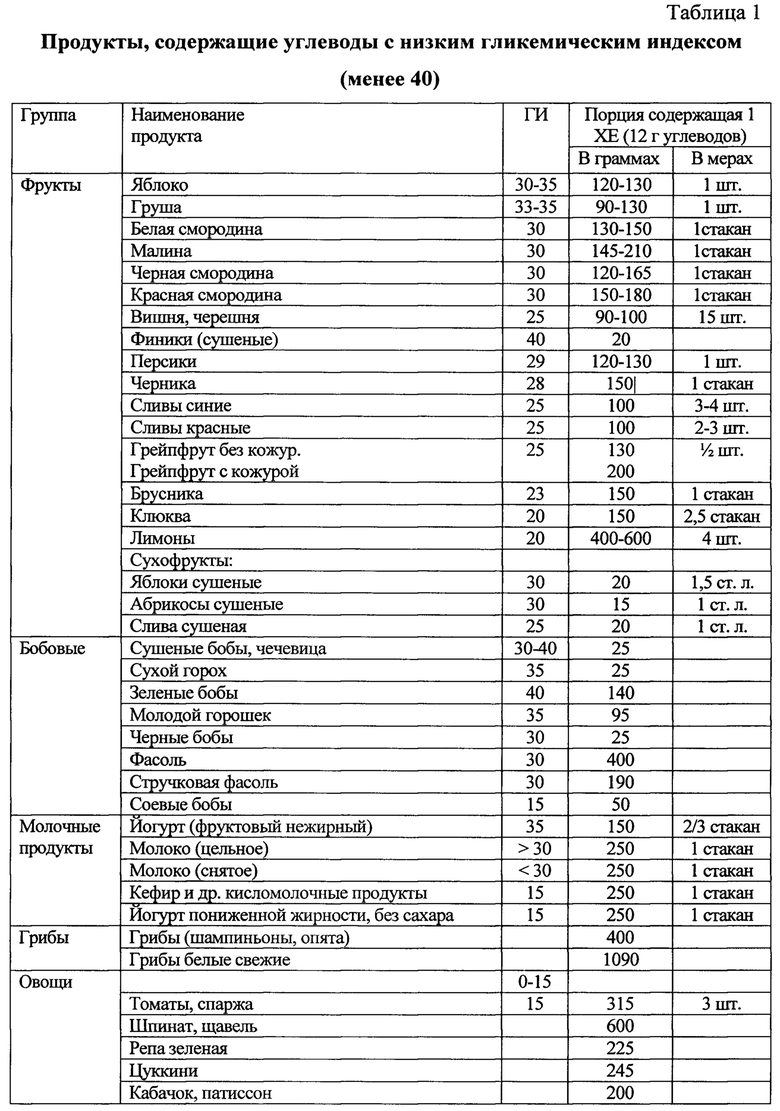
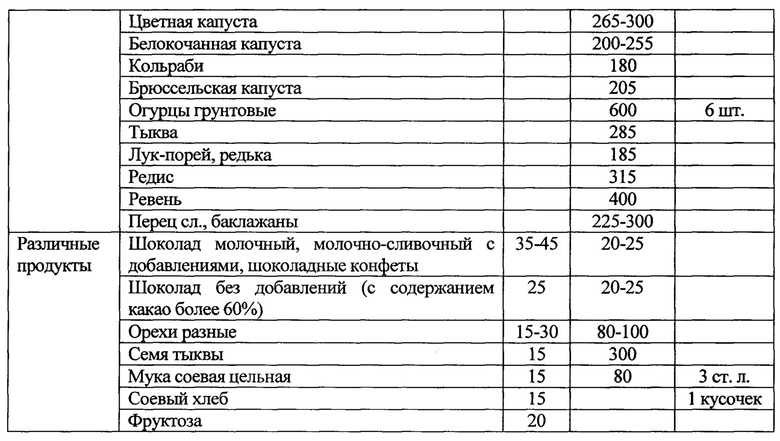
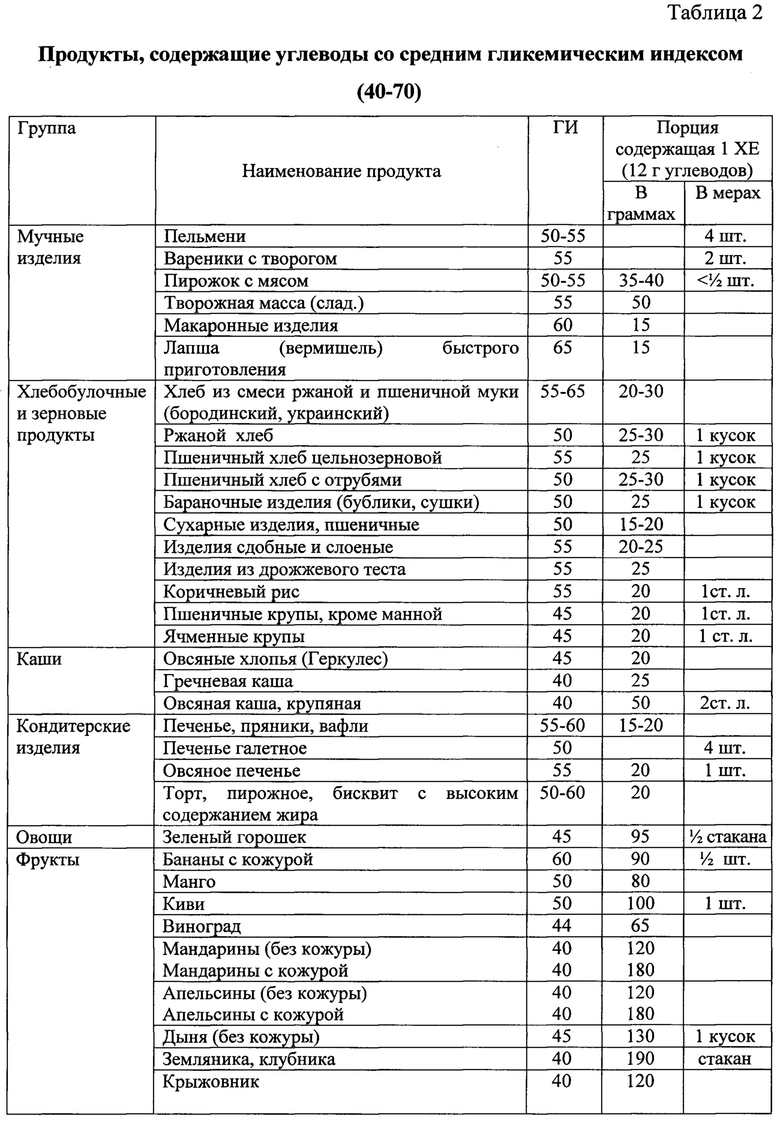
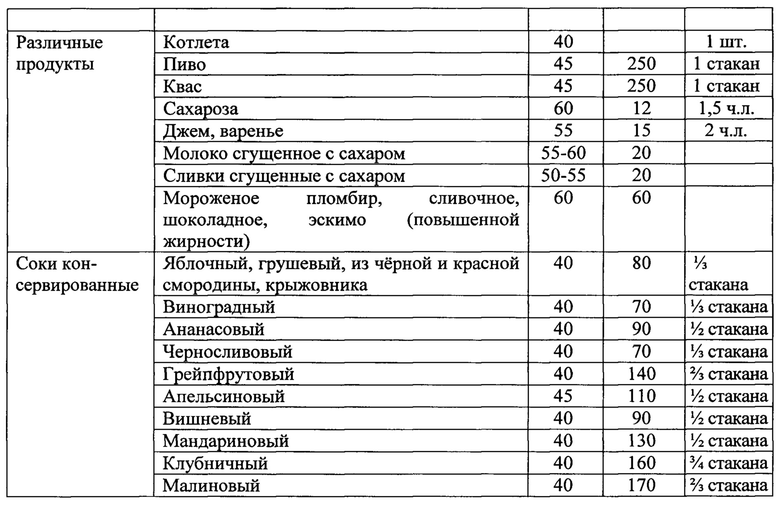
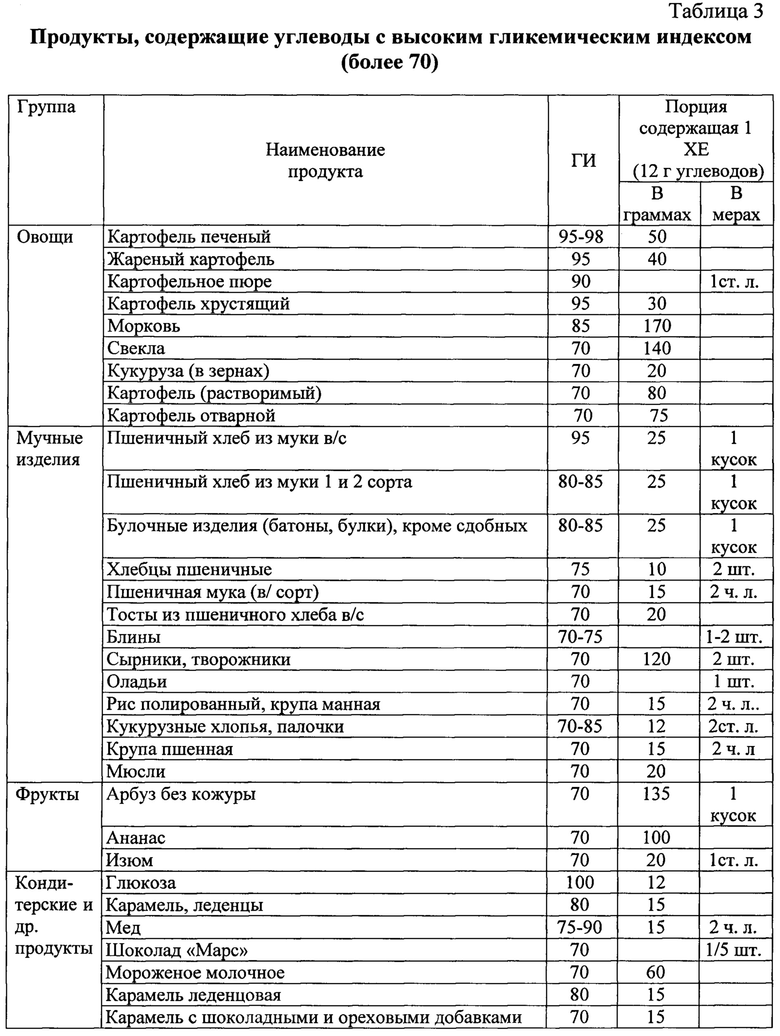
Назначение достигается способом лечения неалкогольной жировой болезни печени у пациентов с метаболическим синдромом при недостаточности витамина D, включающим назначение урсодезоксихолевой кислоты в дозе 15 мг/кг в течение 6 месяцев при повышении уровня трансаминаз до трех норм включительно. Рекомендуют диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшая калорийность рациона на 500 ккал от исходного, минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. Дополнительно определяют в сыворотке крови уровень 25 (ОН) витамина D, рассчитывают индекс инсулинорезистентности HOMA-IR. При значении 25 (ОН) витамина D менее 30 нг/мл и HOMA-IR более 2,7 назначают прием препаратов колекальциферол в дозе 2000 ME и Глюкофаж®лонг в дозе 1000 мг вечером после ужина в течение 12 месяцев.
Новизна изобретения:
1. Рекомендуют диетотерапию с уменьшением калорийности на 500 ккал от исходного рациона, с ограничением углеводсодержащих продуктов и жиров в течение 12 месяцев. Минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. В рацион питания включают углеводсодержащие продукты с гликемическим индексом менее 70.
2. Рассчитывают индекс инсулинорезистентности HOMA-IR. При повышении инсулинорезистентности HOMA-IR выше 2,7 назначают Глюкофаж®лонг 1000 мг вечером после ужина в течение 12 месяцев. Благодаря комплексному сочетанию диетотерапии и препарата Глюкофаж®лонг добиваемся снижения массы тела и инсулинорезистентности - основного патогенетического звена НЖБП.
3. Дополнительно определяют в сыворотке крови уровень 25 (ОН) - витамина D. Оценку результатов осуществляют в соответствии с рекомендациями Международного общества эндокринологов (2011) и Клинических рекомендаций Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых (2015). Оптимальным уровень витамина D в крови соответствует 30 до 100 нг/мл, недостаточная концентрация 25 (ОН) - витамина D от 20 до 30 нг/мл, а дефицит витамина D менее 20 нг/мл.
4. При снижении содержания в сыворотке крови 25 (ОН) - витамина D ниже 30 нг/мл назначают колекальциферол в дозе 2000 ME вечером в течение 12 месяцев.
5. Диетотерапия с уменьшением калорийности на 500 ккал от исходного рациона в течение 12 месяцев, с ограничением жиров и углеводсодержащих продуктов с гликемическим индексом менее 70, в сочетании с приемом Глюкофаж®лонг 1000 мг и колекальциферола в дозе 2000 ME вечером в течение 12 месяцев, способствуют более быстрому и выраженному снижению основного патогенетического звена - инсулинорезистентности, при этом наблюдается гепатопротекторное и гиполипидемическое действия на печень.
Совокупность существенных признаков изобретения позволяет получить новый технический результат:
1. добиться снижения абдоминального ожирения, массы тела и метаболических нарушений, повышая чувствительность тканей к инсулину,
2. снизить уровень трансаминаз (ACT, АЛТ) и липидов (общего холестерина, холестерина липопротеидов низкой плотности, триглицеридов), уменьшение стеатоза печени, оказывая гепатопротективное действие.
3. восстановить уровень витамина D до оптимального значения, что дополнительно влияет на снижение инсулинорезистентности, улучшение метаболического профиля пациента и функции печени.
4. комплексная терапия препаратами урсодезоксихолиевой кислотой, Глюкофаж®лонг и колекальциферолом способствует более выраженному гепатопротективному и липидемическому действию, позитивно влияя на метаболический профиль пациента с НЖБП, повышая терапевтический эффект.
Урсодезоксифоливая кислота оказывает иммуномодулирующее, гипохолестеринемическое, гепатопротективное, желчегонное, холелитолитическое. Стабилизирует мембраны гепатоцитов и холангиоцитов, оказывает прямое цитопротективное действие. За счет уменьшения всасывания холестерина в кишечнике и других биохимических эффектов оказывает гипохолестеринемическое действие. Подавляет гибель клеток, обусловленную токсичными желчными кислотами.
Препарат Глюкофаж®лонг, действующее вещество метформина гидрохлорид - пероральное гипогликемическое средство из группы бигуанидов (диметилбигуанид). Механизм действия метформина связан с его способностью подавлять глюконеогенез, а также образование свободных жирных кислот и окисление жиров. Глюкофаж®лонг снижает соотношения связанного инсулина к свободному и повышает соотношение инсулина к проинсулину, стимулирует усвоения глюкозы мышечными клетками. Глюкофаж®лонг усиливает кровообращение в печени и ускоряет процесс превращения глюкозы в гликоген. Снижает уровень ТГ, холестерина липопротеинов низкой плотности (ХС ЛПНП), ХС липопротеинов очень низкой плотности. Пролонгированная форма Глюкофаж®лонг позволяет увеличить время достижения пиковой концентрации при снижении ее максимального уровня, значительно улучшая переносимость препарата.
Колекальциферол - препарат АкваДетрим®, регистрационный номер: П №014088/01-061008 является естественной формой витамина D (Справочник Видаль. Лекарственные препараты в России. Справочник М.: Астра Фарм Сервис, 2007. - С. 206). Витамин D в отличие от всех других витаминов не является собственно витамином в классическом смысле этого термина, так как он биологически не активен и за счет двухступенчатой метаболизации в организме превращается в активную - гормональную форму 25 (ОН) - витамин D, а также оказывает различные биологические эффекты за счет взаимодействия со специфическими рецепторами (VDR - Vitamin D Receptors), локализованными в ядрах клеток многих тканей и органов (головного мозга, поджелудочной железы, молочной железы, кишечника, иммунокомпетентных клетках). Эти факты позволяют говорить о наличии в организме единой эндокринной системы гормона D, функции которой состоят в генерировании и модулировании биологических реакций более чем в 40 тканях-мишенях посредством регуляции генной транскрипции в ДНК (медленный геномный механизм) и быстрых негеномных молекулярно-клеточных реакций (Физиологическая потребность и эффективные дозы витамина D для коррекции его дефицита. Современное состояние проблемы / В.М. Коденцова, О.И. Мендель, С.А. Хотимченко и др. // Вопросы питания. - 2017. - Т. 86, №2. - С. 47-62. Castro L.C. The vitamin D endocrine system / Arq Bras Endocrinol Metabol. - 2011. - Vol. 55(8). - P. 566-575). Пациенты с гиповитаминозом D, подвергаются более высокому риску резистентности к инсулину и развитию МС. Наличие витамина D рецепторов (VDR) и витамин D-связывающих белков (ДАД) в ткани поджелудочной железы и отношения между некоторыми аллельных вариаций в генах VDR и ДАД связано с толерантностью к глюкозе и секреции инсулина (Плещева А.В. Витамин D и метаболизм: факты, мифы и предубеждения / А.В. Плещева, Е.А. Пигарова, Л.К. Дзеранова // Ожирение и метаболизм. - 2012. - №2. - С. 33-42; Talaei A., Mohamadi М., Adgi Z. The effect of vitamin D on insulin resistance in patients with type 2 diabetes // Diabetol Metab Syndr. - 2013. - Vol. 5(1). P. 8). Отмечена тесная связь влияния уровня витамина D с формированием НЖБП, при этом первая реакция гидроксилирования витамина D осуществляется преимущественно в печени (до 90%). Дополнительный прием витамина D может благоприятно влиять на чувствительность клеток к инсулину и функцию β-клеток поджелудочной железы у пациентов с МС, в комплексной терапии с урсодезоксихолиевой кислотой и Глюкофаж®лонг осуществлять гепатопротективное и липидемическое действия, позитивно влияя на метаболический профиль пациента с НЖБП. Поэтому назначение колекальциферола позволяет дополнительно воздействовать на основные звенья патогенеза НЖБП у пациентов с МС, тем самым повысить эффективность лечения данной категории лиц.
Способ осуществляется следующим образом.
На первом этапе проводят диагностику МС согласно рекомендациям Всероссийского научного общества кардиологов (ВНОК, 2009, второй пересмотр). Основным критерием МС является абдоминальное ожирение (окружность талии (ОТ)>94 см для мужчин и >80 см для женщин). К дополнительным критериям относятся: АГ уровень артериального давления (АД) ≥130/85 мм рт. ст.; ХС ЛПНП >3,0 ммоль/л; холестерин липопротеидов высокой плотности (ХС ЛПВП <1,0 ммоль/л для мужчин или <1,2 ммоль/л для женщин); уровень ТГ >1,7 ммоль/л; гипергликемия натощак ≥6,1 ммоль/л; нарушенная толерантность к глюкозе (НТГ) - уровень глюкозы в плазме через 2 часа после приема 75 г глюкозы ≥7,8 и ≤11,1 ммоль/л. Сочетание основного и двух из дополнительных критериев указывает на наличие МС.
Затем определяют индекс массы тела (ИМТ) Кетле (1997). ИМТ - отношения массы тела (в кг) к росту (в м2). Нормальную массу тела диагностировали при ИМТ от 18,5-24,9 кг/м2, избыточную массу тела при ИМТ равном 25,0-29,9 кг/м2, ожирение 1 степени при ИМТ - 30,0-34,9 кг/м2, ожирение 2 степени при ИМТ - 35,0-39,9 кг/м2 и ожирение 3 степени при ИМТ 40 кг/м2 и более.
У всех больных тщательно собирают анамнез (наследственность, образ жизни, пищевые привычки, физические нагрузки). После диагностики МС выявляют НЖБП согласно объективным и лабораторным данным. При объективном осмотре больных НЖБП гепатомегалию диагностировали у 50%, спленомегалию у 20% пациентов. При лабораторном исследовании для НЖБП были характерны: повышение активности АЛТ и ACT в 3-5 раз, индекс АСТ/АЛТ не более 2; повышение активности щелочной фосфатазы (ЩФ) и гамма-глутамилтранспептидазы (ГГТП).
При НАЖБП активность трансаминаз в сыворотке крови обычно не превышает 4-5-кратный уровень. В большинстве случаев преобладает активность АЛТ. При преобладании активности ACT соотношение АСТ/АЛТ, как правило, не превышает 1,3, но возрастает при выраженном фиброзе.
Всем пациентам дополнительно определяют уровень витамина D (25 (ОН) - витамина D) нг/мл в сыворотке крови и индекс инсулинорезистентности HOMA-IR, который рассчитывают по формуле: HOMA-IR = глюкоза натощак (ммоль/л) × инсулин натощак (мкЕд/мл) / 22,5 (D.R. Matthews et al. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. - Diabetologia, 1985. - Vol. 28 (7). - P. 412-419). За оптимальный показатель принимается его значение 2,7.
Для уточнения диагноза используют ультразвуковое исследование (УЗИ), согласно которому выделяют основные признаки НЖБП: диффузную гиперэхогенность паренхимы; печени и неоднородность ее структуры («яркая печень»); нечеткость и/или подчеркнутость сосудистого рисунка; дистальное затухание эхосигнала.
При диагностике НЖБП у пациентов с МС рекомендуют диетотерапию в течение 12 месяцев. Основная цель диеты - уменьшить энергоемкость рациона питания пациента. Это достигалось за счет снижения общего количества жиров и углеводов с уменьшением калорийности на 500 ккал от исходного рациона пациента. При этом минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. В рацион питания включают углеводсодержащие продукты с гликемическим индексом менее 70 (таблицы 1, 2). Доказано, что снижение массы тела на 5-10% сопровождается уменьшением гепатоспленомегалии, активности АЛТ, ACT и коррелирует с уменьшением стеатоза печени. Мы учитывали, что быстрая потеря веса может привести к развитию «острого» НАСГ с формированием портального фиброза, центральных некрозов на фоне значительного повышения воспалительной активности вследствие увеличения поступления свободных жирных кислот в печень на фоне периферического липолиза. Поэтому снижение массы тела у пациентов с НЖБП было не более 500 мг в неделю.
Помимо диетотерапии пациентам с МС определяют индекс инсулинорезистентности HOMA-IR и при его повышении более 2,7 рекомендуют Глюкофаж®лонг 1000 мг вечером после ужина в течение 12 месяцев. При повышении уровня трансаминаз до трех норм включительно и более всем пациентам назначают урсодезоксифоливую кислоту (Урсосан) из расчета 15-20 мг/кг в течение 6 месяцев. При снижении уровня 25 (ОН) витамина D ниже 30 нг/мл назначают колекальциферол (АкваДетрим®) в дозе 2000 МБ в сутки вечером в течение 12 месяцев.
Клинический пример.
Пациент М.С.А, 37 лет. Обратился к врачу с жалобами на общую слабость, сонливость, «ощущение» правого бока, повышенную потливость, нестабильность АД.
Из анамнеза: избыточный вес в течение 11-12 лет, связывает с малоподвижным образом жизни и преобладание в рационе легкоусвояемых углеводов. Эпизодически отмечает чувство распирания в правом подреберье в течение последних 2-3 лет.
Объективно: ожирение абдоминального типа, окружность талии (ОТ) 124 см, окружность бедер 103 см, рост 176, вес 122 кг, ИМТ 39,4. Ложная двусторонняя гинекомастия. Гиперкератоз логтей. Щитовидная железа без особенностей. Живот увеличен за счет подкожно-жирового слоя.
Лабораторно: Общий билирубин - 34 ммоль/л, ACT - 45 Ед/л (норма до 15), АЛТ - 52 Ед/л (норма до 17), ГГТ - 25 Ед/л (норма до 32), мочевая кислота - 625 мкмоль/л (норма до 420 мкмоль/л), глюкоза - 6,1 ммоль/л, инсулин - 26,5 мкЕД/мл, индекс HOMA-IR - 7,2, ТГ - 2,3 ммоль/л, ХС ЛПНП - 4,2 ммоль/л, ХС ЛПВП - 1,3 ммоль/л, 25 (ОН) витамин D - 24 нг/мл. По УЗИ - диффузная гиперэхогенность печени («яркая печень»), признаки жировой трансформации печени.
После диагностики МС и признаков НЖБП рекомендовали диетотерапию с уменьшением калорийности на 500 ккал от исходного рациона, с ограничением углеводсодержащих продуктов и жиров, в течение 12 месяцев. Минимальное потребление калорий в сутки было не менее 1200 ккал. В рацион питания включали углеводсодержащие продукты с гликемическим индексом менее 70, используя таблицы 1 и 2. Так как индекс инсулинорезистентности был 7,2 - назначили Глюкофаж®лонг 1000 мг после ужина, а 25 (ОН) витамин D - 24 нг/мл рекомендовали колекальциферол в дозе 2000 ME вечером в течение 12 месяцев. Урсодезоксихолевую кислоту по 500 мг - 2 капсулы за 30 мин до еды утром и вечером в течение 6 месяцев.
Через 6 месяцев от начала лечения отмечалось снижение массы тела на 5 кг и уменьшение ОТ на 4 см. Нормализация биохимических показателей: общий билирубин - 16,7 ммоль/л, ACT - 17 Ед/л, АЛТ - 24 Ед/л, ГГТ - 20 Ед/л, мочевая кислота - 376 мкмоль/л, глюкоза - 5,1 ммоль/л, инсулин - 18,8 мкЕД/мл, индекс HOMA-IR - 4,3, ТГ 1,9 ммоль/л, ХС ЛПНП - 2,8 ммоль/л, ХС ЛПВП - 1,8 ммоль/л, 25 (ОН) витамин D 35 нг/мл. По УЗИ - признаки жировой трансформации печени сохраняются.
После 12 месяцев терапии наблюдалось снижение массы тела на 10 кг, окружность талии уменьшилась на 12 см. Отмечалась стабилизация лабораторных показателей: общий билирубин - 15,2 ммоль/л, ACT - 10 Ед/л, АЛТ - 13 Ед/л, ГГТ - 19 Ед/л, мочевая кислота - 300 мкмоль/л, глюкоза - 4,5 ммоль/л, инсулин - 10 мкЕД/мл, индекс HOMA-IR - 2,0, ТГ - 1,5 ммоль/л, ХС ЛПНП - 2,6 мммоль/л, ХС ЛПВП - 1,9 ммол/л, 25(ОН) витамин D - 45 нг/мл. По УЗИ - значительное уменьшение диффузной гиперэхогенности печени («яркая печень»).
С помощью предлагаемого способа было проведено лечение 86 пациентов с НЖБП при МС с недостаточностью витамина D. В результате лечения было зарегистрировано снижение массы тела на 7-12 кг, уменьшение ОТ на 6-15 см. По лабораторным данным: уменьшение билирубина в 2 раза, трансаминаз в 3 и более раз, снижение индекса инсулинорезистентности HOMA-IR ниже 2,7, нормализация показателей липидного профиля. Трансформация признаков НЖБП по данным УЗИ.
В результате лечения НАЖБП по предложенному способу наблюдалось комплексное и более сильное воздействие на гепатоз печени и инсулинорезистентность. Благодаря чему, наблюдалась положительная динамика по антропометрическим и лабораторным данным.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ | 2018 |
|
RU2686042C1 |
| Способ коррекции функций печени с неалкогольной жировой болезнью печени | 2023 |
|
RU2838116C1 |
| Способ прогнозирования эффективности литолиза при желчнокаменной болезни в сочетании с неалкогольной жировой болезнью печени | 2023 |
|
RU2813033C1 |
| Способ прогнозирования риска формирования фиброза печени у пациентов с ожирением и неалкогольной жировой болезнью печени | 2022 |
|
RU2794862C1 |
| СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА | 2015 |
|
RU2616125C1 |
| СПОСОБ ЛЕЧЕНИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА ПРИ ЭМОЦИОГЕННОМ ТИПЕ ПИЩЕВОГО ПОВЕДЕНИЯ | 2015 |
|
RU2591811C1 |
| СПОСОБ ЛЕЧЕНИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА | 2015 |
|
RU2583944C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНЬЮ ПЕЧЕНИ С ИСПОЛЬЗОВАНИЕМ СПЕЦИАЛИЗИРОВАННОГО ПИЩЕВОГО ПРОДУКТА | 2021 |
|
RU2761164C1 |
| СПОСОБ ЛЕЧЕНИЯ ПРЕДИАБЕТА У ЛИЦ С ЭКСТЕРНАЛЬНЫМ ТИПОМ ПИЩЕВОГО ПОВЕДЕНИЯ | 2022 |
|
RU2805361C1 |
| Способ диагностики неалкогольной жировой болезни печени у мужчин европейской популяции при скрининговых обследованиях | 2021 |
|
RU2760092C1 |
Настоящее изобретение относится к медицине, а именно к терапии и гастроэнтерологии, и касается лечения неалкогольной жировой болезни печени (НАЖБП) у пациентов с метаболическим синдромом (МС). Для этого пациентам, имеющим индекс инсулинорезистентности HOMA-IR более 2,7 и уровень 25 (ОН) витамина D менее 30 нг/мл в сыворотке крови вводят урсодезоксихолевую кислоту в дозе 15 мг/кг в течение 6 месяцев при повышении уровня трансаминаз до трех норм включительно. Дополнительно рекомендуют диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшая калорийность рациона на 500 ккал от исходного, минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. Кроме того, вводят колекальциферол в дозе 2000 ME и Глюкофаж®лонг в дозе 1000 мг вечером после ужина в течение 12 месяцев. Такое комплексное лечение обеспечивает уменьшение стеатоза печени за счет снижения абдоминального ожирения, массы тела и метаболических нарушений. 1 пр., 3 табл.
Способ лечения неалкогольной жировой болезни печени у пациентов с метаболическим синдромом при недостаточности витамина D, включающий назначение урсодезоксихолевой кислоты в дозе 15-20 мг/кг в течение 6 месяцев при повышении уровня трансаминаз до трех норм включительно, отличающий тем, что рекомендуют диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшают калорийность рациона на 500 ккал от исходного, минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин; дополнительно определяют в сыворотке крови уровень 25 (ОН) витамина D, рассчитывают индекс инсулинорезистентности HOMA-IR и при значении 25 (ОН) витамина D менее 30 нг/мл и HOMA-IR более 2,7 назначают прием препаратов колекальциферол в дозе 2000 ME и Глюкофаж®лонг в дозе 1000 мг вечером после ужина в течение 12 месяцев.
| СПОСОБ ПОЛУЧЕНИЯ ЗАКУСОЧНЫХ КОНСЕРВОВ ИЗ ПАТИССОНОВ В СЛАДКОМ ТОМАТНОМ СОУСЕ | 2011 |
|
RU2473242C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ | 2013 |
|
RU2537229C1 |
| CN 106498057 A, 15.03.2017 | |||
| СТОЛЯРОВА С.А | |||
| и др | |||
| "Оценка инсулинорезистентности у детей с неалкогольной жировой болезнью печени" | |||
| Журнал "Медицина экстремальных ситууаций", 2013, т.1, с.18-22 | |||
| ГАЛЕЕВА З.М | |||
| и др | |||
| "Неалкогольная жировая болезнь печени и атерогенная дислипидемия | |||
| Какие проблемы возникают у кардиолога?" | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| RAC M | |||
| et al | |||
| "Future of pharmacological treatment of non-alcoholic steatohepatitis in terms of key pathophysiological mechanisms" | |||
| Vnitr Lek | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
Авторы
Даты
2019-07-17—Публикация
2018-10-09—Подача