Изобретение относится к области медицины, а именно внутренним болезням, гепатологии и может быть использовано для лечения неалкогольной жировой болезни печени (НАЖБП).
НАЖБП - это хроническое заболевание, объединяющее клинико-морфологические изменения в органе у лиц, не употребляющих алкоголь в чрезмерном количестве. Данное заболевание включает стеатоз, неалкогольный стеатогепатит (НАСГ) и цирроз печени (ЦП). Распространенность НАЖБП в разных странах варьирует от 20 до 33% среди взрослого населения. В Российской Федерации частота выявления НАЖБП в 2007 г. составляла 27,0%, в 2014 г. - 37,1%. В результате чего НАЖБП занимает ведущее место среди заболеваний печени - 71,6% (Драпкина О.М., Ивашкин В.Т. Эпидемиологические особенности неалкогольной жировой болезни печени в России (результаты открытого многоцентрового проспективного исследования-наблюдения DIREGL 01903) // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. - 2014. - Т. 24, №4. - С. 32-38).
В настоящее время известно, что не у всех пациентов с НАЖБП развивается стеатогепатит (Vidal-Puig A. NAFLD, lipotoxicity and metabolic syndrome. Role of nuclear receptors // Joint EASL-AASLD Monothematic Conference «Nuclear Receptors and Liver Disease» Vienna, Austria, February 27 - March 1, 2009. - Program and Abstracts. - P. 17). При выявлении НАЖБП необходимо тщательно оценивать антропометрические параметры и метаболические факторы, а также наличие заболеваний. Согласно уровню доказательности 1 В - скрининговое обследование для выявления НАЖБП показано пациентам с ассоциированными состояниями (ожирение, сахарный диабет 2 типа, дислипидемия, метаболический синдром (МС)).
Единого хорошо изученного механизма развития НАЖБП не существует: он является сложным многофакторным процессом. В качестве главного патогенетического звена рассматривают инсулинорезистентность и изменение профиля гормонов - регуляторов жирового обмена, таких как лептина, адипонектина и др. (Ивашкин В.Т., Маевская М.В. Липотоксичность и другие метаболические нарушения при ожирении // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. - 2010. - Т. 20, №1. - С. 4-13; Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации / В.Т. Ивашкин, М.В. Маевская, Ч.С. Павлов и др. // РЖГТК. - 2016. - №2. - С. 24-42). Исключением является вторичная, или «специфическая», НАЖБП, развитие которой связано с воздействием конкретных токсинов, лекарственных препаратов или осложненным течением заболеваний других органов и систем.
Актуальность проблемы НАЖБП с одной стороны обусловлена, тем что это самостоятельная нозологическая единица, представляющая собой патогенетически связанную группу поражений печени, включающую: стеатоз, неалкогольный стеатогепатит, фиброз и цирроз печени. С другой стороны, НАЖБП, являясь фактором риска сердечно-сосудистых заболеваний (ССЗ), рассматривается как компонент МС и ассоциирована с абдоминально-висцеральным ожирением, периферической инсулинорезистентностью, артериальной гипертензией и дислипидемией.
К проблемам лечения данной категории пациентов можно отнести то, что печеночные ферменты крови на стадии стеатоза зачастую не превышают границ нормы. Однако это не исключают вероятность существования воспалительных изменений в печени. На стадии стеатогепатита отмечается повышение показателей, характеризующих функциональное состояние печени: аспартатаминотрансфераза (АсТ), аланинаминотрансферазы (АлТ), гамма-глутаматтрансфераза (ГГТП), щелочная фосфотаза (ЩФ), гамма-глобулинов (γ-глобулинов), при этом активность процесса характеризуется повышением АЛТ и ACT более чем в 4-5 раза, а уровень АЛТ доминирует над уровнем ACT.
Гетерогенность НАЖБП обусловливает отсутствие единого общепринятого стандарта лечения таких больных. Безусловно, всем пациентам с избыточным весом необходимо рекомендовать мероприятия по модификации образа жизни, включающие диетотерапию и регулярные физические нагрузки. Медикаментозная терапия НАЖБП должна быть направлена на основные патогенетические звенья - повышение чувствительности тканей к инсулину и уменьшение степени повреждения печени. Однако, используемые на сегодняшний день схемы терапии НЖБП не позволяют достичь желаемого результата. Поэтому разработка эффективных способов лечения НЖБП является актуальной проблемой современной медицины.
Проведенными исследованиями по патентной и научно-медицинской литературе найдены различные способы лечения НЖБП.
Существует способ лечения неалкогольной жировой болезни печени, который заключается в назначении лечебного питания по диете №5 и лечебной физкультуре, отличающийся тем, что дополнительно осуществляют прием внутрь маломинерализованной углекислой хлоридно-гидрокарбонатно-сульфатно-натриево-кальциевой минеральной воды «Ессентуки-Новая» и ежедневно проводят амплипульсфорез 2%-ного раствора пентоксифиллина в выпрямленном режиме, с расположением анода на проекции печени, катода - симметрично на спине, при III и II родах работы - по 6 минут каждый, с частотой модуляции 150 Гц, глубиной модуляции 75%, на курс 10 процедур (патент РФ 2548775, МПК A61N 1/30, опуб. 20.04.2015, бюл. №11).
Однако к недостаткам данного способа лечения можно отнести:
1. низкую эффективность лечебных мероприятий, зависящую от приверженности пациентов и длительности терапии;
2. диетотерапия и лечебная физкультура не всегда позволяют достичь эффективного снижения веса необходимого для снижения инсулинорезистентности - основного патогенетического механизма НЖБП;
3. отсутствует прямое воздействие на инсулинорезистентность;
4. данный метод не предусматривает непосредственного противовоспалительного и гепатопротекторного воздействия на печень.
Известен способ лечения неалкогольной жировой болезни печени, основывающийся на назначении метронидазола 250 мг 4 раза в сутки, альфа-нормикс 200 мг 2 таблетки 2 раза в сутки в течение 7-10 дней. Затем проводят лечение с последующим назначением бифиформа 2 капсулы утром, пробифора по 25-30 доз 3 раза в сутки, линекса 2 капсулы 3 раза в сутки, хилак форте 40-60 капель 3 раза в сутки, споробактерина 2-4 мл. Длительность приема составляет 3-4 недели, и также назначают дюфалак в дозе 5-10 мл в сутки. Медикаментозную терапию нарушений липидного обмена осуществляют в зависимости от биохимических показателей: при наличии ультразвуковых признаков стеатоза и нормальном уровне трансаминаз назначают статины в сочетании с эзетимибом. При повышении трансаминаз до 3-х норм применяют эссенциальные фосфолипиды в течение 3-х месяцев. При повышении трансаминаз более 3-х норм - урсодезоксихолевую кислоту в дозе 15-20 мг/кг; при ультразвуковых признаках неалкогольного стеатогепатита и повышении трансаминаз до 3-х норм назначают статины в дозе 20 мг и урсодезоксихолевую кислоту в дозе 15-20 мг/кг в течение 3-6 месяцев. При повышении трансаминаз свыше 3-х норм - статины в дозе 20-40 мг/сут и урсодезоксихолевую кислоту в дозе 15-20 мг/кг, эзетимиб в дозе 10 мг 1 раз в сутки (патент РФ 2473342, МПК А61К 31/22, опуб. 27.01.2013, Бюл. №3).
К недостаткам данного способа лечения НЖБП можно отнести:
1. отсутствие рекомендаций по модификации образа жизни, включая диетотерапию;
2. назначение антибиотика широкого спектра действия и противопротозойного препарата с антибактериальной активностью, которые способствуют нарушению микробиоты кишечника, после чего идет длительный курс восстановления микрофлоры кишечника пятью про- и пребиотиками;
3. лечение статинами противопоказано при синдроме цитолиза, а также при длительном применении данные препараты могут повышать уровень трансаминаз (ACT, АЛТ);
4. отсутствует воздействие на основной патогенетический механизм - инсулинорезистентность;
5. одновременное применение большого количества препаратов негативно влияет на приверженность пациента к лечению.
В качестве прототипа выбран способ лечения неалкогольной жировой болезни печени, предусматривающий при повышении уровня трансаминаз до трех норм включительно применение эссенциальных фосфолипидов в течение 2-3 месяцев два раза в год, с последующим применением статина в дозе 10-20 мг в сочетании с урсодезоксихолевой кислотой в дозе 15-20 мг/кг в течение 3-6 месяцев. При повышении уровня трансаминаз более трех раз по сравнению с нормой лечение проводят изолированно урсодезоксихолевой кислотой в дозе 15-20 мг/кг в течение 3-6 месяцев (патент РФ №2537229, МПК А61К 31/22, опуб. 27.12.2014, Бюл. 36).
К недостаткам данного способа лечения можно отнести:
1. отсутствие четких диетических рекомендаций необходимых для снижения массы тела и основного патогенетического звена НЖБП - инсулино-резистентности;
2. назначение статинов может способствовать повышению уровня трансаминаз (гепатотоксический эффект);
Назначение настоящего изобретения - повышение терапевтического эффекта лечения у пациентов с неалкогольной жировой болезни печени при метаболическом синдроме, за счет основного воздействия на патогенетическое звено - инсулинорезистентность и дополнительного гепатопротекторного и гиполипидемического действий на печень.
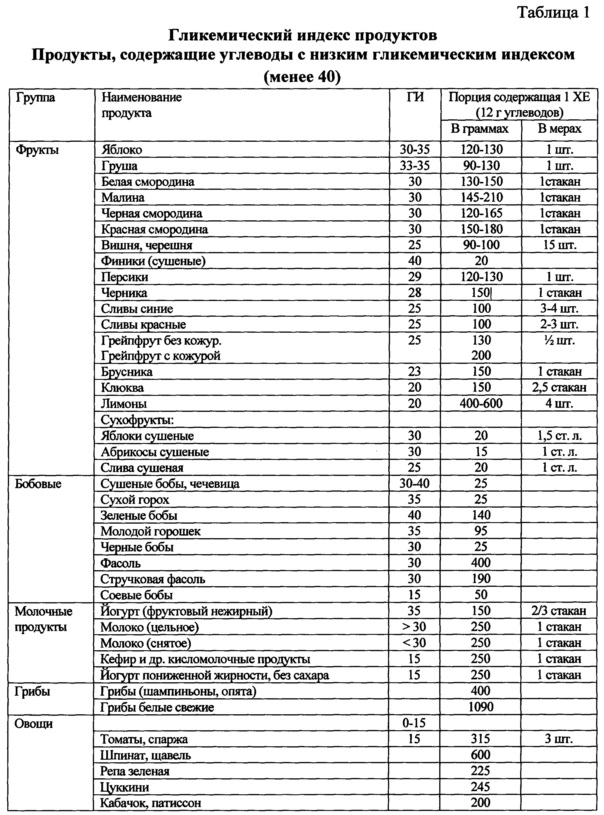
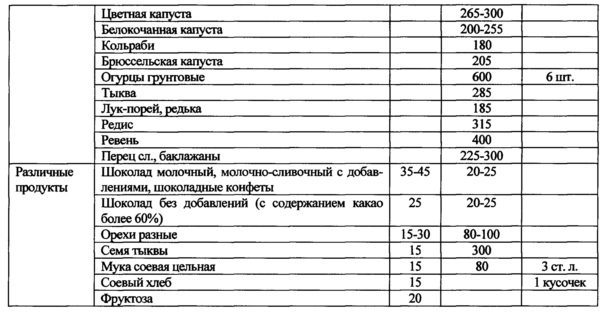
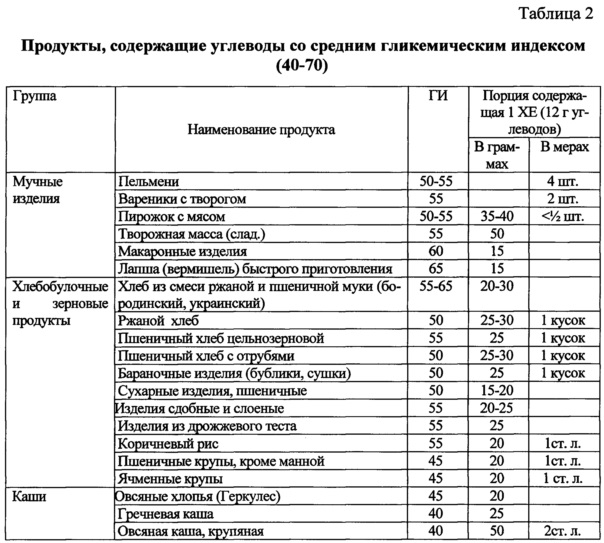
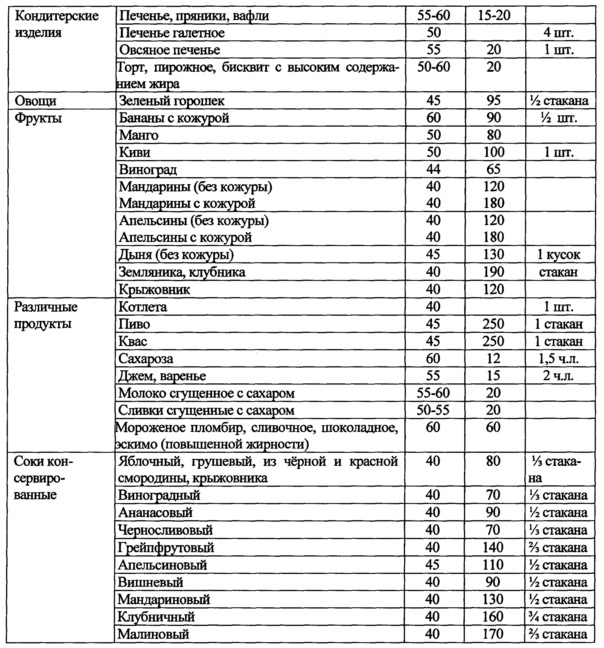
Назначение достигается способом лечения неалкогольной жировой болезни печени при метаболическом синдроме, включающим назначение урсодезоксихолевой килоты в дозе 15 мг/кг в течение 6 месяцев при повышении уровня трансаминаз более трех норм. Рекомендуют диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшая калорийность рациона на 500 ккал от исходного, минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. Дополнительно рассчитывают индекс инсулинорезистентности HOMA-IR и при его значении выше 2,7 назначают Глюкофаж® лонг 1000 мг вечером после ужина в течение 12 месяцев. Затем определяют в сыворотке крови уровень ферритина и при значении ферритина 60 мкг/л и выше назначают Тиогамму в дозе 600 мг в течение 3 месяцев, затем в дозе 300 мг в течение последующих 3 месяцев.
Новизна способа:
1. Рекомендуют диетотерапию с уменьшением калорийности на 500 ккал от исходного рациона, с ограничением углеводсодержащих продуктов и жиров в течение 12 месяцев. Минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. В рацион питания включают углеводсодержащие продукты с гликемическим индексом менее 70.
2. Рассчитывают индекс инсулинорезистентности HOMA-IR. При повышении инсулинорезистентности HOMA-IR выше 2,7 назначают Глюкофаж® лонг 1000 мг вечером после ужина в течение 12 месяцев. Благодаря комплексного сочетания диетотерапии и препарата Глюкофаж® лонг добиваемся снижения массы тела и инсулинорезистентности - основное патогенетическое звено.
3. Дополнительно определяют в сыворотке крови уровень ферритина. Так как при наличии стеатоза печени, МС и инсулинорезистентности, может нарушаться работа трансферрина (вследствие его гликолирирования), повышаться поступление железа в печень и синтез ферритина, что усугубляет течение НЖБП. Поэтому при повышении ферритина 60 мкг/л и выше назначают Тиогамму 300 мг в течение 3 месяцев. За счет Тиогаммы оказывает дополнительное гепатопротекторное и гиполипидемическое действия.
Совокупность существенных признаков изобретения позволяет получить новый технический результат:
1. добиться снижения абдоминального ожирения, массы тела и метаболических нарушений, повышая чувствительность тканей к инсулину,
2. снизить уровень трансаминаз (ACT, АЛТ) и липидов (общего холестерина, холестерина липопротеидов низкой плотности, триглицеридов), уменьшение стеатоза печени, оказывая гепатопротективное действие.
Препарат Глюкофаж® лонг, действующее вещество метформин - пероральное гипогликемическое средство из группы бигуанидов (диметилбигуанид). Механизм действия метформина связан с его способностью подавлять глюконеогенез, а также образование свободных жирных кислот и окисление жиров. Глюкофаж® лонг снижает соотношения связанного инсулина к свободному и повышает соотношение инсулина к проинсулину, стимулирует усвоения глюкозы мышечными клетками. Глюкофаж® лонг усиливает кровообращение в печени и ускоряет процесс превращения глюкозы в гликоген. Снижает уровень триглицеридов, липопротеинов низкой плотности, липопротеинов очень низкой плотности. Глюкофаж®лонг улучшает фибринолитические свойства крови за счет подавления ингибитора активатора плазминогена тканевого типа.
Препарат Тиогамма, действующее вещество тиоктоновая (альфа-липоевая) кислота. Препарат, регулирующий обмен веществ, нормализует энергетический, углеводный и липидный обмены, регулирует обмен холестерина. Тиоктоновая кислота синтезируется в организме и выполняет роль коэнзима в окислительном декарбоксилировании альфа-кетокислот. Способствует уменьшению содержания глюкозы в крови и увеличению содержания гликогена в печени. Альфа-липоевая кислота - мощный липофильный антиоксидант. Улучшает функцию печени, снижает повреждающее влияние на нее эндогенных и экзогенных токсинов, в том числе алкоголя. Оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие.
Урсодезоксифоливая кислота оказывает иммуномодулирующее, гипохолестеринемическое, гепатопротективное, желчегонное, холелитолитическое. Стабилизирует мембраны гепатоцитов и холангиоцитов, оказывает прямое цитопротективное действие. За счет уменьшения всасывания холестерина в кишечнике и других биохимических эффектов оказывает гипохолестеринемическое действие. Подавляет гибель клеток, обусловленную токсичными желчными кислотами.
Способ осуществляется следующим образом. На первом этапе проводят диагностику метаболического синдрома (МС) согласно рекомендациям Всероссийского научного общества кардиологов (ВНОК, 2009, второй пересмотр). Основным критерием МС является абдоминальное ожирение (окружность талии (ОТ) >94 см для мужчин и >80 см для женщин). К дополнительным критериям относятся: артериальное давление (АД) ≥130/85 мм рт. ст.; холестерин липопротеидов низкой плотности (ХС ЛПНП) >3,0 ммоль/л; холестерин липопротеидов высокой плотности (ХС ЛПВП <1,0 ммоль/л для мужчин или <1,2 ммоль/л для женщин); уровень триглицеридов (ТГ) >1,7 ммоль/л; гипергликемия натощак ≥6,1 ммоль/л; нарушенная толерантность к глюкозе (НТГ) - уровень глюкозы в плазме через 2 часа после приема 75 г глюкозы ≥7,8 и ≤11,1 ммоль/л. Сочетание основного и двух из дополнительных критериев указывает на наличие МС.
Затем определяют индекс массы тела (ИМТ) Кетле (1997). ИМТ - отношения массы тела (в кг) к росту (в м2). Нормальную массу тела диагностировали при ИМТ от 18,5-24,9 кг/м, избыточную массу тела при ИМТ равном 25,0-29,9 кг/м2, ожирение 1 степени при ИМТ - 30,0-34,9 кг/м2, ожирение 2 степени при ИМТ - 35,0-39,9 кг/м2 и ожирение 3 степени при ИМТ 40 кг/м и более.
У всех больных тщательно собирают анамнез (наследственность, образ жизни, пищевые привычки, физические нагрузки). После диагностики МС выявляют НЖБП согласно объективным и лабораторным данным. При объективном осмотре больных НЖБП гепатомегалию диагностировали у 50%, спленомегалию у 20% пациентов. При лабораторном исследовании для НЖБП были характерны: повышение активности АЛТ и ACT в 3-5 раз, индекс АСТ/АЛТ не более 2; повышение активности щелочной фосфатазы (ЩФ) и гамма-глутамилтранспептидазы (ГГТП).
Всем пациентам дополнительно определяют уровень ферритина в сыворотке крови и индекс инсулинорезистентности HOMA-IR, который рассчитывают по формуле: HOMA-IR = глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) / 22,5 (D.R. Matthews et al. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. - Diabetologia, 1985. - Vol. 28 (7). - P. 412-419). За оптимальный показатель принимается его значение 2,7.
Для уточнения диагноза используют ультразвуковое исследование (УЗИ), согласно которому выделяют 4 основные ультразвуковые признаки стеатоза печени: дистальное затухание эхосигнала; диффузная гиперэхогенность печени («яркая печень»); увеличение эхогенности печени по сравнению с почками; нечеткость сосудистого рисунка.
При диагностике НЖБП при МС рекомендуют диетотерапию в течение 12 месяцев. Основная цель диеты - уменьшить энергоемкость рациона питания пациента. Это достигалось за счет снижения общего количества жиров и углеводов с уменьшением калорийности на 500 ккал от исходного рациона пациента. При этом минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. В рацион питания включают углеводсодержащие продукты с гликемическим индексом менее 70 (таблицы 1, 2). Доказано, что снижение массы тела на 5-10% сопровождается уменьшением гепатоспленомегалии, активности АЛТ, ACT и коррелирует с уменьшением стеатоза печени. Мы учитывали, что быстрая потеря веса может привести к развитию «острого» НАСГ с формированием портального фиброза, центральных некрозов на фоне значительного повышения воспалительной активности вследствие увеличения поступления СЖК в печень на фоне периферического липолиза. Поэтому снижение массы тела у пациентов с НЖБП было не более 500 мг в неделю.
Помимо диетотерапии пациентам с МС определяют индекс инсулинорезистентности HOMA-IR и при его повышении более 2,7 рекомендуют Глюкофаж®лонг 1000 мг вечером после ужина в течение 12 месяцев. При повышении уровня трансаминаз до трех норм включительно и более всем пациентам назначают урсодезоксифоливую кислоту (Урсосан) из расчета 10-15 мг/кг в течение 6 месяцев. При повышении ферретина 60 мкг/л и выше рекомендуют Тиогамму 600 мг в течение 3 месяцев, затем 300 мг в течение последующих 3 месяцев.
Клинический пример.
Пациентка С.Е.С., 35 лет. Обратилась к врачу с жалобами на общую слабость, быструю утомляемость, тягу к сладкому, прибавку в весе на 10 кг за последние 5 лет, при погрешности в питании чувство распирания правого бока.
Из анамнеза: ожирение последние 10 лет. Свое состояние связывает с малоподвижным образом жизни и неправильным питанием, постоянная тяга к сладкому, чувство распирания правого бока последние лет 5.
Объективно: ожирение абдоминального типа, окружность талии (ОТ) 117 см, окружность бедер 96 см, рост 162, вес 103 кг, ИМТ 39,2. Гиперкератоз логтей. Щитовидная железа без особенностей.
Лабораторно: Общий билирубин - 22,5 ммоль/л, ACT - 46 Ед/л (норма до 15), АЛТ - 52 Ед/л (норма до 17), ГГТ - 28 Ед/л (норма до 32), мочевая кислота - 425 мкмоль/л, глюкоза - 6,2 ммоль/л, инсулин - 22,5 мкЕД/мл, индекс HOMA-IR - 6,2, ТГ - 2,25 ммоль/л, ХС ЛПНП - 3,4 ммоль/л, ХС ЛПВП - 1,7 ммоль/л, ферритин - 175 мкг/л. По УЗИ - диффузная гиперэхогенность печени («яркая печень»), признаки жировой трансформации печени.
Затем рекомендовали диетотерапию с уменьшением калорийности на 500 ккал от исходного рациона, с ограничением углеводсодержащих продуктов и жиров. Минимальное потребление калорий в сутки было не менее 1200 ккал. В рацион питания включали углеводсодержащие продукты с гликемическим индексом менее 70, используя таблицы 1 и 2. Выполнение диетических рекомендовано было в течение 12 месяцев. Так как индекс инсулинорезистентности был 6,2 назначили Глюкофаж®лонг 1000 мг после ужина, а ферритин был выше 60 мкг/л - рекомендовали Тиогамму 600 мг в течение 3 месяцев, затем продолжить в дозе 300 мг еще 3 месяца. Урсодезоксихолевую кислоту по 250 мг - 3 капсулы за 30 мин до еды утром и вечером.
Через 6 месяцев от начала лечения отмечалось снижение массы тела на 6,5 кг и уменьшение ОТ на 6 см. Нормализация биохимических показателей: общий билирубин - 9,5 ммоль/л, ACT - 13 Ед/л, АЛТ - 14 Ед/л, ГТТ - 20 Ед/л, мочевая кислота - 316 мкмоль/л, глюкоза - 5,1 ммоль/л, инсулин - 12 мкЕД/мл, индекс HOMA-IR - 2,7, ТГ 1,9 ммоль/л, ХС ЛПНП - 2,8 ммоль/л, ХС ЛПВП - 1,8 ммол/л, ферритин - 120 мкг/л. По УЗИ - признаки жировой трансформации печени сохраняются.
Спустя 12 месяцев от начала лечения вес снизился на 10 кг, окружность талии уменьшилась на 12 см. Отмечается стабилизация лабораторных показателей: общий билирубин - 9,2 ммоль/л, ACT - 12 Ед/л, АЛТ - 13 Ед/л, ГТТ - 19 Ед/л, мочевая кислота - 300 мкмоль/л, глюкоза - 4,5 ммоль/л, инсулин -10 мкЕД/мл, индекс HOMA-IR - 2, ТГ - 1,5 ммоль/л, ХС ЛПНП - 2,6 мммоль/л, ХС ЛПВП - 1,9 ммол/л, ферритин - 100 мкг/л. По УЗИ - значительное уменьшение диффузной гиперэхогенности печени («яркая печень»).
С помощью предлагаемого способа было проведено лечение 82 пациентов с НЖБП при МС. В результате лечения было зарегистрировано снижение массы тела на 8-10 кг, уменьшение ОТ на 6-10 см. По лабораторным данным: уменьшение билирубина в 2 раза, трансаминаз в 3 и более раз, снижение индекса инсулинорезистентности HOMA-IR ниже 2,7, нормализация показателей липидного профиля.
В результате лечения НАЖБП по предложенному способу наблюдалось комплексное и более сильное воздействие на гепатоз печени и инсулинорезистентность. Благодаря чему, наблюдалась положительная динамика по антропометрическим и лабораторным данным.

| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ У ПАЦИЕНТОВ С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ ПРИ НЕДОСТАТОЧНОСТИ ВИТАМИНА D | 2018 |
|
RU2694842C1 |
| Способ коррекции функций печени с неалкогольной жировой болезнью печени | 2023 |
|
RU2838116C1 |
| Способ прогнозирования эффективности литолиза при желчнокаменной болезни в сочетании с неалкогольной жировой болезнью печени | 2023 |
|
RU2813033C1 |
| Способ прогнозирования риска формирования фиброза печени у пациентов с ожирением и неалкогольной жировой болезнью печени | 2022 |
|
RU2794862C1 |
| Способ диагностики неалкогольной жировой болезни печени у мужчин европейской популяции при скрининговых обследованиях | 2021 |
|
RU2760092C1 |
| СПОСОБ ЛЕЧЕНИЯ ПРЕДИАБЕТА У ЛИЦ С ЭКСТЕРНАЛЬНЫМ ТИПОМ ПИЩЕВОГО ПОВЕДЕНИЯ | 2022 |
|
RU2805361C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ СТЕАТОЗА И НЕАЛКОГОЛЬНОГО СТЕАТОГЕПАТИТА У ЖЕНЩИН | 2020 |
|
RU2744021C1 |
| Способ персонифицированного прогнозирования эффективности лечения неалкогольной жировой болезни печени у больных метаболическим синдромом | 2020 |
|
RU2737503C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНЬЮ ПЕЧЕНИ С ИСПОЛЬЗОВАНИЕМ СПЕЦИАЛИЗИРОВАННОГО ПИЩЕВОГО ПРОДУКТА | 2021 |
|
RU2761164C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ С ПРИМЕНЕНИЕМ АМПИПУЛЬСФОРЕЗА ПЕНТОКСИФИЛЛИНА | 2014 |
|
RU2548775C1 |
Изобретение относится к медицине, а именно к терапии и гепатологии, и может быть использовано для лечения неалкогольной жировой болезни печени при метаболическом синдроме. Для этого пациентам вводят урсодезоксихолевую килоту в дозе 15 мг/кг в течение 6 месяцев при повышении уровня трансаминаз более трех норм. Дополнительно проводят диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшая калорийность рациона на 500 ккал от исходного. Минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 ккал для мужчин. Дополнительно рассчитывают индекс инсулинорезистентности HOMA-IR. При значении HOMA-IR выше 2,7 назначают Глюкофаж® лонг 1000 мг вечером после ужина в течение 12 месяцев. Затем определяют в сыворотке крови уровень ферритина. При значении ферритина 60 мкг/л и выше назначают Тиогамму в дозе 600 мг в течение 3 месяцев, затем в дозе 300 мг в течение последующих 3 месяцев. Способ обеспечивает уменьшение стеатоза печени, снижение степени абдоминального ожирения и метаболических нарушений за счёт гепатопротективного эффекта терапии, повышения чувствительности тканей к инсулину, снижения снизить уровня трансаминаз ACT, АЛТ и липидов, а именно, общего холестерина, холестерина липопротеидов низкой плотности, триглицеридов. 3 табл., 1 пр.
Способ лечения неалкогольной жировой болезни печени при метаболическом синдроме, включающий назначение урсодезоксихолевой килоты в дозе 15 мг/кг в течение 6 месяцев при повышении уровня трансаминаз более трех норм, отличающийся тем, что рекомендуют диетотерапию в течение 12 месяцев с ограничением жиров и использованием углеводсодержащих продуктов с гликемическим индексом менее 70, при этом уменьшая калорийность рациона на 500 ккал от исходного, минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин; дополнительно рассчитывают индекс инсулинорезистентности HOMA-IR и при его значении выше 2,7 назначают Глюкофаж® лонг 1000 мг вечером после ужина в течение 12 месяцев, затем определяют в сыворотке крови уровень ферритина и при значении ферритина 60 мкг/л и выше назначают Тиогамму в дозе 600 мг в течение 3 месяцев, затем в дозе 300 мг в течение последующих 3 месяцев.
| СПОСОБ ЛЕЧЕНИЯ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ | 2013 |
|
RU2537229C1 |
| RU 2011139643 A, 16.03.2010 | |||
| СПОСОБ ЛЕЧЕНИЯ ОЖИРЕНИЯ | 2008 |
|
RU2354360C1 |
| ФАРМАЦЕВТИЧЕСКАЯ ГЕПАТОПРОТЕКТОРНАЯ КОМПОЗИЦИЯ И СПОСОБ ЛЕЧЕНИЯ | 2008 |
|
RU2391989C2 |
| Кодовая рельсовая цель постоянного тока | 1949 |
|
SU89489A1 |
| KR 20110021692 A, 04.03.2011 | |||
| ИВАШКИН В.Т | |||
| и др | |||
| "Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации" // "Российский журнал гастроэнтерологии, гепатологии, колопроктологии", N2? 2016, стр.24-42 | |||
| TIAN YF et al | |||
| "Lipoic acid suppresses portal endotoxemia-induced steatohepatitis and pancreatic inflammation in rats" | |||
| World J Gastroenterol | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| GORALSKSA M et al | |||
| "Alpha lipoic acid changes iron uptake and storage in lens epithelial cells" | |||
| Exp Eye Res | |||
| Способ и приспособление для нагревания хлебопекарных камер | 1923 |
|
SU2003A1 |
Авторы
Даты
2019-04-23—Публикация
2018-09-04—Подача