Изобретение относится к области медицины, а именно к детской ортодонтии, и может использоваться для раннего ортодонтического лечения пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой.
Двусторонняя врожденная расщелина верхней губы, альвеолярного отростка и неба - самая тяжелая форма среди всех орофациальных расщелин. Двусторонняя форма врожденного дефекта развития челюстно-лицевой области характеризуется наиболее выраженными анатомическими и функциональными нарушениями, поэтому качественное восстановление аномалийной формы верхней челюсти у ребенка перед проведением последующей операции является первостепенной задачей. С первых часов жизни пациенты с двусторонними полными врожденными расщелинами лица нуждаются в проведении медицинской реабилитации, заключающейся в изготовлении для пациента внутриротового ортопедического аппарата, при помощи которого ребенок может питаться, и благодаря которому проводят сближение срединного и боковых фрагментов верхней челюсти до наступления возможности проведения операции. Мышцы лица, имея аномалийное вплетение своих мышечных пучков, при плаче и/или крике ребенка еще больше разобщают верхнечелюстные фрагменты, увеличивая ширину дефекта. Таким образом, чрезвычайно важным является нормализация формы верхней челюсти и сближение всех трех ее фрагментов до проведения операции - первичной хейлоринопластики. Чем лучше будут располагаться боковые фрагменты верхней челюсти совместно со срединным межчелюстным фрагментом до операции, тем более благоприятно и со значительно меньшим риском послеоперационных осложнений будет проходит ранний и поздний послеоперационный периоды, а также потребуется меньшее количество повторных костнопластических операций [1, 2].
Во время проведения раннего ортодонтического лечения пациентов с полными двусторонними врожденными расщелинами лица, помимо ортопедического аппарата, применяют также давящую повязку на межчелюстной фрагмент, которая позволяет создать внешний вектор силы, способствующий перемещению срединного межчелюстного фрагмента и его установки в правильное положение, т.е. между боковыми фрагментами верхней челюсти с последующим образованием единой альвеолярной дуги верхней челюсти, которая должна быть после лечения соразмерна с единой альвеолярной дугой нижней челюсти.
При откладывании сроков оказания раннего ортодонтического лечения пациентам с двусторонними полными расщелинами лица в результате позднего обращения родителей ребенка, недоступности узкоспециализированной медицинской помощи и/или удаленности диспансерного центра неизбежно происходит еще большая деформация формы верхней челюсти. Боковые фрагменты верхней челюсти, сужаясь, не позволяет переместить межчелюстной фрагмент между ними, что представляет собой частую и сложную проблему, так как требует введения во внутриротовой протез неба значительно утяжеляющих его конструкцию винта и/или фиксацию аппарата на костной ткани альвеолярного гребня и неба [3, 4].
Известны традиционные способы проведения раннего ортодонтического лечения у пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба [5-9]. Данные способы не ставят перед собой задачу измерения и коррекции одновременного положения межчелюстного фрагмента вместе с боковыми верхнечелюстными фрагментами, а также не ставят задачу скорректировать аномалийное положение боковых фрагментов верхней челюсти.
По наиболее близкой технической сущности в качестве прототипа нами выбран способ раннего ортодонтического лечения пациентов с полной двусторонней врожденной расщелиной верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой, заключающийся в том, что сначала получают слепок верхней челюсти у новорожденного, возраст которого с момента рождения составляет не более 10 дней. Слепок получают альгинатной оттискной массой при совместном присутствии врачей ортодонта и челюстно-лицевого хирурга для предотвращения обструкции верхних дыхательных путей пациента слепочной массой. После чего из слепка верхней челюсти получают гипсовую модель верхней челюсти с врожденным дефектом, затем проводят цифровое 3-х мерное лазерное сканирование гипсовой модели верхней челюсти в трех проекциях с точностью <0.2 мм, используя цифровой лазер Vivid 910, Konica Minolta Holdings. В результате сканирования получают цифровую модель верхней челюсти с врожденным дефектом с разрешением трехмерного изображения, составляющего 640×480 пикселей. Полученную цифровую модель верхней челюсти с врожденным дефектом для анализа загружают в компьютерную программу (Polygon Editing Tool 2.0), затем - в компьютерную программу Rapid Form для проведения цифровых расчетов и виртуального моделирования этапов лечения. На этапе виртуального моделирования этапов лечения цифровую модель верхней челюсти с врожденным дефектом разделяют на 3 фрагмента: межчелюстной и два боковых. Далее проводят перемещение межчелюстного фрагмента, поперечный размер которого, согласно приведенным иллюстрациям в способе-прототипе, полностью равен ширине врожденного дефекта в переднем отделе, в результате перемещения межчелюстного фрагмента кзади получают 12-16 этапов лечения, за которые срединный межчелюстной фрагмент окажется между двумя боковыми фрагментами, и, соответственно, получают серию из 12-16 аппаратов. При равном размере межчелюстного фрагмента и ширины врожденного дефекта в переднем отделе проводят перемещение боковых фрагментов верхней челюсти в поперечном направлении и кнаружи, т.е. только в трансверзальной плоскости.
После проведения виртуального моделирования этапов раннего ортодонтического лечения окончательную модель верхней челюсти с врожденным дефектом изготавливают с помощью технологии быстрого прототипирования (3D печати) и сравнивают данную модель с изначальной гипсовой моделью, которую дополнительно измеряют для снижения риска погрешностей. После этого изготавливают набор из ортопедических аппаратов для каждого этапа лечения. Каждый ортопедический аппарат состоит из акриловой пластинки толщиной 2 мм и двух ретенционных кнопок, необходимых для удержания ортопедического аппарата в полости рта ребенка совместно с эластическими элементами, которые прикрепляются с помощью нескольких пластырей к щекам пациента. Роль давящей на межчелюстной фрагмент повязки играет пластырь, который идет от кончика носа поверх эластических элементов и ретенционных кнопок, прикрепляясь к эластическим элементам у задних концов ретенционных кнопок. К моменту установления межчелюстного фрагмента между боковыми фрагментами верхней челюсти к ортопедическому аппарату добавляется носовой стент, представляющий собой изогнутые вручную две стальные проволоки, заканчивающиеся на конце пластмассовыми шариками, полностью обтюрирующими просвет обоих носовых ходов. Подключение носового стента использовалось только до операции и служило для поднятия хрящей наружного носа правой и левой сторон [5].
Недостатками способа, выбранного в качестве прототипа, являются:
- Невозможность проведения раннего ортодонтического лечения при неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе, то есть в срок позднее 10 дней после рождения ребенка.
После 10-14 дней возникает большая деформация формы верхней челюсти в результате более длительного действия мышц околоротовой области. Перемещение боковых верхнечелюстных фрагментов в срок позднее 10 дней только в трансверзальной плоскости не приведет к нормализации формы верхней челюсти и к достижению единой альвеолярной дуги верхней челюсти, которая будет соразмерна нижней альвеолярной дуге. До 10 дней от момента рождения ребенка до момента начала проведения раннего ортодонтического лечения, практически всегда ширина межчелюстного фрагмента соответствует ширине врожденного дефекта в переднем отделе в первые 10 дней, таким образом, для нормализации формы верхней челюсти нет необходимости в дополнительном перемещении боковых фрагментов кнаружи, если проведенные расчеты не указывают на это [6, 7].
- Перемещение боковых фрагментов верхней челюсти только кнаружи на этапе виртуального моделирования этапов лечения значительно ограничивает возможность проведения лечения при различных клинических ситуациях: при значительной степени сужения боковых фрагментов верхней челюсти, при необходимости неравномерного и/или несимметричного перемещения боковых фрагментов, в ситуациях, когда необходима редрессация межчелюстного фрагмента.
- Необходимость изготовления и применения ретенционной кнопки совместно с внеротовыми эластическими элементами, непосредственно связанными со стягивающим кожные покровы новорожденного пластырями, что является не только повышенным риском раздражения и травматизации кожных покровов новорожденного, но и требуют постоянной замены в течение дня, что в свою очередь значительно повышает риск отказа от применения ортопедического аппарата и значимо снижает эффективность проведения всего раннего ортодонтического лечения;
- Одинаковая толщина ортопедического аппарата, составляющая 2 мм, не позволяет создать в нем участки с различным диапазоном толщин, которые необходимы для установки боковых фрагментов верхней челюсти в одной плоскости, что позволит достичь лучших топографо-анатомических условий для проведения хейлоринопластики;
- Получение серии из 12-16 аппаратов значительно повышает стоимость лечения. Кроме того, велика вероятность возникновения промежуточного этапа лечения в результате вариативности пространственного расположения боковых и центрального межчелюстного фрагментов в процессе лечения, для которого будет отсутствовать ортопедический аппарат, для чего необходимо будет его изготавливать.
- Получение серии из 12-16 аппаратов вызывает необходимость проводить родителями пациента самостоятельную еженедельную замену и постановку ортопедического аппарата в полости рта ребенка, что является высоким риском отсутствия фиксации как предыдущего, так и последующего аппарата, в результате чего снижается качество лечения, увеличивается его продолжительность, а также повышается риск отказа родителей пациента от применения ортопедического аппарата. Необходимо также отметить, что получение серии из 12-16 аппаратов требует существенных финансовых затрат. Кроме того, велика вероятность получения промежуточного этапа лечения, для которого будет отсутствовать ортопедический аппарат, для чего необходимо будет его изготавливать.
- Отсутствие цифровой модели нижней челюсти как ориентира, что приводит к невозможности контролировать достижение сопоставимой формы и размеров альвеолярных дуги верхней и нижней челюстей.
В результате чего в конце виртуального моделирования раннего ортодонтического лечения ширина врожденного дефекта в переднем отделе не соответствует поперечному размеру межчелюстного фрагмента что, в свою очередь, приводит к несоответствию альвеолярных дуг верхней и нижней челюстей.
Несоответствие альвеолярных дуг верхней и нижней челюстей приводит к необходимости проведения значительно большего объема ортодонтических и хирургических вмешательств в дальнейшем.
В результате чего в конце виртуального моделирования раннего ортодонтического лечения ширина врожденного дефекта в переднем отделе остается значительно больше и не соответствует ширине межчелюстного фрагмента, что отражается в промежутках между межчелюстным фрагментов и боковыми фрагментами с двух сторон, как показано в иллюстрации к способу-прототипу (приложение 1).
- Необходимость дополнительного изготовления и последующего применения совместно с ортопедическим аппаратом изготовленных вручную ретенционных кнопок и носового стента. Применение носового стента до проведения операции нецелесообразно, так как он полностью обтурирует просвет обоих носовых ходов пациента, значительно затрудняя применение ортопедического аппарата. Совместное применение ортопедического аппарата и носового стента в значительной степени увеличивает громоздкость конструкции и не представляет собой клинически значимого эффекта от ее использования, так как к моменту установления межчелюстного фрагмента между боковыми фрагментами верхней челюсти, пациента направляют на проведение хирургического этапа - первичной хейлоринопластики. Кроме того, использование носового стента в конструкции с ортопедическим аппаратом не способствует сокращению ширины врожденного дефекта, так как при введении носового стента в просвет обоих носовых ходов вместе с ортопедическим аппаратом происходит поднятие кожно-хрящевого носа увеличение ширины врожденного дефекта в вертикальной плоскости.
Задачей изобретения является:
- возможность проведения раннего ортодонтического лечения у пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба в срок позднее 10 дней после рождения ребенка;
- проведение раннего ортодонтического лечения у данной категории пациентов при различных клинических ситуациях: при значительной степени сужения боковых фрагментов верхней челюсти, при необходимости неравномерного и/или несимметричного перемещения боковых фрагментов, в ситуациях, когда необходима редрессация межчелюстного фрагмента;
- сократить объем ортодонтических и хирургических вмешательств на этапах лечения данной категории пациентов;
- исключение необходимости изготовления серии из 12-16 ортопедических аппаратов, что, в свою очередь, исключит необходимость родителей пациента самостоятельно еженедельно проводить замену и постановку ортопедического аппарата в полости рта пациента, что является риском отсутствия фиксации как предыдущего, так и последующего аппарата в полости рта ребенка, что повысит качество лечения, сократит его продолжительность, уменьшит его стоимость, а также снизит риск отказа родителей пациента от применения ортопедического аппарата.
- исключить необходимость совместного присутствия врача ортодонта и челюстно-лицевого хирурга при выполнении слепка верхней челюсти;
- повысить точность изготовления ортопедического аппарата;
- снизить риск раздражения и травматизации кожных покровов новорожденного в процессе лечения.
Техническим результатом изобретения является:
- достижение наиболее благоприятных топографо-анатомических условий для проведения первичной хейлоринопластики;
- обеспечение перемещения боковых фрагментов верхней челюсти на этапе виртуального моделирования раннего ортодонтического лечения и в процессе лечения во всех плоскостях;
- снижение риска обструкции слепочной массы просвета верхних дыхательных путей;
- исключение необходимости получения гипсовой модели верхней челюсти, а также изготовления и применения ретенционной кнопки совместно с внеротовыми эластическими элементами и носового стента;
- возможность установки боковых фрагментов верхней челюсти в одной плоскости;
- контроль достижения сопоставимой формы и размеров альвеолярных дуг верхней и нижней челюстей,
Технический результат достигается тем, что способ раннего ортодонтического лечения пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой заключается в том, что получают слепки верхней челюсти с врожденным дефектом и нижней челюсти. Затем проводят цифровое 3-мерное лазерное сканирование полученных слепков и получают цифровые модели верхней челюсти с врожденным дефектом и нижней челюсти. После чего проводят цифровые расчеты и виртуальное моделирование этапов лечения на боковых фрагментах цифровой модели верхней челюсти совместно с ее межчелюстным фрагментом, при этом боковые фрагменты перемещают в трансверзальной плоскости, сагиттальной и вертикальной плоскостях, при этом ориентиром для виртуального моделирования этапов лечения на боковых фрагментах цифровой модели верхней челюсти является непрерывная альвеолярная дуга нижней челюсти. На этапе виртуального моделирования этапов лечения изменяют положение боковых фрагментов так, чтобы высота верхнечелюстной дуги в области клыка на правом боковом фрагменте и высота верхнечелюстной дуги в области клыка на левом боковом фрагменте стали одинаковыми, а высота верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента справа была равна высоте верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента слева. После этого виртуально конструируют ортопедический аппарат, с учетом дополнительно проведенного виртуального моделирования этапов лечения, виртуально конструируя участки в ортопедическом аппарате, соответствующие внутренней поверхности боковых фрагментов верхней челюсти. Изготавливают ортопедический аппарат с помощью 3-координатного фрезерного станка с числовым программным управлением по цифровой модели ортопедического аппарата из цельного массива пластмассовой стандартизированной заготовки. В процессе лечения пациента участки готового ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, подвергают избирательному сошлифовыванию путем последовательного удаления пластмассы не менее 3 мм в месяц. Объем всех указанных участков, подлежащих избирательному сошлифовыванию, регистрируют в технологическую карту для каждого из этапов раннего ортодонтического лечения. В процессе проведения раннего ортодонтического лечения применяют внеротовую давящую повязку, имеющую неравномерное утолщение в виде подушки. При равной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального конструирования ортопедического аппарата в нем дополнительно моделируют участок, полученный в результате виртуального отражения вершины альвеолярного гребня межчелюстного фрагмента в виде дуги между боковыми фрагментами верхней челюсти. При неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального моделирования этапов лечения последовательно перемещают боковые фрагменты верхней челюсти на расстояние не менее 2 мм в месяц, при этом на этапе виртуального конструирования ортопедического аппарата дополнительно конструируют серию из ортопедических аппаратов, и после ее изготовления проводят еженедельную последовательную постановку ортопедических аппаратов в полость рта пациента до тех пор, пока ширина межчелюстного фрагмента не будет как минимум на половину сопоставима ширине врожденного дефекта в переднем отделе верхней челюсти.
Способ осуществляется следующим образом:
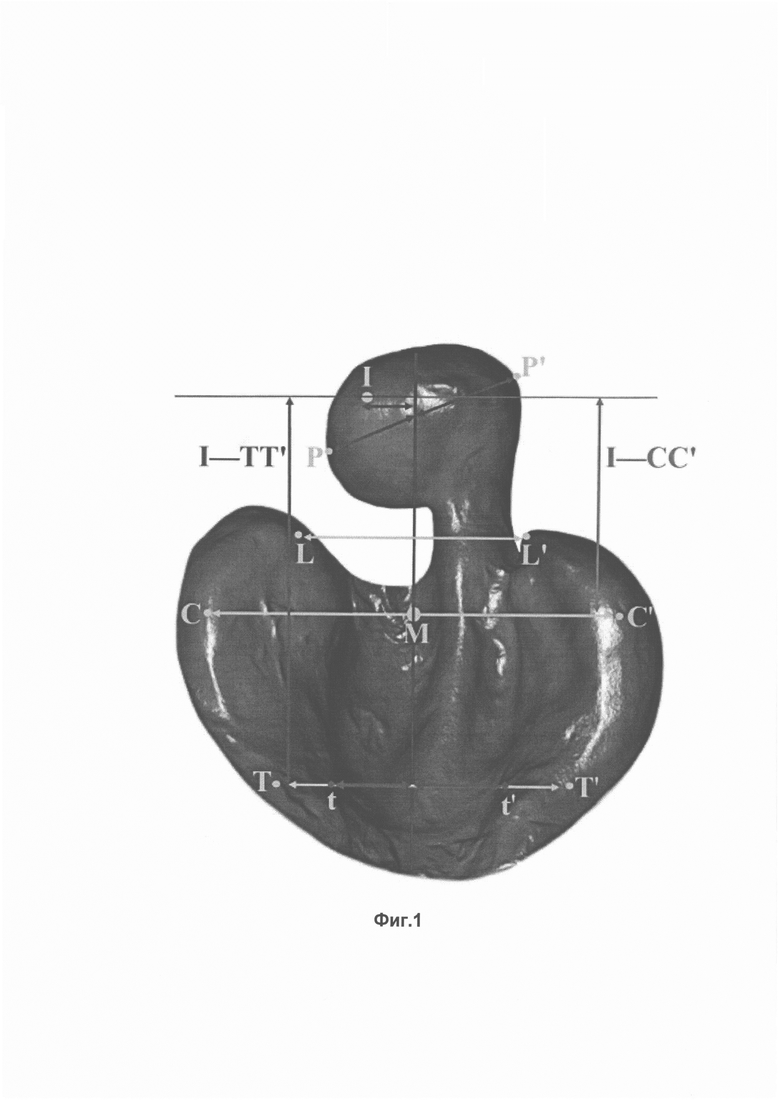
Получают слепки верхней и нижней челюстей пациента, после чего проводят цифровое 3-мерное лазерное сканирование полученных слепков, в результате которого получают цифровые модели этих слепков. С помощью трехмерного моделирования цифровые модели слепков преобразуют в цифровую модель верхней челюсти с врожденным дефектом и цифровую модель нижней челюсти. Далее проводят расчеты по цифровой модели верхней челюсти, для чего измеряют следующие параметры:
- величина девиации межчелюстного фрагмента от срединной линии (в мм) - расстояние между точками I и М, характеризующее девиацию межчелюстного фрагмента от построенной срединной линии;
- точка I - точка на пересечении линий, одна из которых проходит по вершине середины гребня, а вторая представляет перпендикуляр, опущенный от уздечки верхней губы к резцовому сосочку;
- точка М - точка, находящаяся на середине межклыкового расстояния, характеризующая условный центр в переднем отделе верхней челюсти;
- ширина врожденного дефекта в переднем отделе - расстояние между точками L и L' (параллельно линии, проведенной между точками С-С');
- точки L и L' - точки, ограничивающие врожденный дефект в переднем отделе. Располагаются на линии, проходящей по вершине гребня альвеолярных отростков боковых сегментов верхней челюсти правой и левой сторон;
- ширина межчелюстного фрагмента - расстояние между точками расстояние Р-Р';
- точки Р и Р' - наиболее крайние точки межчелюстного фрагмента на линии, являющейся продолжением альвеолярной дуги верхнечелюстных сегментов;
- ширина альвеолярной дуги верхней челюсти в переднем отделе - расстояние между точками С и С' - расстояние между точками, соединяющими место пересечения возвышения гребня альвеолярного отростка с латеральной бороздой;
- ширина альвеолярной дуги верхней челюсти в заднем отделе - расстояние между точками Т до Т' (параллельно С-С');
- точки Т и Т' - точки правого и левого боковых фрагментов верхней челюсти, находящиеся на пересечении между гребнем альвеолярного отростка и латеральной бороздой области бугристости верхней челюсти;
- ширина врожденного дефекта в заднем отделе - расстояние между точками t до t';
- точки t и t' - точки, ограничивающие врожденный дефект в заднем отделе, находятся на линии, проведенной между точками Т-Т';
- длина альвеолярной дуги верхней челюсти в переднем отделе - расстояние от точки I до плоскости между точками С-С';
- общая длина альвеолярной дуги верхней челюсти - расстояние от точки I до плоскости между точками Т-Т' перпендикулярно плоскости С-С'.
На Фиг. 1 изображены выполняемые на цифровой модели верхней челюсти с врожденным дефектом измерения.
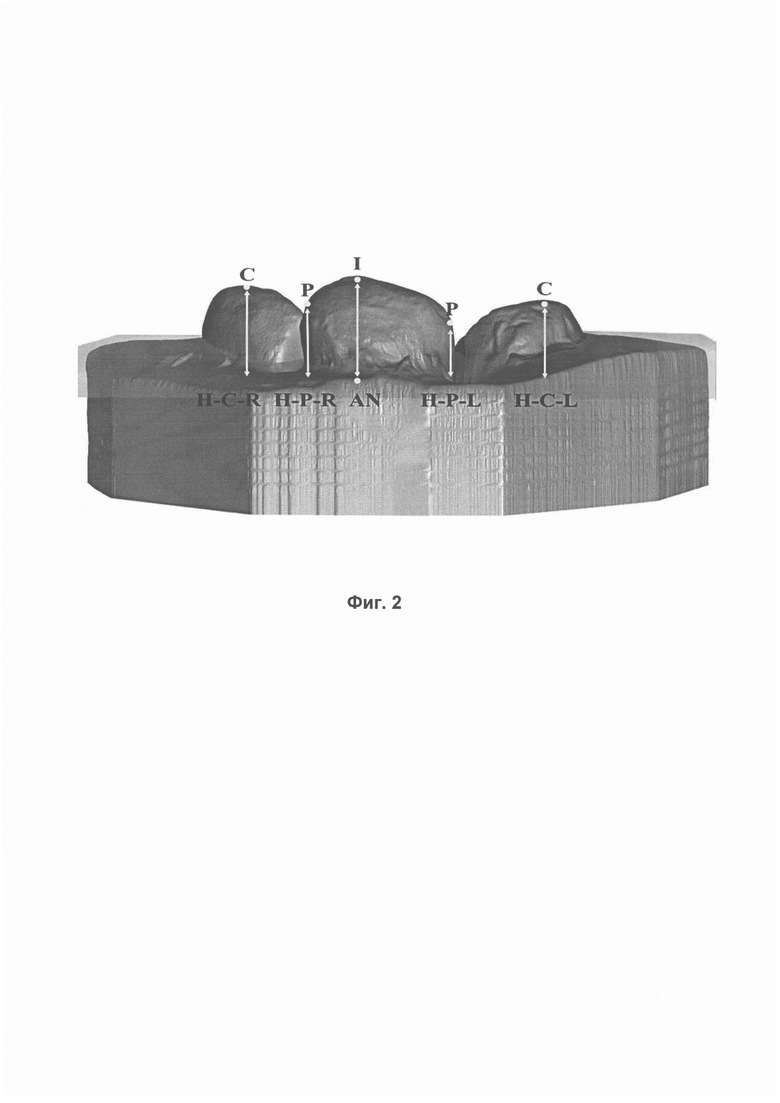
По цифровой модели верхней челюсти строят виртуальную горизонтальную плоскость, проходящую через переходную складку в области уздечки верхней губы спереди, а затем через переходные складки у основания боковых фрагментов верхней челюсти правой и левой сторон. Относительно виртуально построенной горизонтальной плоскости измеряют следующие параметры:
- высота H-P-L - расстояние от точки Р левой стороны до построенной горизонтальной плоскости;
- высота H-P-R - расстояние от точки Р правой стороны до построенной горизонтальной плоскости;
- высота H-C-R - расстояние от точки С правой стороны до построенной горизонтальной плоскости;
- высота H-C-L - расстояние от точки С правой стороны до построенной горизонтальной плоскости;
- высота AN-I - расстояние от точки I до построенной горизонтальной плоскости.
Фиг. 2 иллюстрирует проводимые по цифровой модели верхней челюсти с врожденным дефектом измерения в вертикальной плоскости.
Далее проводят виртуальное моделирование этапов лечения. При равной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе виртуальное моделирование этапов раннего ортодонтического лечения проводят следующим образом. Получают непрерывную альвеолярную дугу нижней челюсти, проводя линию в виде дуги по вершине альвеолярного гребня цифровой модели нижней челюсти. На цифровую модель верхней челюсти с врожденным дефектом виртуально накладывают непрерывную альвеолярную дугу нижней челюсти, которая является индивидуальным ориентиром идеальной формы верхней челюсти. При наложенной на цифровую модель верхней челюсти альвеолярной дуги нижней челюсти проводят перемещение межчелюстного фрагмента в альвеолярную дугу нижней челюсти до тех пор, пока точка I межчелюстного фрагмента не совпадет с наложенной альвеолярной дугой в области центральных резцов нижней челюсти. Затем боковые фрагменты верхней челюсти перемещают в трансверсальной (участок T-L) и сагиттальной плоскостях (участок S-L) по шаблону, которым является альвеолярная дуга нижней челюсти. В вертикальной плоскости изменяют положение межчелюстного фрагмента, чтобы при его перемещении в альвеолярную дугу устранялось его отклонение от построенной срединной линии до тех пор, пока точки P-R и P-L межчелюстного фрагмента не будут находится на одной альвеолярной дуге с боковыми фрагментами межчелюстного фрагмента.
При равной и при неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе изменяют положение боковых фрагментов в вертикальной плоскости согласно измерениям, ранее выполненным по цифровой модели врожденного дефекта таким образом, чтобы высота верхнечелюстной дуги в области клыка на правом боковом фрагменте (параметр H-C-R) и высота верхнечелюстной дуги в области клыка на левом боковом фрагменте (параметр H-C-L) стали одинаковыми, а высота верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента справа (параметр H-P-R) была равна высоте верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента слева (параметр H-P-L). При этом высота AN-I межчелюстного фрагмента должна стать равной высоте H-C-R на правом боковом фрагменте и высоте H-C-L на левом фрагменте.
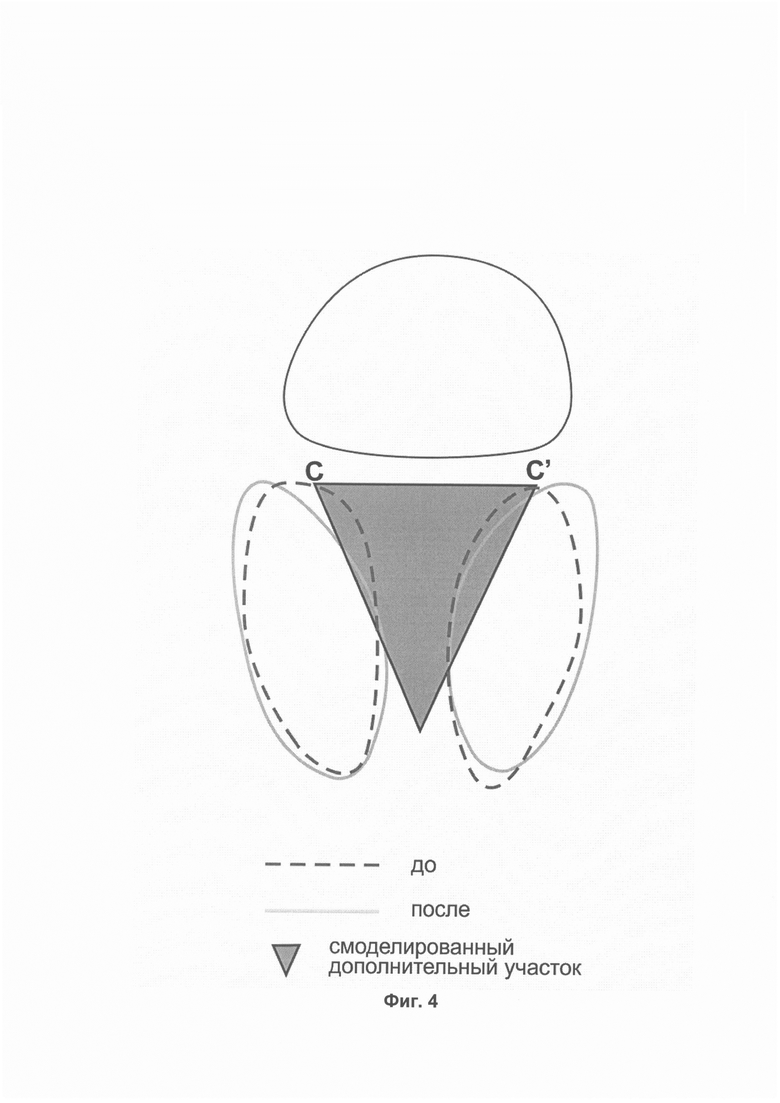
При равной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе цифровой чертеж ортопедического аппарата конструируют с учетом проведенного виртуального моделирования этапов лечения. При этом в ортопедическом аппарате моделируют участок, полученный в результате виртуального отражения вершины альвеолярного гребня межчелюстного фрагмента в виде дуги между боковыми фрагментами верхней челюсти (Фиг. 3), таким образом получается участок в ортопедическом аппарате в виде дуги, который находится на равном расстоянии между боковыми фрагментами верхней челюсти между наиболее конечными точками на линии, проведенной по вершинам их альвеолярных гребней после виртуального моделирования раннего ортодонтического лечения (А-L). Толщину указанного участка в ортопедическом аппарате моделируют с учетом изначальной величины и угла девиации межчелюстного фрагмента от срединной линии, чтобы в процессе его перемещения достигалась единая альвеолярная дуга межчелюстного фрагмента и боковых фрагментов верхней челюсти.
Далее на внутренней поверхности небной пластинки ортопедического аппарата с двух сторон моделируют участки, толщина которых равна расстоянию от точки расположения клыка в цифровой модели врожденного дефекта до построенной на этапе виртуального моделирования этапов лечения горизонтальной плоскости (участки в области высот H-C-R и H-C-L).
При неравной ширине межчелюстного фрагмента и ширины врожденного дефекта в переднем отделе, а именно при сокращении ширины врожденного дефекта в переднем отделе по отношению к ширине межчелюстного фрагмента виртуальное моделирование этапов раннего ортодонтического лечения начинают с определения степени необходимого расширения боковых фрагментов верхней челюсти. Разница между шириной межчелюстного фрагмента и шириной врожденного дефекта в переднем отделе определяет степень требуемого перемещения боковых фрагментов верхней челюсти в трансверсальной плоскости, которая не должна составлять более 1 мм в неделю или 0,4 см в месяц. При этом проводят поэтапное расширение боковых фрагментов верхней челюсти на 0,5 мм с каждой стороны и одновременное их перемещение вперед также на 0,5 мм. В результате каждого из этапов расширения боковых фрагментов верхней челюсти между ними образуется пространство в форме вытянутого треугольника (Фиг. 4), которое на этапе конструирования чертежа ортопедического аппарата будет служить дополнительным участком в аппарате. Величину перемещения боковых фрагментов в сагиттальном направлении определяет альвеолярная дуга нижней челюсти. После чего конструируют чертеж ортопедического аппарата с учетом проведенного моделирования этапов лечения.
После этого проводят построение цифрового чертежа ортопедического аппарата для первого этапа лечения с учетом максимально допустимой величины перемещения боковых фрагментов верхней челюсти за одну неделю в трансверзальной плоскости, составляющей 1 мм. Для этого по срединной линии ортопедического аппарата моделируют дополнительный участок в форме треугольника на равном расстоянии от точек С и С', вершина которого обращена к дистальному краю ортопедического аппарата, а основание, ширина которого достигает не более 1 мм, обращено в проксимальную сторону врожденного дефекта. Получение указанного участка в виде треугольника является результатом проведения поэтапного расширения и перемещения вперед боковых фрагментов верхней челюсти. Протяженность и площадь смоделированного треугольника в цифровом чертеже ортопедического аппарата определяется индивидуально на этапе виртуального моделирования раннего ортодонтического лечения и зависит от степени необходимого расширения верхней челюсти. При этом для первого этапа раннего ортодонтического лечения моделируют дизайн ортопедического аппарата с учетом изначального положения боковых и межчелюстного фрагментов верхней челюсти. Изготавливают ортопедический аппарат с помощью 3-координатного фрезерного станка с числовым программным управлением по цифровой модели ортопедического аппарата из цельного массива пластмассовой заготовки. В процессе лечения пациента участки готового ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, подвергают избирательному сошлифовыванию путем последовательного удаления пластмассы не менее 3 мм в месяц. Объем всех указанных участков, подлежащих избирательному сошлифовыванию, регистрируют в технологическую карту для каждого из этапов раннего ортодонтического лечения. В процессе проведения раннего ортодонтического лечения применяют внеротовую давящую повязку, имеющую неравномерное утолщение в виде подушки. После окончания первого этапа раннего ортодонтического лечения, т.е. через неделю, применяют следующий ортопедический аппарат, который обеспечивает расширение суженной верхней челюсти еще на 1 мм в неделю. Последовательно применяют серию из ортопедических аппаратов до тех пор, пока ширина межчелюстного фрагмента не будет как минимум на половину сопоставима ширине врожденного дефекта в переднем отделе.
Отличительные существенные признаки изобретения и причинно-следственная связь между ними и достигаемым результатом:
- Дополнительно получают слепок и цифровую модель нижней челюсти, что обеспечивает возможность контролировать достижение сопоставимости формы и размеров альвеолярных дуг верхней и нижней челюстей, что, в свою очередь, позволяет снизить объем ортодонтических и хирургических вмешательств в дальнейшем.
- Виртуальное моделирование этапов лечения на боковых фрагментах цифровой модели верхней челюсти дополнительно проводят в сагиттальной и вертикальной плоскостях, при этом ориентиром для виртуального моделирования этапов лечения на боковых фрагментах цифровой модели верхней челюсти является непрерывная альвеолярная дуга нижней челюсти, что обеспечивает достижение лучшего взаимного пространственного положения боковых фрагментов относительно друг друга, что приводит к установки боковых фрагментов верхней челюсти в одной плоскости, повышает качество лечения, а также сокращает его продолжительность.
- На этапе виртуального моделирования этапов лечения изменяют положение боковых фрагментов так, чтобы высота верхнечелюстной дуги в области клыка на правом боковом фрагменте и высота верхнечелюстной дуги в области клыка на левом боковом фрагменте стали одинаковыми, а высота верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента справа была равна высоте верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента слева.
За счет такого изменения положения высот верхнечелюстной дуги боковых фрагментов и высоты верхнечелюстной дуги межчелюстного фрагмента достигаются наиболее благоприятные топографо-анатомические условия для проведения первичной хейлоринопластики пациентов с врожденной двусторонней расщелиной верхней губы, альвеолярного отростка и неба.
- После этого виртуально конструируют ортопедический аппарат с учетом дополнительно проведенного виртуального моделирования этапов лечения, виртуально конструируя участки в ортопедическом аппарате, соответствующие внутренней поверхности боковых фрагментов верхней челюсти.
Виртуальное конструирование ортопедического аппарата обеспечивает создание определенных областей и участков, которые в готовом аппарате в ходе лечения будут подвергаться избирательному сошлифовыванию, что, в свою очередь, приводит к прогнозируемому достижению желаемого пространственного положения боковых и межчелюстного фрагментов верхней челюсти. Участки ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, необходимы для их избирательного удаления в процессе лечения с целью установки правого и левого фрагментов верхней челюсти в единой плоскости к концу лечения.
- Изготавливают ортопедический аппарат с помощью 3-х координатного фрезерного станка с числовым программным управлением по цифровой модели ортопедического аппарата из цельного массива пластмассовой заготовки.
Использование 3-координатного фрезерного станка позволяет получить готовый ортопедический аппарат из лицензированной пластмассы отечественного производства, разрешенной для использования у детей в полости рта. Кроме того, использование оборудования и материалов отечественного производства обеспечивает сокращение материальных затрат на лечение, по нашим данным, в 10 раз.
- В процессе лечения пациента участки готового ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, подвергают избирательному сошлифовыванию путем последовательного удаления пластмассы не менее 3 мм в месяц, что позволяет достичь активного перемещения фрагментов верхней челюсти и нормализации формы верхней челюсти до проведения операции - первичной хейлоринопластики, что, в свою очередь, обеспечивает достижение благоприятных топографо-анатомических условий перед первичной хейлоринопластикой.
- Объем всех указанных участков, подлежащих избирательному сошлифовыванию, регистрируют в технологическую карту для каждого из этапов раннего ортодонтического лечения, что необходимо для своевременного и точного удаления того объема пластмассы ортопедического аппарата в ходе лечения пациентов и обеспечивает прогнозируемое достижение благоприятных топографо-анатомических условий для проведения последующей первичной хейлоринопластики.
- В процессе проведения раннего ортодонтического лечения применяют внеротовую давящую повязку, имеющую неравномерное утолщение в виде подушки.
Использование внеротовой давящей повязки необходимо для создания силы, действующей извне на межчелюстной фрагмент, который мышцами околоротовой области при плаче и/или крике ребенка смещается всегда еще больше кнаружи. Утолщение в виде подушки необходимо для обеспечения направленного вектора силы, действующего больше для устранения ротации межчелюстного фрагмента.
- При равной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального конструирования ортопедического аппарата в нем дополнительно моделируют участок, полученный в результате виртуального отражения вершины альвеолярного гребня межчелюстного фрагмента в виде дуги между боковыми фрагментами верхней челюсти.
Данный прием на этапе виртуального конструирования ортопедического аппарата необходим для точного расположения срединных точек межчелюстного фрагмента между боковыми фрагментами верхней челюсти, что, в свою очередь, позволяет прогнозируемо достичь единой альвеолярной дуги верхней челюсти и, таким образом, создает наиболее благоприятные топографо-анатомические условия для проведения операции.
- При неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального моделирования этапов лечения последовательно перемещают боковые фрагменты верхней челюсти на расстояние не менее 2 мм в месяц, при этом на этапе виртуального конструирования ортопедического аппарата дополнительно конструируют и применяют серию из ортопедических аппаратов, и после ее изготовления проводят еженедельную последовательную постановку ортопедических аппаратов в полость рта пациента до тех пор, пока ширина межчелюстного фрагмента не будет как минимум на половину сопоставима ширине врожденного дефекта в переднем отделе верхней челюсти.
При резком сужении верхней челюсти, которое неизбежно происходит при откладывании сроков лечения пациента, показатель передней ширины врожденного дефекта меньше поперечного размера межчелюстного фрагмента, что, в свою очередь, требует постепенного перемещения боковых фрагментов верхней челюсти с целью установки межчелюстного фрагмента между боковыми. Последовательное перемещение боковых фрагментов верхней челюсти при неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе возможно осуществить только при поэтапном перемещении фрагментов, согласно результатам предварительно проведенных расчетов и виртуального моделирования этапов лечения. Последовательное перемещение боковых фрагментов верхней челюсти на расстояние не менее 2 мм в месяц обеспечивает активное формообразование верхней челюсти, осуществляемое при помощи ортопедического аппарата, что приводит к расширению изначально суженной верхней челюсти. Серия из ортопедических аппаратов обеспечивает последовательное и поэтапное прогнозируемое перемещение боковых фрагментов верхней челюсти.
Совокупность существенных отличительных признаков является новой и обеспечивает:
- достижение наиболее благоприятных топографо-анатомических условий для проведения первичной хейлоринопластики;
- перемещение боковых фрагментов верхней челюсти на этапе виртуального моделирования раннего ортодонтического лечения и в процессе лечения во всех плоскостях;
- снижение риска обструкции слепочной массы просвета верхних дыхательных путей;
- исключение необходимости получения гипсовой модели верхней челюсти, а также изготовления и применения ретенционной кнопки совместно с внеротовыми эластическими элементами и носового стента;
- возможность установки боковых фрагментов верхней челюсти в одной плоскости;
- контроль достижения сопоставимой формы и размеров альвеолярных дуг верхней и нижней челюстей,
что, в свою очередь, позволяет:
- проводить раннее ортодонтическое лечение у пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба в срок позднее 10 дней после рождения ребенка;
- проводить раннее ортодонтическое лечение у данной категории пациентов при различных клинических ситуациях: при значительной степени сужения боковых фрагментов верхней челюсти, при необходимости неравномерного и/или несимметричного перемещения боковых фрагментов, в ситуациях, когда необходима редрессация межчелюстного фрагмента;
- сократить объем ортодонтических и хирургических вмешательств на этапах лечения данной категории пациентов;
- исключить необходимость изготовления серии из 12-16 ортопедических аппаратов, что, в свою очередь, исключает необходимость родителей пациента самостоятельно еженедельно проводить замену и постановку ортопедического аппарата в полости рта пациента, а также снижает риск отсутствия фиксации как предыдущего, так и последующего аппарата в полости рта ребенка, повышая тем самым качество лечения, сокращая его продолжительность, уменьшая его стоимость, а также снижая риск отказа родителей пациента от применения ортопедического аппарата;
- исключить необходимость совместного присутствия врача ортодонта и челюстно-лицевого хирурга при выполнении слепка верхней челюсти;
- повысить точность изготовления ортопедического аппарата;
- снизить риск раздражения и травматизации кожных покровов новорожденного в процессе лечения.
Приводим клинические примеры:
Пример 1.
Пациент Т. поступил в городской диспансерный центр по лечению детей с врожденной патологией челюстно-лицевой области города Санкт-Петербурга в возрасте 8 дней после рождения с диагнозом «Полная двусторонняя расщелина верхней губы, альвеолярного отростка и неба». После получения слепков и цифровых моделей верхней и нижней челюстей были проведены измерения по цифровой модели верхней челюсти. По цифровой модели верхней челюсти были измерены: величина девиации межчелюстного фрагмента от срединной линии (4,46 мм), ширина врожденного дефекта в переднем отделе (18,59 мм), ширина межчелюстного фрагмента (20,38 мм), ширина альвеолярной дуги верхней челюсти в переднем отделе (31,04 мм), ширина альвеолярной дуги верхней челюсти в заднем отделе (26,81 мм), ширина врожденного дефекта в заднем отделе (14,70 мм), длина альвеолярной дуги верхней челюсти в переднем отделе (18,30 мм), общая длина альвеолярной дуги верхней челюсти (32,02 мм), высота H-P-L (3,05 мм), высота H-P-R (4,70 мм), высота H-C-R (11,15 мм), высота H-C-L (11,27 мм) и высота AN-I (12,20 мм). Фиг. 5 иллюстрирует форму верхней челюсти до (сплошной линией) и после (пунктирной линией) проведенного виртуального моделирования этапов лечения.
После чего было проведено виртуальное моделирование этапов лечения. При наложенной на цифровую модель верхней челюсти непрерывной альвеолярной дуги нижней челюсти было проведено перемещение межчелюстного фрагмента в альвеолярную дугу нижней челюсти, и после чего точка I межчелюстного фрагмента совпала с наложенной альвеолярной дугой в области центральных резцов нижней челюсти. Были перемещены боковые фрагменты верхней челюсти в трансверсальной и сагиттальной плоскостях. Изменили положение правого и левого боковых фрагментов, таким образом получили следующие параметры высот: высота H-C-R (7,56 мм), высота H-C-L (7,30 мм), высота H-P-R (3,30 мм) и высота H-P-L (3,40 мм), а также было получена высота AN-I, равная 7,49 мм.
В ортопедическом аппарате был смоделирован участок A-L толщиной 2,8 мм, полученный в результате виртуального отражения вершины альвеолярного гребня межчелюстного фрагмента в виде дуги между боковыми фрагментами верхней челюсти.
Далее на внутренней поверхности небной пластинки ортопедического аппарата с двух сторон были смоделированы участки, составляющие справа в области высоты H-C-R - 3,60 мм, а в области высоты H-C-L - 4 мм.
Далее был изготовлен ортопедический аппарат с помощью 3-координатного фрезерного станка с числовым программным управлением по цифровой модели ортопедического аппарата из цельного массива пластмассовой стандартизированной заготовки с учетом ранее проведенного виртуального моделирования этапов лечения и виртуально сконструированных участков в аппарате.
Объем избирательного сошлифовывания участков ортопедического аппарата для каждого из этапов лечения был занесен в технологическую карту. Последовательность и объем избирательного сошлифовывания участков ортопедического аппарата в миллиметрах представлен в таблице 1.

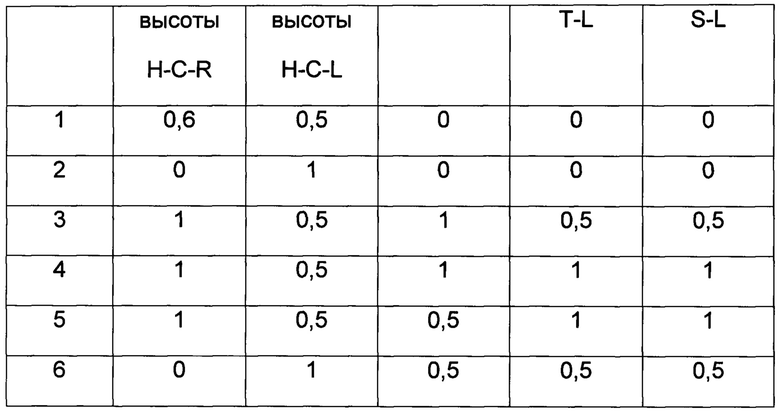
Участки ортопедического аппарата были сошлифованы согласно технологической карте для каждого из этапов лечения. После удаления указанных участков аппарата тот же аппарат с ранее удаленными участками использовался до следующего этапа и по достижении благоприятных топографо-анатомических условий. Фиг. 6 иллюстрирует цифровые модели верхней челюсти с двусторонним врожденным дефектом до и после проведенного лечения.
В процессе проведения раннего ортодонтического лечения была использована внеротовая давящая повязка, имеющая неравномерное утолщение в виде подушки.
Пример 2.
Пациент Н. поступил в городской диспансерный центр по лечению детей с врожденной патологией челюстно-лицевой области города Санкт-Петербурга в возрасте 37 дней после рождения с диагнозом «Полная двусторонняя расщелина верхней губы, альвеолярного отростка и неба». Были получены слепки и цифровые модели верхней и нижней челюстей, далее были проведены измерения по цифровой модели верхней челюсти. По цифровой модели верхней челюсти были измерены: величина девиации межчелюстного фрагмента от срединной линии (8,12 мм), ширина врожденного дефекта в переднем отделе (11,02 мм), ширина межчелюстного фрагмента (21,80 мм), ширина альвеолярной дуги верхней челюсти в переднем отделе (22,56 мм), ширина альвеолярной дуги верхней челюсти в заднем отделе (25,15 мм), ширина врожденного дефекта в заднем отделе (11,30 мм), длина альвеолярной дуги верхней челюсти в переднем отделе (23,80 мм), общая длина альвеолярной дуги верхней челюсти (37,64 мм), высота H-P-L (6,35 мм), высота H-P-R (3,20 мм), высота H-C-R (9,50 мм), высота H-C-L (14,36 мм) и высота AN-I (10,47 мм). Была определена степень необходимого несимметричного расширения боковых фрагментов верхней челюсти на этапе виртуального моделирования раннего ортодонтического лечения, составляющая с правой стороны - 3, 85 мм, а с левой стороны - 6,90 мм. На указанном этапе была также определена степень необходимого перемещения боковых фрагментов верхней челюсти вперед, равная для правого фрагмента 2,50 м и для левого фрагмента - 3,30 мм за весь период лечения. Проведено поэтапное расширение боковых фрагментов верхней челюсти, в результате которого между боковыми фрагментами было образовано пространство в форме вытянутого треугольника общей площадью 2,63 мм2. На внутренней поверхности небной пластинки ортопедического аппарата с двух сторон были смоделированы участки, составляющие справа в области высоты H-C-R - 4,55 мм, а в области высоты H-C-L - 5,15 мм. После этого был сконструирован чертеж ортопедического аппарата для каждого из этапов лечения, в котором присутствовал дополнительный участок в виде вытянутого треугольника. С учетом ранее проведенного виртуального моделирования этапов лечения была смоделирована, изготовлена и последовательно применена серия из 7 ортопедических аппаратов. Каждую неделю в течение 3 месяцев последовательно была применена серия из 12 ортопедических аппаратов, и было достигнуто увеличение ширины врожденного дефекта в переднем отделе до 23,87 мм. На Фиг. 7 изображены цифровые модели верхней челюсти с двусторонним дефектом до и после проведенного лечения.
Предложенный способ успешно прошел клиническую апробацию на 89 пациентах с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой.
Таким образом, заявляемый способ раннего ортодонтического лечения пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой обеспечивает:
- достижение наиболее благоприятных топографо-анатомических условий для проведения первичной хейлоринопластики;
- перемещение боковых фрагментов верхней челюсти на этапе виртуального моделирования раннего ортодонтического лечения и в процессе лечения во всех плоскостях;
- снижение риска обструкции слепочной массы просвета верхних дыхательных путей;
- исключение необходимости получения гипсовой модели верхней челюсти, а также изготовления и применения ретенционной кнопки совместно с внеротовыми эластическими элементами и носового стента;
- возможность установки боковых фрагментов верхней челюсти в одной плоскости;
- контроль достижения сопоставимой формы и размеров альвеолярных дуг верхней и нижней челюстей,
что, в свою очередь, позволяет:
- проводить раннее ортодонтическое лечение у пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба в срок позднее 10 дней после рождения ребенка;
- проводить раннее ортодонтическое лечение у данной категории пациентов при различных клинических ситуациях: при значительной степени сужения боковых фрагментов верхней челюсти, при необходимости неравномерного и/или несимметричного перемещения боковых фрагментов, в ситуациях, когда необходима редрессация межчелюстного фрагмента;
- сократить объем ортодонтических и хирургических вмешательств на этапах лечения данной категории пациентов;
- исключить необходимость изготовления серии из 12-16 ортопедических аппаратов, что, в свою очередь, исключает необходимость родителей пациента самостоятельно еженедельно проводить замену и постановку ортопедического аппарата в полости рта пациента, а также снижает риск отсутствия фиксации как предыдущего, так и последующего аппарата в полости рта ребенка, повышая тем самым качество лечения, сокращая его продолжительность, уменьшая его стоимость, а также снижая риск отказа родителей пациента от применения ортопедического аппарата;
- исключить необходимость совместного присутствия врача ортодонта и челюстно-лицевого хирурга при выполнении слепка верхней челюсти;
- повысить точность изготовления ортопедического аппарата;
- снизить риск раздражения и травматизации кожных покровов новорожденного в процессе лечения.
СПИСОК ЛИТЕРАТУРЫ:
1. Nasoalveolar Molding in Cleft Care - Experience in 40 Patients from a Single Centre in Germany / A. Rau, L. M. Ritschl, L. T. Mucke et al // PLoS ONE. - 2015. - №10. - P. 1-10.
2. Initial experiences with NAM-assisted primary repair of the BCLP deformity / S. Prasad, S. Ravindran, V. Radhakrishnan. - 2017. - №37. - P. 304-308.
3. Старикова, H. В. Ранее ортопедическое лечение детей с врожденной двухсторонней расщелиной верхней губы и неба: дисс... канд. мед. наук. / Н.В. Старикова. - Москва, 2006. - 133 с.
4. A Digital Assessment of the Maxillary Deformity Correction in Infants With Bilateral Cleft Lip and Palate Using Computer-Aided Nasoalveolar Molding / X. Gong, J. Zhao, J. Zheng et al. - 2017. - №28. - P. 1543-1548.
5. Gong X. Correction of maxillary deformity in infants with bilateral cleft lip and palate using computer-assisted design / X. Gong, Q. Yu // Oral Surg Oral Med Oral Pathol Oral Radiol. - 2012. -Vol. 114, Issue 5, Suppl. - P. 74-78.
6. Effect of early correction of nasal septal deformity in unilateral cleft lip and palate on inferior turbinate hypertrophy and nasal patency / V. Pinto, O. Piccin, L. Burgio et al // Int J Pediatr Otorhinolaryngol. - 2018. -Vol. 108. -P. 190-195.
7. How to eliminate bilateral cleft lip stigmata 30 year experience / P. Cecchi, M. Rizzo, O.R. Zadeh et al // Ann Ital Chir. - 2017. -Vol. 88. - P. 282-287.



Изобретение относится к медицине, а именно к детской ортодонтии. Получают слепки верхней и нижней челюстей пациента. Проводят цифровое 3-мерное лазерное сканирование слепков. Получают их цифровые модели с последующим преобразованием в цифровую модель верхней челюсти с врожденным дефектом и нижней челюсти. Проводят расчеты по цифровой модели верхней челюсти и изготавливают ортопедический аппарат. Участки готового ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, ежемесячно избирательно сошлифовывают. Способ позволяет проводить раннее ортодонтическое лечение, сократить объем ортодонтических и хирургических вмешательств, исключить необходимость изготовления серии из ортопедических аппаратов, повысить точность изготовления ортопедического аппарата, снизить риск травматизации кожных покровов в процессе лечения за счет возможности перемещения боковых фрагментов верхней челюсти во всех плоскостях, контроля достижения сопоставимой формы и размеров альвеолярных дуг верхней и нижней челюстей, использования цифрового 3-мерного лазерного сканирования слепков. 2 з.п. ф-лы, 7 ил., 1 табл., 2 пр.
1. Способ раннего ортодонтического лечения пациентов с полными двусторонними врожденными расщелинами верхней губы, альвеолярного отростка и неба перед первичной хейлоринопластикой, включающий изготовление ортопедического аппарата и его постановку в полость рта пациента, для этого получают слепок верхней челюсти с врожденным дефектом, затем проводят цифровое 3-мерное лазерное сканирование полученного слепка и получают цифровую модель верхней челюсти с врожденным дефектом, проводят цифровые расчеты и виртуальное моделирование этапов лечения на боковых фрагментах цифровой модели верхней челюсти совместно с ее межчелюстным фрагментом, при котором боковые фрагменты перемещают в трансверзальной плоскости, виртуально конструируют и изготавливают ортопедический аппарат, и использование давящей повязки на межчелюстной фрагмент, отличающийся тем, дополнительно получают слепок нижней челюсти, проводят его цифровое 3-мерное лазерное сканирование, получают цифровую модель нижней челюсти, а виртуальное моделирование этапов лечения на боковых фрагментах цифровой модели верхней челюсти дополнительно проводят в сагиттальной и вертикальной плоскостях, при этом ориентиром для виртуального моделирования этапов лечения на боковых фрагментах цифровой модели верхней челюсти является непрерывная альвеолярная дуга нижней челюсти, на этапе виртуального моделирования этапов лечения изменяют положение боковых фрагментов так, чтобы высота верхнечелюстной дуги в области клыка на правом боковом фрагменте и высота верхнечелюстной дуги в области клыка на левом боковом фрагменте стали одинаковыми, а высота верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента справа была равна высоте верхнечелюстной дуги в области наиболее крайней точки межчелюстного фрагмента слева, после этого виртуально конструируют ортопедический аппарат с учетом дополнительно проведенного виртуального моделирования этапов лечения, виртуально конструируя участки в ортопедическом аппарате, соответствующие внутренней поверхности боковых фрагментов верхней челюсти; изготавливают ортопедический аппарат с помощью 3-координатного фрезерного станка с числовым программным управлением по цифровой модели ортопедического аппарата из цельного массива пластмассовой заготовки; в процессе лечения пациента участки готового ортопедического аппарата, соответствующие внутренней поверхности боковых фрагментов верхней челюсти, подвергают избирательному сошлифовыванию путем последовательного удаления пластмассы не менее 3 мм в месяц; причем каждый раз после сошлифовывания используют ортопедический аппарат со сошлифованным участком, объем всех участков, подлежащих избирательному сошлифовыванию, регистрируют в технологическую карту для каждого из этапов раннего ортодонтического лечения; в процессе проведения раннего ортодонтического лечения применяют внеротовую давящую повязку, имеющую неравномерное утолщение в виде подушки.
2. Способ по п. 1, отличающийся тем, что при равной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального конструирования ортопедического аппарата в нем дополнительно моделируют участок, полученный в результате виртуального отражения вершины альвеолярного гребня межчелюстного фрагмента в виде дуги между боковыми фрагментами верхней челюсти.
3. Способ по п. 1, отличающийся тем, что при неравной ширине межчелюстного фрагмента и врожденного дефекта в переднем отделе верхней челюсти на этапе виртуального моделирования этапов лечения последовательно перемещают боковые фрагменты верхней челюсти на расстояние не менее 2 мм в месяц, при этом на этапе виртуального конструирования ортопедического аппарата дополнительно конструируют и применяют серию из ортопедических аппаратов и после ее изготовления проводят еженедельную последовательную постановку ортопедических аппаратов в полость рта пациента до тех пор, пока ширина межчелюстного фрагмента не будет как минимум на половину сопоставима ширине врожденного дефекта в переднем отделе верхней челюсти.
| GONG X | |||
| Correction of maxillary deformity in infants with bilateral cleft lip and palate using computer-assisted design | |||
| Oral Surg Oral Med Oral Pathol Oral Radiol | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ОРТОПЕДИЧЕСКОГО АППАРАТА ДЛЯ ПРЕДОПЕРАЦИОННОГО РАННЕГО ОРТОДОНТИЧЕСКОГО ЛЕЧЕНИЯ ДЕТЕЙ С ВРОЖДЁННОЙ ОДНО- И ДВУСТОРОННЕЙ ПОЛНОЙ РАСЩЕЛИНОЙ ВЕРХНЕЙ ГУБЫ И НЁБА | 2015 |
|
RU2599373C1 |
| СПОСОБ ФОРМИРОВАНИЯ АЛЬВЕОЛЯРНОЙ ДУГИ У ДЕТЕЙ С ДВУСТОРОННЕЙ ПОЛНОЙ РАСЩЕЛИНОЙ ВЕРХНЕЙ ГУБЫ И НЕБА | 2000 |
|
RU2170560C1 |
| СПОСОБ КОРРЕКЦИИ ПОЛОЖЕНИЯ ФРАГМЕНТОВ ВЕРХНЕЙ ЧЕЛЮСТИ И АЛЬВЕОЛЯРНОГО ОТРОСТКА У ПАЦИЕНТОВ С РАСЩЕЛИНОЙ ВЕРХНЕЙ ГУБЫ И НЕБА В ВОЗРАСТЕ ОТ РОЖДЕНИЯ ДО 3 ЛЕТ | 2011 |
|
RU2455958C1 |
| МЕХАНИЧЕСКАЯ ФОРСУНКА | 1925 |
|
SU6310A1 |
| СИЛИН А.В | |||
| Возможности применения трехмерного моделирования и цифрового проектирования в лечении пациентов с врожденной расщелиной верхней губы и неба | |||
| Вестник Северо-западного государственного медицинского университета им | |||
| И.И | |||
| Мечникова Т | |||
| Топка с несколькими решетками для твердого топлива | 1918 |
|
SU8A1 |
| Насос | 1917 |
|
SU13A1 |
Авторы
Даты
2019-06-06—Публикация
2018-05-18—Подача