Способ пластики дефекта твердой мозговой оболочки и герметизации субдурального пространства в области костного дефекта свода черепа
Изобретение относится к области медицины, в частности, к областям нейрохирургии и оперативной хирургии и может быть использовано для выполнения пластики дефектов твердой оболочки головного мозга, прилежащих к венозным синусам твердой мозговой оболочки, при операциях на головном мозге.
Нарушение целостности твердой мозговой оболочки при плановых и экстренных оперативных вмешательствах на головном мозге, создавая сообщения субдурального пространства с окружающей средой, обуславливает риск развития послеоперационной наружной и скрытой ликвореи, внутричерепных инфекционных осложнений. Наличие операционных дефектов твердой оболочки головного мозга повышает риск истечения цереброспинальной жидкости в послеоперационном периоде, препятствует своевременному заживлению операционной раны, способствует формированию оболочечно-мозгового рубца, в ряде случаев влечет за собой необходимость повторного нейрохирургического вмешательства, ухудшает качество жизни пациента, увеличивает сроки его нахождения в стационаре и повышает стоимость лечения. В связи с этим разработка способов пластики твердой мозговой оболочки остается одной из актуальных задач современной нейрохирургии.
Классическим способом восстановления целостности твердой мозговой оболочки является ушивание ее дефекта, либо использование ауто-, алло- или ксенотрансплантантов для закрытия дефекта, герметизация с использованием клеевых композиций. Известен способ пластики дефектов твердой мозговой оболочки у края костного дефекта, при котором рекомендуется увеличивать костный дефект за счет резекции кости, чтобы получить доступ к краю оболочки, оказавшемуся во время оперативного вмешательства под костью, для фиксации трансплантата к нему (Кушель Ю.В., Семин В.Е. Краниотомия. - М: Новое время, 1998. - 76 с.). Недостатки способа: увеличение площади трепанационного дефекта, превышающего по размерам выпиленный костный лоскут, что не позволяет выполнить краниопластику аутокостью (ввиду нарушения конгруэнтности костного лоскута и краев трепанационного дефекта), увеличение общей продолжительности операции, увеличение риска повреждения прилегающих венозных синусов твердой мозговой оболочки и развития угрожающей жизни кровопотери.
Наиболее близким к заявляемому является способ замещения дефекта твердой мозговой оболочки (Старых B.C., Гинзбург Е.Р. RU 2 201 163 С1, 27.03.2003), принятый за прототип. Для трансплантата твердой мозговой оболочки используют одноименную брефоткань размером больше дефекта черепа. Проводят просверливание в кости у края дефекта черепа. Подводят трансплантат оболочки под края кости в дефекте. Прикрепляют центр трансплантата оболочки нитями из длительно рассасывающегося материала через каналы, просверленные в центре пластины. Закрывают костный дефект пластиной и фиксируют ее лигатурами к костям через просверленные в них каналы. При этом сначала к дефекту черепа в ране прикладывают стерильную прозрачную и упругую пленку и на ее поверхность наносят метки контуров дефекта черепа и отверстий просверленных каналов в костях и в пластине. Затем трансплантат оболочки вместе с приложенной к нему пленкой вырезают за пределами контура и меток на пленке. Далее через метки отверстий на пленке и одновременно через трансплантат проводят нити, пленку удаляют, а трансплантат фиксируют нитями через каналы в костях к внутренней поверхности черепа.
Недостатки прототипа: просверливание кости у края дефекта черепа, подведение трансплантата под края кости в дефекте и проведение нитей через каналы в костях может привести с большой вероятностью к повреждению венозных синусов твердой мозговой оболочки и кровотечению, последнее требует доступа к месту повреждения синуса для остановки его за счет дополнительной резекции кости над поврежденным синусом и значительному увеличению костного дефекта. Особенно опасны повреждения верхнего сагиттального синуса в средней и задней третях и в области синусного стока. Использование узловых швов может привести к недостаточной герметизации полости черепа, возникновению послеоперационных ликвореи, менингита.
Изобретение направлено на создание способа пластики дефектов твердой оболочки головного мозга, прилежащих к венозным синусам твердой мозговой оболочки, без дополнительной резекции кости для доступа к свободному краю оболочки.
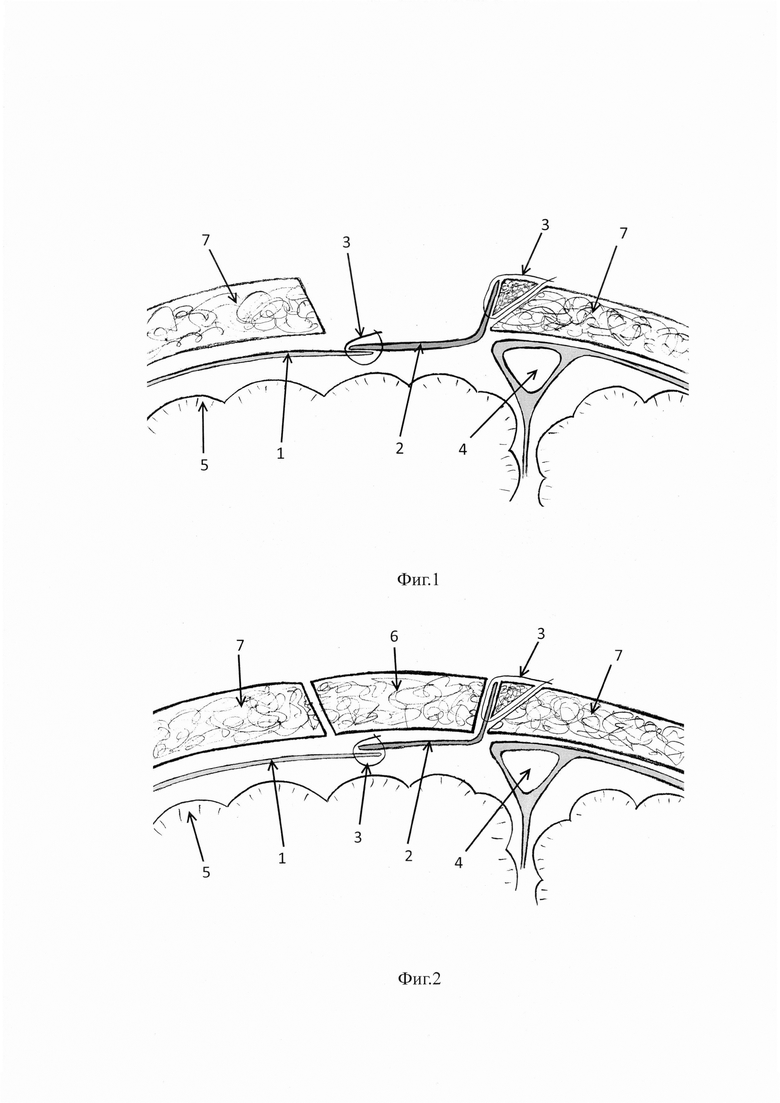
Технический результат изобретения заключается в повышении надежности пластики дефектов твердой мозговой оболочки и герметизации полости черепа. Это достигается тем, что просверливание каналов в кости у края дефекта черепа проводят под углом через наружную костную пластинку и губчатое вещество, не повреждая внутреннюю костную пластинку (см. иллюстрации), трансплантат (2) укладывают на дефект твердой мозговой оболочки (1) и фиксируют его непрерывным швом (3) к свободному краю твердой мозговой оболочки и боковой поверхности кости у края дефекта черепа (7). Именно просверливание костных каналов под углом позволяет избежать повреждения венозных синусов твердой мозговой оболочки (4), а наложение непрерывного шва (3) по всему периметру области дефекта твердой мозговой оболочки и укладывание сверху костного лоскута (6) с фиксацией к краям костного дефекта (7) позволяют добиться более плотного прилегания заменителя твердой мозговой оболочки к кости, последнее позволяет нивелировать возможные дефекты непрерывного шва при контакте транспланта с костью, что обеспечивает более надежную герметизацию полости черепа. Наличие контакта трансплантата (2) с губчатым слоем костей свода черепа (7) обеспечивает формирование соединительнотканного рубца, распространяющегося глубоко в кости свода черепа. Способ осуществляется следующим образом.
При отсутствии доступа к свободному краю дефекта твердой мозговой оболочки, находящемуся под костными структурами свода черепа (7) и прилежащему к венозным синусам (4) твердой мозговой оболочки, по соответствующему краю трепанационного дефекта накладываются отверстия в кости с равным интервалом (0,5-0,8 см) под углом 30-45° через наружную костную пластинку и губчатое вещество без просверливания внутренней костной пластины. Формируют трансплантат (2), превышающей площадь дефекта твердой мозговой оболочки. Размещают сформированный трансплантат
(2) на дефекте твердой мозговой оболочки, фиксируют его непрерывным швом
(3) по всему периметру этого дефекта к свободному краю твердой мозговой оболочки (1) и через костные каналы к краю трепанационного дефекта свода черепа. Костный лоскут (6) укладывают сверху, проводя фиксацию к краям дефекта костей свода черепа узловыми швами или титановыми фиксаторами.
На фиг. 1 представлен схематично общий вид способа пластики в сагиттальном разрезе.
На фиг. 2 - схема способа с уложенным костным лоскутом.
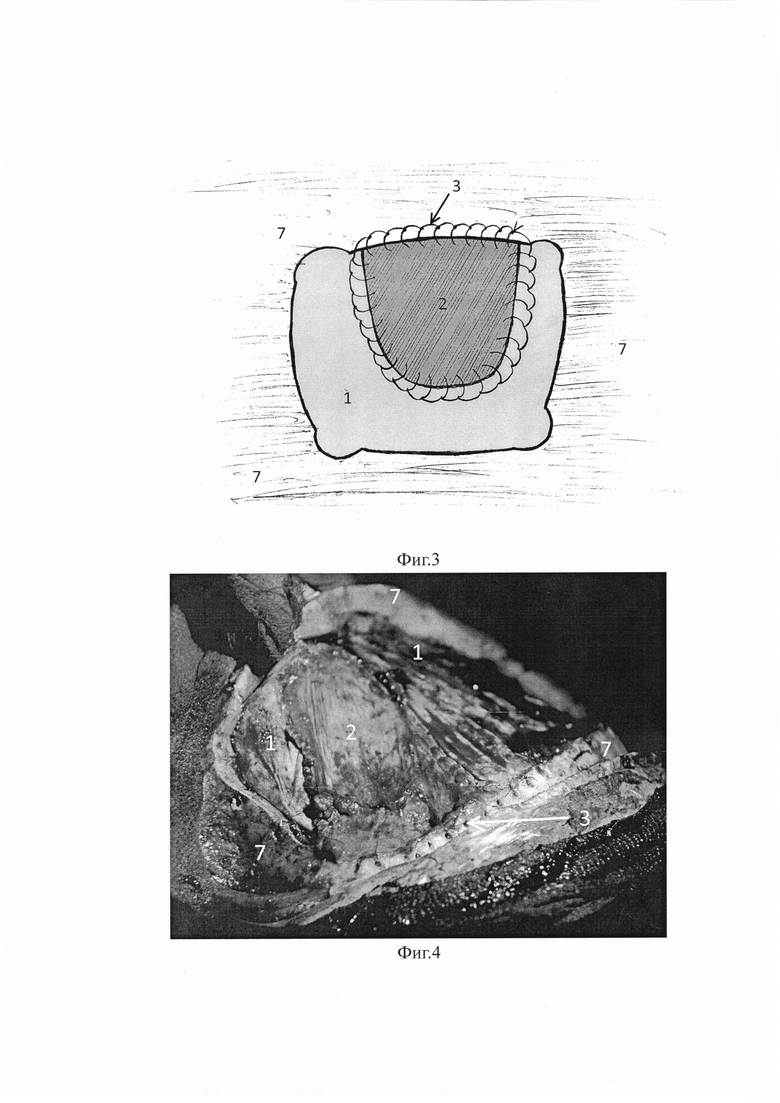
На фиг. 3 - схема шва - вид сверху.
На фиг. 4 - интраоперационная фотография.
Заявляемый способ разработан и прошел клинические испытания в клинике нейрохирургии Военно-медицинской академии им. С.М. Кирова МО РФ при лечении 5 больных. У всех пациентов удалось добиться надежной пластики послеоперационных дефектов твердой мозговой оболочки, прилежащих к венозным синусам твердой мозговой оболочки, предупредить послеоперационную ликворею, менингит в раннем послеоперационном периоде.
Клинический пример.
Пациент С, 53 года, поступил в клинику нейрохирургии ВМедА им. С.М. Кирова 28.11.2017 г. с жалобами на постоянную головную боль, нарушения памяти. При МРТ выявлена парасагиттальная менингиома в теменной области слева размером 5×4×3 см.
Клинический диагноз: парасагиттальная менингиома в теменной области слева.
30.11.2017 выполнена операция: Костно-пластическая трепанация черепа в теменной области слева, удаление парасагиттальной менингиомы теменной области слева.
Протокол операции: Под общей многокомпонентной анестезией с интубацией трахеи в положении пациента лежа на спине с приподнятым головным концом, ротацией головы вправо и фиксацией ее к операционному столу при помощи скобы Мейфилда-Киса, выполнен дугообразный разрез мягких тканей в теменной области слева, длиной около 17 см. Частично скелетирована левая теменная кость. Из двух фрезевых отверстий путем выпиливания сформировано костное окно размером около 8×7 см.
Визуализирована измененная твердая мозговая оболочка с прорастающим матриксом опухоли в проекции трепанационного окна. ТМО рассечена по периметру опухоли в пределах неизмененной ткани, при этом вдоль медиальной стороны трепанационного окна разрез ТМО выполнен по краю костного дефекта для достижения радикальности удаления опухоли. Опухоль поэтапно отделена от ткани мозга вместе с матриксом патологически измененной ТМО и удалена единым блоком. Гемостаз с помощью диатермокоагуляции. Контроль раны на инородные тела - нет, гемостаз устойчивый.
Пластика образовавшегося дефекта ТМО выполнена описанным способом с помощью фрагмента широкой фасции бедра, фиксированного с медиальной стороны к краю трепанационного окна (фиг. 4). Костный лоскут уложен на место и фиксирован тремя титановыми пластинками. Кожно-апоневротический лоскут уложен на место. Послойное ушивание раны наглухо. Послеоперационный период протекал удовлетворительно.
В неврологическом статусе без отрицательной динамики.
При контрольной КТ (01.12.2017 г.) и МРТ (05.12.2017 г.): опухоль удалена радикально, геморрагических осложнений нет, признаков патологических скоплений церебро-спинальной жидкости в области оперативного вмешательства нет.
Пациент выписан на 7 сутки после операции.
Использование предложенного способа пластики дефектов твердой мозговой оболочки позволяет повысить надежность герметизации дефектов твердой мозговой оболочки при отсутствии доступа к свободному краю в областях, прилегающих к венозным синусам твердой мозговой оболочки за счет просверливание костных каналов под углом через наружную костную пластинку и губчатое вещество без повреждения внутренней костной пластинки, и фиксации трансплантата непрерывным швом по всему периметру этого дефекта к свободному краю твердой мозговой оболочки и через костные каналы к краю трепанационного дефекта свода черепа, позволяет исключить повреждения венозных синусов твердой мозговой оболочки и фатальных кровотечений из них, избежать расширения костных дефектов и пластики их искусственными имплантатами, повторных оперативных вмешательств, послеоперационной ликвореи и воспалительных осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ КОСТНОГО ДЕФЕКТА ОСНОВАНИЯ ЧЕРЕПА | 2019 |
|
RU2722406C1 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА КОСТЕЙ ЧЕРЕПА | 2022 |
|
RU2788861C1 |
| Способ операционного гемостаза при острых труднодоступных эпидуральных кровотечениях из повреждённых вен, переломах свода и основания черепа и последующего его послеоперационного курирования | 2016 |
|
RU2633299C1 |
| Способ расширенной декомпрессивной трепанации черепа с расширяющей пластикой твердой мозговой оболочки по Игнатенко | 2024 |
|
RU2836081C1 |
| Способ створчатой трепанации черепа | 2017 |
|
RU2640996C1 |
| СПОСОБ ХРАНЕНИЯ КОСТНОГО ТРАНСПЛАНТАТА ДЛЯ КРАНИОПЛАСТИКИ | 2004 |
|
RU2279253C2 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА ЛИЦЕВОЙ СТЕНКИ ЛОБНОЙ И ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ | 2004 |
|
RU2261669C1 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТОВ ОСНОВАНИЯ ЧЕРЕПА | 2009 |
|
RU2402284C1 |
| СПОСОБ ПЛАСТИКИ КОСТНОГО ДЕФЕКТА СВОДА ЧЕРЕПА | 2007 |
|
RU2357678C1 |
| Способ многослойной пластики больших костных дефектов средней черепной ямки у пациентов с менингоэнцефалоцеле височной кости различной этиологии | 2020 |
|
RU2750916C1 |
Изобретение относится к области медицины, в частности к областям нейрохирургии и оперативной хирургии, и предназначено для использования при выполнения пластики дефектов твердой оболочки головного мозга при операциях на головном мозге. При отсутствии доступа к свободному краю дефекта твердой мозговой оболочки, находящемуся под костными структурами свода черепа и прилежащему к венозным синусам твердой мозговой оболочки, по соответствующему краю трепанационного дефекта накладываются отверстия в кости через наружную костную пластинку и губчатое вещество без просверливания внутренней костной пластины. Трансплантат для замещения дефекта твердой мозговой оболочки фиксируют непрерывным швом к доступному свободному краю твердой мозговой оболочки, а в области венозного синуса - через костные каналы к краю трепанационного дефекта свода черепа. Костный лоскут укладывают сверху, проводя его фиксацию к краям дефекта костей свода черепа традиционными способами. Способ позволяет повысить надежность герметизации дефектов твердой мозговой оболочки при отсутствии доступа к свободному краю в областях, прилегающих к венозным синусам, позволяет исключить повреждения венозных синусов и фатальных кровотечений из них, избежать расширения костных дефектов и пластики их искусственными имплантатами. 4 з.п. ф-лы, 4 ил., 1 пр.
1. Способ пластики дефекта твердой мозговой оболочки и герметизации субдурального пространства в области костного дефекта свода черепа, включающий в себя формирование трансплантата, превышающего площадь дефекта твердой мозговой оболочки, размещение сформированного трансплантата на дефекте твердой мозговой оболочки, шовная фиксация его по всему периметру этого дефекта к свободному краю твердой мозговой оболочки и к краю трепанационного дефекта свода черепа, отличающийся тем, что перед размещением в области дефекта твердой мозговой оболочки трансплантата по соответствующему краю трепанационного дефекта просверливаются каналы в кости с равным интервалом 0,5-0,8 см под углом 30-45° через наружную костную пластинку и губчатое вещество без просверливания внутренней костной пластины, а затем трансплантат фиксируется непрерывным швом, сверху отдельными узловыми швами фиксируется костный лоскут, прижимая трансплантат по периметру костного дефекта, способствуя дополнительной герметизации субдурального пространства.
2. Способ по п. 1, предусматривает использование в качестве трансплантата аутоматериал.
3. Способ по п. 1, отличающийся тем, что в качестве трансплантата используют алломатериал, например децеллюлированную трупную твердую мозговую оболочку.
4. Способ по п. 1, отличающийся тем, что в качестве трансплантата используют нерезорбируемые искусственные полимерные материалы, например политетрафторэтилен, полиэстеруретан.
5. Способ по п. 1, отличающийся тем, что в качестве трансплантата используют резорбируемые биосинтетические материалы, например коллаген, полилактид.
| Способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа | 2017 |
|
RU2635633C1 |
| СПОСОБ ВСКРЫТИЯ И ПЛАСТИКИ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ | 2012 |
|
RU2528821C2 |
| 0 |
|
SU164042A1 | |
| ИМПЛАНТАТ ДЛЯ ПЛАСТИКИ ДЕФЕКТОВ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ | 2009 |
|
RU2436596C2 |
| US 0005634944 A1, 03.06.1997. | |||
Авторы
Даты
2019-10-02—Публикация
2018-06-06—Подача