Изобретение относится к области медицины, а именно к нейрохирургии, и может быть использовано для индивидуальной оценки показаний к хирургическому лечению острых травматических внутричерепных гематом.
Известно, что многосрезовая компьютерная томография (МСКТ) позволяет выявлять острые, в том числе и отсроченные, травматические внутричерепные гематомы (ТВГ) на этапе их формирования, т.е. до появления клинических проявлений. Объективные МСКТ-признаки, такие как объем ТВГ в миллилитрах, смещение срединных структур в миллиметрах, клиническое состояние пациента используют в рекомендациях для принятия решений о необходимости хирургического лечения.
Известен способ определения показаний к хирургическому лечению острых эпидуральных и субдуральных гематом, а также травматических внутримозговых кровоизлияний путем проведения МСКТ-исследования головного мозга и оценки клинического состояния пациента.
Показанием для хирургического лечения острых эпидуральных гематом является их объем более 30 см3 независимо от уровня сознания по шкале комы Глазго (ШКГ). Пациентам без очагового неврологического дефицита с уровнем сознания более 8 баллов по ШКГ с эпидуральной гематомой объемом менее 30 см3, толщиной гематомы менее 15 мм и смещением срединных структур менее 5 мм рекомендуют динамическое наблюдение и повторные МСКТ-исследования головного мозга, а также строгий контроль неврологических функций в условиях неврологического стационара (Bullock M.R., Chesnut R., Ghajar J., Gordon D., Hartl R., Newell D.W., et al. Surgical management of acute epidural hematomas. Neurosurgery. 2006; 58(3 Suppl):S7-S15. [PubMed]).
Показанием для хирургического лечения острых субдуральных гематом является их толщина более 10 мм или смещение срединных структур более 5 мм независимо от уровня сознания пациента по ШКГ. Пациентам в коме (менее 9 баллов по ШКГ) с острой субдуральной гематомой толщиной менее 10 мм и смещением срединных структур менее 5 мм показано хирургическое лечение, если уровень сознания по ШКГ уменьшился на 2 и более баллов с момента поступления в стационар и/или у пациента имеется асимметрия, или фиксация и расширение зрачков, и/или внутричерепное давление (ВЧД) превышает 20 мм рт.ст. (Bullock M.R., Chesnut R., Ghajar J., Gordon D., Hartl R., Newell D.W., et al. Surgical management of acute subdural hematomas. Neurosurgery. 2006; 58(3 Suppl):S16-S24. [PubMed]).
Хирургическое лечение показано всем пациентам с внутримозговыми повреждениями (кровоизлияниями) объемом более 50 см3, а также пациентам с контузионными очагами более 20 см3 в лобной или височной доле со смещением срединных структур не менее 5 мм и/или МСКТ-признаками деформации базальных ликворных цистерн с уровнем сознания 6-8 баллов по ШКГ. Пациентам с внутримозговыми повреждениями, не вызывающими ухудшения в неврологическом статусе, с контролируемым медикаментозно внутричерепным давлением и без МСКТ-признаков значимого масс-эффекта показана интенсивная терапия без операции с повторными МСКТ-исследованиями (Bullock M.R., Chesnut R., Ghajar J., Gordon D., Hartl R., Newell D.W., et al. Surgical management of traumatic parenchymal lesions. Neurosurgery. 2006; 58(3 Suppl):S25-S46. [PubMed]).
Также известен способ оценки тяжести и прогнозирования исхода черепно-мозговой травмы в баллах путем МСКТ-исследования головного мозга (Maas A.I., Hukkelhoven C.W., Marshall L.F., Steyerberg E.W. Prediction of outcome in traumatic brain injury with computed tomographic characteristics: a comparison between the computed tomographic classification and combinations of computed tomographic predictors. Neurosurgery. 2005 Dec; 57(6):1173-82; discussion 1173-82. [PubMed]). По этому способу оценивают 4 МСКТ-признака: состояние базальных ликворных цистерн: нормальные - 0 баллов, компримированные - 1 балл, не визуализируются - 2 балла; смещение срединных структур: до 5 мм - 0 баллов, более 5 мм - 1 балл; эпидуральная гематома: отсутствует - 0 баллов, присутствует - 1 балл; внутрижелудочковое или субарахноидальное кровоизлияние: отсутствует - 0 баллов, присутствует - 1 балл. Для оценки тяжести и прогнозирования исхода черепно-мозговой травмы баллы суммируют. При сумме баллов равной 0, летальность составляет 0%; при максимальной сумме 6 баллов, летальность составляет 61%. Определение показаний к хирургическому лечению проводят на основании прогноза исхода заболевания.
К недостаткам этих способов следует отнести сложность и громоздкость оценки показаний для удаления гематом из-за высокого дифференцированного подхода и «привязки» к каждому варианту их локализации.
Наиболее близким по технической сущности к предлагаемому является способ определения показаний к оперативному лечению травматических гематом, включающий определение состояния пациента при поступлении, проведение многосрезовой компьютерной томографии по результатам которой определяют вид, локализацию, количество и объем гематом(ы), смещение срединных структур, деформацию базальных ликворных цистерн, установление/регистрацию снижения уровня сознания на 2 балла по шкале комы Глазго (Крылов В.В., Буров С.А., Галанкина И.Е., Дашьян В.Г. Пункционная аспирация и локальный фибринолиз в хирургии внутричерепных кровоизлияний. Москва: Авторская Академия «Товарищество научных изданий КМК», 2009, с. 57).
При эпидуральной гематоме показаниями к операции являются:
1. Независимо от степени угнетения сознания больного наличие эпидуральной гематомы объемом более 30-40 см3 или гематома меньшего объема, которая в совокупности с прилежащим очагом повреждения составляет 60 см3, при наличии смещения срединных структур мозга более 5 мм и деформации охватывающей цистерны;
2. Эпидуральная гематома объемом 20 см3 при ее расположении в области средней черепной ямки.
При субдуральных гематомах показаниями к операции являются:
1. Наличие острой субдуральной гематомы объемом более 40 см3 или меньшего объема, но с общим объемом патологического очага более 60 см3;
2. Наличие субдуральной гематомы толщиной более 10 мм при смещении срединных структур головного мозга более 5 мм, независимо от степени угнетения сознания;
3. Острая субдуральная гематома толщиной менее 10 мм и смещением срединных структур головного мозга менее 5 мм, но при угнетении сознания до комы или снижении уровня сознания на 2 балла по шкале комы Глазго и более с момента получения травмы и госпитализации, анизокория.
При травматических гематомах задней черепной ямки показанием к oпeрации являются: эпидуральные гематомы объемом более 25 см3; объем очага повреждения мозжечка более 20 см3; латеральная дислокация IV желудочка и окклюзионная гидроцефалия.
К недостаткам известного способа следует отнести отсутствие четких показаний к проведению хирургической операции при множественных ТВГ, особенно если каждая из них в отдельности не требует экстренной операции.
Задачей заявляемого изобретения является разработка способа объективизации показаний к хирургическому лечению острых травматических внутричерепных гематом на основе данных многосрезовой компьютерной томографии.
Техническим результатом предлагаемого изобретения является повышение точности определения и объективизации показаний к хирургическому лечению одиночных и множественных острых ТВГ любой локализации, независимо от клинического состояния пациента.
Технический результат заявляемого способа определения показаний к хирургическому лечению острых травматических внутричерепных гематом проводят путем определения состояния пациента при поступлении, проведения многосрезовой компьютерной томографии по результатам которой определяют вид, локализацию, количество и объем гематом(ы), смещение срединных структур, деформацию базальных ликворных цистерн, снижение уровня сознания на 2 балла по шкале комы Глазго (ШКГ).
Отличия предлагаемого способа заключается в том, что при выявлении гематом(ы) определяют величину индекса травматической острой внутричерепной гематомы по формуле: ИТОГ = V×k+F, где:
ИТОГ - индекс травматической острой внутричерепной гематомы,
V - объем гематомы в миллилитрах,
k - коэффициент зоны травматической острой внутричерепной гематомы: зона α - 0,2; зона β - 0,1. При этом к зоне α относят: базальные отделы правой средней черепной ямы, базальные отделы левой средней черепной ямы, всю заднюю черепную яму, а к зоне β - область правого полушария большого мозга кроме базальных отделов средней черепной ямы, а также область левого полушария большого мозга кроме базальных отделов средней черепной ямы.
F - сумма баллов факторов риска:
1 - наличие очагов ушиба и/или субарахноидальное кровоизлияние, и/или сопор, кома при поступлении - 1 балл;
2 - снижение уровня сознания по шкале ШКГ на 2 балла после поступления - 2 балла;
3 - смещение срединных структур более 5 мм - 3 балла;
4 - деформация базальных ликворных систем и/или IV желудочка - 4 балла;
5 - нарастающая окклюзионная гидроцефалия - 5 баллов.
Отличия предлагаемого способа также заключаются и в том, что при величине индекса ИТОГ более 4-х баллов устанавливают абсолютные показания к проведению хирургического лечения; при величине индекса 3-4 балла - относительные показания, а при величине индекса менее 3 баллов - показания к хирургическому лечению отсутствуют.
Так же отличием предлагаемого способа от известных является и то, что при объеме гематомы равной или менее 15 мл и расположении ее в любой зоне коэффициент зоны травматической острой внутричерепной гематомы k равен 0.
Сопоставительный анализ с прототипом показал, что предлагаемый способ отличается от известного вышеперечисленными приемами и, следовательно, соответствует критерию патентоспособности изобретения «новизна».
Из проведенного анализа патентной и специальной литературы авторами установлено, что предполагаемый способ имеет признаки, отличающие его не только от прототипа, но и от других технических решений в данной области. Предлагаемый способ, используя простые и доступные данные МСКТ головного мозга, позволяет с учетом установленных факторов риска точно и объективно определить наличие показаний к хирургическому лечению пациентов с одиночными и/или множественными острыми ТВГ независимо от их клинического состояния. Это достигается установлением величины индекса травматической острой внутричерепной гематомы - ИТОГ.
К преимуществам предлагаемого способа следует также отнести и то, что используемая формула позволяет оценивать в совокупности объем гематом(ы), ее локализацию и факторы риска.
Для использования индекса ИТОГ в баллах авторами предлагаемого способа было определено 5 зон риска локализации острых травматических гематом в полости черепа. Эти зоны авторы разделили на 2 группы - α и β.
Три зоны α - области высокого риска, в которых даже небольшие объемы острых ТВГ опасны для жизни пациента, к ним относят: базальные отделы правой и левой средних черепных ям (СЧЯ), а также всю заднюю черепную яму (ЗЧЯ).
Две 2 зоны риска β - области правого и левого полушарий большого мозга, за исключением базальных отделов СЧЯ в каждой из них.
В любой из зон риска возможно образование одной или нескольких гематом (например, оболочечной и внутримозговой), а всего в предложенных 5 зонах риска получается не менее 58 комбинаций одиночных и множественных гематом. Поэтому оправдана оценка не количества ТВГ (одиночные и множественные), а их локализация - в одной зоне риска или в нескольких. При наличии нескольких гематом в одной из этих 5 зон (например, в одной зоне α) их объемы суммируют.
Следовательно, отличительные приемы заявляемого способа, по сравнению с известным, позволяют точно и объективно определить наличие показаний к хирургическому лечению пациентов, независимо от их клинического состояния, как с одиночными, так и/или с множественными острыми ТВГ.
Изложенное позволяет сделать вывод о соответствии предлагаемого технического решения критерию «изобретательский уровень».
Способ определения показаний к хирургическому лечению острых травматических внутричерепных гематом, составляющий заявляемое изобретение, предназначен для использования в здравоохранении. Осуществление его возможностей подтверждено описанными в заявке приемами и средствами. Из изложенного следует, что заявляемое изобретение соответствует условию патентоспособности «промышленная применимость».
Предлагаемый способ осуществляют следующим образом.
Пациенту с травмой головы проводят МСКТ головного мозга и определяют его состояние при поступлении в стационар. При выявлении острой ТВГ проводят измерение ее объема в миллилитрах при помощи соответствующего программного обеспечения. Например, для томографов GE Bright Speed - 16 объем внутричерепной гематомы в миллилитрах определяют путем ее «окрашивания» и 3D-реконструкции в программе Volume Measurement. Полученный результат пересчитывают в баллы по формуле ИТОГ, описанной выше.
Установленное количество баллов, с учетом сопутствующих факторов риска, используют для определения тактики дальнейшего лечения (таблица 1).

* операция показана при наличии факторов риска, описанных выше.
Предложенный способ определения показаний к хирургическому лечению пациентов с острыми ТВГ поясняется примерами конкретного выполнения.
Пример №1. Пациент Б., 36 лет, поступил в Областное государственное бюджетное учреждение здравоохранение Иркутска городская клиническая больница №3 (ОГБУЗ ИГКБ №3) 15.01.2019 г. через 40 минут после травмы. Механизм травмы - пострадавший сбит автомобилем.
При поступлении состояние пациента оценено как тяжелое, сознание - ясное, по шкале комы Глазго (ШКГ) 15 баллов, артериальное давление 130/90 мм рт.ст., пульс - 78 в минуту. В неврологическом статусе без двигательных и чувствительных расстройств.
Клинический диагноз: сочетанная травма; открытая проникающая черепно-мозговая травма (ЧМТ), ушиб головного мозга средней степени; эпидуральные гематомы в правой и левой височных областях, пневмоцефалия; субарахноидальное кровоизлияние; перелом свода и основания черепа; перелом костей лицевого черепа; закрытая травма грудной клетки, ушиб обоих легких; закрытая травма живота, ушиб печени; подклювовидный вывих правой плечевой кости; рвано-ушибленные раны лица, множественные ушибы мягких тканей головы, туловища и конечностей.
Через 1 час после травмы на томографе GE Bright Speed выполнена многосрезовая компьютерная томография (МСКТ) головного мозга - 16 (фиг. 1, А - нативное исследование; Б - «окрашивание» и 2D-реконструкция эпидуральной гематомы в программе Volume Measurement (VM) при подсчете объема гематомы в миллилитрах).
Заключение МСКТ: оболочечная (эпидуральная) гематома правой височной области; ограниченное оболочечное (эпи-субдуральное) скопление геморрагического компонента левой височной области; пневмоцефалия; базальное субарахноидальное кровоизлияние; гемосинус околоносовых пазух; оскольчатый перелом большого и малого крыльев клиновидной кости, стенок клиновидной пазухи, верхней и нижней стенок орбит с обеих сторон, передней, нижней и латеральных стенок верхнечелюстных пазух, костей носа, носовой перегородки со смещением; перелом передней и задней стенок лобной пазухи; импрессионный перелом височной кости слева.
Объем внутричерепных гематом по результатам МСКТ головного мозга был посчитан по программе Volume Measurement и составил в области дна средней черепной ямы справа 10,2 мл, слева - 3 мл (две зоны α). Коэффициент зоны k при объеме менее 15 мл любой локализации равен 0.
Из возможных факторов риска по результатам МСКТ выявлен один - субарахноидальное кровоизлияние - 1 балл.
ИТОГ = 13,2×0+3,0×0+1=1 балл, следовательно, показания к хирургическому лечению отсутствуют.
Пациент был госпитализирован в палату интенсивной терапии нейрохирургического отделения (НХО) для консервативной терапии и динамического наблюдения. Хирургическое лечение по поводу внутричерепных гематом не проводилось, устранен вывих правого плеча, шинирована верхняя челюсть. При контрольной МСКТ головного мозга на 15-е сутки госпитализации отрицательной динамики не обнаружено. Достигнуто улучшение состояние пациента. В удовлетворительном состоянии выписан на амбулаторное лечение через 17 суток после госпитализации.
Пример №2. Пациентка К., 25 лет, поступила в ОГБУЗ ИГКБ №3 14.01.2019 через 40 минут после травмы. Механизм травмы - пострадавшая сбита автомобилем.
При поступлении состояние пациентки оценено как средней тяжести, сознание - умеренное оглушение, заторможена, ШКГ 14 баллов, артериальное давление 130/80 мм рт.ст., пульс - 76 в минуту. В неврологическом статусе без двигательных и чувствительных расстройств.
Диагноз при поступлении: закрытая ЧМТ, ушиб головного мозга легкой степени, перелом свода и основания черепа, фрагментарный перелом височной кости слева; пластинчатая эпидуральная гематома слева; ушибы мягких тканей лица и правой кисти.
Через 1 час после травмы выполнена МСКТ головного мозга (Фиг. 2)
Заключение МСКТ: оскольчатый депрессионный перелом чешуи височной кости слева; оболочечное (эпи-субдуральное) ограниченное (минимальное) скопление геморрагического компонента с пузырьками газа в височной области в проекции перелома височной кости. Подапоневротическая гематома левой теменно-височной области. Параорбитальная гематома, эмфизема слева. Перелом височного отростка скуловой кости слева.
Пациентка госпитализирована в палату интенсивной терапии НХО для консервативного лечения и динамического наблюдения. Через 3 суток после госпитализации в неврологическом статусе без отрицательной динамики, повторно выполнена МСКТ головного мозга (Фиг. 3, А - нативное исследование; Б - вычисление объема гематомы в миллилитрах в программе VM).
Заключение МСКТ: оскольчатый депрессионный перелом чешуи височной кости слева; оболочечная (эпидуральная) гематома в височной области с пузырьком газа; подапоневротическая гематома левой теменно-височной области; параорбитальная гематома, эмфизема слева; перелом височного отростка скуловой кости слева; обводная цистерна не деформирована, смещения срединных структур нет.
Объем внутричерепной гематом по результатам МСКТ головного мозга (посчитан по программе Volume Measurement) составил в области дна средней черепной ямы слева (зона α) - 3,6 мл. Коэффициент зоны k при объеме менее 15 мл любой локализации равен 0.
Возможных факторов риска по результатам неврологического осмотра и МСКТ головного мозга не выявлено.
ИТОГ = 13,2×0+0=0 баллов, т.е. показания к хирургическому лечению отсутствуют. Пациентке продолжено консервативное лечение в условиях общей палаты НХО, достигнуто улучшение ее состояние. В удовлетворительном состоянии выписана на амбулаторное лечение через 10 суток после госпитализации.
Пример №3. Пациент К., 32 года, поступил в ОГБУЗ ИГКБ №3 31.01.2019 в 10.00 через несколько часов после травмы. Механизм и время травмы точно не известны, найден в квартире, возможно, избит около ночного клуба.
При поступлении состояние пациента оценено как тяжелое, уровень сознания - сопор, ШКГ 9 баллов, контакту не доступен, резкий запах алкоголя, артериальное давление 120/80 мм рт.ст., пульс - 88 в минуту. В неврологическом статусе менингеальные симптомы положительные, на боль реагирует, приступы психомоторного возбуждения, движения в конечностях сохранены; патологических рефлексов не обнаружено.
Диагноз при поступлении: открытая ЧМТ, ушиб головного мозга средней степени со сдавлением эпидуральной гематомой справа, субарахноидальное кровоизлияние, перелом свода и основания черепа с двух сторон, рвано-ушибленные раны мягких тканей головы.
При поступлении выполнена МСКТ головного мозга (Фиг. 4, А - нативное исследование; Б - вычисление объема гематомы в миллилитрах в программе VM).
Заключение МСКТ: двусторонний перелом костей свода и основания черепа, острая эпидуральная гематома в правой лобно-теменной области, субарахноидальное кровоизлияние. Базальные цистерны не изменены, срединные структуры смещены влево на 2 мм.
Объем внутричерепной гематомы по результатам МСКТ головного мозга в зоне β составил 23,2 мл. Коэффициент зоны β при объеме более 15 мл равен 0,1.
Из возможных факторов риска по результатам неврологического осмотра и МСКТ головного мозга выявлен один: субарахноидальное кровоизлияние по данным МСКТ головного мозга, сопор при поступлении - 1 балл.
ИТОГ = 23,2×0,1+1=3,32 балла - относительные показания к хирургическому лечению.
Динамическое наблюдение в условиях отделения анестезиологии и реанимации (ОАиР) в течение 6-ти часов - состояние пациента без изменений, принято решение о хирургическом лечении.
Пациенту была выполнена операция в 1-е сутки после госпитализации - костно-пластическая трепанация черепа в теменно-височной области справа. Удаление острой эпидуральной гематомы справа. На контрольной МСКТ головного мозга положительная динамика (Фиг. 5).
Заключение МСКТ: состояние после удаления эпидуральной гематомы, умеренная послеоперационная пневмоцефалия, субарахноидальное кровоизлияние.
В послеоперационном периоде состояние пациента оставалось тяжелым, трахеостомия на 3 сутки, сопор и психомоторное возбуждение сохранялись 6 суток после операции; проводилась медседация. На 7 сутки пациент пришел в сознание (умеренное оглушение), удалена трахеостомическая трубка, на 9 сутки переведен в НХО.
Пример №4. Пациентка С., 44 года, поступила в ОГБУЗ ИГКБ №3 6.01.2019 через 1,5 часа после травмы. Механизм травмы - пострадавшая упала со снегохода.
При поступлении состояние пациентки оценено как средней тяжести, сознание - ясное - ШКГ 15 баллов, артериальное давление 130/90 мм рт.ст., пульс - 81 в минуту. В неврологическом статусе без двигательных и чувствительных расстройств, умеренные менингеальные симптомы, неустойчивость в позе Ромберга, пальценосовые пробы с промахиванием.
Диагноз при поступлении: закрытая ЧМТ, ушиб головного мозга легкой степени, перелом свода черепа; эпидуральная гематома в височно-затылочной области справа; ушибы мягких тканей головы.
Через 2 часа после травмы выполнена МСКТ головного мозга (Фиг. 6, А - нативное исследование; Б - вычисление объема гематомы в миллилитрах в программе VM).
Заключение МСКТ: эпидуральная гематома в затылочной области справа; субарахноидальное кровоизлияние в левой лобно-височной области; линейный перелом правых теменной и затылочной костей.
Объем внутричерепной гематомы по результатам МСКТ головного мозга в зоне β составил 7,6 мл. Коэффициент зоны k при объеме гематомы менее 15 мл любой локализации равен 0.
Возможных факторов риска по результатам неврологического осмотра и МСКТ головного мозга не выявлено.
ИТОГ = 7,6×0+0=0 баллов, т.е. показания к хирургическому лечению отсутствуют.
Пациентке проведено консервативное лечение в условиях общей палаты НХО, достигнуто улучшение ее состояние. Контрольная МСКТ головного мозга через 9 суток после травмы - без отрицательной динамики (Фиг. 7).
Через 12 суток после госпитализации в удовлетворительном состоянии пациентка выписана на амбулаторное лечение с рекомендациями наблюдения у невролога амбулаторно и контрольной МСКТ головного мозга через 1 месяц после выписки.
Пример №5. Пациент К., 55 лет, поступил в ОГБУЗ ИГКБ №3 28.01.2019 в 14.35 через несколько (15-25?) часов после травмы. Механизм травмы: пострадавший - пациент психиатрического стационара, где накануне упал и ударился головой (страдает психическим расстройством и эпилепсией).
При поступлении состояние пациента оценено как тяжелое, уровень сознания - сопор, ШКГ 10 баллов, контакту не доступен, артериальное давление 125/80 мм рт.ст., пульс - 76 в минуту. В неврологическом статусе: зрачки равного размера, фотореакции сохранены, сухожильные рефлексы высокие, болевые раздражения локализует, менингеальные симптомы положительные, патологические рефлексы на стопах с обеих сторон.
Диагноз при поступлении: закрытая ЧМТ, ушиб головного мозга тяжелой степени, внутримозговая гематома в лобной доле справа; субдуральная гематома слева; травматическое САК, перелом свода и основания черепа; посттрепанационный дефект в лобно-теменно-височной области справа; дислокационный синдром; ушиб мягких тканей головы.
При поступлении выполнена МСКТ головного мозга (Фиг. 8, А - нативное исследование; Б и В - вычисление объема гематомы в миллилитрах в программе VM).
Заключение МСКТ: внутримозговая гематома правой лобной доли с прорывом в субдуральное пространство; субдуральная гематома конвекситально слева; перелом лобной кости с переходом на крышу орбиты на венечный и сагиттальный швы; послеоперационные (старые) изменения костей свода черепа; обводная цистерна сохранена, срединные структуры не смещены; умеренная деформация боковых желудочков; субарахноидальное кровоизлияние.
Объем внутримозговой гематомы с прорывом в субдуральное пространство справа по результатам МСКТ головного мозга (зона β) составил 69 мл; конвекситально слева (зона β) объем субдуральной гематомы составил 40 мл. Коэффициент зоны β при объеме более 15 мл равен 0,1.
Из возможных факторов риска по результатам неврологического осмотра и МСКТ головного мозга выявлен один: субарахноидальное кровоизлияние по данным МСКТ головного мозга, сопор при поступлении - 1 балл.
ИТОГ = 69×0,1+40×0,1+1=11,9 балла, т.е. абсолютные показания к проведению хирургического лечения.
Пациенту выполнена операция в экстренном порядке - декомпрессивная трепанация черепа в лобной области справа, удаление острой субдуральной и внутримозговой гематомы справа; слева трепанации черепа не проводилось. На контрольной МСКТ головного мозга после хирургического лечения (нативное исследование, 7 сутки после госпитализации); положительная динамика (Фиг. 9).
Заключение МСКТ: состояние после удаления внутримозговой гематомы справа (лизирующаяся остаточная внутримозговая гематома), лизирующаяся субдуральная гематома слева; послеоперационные изменения костей черепа; перелом свода и основания черепа; минимальное внутрижелудочковое кровоизлияние.
В послеоперационном периоде состояние пациента с положительной динамикой; на 7 сутки переведен в НХО.
Пример №6. Пациент П., 58 лет, поступил в ОГБУЗ ИГКБ №3 15.01.2019 через 4 часа после травмы. Механизм травмы - пострадавший упал дома и ударился головой.
При поступлении состояние пациента оценено как средней тяжести, сознание - ясное - ШКГ 15 баллов, артериальное давление 125/80 мм рт.ст., пульс - 81 в минуту. В неврологическом статусе без двигательных и чувствительных расстройств, выражены менингеальные симптомы
Диагноз при поступлении: закрытая ЧМТ, ушиб головного мозга средней степени, субдуральная гематома в правой лобно-височной области; контузионный очаг в правой височно-затылочной области, субарахноидальное кровоизлияние; перелом свода черепа с переходом на основание.
При поступлении, т.е. через 5 часов после травмы, выполнена МСКТ головного мозга (Фиг. 10, А - нативное исследование; Б - вычисление объема гематомы в миллилитрах в программе VM).
Заключение МСКТ: линейный перелом теменной кости и чешуи височной кости справа. Субдуральная гематома в лобно-теменной области справа. Умеренная латеральная дислокация влево. Субарахноидальное кровоизлияние. Очаги ушибов в височных долях. Срединные структуры смещены влево на 2,2 мм.
Объем внутричерепной гематомы по результатам МСКТ головного мозга в зоне β составил 30,0 мл. Коэффициент зоны β при объеме более 15 мл равен 0,1.
Из возможных факторов риска по результатам МСКТ выявлен один - субарахноидальное кровоизлияние и наличие очагов ушиба - 1 балл.
ИТОГ = 30,0×0,1+1=4,0 балл (относительные показания к хирургическому лечению).
Пациент госпитализирован в палату интенсивной терапии НХО для консервативного лечения и динамического наблюдения. На 2 сутки после поступления состояние пациента оставалось стабильным без отрицательной динамики в неврологическом статусе, выполнена контрольная МСКТ головного мозга (Фиг. 11 (нативное исследование).
Заключение МСКТ: перелом свода черепа, острая субдуральная гематома в лобно-теменной области справа; очаги ушибов (2-3 тип) в височных и правой затылочной долях; субарахноидальное кровоизлияние срединные структуры смещены влево на 2,4 мм; базальные цистерны не изменены.
Объем внутричерепной гематомы по результатам МСКТ головного мозга в зоне β остался неизменным - 30,0 мл. Коэффициент зоны β при объеме более 15 мл равен 0,1.
Из возможных факторов риска по результатам МСКТ выявлен один - субарахноидальное кровоизлияние и наличие очагов ушиба - 1 балл.
ИТОГ = 30,0×0,1+1=4,0 балл.
Пациенту продолжили проводить консервативное лечение в палате интенсивной терапии НХО и динамическое наблюдение. На 3 сутки после поступления - без ухудшения в состоянии пациента и контрольной МСКТ головного мозга. На 8 сутки после госпитализации - в неврологическом статусе отрицательная динамика, пациент сонлив, глаза открывает только по команде, отдельные фразы, выполняет простые команды, ШКГ - 13 баллов. При контрольной МСКТ головного мозга обнаружен крупный геморрагический контузионный очаг (Фиг. 12 нативное исследование).
Заключение МСКТ: оболочечная субдуральная гематома правой лобно-височно-теменной области, лизирующийся контузионный очаг (3 тип) в теменной височной области справа. Латеральная дислокация срединных структур влево 8,5 мм.
Объем гематомы по результатам МСКТ головного мозга в зоне β составил 33,0 мл. Коэффициент зоны β при объеме более 15 мл равен 0,1.
Из возможных факторов риска по результатам неврологического осмотра и МСКТ головного мозга выявлены три: наличие очагов ушиба - 1 балл, снижение ШКГ на 2 балла после поступления - 2 балла, смещение срединных структур более 5 мм - 3 балла.
ИТОГ = 33,0×0,1+1+2+3=9,3 баллов - абсолютные показания к проведению хирургического лечения.
Пациенту выполнена операция (8 сутки после госпитализации) - декомпрессивная трепанация черепа в теменно-височной области справа. Удаление острой субдуральной гематомы справа и очага ушиба в височно-теменной области справа. На контрольной МСКТ головного мозга на 16 сутки после госпитализации - положительная динамика (Фиг. 13).
Достигнуто улучшение состояние пациента, в удовлетворительном состоянии выписан через 20 суток после госпитализации.
Клиническая апробация заявляемого способа проведена на базе Областного государственного бюджетного учреждения здравоохранения г. Иркутска - Городской клинической больнице №3.
Был проведен случайный отбор 50 пациентов с острыми ТВГ, подвергшихся как хирургическому, так и консервативному лечению в условиях ургентного нейрохирургического стационара. Критерии включения больных в исследование: 1) соответствие диагноза российской классификации ЧМТ; 2) достоверная информация о наличии ЧМТ; 3) первичная МСКТ головного мозга не позже 72 часов после травмы, в соответствие с временными критериями острых ТВГ; 4) первичная МСКТ с признаками внутричерепных гематом любого объема и локализации. Критерии исключения: 1) детский возраст; 2) пациенты с подострыми и хроническими ТВГ.
Всем пациентам при поступлении проводили МСКТ головного мозга (аппарат GE Bright Speed - 16) и подсчитывали баллы ИТОГ.
Проведено сравнение средних величии ИТОГ в трех группах пациентов с острыми ТВГ. Группа «А» - 20 пролеченных консервативно и выписанных без осложнений (группа консервативного лечения). Группа «Б» - 10 пациентов с острыми ТВГ, находившихся под динамическим наблюдением в связи с отсутствием показаний к операции при поступлении, но прооперированных отсрочено вследствие ухудшения состояния, увеличения объема гематомы, либо погибших без операции (условно - группа неэффективного наблюдения). Группа «В» - 20 прооперированных в экстренном порядке (группа хирургического лечения). Все группы сравнения не имели существенных отличий по времени госпитализации после травмы и сроку пребывания в стационаре.
Основные клинические признаки 50 пациентов с ОТВГ, пролеченных в ОГБУЗ ИГКБ №3 г. Иркутска в 2015 - 2017 гг., отражены в нижеприведенной таблице 2.

Оценка достоверности различий средних значений основных объективных клинических признаков в группах сравнения пациентов с острыми ТВГ приведена в таблице 3.
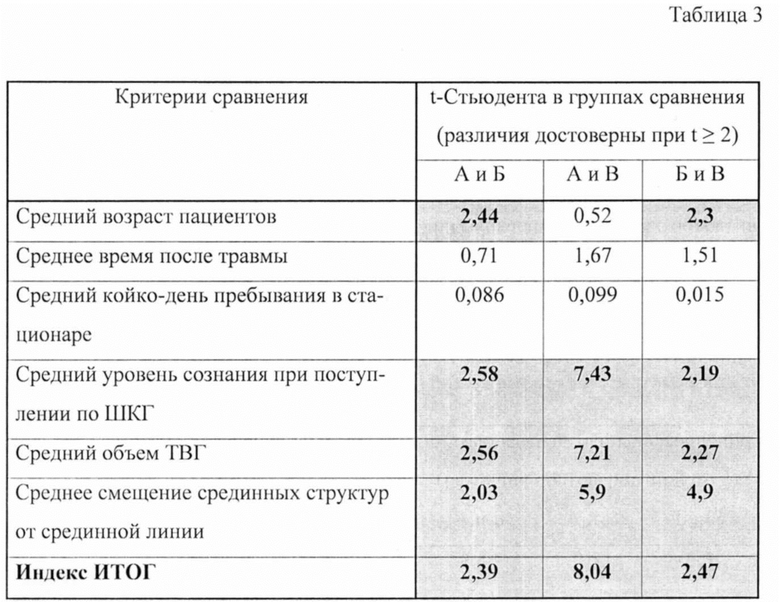
Темные квадраты таблицы - t-Стьюдента ≥ 2, различия в группах статистически достоверны.
Все три группы статистически достоверно отличались друг от друга по: дефициту уровня сознания при поступлении; объему ТВГ; смещению срединных структур; индексу ИТОГ, причем в группе «Б» эти параметры достоверно были больше, чем в «А», но меньше, чем в «В». Группа «Б» оказалась «переходной» между пациентами, которым операция была не показана и пациентами с абсолютными показаниями к операции. В группе «Б» наблюдались пациенты более старшего возраста со средним уровнем сознания 11,0±1,08 баллов по ШКГ, средним объемом гематомы 50,1±13,8 мл и средним смещением срединных структур от срединной линии на 1,38±0,68 мм, где ИТОГ был равен 4,69±1,51 баллов. Риск неблагоприятного исхода в этой группе возрастал при превышении порога индекса ИТОГ, равному 4 балла, и наличии факторов риска: очаги ушиба, смещение срединных структур более 5 мм, деформация базальных ликворных цистерн, деформация и смещение IV желудочка; сопор и кома или снижении ШКГ на 2 балла после поступления.
Полученные баллы ИТОГ в группе консервативного лечения «А» (1,045±0,23) совпадают с современными рекомендациями консервативного лечения ОТВГ, а в группе хирургического лечения «В» (9,14±0,98) совпадают с современными рекомендациями по хирургическому лечению ОТВГ (Крылов В.В., Буров С.А., Таланкина И.Е., Дашьян В.Г. Пункционная аспирация и локальный фибринолиз в хирургии внутричерепных кровоизлияний. Москва: Авторская Академия «Товарищество научных изданий КМК», 2009, С. 57).
Таким образом, предлагаемый способ позволяет повысить точность определения и объективизацию показаний к хирургическому лечению одиночных и множественных острых ТВГ любой локализации с учетом факторов риска. Способ может быть использован в практике врачей нейрохирургов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования ответной реакции головного мозга на удаление острой травматической внутричерепной гематомы | 2019 |
|
RU2727746C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ТРАВМАТИЧЕСКИХ ВНУТРИЧЕРЕПНЫХ ГЕМАТОМ НА НЕЙРОРЕАНИМАЦИОННОМ ЭТАПЕ | 2011 |
|
RU2478208C1 |
| Способ неинвазивной оценки внутричерепного давления при острых травматических супратенториальных кровоизлияниях | 2020 |
|
RU2745131C1 |
| СПОСОБ ВЫБОРА ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИ ПОПЕРЕЧНОЙ ДИСЛОКАЦИИ ГОЛОВНОГО МОЗГА | 2014 |
|
RU2546106C1 |
| СПОСОБ ДИАГНОСТИКИ АКСИАЛЬНОЙ ДИСЛОКАЦИИ ГОЛОВНОГО МОЗГА В ОСТРЕЙШЕМ ПЕРИОДЕ ПОВРЕЖДЕНИЯ | 2007 |
|
RU2342065C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ УРОВНЯ ПОРАЖЕНИЯ СТВОЛА МОЗГА ПРИ ОСТРОМ ДИСЛОКАЦИОННОМ СИНДРОМЕ У ПОСТРАДАВШИХ С ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ | 2012 |
|
RU2488355C1 |
| СПОСОБ ОЦЕНКИ РИСКА РАЗВИТИЯ СЕПСИСА У БОЛЬНЫХ С ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ | 2016 |
|
RU2624171C1 |
| СПОСОБ КОНТРОЛЯ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ ПРИ ПРОВЕДЕНИИ ГИПЕРБАРИЧЕСКОЙ ОКСИГЕНАЦИИ В УСЛОВИЯХ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ У БОЛЬНЫХ С ВНУТРИЧЕРЕПНЫМИ КРОВОИЗЛИЯНИЯМИ, НАХОДЯЩИХСЯ В КРИТИЧЕСКОМ СОСТОЯНИИ | 2010 |
|
RU2447833C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВНУТРИЧЕРЕПНОГО ДАВЛЕНИЯ | 2008 |
|
RU2376936C1 |
| СПОСОБ ДИАГНОСТИКИ ФОРМИРОВАНИЯ ПОСТТРАВМАТИЧЕСКОГО ВЕГЕТАТИВНОГО СТАТУСА У БОЛЬНЫХ С ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ | 2007 |
|
RU2342069C1 |


Изобретение относится к медицине, а именно к нейрохирургии. Способ определения показаний к хирургическому лечению острых травматических внутричерепных гематом (ОТВГ)
включает определение состояния пациента при поступлении, проведение многосрезовой компьютерной томографии по результатам которой определяют вид, локализацию, количество и объем гематом(ы), смещение срединных структур, деформацию базальных ликворных цистерн, снижение уровня сознания на 2 балла по шкале комы Глазго (ШКГ), при этом при выявлении гематом(ы) определяют величину индекса травматической острой внутричерепной гематомы по формуле: ИТОГ = V×k+F, где ИТОГ - индекс травматической острой внутричерепной гематомы, V - объем гематомы в миллилитрах, k - коэффициент зоны травматической острой внутричерепной гематомы: зона α - 0,2; зона β - 0,1; при этом к зоне α относят: базальные отделы правой средней черепной ямы, базальные отделы левой средней черепной ямы, всю заднюю черепную яму; к зоне β - область правого полушария большого мозга кроме базальных отделов средней черепной ямы, а также область левого полушария большого мозга кроме базальных отделов средней черепной ямы; F - сумма баллов факторов риска: 1 - наличие очагов ушиба и/или субарахноидальное кровоизлияние, и/или сопор, кома при поступлении - 1 балл; 2 - снижение уровня сознания по шкале ШКГ на 2 балла после поступления - 2 балла; 3 - смещение срединных структур более 5 мм - 3 балла; 4 - деформация базальных ликворных систем и/или IV желудочка - 4 балла; 5 - нарастающая окклюзионная гидроцефалия - 5 баллов и при величине индекса ИТОГ более 4-х баллов - абсолютные показания к проведению хирургического лечения; при величине индекса 3-4 балла – относительные показания, а при величине индекса менее 3 баллов - показания к хирургическому лечению отсутствуют. Изобретение позволяет повысить точность определения и объективизацию показаний к хирургическому лечению одиночных и множественных острых ТВГ любой локализации, независимо от клинического состояния пациента. 1 з.п. ф-лы, 13 ил., 3 табл., 6 пр.
Способ определения показаний к хирургическому лечению острых травматических внутричерепных гематом (ОТВГ), включающий определение состояния пациента при поступлении, проведение многосрезовой компьютерной томографии по результатам которой определяют вид, локализацию, количество и объем гематом(ы), смещение срединных структур, деформацию базальных ликворных цистерн, снижение уровня сознания на 2 балла по шкале комы Глазго (ШКГ), отличающийся тем, что при выявлении гематом(ы) определяют величину индекса травматической острой внутричерепной гематомы по формуле: ИТОГ = V×k+F,
где ИТОГ - индекс травматической острой внутричерепной гематомы,
V - объем гематомы в миллилитрах,
k - коэффициент зоны травматической острой внутричерепной гематомы: зона α - 0,2; зона β - 0,1; при этом к зоне α относят: базальные отделы правой средней черепной ямы, базальные отделы левой средней черепной ямы, всю заднюю черепную яму; к зоне β - область правого полушария большого мозга кроме базальных отделов средней черепной ямы, а также область левого полушария большого мозга кроме базальных отделов средней черепной ямы;
F - сумма баллов факторов риска:
1 - наличие очагов ушиба и/или субарахноидальное кровоизлияние, и/или сопор, кома при поступлении - 1 балл;
2 - снижение уровня сознания по шкале ШКГ на 2 балла после поступления - 2 балла;
3 - смещение срединных структур более 5 мм - 3 балла;
4 - деформация базальных ликворных систем и/или IV желудочка - 4 балла;
5 - нарастающая окклюзионная гидроцефалия - 5 баллов и при величине индекса ИТОГ более 4-х баллов - абсолютные показания к проведению хирургического лечения; при величине индекса 3-4 балла - относительные показания, а при величине индекса менее 3 баллов - показания к хирургическому лечению отсутствуют.
2. Способ по п. 1, отличающийся тем, что при объеме гематомы, равном или менее 15 мл, и расположении ее в любой зоне коэффициент k равен 0.
| Bullock M.R., et al | |||
| Surgical management of acute epidural hematomas | |||
| Neurosurgery | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Bullock M.R., et al | |||
| Surgical management of acute subdural hematomas | |||
| Neurosurgery | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Bullock M.R., et al | |||
| Surgical management of traumatic parenchymal lesions | |||
| Neurosurgery | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Maas A.I., et al | |||
| Prediction of outcome in traumatic brain injury with computed tomographic characteristics: a comparison between the computed tomographic classification and combinations of computed tomographic predictors | |||
| Neurosurgery | |||
| Способ обработки целлюлозных материалов, с целью тонкого измельчения или переведения в коллоидальный раствор | 1923 |
|
SU2005A1 |
| Крылов В.В., и др | |||
| Пункционная аспирация и локальный фибринолиз в хирургии внутричерепных кровоизлияний | |||
| М.: Авторская Академия "Товарищество научных изданий КМК", 2009, с | |||
| Способ получения на волокне оливково-зеленой окраски путем образования никелевого лака азокрасителя | 1920 |
|
SU57A1 |
Авторы
Даты
2019-10-08—Публикация
2019-03-25—Подача