Настоящее изобретение относится к импланту, в частности подкожному импланту стомы, и хирургическому способу, который может применять этот имплант, предпочтительно для образования удерживающей емкости в сообщении с подкожным портом.
Илеостомия и колостомия являются известными операциями, которые могут требоваться, например при злокачественной опухоли или хроническом воспалении кишечника. Хирургическая операция называется илеостомией, если ободочная и прямая кишка удаляются, а колостомией, если удаляется только прямая кишка. Аналогичным образом, брюшная уростомия выполняется, когда мочевой пузырь подлежит удалению вследствие, например, рака мочевого пузыря. В этих операциях, стома образуется в брюшной стенке, с которой соединяется сегмент кишечника.
Наложение стомы - общий термин для любой такой операции, где образуется стома.
Стома, в большинстве случаев, подлежит соединению с мешком для сбора телесных отходов. Однако, вместо традиционной илеостомии, является возможным образовывать емкость, известную "тонкокишечным резервуаром" из дистальной части подвздошной кишки. Резервуар образуется таким образом, что создается штуцерный клапан, который служит для закрывания емкости, при этом обеспечивая возможность ее периодического опорожнения посредством катетера. Это представляет собой пример так называемой удерживающей илеостомии (CI), и она раньше была привлекательной альтернативой традиционной илеостомии, но в настоящее время редко используется. Сложность операции и высокая вероятность осложнений - большинство из них связано с дисфункцией удерживающего штуцерного клапана - останавливает многих хирургов от применения операции в настоящее время.
Илеоанальный резервуарный анастомоз (IPAA) в настоящее время является общепринятым мировым стандартом для этих пациентов, но, как и в случае с CI, эта операция также является рискованной и известны неблагоприятные исходы, главным образом приводящие к удалению резервуара с потерей кишечника. Переход от неудачного IPAA на CI был бы предпочтительным вариантом, но хирурги снова отказываются использовать эту сложную и ненадежную технологию. Подобным образом, был бы желательным переход от проблемного ортотопического неоцистиса или уростомы по Брикеру.
В своей предшествующей заявке на патент EP 1632201 A1, настоящий заявитель раскрыл подкожный имплант стомы, содержащий цельностенный цилиндрический корпус и фиксирующую секцию в форме цилиндрического фланца. Устройство было предназначено для имплантации через брюшную стенку и закрепления посредством фиксирующей секции, расположенной ниже фасции, выше мышечного слоя. Эта секция содержала внутреннее и внешнее концентрические кольца, взаимно соединенные посредством S-образных элементов для обеспечения упругой в осевом направлении конструкции, которая может поглощать сдвиговые напряжения и, следовательно, уменьшать риск повреждения ткани. Пространства вокруг S-образных элементов и обеспечение множества отверстий в кольцах обеспечили возможность прорастания ткани и васкуляризации. Было предложено соединить устройство со стороной стенки кишечника и посредством обеспечения съемной крышки на цилиндрическом корпусе могло обеспечиваться наложение удерживающей стомы.
US 6017355 раскрывает другой цельностенный имплант. Он был обеспечен с тканевым покрытием, содержащим велюр дакрон, который предназначался для стимулирования прорастания ткани.
Разработка этого импланта была раскрыта в WO 2007/099500, в котором цельностенный цилиндрический корпус был заменен аксиально внешней трубчатой частью, расположенной на расстоянии от фиксирующей секции посредством разнесенных в окружном направлении ножек. Трубчатая часть проникала в кожу и образовывала кольцо для соединения с мешком или крышкой. Этот имплант был выполнен с возможностью размещения секции кишечника, протянутой через него; пространства между ножками обеспечивали возможность образования тканевого соединения между внутренней частью брюшной стенки и серозной тканью кишечника для обеспечения более надежного, стабильного, непроницаемого и хорошо васкуляризированного соединения ткань-имплант. В некоторых вариантах осуществления, была дополнительно обеспечена окружная сетка для врастания. Она проходила вдоль большей части длины трубчатой части с кольцевым зазором, обеспеченным между ней и трубчатой частью, для облегчения прорастания серозной ткани через сетку.
В дальней разработке, раскрытой в WO 2009/024568, настоящий заявитель предложил цилиндрический корпус, образованный двумя разнесенными в осевом направлении трубчатыми частями. Внешняя трубчатая часть проникала в кожу и обеспечила соединительное кольцо. Внутренняя трубчатая часть прикреплялась к фиксирующему фланцу типа, описанного ранее. Две части соединялись друг с другом посредством "дистанционирующего средства", содержащего либо радиально разнесенные ножки, либо жесткую цилиндрическую сетку для врастания, что обеспечивало возможность образования тканевого соединения между брюшной стенкой и кишечником. Посредством этой конструкции, разрыв обеспечивался в возможном пути инфекции вдоль импланта от кожи.
В еще дополнительной разработке, заявитель раскрыл в WO 2010/000851 подкожный имплант стомы, содержащий цилиндрическую часть для монтажа внешнего отсоединяемого устройства, цилиндрическую сетку для врастания и круглый фланец для фиксации импланта. Цилиндрическая часть и круглый фланец прикреплялись к противоположным концам сетки для врастания, причем сетка проходила внутри цилиндрической части. Имплант был выполнен таким образом, что, когда он имплантирован в брюшную стенку пациента, брюшная ткань, включая эпидермис, достигает сетки для врастания и способна прикрепляться через нее непосредственно к серозной ткани сегмента кишечника внутри импланта. Таким образом, он был основан на гипотезе того, что посредством обеспечения возможности прикрепления эпидермиса непосредственно к серозной ткани, бактериальная инфекция (т.е. попадание бактерий на поверхность импланта и их последующее распространение) может быть предотвращена.
Однако, хотя было установлено, что этот имплант является эффективным в обеспечении надежного прикрепления серозной ткани к брюшной ткани, он имел недостаток, заключающийся в том, что стало труднее обеспечивать непроницаемое уплотнение между внешними частями импланта и сегментом кишечника. Это было вследствие того, что имплант основывался на том, что сегмент кишечника проходит в цилиндрической части и поддерживает надежную инфильтрацию серозной ткани через сетку внутри этой части для образования хорошего уплотнения с имплантом. Если кишечник опускался ниже цилиндрической части, путь протечки мог образовываться через сетку, даже если сегмент кишечника и брюшная стенка оставались едиными и имплант оставался прикрепленным и без инфекции.
WO 2011/126724 раскрывает стабилизирующее устройство стомы, предназначенное для предохранения стом от сужения со временем и, следовательно, необходимости хирургического повторного вскрытия. Предпочтительные варианты осуществления содержат гибкую сетчатую трубку с радиально проходящим сетчатым фиксирующим фланцем. В некоторых вариантах, может применяться множество слоев сетки.
В WO 2012/131351, заявитель представил дополнительные разработки, относящиеся к подкожным имплантам стомы, содержащим соединительный элемент, первый трубчатый элемент для врастания и второй трубчатый элемент для врастания, радиально удаленный наружу от первого трубчатого элемента для врастания, проходящий наружу дермальный фиксатор для сцепления с брюшной стенкой ниже дермы, и/или трубчатый элемент для врастания, размещенный вокруг соединительного элемента. Этот имплант был образован посредством процесса лазерной резки.
Однако, на практике, было установлено, что этот имплант по-прежнему имеет проблемы. Например, этот имплант прикреплялся к мышечной оболочке с помощью фиксатора, обеспеченного на нижней части. Это было не идеально для пациентов, набирающих или сбрасывающих вес, так как высота импланта была постоянной, а толщина живота пациента могла варьироваться со временем. Также имело место недостаточное врастание на верхней части импланта. Эти факторы могли привести к проблемам с кожей, перерастанию импланта, чрезмерному выступанию импланта и утечке из системы.
В соответствии с одним аспектом изобретения, обеспечен имплант, содержащий трубчатую внутреннюю секцию для имплантации в пациента, и внешнюю секцию, соединенную с внутренней секцией, при этом поверхность внешней секции содержит трехмерную пористую конструкцию на ее внутренней окружности. Посредством обеспечения трехмерной пористой конструкции на внутренней поверхности внешней секции, это обеспечивает средство для врастания, в которое может прорастать ткань. Посредством обеспечения трехмерной конструкции, это может обеспечивать лучшее и более надежное врастание по сравнению с использующимся ранее двухмерным средством для врастания. Трехмерная пористая конструкция для врастания может обеспечивать "каркасную" конструкцию для врастания ткани и образует физиологическую потребность, которая способствует клеточному врастанию в конструкцию. Соответственно, в одном заявленном аспекте изобретения, пористая конструкция является жесткой. Более того, посредством обеспечения трехмерной пористой конструкции на внешней секции, это может приводить к большему врастанию на внешнем конце импланта, делая его более надежным на внешнем конце и уменьшая вероятность утечки из системы.
Предпочтительно, между трехмерной пористой конструкцией и остальной частью внешней секции нет зазора.
Пористая конструкция, предпочтительно, соединяется с остальной частью внешней секции по меньшей мере на ее первой и второй концевых областях, и/или, предпочтительно, на нескольких точках по высоте пористой конструкции.
Предпочтительно, пористая конструкция проходит до внешнего конца (верхней части) внешней секции. Таким образом, сегмент кишечника, например, может прикрепляться посредством врастания непосредственно вплоть до верхнего конца импланта, тем самым обеспечивая более надежную имплантацию импланта и также уменьшая вероятность протечки. В качестве альтернативы, пористая конструкция может проходить в пределах 1 мм, 2 мм или 3 мм от внешнего конца (верхней части) внешней секции.
Имплант может, например, представлять собой имплант стомы, такой как подкожный имплант стомы, который является подходящим для имплантации в брюшную стенку пациента.
Трубчатая внутренняя секция может быть, по существу, цилиндрической, но может иметь, в общем смысле, любую форму с отверстием вдоль ее продольной оси. Отверстие, в идеале, должно быть достаточно большим для прохода сегмента кишечника через него.
Форма и/или размер (например, внутренний и/или внешний диаметр) поперечного сечения внутренней секции может варьироваться вдоль ее длины.
Внешняя секция может быть, в общем смысле, кольцеобразной, трубчатой или цилиндрической, например.
Внешняя и/или внутренняя секции могут иметь, по существу, круглое поперечное сечение.
Внешняя секция, в идеале, является соосной с внутренней секцией.
Внешняя секция может иметь наружный диаметр (измеряемый от ее внешних краев) 10-60 мм, более предпочтительно 25-35 мм или 25-30 мм.
Внешняя секция может иметь внутренний диаметр (измеряемый от ее внутренних краев) 5-55 мм, более предпочтительно 15-30 мм или 20-25 мм.
Внутренняя секция может иметь внутренний диаметр (измеряемый от ее внутренних краев) в ее самой узкой точке 5-55 мм, более предпочтительно 15-30 мм или 20-25 мм.
Импланты, внешняя и внутренняя секции которых имеют меньших внутренний диаметр (т.е. около нижних границ вышеупомянутых диапазонов), могут быть особенно полезными для уростомий. Импланты, внешняя и внутренняя секции которых имеют бόльший внутренний диаметр (т.е. около верхних границ вышеупомянутых диапазонов), могут быть особенно полезными для колостомий.
Внутренняя и внешняя секции могут иметь круглые поперечные сечения или любую другую форму. Таким образом, так как поперечные сечения этих секций необязательно должны быть круглыми, ссылки на "диаметр" выше относятся к максимальному расстоянию, измеряемому перпендикулярно через сечения.
Предпочтительно, внутренняя и внешняя секции имеют одинаковое поперечное сечение (например, по размеру и/или форме), по меньшей мере в точке, где секции сходятся.
Пористая конструкция, предпочтительно, размещена вокруг всей внутренней окружности внешней секции. В качестве альтернативы, пористая конструкция может быть обеспечена вокруг по меньшей мере 70%, по меньшей мере 75%, по меньшей мере 80%, по меньшей мере 85%, по меньшей мере 90%, по меньшей мере 95%, по меньшей мере 97%, по меньшей мере 98% или по меньшей мере 99% внутренней окружности внешней секции. Посредством обеспечения всей, или по меньшей мере существенной части внутренней окружности внешней секции, с пористой конструкцией, это обеспечивает то, что средство для врастания обеспечено вокруг всей, или по меньшей мере существенной части, внутренней окружности внешней секции, таким образом, может быть получено надежное и достаточное врастание.
Пористая конструкция, предпочтительно, имеет толщину (или минимальную толщину) по меньшей мере 0,5 мм, по меньшей мере 0,6 мм, по меньшей мере 0,7 мм, по меньшей мере 0,8 мм, по меньшей мере 0,9 мм, по меньшей мере 1,0 мм, по меньшей мере 1,1 мм, по меньшей мере 1,2 мм или по меньшей мере 1,25 мм. В предпочтительных вариантах осуществления, пористая конструкция имеет толщину около 1,25 мм или 1,75 мм. Посредством обеспечения пористой конструкции с толщиной по меньшей мере 0,5 мм (или больше), это означает, что пористая конструкция может быть образована из нескольких слоев (например, из двух или трех слоев) и способствует обеспечению надежного врастания в пористую конструкцию. Толщина пористой конструкции может измеряться в радиальном направлении относительно продольной оси импланта.
Пористая конструкция, в идеале, также должна быть достаточно тонкой, чтобы имелось достаточно пространства внутри внешней секции для прохода сегмента кишечника через нее. Таким образом, предпочтительно, пористая конструкция имеет толщину 3,0 мм или меньше, 2,5 мм или меньше или 2,0 мм или меньше. Толщина пористой конструкции может находиться в пределах от 0,5 до 2,0 мм, 2,5 мм или 3,0 мм, например.
Предпочтительно, пористая конструкция является полностью проницаемой и не имеет глухих концов. Например, каждый проход, входящий в пористую конструкцию, в идеале, также имеет выход. В качестве альтернативы, по меньшей мере 80%, по меньшей мере 85%, по меньшей мере 90%, по меньшей мере 95% или по меньшей мере 97% отверстий в пористой конструкции имеют соответствующий выход. Это может обеспечивать наиболее надежное прорастание в средство для врастания.
Толщина любого элемента, образующего пористую конструкцию, предпочтительно, меньше или равна 500 мкм, меньше или равна 450 мкм, меньше или равна 400 мкм, меньше или равна 350 мкм или меньше или равна 300 мкм. Толщина любого элемента, образующего пористую конструкцию, предпочтительно, больше или равна 100 мкм, больше или равна 125 мкм, больше или равна 150 мкм, или больше или равна 200 мкм. Посредством обеспечения пористой конструкции, образованной элементами с такими размерами, это означает, что пористая конструкция имеет размеры, которые являются биологически комфортными (имитирующими коралл, например), тем самым создавая физиологическую потребность, которая способствует надежному врастанию ткани в пористую конструкцию.
По аналогичным причинам, предпочтительно, максимальный диаметр любого отверстия в пористой конструкции составляет 500 мкм, 450 мкм, 400 мкм, 350 мкм, 300 мкм, 250 мкм, 200 мкм или 150 мкм. Минимальный диаметр любого отверстия в пористой конструкции может составлять 50 мкм, 75 мкм, 100 мкм или 125 мкм, например. Диаметры любых отверстий (или по меньшей мере 70%, 75%, 80%, 85%, 90% или 95% отверстий) в пористой конструкции, предпочтительно, находятся в пределах от 100 до 400 мкм, более предпочтительно, от 150 до 350 мкм, более предпочтительно от 250 до 350 мкм, более предпочтительно от 275 до 325 мкм.
Поперечные сечения любых элементов и/или отверстий в пористой конструкции могут быть круглыми или любой другой правильной или неправильной формы, например эллиптической, супер-эллиптической, квадратной со скругленными углами, шестиугольной, восьмиугольной, многоугольной, многоугольной со скругленными углами или прямоугольной со скругленными углами, например. Таким образом, так как поперечные сечения элементов и/или отверстий, образующих пористую конструкцию, необязательно должны быть круглыми, ссылки на "диаметр" выше относятся к максимальному расстоянию, измеряемому перпендикулярно через элемент и/или отверстие в пористой конструкции.
В дополнительных оптимизированных вариантах осуществления, как элементы, образующие пористую конструкцию, так и отверстия пористой конструкции, могут независимо варьироваться по размеру и/или форме в пределах одной пористой конструкции, с произвольным или структурированным (правильным) рисунком.
Пористая конструкция, предпочтительно, имеет высоту по меньшей мере 3 мм, по меньшей мере 4 мм, по меньшей мере 5 мм или по меньшей мере 6 мм, где высота представляет собой длину пористой конструкции, измеряемую в направлении, параллельном относительно продольной оси импланта.
Пористая конструкция, предпочтительно, имеет высоту менее 10 мм, менее 9 мм, менее 8 мм или менее 7 мм.
Предпочтительно, высота пористой конструкции находится в пределах от 3 до 9 мм, более предпочтительно от 4 до 8 мм, более предпочтительно от 5 до 7 мм, более предпочтительно от 6 до 7 мм.
В предпочтительном варианте осуществления, высота пористой конструкции составляет 6,35 мм.
Пористая конструкция имеет высоту, которая, в идеале, является достаточно большой для обеспечения достаточно большой зоны для врастания, но также достаточно небольшой, чтобы имело место ограниченное выступание импланта над уровнем кожи (пористая конструкция, в идеале, располагается в пределах внешней секции).
Однако, в некоторых вариантах осуществления, пористая конструкция может проходить во внутреннюю секцию, и/или дополнительная пористая конструкция (например, с любым из признаков, описанных относительно первой пористой конструкции) может быть обеспечена во внутренней секции. Таким образом, может быть обеспечена пористая конструкция с высотой вплоть до около 40 мм. Такая пористая конструкция может проходить от внешней секции во внутреннюю секцию.
Пористая конструкция может быть гибкой, полугибкой или жесткой.
Пористая конструкция, предпочтительно, выполнена за одно целое с остальной частью внешней секции. Это означает, что внешняя секция, по меньшей мере, может быть образована в виде единого элемента (например, также с остальной частью импланта) и нет необходимости закрепления пористой конструкции внутри внешней секции.
Пористая конструкция, предпочтительно, выполняется из биологически допустимого материала, например титана. Это способствует предотвращению отрицательной реакции пациентов на имплант. Предпочтительно, используется коммерчески чистый титан, например медицинский титан класса 2. Примеры других материалов, которые могут использоваться, включают классы титана в соответствии с медицинским классом 1, 2, 3, 4 или 5 по ASTM F67 (ISO 5832), конкретно класс 5 Ti64ELI, другие биологически совместимые металлы и сплавы, например Elgiloy, или сплав хром-кобальт-молибден, биологически совместимую керамику и биологически совместимые полимеры.
Пористая конструкция может быть образована взаимосоединяющимися элементами. Элементы могут размещаться в слои (например, концентрические слои), например. Слои могут соединяться посредством соединительных элементов. Соответственно, соединительные элементы типично будут иметь радиальную протяженность. Они, предпочтительно, составляют два-четыре слоя, но более предпочтительно три.
Элементы могут образовывать правильный, повторяющийся рисунок на всей пористой конструкции. Например, пористая конструкция может быть образована множеством повторяющихся узлов.
В качестве альтернативы, пористая конструкция может иметь неправильную или частично неправильную структуру.
В любом случае, следует понимать, что пористая конструкция, типично, является пористой во множестве направлений (т.е. проходы через конструкцию проходят во множестве направлений), таким образом обеспечивается кораллообразная конструкция. Это представляет собой отличие от традиционной сетки, которая является, по существу, двухмерной, с пористостью (и проходами), проходящей только в одном направлении, относительно поверхности сетки.
Предпочтительно, внешняя секция содержит сцепляющие средства (например, сцепляющий механизм) для сцепления с устройством. Например, внешняя секция может содержать одну или более канавок, углублений или выемок, в которых соответствующие крепежные средства, обеспеченные на крышке или другом устройстве, могут закрепляться. Предпочтительно, сцепляющие средства располагаются на внешней поверхности импланта, или на самой верхней части внутренней поверхности импланта, таким образом ткань внутри импланта не повреждается, когда устройство прикрепляется к импланту.
Альтернативные сцепляющие средства включают: резьбовой интерфейс для привинчивания устройства на имплант, байонетное крепление, магнитный интерфейс (т.е. один или более магнитов, размещенных на импланте), резиновый или резиноподобный материал, охватывающий внешний периметр, или аналогично пробке во внутреннем диаметре, например, импланта.
В некоторых вариантах осуществления, на внутреннем конце, внутренняя секция может содержать радиально проходящую часть, например с конической или воронкообразной формой. Это может способствовать закреплению импланта на теле пациента, так как он может сопротивляться усилиям, действующим на имплант в бόльших направлениях.
В качестве альтернативы или дополнительно, имплант может содержать фиксирующий фланец, проходящий радиально наружу от внутренней секции. Это также может способствовать закреплению импланта в теле пациента.
Фиксирующий фланец может проходить на больший радиус, чем радиально проходящая часть (если обеспечены оба таких составных элемента).
Фиксирующий фланец может проходить перпендикулярно от импланта. Однако, является предпочтительным, что он проходит под углом менее 90°, таким образом он наклоняется по направлению к внутреннему концу импланта. Фиксирующий фланец может быть криволинейным. Эти признаки могут позволять фиксирующему фланцу повторять общий изгиб тела пациента, уменьшая вероятность повреждения или проблем, вызванных его имплантацией.
Фиксирующий фланец может быть образован или содержать средство для врастания (например, часть для врастания), такую как сетка, например шестиугольная сетка. Такое средство для врастания может позволять ткани тела прорастать во фланец и закреплять имплант в теле.
Внутренняя секция, предпочтительно, проходит продольно внутрь (т.е. вниз, как показано на фигурах) от точки, в которой фиксирующий фланец соединяется с ней. Внутренняя секция, дополнительно или в качестве альтернативы, может проходить продольно наружу (т.е. вверх, как показано на фигурах) от точки, в которой фиксирующий фланец соединяется с ней.
Имплант может быть гибким, полугибким или жестким. В некоторых вариантах осуществления, гибкость/жесткость импланта может варьироваться по его конструкции. Например, внутренняя секция может быть более гибкой, чем внешняя секция, таким образом, например, внутренняя секция больше приспосабливается к окружающей ткани, но внешняя секция по-прежнему является достаточно жесткой для того, чтобы крышка могла прикрепляться к ней. Это может достигаться посредством использования разных материалов в разных секциях импланта, например. Такие разные материалы могут соединяться посредством сварных швов, клея, трения, резьб или других технологий.
Внутренняя секция может быть образована или содержать средство для врастания (например, часть для врастания), такую как сетка, например шестиугольная сетка. Такое средство для врастания может позволять ткани тела прорастать во внутреннюю секцию и закреплять имплант в теле.
Внутренняя секция может содержать множество стержней, при этом стержни имеют диаметр меньший или равный биологически комфортной длине, например, 500 мкм, 450 мкм, 400 мкм, 350 мкм, 300 мкм, 250 мкм или 200 мкм. Диаметр стержней, предпочтительно, является аналогичным среднему диаметру человеческих волос на коже, например 20-200 мкм. Посредством образования внутренней секции, или части внутренней секции, из таких тонких составных элементов, количество материала, использующегося для образования импланта, может быть уменьшено до минимума, тем самым уменьшая вероятность отрицательной реакции пациента на имплант. Более того, так как стержни имеют диаметр меньший или равный биологически комфортной длине, это уменьшает вероятность отторжения или отрицательной реакции тела пациента на имплант.
Эта концепция считается новаторской сама по себе, таким образом, в соответствии со вторым аспектом изобретения, обеспечен имплант, содержащий трубчатую внутреннюю секцию для имплантации в пациента, и внешнюю секцию, соединенную с внутренней секцией, при этом внутренняя секция содержит множество стержней, и стрежни имеют диаметры меньшие или равные 500 мкм, меньшие или равные 450 мкм, меньшие или равные 400 мкм, меньшие или равные 350 мкм, меньшие или равные 300 мкм, меньшие или равные 250 мкм, или меньшие или равные 200 мкм. Диаметры стержней могут находиться в пределах от 100 до 400 мкм, от 100 до 300 мкм, от 150 до 250 мкм, от 100 до 200 мкм, от 200 до 300 мкм, или от 250 до 300 мкм, например.
Предпочтительно, стержни имеют диаметр большой или равный 20 мкм, больший или равный 50 мкм, больший или равный 75 мкм, или больший или равный 100 мкм. В предпочтительном варианте осуществления, стержни имеют диаметр 275 мкм.
Стержни могут иметь круглое поперечное сечение или любую другую форму. Таким образом, так как поперечные сечения стержней необязательно должны быть круглыми, ссылки на "диаметр" выше относятся к максимальному расстоянию, измеряемому перпендикулярно через стержень.
Стержни, предпочтительно, размещены в окружном направлении вокруг импланта. По меньшей мере, некоторые из стержней могут быть параллельными относительно продольной оси импланта, например.
В зависимости от диаметра стержней и материала, из которого они выполнены, в идеале, должно быть обеспечено достаточно стержней для того, чтобы сделать имплант достаточно прочным, чтобы выдерживать тянущие усилия, действующие на него, с запасом прочности, например. Чем прочнее материал, использующийся для образования стержней, тем меньшее количество стержней требуется. В идеале, наименьшее возможное количество стержней применяется для уменьшения до минимума используемого количества материала.
Могут быть обеспечены больше 10, 20, 30, 40, 50 или 60 стержней, и/или могут быть обеспечены менее 150, 140, 130, 120, 110, 100 или 90 стержней.
Предпочтительно, обеспечены от 5 до 150, от 20 до 130, от 40 до 110, от 50 до 100, или от 60 до 90 стержней.
Один или более из стержней, предпочтительно, наклонен относительно продольной оси импланта. Это может способствовать повышению механической прочности импланта, так как такие стержни могут способствовать выдерживанию крутящего момента, сдвиговых и сжимающих усилий, действующих на имплант. Например, один или более наклонных стержней могут располагаться под углом вплоть до 45°, вплоть до 40°, вплоть до 35°, вплоть до 30°, вплоть до 25°, вплоть до 20°, вплоть до 15° или вплоть до 10° относительно продольной оси импланта. Предпочтительно, один или более наклонных стержней могут располагаться под углом по меньшей мере 5°. В предпочтительных вариантах осуществления, один или более наклонных стержней располагаются под углом вплоть до 25°.
Стержни могут быть наклонены радиально внутрь или наружу от продольной оси импланта и/или в окружном направлении или вбок вокруг импланта. Внутренний или наружный радиальный наклон стержней, предпочтительно, меньше окружного наклона. Например, стержни могут быть наклонены радиально наружу или внутрь на угол около 15° или меньше, и/или стержни могут быть наклонены в окружном направлении на угол около 25° или меньше. Стержни могут быть наклонены в окружном направлении по и/или против часовой стрелки (если смотреть сверху или с внешнего конца импланта).
Один или более из стержней, предпочтительно, является параллельным относительно продольной оси импланта. Такие параллельные стержни могут способствовать выдерживанию осевых усилий, действующий на имплант вдоль его продольной оси, например.
Около 30-40%, 30-50%, 40-60%, 50-70% или больше стержней могут быть наклонены.
Около 30-40%, 30-50%, 40-60%, 50-70% или больше стержней могут быть параллельными.
Один или более стержней могут иметь по меньшей мере один конец, размещенный радиально внутрь относительно импланта по сравнению с одним или более другими стержнями. Такая конструкция может повышать механическую прочность импланта, в частности касательно сдвиговых усилий. Сдвиговые усилия могут действовать на имплант, например, когда пациент встает со стула и задевает имплантом стол, перемещается боком и задевает дверной косяк, или аналогичные ситуациях.
Внутренние концы стержней (т.е. концы стержней, расположенные дальше всего от внешней секции импланта), предпочтительно, все располагаются на одинаковом радиусе импланта.
Внешние концы стержней (т.е. концы стержней, расположенные ближе всего к внешней секции импланта) могут располагаться на разных радиусах, например на двух или трех разных радиусах. В предпочтительном варианте осуществления, внешние концы стержней располагаются на трех воображаемых концентрических окружностях. Предпочтительно, концентрические окружности равно удалены друг от друга.
Радиальное расстояние между радиально самыми внутренними внешними концами и радиально самыми наружными внешними концами может соответствовать толщине пористой конструкции. Например, радиальное расстояние между радиально самыми внутренними внешними концами и радиально самыми наружными внешними концами может составлять от около 1,0 до 2,0 мм или 2,5 мм.
Такие расположения стержней могут приводить к очень жесткой, коробкообразной общей конструкции, которая может способствовать повышению механической прочности импланта и более равномерному распределению усилий, действующих на внешнюю секцию импланта, в пористой конструкции.
Стержни, в идеале, являются достаточно длинными, чтобы, при использовании, они могли проходить через кожу (т.е. эпидермис и дерму), а также, в идеале, проходить частично в гиподерму. Например, стержни могут иметь длину по меньшей мере 1,5 мм, по меньшей мере 2 мм, по меньшей мере 2,5 мм, по меньшей мере 3,0 мм, по меньшей мере 3,5 мм, по меньшей мере 4,5 мм или по меньшей мере 5,0 мм. Стержни могут иметь максимальную длину 8,0 мм, 7,5 мм, 7,0 мм, 6,5 мм, 6,0 мм, 5,5 мм или 5,0 мм. В предпочтительном варианте осуществления, стержни имеют длину около 4,8 мм. Конечно, наклонные стержни могут быть незначительно длиннее параллельных стержней. Длины, на которые идет ссылка в этом абзаце, могут относиться к наклонным или параллельным стержням.
Внутренняя секция может содержать внутреннюю часть внутренней секции и внешнюю часть внутренней секции.
Внешняя часть внутренней секции, предпочтительно, содержит множество стержней.
Множество стержней может соединять внутреннюю часть внутренней секции с внешней секцией.
Предпочтительно, внутренняя часть внутренней секции соединена с внешней секцией только посредством множества стержней. Это способствует уменьшению до минимума количества материала, использующегося в импланте.
По аналогичным причинам, внешняя часть внутренней секции, предпочтительно, образована только множеством стержней.
Внутренняя часть внутренней секции, предпочтительно, содержит или образована средством для врастания (например, частью для врастания), предпочтительно, в форме сетки, такой как шестиугольная сетка. Посредством обеспечения такой внутренней части внутренней секции, это может способствовать надежной имплантации импланта в тело пациента.
Различные необязательные признаки аспектов, описанных выше, рассматриваются в качестве самостоятельного изобретения.
Таким образом, в соответствии с другим аспектом изобретения, обеспечен имплант, содержащий средство для врастания в форме трехмерной пористой конструкции, причем пористая конструкция имеет толщину по меньшей мере 0,5 мм. Например, пористая конструкция может иметь толщину по меньшей мере 0,5 мм, по меньшей мере 0,6 мм, по меньшей мере 0,7 мм, по меньшей мере 0,8 мм, по меньшей мере 0,9 мм, по меньшей мере 1,0 мм, по меньшей мере 1,1 мм, по меньшей мере 1,2 мм или по меньшей мере 1,25 мм. В предпочтительных вариантах осуществления, пористая конструкция имеет толщину около 1,25 мм или 1,75 мм. Как рассмотрено выше, посредством обеспечения средства для врастания с толщиной по меньшей мере 0,5 мм, это обеспечивает то, что может достигаться надежное прорастание в пористую конструкцию.
В соответствии с другим аспектом изобретения, обеспечен имплант, содержащий средство для врастания в форме трехмерной пористой конструкции, причем пористая конструкция является полностью проницаемой и не имеет глухих концов.
Предпочтительно, каждый проход, входящий в пористую конструкцию, также имеет выход.
В соответствии с другим аспектом изобретения, обеспечен имплант, содержащий средство для врастания в форме трехмерной пористой конструкции, в котором по меньшей мере 80%, по меньшей мере 85%, по меньшей мере 90%, по меньшей мере 95% или по меньшей мере 97% отверстий в пористой конструкции имеют соответствующий выход.
В соответствии с другим аспектом изобретения, обеспечен имплант, содержащий средство для врастания в форме трехмерной пористой конструкции, в котором толщина любого элемента, образующего пористую конструкцию, составляет менее или равна 500 мкм, менее или равна 450 мкм, менее или равна 400 мкм, менее или равна 350 мкм или менее или равна 300 мкм.
В соответствии с другим аспектом изобретения, обеспечен имплант, содержащий средство для врастания в форме трехмерной пористой конструкции, в котором максимальный диаметр любого отверстия в пористой конструкции составляет 500 мкм, 450 мкм, 400 мкм, 350 мкм или 300 мкм.
Импланты по любому из вышеприведенных аспектов могут представлять собой подкожный имплант стомы, например. Импланты могут содержать трубчатую внутреннюю секцию и/или трубчатую или кольцеобразную внешнюю секцию. Внутренняя и внешняя секции являются, предпочтительно, соосными. Средство для врастания может располагаться во внутренней и/или внешней секции. Предпочтительно, средство для врастания проходит вокруг окружности внутренней и/или внешней секции.
После имплантации импланта в пациента, является важным, чтобы сегмент кишечника, например, иди другой сосуд, проходящий через имплант, закреплялся таким образом, что он может врастать в имплант.
Существуют различные способы, в которых сегмент кишечника, например, может закрепляться или фиксироваться. Один традиционный способ представляет собой хирургическую операцию, называемую "операцией Тернбулла". Во время этой операции, на традиционной стоме, эфферентная часть кишки извлекается наружу и прикрепляется к коже, окружающей стому. Однако, после этой операции, стома часто сокращается на уровне кожи, оставляя пустое место и приводя к протечке. Также, является невозможным выполнять традиционную операцию Тернбулла с имплантом по вышеприведенным аспектам, так как это полностью закрывало бы и скрывало бы имплант. В таком случае, не было бы возможным использовать стабилизирующее устройство (для удерживания импланта на месте) во время заживления, и также не было бы возможным контролировать заживление и врастание импланта. Риск попадания телесных отходов под тернбулл и вокруг импланта был бы высоким, потенциально вызывая инфекцию, и было бы невозможным очищать и промывать такие захваченные отходы. В предыдущих операциях с имплантом стомы, кишка просто оставлялась снаружи импланта или размещалась в "свободновисящий тернбулл", без соединения с чем-либо, и без прикрепления или фиксации.
Следовательно, существует необходимость в обеспечении способа закрепления сегмента кишечника, например, для обеспечения более стабильной окружающей среды для заживления стомы после выполнения наложения стомы на пациенте.
В соответствии с дополнительным аспектом изобретения, обеспечен адаптер для закрепления сегмента кишечника снаружи тела пациента после выполнения наложения стомы, при этом адаптер содержит: крепежное средство (например, крепежную часть для импланта) для прикрепления адаптера к импланту; и прикрепляющее средство (например, прикрепляющее средство для сегмента кишечника), к которому сегмент кишечника может прикрепляться.
Посредством обеспечения такого адаптера, операция Тернбулла может быть облегчена, и сегмент кишечника может быть закреплен, пока он заживает, тем самым уменьшая вероятность его обратного втягивания во время этого процесса. Дополнительно, когда используется с имплантом в соответствии с одним из аспектов изобретения, описанных выше, сегмент кишечника может закрепляться рядом с пористой конструкцией для врастания (где это обеспечено во внешней секции импланта), что дополнительно способствует поддержанию сегмента кишечника в постоянном положении и тем самым обеспечивает оптимальную спокойную обстановку для заживления без значительных перемещений или механического напряжения.
Адаптер может называться адаптером Тернбулла.
Сам имплант также может закрепляться с помощью стабилизирующего устройства для его удерживания на месте во время заживления.
Адаптер, в идеале, должен легко прикрепляться к импланту с надлежащим выравниванием.
Предпочтительно, крепежные средства предусмотрены для предохранения адаптера от перемещения во вращательном, горизонтальном и вертикальном направлении относительно импланта, когда адаптер прикреплен к импланту. Это способствует предотвращению вращательных или других усилий, действующих на сосуд во время заживления.
Предпочтительно, крепежные средства предусмотрены для прикрепления к внешней поверхности импланта, например в канавке, углублении или выемке, на внешней поверхности импланта. Крепежные средства могут быть предусмотрены для сцепления с одной или более соответствующими канавками, углублениями или выемками на импланте.
В предпочтительном варианте осуществления, крепежное средство содержит один или более упругих элементов. Это представляет собой простой способ обеспечения возможности прикрепления адаптера к импланту. Один или более упругих элементов могут содержать сцепляющие средства (например, сцепляющие части для импланта), такие как выступающие части, для сцепления с имплантом, например в одном или более соответствующих углублениях на импланте.
Также могут использоваться альтернативные крепежные средства. Например, более длинные или более короткие упругие элементы могут использоваться с соответствующими канавками, углублениями или выемками, например, соответственно, в более низком или более высоком положении на импланте. Также могут использоваться выступающие части разных форм. Другие альтернативы включают: резьбовой интерфейс для привинчивания адаптера на имплант, байонетное крепление, магнитный интерфейс (т.е. одну или более соответствующих пар магнитов на адаптере и импланте), резиновый или резиноподобный материал, охватывающий внешний периметр импланта и/или внутренний периметр адаптера, используя только силы трения, резиновый или резиноподобный материал с кольцеобразной присоской на адаптере для прикрепления к отполированной верхней поверхности, например, импланта.
Адаптер, предпочтительно, имеет отверстие, через которое может проходить сегмент кишечника. Например, адаптер может быть, по существу, кольцеобразным. Предпочтительно, отверстие имеет такую же форму и/или диаметр, как внутренняя форма и/или диаметр соответствующего импланта. Например, адаптер может быть, по существу, кольцеобразным или трубчатым. Отверстие может иметь диаметр 5-55 мм, более предпочтительно 15-30 мм или 20-25 мм.
Прикрепляющее средство может содержать одно или более отверстий в адаптере, через которые могут прикрепляться хирургические нитки. Например, адаптер может содержать одну или более радиально проходящих частей, в которых обеспечено одно или более отверстий. Прикрепляющее средство, в качестве альтернативы, может содержать один или более крючков, к которым могут прикрепляться хирургические нитки.
Адаптер, предпочтительно, выполнен из пластикового материала, такого как полиамид медицинского качества. В качестве альтернативы, адаптер может быть выполнен из POM, PEEK медицинского класса или другого аналогичного полимера, полужесткого или гибкого полимера медицинского класса, такого как Mediprene или аналогичного, или титана или другого металла или сплава, в зависимости от крепежного механизма и способа изготовления.
В некоторых вариантах осуществления, биологически разлагаемый материал используется для образования адаптера. Адаптер в таком случае "исчезал" бы автоматически после соответствующего времени, так как он растворяется окружающей тканью. Такой адаптер может выполняться из полимера медицинского класса, такого как PGA поли(гликолид), PDO поли(р-диаксанон), LPLG поли(сополимер L-лактида с гликолидом), DLPLG поли(сополимер DL-лактида с гликолидом) или PHB-PHV сополимер (полигидроксибутират-полигидроксивалерат), например.
Разные полимеры или другие материалы будут разлагаться с разными скоростями в теле, и, следовательно, в идеале, должен использоваться полимер или другой материал, который имеет подходящую скорость растворения/распада. Например, материал, который может образовывать адаптер, который распадался бы после нескольких недель (например, 2-8 или 5-7 недель) может быть подходящим. Такой адаптер оставался бы в теле достаточно долго, чтобы происходил процесс заживления. Также, факторы, такие как механические свойства, технологические свойства, возможные способы стерилизации, стоимость и доступность материала и т.д. должны учитываться при выборе подходящего материала. Адаптер, предпочтительно, выполнен с возможностью размещения сегмента кишечника через него и обеспечения возврата обратно сегмента кишечника через адаптер.
В соответствии с дополнительным аспектом изобретения, обеспечен набор, содержащий имплант и адаптер для закрепления сегмента кишечника снаружи тела пациента после выполнения наложения стомы, при этом адаптер содержит: крепежное средство для прикрепления адаптера к импланту; и прикрепляющее средство, к которому сегмент кишечника может прикрепляться.
Набор, предпочтительно, является стерильным.
Адаптер в наборе может представлять собой адаптер, как описан относительно аспекта изобретения касательно адаптера или любого из его предпочтительных признаков выше.
Имплант в наборе может представлять собой имплант, как описан относительно любого из аспектов изобретения касательно импланта или любого из их предпочтительных признаков выше.
Настоящее изобретение также относится к способу выполнения наложения стомы, содержащему использование импланта и/или адаптера, как описано выше.
Таким образом, в соответствии с дополнительным аспектом, обеспечен способ выполнения наложения стомы, содержащий обеспечение импланта стомы в соответствии с любым аспектом или его любой предпочтительной формой, как описано выше; обеспечение подходящего отверстия для импланта в теле пациента; имплантацию импланта в отверстие и протягивание сегмента кишечника в имплант для обеспечения стомы. Способ представляет собой способ, как наиболее предпочтительно описан подробно ниже.
Если рассматривать со стороны дополнительного аспекта, изобретение обеспечивает способ выполнения наложения стомы, содержащий: имплантацию подкожного импланта стомы в соответствии с любым аспектом или его любой предпочтительной формой, как описано выше, в живот; протягивание секции сосуда (например, кишечника) в имплант; и его закрепление для образования стомы. Имплант и/или способ, предпочтительно, являются такими, как изложено здесь.
Имплант, предпочтительно, используется или обеспечен в комбинации с крышкой для предотвращения протечки и/или для защиты стомы. Однако, он также может использоваться в комбинации с мешком или выводящим устройством. Таким образом, если рассматривать со стороны еще одного дополнительного аспекта, изобретение обеспечивает имплант стомы в соответствии с любым аспектом или предпочтительным из описанных здесь, в комбинации с сопрягаемой крышкой, мешком или выводящим устройством. Сопряжение обычно осуществляется посредством части крышки, мешка или выводящего устройства, имеющего часть, которая, при использовании, сцепляется с внешней секцией импланта и, предпочтительно, соединяется с ним с помощью сцепляющего средства, такого как окружная канавка вокруг окружности внешней секции импланта. Однако, является возможным, чтобы сцепление выполнялось полностью или частично с внутренней поверхностью внешней секции.
Изобретение также относится к способу выполнения наложения стомы, содержащему обеспечение импланта стомы, который, представляет собой имплант, предпочтительно (но необязательно), в соответствии с любым аспектом или его любой предпочтительной формой, как описано выше; имплантацию импланта в отверстие в теле пациента; протягивание сегмента кишечника в имплант для обеспечения стомы; обеспечение адаптера в соответствии с любым аспектом или его любой предпочтительной формой, как описано выше, на внешнем конце импланта; возврат обратно эфферентного конца сегмента кишечника через адаптер; и закрепление эфферентного конца сегмента кишечника. Эфферентный конец сегмента кишечника может закрепляться посредством хирургических ниток, например. Эфферентный конец сегмента кишечника, предпочтительно, закрепляется на адаптере.
Предпочтительно, адаптер прикрепляется с возможностью удаления к внешнему концу импланта, например, с помощью крепежных средств, таких как одна или более фиксаторов.
После нескольких недель, например, когда кишка достаточно вросла в имплант, адаптер может удаляться.
Для удаления адаптера, предпочтительно, часть кишки, выступающая наружу импланта, которая теперь начала высыхать, например, отрезается. Адаптер затем может удаляться. Кишка должна в таком случае постоянно располагаться непосредственно на верхней части импланта.
Изобретение также относится к способу изготовления импланта, при этом имплант представляет собой имплант в соответствии с любым из аспектов, описанных выше. Предпочтительно, имплант выполнен в виде одного целого. В качестве альтернативы, имплант может быть выполнен частями, которые затем соединяются друг с другом. Части могут быть выполнены из одинакового материала или двух или более разных материалов.
Имплант может изготавливаться с помощью процесса 3D-печати, например. Предпочтительно, используется процесс электронно-лучевой или лазерной 3D-печати. В качестве альтернативы, имплант, или его части, могут формоваться или традиционно механически обрабатываться и вырезаться лазером или струей воды, или изготавливаться с помощью способов травления и/или пробивания.
Способ может содержать полирование по меньшей мере части импланта (в частности, внешней секции, или его внешней поверхности). Это может выполнять гладкую финишную обработку.
Любой из аспектов изобретения, описанных выше, может содержать любой из признаков других аспектов изобретения, даже если конкретно не указано.
Предпочтительные варианты осуществления изобретения теперь будут описаны только в качестве примера и со ссылкой на прилагаемые чертежи, на которых:
Фиг.1 представляет собой перспективный вид варианта осуществления импланта;
Фиг.2 представляет собой другой перспективный вид импланта Фиг.1;
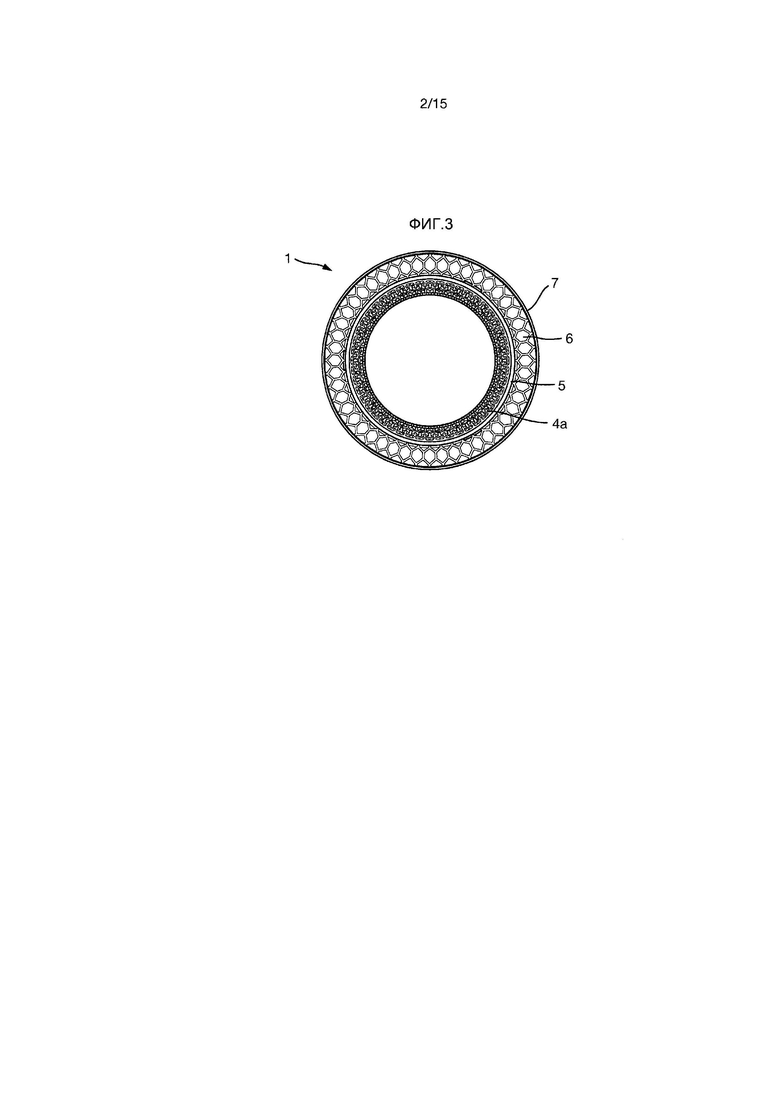
Фиг.3 представляет собой вид снизу импланта Фиг.1;
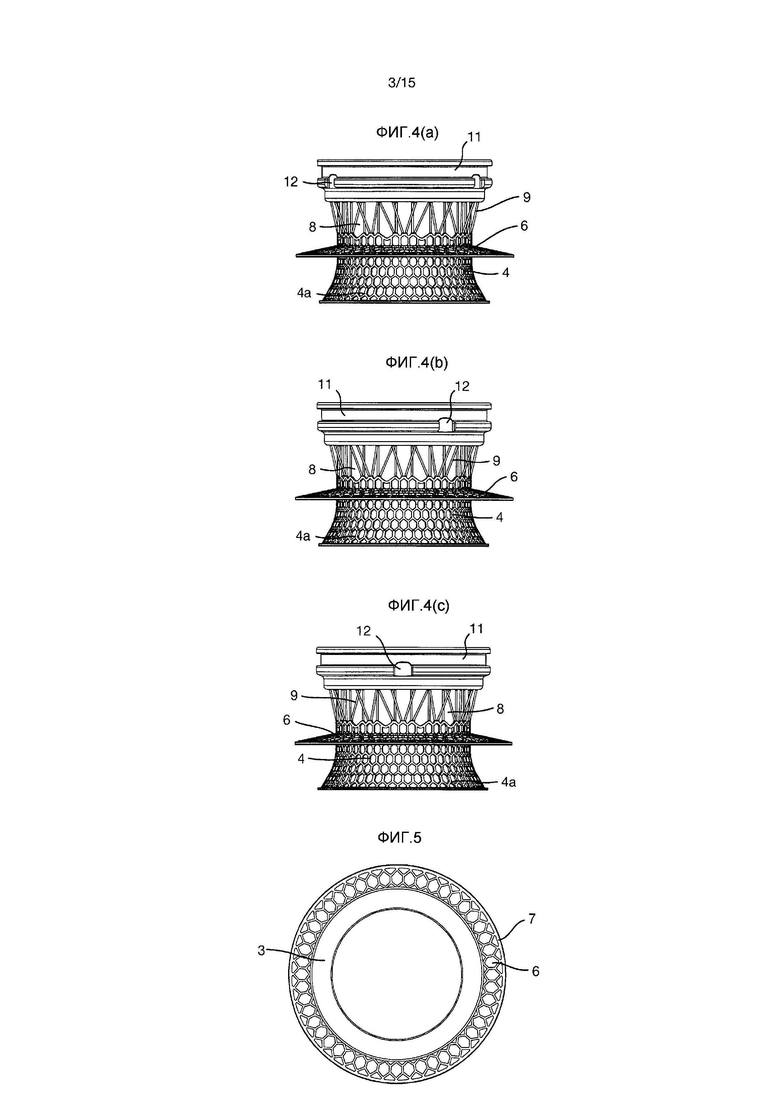
Фиг.4(а)-(с) представляют собой виды сбоку импланта Фиг.1;
Фиг.5 представляет собой вид сверху импланта Фиг.1;
Фиг.6 представляет собой перспективный вид другого варианта осуществления импланта;
Фиг.7 представляет собой другой перспективный вид импланта Фиг.6;
Фиг.8 представляет собой вид снизу импланта Фиг.6;
Фиг.9(а)-(с) представляют собой виды сбоку импланта Фиг.6;
Фиг.10 представляет собой вид сверху импланта Фиг.6;
Фиг.11 представляет собой перспективный вид пористой конструкции;
Фиг.12 представляет собой перспективный вид частично с вырезом импланта с пористой конструкцией Фиг.11;
Фиг.13 представляет собой перспективный вид импланта с пористой конструкцией Фиг.11;
Фиг.14 представляет собой вид снизу импланта Фиг.13;
Фиг.15 представляет собой вид сбоку импланта Фиг.13;
ФИГ.16 представляет собой разрез импланта по линии B-B на Фиг.15;
ФИГ.17 представляет собой разрез импланта по линии A-A на Фиг.15;
Фиг.18 представляет собой вид сверху импланта Фиг.14;
На Фиг.19 показана более подробно область, обозначенная С на Фиг.17;
Фиг.20 представляет собой область, обозначенную D на Фиг.16, более подробно;
Фиг.21 представляет собой другой перспективный вид импланта Фиг.13;
Фиг.22 представляет собой перспективный вид части пористой конструкции;
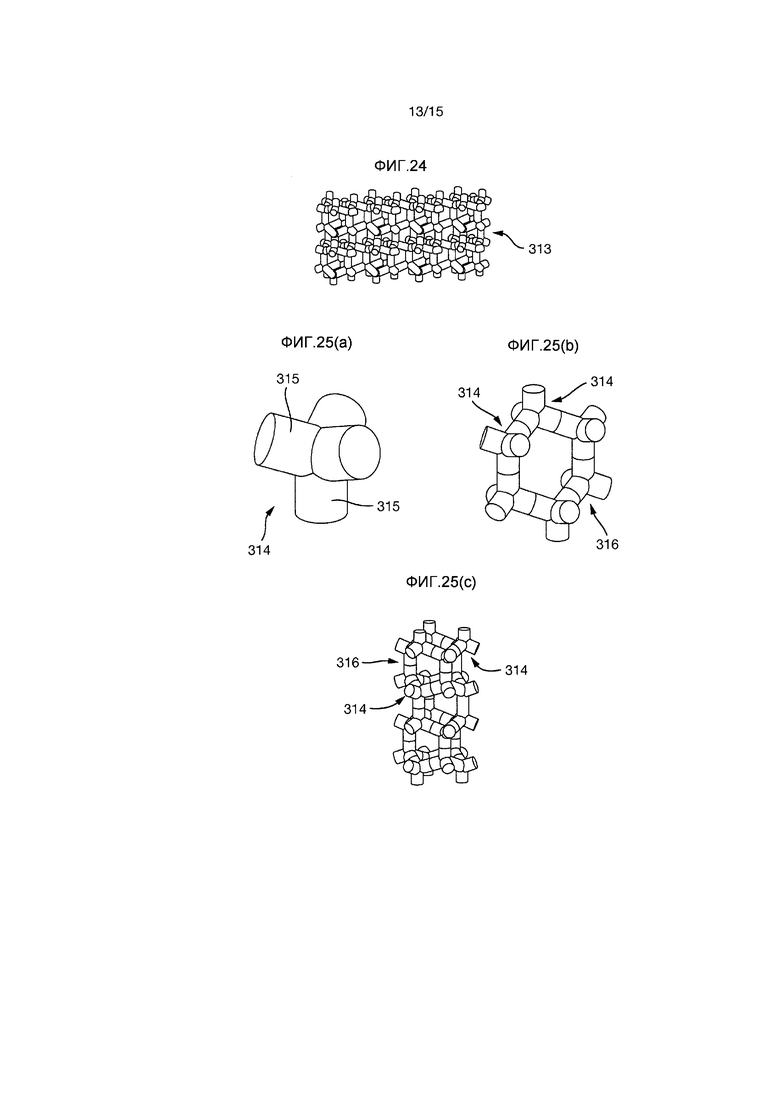
Фиг.23 представляет собой перспективный вид с разнесением деталей пористой конструкции Фиг.22; На Фиг.24 показана часть другой пористой конструкции;
На Фиг.25(а)-(с) более подробно показаны части пористой конструкции Фиг.24;
На Фиг.26(a)-(f) показаны виды сверху, снизу, снизу в перспективе, сверху в перспективе, спереди и сбоку, соответственно, варианта осуществления адаптера;
Фиг.27 представляет собой перспективный вид снизу адаптера Фиг.26(а)-(f), прикрепленного к импланту Фиг.6;
Фиг.28 представляет собой перспективный вид сверху адаптера Фиг.26(а)-(f), прикрепленного к импланту Фиг.6; и
Фиг.29 представляет собой перспективный вид адаптера Фиг.26(а)-(f) и импланта Фиг.6 до прикрепления.
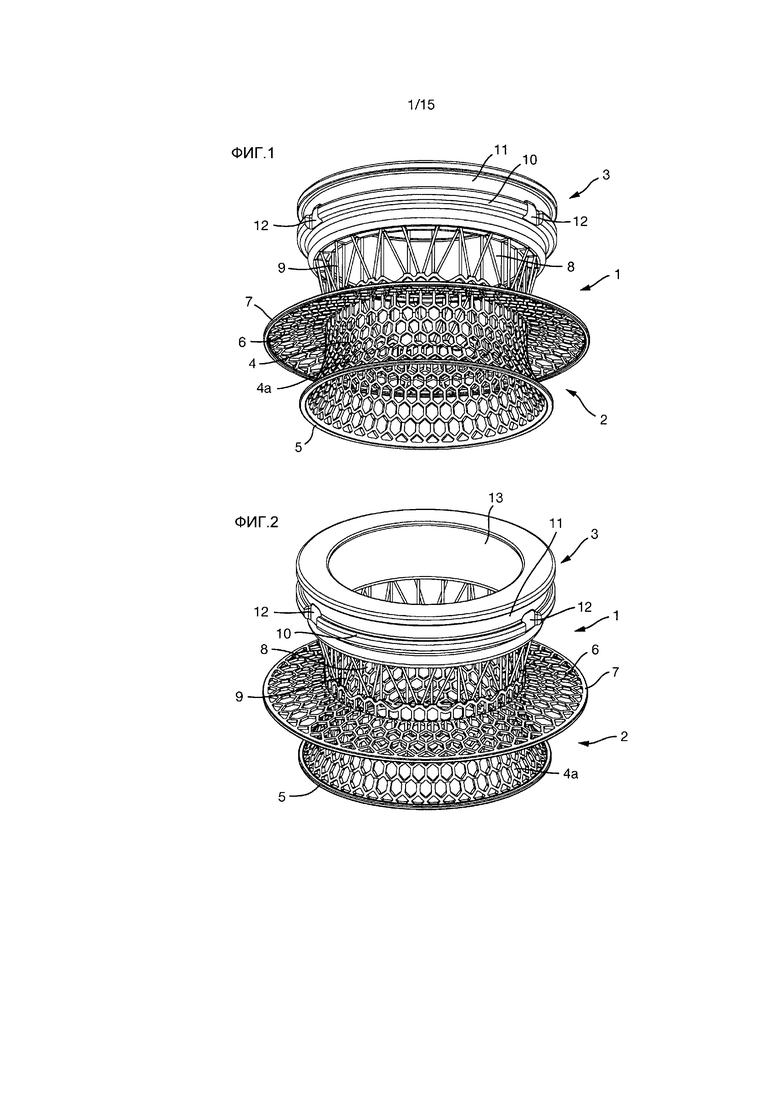
На Фиг.1-5 показан вариант осуществления импланта 1.
Имплант 1 образован внутренней секцией 2 и внешней секцией 3. Когда имплантирован в пациента, внутренняя секция 2 располагается по большей части или полностью внутри пациента, тогда как внешняя секция 3 располагается по большей части или полностью снаружи пациента.
Внутренняя секция 2 образована внутренней частью 4 внутренней секции и внешней частью 8 внутренней секции.
Внутренняя часть 4 внутренней секции представляет собой, по существу, цилиндрическую конструкцию, образованную гексагональной сеткой. На его нижнем (как показано на фигурах) или внутреннем конце, цилиндр расширяется радиально наружу в радиально проходящую часть 4a и заканчивается непрерывным цельным кольцом 5.
Фиксирующий фланец 6 проходит радиально наружу от внутренней части 4 внутренней секции. Он также выполнен из гексагональной сетки. Фиксирующий фланец 6 имеет на его радиально внешнем крае непрерывное цельное кольцо 7. Внутренняя часть 4 внутренней секции проходит как выше, так и ниже (т.е. наружу и внутрь от) фиксирующего фланца 6.
Фиксирующий фланец 6 проходит на бόльший радиус, чем радиально проходящая часть 4a.
Внешняя часть 8 внутренней секции соединяет внутреннюю часть 4 внутренней секции с внешней секцией 3. Внешняя часть 8 внутренней секции образована некоторым количеством стержней 9, проходящих между внутренней частью 4 внутренней секции и внешней секцией 3. Стержни 9 размещены в окружном направлении вокруг импланта 1.
Некоторые из стержней 9 наклонены относительно продольной оси импланта 1, а другие являются параллельными с ней. Наклонные стержни располагаются под углом таким образом, что они могут выдерживать вращательные усилия, действующие на имплант 1. Стержни, которые являются параллельными с продольной осью импланта 1, предназначены для выдерживания нагрузок, действующих на имплант 1 в продольном направлении.
Некоторые из стержней 9 имеют внешний конец, который располагается радиально внутрь по сравнению с внешними концами других стержней 9. Все внутренние концы стержней 9 располагаются на одинаковом радиусе импланта 1.
Стержни 9 имеют максимальный диаметр 300 мкм и длину около 4,8 мм. Наклонные стержни незначительно длиннее параллельных стержней.
Внешняя секция 3 имеет кольцеобразную форму и имеет внешнюю кольцевую канавку 11, к которой может прикрепляться часть крышки или соединителя (например, к мешку или другому устройству) или другого устройства.
Внешняя секция 3 также имеет три углубления 12, в которых может закрепляться адаптер (такой как адаптер Тернбулла, описанный позже) или другое устройство. Углубления 12 размещены на равноудаленных интервалах вокруг внешней окружности внешней секции 3.
Внутренняя поверхность внешней секции 3 образована трехмерной пористой конструкцией 13 (не показана подробно здесь), такой как пористая конструкция 213 или 313, описанная позже.
Все элементы импланта 1 выполнены за одно целое друг с другом и выполнены из одинакового материала. Имплант 1 полностью выполнен из титана.
Имплант 1 изготавливается, используя процесс лазерной 3D-печати. После того, как импланты 1 были напечатаны, используя процесс лазерной 3D-печати, внешняя поверхность внешней секции 3 полируется для выполнения гладкой финишной обработки.
В качестве альтернативы, имплант 1 может формоваться и/или изготавливаться частями, которые затем соединяются друг с другом.
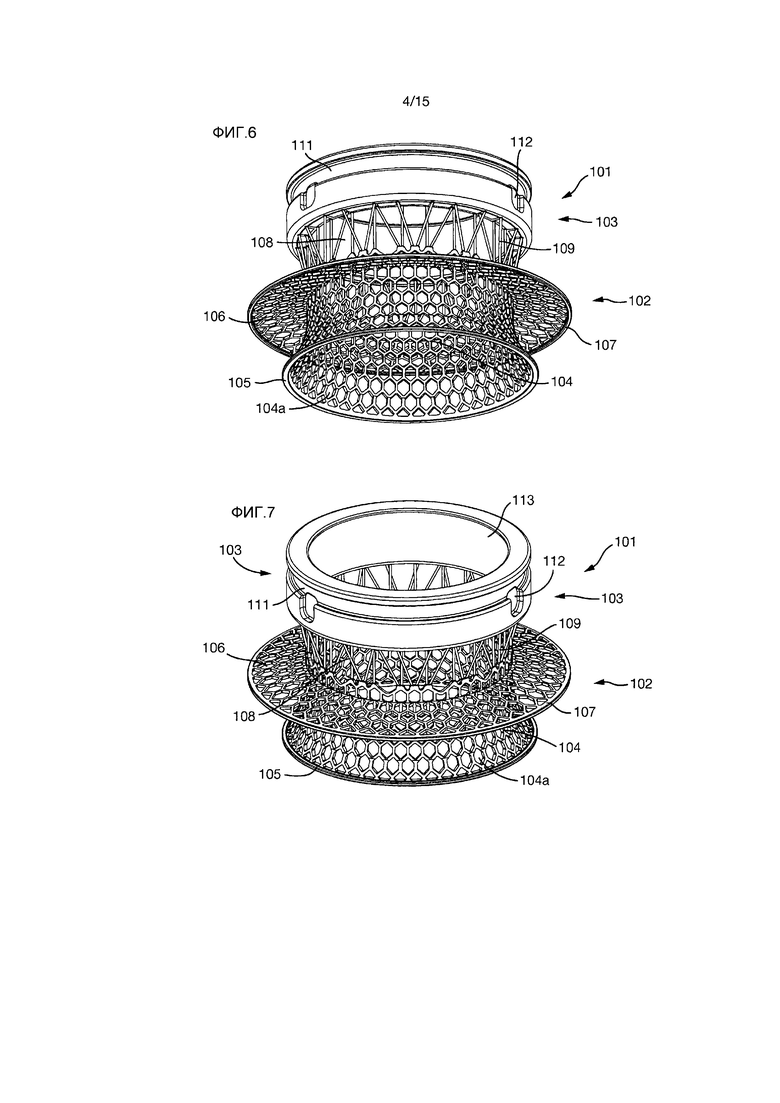
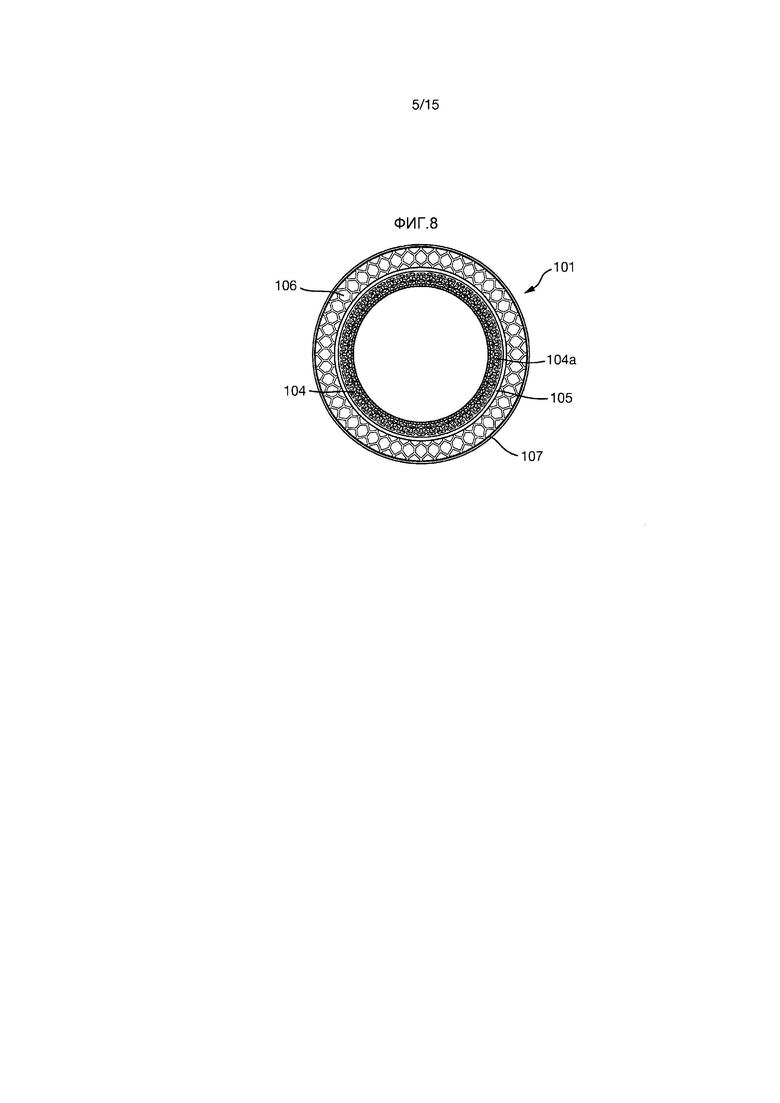
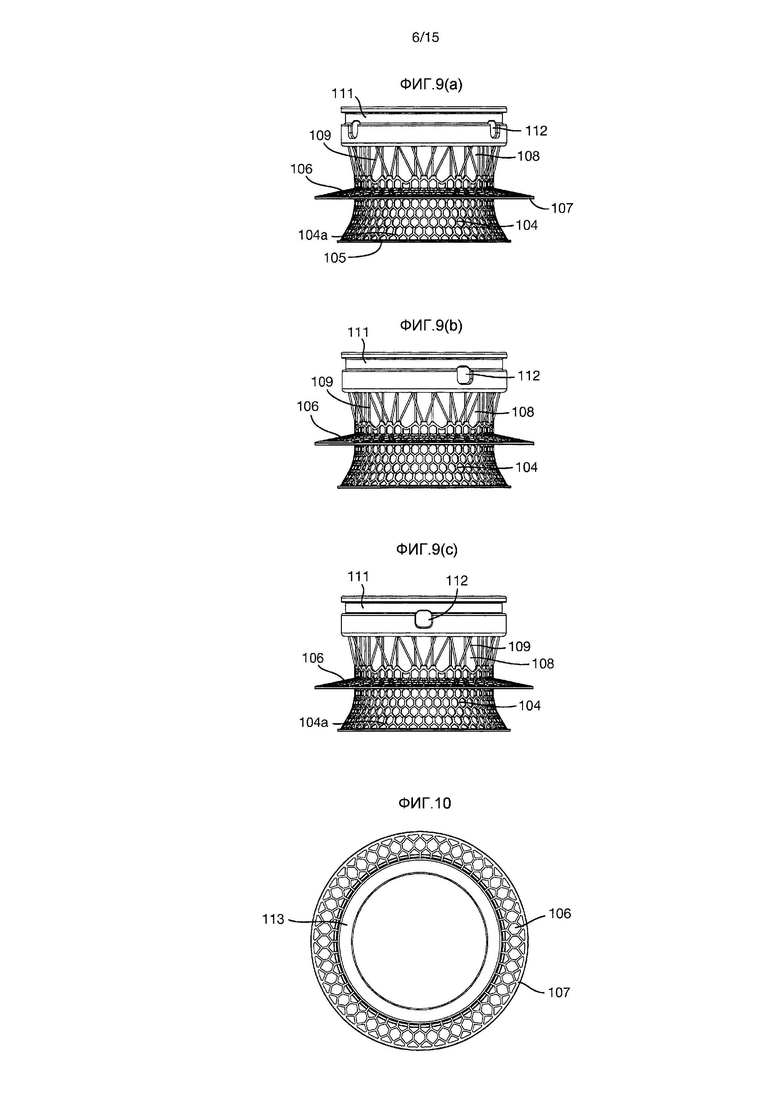
На Фиг.6-10 показан вариант осуществления импланта 101 с бόльшим внутренним диаметром, чем у импланта 1 Фиг.1-5.
Однако, подобно импланту Фиг.1-5, имплант 101 также образован внутренней секцией 102 и внешней секцией 103. Внутренняя секция 102 образована внутренней частью 104 внутренней секции и внешней частью 108 внутренней секции.
Внутренняя часть 104 внутренней секции имеет радиально проходящую часть 104a, которая заканчивается непрерывным цельным кольцом 105.
Фиксирующий фланец 106 проходит радиально наружу от внутренней части 104 внутренней секции и имеет на его радиально внешнем крае непрерывное цельное кольцо 107.
Внешняя часть 108 внутренней секции образована некоторым количеством стержней 109, проходящих между внутренней частью 104 внутренней секции и внешней секцией 103.
Внешняя секция 103 имеет внешнюю кольцевую канавку 111 и три углубления 112. Внутренняя поверхность внешней секции 103 образована трехмерной пористой конструкцией 113.
Другие признаки импланта 1, описанного выше, в равной степени применяются для импланта 101.
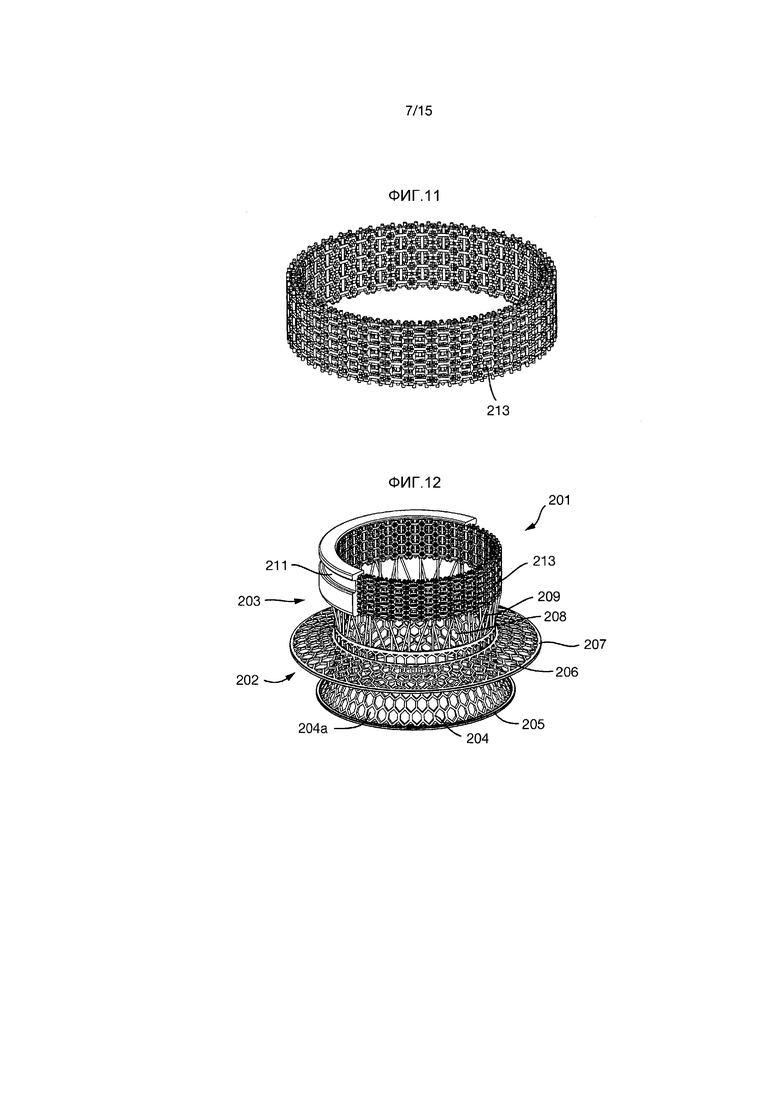
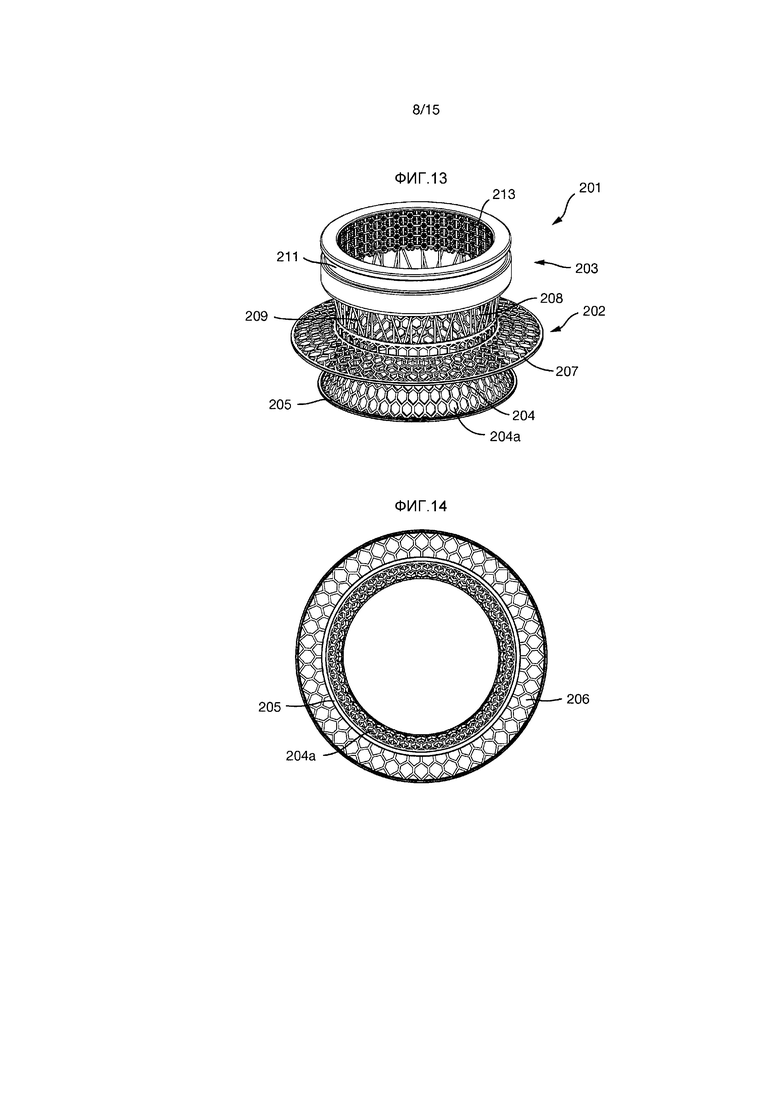
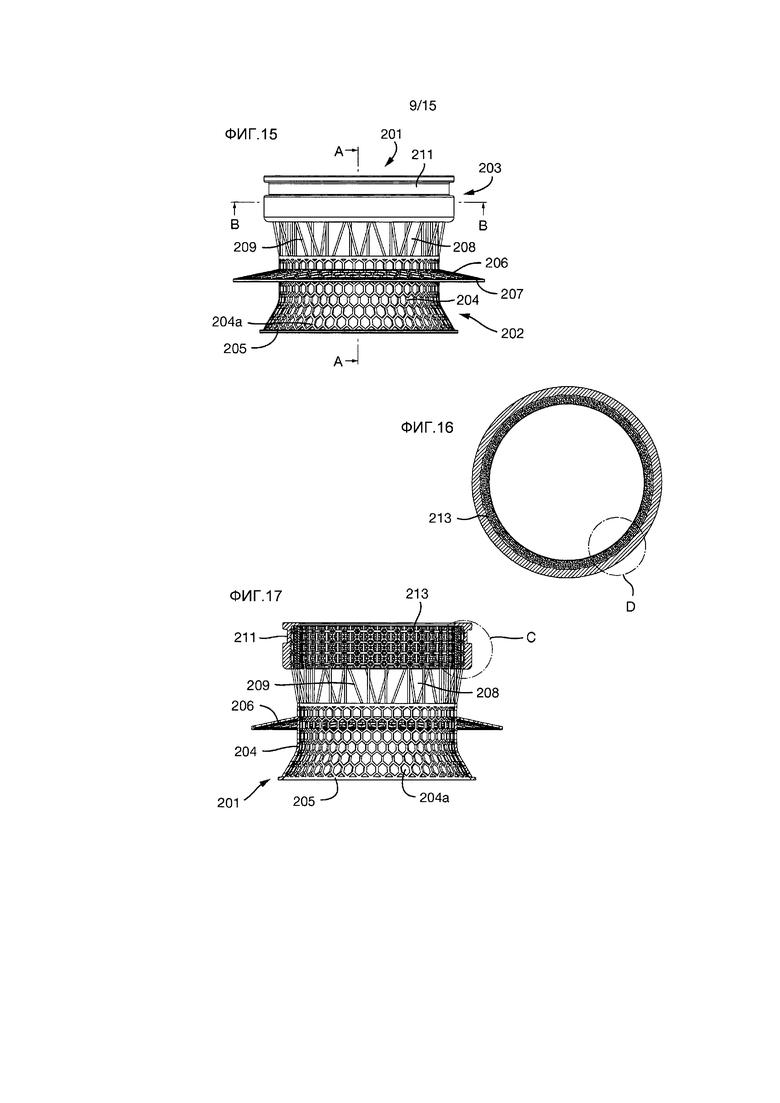
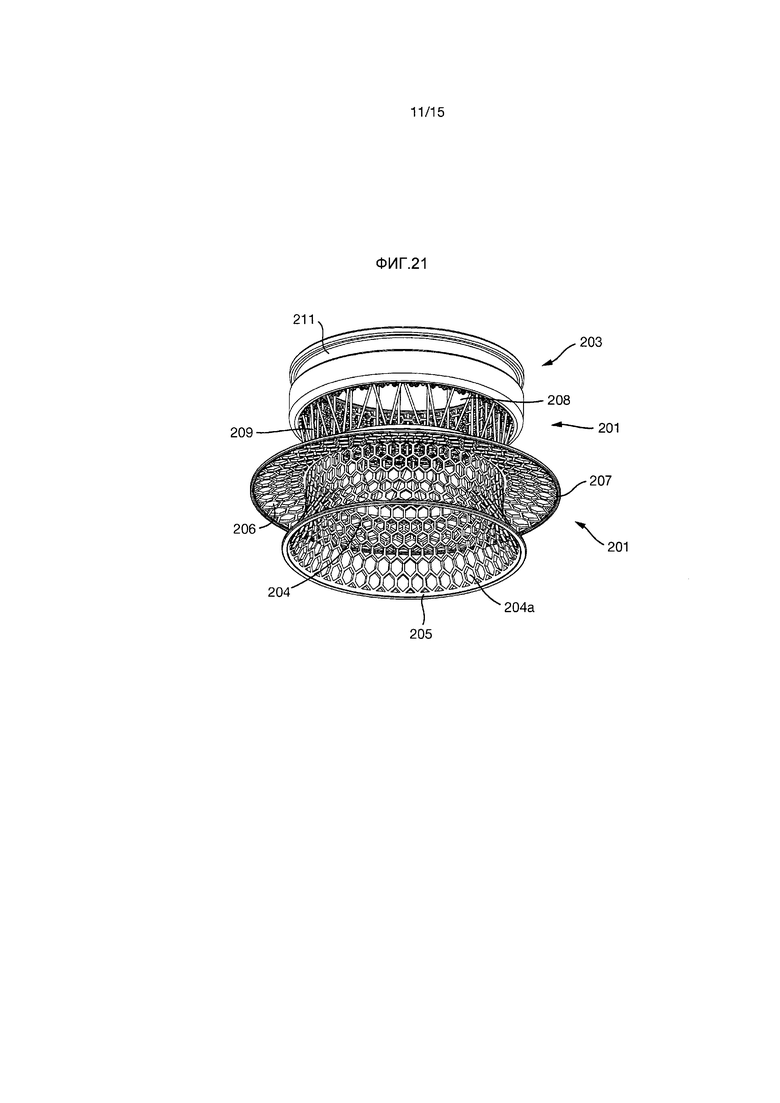
На Фиг.11 показана пористая конструкция 213. Как показано на Фиг.12-21, пористая конструкция 213 имеет форму полого цилиндра или трубки, расположенной на внутренней поверхности внешней секции 203.
Имплант 201, показанный на Фиг.12-21, является, в общем смысле, аналогичным имплантам 1 и 101, описанным выше, таким образом его конструкция не будет подробно описываться. Единственное отличие от импланта 1 заключается в том, что на внешней секции 203 нет углублений.
Имплант 201 образован внутренней секцией 202 и внешней секцией 203. Внутренняя секция 201 образована внутренней частью 204 внутренней секции и внешней частью 208 внутренней секции.
Внутренняя часть 204 внутренней секции имеет радиально проходящую часть 204a, которая заканчивается непрерывным цельным кольцом 205.
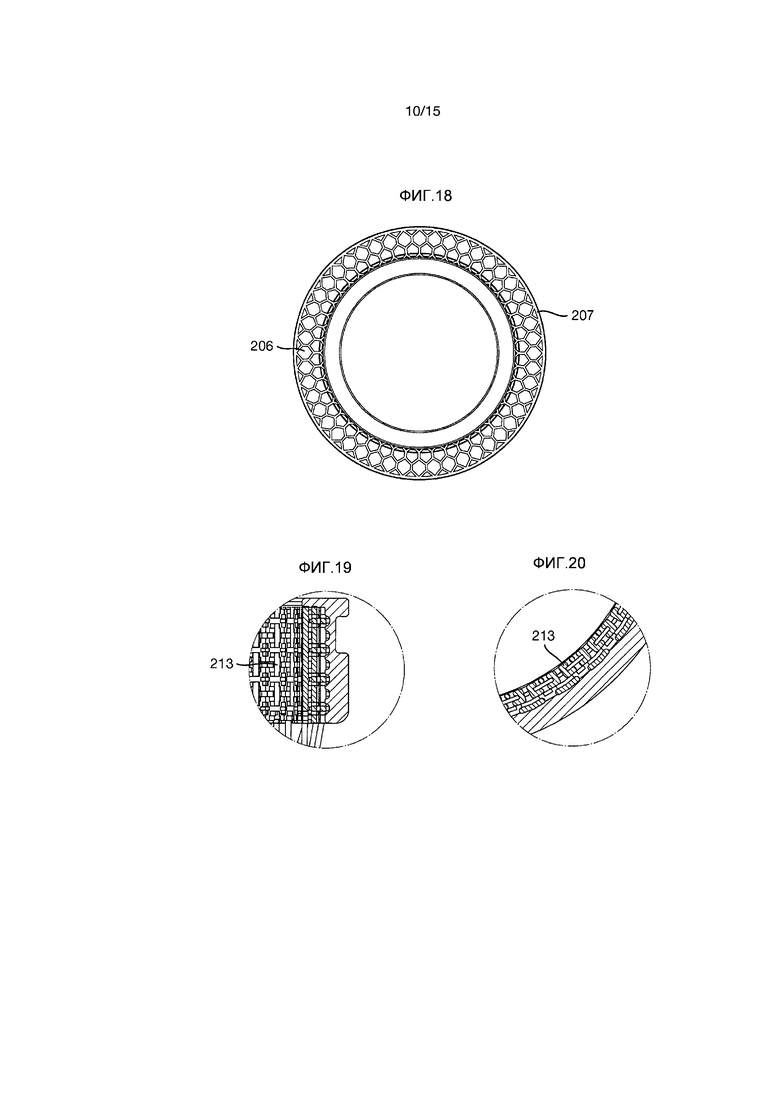
Фиксирующий фланец 206 проходит радиально наружу от внутренней части 204 внутренней секции и имеет на его радиально внешнем крае непрерывное цельное кольцо 207.
Внешняя часть 208 внутренней секции образована некоторым количеством стержней 209, проходящих между внутренней частью 204 внутренней секции и внешней секцией 203.
Внешняя секция 203 имеет внешнюю кольцевую канавку 211, но без углублений. Внутренняя поверхность внешней секции 203 образована трехмерной пористой конструкцией 213.
Пористая конструкция 213 является полностью проницаемой; нет глухих концов. Каждый проход, входящий в пористую конструкцию, также имеет выход. Максимальная толщина любого элемента, образующего пористую конструкцию, составляет 300 мкм, и максимальный диаметр любого отверстия также составляет 300 мкм.
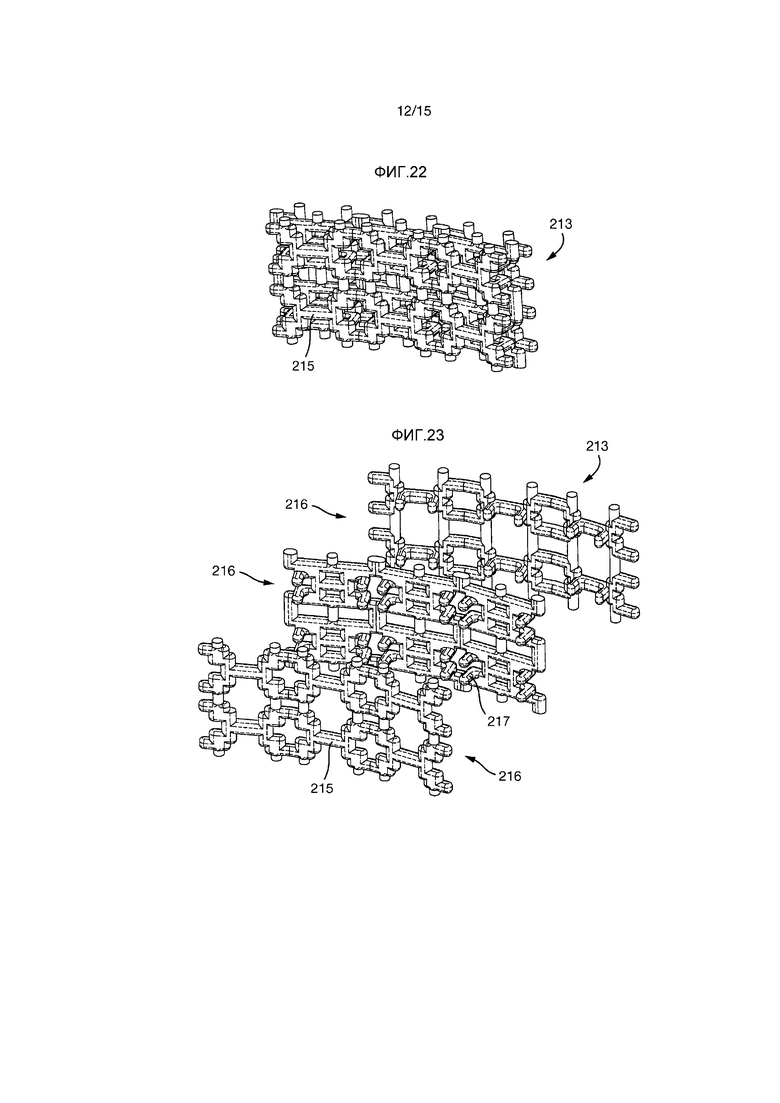
На Фиг.22 и 23 показана часть пористой конструкции 213 более подробно. Она образована взаимосоединяющимися элементами 215. Элементы 215 размещены в слои 216, которые соединены посредством соединительных элементов 217.
В показанном варианте осуществления, элементы 215 и 217 образуют правильный, повторяющийся рисунок на всей пористой конструкции 213. Однако, в других вариантах осуществления, пористая конструкция имеет неправильную структуру. Отверстия в пористой конструкции имеют, по существу, квадратное, прямоугольное или крестообразные поперечные сечения. Однако, в альтернативных вариантах осуществления, некоторые или все отверстия являются круглыми или овальными.
На Фиг.24 и 25(a)-(c) показан пример другой пористой конструкции 313. Эта пористая конструкция 313 выполнена из некоторого количества повторяющихся подузлов 314. Каждый из подузлов 314 образован четырьмя элементами 315, соединенными друг с другом в центральной точке подузла 314 на их концах. Шесть подузлов 314 соединяются друг с другом и образуют, в общем смысле, гексагональное кольцо или узел 316. Узлы 316 затем соединяются друг с другом правильным повторяющимся образом и образуют пористую конструкцию 313.
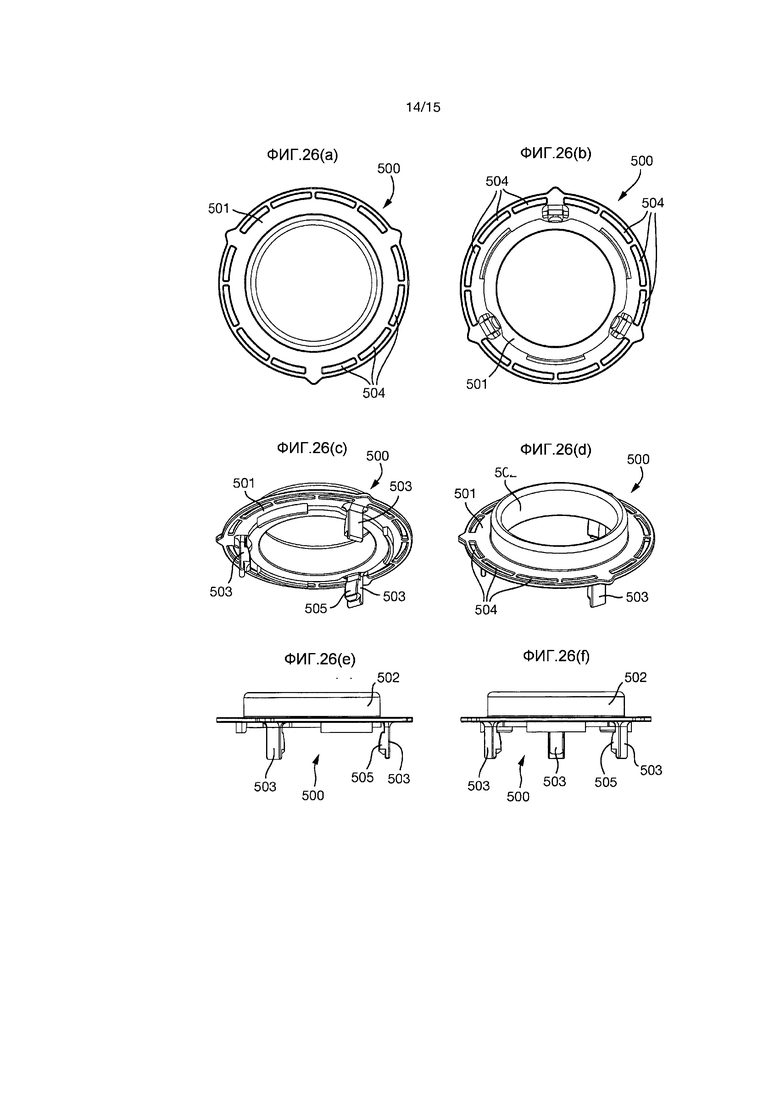
На Фиг.26(a)-(f) показан адаптер 500 для закрепления сегмента кишечника снаружи тела пациента после того, как было выполнено наложение стомы.
Адаптер 500 образован сплющенным кольцом 501 с короткой цилиндрической частью 502, выступающей в первом направлении от внутреннего диаметра кольца 501. Три упругих элемента 503 выступают от кольца 501 в противоположном направлении относительно цилиндрической части 502.
Упругие элементы 503 размещены на равных расстояниях вокруг кольца 501, и каждый элемент 503 имеет выступающую часть 505, расположенную на радиально внутренней стороне упругого элемента 503 и по направлению к концу упругого элемента 503 от кольца 501.
Кольцо 501 имеет несколько щелеобразных отверстий 504 (в этом случае, двенадцать), размещенных вокруг него в окружном направлении.
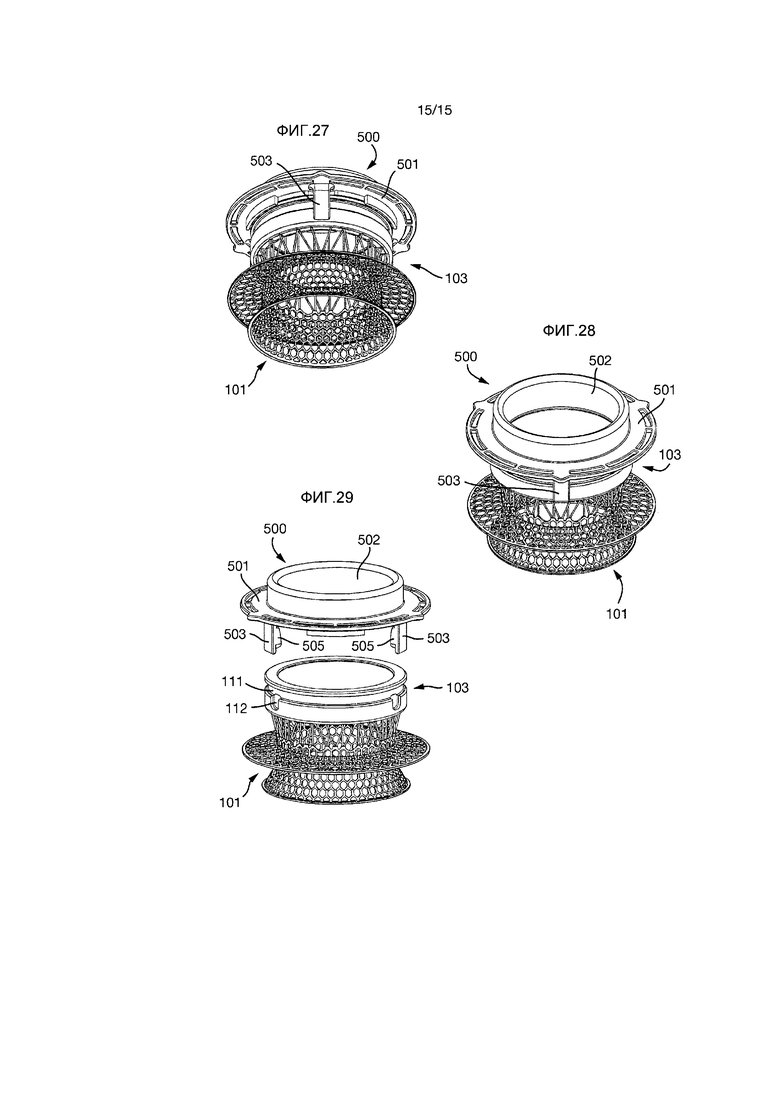
Как показано на Фиг.28-30, адаптер 500 может прикрепляться к внешней секции 103 импланта 101. Выступающие части 505 упругих элементов 503 размещаются в углубления 112, тем самым прикрепляя адаптер 500 к импланту 101 и предохраняя его от перемещения как во вращательном, поперечном, так и продольном направлении относительно импланта 101.
Когда прикреплен, адаптер 500 и имплант 101 имеют общую ось, и адаптер 500 имеет такие размеры, что он может размещаться на и прикрепляться к импланту 101. Внутренний диаметр адаптера 500 и внешней секции 103 импланта 101 являются одинаковыми.
Адаптер 500 полностью выполнен из пластика и изготовлен с помощью процесса лазерного спекания из порошка полиамида медицинского качества (PA2200).
Адаптер 500 стерилизуется посредством автоклавирования и обеспечивается стерильным. В качестве альтернативы, адаптер 500 может стерилизоваться посредством излучения, газа, такого как этиленоксид, плазмы, или другими способами.
Адаптер 500 обеспечивается с разными размерами, например двумя размерами, для приспосабливания к имплантам разных размеров (т.е., имплантам с разными диаметрами).
Адаптер 500 предназначен для использования во время хирургического вмешательства при имплантировании импланта, например импланта, описанного выше. Когда прикреплен к импланту 101, адаптер 500 может размещать сегмент кишечника через него и обеспечивать возможность возврата обратно сегмента кишечника через адаптер 500.
Адаптер 500 может использоваться для фиксации эфферентной кишки в течение около 4-6 недель после имплантации, для обеспечения наилучшего возможного бесстрессового заживления и условий врастания для подвздошной кишки во время процесса вживления импланта.
Адаптер 500 прикрепляется к внешней секции 103 импланта 101 в конце операции имплантации. Он используется для закрепления эфферентной кишки с помощью нескольких хирургических ниток, во время первых четырех-шести недель после имплантации. Затем, эфферентная кишка отрезается, и адаптер 500 удаляется.
Для использования адаптера 500, выполняются следующие этапы:
- Защелкивание адаптера 500 на внешней секции 103 импланта 101. Его незначительное поворачивание для обеспечения его надлежащей блокировки на месте.
- Эфферентный конец кишки возвращается через адаптер 500 над имплантом 101 и закрепляется посредством использования хирургических ниток через отверстия 504.
- Обеспечение того, что канавка 111 вокруг внешней части внешней секции 103 является свободной от ткани, таким образом она может использоваться для прикрепления стабилизирующего устройства (не показано). (Стабилизирующее устройство представляет собой устройство, использующееся для закрепления импланта 101 на месте во время периода заживления посредством обеспечения поддерживания от наклона или вертикального перемещения импланта 101. Оно может прикрепляться к внешней секции 103 импланта 101, например, и опирается на кожу или кожный барьер).
- Фиксация кишки на брюшине, используя хирургические нитки.
После нескольких недель кишка должна достаточно врасти к имплант 101 для удаления адаптера 500. Часть кишки, выступающая наружу импланта 101, теперь будет начинать высыхать и отрезается. Адаптер 500 удаляется, и кишка будет постоянно располагаться непосредственно на верхней части импланта 101.
Для удаления адаптера 500, выполняются следующие этапы:
- Удаление какого-либо мешка стомы и аккуратная очистка отверстия.
- Острожное удаление стабилизирующего устройства и кожного барьера стомы.
- Аккуратное промывание вокруг импланта 101 для удаления какого-либо кишечного содержимого или жидкости.
- С помощью диатермического скальпеля, надрезание кишки внутри адаптера 500 на три миллиметра от верхней части по всей толщине кишки.
- Если необходимо, разрезание кишки вниз до основания адаптера 500 с помощью хирургических щипцов. Не следует выходить за пределы основания адаптера 500, так как это может привести к повреждению ткани, вросшей в цилиндр импланта, приводя к протечке.
- С помощью острого предмета, осторожное поднятие упругих элементов 503 с углублений 112 во внешней секции 103 и медленное удаление адаптера 500.
- С помощью анатомических ножниц, обрезание какой-либо лишней ткани, которая остается над внешней секцией 103 импланта 101. Если необходима катетеризация, не следует трогать внутреннюю часть (внутренний диаметр) импланта 101.
- Размещение нового кожного барьера, стабилизатора и мешка стомы на место.
| название | год | авторы | номер документа |
|---|---|---|---|
| ИМПЛАНТ | 2014 |
|
RU2651348C2 |
| ПОДКОЖНЫЙ ИМПЛАНТ И СПОСОБ НАЛОЖЕНИЯ СТОМЫ | 2012 |
|
RU2602724C2 |
| Эндопротез для хирургического лечения парастомальных грыж техникой IPOM | 2022 |
|
RU2784168C1 |
| УСТРОЙСТВА ДЛЯ ВОССТАНОВЛЕНИЯ ТКАНИ С БЫСТРЫМ ВПИТЫВАНИЕМ ТЕРАПЕВТИЧЕСКИХ СРЕДСТВ | 2012 |
|
RU2608461C2 |
| ЧРЕСКОЖНО ВВОДИМАЯ ЭНДОСКОПИЧЕСКАЯ ГАСТРОСТОМИЧЕСКАЯ ТРУБКА С ИЗМЕНЯЕМОЙ КОНФИГУРАЦИЕЙ | 2011 |
|
RU2589686C2 |
| ИМПЛАНТАТ СПИНАЛЬНОЙ СТАБИЛИЗАЦИИ | 2006 |
|
RU2430700C2 |
| Способ фиксации композитных сетчатых эндопротезов при лапароскопической внутрибрюшной пластике парастомальной грыжи | 2021 |
|
RU2758557C1 |
| ХИРУРГИЧЕСКИЙ ИМПЛАНТАТ | 2014 |
|
RU2665188C2 |
| КОМПЛЕКТ ПРИНАДЛЕЖНОСТЕЙ ДЛЯ ФИКСАЦИИ ПРОТЕЗА ИЛИ ЕГО ЧАСТИ И/ИЛИ ЗАПОЛНЕНИЯ КОСТНЫХ ДЕФЕКТОВ И СПОСОБ ФИКСАЦИИ ПРОТЕЗА ИЛИ ЕГО ЧАСТИ С ИСПОЛЬЗОВАНИЕМ УКАЗАННОГО КОМПЛЕКТА | 2007 |
|
RU2458655C2 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ХИРУРГИЧЕСКОГО ИМПЛАНТАТА (ВАРИАНТЫ) И ХИРУРГИЧЕСКИЙ ИМПЛАНТАТ | 2002 |
|
RU2305514C2 |
Изобретение относится к медицинской технике, а именно к имплантам стомы. Имплант содержит трубчатую внутреннюю секцию для имплантации в пациента и внешнюю секцию, соединенную с внутренней секцией, в котором внутренняя секция содержит множество стержней, и стержни имеют диаметр меньший или равный 500 мкм. 3 н. и 14 з.п. ф-лы, 29 ил.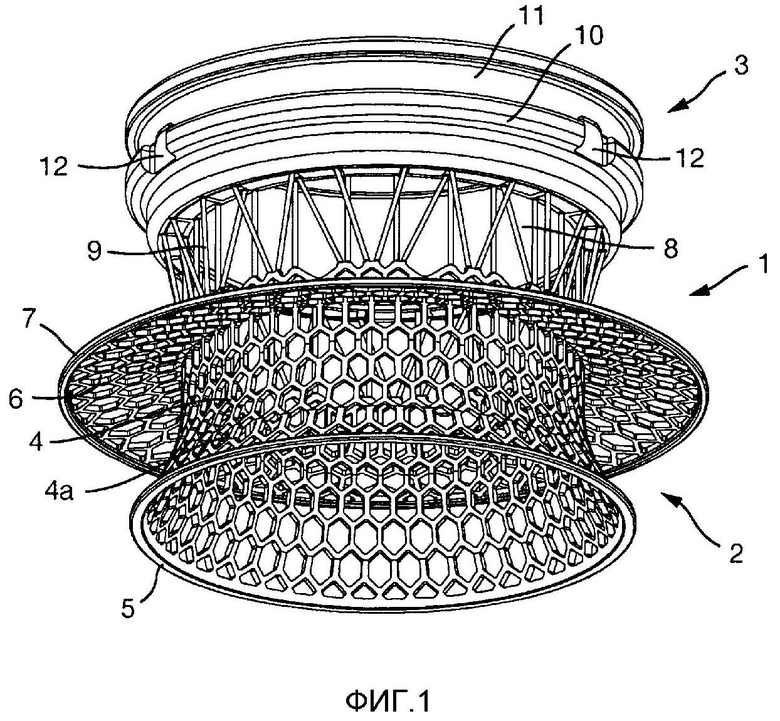
1. Имплантат стомы, содержащий трубчатую внутреннюю секцию для имплантации в пациента и внешнюю секцию, соединенную с внутренней секцией, в котором внутренняя секция содержит множество стержней, и стержни имеют диаметр, меньший или равный 500 мкм.
2. Имплантат по п. 1, в котором стержни размещены в окружном направлении вокруг имплантата.
3. Имплантат по п.1 или 2, в котором один или более из стержней наклонен относительно продольной оси имплантата.
4. Имплантат по п. 1 или 2, в котором один или более из стержней является параллельным относительно продольной оси имплантата.
5. Имплантат по п. 1 или 2, в котором один или более стержней имеет по меньшей мере один конец, размещенный радиально внутрь относительно имплантата по сравнению с другими стержнями.
6. Имплантат по п. 1 или 2, в котором стержни имеют диаметр, меньший или равный 450 мкм, меньший или равный 400 мкм, меньший или равный 350 мкм, меньший или равный 300 мкм или меньший или равный 250 мкм.
7. Имплантат по п. 1 или 2, в котором внутренняя секция содержит внутреннюю часть внутренней секции и внешнюю часть внутренней секции, причем внешняя часть внутренней секции содержит множество стержней.
8. Имплантат по п. 7, в котором множество стержней соединяет внутреннюю часть внутренней секции с внешней секцией.
9. Имплантат по п. 8, в котором внутренняя часть внутренней секции соединена с внешней секцией только посредством множества стержней.
10. Имплантат по п. 7, в котором внешняя часть внутренней секции образована только множеством стержней.
11. Имплантат по п. 7, в котором внутренняя часть внутренней секции содержит средство для врастания, предпочтительно в форме сетки.
12. Имплантат по п. 1 или 2, в котором на внутреннем конце внутренняя секция проходит радиально наружу.
13. Имплантат по п. 1 или 2, дополнительно содержащий фиксирующий фланец, проходящий радиально наружу от внутренней секции.
14. Имплантат по п. 13, в котором фиксирующий фланец образован сеткой.
15. Имплантат по п. 1 или 2, в комбинации с сопрягаемой крышкой, мешком и/или выводящим устройством.
16. Способ изготовления имплантата, при этом имплантат представляет собой имплантат по любому из пп. 1-15.
17. Имплантат стомы, содержащий:
внешнюю секцию, имеющую корпус для прикрепления к адаптеру или другому удаляемому устройству, первый и второй концы, и внутреннюю и внешнюю поверхности, проходящие между первым и вторым концами, при этом второй конец имеет ширину, проходящую радиально между внутренней и внешней поверхностями внешней секции;
трубчатую сетку, имеющую первый и второй концы; и
множество стержней, соединяющих второй конец внешней секции с первым концом трубчатой сетки, причем стержни прикреплены в разных точках по ширине и вдоль окружности второго конца внешней секции и проходят к первому концу трубчатой секции и прикреплены в разных точках по его окружности, при этом стержни содержат меньше материала, чем трубчатая сетка, для уменьшения у пациента, которому вживляется имплантат, побочных реакций на них.
| US2009192464 A1, 30.07.2009 | |||
| US3783868 A, 08.01.1974 | |||
| US2002099344 A1, 25.07.2002 | |||
| СОЕДИНЕНИЕ ДЛЯ СТОМЫ | 1994 |
|
RU2124335C1 |
Авторы
Даты
2019-11-22—Публикация
2014-03-14—Подача