Изобретение относится к медицине и может быть использовано при ультразвуковой диагностике в перинатологии.
Физиологические процессы внутриутробного развития плода крайне уязвимы. Современные методы исследования позволяют оценить динамику развития органов и систем в фетальном периоде и определить реакцию фетоплацентарного комплекса на воздействие экзогенных факторов (Merz Е., 2011, Prabhu N. et al., 2010). Табакокурение беременной создает экстремальные условия для развития и жизнедеятельности плода (Бессолова Н.А. и др., 2008). Организм матери становится экзогенной средой развития плода в экологически опасной обстановке, связанной с поступлением продуктов табачного дыма в фетоплацентарный комплекс (Johansson A.L. et al., 2009, Ekblad M. et al., 2010). По данным МКБ 10 диагноз поражение плода, обусловленное потреблением табака матерью (Р04.2), пренатально выставляется по наличию только низких показателей предполагаемой массы плода у курящих беременных.
В связи с увеличением частоты курения у беременных во всем мире возрос интерес к исследованию фетоплацентарного комплекса при табакокурении женщины (Семенова Т.В. и др., 2014; Bublitz М.Н. et al., 2012; Suhag A. et al., 2013). Использование ультразвукового метода исследования позволяет детально изучить механизмы функционирования фетоплацентарного комплекса и их нарушение при повреждающем действии продуктов табачного дыма на плод и провизорные органы.
В доступной литературе нами не было выявлено аналогов использования ультразвуковых показателей развития плода для диагностики табачного синдрома плода в сроке третьего ультразвукового скрининга беременных.
Цель изобретения - разработать алгоритм ультразвуковой диагностики табачного синдрома плода на третьем ультразвуковом скрининге беременных. Задача: определить ультразвуковые признаки повреждения плода при табачной зависимости беременной с различной длительностью и интенсивностью курения во время беременности.
Для достижения поставленной цели были обследованы 120 беременных. Критерии включения в исследование: одноплодная беременность, головное предлежание плода, наличие или отсутствие курения во время беременности, отсутствие злоупотребления алкоголем, психоактивными веществами, отсутствие тяжелой экстрагенитальной патологии, добровольное согласие беременной на обследование.
В зависимости от наличия или отсутствия курения во время беременности сформированы две группы. В 1 группу включены некурящие и не подвергающиеся пассивному курению беременные (40 чел.), во 2 - курящие на протяжении беременности (80 чел.). Учитывая, что «окно уязвимости» для экспозиции табачного дыма - пре- и периимплантационный период (Esposito Е. et al., 2008), сравнение показателей развития плода в группе курящих беременных проведено в двух подгруппах: 2а - курящие только в первом триместре (эмбриональный период) и 2б - курящие всю беременность. Проводился ультразвуковой скрининг беременных в режиме реального времени на аппарате ALOKA-4000 с установленной акушерской программой в сроке 30-34 недели беременности. При помощи компьютерной программы проведен расчет предполагаемой массы плода по M.J. Shepard et al. (1982). Оценка степени табачной зависимости проводилась по тесту Фагерстрема. Значения показателей, требующих измерения, соотносились с биометрическими диаграммами и таблицами E. Merz (2011) в соответствии с гестационным сроком с указанием значений в интервале Р 5 - Р 95 как нормальных, ниже Р 5 - низких, выше Р 95 - высоких. Уровень критической статистической значимости составил р<0,05.
Фетометрическое обследование плода было проведено согласно общепринятой методике для третьего УЗ-скрининга беременных. Измеряли следующие показатели плода: бипариетальный размер головы, лобно-затылочный размер головы, окружность головы, окружность живота, длина бедренных костей, костей голени, плечевых костей, костей предплечья и определялось соответствие размеров плода гестационному сроку. Высчитывалась предполагаемая масса плода. Достоверная разница выявляется по показателям бипариетального размера головы, окружности головы, длины бедренных костей, длины костей голени, длины костей плеча.
По данным нашего исследования достоверное снижение размеров БПР головы у плодов курящих беременных наблюдалось в 42,5% случаев, в группе плодов некурящих беременных в 17,5% случаев. Размеры ОГ достоверно снижены в 50,0% случаев в группе плодов курящих беременных, в группе плодов некурящих беременных в 20,0% случаев. Длина БК у плодов 2 группы достоверно снижена в 20,0% случаев, у плодов 1 группы в 2,5% случаев. Снижение длины костей голени и плеча наблюдалось только у плодов курящих беременных в 11,2% и в 16,2% случаев соответственно. Межгрупповые различия в размерах ЛЗР, ОЖ и костей предплечья у плодов были недостоверны. Значения предполагаемой массы плода ниже 5 перцентиля выявлены у 3,75% плодов, что свидетельствует о низком диагностическом критерии этого показателя для пренатальной диагностики табачного синдрома плода в сроке 30-34 недели гестации.
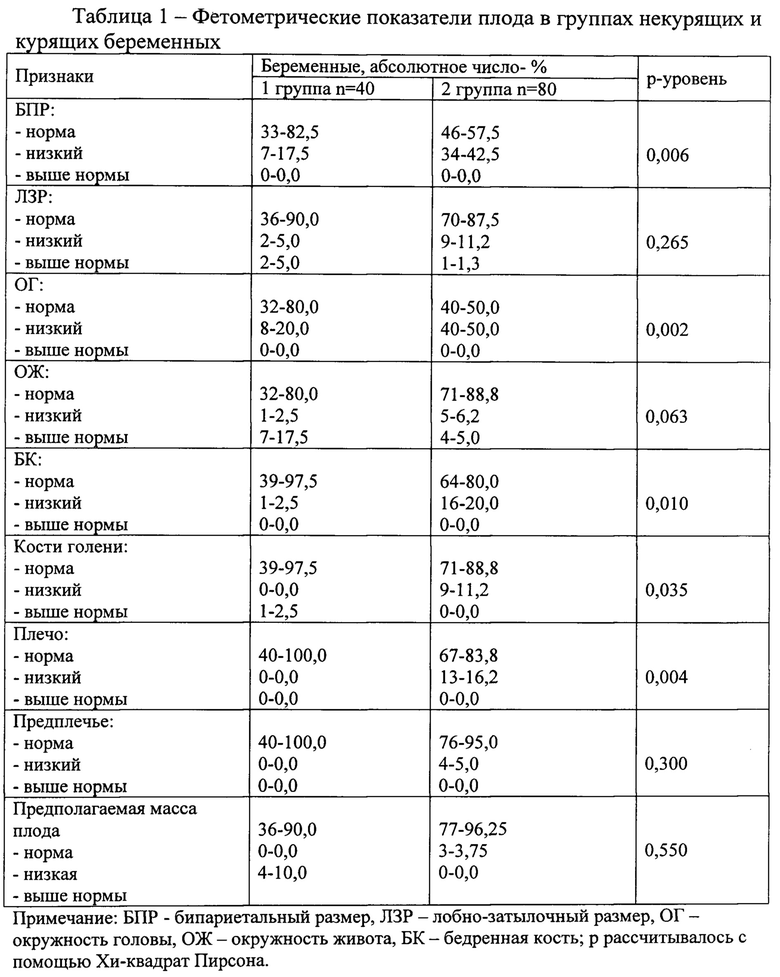
Проведен анализ влияния стажа курения при беременности на фетометрические показатели плода (табл. 2).
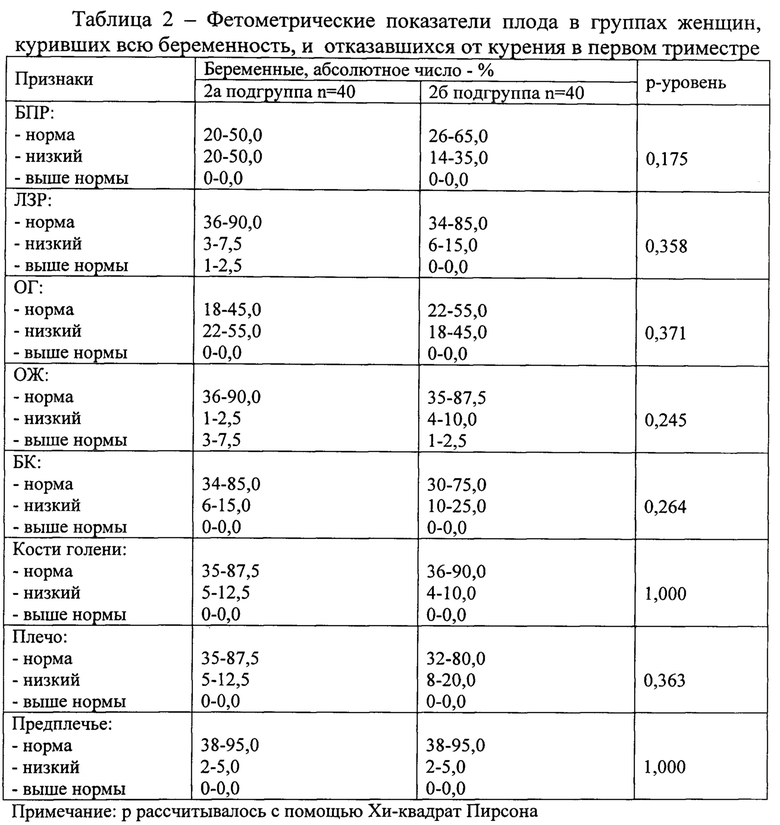
Как демонстрирует таблица 2, нет достоверных различий в показателях фетометрических характеристик у беременных, куривших всю беременность и отказавшихся от курения в первом триместре, что свидетельствует о раннем эмбриотоксическом воздействии продуктов табачного дыма на плод.
Проведено изучение морфологических характеристик плода, согласно протоколу исследования в третьем скрининге беременных, с измерением структур головного мозга: боковых желудочков, мозжечка, большой цистерны, полости прозрачной перегородки, лицевых структур: профиль, носогубный треугольник, носовая кость, орбита. Осмотрена структура внутренних органов: легких, мочевого пузыря, желудка, желчного пузыря, кишечника, почек, сердца и крупных сосудов. Нами были внедрены дополнительные параметры морфологического статуса плода: в структурах головного мозга - полость прозрачной перегородки, размер поперечного диаметра мозжечка, в лицевых структурах - ширина орбиты, расстояние между орбитами. Данные морфологических структур плода представлены в таблице 3.
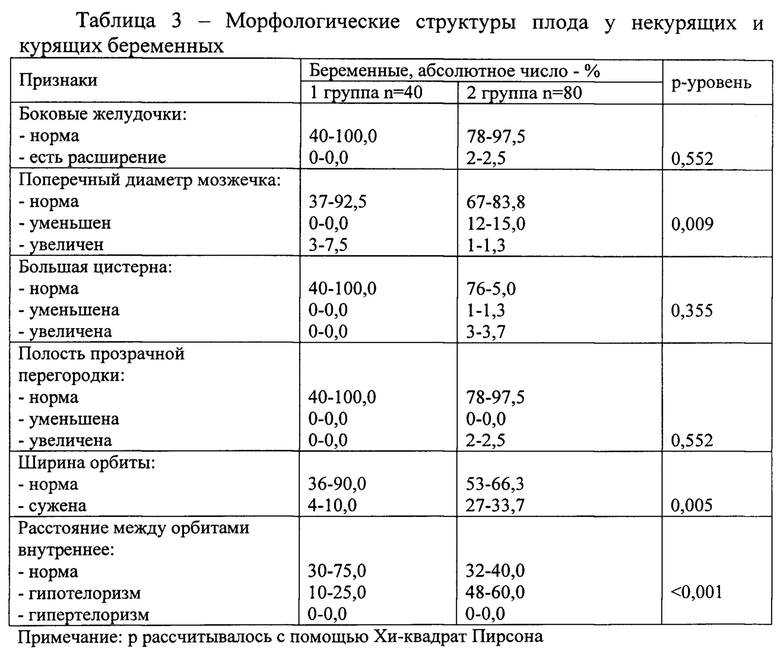
Выявлена достоверная разница в группах некурящих и курящих беременных по структурам головного мозга и лица плода. В группе курящих беременных у плодов достоверно чаще сужена ширина орбиты и регистрируется гипотелоризм в 33,7% и 60,0% соответственно. Уменьшение поперечного диаметра мозжечка было выявлено только у плодов в группе курящих беременных в 15,0% случаев. Различия по размерам боковых желудочков, большой цистерны, полости прозрачной перегородки у плодов были недостоверны между двумя группами.
Проведено изучение параметров морфологии плода у женщин, куривших всю беременность, и отказавшихся от курения в первом триместре, данные предоставлены в таблице 4.
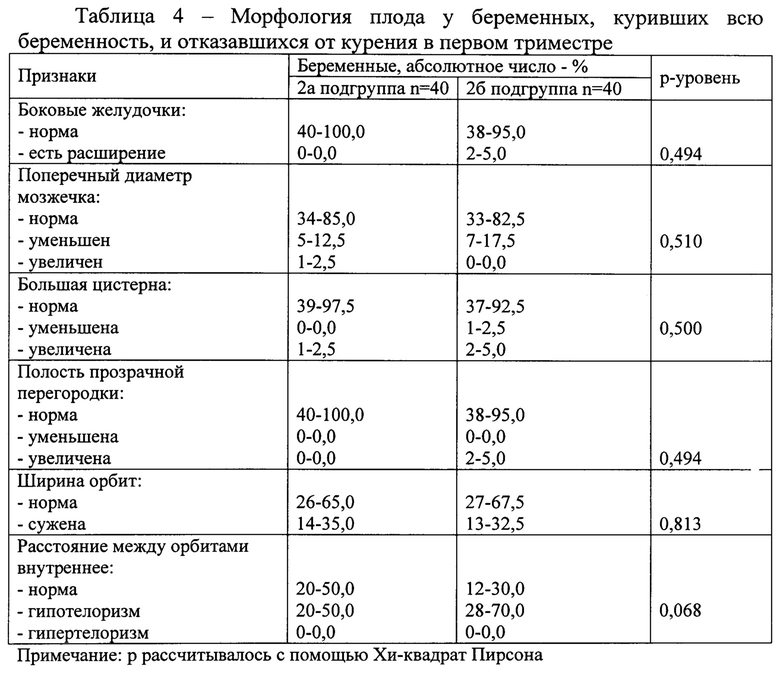
Не было выявлено достоверных различий в морфологии плода у беременных, куривших всю беременность, и отказавшихся от курения в первом триместре.
Проведено ультразвуковое исследование при третьем УЗ-скрининге беременных - плаценты, околоплодных вод, пуповины, матки в группах курящих и некурящих беременных. Дополнительно к основным параметрам исследования провизорных органов нами был внедрен дополнительный параметр - толщина пуповины. Данные исследования представлены в таблице 5.
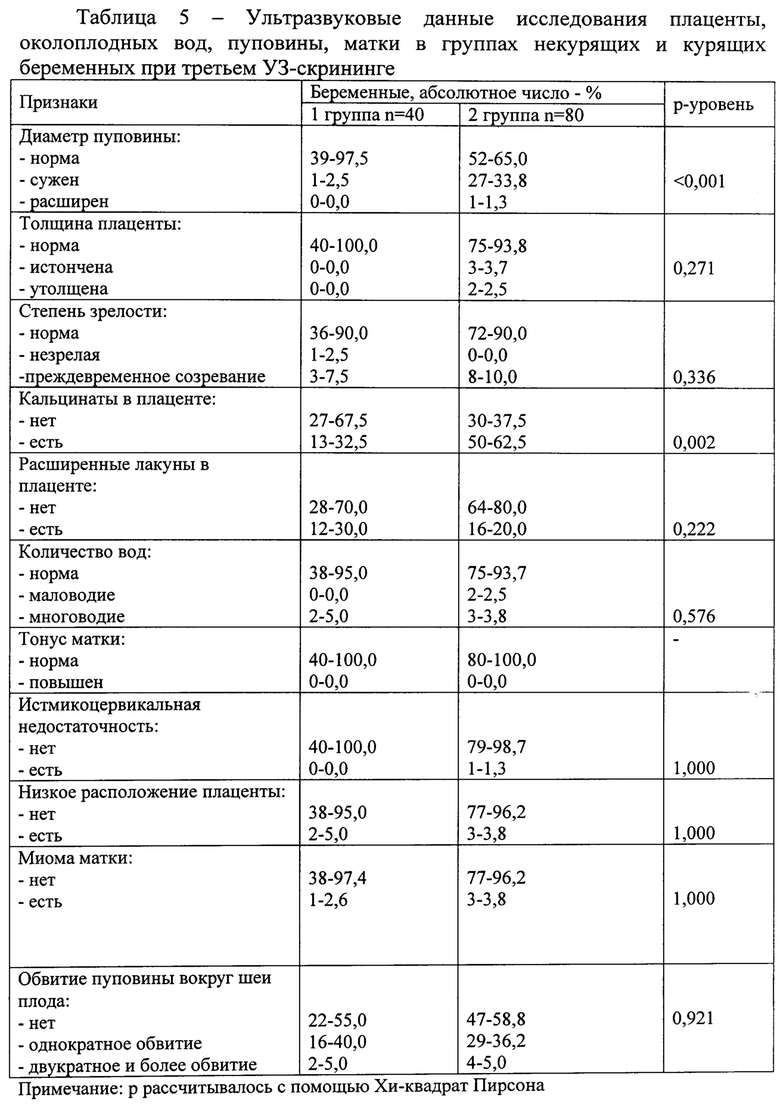
Выявлено достоверное сужение пуповины во 2 группе в 33,8%, в 1 группе в 2,5% случаев. Нет достоверных различий в количестве плацент с значением толщины в интервале Р 5 - Р 95 в обеих группах при использовании центильных таблиц значений толщины плаценты в зависимости от срока гестации. Однако плаценты с толщиной менее Р 5 и более Р 95 встречались только в группе курящих беременных, что косвенно свидетельствует о нарушении морфогенеза плаценты в этой группе беременных. Нет достоверных различий в степени зрелости плацент, аномального расположения плацент и состоянии лакун плацент в двух сравниваемых группах. Почти в два раза чаще регистрируются кальцинаты в плацентах курящих беременных по сравнению с некурящими 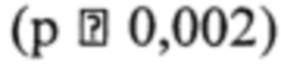 . В нашем исследовании курение не оказало влияния на количество околоплодных вод. Нет достоверных различий в числе плодов с обвитием пуповиной у курящих и некурящих беременных. Нарушений тонуса матки в момент обследования у женщин двух групп не выявлено. Количество женщин с миомами матки примерно равно в двух группах.
. В нашем исследовании курение не оказало влияния на количество околоплодных вод. Нет достоверных различий в числе плодов с обвитием пуповиной у курящих и некурящих беременных. Нарушений тонуса матки в момент обследования у женщин двух групп не выявлено. Количество женщин с миомами матки примерно равно в двух группах.
Проведено ультразвуковое исследование плаценты, околоплодных вод, пуповины, матки у женщин, куривших всю беременность, и отказавшихся от курения в первом триместре. Данные исследования представлены в таблице 6.
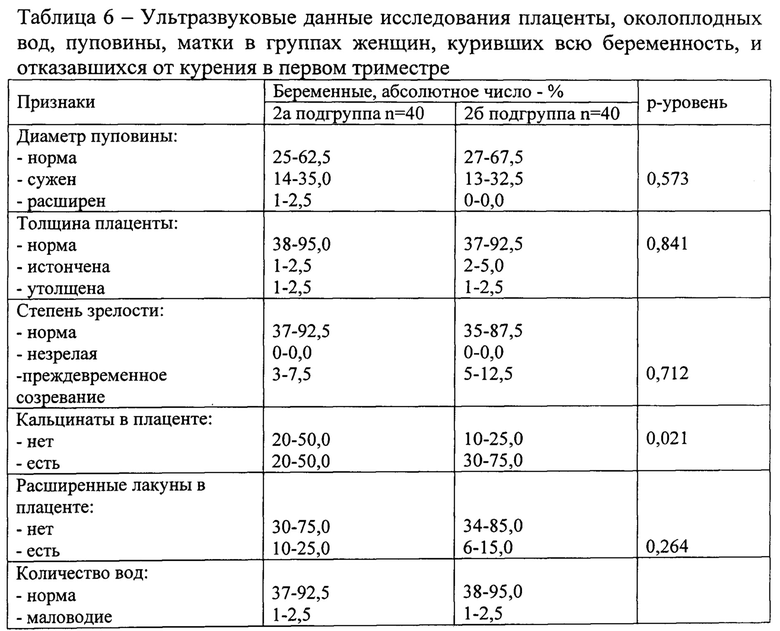

Как демонстрирует таблица 6, показатели, характеризующие толщину плаценты, степень зрелости плаценты, состояние лакун, количество околоплодных вод, диаметр пуповины нарушены примерно в одинаковом проценте случаев. Кальцинаты в плаценте в 75,0% случаев выявляются во 2б подгруппе, что достоверно чаще, чем во 2а подгруппе 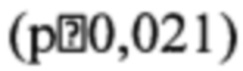 , у которых кальцинаты регистрируются в 50,0% случаев.
, у которых кальцинаты регистрируются в 50,0% случаев.
Список источников
1. Бессолова Н.А. Медико-социальные аспекты беременности и родов у женщин с никотиновой зависимостью / Н.А. Бессолова, Л.Г. Киселева, А.Г. Соловьев // Экология человека. - 2008. - №9. - С. 46-49.
2. Мерц Э. Ультразвуковая диагностика в акушерстве и гинекологии: в 2 т. / Э. Мерц; под общ. ред. А.И. Гуса. - М.: МЕДпресс-информ, 2011.
3. Особенности течения беременности и исходов родов при табакокурении / Т.В. Семенова [и др.] // Журн. акушерства и женских болезней. - 2014. - №2. - С. 50-58.
4. Bublitz М.Н. Maternal smoking during pregnancy and offspring brain structure and function: review and agenda for future research / M.H. Bublitz, L.R. Stroud // Nicotine Tob. Res. - 2012. - Vol. 14, №4. - P. 388-397.
5. Ekblad M. Smoking during pregnancy and fetal brain development / М. Ekblad. - Turku, Finland, 2013.
6. An animal model of cigarette smoke-induced in utero growth retardation / R. Emily Esposito [et al.] // Toxicology. - 2008. - Vol. 246, №2-3. - P. 193-202.
7. Maternal smoking and infant mortality: does quitting smoking reduce the risk of infant death? / A.L. Johansson [et al.] // Epidemiology. - 2009. - Vol. 20, №4. - P. 590-597. doi:10.1097/EDE.0b013e31819dcc6a.
8. First trimester maternal tobacco smoking habits and fetal growth / N. Prabhu [et al.] // Thorax. - 2010. - Vol. 65. - P. 235-240.
9. Shepard M. J. An evaluation of two equations for predicting fetal weight by ultrasound / M. J. Shepard, V. A. Richards // Obstet. Gynec. - 1982. - Vol. 142. - P. 47-54.
10. Suhag A. Intrauterine Growth Restriction (IUGR): Etiology and Diagnosis / A. Suhag, V. Berghella // Curr. Obstet. Gynecol. Rep. - 2013. - Vol.2. - P. 102-116.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования ранней задержки роста плода по данным плацентометрии в сроки гестации 19-21 неделя у пациенток группы низкого риска | 2022 |
|
RU2795084C1 |
| Прогнозирование плацентарной преэклампсии по данным плацентометрии в сроки гестации 19-21 неделя у пациентов группы низкого риска | 2021 |
|
RU2771762C1 |
| Способ прогнозирования риска синдрома задержки роста плода в 1 триместре | 2021 |
|
RU2775344C1 |
| Способ прогнозирования плацентарной недостаточности, ассоциированной с нарушениями кровотока в венозном протоке плода | 2021 |
|
RU2763106C1 |
| Способ прогнозирования задержки роста плода | 2022 |
|
RU2779406C1 |
| СПОСОБ ДИАГНОСТИКИ ХРОНИЧЕСКОЙ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ | 2006 |
|
RU2313795C1 |
| СПОСОБ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ СИНДРОМА ДАУНА ВО II ТРИМЕСТРЕ БЕРЕМЕННОСТИ | 2024 |
|
RU2840187C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПРЕЖДЕВРЕМЕННОЙ ОТСЛОЙКИ НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ | 2024 |
|
RU2825067C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРОГРЕССИРУЮЩЕГО ДИСТРЕССА ГИПОТРОФИЧНОГО ПЛОДА | 2015 |
|
RU2579421C1 |
| СПОСОБ ДИАГНОСТИКИ ГИПОКСИЧЕСКОГО ПОРАЖЕНИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ У ДЕТЕЙ, РОЖДЕННЫХ ОТ МАТЕРЕЙ С ТАБАКОКУРЕНИЕМ | 2016 |
|
RU2618439C1 |
Изобретение относится к медицине, а именно к пренатальной ультразвуковой диагностике, и может быть использовано для пренатальной диагностики табачного синдрома плода при проведении У3-скрининга в сроке 30-34 недели гестации. Проводят определение и сравнение полученных значений с биометрическими таблицами E.Merz (2011) в соответствии с гестационным сроком фетометрических показателей: бипариетальный размер головы: 74 мм - 30 недель, 77 мм - 31 неделя, 79 мм - 32 неделя, 81 мм - 33 неделя, 83 мм - 34 неделя, окружность головы: 277 мм - 30 недель, 285 мм - 31 неделя, 293 мм -32 неделя, 300 мм - 33 неделя, 307 мм - 34 неделя, длина бедренных костей: 53 мм - 30 недель, 55 мм - 31 неделя, 57 мм - 32 неделя, 59 мм - 33 неделя, 61 мм - 34 неделя, длина костей голени: 46 мм - 30 недель, 48 мм - 31 неделя, 50 мм - 32 неделя, 51 мм - 33 неделя, 53 мм - 34 неделя, длина костей плеча: 45 мм - 30 недель, 46 мм - 31 неделя, 48 мм - 32 неделя, 49 мм - 33 неделя, 51 мм - 34 неделя; морфологических показателей: поперечный диаметр мозжечка: 31 мм - 30 недель, 32 мм - 31 неделя, 34 мм - 32 неделя, 35 мм - 33 неделя, 36 мм - 34 неделя, ширина орбиты: 13,3 мм - 30 недель, 13,7 мм - 31 неделя, 14 мм - 32 неделя, 14,3 мм - 33 неделя, 14,6 мм - 34 неделя, расстояние между орбитами: 15,2 мм - 30 недель, 15,6 мм - 31 неделя, 16,1 мм - 32 неделя, 16,5 мм - 33 неделя, 17,00 мм - 34 неделя; определение диаметра пуповины: 13,95 мм - 30 недель, 14,11 мм - 31 неделя, 14,27 мм - 32 неделя, 14,85 мм - 33 неделя, 15,44 мм - 34 неделя. При выявлении двух и более фетометрических показателей ниже 5 перцентиля в сочетании с одним и более морфологическими показателями ниже 5 перцентиля диагностируют наличие табачного синдрома плода, без учета степени табачной зависимости и длительности курения во время беременности и без указания на низкую предполагаемую массу плода. Способ обеспечивает возможность диагностировать табачный синдром плода пренатально за счет создания алгоритма ультразвуковой диагностики табачного синдрома плода на третьем ультразвуковом скрининге беременных в результате определения ультразвуковых признаков повреждения плода при табачной зависимости беременной с различной длительностью и интенсивностью курения во время беременности. 6 табл.
Способ пренатальной диагностики табачного синдрома плода при проведении У3-скрининга в сроке 30-34 недели гестации, заключающийся в определении и сравнении полученных значений с биометрическими таблицами E.Merz (2011) в соответствии с гестационным сроком фетометрических показателей: бипариетальный размер головы: 74 мм - 30 недель, 77 мм - 31 неделя, 79 мм - 32 неделя, 81 мм - 33 неделя, 83 мм - 34 неделя, окружность головы: 277 мм - 30 недель, 285 мм - 31 неделя, 293 мм -32 неделя, 300 мм - 33 неделя, 307 мм - 34 неделя, длина бедренных костей: 53 мм - 30 недель, 55 мм - 31 неделя, 57 мм - 32 неделя, 59 мм - 33 неделя, 61 мм - 34 неделя, длина костей голени: 46 мм - 30 недель, 48 мм - 31 неделя, 50 мм - 32 неделя, 51 мм - 33 неделя, 53 мм - 34 неделя, длина костей плеча: 45 мм - 30 недель, 46 мм - 31 неделя, 48 мм - 32 неделя, 49 мм - 33 неделя, 51 мм - 34 неделя; морфологических показателей: поперечный диаметр мозжечка: 31 мм - 30 недель, 32 мм - 31 неделя, 34 мм - 32 неделя, 35 мм - 33 неделя, 36 мм - 34 неделя, ширина орбиты: 13,3 мм - 30 недель, 13,7 мм - 31 неделя, 14 мм - 32 неделя, 14,3 мм - 33 неделя, 14,6 мм - 34 неделя, расстояние между орбитами: 15,2 мм - 30 недель, 15,6 мм - 31 неделя, 16,1 мм - 32 неделя, 16,5 мм - 33 неделя, 17,00 мм - 34 неделя; определение диаметра пуповины: 13,95 мм - 30 недель, 14,11 мм - 31 неделя, 14,27 мм - 32 неделя, 14,85 мм - 33 неделя, 15,44 мм - 34 неделя; при выявлении двух и более фетометрических показателей ниже 5 перцентиля в сочетании с одним и более морфологическими показателями ниже 5 перцентиля диагностируют наличие табачного синдрома плода, без учета степени табачной зависимости и длительности курения во время беременности и без указания на низкую предполагаемую массу плода.
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ СИНДРОМА ЗАДЕРЖКИ РАЗВИТИЯ ПЛОДА НА ФОНЕ ТАБАКОКУРЕНИЯ | 2016 |
|
RU2626316C1 |
| СПОСОБ ФЕНОТИПИЧЕСКОЙ ДИАГНОСТИКИ ТАБАЧНОГО СИНДРОМА ПЛОДА | 2009 |
|
RU2426494C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СПАСТИЧЕСКОГО ГЕМОДИНАМИЧЕСКОГО ТИПА НАРУШЕНИЯ МИКРОЦИРКУЛЯЦИИ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА У БЕРЕМЕННЫХ НА ФОНЕ ТАБАКОКУРЕНИЯ | 2015 |
|
RU2620543C1 |
| ГРЫЗУНОВА Е.М | |||
| и др | |||
| Ультразвуковые особенности состояния плаценты, пуповины, амниона у беременных при табакокурении | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| РМЖ | |||
| Мать и дитя, 2(I), стр | |||
| Прибор для равномерного смешения зерна и одновременного отбирания нескольких одинаковых по объему проб | 1921 |
|
SU23A1 |
| ГРЫЗУНОВА Е.М | |||
| Физиологические особенности фетоплацентарной системы у некурящих и курящих беременных (по | |||
Авторы
Даты
2020-07-17—Публикация
2019-07-19—Подача