Предлагаемое изобретение относится к медицине, а именно к гинекологии и может быть использовано для способа выбора тактики лечения ректоцеле в сочетании с апикальным пролапсом у пациенток репродуктивного возраста. Распространенность в странах Европы генитального пролапса среди женского населения достигает 30,8%, Ближнего Востока - 19,9-49,6%. В США встречается лишь в 2%, в Индии - у 85%) женского населения старше 55 лет, в Сирии - в 12%. В Северной (Египет) и Восточной Африке (Гамбия) генитальный пролапс среди гинекологических заболеваний составляет 46-56%. Удельный вес пролапса гениталий среди гинекологических заболеваний в отделениях оперативной гинекологии высокопрофильных учреждений России составляет 28-38%. (Нехирургический дизайн промежности / под ред. В.Е. Радзинского. - М.: ГЭОТАР-Медиа, 2017. - 256 с.). Рецидив пролапса после нативной пластики развивается у каждой третьей больной, достигая 33-61.3% в течение трех лет после операции (Буянова С.Н., 1998; Краснопольский В.И., 1999; Shull B.L. et al., 2000; Радзинский В.Е., 2002).
Современная хирургическая тактика пластики мышц тазового дна основывается на прочности fascia endopelvina, которая сама по себе может иметь дефекты. Известно, что опущение задней стенки влагалища является следствием возникновения разрывов в прямокишечно-влагалищной фасции, апикальный пролапс является следствием несостоятельности кардинально-крестцово-маточного комплекса. Прогрессивным направлением в развитии перинеологии на современном этапе стало применение синтетических материалов для хирургического лечения пролапса гениталий. Концепция этих операций - «заменить» разорванную тазовую фасцию на новую, создав тем самым надежный каркас для органов малого таза (мочевой пузырь, влагалище, прямая кишка). Этот вид операции является патогенетически обоснованным за счет создания неофасции взамен разрушенной: ликвидируются имеющиеся фасциальные дефекты, фиксация ткани к прочным структурам препятствует последующему выпячиванию стенок влагалища при повышении внутрибрюшного давления. (Перинеология: болезни женской промежности в акушерско-гинекологических, сексологических, урологических, проктологических аспектах / Под ред. В.Е. Радзинский. - М.: ООО «Медицинское информационное агенство», 2006. - 336 с.
При определении тактики хирургического лечения пролапса гениталий основной задачей является выбор между нативной пластикой (за счет собственных тканей) и пластикой с применением сетчатого импланта. В рекомендациях 2-го Круглого стола Международной урогинекологической ассоциации по протезирующей хирургии тазового дна, состоявшегося в 2009 г., были определены показания и противопоказания для применения сетчатых имплантов, одним из которых было: ограничить использование «больших» синтетических имплантов у пациенток до 50 лет.
Заявителями не обнаружено аналогов по одномоментной коррекции в сочетании с апикальным пролапсом у пациенток репродуктивного возраста.
Задачами изобретения является снижение частоты рецидивов, улучшение качества жизни женщин репродуктивного возраста с ректоцеле в сочетании с апикальным пролапсом, снижение частоты mesh-ассоциированных осложнений, увеличение экономического эффекта за счет снижения расходов здравоохранения на лечение данной патологии.
Сущность изобретения заключается в том, что у пациенток репродуктивного возраста с ректоцеле в сочетании с апикальным пролапсом предварительно выполняют гидродиссекцию задней стенки влагалища, продольный разрез от середины заднего свода до задней спайки больших половых губ через все слои задней стенки влагалища до рыхлой волокнистой соединительной ткани, после чего проводят два поперечных разреза: в заднем своде и по задней спайке больших половых губ - формируют из слизистой влагалища прямоугольные листки с основанием, являющимся боковым сводом влагалища, затем осуществляют диссекцию тупым способом через параректальное клетчаточное пространство до сакроспинальной связки и к задней стенке шейки матки в области крестцово-маточных связок фиксируют синтетический имплант по его центру размером 20×90 мм, а свободные концы импланта путем якорного или прошивного метода фиксируют к сакроспинальной связке, затем из одного листка слизистой влагалища формируют неофасцию с помощью аргоноплазменной коагуляции и подшивают свободный край полученной неофасции к основанию противоположного листка с внутренней стороны, укладывают верхний листок поверх нее и фиксируют большую сторону, а края разреза слизистой влагалища в заднем своде - к импланту.
Технический результат: предлагаемый способ позволяет снизить частоту рецидивов пролапса гениталий, за счет создания дупликатуры из стенок влагалища, позволяющей «перекрыть» все имеющиеся дефекты влагалищно-промежностного апоневроза с одномоментным протезированием несостоятельного крестцово-маточного комплекса синтетическим имплантом, тем самым улучшить функциональные результаты и качество жизни пациенток, снизить частоту mesh-ассоциированных осложнений за счет выбора более щадящего и значительно меньшего по объему синтетического импланта с аналогичным «большому» импланту анатомическим эффектом, увеличить экономический эффект за счет снижения расходов здравоохранения на данную патологию.
Способ актуален, учитывая рост количества пациенток репродуктивного возраста с ректоцеле в сочетании с пролапсом гениталий, обусловленный общим увеличением продолжительности жизни, а также повышением требований пациенток к качеству жизни.
Способ осуществляют следующим образом: в асептических условиях под эпидуральной или комбинированной анестезией в положении пациентки на столе, как для дорсальной литотомии, осуществляют гидродиссекцию тканей влагалища, вводя физиологический раствор натрия хлорида в раствор в подфасциальное клетчаточное пространство. На задней стенке влагалища производят продольный разрез от середины заднего свода до середины задней спайки больших половых губ. Разрез стенки влагалища осуществляют таким образом, чтобы дойти до рыхлой волокнистой соединительной ткани параректальной клетчатки, через слизистый, подслизистый слой и влагалищно-промежностную фасцию. Перпендикулярно ему проводят два поперечных разреза: один - в заднем своде, второй - параллельно задней спайке больших половых губ, с условием формирования из слизистой влагалища двух прямоугольных листков, имеющих по три свободные стороны и основание, которое представлено боковыми сводами влагалища. Далее диссекцию производят тупым способом через параректальное клетчаточное пространство до сакроспинальной связки. Синтетический имплант устанавливают по методике, предложенной производителем: фиксирующие системы импланта устанавливают в толщу сакроспинальной связки, отступя 1-1,5 см от седалищного бугорка. Имплант фиксируют рассасывающимся шовным материалом к задней поверхности шейки матки в области крестцово-маточных связок, свободные концы импланта проводят к ранее установленным фиксирующим системам. Следующим этапом из одного листка слизистой влагалища формируют неофасцию путем аргон-плазменной коагуляции поверхностных слоев эпителия с железами. Свободный край листка-неофасции подшивают отдельными узловыми швами к основанию противоположного листка с внутренней стороны, затем верхний листок укладывают поверх нижнего и фиксируют его 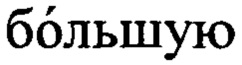 сторону, края разреза слизистой влагалища в заднем своде сшивают с имплантом.
сторону, края разреза слизистой влагалища в заднем своде сшивают с имплантом.
Способ апробирован в течение 2-х лет на 30 женщинах. Всем пациенткам была произведена коррекция ректоцеле в сочетании с апикальным пролапсом вышеописанным способом.
Пример: больная П., 38 лет поступила с жалобами на чувство инородного тела в области промежности, боль при половом контакте, стул склонен к запорам. Из анамнеза: беременностей - 3, 1 - самопроизвольный выкидыш в сроке до 12 недель, 2 - срочные роды, осложнившиеся длительным потужным периодом. По поводу пролапса гениталий ранее не обращалась. При натуживании (POP-Q): Аа -1,5 см, Ва -3 см, С -2 см, D -4 см, Ва +1 см, Bp +2 см, gh 6 см, tvl 4 см, pb 2 см. Диагноз: Неполное выпадение женских половых органов. Ректоцеле 3 степени. Несостоятельность мышц тазового дна. В плановом порядке проведено оперативное лечение в объеме задней сакроспинальной фиксации системой Splentis, кольпоперинеоррафии, леваторопластики. Ход операции: предварительно выполняли гидродиссекцию задней стенки влагалища, затем - продольный разрез от середины заднего свода до задней спайки больших половых губ через все слои задней стенки влагалища до рыхлой волокнистой соединительной ткани, после чего проводили два поперечных разреза: в заднем своде и по задней спайке больших половых губ с формированием из слизистой влагалища прямоугольных листков с основанием, являющимся боковым сводом влагалища, затем осуществляли диссекцию тупым способом через параректальное клетчаточное пространство до сакроспинальной связки и к задней стенке шейки матки в области крестцово-маточных связок фиксировали синтетический имплант по его центру размером 20×90 мм, а свободные концы импланта путем якорного или прошивного метода фиксировали к сакроспинальной связке, затем из одного листка слизистой влагалища формировали неофасцию с помощью аргоноплазменной коагуляции и подшивали свободный край полученной неофасции к основанию противоположного листка с внутренней стороны, укладывали верхний листок поверх нее и фиксировали 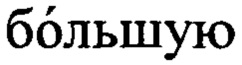 сторону, а края разреза слизистой влагалища в заднем своде - к импланту. Время операции составило 55 мин. Общая кровопотеря составила 100 мл. Пациентка выписана на 4-е сутки в удовлетворительном состоянии. При контрольном осмотре через 3 и 12 месяцев после оперативного лечения анатомически эффект операции сохраняется.
сторону, а края разреза слизистой влагалища в заднем своде - к импланту. Время операции составило 55 мин. Общая кровопотеря составила 100 мл. Пациентка выписана на 4-е сутки в удовлетворительном состоянии. При контрольном осмотре через 3 и 12 месяцев после оперативного лечения анатомически эффект операции сохраняется.
Пример: больная И., 42 года, поступила с жалобами на чувство инородного тела в области промежности, стул склонен к запорам. Из анамнеза: беременностей - 4: 1 - арт. аборт, 3 - срочные роды, осложнившиеся разрывами промежности и шейки матки. По поводу пролапса гениталий ранее обращалась за медицинской помощью. Была произведена нативная пластика передней и задней стенок влагалища, через 9 месяцев после которой отмечает возобновление симптомов, а также появление затруднений при дефекации. При натуживании (POP-Q): Аа -2 см, Ва -4 см, С -1 см, D -3 см, Ва +1,5 см, Bp+3 см, gh 5 см, tvl 3 см, pb 1,5 см. По данным кольпоскопии - рубцовая деформация, элонгация шейки матки. Диагноз: Неполное выпадение женских половых органов (рецидив). Ректоцеле 3 степени. Несостоятельность мышц тазового дна. Рубцовая деформация, элонгация шейки матки. В плановом порядке проведено оперативное лечение в объеме ампутации шейки матки, задней сакроспинальной фиксации системой Splentis, кольпоперинеоррафии, леваторопластики. Время операции составило 70 мин. Общая кровопотеря составила 150 мл. Пациентка выписана на 4-е сутки в удовлетворительном состоянии. При контрольном осмотре через 3 и 12 месяцев после оперативного лечения анатомически эффект операции сохраняется.
Пример: больная Д., 44 года, поступила с жалобами на чувство инородного тела в области промежности, дискомфорт при половом контакте. Из анамнеза: беременностей - 2, 2 - срочные роды, оба раза - крупным плодом. В возрасте 40 лет перенесла лапароскопическую надвлагалищную ампутацию матки по поводу множественной миомы матки. По поводу пролапса гениталий ранее не обращалась. При натуживании (POP-Q): Аа -1 см, Ва -3 см, С -3 см, D -5 см, Ва 0 см, Bp 0 см, gh 4,5 см, tvl 5 см, pb 2,5 см. Диагноз: Неполное выпадение культи шейки матки. Ректоцеле 2 степени. Несостоятельность мышц тазового дна. В плановом порядке проведено оперативное лечение в объеме задней сакроспинальной фиксации системой Splentis, кольпоперинеоррафии, леваторопластики. Время операции составило 50 мин. Общая кровопотеря составила 100 мл. Пациентка выписана на 4-е сутки в удовлетворительном состоянии. При контрольном осмотре через 3 и 12 месяцев после оперативного лечения анатомически эффект операции сохраняется.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комплексной одномоментной коррекции цистоцеле и апикального пролапса у пациенток репродуктивного возраста | 2022 |
|
RU2809668C1 |
| Способ коррекции цистоцеле | 2016 |
|
RU2624390C1 |
| Способ одномоментного лечения цистоцеле и стрессового недержания мочи | 2016 |
|
RU2628656C1 |
| Способ одномоментного лечения послеродовых нарушений запирательного аппарата прямой кишки и ректоцеле у женщин | 2024 |
|
RU2835535C1 |
| Способ выбора тактики лечения пролапса гениталий у пациенток с недифференцированной дисплазией соединительной ткани | 2017 |
|
RU2682497C1 |
| СПОСОБ ЛЕЧЕНИЯ НАРУШЕНИЙ АНАТОМИЧЕСКИХ СООТНОШЕНИЙ ОРГАНОВ МАЛОГО ТАЗА У ЖЕНЩИН С АТРОФИЕЙ МЫШЦ, ПОДНИМАЮЩИХ ЗАДНИЙ ПРОХОД, И/ИЛИ МНОЖЕСТВЕННЫМИ ДЕФЕКТАМИ РЕКТО-ВАГИНАЛЬНОЙ ФАСЦИИ | 2011 |
|
RU2468759C1 |
| СПОСОБ ОПЕРАТИВНОЙ КОРРЕКЦИИ ПРОЛАПСА ГЕНИТАЛИЙ | 2011 |
|
RU2455955C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУЩЕНИЯ ПЕРЕДНЕЙ СТЕНКИ ВЛАГАЛИЩА У ЖЕНЩИН С СОХРАНЕННОЙ ШЕЙКОЙ МАТКИ | 2011 |
|
RU2476176C2 |
| Способ лечения гистероптоза и ректоцеле с использованием сетчатого полипропиленового имплантата и собственных тканей | 2023 |
|
RU2821561C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ РЕКОНСТРУКЦИИ ТАЗОВОГО ДНА ПРИ ОПУЩЕНИИ И ВЫПАДЕНИИ КУЛЬТИ ШЕЙКИ МАТКИ ПОСЛЕ СУБТОТАЛЬНОЙ ГИСТЕРЭКТОМИИ | 2022 |
|
RU2794819C1 |
Изобретение относится к медицине, а именно к гинекологии. Осуществляют предварительную гидродиссекцию задней стенки влагалища, продольный разрез от середины заднего свода до задней спайки больших половых губ через все слои задней стенки влагалища до рыхлой волокнистой соединительной ткани. После чего проводят два поперечных разреза: в заднем своде и по задней спайке больших половых губ - формируют из слизистой влагалища прямоугольные листки с основанием, являющимся боковым сводом влагалища. Затем осуществляют диссекцию тупым способом через параректальное клетчаточное пространство до сакроспинальной связки и к задней стенке шейки матки в области крестцово-маточных связок. Фиксируют синтетический имплант по его центру размером 20×90 мм, а свободные концы импланта путем якорного или прошивного метода фиксируют к сакроспинальной связке. Затем из одного листка слизистой влагалища формируют неофасцию с помощью аргоноплазменной коагуляции и подшивают свободный край полученной неофасции к основанию противоположного листка с внутренней стороны. Укладывают верхний листок поверх нее и фиксируют большую сторону, а края разреза слизистой влагалища в заднем своде - к импланту. Способ позволяет снизить частоту рецидивов пролапса гениталий, улучшить функциональные результаты и качество жизни пациенток, снизить частоту mesh-ассоциированных осложнений, увеличить экономический эффект за счет снижения расходов здравоохранения на данную патологию.2 пр.
Способ одномоментной коррекции ректоцеле в сочетании с апикальным пролапсом у пациенток репродуктивного возраста, заключающийся в том, что предварительно выполняют гидродиссекцию задней стенки влагалища, продольный разрез от середины заднего свода до задней спайки больших половых губ через все слои задней стенки влагалища до рыхлой волокнистой соединительной ткани, после чего проводят два поперечных разреза: в заднем своде и по задней спайке больших половых губ - формируют из слизистой влагалища прямоугольные листки с основанием, являющимся боковым сводом влагалища, затем осуществляют диссекцию тупым способом через параректальное клетчаточное пространство до сакроспинальной связки и к задней стенке шейки матки в области крестцово-маточных связок фиксируют синтетический имплант по его центру размером 20×90 мм, а свободные концы импланта путем якорного или прошивного метода фиксируют к сакроспинальной связке, затем из одного листка слизистой влагалища формируют неофасцию с помощью аргоноплазменной коагуляции и подшивают свободный край полученной неофасции к основанию противоположного листка с внутренней стороны, укладывают верхний листок поверх нее и фиксируют большую сторону, а края разреза слизистой влагалища в заднем своде - к импланту.
| КРУТОВА В.А | |||
| и др | |||
| Применение сетчатых имплантов в лечении пролапса гениталий | |||
| Учебно-методическое пособие для ординаторов и практических врачей | |||
| Краснодар, 2016, С.13-22 | |||
| Способ одновременной двухуровневой коррекции энтероцеле лапаровагинальным доступом (варианты) | 2016 |
|
RU2654683C2 |
| Способ одномоментного лечения цистоцеле и стрессового недержания мочи | 2016 |
|
RU2628656C1 |
| Способ коррекции цистоцеле | 2016 |
|
RU2624390C1 |
| ШКАРУПА Д.Д | |||
| и др | |||
| Реконструкция купола влагалища и апикальный слинг в хирургическом лечении | |||
Авторы
Даты
2020-09-24—Публикация
2019-11-05—Подача