Изобретение относится к медицине, а именно к хирургии и может быть применено для лечения трофических язв при синдроме диабетической стопы нейроишемической формы.
В последние годы наблюдается неуклонный рост заболеваемости сахарным диабетом (СД), который уже оспаривает 3-е место после сердечно-сосудистых и онкологических заболеваний. Количество больных СД приближается к 3,0%, а в старшей возрастной группе к 7-9% ко всему населению Земли. Распространенность СД сравнима с пандемией (Минаков О. Е. Синдром диабетической стопы / О.Е. Минаков, А.А. Андреев, А.П. Остроушко // Вестник экспериментальной и клинической хиругии. 2017. - Том X. - №2. Piagessi A. Comparison of Removable and Irremovable Walking Boot to Total Contact Casting in Offloading the Neuropathic Diabetic Foot Ulceration / A. Piagessi, C. Goretti, E. Lacopi // Foot Ankle Int. - 2016; Diabetes Atlas 2017).
Одно из грозных осложнений СД, это синдром диабетической стопы (СДС), являющийся источником страданий для пациента, и причиной значительных издержек для общества. СДС объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, костно-суставного аппарата стопы, представляющие непосредственную угрозу или развитие язвенно-некротических процессов и гангрены стопы (И.И. Дедов и соавт. «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» 2019. С. 117, В.А. Ступин. Комплексное лечение трофических язв и ран у больных с синдромом диабетической стопы / В.А. Ступин, Н.Е. Мантурова, С.В. Горюнов, А.И. и др. // РМЖ, хирургия. 2019. №11. С. 44- 48).
Известен способ хирургического лечения хронической ишемии нижних конечностей, обусловленной дистальным типом поражения сосудов (патент №2529410, МПК А61В 17/00, А61М 25/00) включающий формирование туннеля в непосредственной близости и по ходу сосудистых пучков голени под контролем сонографии и введение в него через тубус скальпеля по проводнику катетера для заполнения полости туннеля активированной аутогенной плазмой, обогащенной тромбоцитами.
Однако известный способ не обладает высокой эффективностью, так как введение плазмы, обогащенной тромбоцитами, в мышечные ткани ишемизированной конечности, приводит к контакту тромбоцитов с другими клетками крови, в том числе лейкоцитами. Известно, что взаимодействие лейкоцитов и тромбоцитов приводит к выделению из последних прокоагулянтных факторов. В итоге риск тромботических осложнений возрастает. Данный феномен нежелателен при наличии стенотического или окклюзионного поражения артериального русла. Кроме того, формирование туннеля в мягких тканях подразумевает определенную травматизацию конечности, которая может вызывать у пациентов с СД, в условиях нейроишемических нарушений с учетом сниженного иммунологического статуса, инфицирование фенестрированных тканей, особенно при условии наличия язвенно-некротических дефектов. Использование известного способа не позволяет влиять на другие звенья стимуляции неоангиогенеза и оптимизацию невральной функции, что сужает диапазон его использования.
Известен способ хирургического лечения гнойно-некротических осложнений при нейроишемической форме СДС путем непрямой реваскуляризирующей остеотрепанации (РОТ) костей нижней конечности (патент №2393806, МПК А61В 17/56). Известный способ, взятый в качестве прототипа, включает выполнение остеотрепанационных отверстий в костях по всей длине нижней конечности, формирование в области бугристости большеберцовой кости тоннеля, в который вводится катетер, и производство декомпрессионного эпиневролиза большеберцового нерва с рассечением связок тарзального канала с последующим оперативным вмешательством на патологическом очаге стопы.
Недостатком известного способа является его недостаточно высокая эффективность, так как он не обладает механизмом воздействия на функциональную составляющую невральной функции, при этом механическое воздействие на периневральные ткани в дальнейшем может приводить к рубцово-склеротическим процессам с возможным усилением компрессии, а наличие катетера представляет опасность для внутрибольничной контаминации раны. Способ не обладает дополнительным реваскуляризирующим эффектом, проявляемым при введении стимулирующих аутофакторов, что суживает область его применения.
Задачей заявленного изобретения является повышение эффективности способа и расширение области его применения.
Поставленная задача решается тем, что согласно способу лечения нейроишемической формы синдрома диабетической стопы, включающему реваскуляризирующую остеотрепанацию нижней конечности, остеоперфоративные отверстия глубиной 1,0-1,5 см выполняют с медиальной стороны нижней конечности в проекции проксимального и дистального метафизов большеберцовой кости спицей Киршнера диаметром 2 мм, через просвет внутрикостной иглы, «веерно», по крайней мере, в трех различных направлениях, после чего в сформированные каналы вводят аутоплазменный тромбоцитарный концентрат общим объемом 1,5-2,0 мл, процедуру введения концентрата повторяют однократно через день.
Заявленный способ лечения пациентов с нейроишемической формой СДС обладает высокой эффективностью, позволяет улучшить результаты лечения пациентов с данной патологией. Комбинация непрямой реваскуляризации и внутрикостное введение стимулирующих аутофакторов, позволяет не только уменьшить ишемию конечности, но и оптимизировать невральную функцию, ускорить регенерационные процессы язвенных дефектов, что расширяет функциональные возможности способа.
Заявленный способ осуществляется следующим способом. Из собственной крови пациента получают аутоплазменный тромбоцитарный концентрат (например, по способу, описанному в патенте на изобретение РФ №2695706, МПК А61К 35/14). После этого в условиях операционной с соблюдением правил асептики и антисептики под местной анестезией 0,5% раствором новокаина выполняют разрезы не более 0,5 см. до уровня надкостницы по медиальной поверхности голени в проекции проксимального и дистального метафизов большеберцовой кости, через разрезы до надкостницы перпендикулярно проводят внутрикостную иглу, несколько перфорируя ее. После чего, изменяя наклон иглы, через просвет иглы вводят спицу Киршера диаметром 2 мм и осуществляют остеоперфорацию (отверстия глубиной 1,0-1,5 см) в 3-4 направлениях. Далее удлиненной иглой на шприце, производят введение по сформированным каналам аутоплазменного тромбоцитарного концентрата общим объемом 1,5-2,0 мл, извлекают иглу и накладывают стерильную повязку. Процедуру введения аутоплазменного тромбоцитарного концентрата через сформированные доступы повторяют через день. Операционные раны заживают первичным натяжением через 7-9 дней.
Для изучения предлагаемого способа лечения на базе отделения гнойной хирургии БУЗ ГКБ №6 МЗ УР г. Ижевска (клиническая база кафедры общей хирургии ФГБОУ ВО «Ижевская медицинская академия Минздрава РФ») в период 2019-2020 г. были сформированы 3 группы пациентов с нейроишемической формой СДС. Общее количество больных в исследовании составило 40 человек. Основная группа А (n=14) 8 мужчин (57%) и 6 женщин (43%) выполнялась РОТ с введением аутоплазменного тромбоцитарного концентрата. Группа сравнения В была разделена на 2 подгруппы. Подгруппа В1 (n=12), 7 (58%) мужчин и 5 (42%) женщин, выполнялась РОТ без введения тромбоцитарного концентрата, и подгруппу В2 (n=14), 7(50%) мужчин и 7(50%) женщин, получающих консервативное лечение. У всех исследуемых пациентов имелся СД 2 типа, средняя длительность которого составила 10,5±3,0 лет. У 31 (73,8%) пациента СД являлся инсулинопотребным, 9 пациентов (26,2%) использовали сахароснижающую пероральную терапию. Группы были репрезентативны по возрасту. У всех изучаемых пациентов имелись трофические нарушения Wagner 2-3 ст, у 2 пациентов Wagner 4 (гангрена фаланг пальцев без формирования флегмоны стопы). Данным пациентам выполнена некрэктомия в течение первых суток от поступления в хирургический стационар. Признаки критической ишемии нижних конечностей, показания к выполнению ампутации конечности или необходимость выполнения прямой реваскуляризирующей операции являлись показателями исключения из изучаемой группы. По классификации Техасского университета в начале исследования язвы располагались в диапазоне С II-DI.
У пациентов анализировались данные теста - опросника TSS «Шкала общей оценки нейропатии», Мичиганского скринингового теста MNSI, показатели электронейромиографии нижних конечностей (ЭНМГ), ультразвуковой доплерографии сосудов нижних конечностей, проводилась планиметрии по методу ФГБУ «НМИЦ хирургии им. А. В. Вишневского»
При поступлении в хирургический стационар пациентам выполнялись некрэктомии по показаниям, перевязки с водными растворами антисептиков (бетадин, хлоргексидин), осуществлялась функциональная разгрузка конечности, назначались антибиотики бактерицидного действия курсом до 10 дней. Во всех группах проводилась консервативная терапия диабетической ангиополинейропатии нижних конечностей: тиоктовая кислота в/в капельно, актовегин в/в, сулодексид в/в, компилипен в/м. На 2 сутки поступления в стационар пациентам проводился комплекс обследования. Оперативное лечение проводилось на 4-5 сутки, повторное обследование проводилось через 10±1 день после последнего введения аутоплазмы и через 3 месяца после выписки из стационара. Показатели гемодинамики по данным ультразвуковой доплерографии (УЗДГ) представлены в таб. №1.
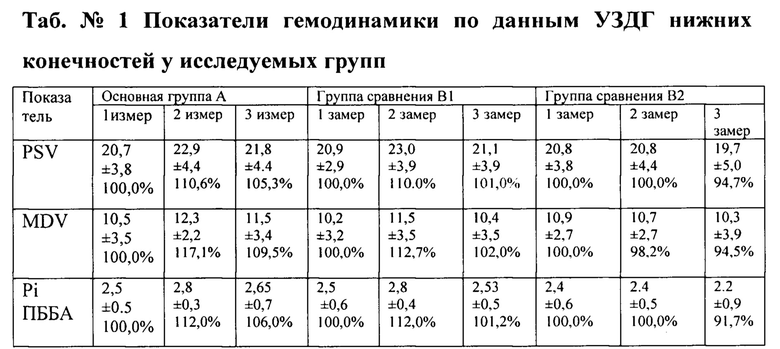
PSV-пиковая систолическая скорость артерий голени см/с, MDV - средняя диастолическая скорость артерий голени см/с, Pi - пульсативный индекс. ПББА -передняя берцовая артерия.
По данным исследования, показатели PSV повышаются на 10 день после операции до 110,6%, от первоначальных показателей, через 3 месяца показатели снижаются до 105,3%. В группе сравнения В1, максимальное повышение до 110%, через 3 месяца показатель составляет 101,0% от первоначального. В группе В2 на 10 день лечения динамики гемодинамики не отмечено, через 3 месяца снижение до 94,7% от первоначальных значений. По данным MDV в раннем послеоперационном периоде (10 сутки) в основной группе показатели составляют 117,1% от первоначальных, в трехмесячный период снижаются до 109,5%. В группе В1 динамика показателей за аналогичный период 112,7% и 102,0%). В группе В2 данные MDV, на 10 сутки 98,2%, в трехмесячном периоде снижение до 94,5%. Данные Pi на задней большеберцовой артерии во всех группах не менялись в ходе исследования- 0,6±0.25. Анализировались данные Pi передней большеберцовой артерии. Pi в основной группе повысился на 10 сутки после операции до 112,0%, в течение 3 месяцев до 106,0%). В группе сравнения В1, также умеренный прирост в послеоперационном периоде до 112,0% со снижением в трехмесячный период до 101,2%. В группе сравнения В2 отмечены отрицательные данные через 3 месяца 91,7%. По гемореологическим данным лучший результат в трехмесячный период отмечен в основной группе, отрицательная динамика в подгруппе В2. Динамика невральной функции по данным электронейромиографии (ЭНМГ) представлена в таб. №2.
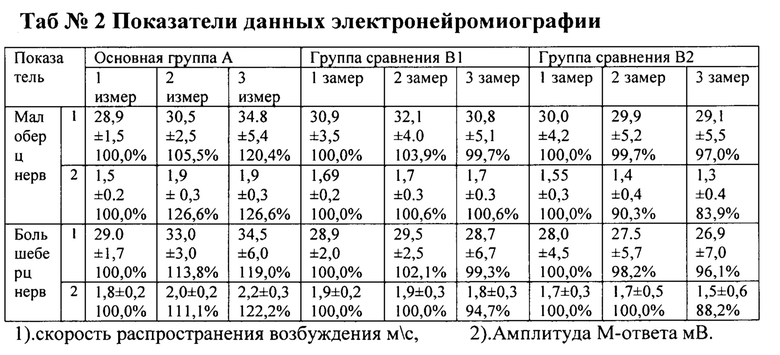
По данным ЭНМГ в основной группе отмечено улучшение скорости распространения возбуждения в раннем послеоперационном периоде по нервам голени до 113,8%, в группе сравнения В1 максимальное повышение составило 103,9% от первоначального, в группе сравнения В2, достоверных изменений не зафиксировано. Положительное действие проведенной операции в основной группе на невральную функцию в основной группе сохраняется и в течение трехмесячного периода, максимальное повышение скорости 120,4%. В группе сравнения В1, в течение этого же периода отмечено снижение скорости от 99,3%. В группе В2 сравнения также зафиксировано снижение до 96,1%. По данным М-ответа в основной группе отмечено стойкое повышение показателей до 126,6% в течение трехмесячного периода. В подгруппе В1, также отмечено незначительное улучшение, с последующим снижением до 94,7%). В группе сравнения В2 зафиксировано снижение показателя до 83,9% в трехмесячный период.
После проведения РОТ с введением аутоплазменного тромбоцитарного концентрата отмечено улучшение невральной функции по данным ЭНМГ в течение трехмесячного периода наблюдения. Изменение качества жизни пациентов изучаемых групп отражены в таб №3.
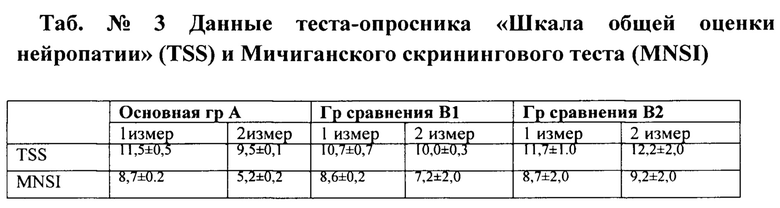
Данный вид обследования проводился дважды, в начале лечения и после 3 - месячного наблюдения. По данным скриннинговых исследований в основной группе отмечено снижение TSS через 3 месяца- 9,6 баллов. В подгруппе В1 динамики не отмечено. В подгруппе сравнения, зафиксировано ухудшение самочувствия пациентов до 12,2 баллов. По данным MNSI, отмечено также стойкое улучшение показателей до 5,2 в трехмесячном периоде, в подгруппе сравнения В1 отмечено повышение до 7,2 баллов. В подгруппе сравнения В2, зафиксировано усиление симптомов нейропатии до 9,2 баллов. Динамика регенерации язвенных дефектов показана в таб. №4.
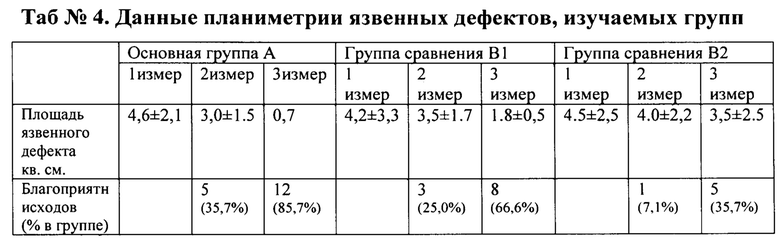
За благоприятный исход принималась полная эпителизация язвы, или уменьшение до 1/3 от первоначальной площади при наличии регенерационных процессов. В основной группе положительные результаты отмечены в 85,7%. У 2 пациентов сохранялся плантарный язвенный дефект до 50% от первоначального, в подгруппе сравнения В1 в трехмесячном периоде отмечено 66,6%) благоприятных исходов, у 4 пациентов сохранялись язвенные дефекты, у одного с формированием новой язвы. В подгруппе сравнения В2 благоприятные исходы отмечены в 37,5% случаев. У 2 пациентов выполнены малые ампутации стоп в связи с формированием остеомиелитического процесса стоп.
Анализируя полученные результаты, сделан вывод, что предложенная операция-РОТ с внутрикостным введением аутофакторов (аутоплазменного тромбоцитарного концентрата), обладает преимуществом по сравнению с РОТ без введения аутофакторов и консервативным лечением пациентов. Преимущества операции по изученным данным, проявляются как через 10 дней после операции, так и через 3 месяца. По данным УЗДГ нижних конечностей, показатели PSV повышаются до 110,6%, через 3 месяца до 105,3%, повышение MDV составляет 117,1%, в трехмесячный период 109,5%). Индекс Pi повышается до 112,0%), в трехмесячный период 106,0%. По данным ЭНМГ повышение проводимости импульса по нервам голени через 10 дней составило 113,8%, через 3 месяца 120,4%, Данные М-ответа - отмечено стойкое повышение до 126,6%). Отмечено улучшение качества жизни пациентов. По данным скрининга TSS снижение через 3 месяца до 9,5 баллов и MNSI до 5,2 баллов. Таким образом, предложенная операция улучшает не только гемореологические показатели, при диабетической ангиополинейропатии, но и положительно на невральную функцию. Сочетанный лечебный эффект воздействуя на патогенетические звенья СДС, позволяет добиваться значительных клинических результатов - 85,7% благоприятных исходов лечения.
Предложенная операция доступна, малотравматична не требует специального оборудования, позволяет улучшить лечение пациентов с нейроишемической формой СДС.
Пример 1.
Больная С. 958 г р. История болезни 454507.
Диагноз: СД II типа, инсулинопотребный, СДС нейроишемическая форма, трофическая язва медиальной поверхности 1 плюснефалангового сустава правой стопы. Wagner 2, Техасе D1. Площадь язвы 4,5 кв. см. При поступлении некрэктомия, получала ципрофлоксацин 0,5 в/в кап, метрожил в/в кап, препараты тиоктовой кислоты в/в кап, комбилипен в/м, весел-дуэ в/в. Проводились ежедневные перевязки с водными растворами антисептиков, физиотерапия, функциональная разгрузка конечности. При поступлении получены следующие данные; УЗДГ - PSV: 17,9 см/с, MDV: 8, 1 см/с, Pi ПББА 1,9, ЗББА 0.6. Данные ЭНМГ: малоберцовый нерв -скорость распростр. 28,2 м/с, амплитуда М ответа-1,4 мВ. Большеберцовый нерв скорость 28,0 м/с, амплитуда М ответа 1,7. Данные TSS - 11,0, MNSI - 8,9. На 4 сутки госпитализации выполнена РОТ справа с введением аутоплазменного тромбоцитарного концентрата, приготовленной по оригинальной методике за 2 часа до операции. Через разрезы в проекции метафизов большеберцовой кости, головки 1 плюсневой кости в просвет внутрикостной иглы спицей Киршнера диаметром 2 мм, выполнены 3 остеоперфорации глубиной 1,0 см. с последующим введением из шприца аутоплазменного тромбоцитарного концентрата общим объемом 1,5 мл. Через 1 день (на 6 сутки) введение аутоплазмы повторили. Выписана на 16 сутки госпитализации, язва эпителизирована. Наблюдалась амбулаторно в кабинете «Диабетическая стопа» поликлиники БУЗ ГКБ №6 МЗ УР г. Ижевска, продолжение курса медикаментозного лечения, в течение 3 месяцев рецидива не было.
Данные через 3 месяца после выписки из стационара: УЗДГ - PSV; 20,9 см/с, MDV: 12,3 см/с, Pi ПББА 2,8, ЗББА 0.7 Данные ЭНМГ; малоберцовый нерв - скорость распростр. 33,0 м/с, амплитуда М ответа-2,0 мВ. Болыпеберцовый нерв скорость 32,4 м/с, амплитуда М ответа 2,0. Данные TSS - 9,6, MNSI - 4,9.
Пример 2.
Больной Т 1950 г р. История болезни 454545.
Диагноз: СД II типа, инсулинопотребный, СДС нейроишемическая форма, трофическая язва правой стопы (подошвенная поверхность проекции головки 5 плюсневой кости, гангрена фаланг 5 пальца правой стопы. Wagner 3-4, Техасе D III. При поступлении ампутация 5 пальца правой стопы с резекцией головки 5 плюсневой кости, некрэктомия, общая площадь раны 6,2 кв. см. Назначен амоксиллин в/м, метрожил в/в, препараты тиоктовой кислоты в/кап, комбилипен в/м, весел-дуэ в/в, актовегин в/в, цилостазол. Проводились ежедневные перевязки с водными растворами антисептиков, физиотерапия, функциональная разгрузка конечности. При поступлении получены следующие данные; УЗДГ -PSV: 17,2 см/с, MDV 9.2: ПББА 7.4 см/с, Pi ПББА 1,9, ЗББА 0,5. Данные ЭНМГ: малоберцовый нерв - скорость распростр. 28,8 м/с, амплитуда М ответа-1,5 мВ. Большеберцовый нерв скорость 28,2 м/с, амплитуда М ответа 1,8.
Данные TSS - 11,5, MNSI - 8,7. На 4 сутки госпитализации выполнена остеоперфорация метафизов правой большеберцовой кости с введением аутоплазменного тромбоцитарного концентрата, полученного за 2 часа до операции. Через разрезы в проекции метафизов большеберцовой кости, в просвет внутрикостной иглы спицей Киршнера диаметром 2 мм, выполнены 4 остеоперфорации глубиной 1,5 см с последующим введением из шприца аутоплазменного тромбоцитарного концентрата общим объемом 2,0 мл. Через 1 день (на 6 сутки) введение аутоплазмы повторили. Выписан на 18 сутки госпитализации, рана гранулирует, уменьшилась до 2,2 кв.см. Операционные раны зажили первичным натяжением.
Наблюдался амбулаторно в кабинете « Диабетическая стопа» БУЗ ГКБ №6 МЗ УР г. Ижевска, осуществлялись перевязки, ношение ортопедической обуви продолжение курса медикаментозного лечения. Рана эпителизирована через 2,5 недели после выписки из стационара. В течение 3 месяцев рецидива не было Данные через 3 месяца после выписки их хирургического стационара: УЗДГ-PSV: ПББА: 20,4 см/с, MDV: 11,3 см/с, Pi ПББА 2,7, ЗББА 0,5. Данные ЭНМГ: малоберцовый нерв - скорость распростр. 32,0 м/с, амплитуда М ответа-1,9 мВ. Большеберцовый нерв скорость 340 м/с, амплитуда М ответа 2,0. Данные TSS - 9,6, MNSI - 5,4.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения трофических язв при синдроме диабетической стопы | 2018 |
|
RU2695706C1 |
| Способ лечения синдрома диабетической стопы до образования язвенного дефекта с использованием экстракорпоральной ударно-волновой терапии | 2016 |
|
RU2632683C1 |
| СПОСОБ ОЦЕНКИ РИСКА СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ | 2009 |
|
RU2433783C2 |
| ГЕННОТЕРАПЕВТИЧЕСКИЙ СПОСОБ ЛЕЧЕНИЯ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ | 2015 |
|
RU2599507C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ С СИНДРОМОМ ДИАБЕТИЧЕСКОЙ СТОПЫ | 2016 |
|
RU2619257C1 |
| ЛЕКАРСТВЕННОЕ СРЕДСТВО ДЛЯ ЛЕЧЕНИЯ ЯЗВЕННЫХ ДЕФЕКТОВ ПРИ СИНДРОМЕ "ДИАБЕТИЧЕСКОЙ СТОПЫ" | 2023 |
|
RU2804781C1 |
| Способ лечения неинфицированного послеоперационного раневого дефекта стопы при отсутствии признаков критической ишемии конечности у больных с нейропатической и нейроишемической формой синдрома диабетической стопы | 2020 |
|
RU2754383C1 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ САХАРНОГО ДИАБЕТА 2 ТИПА | 2018 |
|
RU2701174C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С АРТЕРИАЛЬНЫМИ ОККЛЮЗИЯМИ | 2001 |
|
RU2195879C2 |
| Способ лечения хронических ран | 2016 |
|
RU2627814C1 |
Изобретение относится к медицине, а именно к хирургии и может быть применено для лечения трофических язв при синдроме диабетической стопы нейроишемической формы. Способ заключается в том, что реваскуляризирующую остеотрепанацию нижней конечности с остеоперфоративными отверстиями глубиной 1,0-1,5 см выполняют с медиальной стороны нижней конечности в проекции проксимального и дистального метафизов большеберцовой кости спицей Киршнера диаметром 2 мм, через просвет внутрикостной иглы, «веерно», в различных направлениях. В сформированные каналы вводят аутоплазменный тромбоцитарный концентрат общим объемом 1,5-2,0 мл. Процедуру введения концентрата повторяют однократно через день. Изобретение позволяет не только уменьшить ишемию конечности, но и оптимизировать невральную функцию, ускорить регенерационные процессы язвенных дефектов, что расширяет функциональные возможности способа. 4 табл., 2 пр.
Способ лечения нейроишемической формы синдрома диабетической стопы, включающий реваскуляризирующую остеотрепанацию нижней конечности, отличающийся тем, что остеоперфоративные отверстия глубиной 1,0-1,5 см выполняют с медиальной стороны нижней конечности в проекции проксимального и дистального метафизов большеберцовой кости спицей Киршнера диаметром 2 мм, через просвет внутрикостной иглы, «веерно», по крайней мере, в трех различных направлениях, после чего в сформированные каналы вводят аутоплазменный тромбоцитарный концентрат общим объемом 1,5-2,0 мл, процедуру введения концентрата повторяют однократно через день.
| Способ лечения трофических язв при синдроме диабетической стопы | 2018 |
|
RU2695706C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГНОЙНО-НЕКРОТИЧЕСКИХ ОСЛОЖНЕНИЙ ПРИ НЕЙРОИШЕМИЧЕСКОЙ ФОРМЕ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ | 2009 |
|
RU2393806C1 |
| СПОСОБ ЛЕЧЕНИЯ ЯЗВЕННЫХ ДЕФЕКТОВ ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ | 2006 |
|
RU2322247C1 |
| Способ регионального лечения трофической язвы | 2016 |
|
RU2657806C2 |
| Способ лечения больных при острой стадии диабетической нейростеоартропатии по типу "стопа Шарко" | 2016 |
|
RU2624230C1 |
| АВТОМАТИЧЕСКОЕ УСТРОЙСТВО ДЛЯ ПЕРИОДИЧЕСКОЙ ЭКСПЛОАТАЦИИ СКВАЖИН ЭР-ГАЗЛИФТОМ | 1932 |
|
SU29443A1 |
| ИВАНОВА Л.М | |||
| и др | |||
| Тромбоцитарный концентрат как компонент лечения трофических язв нижних конечностей // Вестник современной клинической медицины, 2017, N3, том 10, стр.7-10. | |||
Авторы
Даты
2021-09-02—Публикация
2020-09-22—Подача