Изобретение относится к области медицины, а именно к урологии, в частности к способам лечения преждевременной эякуляции.
По данным эпидемиологических исследований, у мужчин, страдающих преждевременной эякуляцией, отмечается значительное снижение удовлетворенности сексуальными отношениями. Они испытывают напряжение во время полового акта, тем самым реже вступают в сексуальные отношения с партнершей, что приводит к межличностным конфликтам в паре, подавленности и депрессии.
На сегодняшний день основным хирургическим методом лечения преждевременного семяизвержения является селективная денервация головки полового члена, характеризующаяся высокой эффективностью.
Известен способ лечения преждевременной эякуляции (2463033 C2). В качестве физического фактора, вызывающего сдавливание и массаж полового члена, используют вибрационное воздействие при размещении полового члена на виброплатформе циклоидного генератора или вибротренажера, работающей с частотой 25-50 Гц и амплитудой вертикального движения 2 или 4 мм, при этом на половой член сверху накладывают аппликатор из биологически инертного материала.
Недостатком данного способа является трудоемкость, необходимость применения специального аппаратного устройства (вибротренажера) и продолжительность работы с ним.
Известен способ лечения преждевременной эякуляции путем селективной денервации полового члена (RU 22344256, кл. А61В 17/00, опубл. 20.08.2004). Способ заключается в том, что околовенечным доступом скелетируют половой член, на расстоянии 2-3 см от края разреза выделяют 4-5 основных нервных стволов по дорсальной поверхности полового члена, нервы пересекают, затем восстанавливают нервы путем наложения интрафасцикулярного шва конец в конец.
Недостатком данного способа лечения является высокий процент рецидивов преждевременной эякуляции.
Известен способ лечения преждевременной эякуляции (RU 2565104 С1), являющийся наиболее близким из перечисленных аналогов, где пациенту при условии положительного лидокаинового теста под проводниковой анестезией в амбулаторном порядке осуществляют секторальную денервацию полового члена. Операция выполняют через субкоронарный доступ с циркулярным рассечением кожи и поверхностной фасции пениса, обнажают глубокую фасцию (Бака) полового члена. Выполняют маркировку области, где выполняется секторальная денервация полового члена, после чего путем циркулярного пересечения глубокой фасции полового члена по типу «пунктира» выполняют секторальную денервацию полового члена.
Недостатком данного способа является выполнение кругового иссечения крайней плоти на этапе завершения операции, а также отсутствие использования оптического увеличения для визуализации нервных стволов.
Техническим решением является обеспечение малоинвазивного микрохирургического оперативного лечения преждевременной эякуляции с высоким уровнем эффективности, без выполнения кругового иссечения крайней плоти на этапе завершения операции.
Указанное техническое решение достигается тем, что также как и в известном способе (RU 2565104 С1), операцию выполняют путем рассечения кожи, только не через субкоронарный доступ, как это описано, а в области пеноскротального угла на волярной поверхности полового члена вдоль шва мошонки (raphe scroti) с обнажением поверхностной и глубокой (Бака) фасции полового члена.
Особенностью заявляемого способа является то, что выполняют продольный разрез кожи мошонки в области пеноскротального угла на волярной поверхности полового члена вдоль шва мошонки «raphe scroti», далее тупым путем обнажают мясистую оболочку, поверхностную и глубокую (Бака) фасции полового члена, и выводят в рану половой член, затем под оптическим увеличением оценивают количество нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака по направлению к головке полового члена, после чего на ветви проходящих чувствительных нервных волокон выполняют точечную селективную электрокоагуляцию на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см, далее половой член возвращают в исходное физиологическое положение, рану послойно ушивают отдельными узловыми швами наглухо.
Изобретение поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
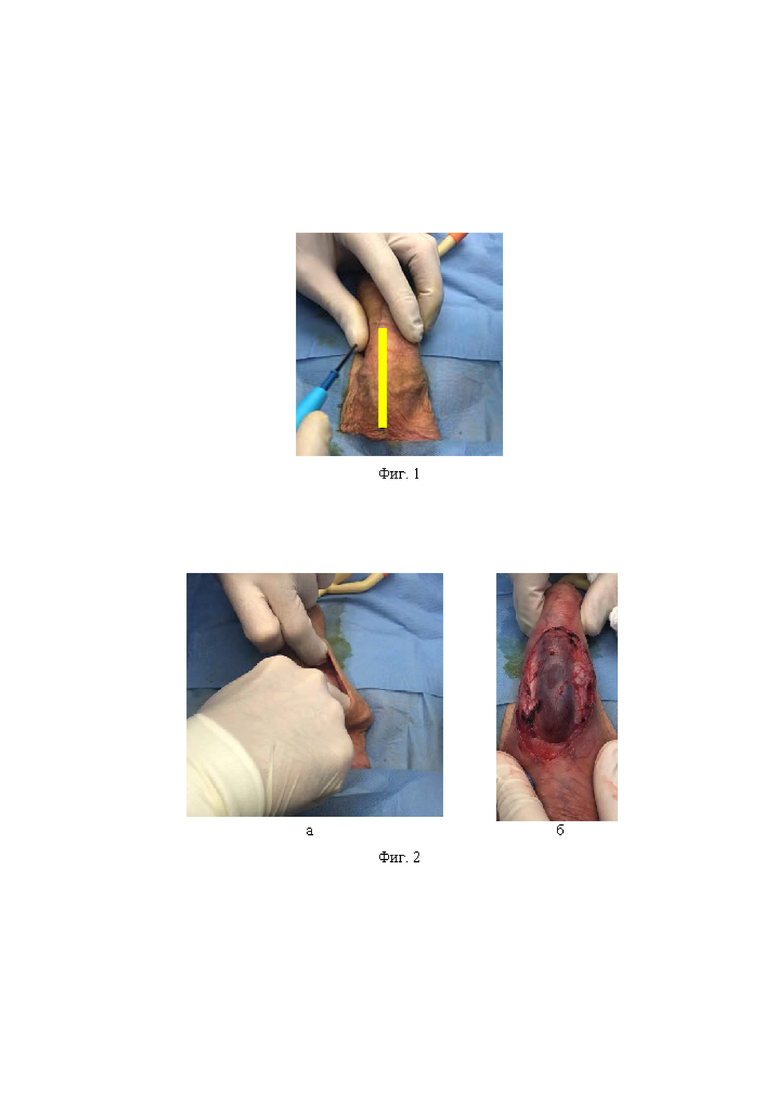
Фиг. 1 – фото операции: линейный разрез кожи на волярной поверхности полового члена в области пеноскротального угла вдоль шва мошонки (raphe scroti) длиною 3-5 см.
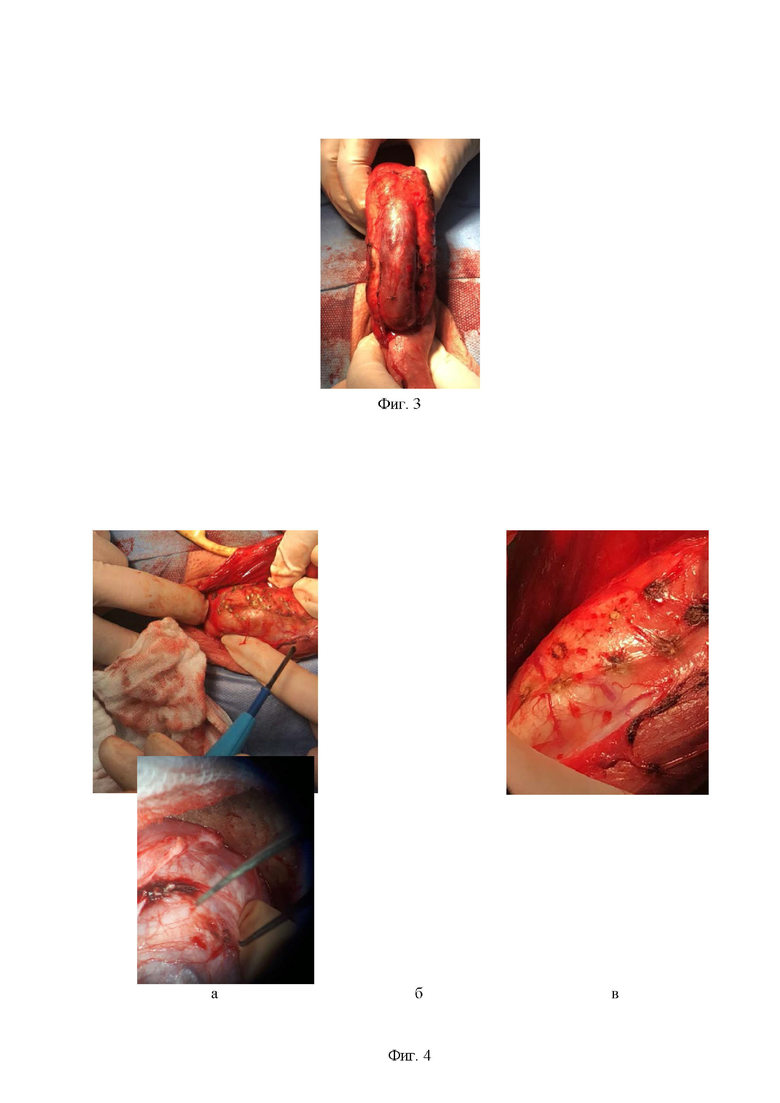
Фиг. 2 – фото операции: а) тупым путем производят обнажение мясистой оболочки, поверхностной и глубокой (Бака) фасции полового члена; б) выполнен гемостаз.
Фиг. 3 - фото операции: выведение полового члена в рану.
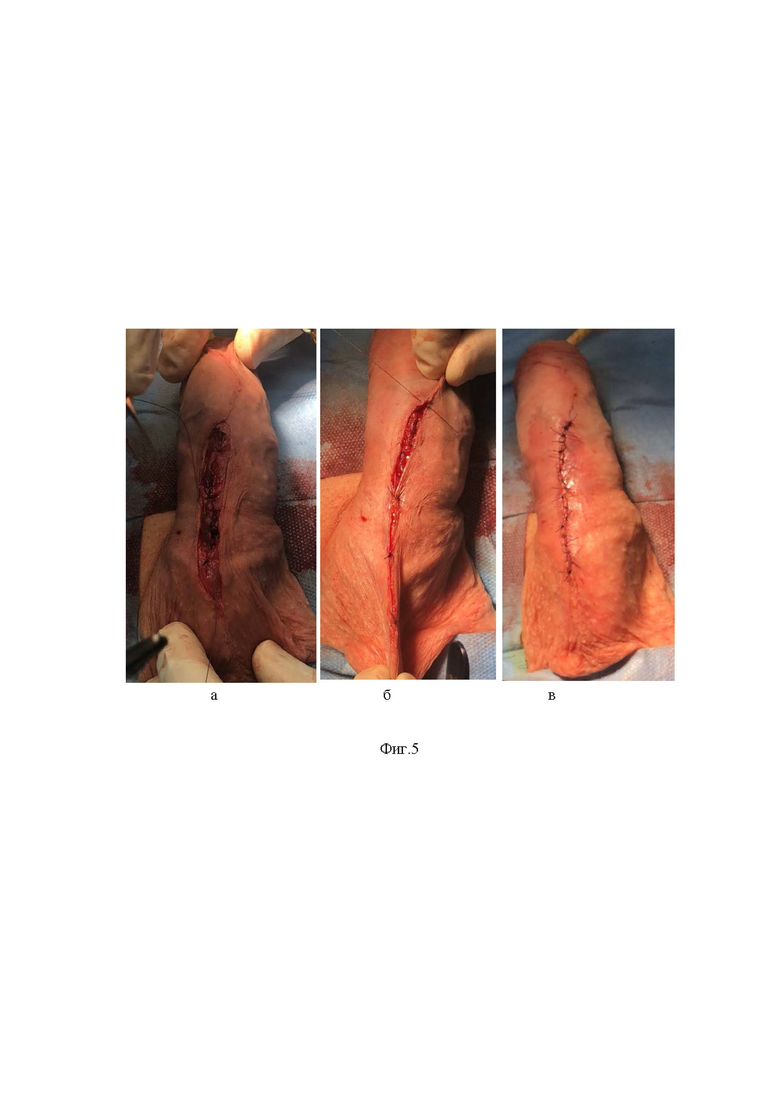
Фиг. 4 – фото операции: а) визуализация нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака по направлению к головке полового члена; б) селективное точечное воздействие на ветви проходящих чувствительных нервных волокон путем электрокоагуляции на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см; в) операционное поле под оптическим увеличением.
Фиг. 5 – фото заключительного этапа операции: а) половой член вновь возвращается в исходное физиологическое положение; б) послойное ушивание операционной раны отдельными узловыми швами; в) операционная рана ушита отдельными узловыми швами (викрил 3.0).
Способ осуществляют следующим образом.
Первым этапом производят установку уретрального катетера типа Фолея, размер которого составляет 16 Ch, с целью визуализации уретры и профилактики ее травмирования во время выполнения оперативного доступа. После этого выполняют регионарную (проводниковую) анестезию в области корня полового члена с использованием раствора ропивакаина - 5 мг/мл, 20 мл. Затем через продольный разрез кожи мошонки (в среднем 3-5 см и определяется конституцией пациента) в области пеноскротального угла на волярной поверхности полового члена вдоль шва мошонки (raphe scroti) (Фиг. 1), тупым путем обнажают мясистую оболочку, поверхностную и глубокую (Бака) фасции полового члена (Фиг. 2а) с одновременным выполнением гемостаза (Фиг. 2б). Далее половой член осторожно выводят в рану (Фиг. 3). В условиях мощного светового потока, генерируемого диодной хирургической лампой, под оптическим увеличением (Фиг. 4в) налобной лупы (4,5 Д и более) или операционного микроскопа определяют количество нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака по направлению к головке полового члена (Фиг. 4а). На ветви проходящих чувствительных нервных волокон выполняют точечную селективную электрокоагуляцию на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см (Фиг. 4б). Затем половой член вновь возвращают в исходное физиологическое положение (Фиг. 5а), операционную рану послойно ушивают отдельными узловыми швами наглухо (викрил 3.0) (Фиг. 5 б, в). Затем производится удаление уретрального катетера и наложение асептической повязки.
Клинический пример выполнения способа.
Пациент Н., 1989 г.р., обратился в клинику с жалобами на короткую продолжительность полового акта, не превышающую одной минуты. Диагноз: преждевременное семяизвержение (первичная форма).
У пациента отмечался положительный результат лидокаинового теста в виде значительного увеличения продолжительности полового акта. Учитывая спонтанный характер половой жизни, пациент отказался применять данную методику в качестве основного метода лечения.
Пациенту выполнено малоинвазивное оперативное лечение в объеме микрохирургической селективной пенильной денервации пеноскротальным доступом.
Первым этапом была произведена установка уретрального катетера Фолея, размер которого составил 16 Ch, с целью визуализации уретры. После чего выполнили регионарную (проводниковую) анестезию в области корня полового члена с использованием раствора ропивакаина - 5 мг/мл, 20 мл. Затем на волярной поверхности полового члена в области пеноскротального угла вдоль шва мошонки (raphe scroti) был выполнен продольный разрез кожи (Фиг. 1) протяженностью 3 см. Далее тупым путем обнажили мясистую оболочку, поверхностную и глубокую (Бака) фасции полового члена (Фиг. 2 а, б). Половой член осторожно вывели в рану (Фиг. 3). Затем в условиях мощного светового потока, генерируемого диодной хирургической лампой, под оптическим увеличением операционного микроскопа определили количество нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака и с помощью электрокоагуляции селективно точечно воздействовали на ветви проходящих чувствительных нервных волокон на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см (Фиг. 4 а, б, в). После чего операционную рану послойно ушили отдельными узловыми швами наглухо (викрил 3.0) (Фиг. 5 а, б, в). Далее было произведено удаление уретрального катетера и наложение асептической повязки.
Послеоперационный период протекал без осложнений.
Через 18 дней с момента выполнения оперативного лечения было произведено удаление кожных швов, после чего пациент вернулся к половой жизни и отмечал увеличение продолжительности полового акта.
Преимущества предложенного способа:
- высокая степень эффективности лечения преждевременной эякуляции;
- пеноскротальный оперативный доступ, а также использование оптического увеличения, достаточно для эффективной визуализации нервных стволов, идущих в составе дорсального сосудисто-нервного пучка;
- не требуется выполнение кругового иссечения крайней плоти на этапе завершения операции.
Предложенный способ позволяет:
- сократить время оперативного вмешательства до 15-30 минут (в зависимости от анатомических особенностей пациента), а также время послеоперационного пребывания пациента в медицинском учреждении до 1 часа;
- снизить экономические затраты на одного пациента путем использования регионарной (проводниковой) анестезии, а также сокращения времени пребывания пациента в стационаре;
- быстро восстановить работоспособности пациента, что позволяет мужчине не изменять в послеоперационном периоде свой привычный образ жизни, за исключением воздержания от половой жизни в течение 2 - 3 недель;
- сформировать более эстетичный послеоперационный рубец с хорошим косметическим результатом.
Кроме того, способ применим как в условиях стационара, так и амбулаторного звена (в стационаре кратковременного пребывания), так как является простым в освоении техники выполнения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПРЕЖДЕВРЕМЕННОЙ ЭЯКУЛЯЦИИ | 2014 |
|
RU2565104C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОЖНОГО ЛОСКУТА ПРИ ПЛАСТИКЕ УРЕТРЫ ПО ПОВОДУ "ПРОКСИМАЛЬНОЙ" ГИПОСПАДИИ ПО КРАВЦОВУ Ю.А. - II | 2011 |
|
RU2467707C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОЖНОГО ЛОСКУТА ПРИ ПЛАСТИКЕ УРЕТРЫ ПО ПОВОДУ "ДИСТАЛЬНОЙ" ГИПОСПАДИИ ПО КРАВЦОВУ Ю.А. - I | 2011 |
|
RU2454945C1 |
| СПОСОБ МАЛОИНВАЗИВНОЙ МИКРОХИРУРГИЧЕСКОЙ ВАРИКОЦЕЛЭКТОМИИ МОШОНОЧНЫМ ДОСТУПОМ | 2017 |
|
RU2663074C2 |
| Способ коррекции искривления полового члена с помощью свободного лоскута белочной оболочки яичка | 2023 |
|
RU2836015C1 |
| Способ хирургического лечения гипоспадии у мальчиков | 2020 |
|
RU2746232C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАНСПОЗИЦИИ МОШОНКИ | 2020 |
|
RU2737999C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СКРЫТОГО ПОЛОВОГО ЧЛЕНА У МАЛЬЧИКОВ | 1999 |
|
RU2143851C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПОСПАДИИ У МАЛЬЧИКОВ | 2009 |
|
RU2435527C2 |
| Способ хирургической реконструкции полового члена при экстрофии и эписпадии | 2024 |
|
RU2829131C1 |
Изобретение относится к области медицины, а именно к урологии. Выполняют продольный разрез кожи мошонки в области пеноскротального угла на волярной поверхности полового члена вдоль шва мошонки «raphe scroti», далее тупым путем обнажают мясистую оболочку, поверхностную и глубокую фасции полового члена, и выводят в рану половой член, затем под оптическим увеличением оценивают количество нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака по направлению к головке полового члена, после чего на ветви проходящих чувствительных нервных волокон выполняют точечную селективную электрокоагуляцию на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см, далее половой член возвращают в исходное физиологическое положение, рану послойно ушивают отдельными узловыми швами наглухо. Предложенный способ позволяет сократить время оперативного вмешательства до 15-30 минут, а также время послеоперационного пребывания пациента в медицинском учреждении до 1 часа; снизить экономические затраты на одного пациента, а также сократить время пребывания пациента в стационаре, быстро восстановить работоспособность пациента, что позволяет мужчине не изменять в послеоперационном периоде свой привычный образ жизни, сформировать более эстетичный послеоперационный рубец с хорошим косметическим результатом, 5 ил., 1 пр.
Способ малоинвазивной микрохирургической селективной пенильной денервации пеноскротальным доступом, включающий рассечение кожи с обнажением поверхностной и глубокой фасций полового члена, отличающийся тем, что выполняют продольный разрез кожи мошонки в области пеноскротального угла на волярной поверхности полового члена вдоль шва мошонки «raphe scroti», далее тупым путем обнажают мясистую оболочку, поверхностную и глубокую фасции полового члена, половой член выводят в рану, затем под оптическим увеличением оценивают количество нервных стволов, идущих в составе дорсального сосудисто-нервного пучка, проходящего в толще фасции Бака по направлению к головке полового члена, после чего на ветви проходящих чувствительных нервных волокон выполняют точечную селективную электрокоагуляцию на равноудаленных друг от друга участках с интервалами 0,5 см на протяжении 3 см, далее половой член возвращают в исходное физиологическое положение, операционную рану послойно ушивают отдельными узловыми швами наглухо.
| ГУРЖЕНКО Ю.Н | |||
| и др | |||
| Опыт использования селективной коагуляции нервных ветвей nervus dorsalis penis в комплексной терапии преждевременной эякуляции у мужчин | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| МЕТОД ОПЕРАТИВНОГО ЛЕЧЕНИЯ УСКОРЕННОГО СЕМЯИЗВЕРЖЕНИЯ | 1998 |
|
RU2127087C1 |
| СПОСОБ ЛЕЧЕНИЯ ПРЕЖДЕВРЕМЕННОЙ ЭЯКУЛЯЦИИ | 2014 |
|
RU2565104C1 |
| NICHOLAS GILLMAN et al | |||
| Premature Ejaculation: Aetiology and Treatment Strategies | |||
| Med Sci (Basel) | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
Авторы
Даты
2022-03-17—Публикация
2021-09-15—Подача