Изобретение относится к области медицины, а именно к педиатрии, инфекционным болезням и клинико-эпидемиологической практике, и может быть использовано для своевременного диагностирования эпидемического паротита.
Эпидемический паротит - острое антропонозное вирусное заболевание с воздушно-капельным механизмом передачи, характеризующееся наличием симптомов интоксикации, лихорадки, увеличением одной или нескольких слюнных желез, нередко поражением других железистых органов и центральной нервной системы, с возможностью развития тяжелых осложнений у переболевших [Горелов А.В., 2020]. Несмотря на успехи вакцинопрофилактики установлено повсеместное, но неравномерное распространение паротитной инфекции в различных регионах мира, как в виде спорадических случаев, так и крупных эпидемических вспышек с большим числом пострадавших, в том числе в коллективах с идеальным охватом вакцинацией (до 98%) [Maillet М., 2013, Maple Р.А., 2015, Fields V.S., 2019]. В Российской Федерации за счет высокого охвата вакцинацией детей (не ниже 95%) заболеваемость эпидемическим паротитом носит устойчивый спорадический характер. В структуре заболевших преобладают непривитые дети и взрослые, на долю которых приходится 80,87%, показатель заболеваемости вакцинированных - 12,07% [Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2020 году»].
Изучение популяционного иммунитета к вирусу эпидемическому паротиту среди населения Пермского края в 2021 году выявило недостаточный (менее 90%) удельный вес серопозитивных лиц в индикаторных группах в возрасте 30-35 лет (85,1%) и возрасте 30-39 лет (87,0%). Снижение напряженности поствакцинального иммунитета среди взрослых свидетельствует о возможности циркуляции возбудителя эпидемического паротита в этой возрастной категории и является главной причиной возникновения вспышечной заболеваемости.
В рутинной практике в соответствии с существующими клиническими рекомендациями оказания медицинской помощи детям в качестве подтверждающего лабораторного теста рекомендуют использовать метод иммуноферментного анализа. Недостатки данного метода: специфические IgM-антитела к вирусу эпидемическому паротиту обнаруживаются на 1-4 день после появления первых клинических симптомов, их диагностическая ценность возрастает с пятого дня заболевания. Однако, у привитых лиц специфические IgM-антитела к вирусу эпидемического паротита могут вообще отсутствовать или циркулировать кратковременно [Rota J.S., Rosen J.B., Doll М.K. at al., 2013, Mankertz A., Beutel U., Schmidt F.J. at al., 2015]. Наличие в сыворотке крови пациентов специфических антител-IgG к эпидемическому паротиту не позволяет установить срок давности развития заболевания. При этом диагностически значимым считается динамическое нарастание титра специфических антител-IgG в 4 и более раз во второй пробе крови, через 2-3 недели от начала заболевания. Кроме того, поздняя верификация диагноза может привести к прогрессированию заболевания, повышению риска развития тяжелых поражений железистых органов и возможностью развития тяжелых осложнений у переболевших со стороны центральной нервной системы.
Наличие феномена «повзросление», периодических вспышек в многолетней практике вакцинопрофилактики, несовершенство подтверждающих тест-систем обуславливает необходимость улучшения диагностики эпидемического паротита в условиях спорадического уровня заболеваемости паротитной инфекцией.
С целью совершенствования диагностики эпидемического паротита разработано стандартное определение клинического случая эпидемического паротита на основе построенной регрессионной математической модели в ходе корреляционного анализа выявленных клинико-лабораторных статистически достоверно чаще отмечавшихся признаков среди больных с паротитной инфекцией, в доступной научно-медицинской литературе аналогов не найдено.
Технический результат: объективизация способа, повышение точности и качества диагностики эпидемического паротита в кратчайшие сроки, доступность для проведения исследования при первичном осмотре врачом-педиатром, врачом-инфекционистом в клинической практике, простота исполнения при высокой чувствительности и специфичности, отсутствие материальных затрат.
Указанный результат достигается тем, что у пациента с подозрением на паротитную инфекцию по данным анамнеза, объективного осмотра устанавливают наличие астенического синдрома, признаки двухстороннего воспаления слюнных желез, сухости слизистых оболочек полости рта, в моче определяют уровень диастазы, для последующего расчета вероятности наличия эпидемического паротита по формуле логистической регресии.
Способ диагностики осуществляется следующим образом: у пациента с подозрением на эпидемический паротит проводят сбор анамнеза для установления наличия астенического синдрома, визуальный осмотр и пальпацию околоушной области с целью обнаружения признаков двухстороннего воспаления околоушных слюнных желез, а именно припухлости и болевого синдрома, проводят осмотр полости рта для выявления сухости слизистых оболочек. Также осуществляют взятие единичной порции мочи в сухую чистую емкость для исследования уровня диастазы. Определение уровня диастазы проводят кинетическим колориметрическим методом, основанном на рекомендациях Международной Федерации Клинической Химии [Lorentz. K., 1998].
В разработанном стандартном определении клинического случая эпидемического паротита нами взято во внимание наличие или отсутствие патологических клинических симптомов или лабораторных показателей (астенический синдром в виде утомляемости и слабости, сухость слизистых оболочек ротовой полости, увеличение и болезненность околоушных слюнных желез с обеих сторон, повышения уровня диастазы в моче). Сочетание приоритетных клинико-лабораторных показателей, имеющих наибольшую связь с диагностической вероятностью наличия у пациента эпидемического паротита, используют при расчете вероятности наличия эпидемического паротита с помощью уравнения логистической регрессии, описываемого формулой:
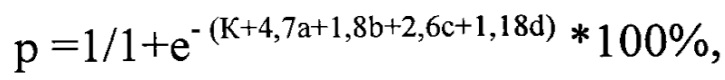
где р - вероятность наличия эпидемического паротита, %; е - основание натурального логарифма равное 2,7; К - константа уравнения логистической регрессии - 5,65; а - наличие или отсутствие у пациента астенического синдрома; b - наличие или отсутствие у пациента двухстороннего воспаления околоушных слюнных желез; с - наличие или отсутствие у пациента сухости слизистой полости рта; d - наличие или отсутствие у пациента повышенного уровня диастазы в моче относительно физиологической нормы. Наличие достоверно чаще отмечающихся клинико-лабораторных признаков напрямую связано с диагностической вероятностью эпидемического паротита у пациента в процентах. Так, при значении р равном или более 50% диагностируют наличие у пациента эпидемического паротита, при р менее 50% - диагноз эпидемического паротита исключают.
В условиях спорадического уровня заболеваемости сочетание у пациента астенического синдрома, двухстороннего воспаления околоушных слюнных желез, сухости слизистой полости рта, повышения уровня диастазы в моче относительно физиологической нормы позволяет обеспечить наибольшую диагностическую эффективность наличия паротитной инфекции: коэффициент детерминации Найджелкерка [Ташакова М.Х., 2018] отображает 61% клинических факторов в 81,0% случаев обуславливающих наличие эпидемического паротита, чувствительность способа - 93%, специфичность - 67% при р<0,001.
Полученный результат позволяет установить клинический диагноз эпидемического паротита (МКБ-10 - В26). Данный способ апробирован при углубленном клинико-эпидемиологическом обследовании пациентов с клиническими признаками паротитной инфекции (n=84), группу сравнения составили пациенты с неэпидемическим сиалоаденитом (n=66).
Примеры конкретного применения.
Пример 1. Пациент А., 13 лет, поступает в стационар на пятый день заболевания. Заболевание начиналось постепенно: в первый день отмечались головная боль, общая слабость, снижение аппетита, на второй - боли при жевании в правой околоушной области, на третий день появились припухлость и болезненность в околоушной области справа, на четвертый - повышение температуры до 39С°, сухость во рту, на пятый день симптомы сохранялись и появилась отечность в околоушной области слева, боли в животе опоясывающего характера. Пациент дважды привит против эпидемического паротита. Контакт с больным отрицает. При поступлении - состояние средней степени тяжести, самочувствие страдает, вялый, в проекции околоушных желез с обеих сторон отечность, пальпируются увеличенные болезненные слюнные железы, имеет место тризм отмечается напряжение мышц брюшного пресса и болезненность в эпигастральной области и левом подреберье при пальпации живота. При лабораторном исследовании мочи имело место повышение диастазы до 2150 Ед/л (норма до 500 Ед/л). Диагностическая вероятность эпидемического паротита на основе математической модели у пациента составила 99,6% случаев (р=99,6%). Указанное сочетание клинико-лабораторных симптомов свидетельствует о наличии эпидемического паротита у пациента, что в последствии подтвердилось обнаружением специфических антител к вирусу эпидемического паротита класса Ig-M.
Пример 2. Пациент Б., 7 лет, поступает в стационар на третий день заболевания. Заболевание началось остро: в первый день отмечались головная боль, общая слабость, снижение аппетита, боли в правой околоушной области; на второй день нарастание припухлости и болезненности справа, на третий - повышение температуры до 39,5С°, сухость во рту, боль при жевании. Пациент дважды привит против эпидемического паротита. Контакт с инфекционными больными отрицает. При поступлении - состояние средней степени тяжести, самочувствие страдает, вялый, в проекции околоушной железы справа пальпируется увеличенная болезненная слюнная железа. При лабораторном обследовании пациента имели место повышение диастазы в моче - 1000 Ед/л, специфические антитела к вирусу эпидемического паротита Ig-G обнаружены (коэффициент позитивности 3,6), специфические антитела к вирусу эпидемического паротита класса Ig-M - отсутствовали. Применяя стандартное определение клинического случая вероятность подтверждения диагноза паротитной инфекции у пациента составила 95,0% случаев (р=95,0%). Указанное сочетание клинико-лабораторных симптомов свидетельствует о наличии эпидемического паротита у данного пациента. При динамическом исследовании крови на 10-й день пребывания в стационаре обнаружен прирост специфических антител к вирусу эпидемического паротита класса Ig-G (коэффициент позитивности - 14,2), что позволило подтвердить этиологию заболевания.
Пример 3. Пациент К., 8 лет, поступает в стационар на третий день заболевания. Заболевание началось постепенно: в первый день отмечалось снижение аппетита; на второй день появились припухлость и болезненность в левой околоушной области, на третий - повышение температуры до 39,6С°, увеличение отечности в проекции левой околоушной области, сухость во рту, боль при жевании. Пациент дважды привит против эпидемического паротита. Контакт с инфекционными больными отрицает. При поступлении - состояние средней степени тяжести по совокупности данных, самочувствие страдает меньше, в проекции околоушной железы слева отечность, пальпируются увеличенная болезненная слюнная железа. При лабораторном обследовании пациента уровень диастазы в моче колебался в пределах референтных значений до 120 Ед/л, специфические антитела к вирусу эпидемического паротита класса Ig-G обнаружены (коэффициент позитивности составил 11,6), специфические антитела к вирусу эпидемического паротита класса Ig-M отсутствовали. Применение стандартного определения клинического случая позволило установить наличие паротитной инфекции у пациента с вероятностью 16,0% (р=16,0%). Указанное сочетание клинико-лабораторных симптомов свидетельствует об отсутствии эпидемического паротита у данного пациента. При динамическом исследовании крови на 14-й день заболевания прироста специфических антител к вирусу эпидемическому паротиту класса Ig-G не обнаружено (коэффициент позитивности - 11,2), специфических антител к вирусу эпидемическому паротиту класса Ig-M не обнаружено, что позволило исключить у ребенка эпидемический паротит. Заключительный диагноз: острый сиалоаденит слева.
Таким образом, использование предлагаемого способа диагностики позволит с высокой вероятностью диагностировать паротитную инфекцию на ранних стадиях развития инфекционного процесса, своевременно начать лечение и контролировать его эффективность.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПАРОТИТНЫХ ОРХИТОВ У ДЕТЕЙ | 1997 |
|
RU2154493C2 |
| СПОСОБ ДИАГНОСТИКИ ПАРОТИТНО-ВИРУСНОЙ ИНФЕКЦИИ | 1996 |
|
RU2127884C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ СЕРОЗНЫХ МЕНИНГИТОВ У ДЕТЕЙ | 2004 |
|
RU2262304C1 |
| Способ вакцинопрофилактики кори, эпидемического паротита, краснухи у ВИЧ-инфицированных детей | 2016 |
|
RU2616234C1 |
| Способ дифференциальной диагностики коревой инфекции с инфекционным мононуклеозом | 2023 |
|
RU2814910C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ПЕРВИЧНОГО И ВТОРИЧНОГО ИММУННОГО ОТВЕТА НА ВИРУС ЭПИДЕМИЧЕСКОГО ПАРОТИТА | 2015 |
|
RU2599504C1 |
| СПОСОБ ВАКЦИНОПРОФИЛАКТИКИ УПРАВЛЯЕМЫХ ИНФЕКЦИЙ У ДЕТЕЙ С ЛОКАЛЬНЫМИ ФОРМАМИ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА | 2010 |
|
RU2444373C1 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ И РЕАКТИВНО-ДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ БОЛЬШИХ СЛЮННЫХ ЖЕЛЕЗ | 2004 |
|
RU2290188C2 |
| Комбинированная вакцина для иммунопрофилактики кори, эпидемического паротита и краснухи | 2016 |
|
RU2657801C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ДИСТРОФИЧЕСКИХ И ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ СЛЮННЫХ ЖЕЛЕЗ | 2001 |
|
RU2182827C1 |
Изобретение относится к медицине, а именно к педиатрии и инфекционным болезням. У пациента с подозрением на паротидную инфекцию собирают анамнестические данные для установления астенического синдрома. Проводят объективный осмотр и пальпацию околоушной области с целью обнаружения признаков двухстороннего воспаления слюнных желез, осматривают полость рта для выявления сухости слизистых оболочек, в моче кинетическим колориметрическим методом определяют уровень диастазы. Каждому из определяемых показателей присваивают балл, указывающий на наличие симптома - 1 балл или его отсутствие - 0 баллов. Далее производят расчет вероятности наличия эпидемического паротита с помощью уравнения логистической регрессии, описываемого формулой
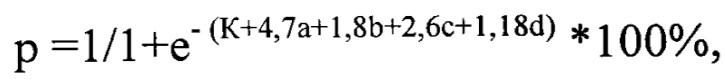
где р - вероятность наличия эпидемического паротита, %; е - основание натурального логарифма равное 2,7; К - константа уравнения логистической регрессии - 5,65; а - наличие или отсутствие у пациента астенического синдрома; b - наличие или отсутствие у пациента двухстороннего воспаления околоушных слюнных желез; с - наличие или отсутствие у пациента сухости слизистой полости рта; d - наличие или отсутствие у пациента повышенного уровня диастазы в моче относительно физиологической нормы. При значении р равном или более 50% диагностируют наличие у пациента эпидемического паротита. А при р менее 50% - диагноз эпидемического паротита исключают. Способ позволяет повысить точность и качество диагностики эпидемического паротита в кратчайшие сроки, доступен для проведения исследования при первичном осмотре врачом-педиатром, врачом-инфекционистом в клинической практике, прост в исполнении при высокой чувствительности и специфичности. 3 пр.
Способ диагностики эпидемического паротита, заключающийся в том, что у пациента с подозрением на паротитную инфекцию проводят сбор анамнестических данных для установления астенического синдрома, осуществляют объективный осмотр и пальпацию околоушной области с целью обнаружения признаков двухстороннего воспаления околоушных слюнных желез, осматривают полость рта для выявления сухости слизистых оболочек, в моче кинетическим колориметрическим методом определяют уровень диастазы, каждому из определяемых показателей присваивают балл, указывающий на наличие симптома - 1 балл или его отсутствие - 0 баллов; далее производят расчет вероятности наличия эпидемического паротита с помощью уравнения логистической регрессии, описываемого формулой
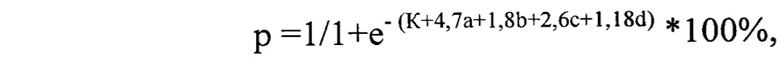
где р - вероятность наличия эпидемического паротита, %; е - основание натурального логарифма равное 2,7; К - константа уравнения логистической регрессии - 5,65; а - наличие или отсутствие у пациента астенического синдрома; b - наличие или отсутствие у пациента двухстороннего воспаления околоушных слюнных желез; с - наличие или отсутствие у пациента сухости слизистой полости рта; d - наличие или отсутствие у пациента повышенного уровня диастазы в моче относительно физиологической нормы; и при значении р равном или более 50% диагностируют наличие у пациента эпидемического паротита, при р менее 50% - диагноз эпидемического паротита исключают.
| СЕМЕРИКОВ В.В и др | |||
| Совершенствование клиникоэпидемиологической диагностики эпидемического паротита в современных условиях | |||
| МАТЕРИАЛЫ XIII Ежегодного Всероссийского Конгресса по инфекционным болезням имени акад | |||
| В.И.Покровского "Инфекционные болезни в современном мире: эволюция, текущие и будущие угрозы" | |||
| IV Всероссийской научно-практической |
Авторы
Даты
2022-12-08—Публикация
2022-09-26—Подача