Область техники.
Изобретение относится к области медицины, а именно к оториноларингологии и может найти применение при лечении интраканального поражения лицевого нерва вследствие опухолевых процессов и травм лицевого нерва.
Уровень техники.
Внутренний слуховой проход (ВСП), располагаясь в глубине пирамиды височной кости, является магистралью для акустикофациальной группы нервов. ВСП структурно можно разделить на 3 отдела: латеральные отделы, заканчивающиеся дном (fundus acousticus internus); средние отделы; медиальные отделы и внутреннее отверстие ВСП (poms acousticus intemus). Дно ВСП граничит с лабиринтом, а внутреннее отверстие граничит с пространством мостомозжечковой цистерны, предоставляя доступ к вентро-латеральным отделам ствола, а также выходящим в этой области V-XII парам черепно-мозговых нервов. Перечисленные структуры могут вовлекаться в патологический процесс в различных комбинациях [1].
В практике отохирурга поражения лицевого нерва интраканально во внутреннем слуховом проходе чаще всего встречаются при таких процессах, как: холестеатома пирамиды височной кости, параганглиома, невринома лицевого нерва, других редких и злокачественных новообразованиях, переломах латерального основания черепа. [2, 3, 4, 5, 6, 7]. По данным мировой статистики, 85% случаев поражения внутреннего слухового прохода и мостомозжечкового угла составляют вестибулярные шванномы [8]. При развитии патологических процессов в области внутреннего слухового прохода возможно поражение лицевого нерва в одном из самых труднодоступных его сегментов, а именно интраканальном.
Эффективной помощью пациентам с поражениями лицевого нерва является возможность в кратчайшие сроки провести хирургическое лечение, направленное на восстановление целостности ствола нерва, что представляет трудности при интраканальном поражении лицевого нерва по причине ограниченного пространства.
Впервые сшивание нерва в барабанной полости было проведено еще в 1922 году оториноларингологом Ney, опубликовавшем клинический случай, в котором предложил идею извлечения нерва из канала с наложением шва и проведения нерва по новому пути после резекции кости вдоль латерального полукружного канала к шилососцевидному отверстию. В 1927 г. Виппе сообщил об успешной операции такого рода («rerouting»), проделанной им в 1925 г. В дальнейшем подобную операцию произвели многие отохирурги (Martin, Bauer, Bergstrom, Viole, Kettel и др.), получив хорошие результаты. При этом следует отметить, что, несмотря на достаточно большое количество предложенных методов пластики лицевого нерва при парезах и параличах мимической мускулатуры, которые применяются в практике челюстно-лицевых и нейрохирургов (повреждения лицевого нерва вне височной кости), на сегодняшний день не существует оптимального способа хирургического лечения при интраканальных (во ВСП) повреждениях лицевого нерва, что побудило нас искать пути решения данной проблемы.
Известен способ лечения повреждений лицевого нерва (Патент RU 2729938 С1), при интратемпоральном поражении лицевого нерва с протяженностью дефекта более 5 мм различного генеза (травма, опухолевый процесс, последствие ХГСО), при котором проводят полное извлечение лицевого нерва из канала от коленчатого узла до шилососцевидного отверстия, освобождение нерва из футляра в шилососцевидном отверстии, с резекцией верхушки сосцевидного отростка и иссечением шейной ветви лицевого нерва, это делает дистальный конец лицевого нерва более мобильным и дает возможность сместить его ствол через шилососцевидное отверстие в барабанную полость, тем самым сократить расстояние между сшиваемыми концами нерва до и 10 мм более, чего нельзя достичь при помощи только лишь извлечения его из канала. После проведения данных приемов становится возможным проведение нейрорафии «конец в конец» без натяжения, что в конечном итоге положительно скажется на процессе прорастания аксонов проксимального конца в дистальный.
При этом недостатком в использовании данного способа при интраканальном повреждении лицевого нерва (во внутренннем слуховом проходе) является анатомическая особенность расположения ВСП, что может повлечь за собой участие еще одного специалиста, такого как нейрохирург. Данная методика применим только при интратемпоральных (в височной кости) повреждениях лицевого нерва.
Еще одним способом, также направленным на восстановление целостности лицевого нерва в области височной кости, является способ пластики интратемпоральных поражений лицевого нерва аутографтом n.suralis (Патент RU 2729505 С1), заключающийся в том, что выполняют расширенную антромастоидэктомию с удалением задней стенки наружного слухового прохода, в процессе которой проводят забор аутотканей: фасции височной мышцы и аутохряща ушной раковины, затем идентифицируют ход лицевого нерва в его костном канале, проводят оценку локализации и протяженности его поражения, пораженный сегмент лицевого нерва иссекают в пределах неизмененных тканей, далее выполняют полное извлечение неизмененных отделов лицевого нерва из фаллопиева канала, следующим этапом проводят забор икроножного нерва длиной на 2-3 см больше, чем пораженный отрезок замещаемого нерва, полученный аутографт своим проксимальным концом эпи-периневральным швом сшивают конец в конец с дистальным концом лицевого нерва в инфрафораменальном отделе, далее аутографт проводят через шилососцевидное отверстие в среднее ухо и дистальным концом сшивают с проксимальным концом лицевого нерва, затем восстановленный нерв укутывают аутофасцией на всем протяжении в среднем ухе, после чего выполняют оссикулопластику, по ходу горизонтального полукружного канала укладывают две прямоугольные аутохрящевые пластинки, которые изготавливают из ранее приготовленного аутохряща, проводят мирингопластику, меатопластику, рыхлую тампонаду тимпанального и мастоидального отделов, в завершении операционную рану послойно ушивают.
При этом недостатком в использовании данного способа при интраканальном повреждении лицевого нерва (во ВСП) является анатомическая особенность расположения ВСП, а также то, что данная методика применим только при интратемпоральных (в височной кости) повреждениях лицевого нерва.
Прототипом заявляемого изобретения является способ, описанный в 1922 г. Ney, включающий сшивание лицевого нерва конец в конец в барабанной полости (Калина В.О. Периферические параличи лицевого нерва / В.О. Калина, М.А. Шустер. - М.: Медицина, 1970. - 208 с.). При этом автор указывал на необходимость проведения данной процедуры в условиях отсутствия натяжения в сшиваемой области, то есть, чтобы произвести пластику нерва, необходимо осуществить его полное выделение из фаллопиева канала, что он и демонстрировал. Данный прием дает возможность сопоставить концы нерва без натяжения с условием, что сшитый нерв будет уже проходить не в своем канале, а вдоль латерального полукружного канала. Данная методика актуальна и на сегодняшний день и активно используется в современной микрохирургии уха, однако, ее применение возможно только лишь в клиниках, которые имеют высокотехнологичное оборудование и соответствующих специалистов, владеющих данной методикой. Также применение этой методики позволяет производить сшивание нерва с дефектами не более 5 мм. Стоит отметить, что в современной отохирургии при удалении опухолей височной кости, где требуется удаление больших объемов опухолевых масс, в процесс может вовлекаться лицевой нерв на достаточно большом протяжении - более 5 мм, и произвести одномоментную последующую пластику в таких случаях по описанной методике не предоставляется возможным, т.к. невозможно соблюсти 2 условия - сопоставить сшиваемые края нерва максимально плотно друг к другу и не допустить натяжения данной области с целью сохранения адекватной микроциркуляции крови в зоне сшивания.
Задачей, решаемой с помощью заявляемого изобретения, является разработка способа интраканальной пластики лицевого нерва (в его лабиринтном отделе), который обеспечивает восстановление функции мимической мускулатуры и быструю реабилитацию пациента после оперативного вмешательства, а также улучшение функциональных результатов и исходов лечения.
Для решения этой задачи мы предлагаем способ интраканальной пластики лицевого нерва, заключающийся в том, что проводят расширенную антромастоидэктомию с удалением задней стенки наружного слухового прохода, в процессе которой проводят забор аутофасции височной мышцы, наружный слуховой проход закрывают наглухо, выполняют транслабиринтный доступ к внутреннему слуховому проходу (ВСП), после идентификации ВСП на всем протяжении вскрывают его оболочку, далее удаляют патологическое образование; проводят ревизию нервов ВСП, выполняют идентификацию лицевого нерва на всем протяжении, при выявлении дефекта ствола лицевого нерва в интраканальном сегменте принимают решение о его реконструкции, для этого производят скелетизацию лицевого нерва в мастоидальном и тимпанальном отделах, удаляют костный массив над коленчатым ганглием и большим каменистым нервом (БКН), дистальный конец поврежденного нерва деканализируют на всем протяжении от лабиринтной части до нижней трети мастоидального отдела, алмазным бором формируют костную борозду для нового хода лицевого нерва от уровня внутреннего отверстия ВСП до неизмененного дистального сегмента лицевого нерва, выполняют иссечение поврежденного участка нерва, при дефекте ствола лицевого нерва до 10,0 мм дистальный конец нерва сопоставляют эндоневральной поверхностью с такой же поверхностью проксимальной части нерва, выполняют сшивание концов нерва «конец-в-конец» с наложением нескольких узловых эпипериневральных швов, зону анастомоза укрывают фрагментом аутофасции и помещают в сформированную костную борозду, при дефекте ствола лицевого нерва более 10,0 мм в сформированный костный канал укладывают подготовленный для этой цели графт подходящего по содержанию аксонов и по длине нерва, совмещают эндоневральные поверхности графта с эндоневральными поверхностями дистального и проксимального концов лицевого нерва, на места соединения накладывают отдельные узловые швы, затем укрывают фасциальными лоскутами, внутренний слуховой проход закрывают фасциальным лоскутом, антромастоидальную и трепанационную полость тампонируют аутожиром.
Технический результат заявленного изобретения состоит в следующем.
С помощью предлагаемого способа возможно создание таких условий в области внутреннего слухового прохода, которые позволяют произвести пластику нерва в ограниченном пространстве и создать оптимальные условия для его последующего восстановления. Осуществление пластики лицевого нерва предлагаемым способом будет способствовать улучшению или восстановлению функции мимической мускулатуры. Осуществление предлагаемого способа возможно при интраканальном поражении лицевого нерва на уровне лабиринтного сегмента с протяженностью дефекта как менее 10,0 мм, так и более 10,0 мм различного генеза (травма, опухолевый процесс, последствие ХГСО).
Раскрытие сущности изобретения.
Под эндотрахеальным наркозом заушным доступом, трансмастоидальным подходом проводят расширенную антромастоидэктомию с удалением задней стенки наружного слухового прохода, в процессе которой проводят забор аутоткани, а именно фрагмента фасции височной мышцы, наружный слуховой проход закрывают наглухо по технике «cul-de-sac». Выполняется транслабиринтный доступ к ВСП. После идентификации ВСП на всем протяжении вскрывается оболочка ВСП. Далее удаляется патологический процесс (вестибулярная шваннома, холестеатома, менингиома, остеома и пр.), который обусловил повреждение лицевого нерва; после удаления проводится ревизия нервов ВСП. Выполняется идентификация лицевого нерва на всем протяжении, при выявлении дефекта ствола лицевого нерва в интраканальном сегменте принимается решение о его реконструкции. Для этого производится скелетизация лицевого нерва в мастоидальном и тимпанальном отделах, удаляется костный массив над коленчатым ганглием и большим каменистым нервом (БКН). Дистальный конец поврежденного нерва деканализируется на всем протяжении до нижней трети мастоидального отдела/шилососцевидного отверстия. Алмазным бором 3 мм по кратчайшей траектории к внутреннему отверстию ВСП формируется костная борозда для нового хода лицевого нерва от уровня внутреннего отверстия ВСП до неизмененного дистального сегмента лицевого нерва (в большинстве случаев до верхних отделов мастоидального отдела на 2-3 мм дистальнее пирамидального отростка). Реконструктивный этап операции: выполняется иссечение измененных концов нерва. При дефекте ствола лицевого нерва до 10,0 мм выполняется сшивание концов нерва «конец-в-конец» нитью Пролен 8-0 (накладывается несколько узловых швов). Зона анастомоза укрывается фрагментом аутофасции. Восстановленный нервный ствол укладывается во вновь созданный костный канал. При дефекте ствола лицевого нерва более 10,0 мм, сшивание концов нерва без натяжения в большинстве случаев невозможно. При попытке устранить этот диастаз стягиванием концов и наложением швов, возможно расхождение анастомоза: сближение соединительной ткани эпиневрия может закрыть диастаз, но эндоневральные поверхности внутри эпиневральной оболочки имеют тенденцию к сокращению, что приведет к заполнению соединительной тканью (формирование невромы на проксимальном конце и сокращающийся рубец на дистальном конце), препятствуя регенерации аксонов. Проксимальный и дистальный измененные концы должны быть резецированы, даже если это приведет к большему диастазу, т.к. во всех подобных случаях возможно использование свободного трансплантата.
Для восстановления лицевого нерва считаются наиболее подходящими по содержанию аксонов и по длине: n.auricularis magnus, n.supraclavicularis, n.cutaneous medialis, n.cutaneous lateralis, n.saphenous, n.suralis.
Для забора фрагмента n.suralis выполняется линейный разрез 3-5 см по задне-латеральной поверхности лодыжки, идентификация нерва n.suralis в мягких тканях (единственный магистральный нерв в данной области) и забор нужного по длине фрагмента.
Забор фрагментов других нервов проводится по сходной технике.
Для формирования анастамоза выполняется деканализация лицевого нерва из мастоидального отдела, шилососцевидного отверстия. Костный массив улитки, преддверия сглаживаются. Алмазным бором 3 мм по кратчайшей линейной траектории формируется костная борозда (рис. 5) от уровня внутреннего отверстия ВСП до шилососцевидного отверстия для нового хода лицевого нерва.
Далее в сформированный канал укладывается графт n.suralis, совмещаются эндоневральные поверхности со свободными дистальным и проксимальными концами лицевого нерва. Нитью Пролен 8-0 накладываются отдельные узловые швы в проксимальной (на уровне внутреннего отверстия) и дистальной (на уровне шилососцевидного отверстия) части анастамоза (рис. 7). Оба отдела анастомоза укрываются фасциальными лоскутами. Внутренний слуховой проход закрывается фасциальным лоскутом, антромастоидальная полость тампонируется аутожиром (с передне-боковой поверхности живота).
Внутренний слуховой проход закрывается фасциальным лоскутом, трепанационная полость тампонируется аутожиром (взятым ранее с передне-боковой поверхности живота).
Краткое описание поясняющих материалов
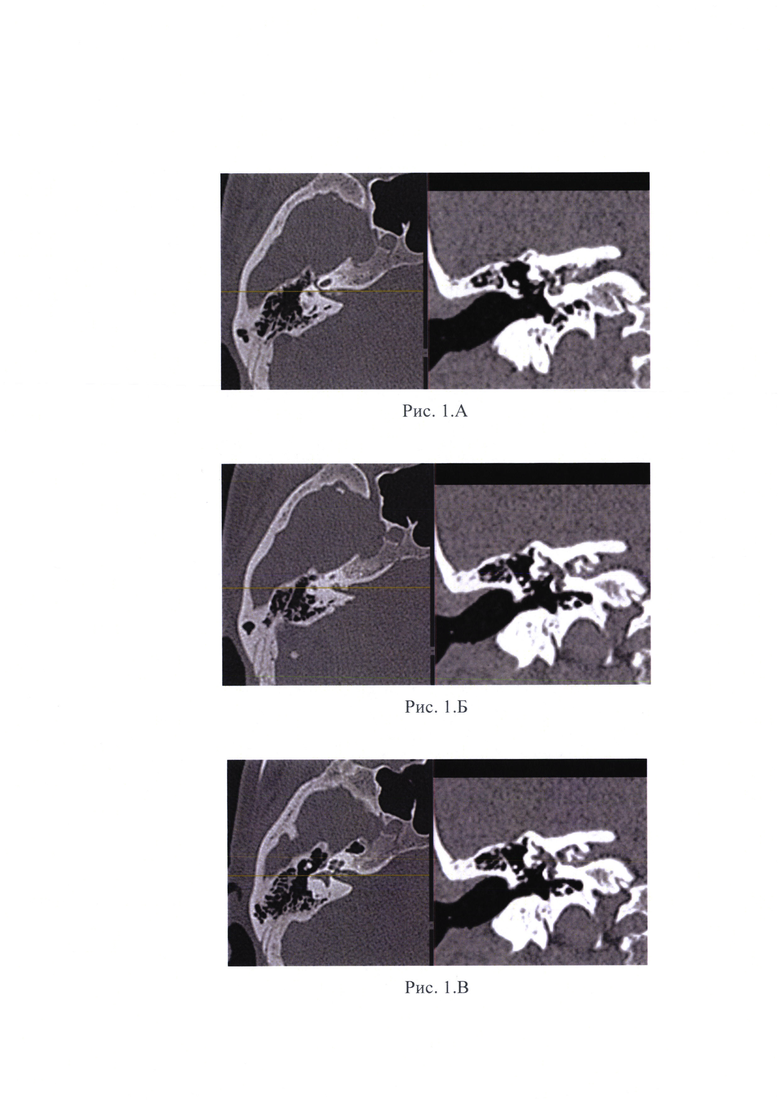
Рис. 1А, Б, В, Г - МСКТ головы и шеи, на котором выявлено образование ВСП справа.
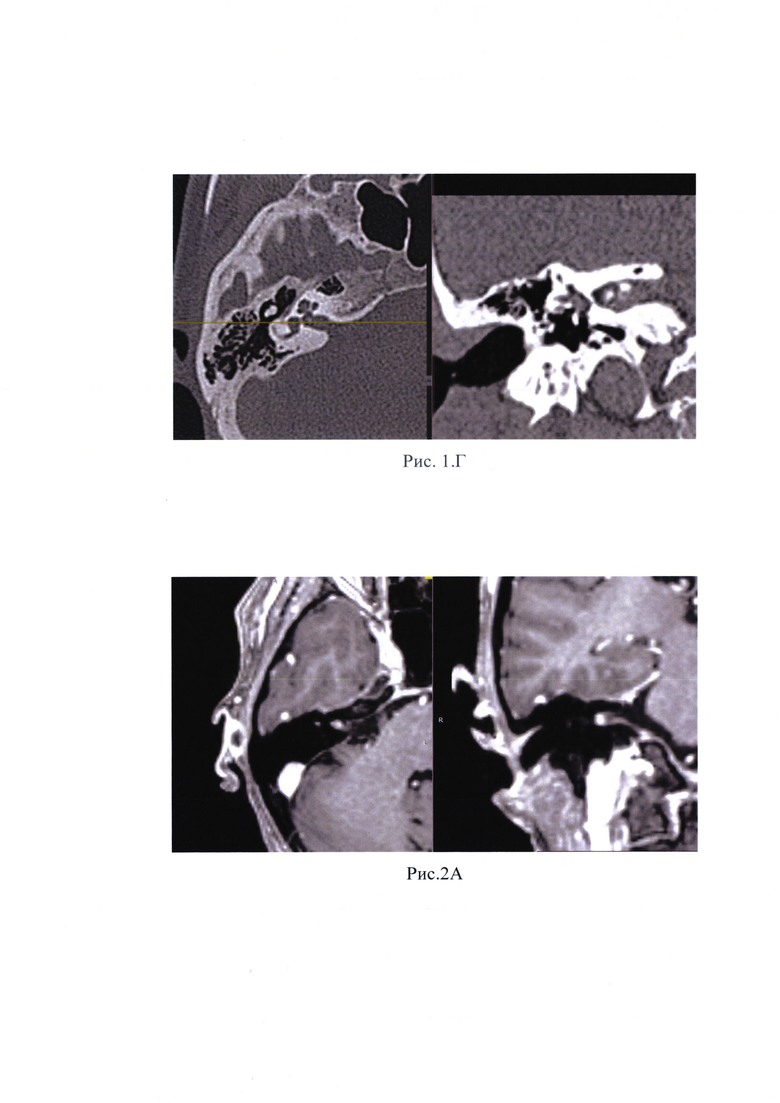
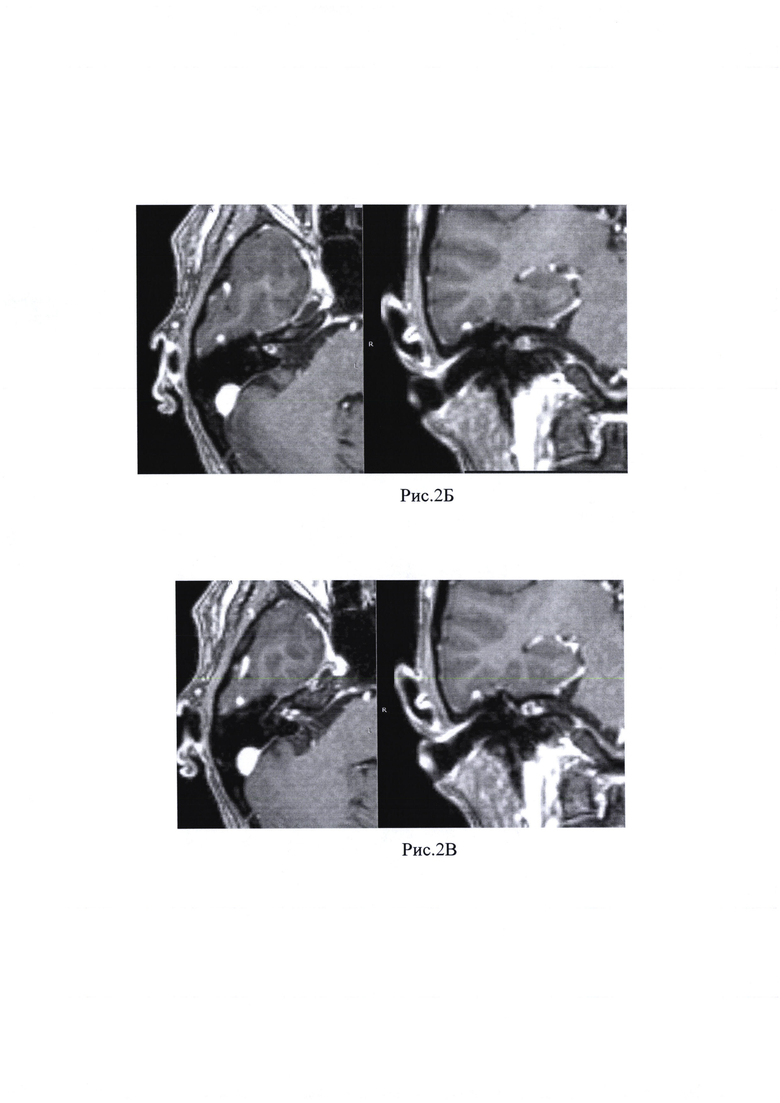
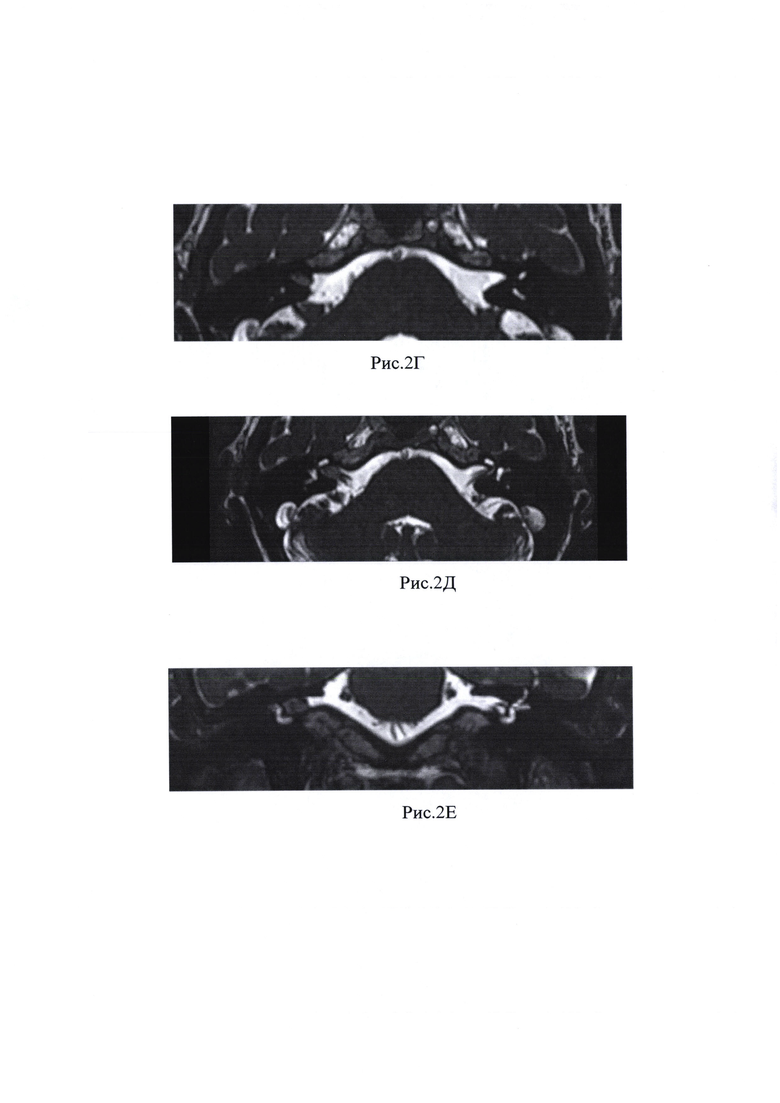
Рис. 2А, Б, В, Г Д, Е - По данным МРТ г/мозга и мостомозжечкового угла с в/в контрастным усилением определяются зоны патологического накопления контрастного препарата в проекции средней трети ВСП справа, в режиме Fiesta нервы ВСП в средней трети и в области его дна не определяются.
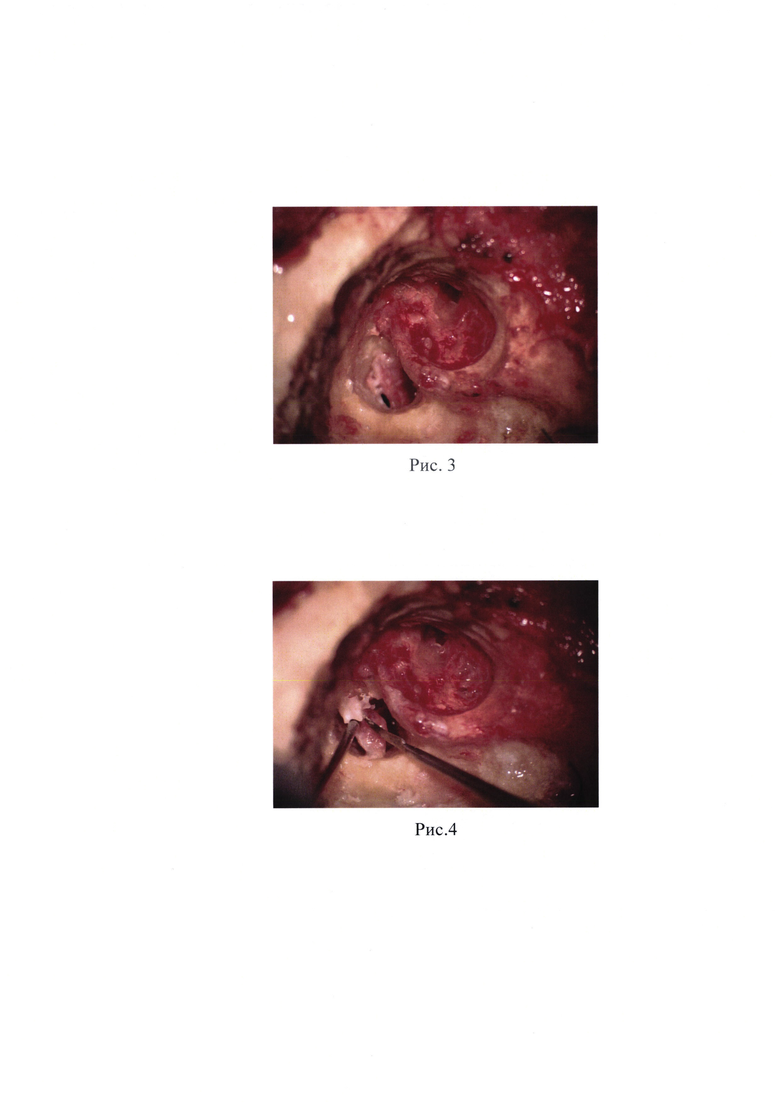
Рис. 3 - идентифицирован уровень внутреннего слухового прохода на всем протяжении
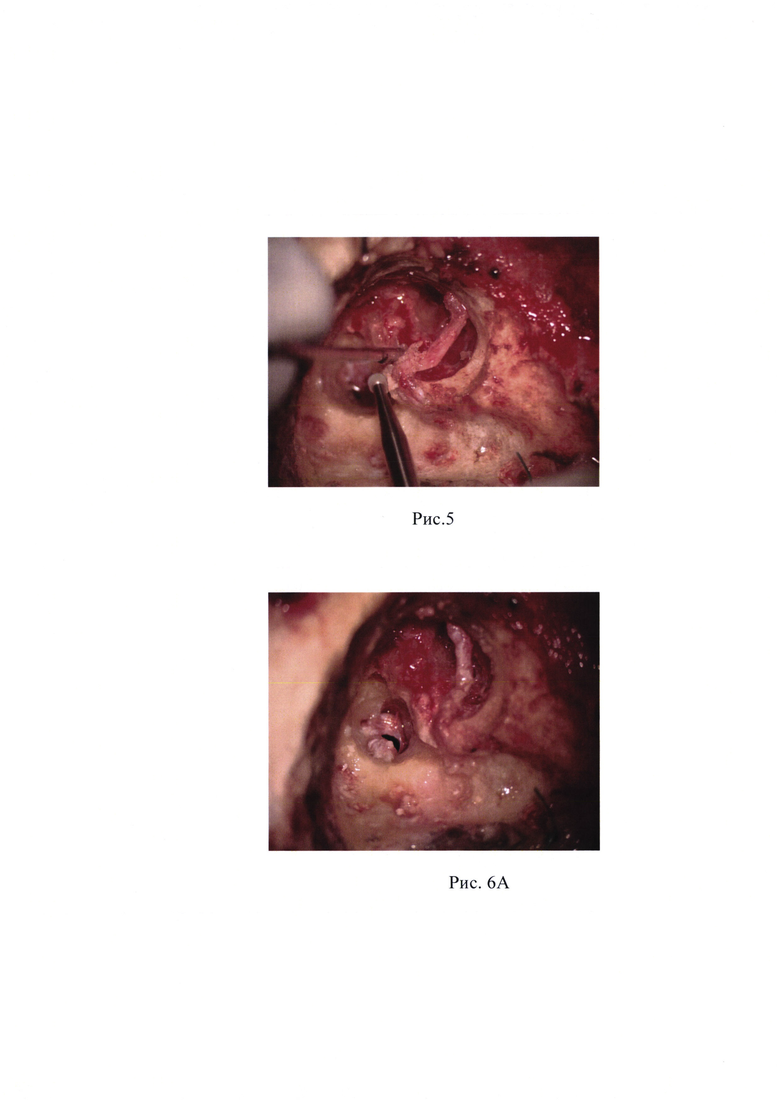
Рис. 4 - дефект лицевого нерва в интраканальной части. Визуализируется костный фрагмент, разрушающий структуру нервов ВСП.
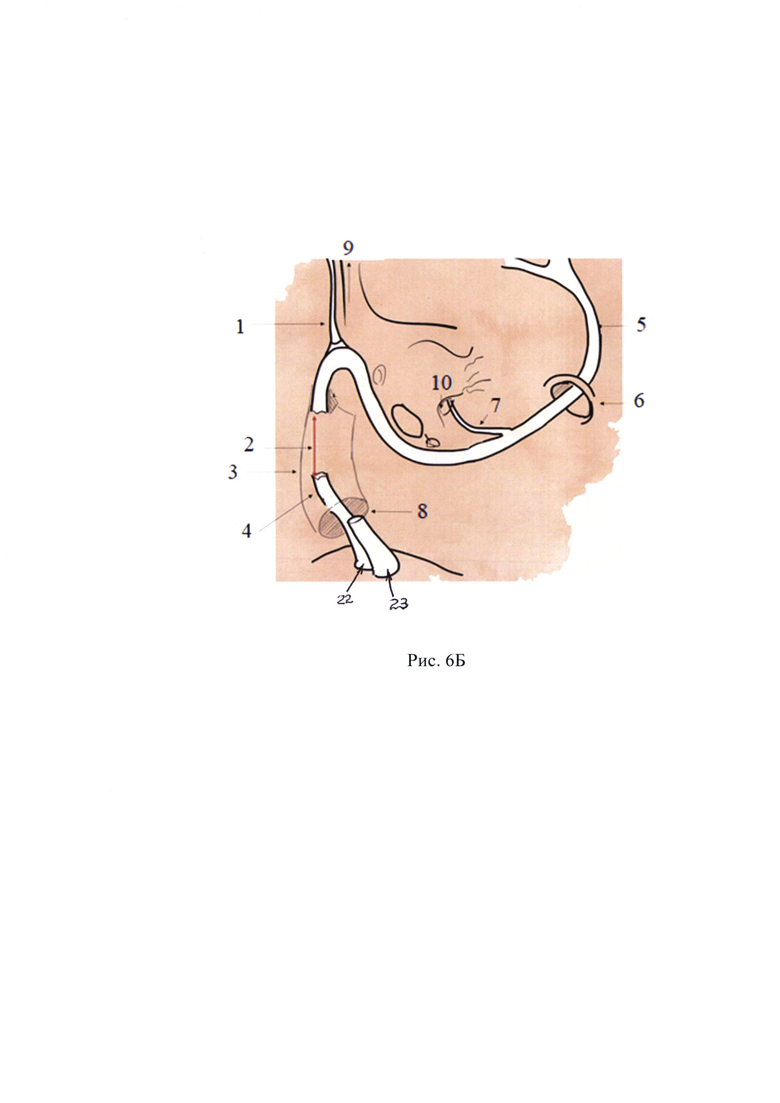
Рис. 5 - Алмазным бором 3 мм сформирован костный канал для нового хода лицевого нерва
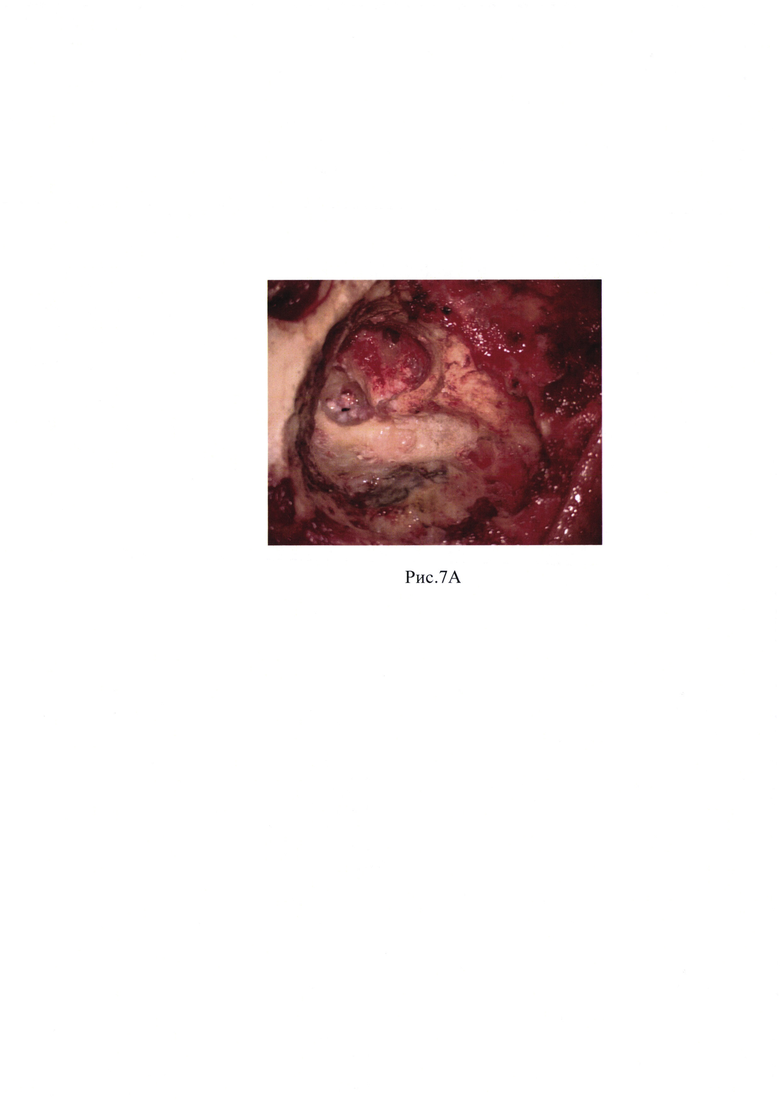
Рис. 6А - Имеется дефект ствола лицевого нерва около 5-6 мм
Рис. 6Б - схематическое изображение дефекта лицевого нерва,
Рис. 7А - Нитью Пролен 8-0 выполнена реконструкция лицевого конец-в-конец (наложено 2 узловых шва)
Рис. 7Б, В - схематическое изображение пластики нерва «конец-в-конец»,
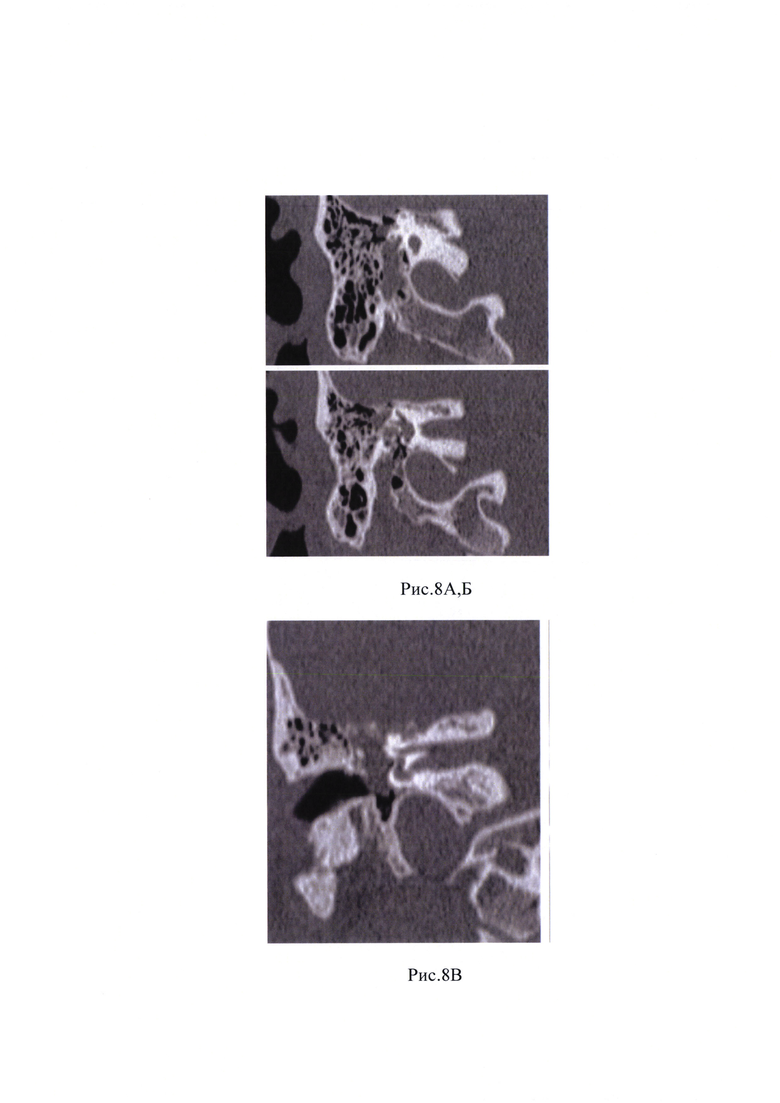
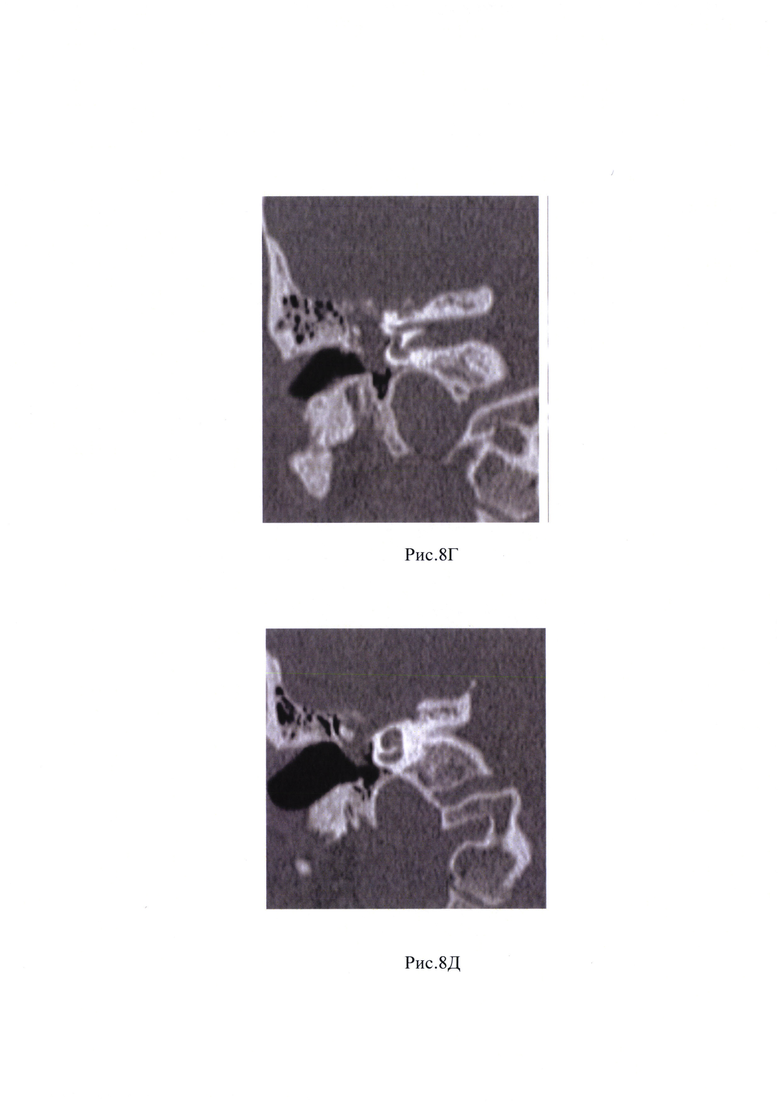
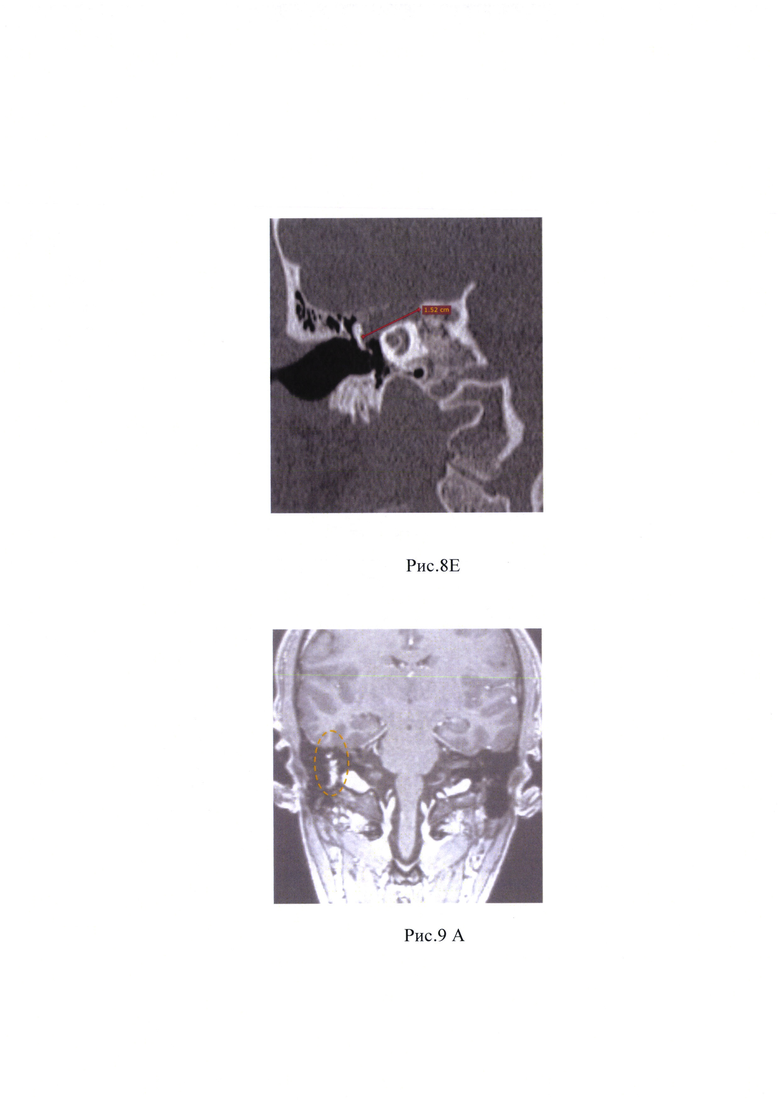
Рис. 8А, Б, В, Г, Д, Е - МСКТ головы и шеи, на котором выявлено образование ВСП справа.
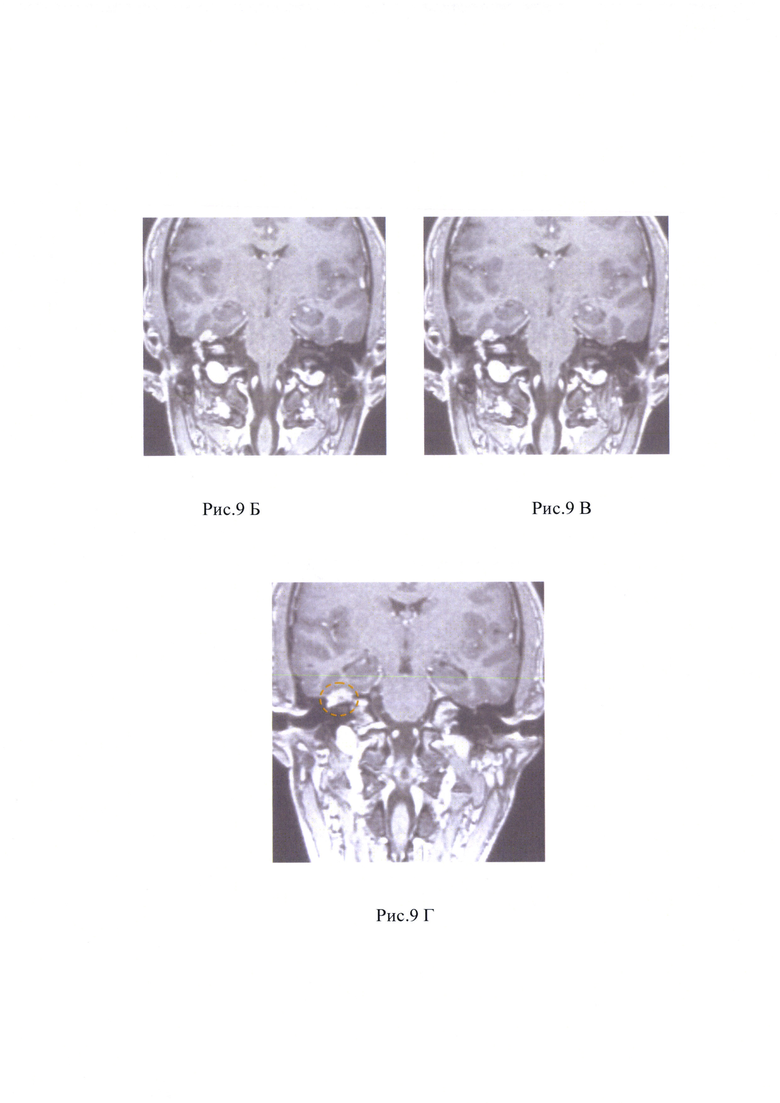
Рис. 9А, Б, В, Г - По данным МРТ головного мозга и мостомозжечкового угла с в/в контрастным усилением определяются зоны патологического накопления контрастного препарата в проекции средней трети ВСП справа, в режиме Fiesta нервы ВСП в средней трети и в области его дна не определяются.
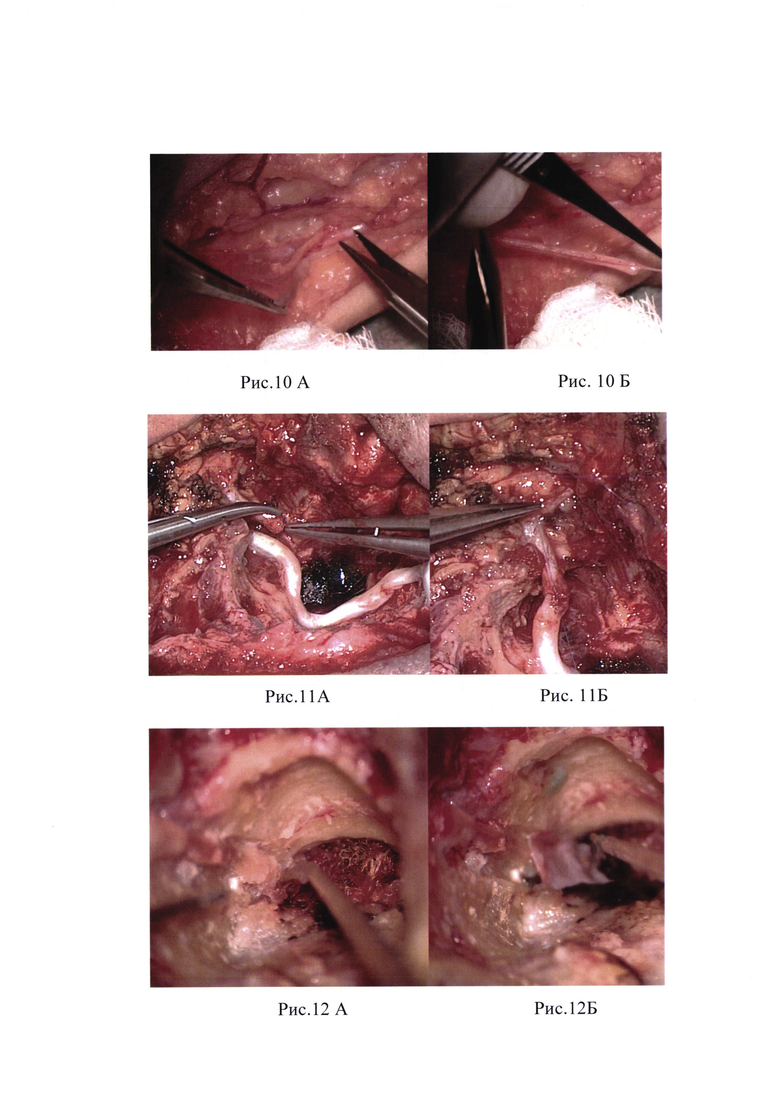
Рис. 10А, Б - в области правой латеральной лодыжки выполнен линейный разрез 3,5 см. Идентифицирован n.suralis и забор фрагмента нерва длиной 4,0 см.
Рис. 11А, Б - уложен графт n.suralis, совмещен с со свободным дистальным и проксимальным концами лицевого нерва. Нитью Пролен 8-0 наложены отдельные узловые швы в проксимальной (на уровне внутреннего отверстия) и дистальной (на уровне шилососцевидного отверстия) части анастомоза
Рис. 12А, Б - Оба отдела анастомоза укрыты фасциальными лоскутами
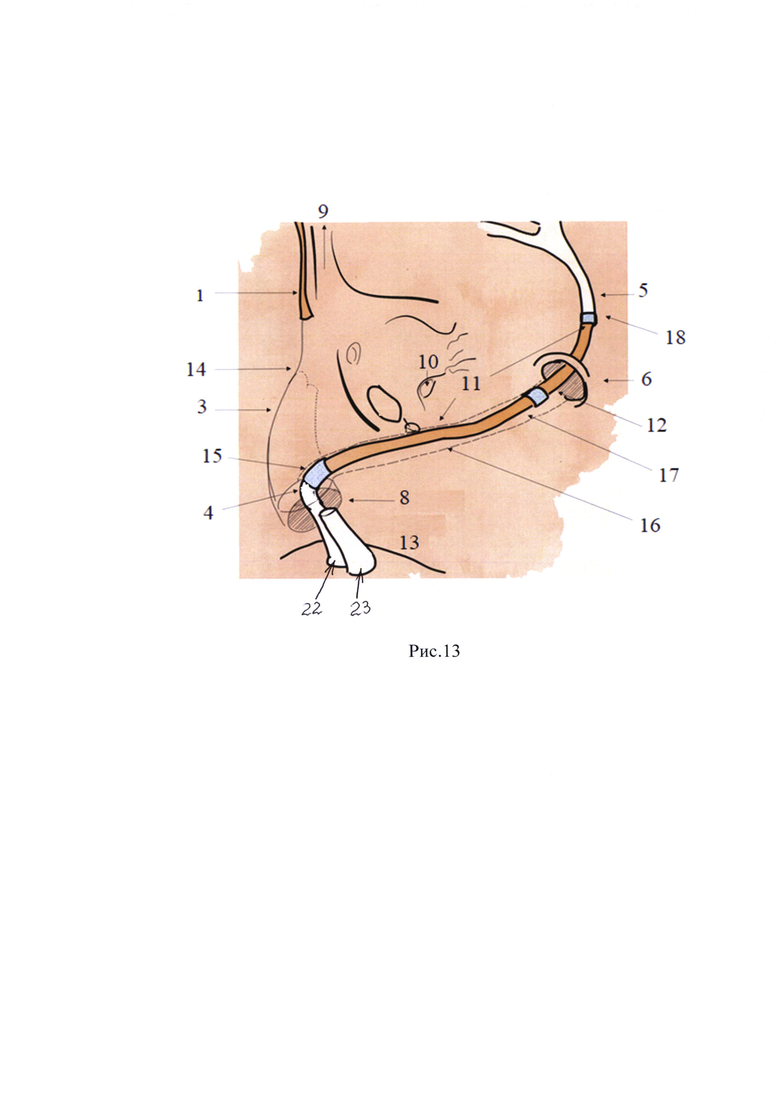
Рис. 13 - схематическое изображение выполнения пластики лицевого нерва с помощью графта n.suralis,
где для Рис. 6Б, Рис. 7Б, Рис. 7В,
Рис. 13 используются следующие обозначения:
1 - большой каменистый нерв
2 - область диастаза
3 - внутренний слуховой проход
4 - проксимальный конец нерва
5 - экстратемпоральная часть нерва
6 - шилососцевидное отверстие
7 - барабанная струна
8 - внутреннее отверстие ВСП
9 - слуховая труба
10 - круглое окно
11 - графт n.suralis
12. - интратемпоральная часть лицевого нерва
13 - мостомозжечковая цистерна
14 - дно ВСП
15 - проксимальная часть анастомоза
16 - сформированный канал для реконструированного нерва
17 - первый возможный уровень дистальной части анастомоза
18 - второй возможный уровень дистальной части анастомоза
19 - зона анастомоза
20 - узловые швы нитью Пролен 8,0/9,0
21 - фасциальный лоскут
22 - лицевой нерв
23 - преддверно-улитковый нерв.
Осуществление изобретения.
Пример 1. Пациентка Е., 45 лет, Клинический диагноз: доброкачественное новообразование внутреннего слухового прохода справа. Функция мимической мускулатуры справа IV-V степени по House-Brackmann. Правосторонняя глухота.
Пациентка предъявляет жалобы на снижение функции мимической мускулатуры лица справа, слуха на правое ухо, периодический шум в правом ухе. При отоскопии правого уха заушная область и ушная раковина без особенностей. Наружный слуховой проход широкий, свободный. Барабанная перепонка серая, опознавательные знаки контурируются. Функция мимической мускулатуры справа IV-V степени по House-Brackmann. По данным пороговой тональной аудиометрии у пациентки отмечалась глухота справа. Пациентке было выполнено МСКТ головы и шеи, на котором выявлено образование ВСП справа (рис. 1А, Б, В, Г). По данным МРТ мостомозжечкового угла с в/в контрастным усилением определяются зоны патологического накопления контрастного препарата в проекции средней трети ВСП справа, в режиме Fiesta нервы ВСП в средней трети и в области его дна не определяются. (Рис. 2А, Б, В, Г Д, Е).
ЭНМГ: выявлено снижение амплитуды М ответа справа на 85% в сравнении со здоровой стороной.
Проведено хирургическое лечение, в ходе которого проводился нейромониторинг лицевого нерва с использованием системы Medtronic NIM Response-3.0. Выполнен дугообразный разрез кожи и мягких тканей заушной области, производится забор аутофасции височной мышцы.
После обработки операционного поля спиртовым кожным антисептиком установлены игольчатые датчики для нейромониторинга лицевого нерва (Medtronic). Под контролем операционного микроскопа OMPI Sensera S7 Karl Zeiss в произведен дугообразный разрез кожи и подкожной клетчатки. Параллельно первому разрезу выполнен разрез мягких тканей и надкостницы. Отслоены мягкие ткани. Из верхнего угла разреза подготовлен фасциальный лоскут. Обнажена площадка сосцевидного отростка в пределах треугольника Шипо. Кожа слухового прохода микрораспатером отсепарована от нижней, задней и верхней стенок костного отдела наружного слухового прохода до фиброзного кольца. Выполнен циркулярный разрез кожи наружного слухового прохода. Удалена барабанная перепонка и кожа с костного отдела НСП. Наружный слуховой проход ушит по типу слепого мешка отдельными узловыми швами Викрил 3,0. Крупным режущим бором произведена мастоидэктомия в пределах передней границы сигмовидного синуса и сино-дурального угла, в пределах linea temporalis визуализированы tegmen mastoidei, tegmen antri, алмазным бором сглажены; визуализирован горизонтальный полукружный канал; короткий отросток наковальни. Выполнено удаление задней стенки наружного слухового прохода. Сглажен Cog. Сглажена шпора. Визуализировано круглое окно, наковально-стременное сочленение, пирамидальный отросток с сухожилием стременной мышцы, промонториум. Идентифицирован лицевой нерв. Удалены молоточек и наковальня. Под контролем навигационной системы выполнен транслабиринтный доступ к внутреннему слуховому проходу: вскрыты латеральный и задний полукружные каналы до передних частей ампул, преддверие, передний полукружный канал, высверлена поддугообразная артерия, супра- и инфралабиринтные, ретрофациальные ячеистые тракты. Определен эндолимфатический проток и мешок. Обнажена твердая мозговая оболочка задней черепной ямки, идентифицирован уровень внутреннего слухового прохода на всем протяжении от преддверия до мостомозжечкового угла, и лабиринтный отдел лицевого нерва. Проведен нейромониторинг лицевого нерва (система мониторинга лицевого нерва Medtronic NIM Response-3.0): при стимуляции от 0.5 до 3.0 мА регистрация сокращений с круговой мыщцы глаза (скуловой нерв) и круговой мышцы рта (щечный нерв) не получена. Алмазными борами разного диаметра выполнено снятие костных стенок внутреннего слухового прохода вокруг твердой мозговой оболочки нервов. Под оболочкой в области дна, в нижних его отделах, определяется сосудистое образование; при вскрытии получено геморрагическое кистозное содержимое. Идентифицированы вестибулярные нервы, кпереди от них определяется дополнительный костный массив неправильной формы, врастающий в просвет ВСП между нервными пучками, разрушающий целостность лицевого и улиткового нервов (рис. 4). В толще костного массива определяются ограниченные сосудистые включения. Алмазным бором малого диаметра выполнено выпиливание данного костного массива. Выполнена ревизия нервов ВСП: имеется пересечение нервов ВСП на уровне дна, верхний вестибулярный и лицевой нерв спаяны друг с другом (рис. 3). Выполнена идентификация лицевого нерва. Далее произведена скелетизация лицевого нерва от лабиринтного отдела до коленчатого ганглия, удален костный массив над коленчатым ганглием и БКН. Имеется дефект ствола лицевого нерва около 5-6 мм (рис. 6). Края нерва освежены. Для формирования анастомоза выполнена деканализация лицевого нерва от уровня второго колена. Костный массив улитки, преддверия сглажены, стремя удалено. Алмазным бором 3 мм сформирован костный канал (рис. 5) для нового хода лицевого нерва. В области передней брюшной стенки произведен линейный разрез кожи и подкожной жировой клетчатки, произведен забор жира. Реконструктивный этап операции: нитью Пролен 8-0 выполнено наложение 2 узловых швов (рис. 7). Зона анастомоза укрыта фрагментом аутофасции. Внутренний слуховой проход закрыт фасциальным лоскутом, антромастоидальная полость тампонирована аутожиром (с передне-боковой поверхности живота). Произведено послойное ушивание послеоперационной раны. Наложены швы на кожу.
В послеоперационном периоде при осмотре через 9 месяцев после операции наблюдалось восстановление функции мимической мускулатуры.
Пример 2. Пациент Е., 27 лет, Клинический диагноз: доброкачественное новообразование правого уха. Функция мимической мускулатуры справа V степени по House-Brackmann. Правосторонняя глухота.
Пациент предъявляет жалобы на снижение функции мимической мускулатуры лица справа, глухоту на правом ухе, периодический шум в правом ухе. При отоскопии правого уха заушная область и ушная раковина без особенностей. Наружный слуховой проход широкий, свободный. Барабанная перепонка целая, за барабанной перепонкой в задних отделах визуализируется ткань новообразования, опознавательные знаки контурируются. Функция мимической мускулатуры справа V степени по House-Brackmann. По данным пороговой тональной аудиометрии: глухота справа. Пациенту было выполнено МСКТ головы и шеи и МРТ мостомозжечкового угла с внутривенным контрастным усилением, на котором выявлено образование, активно накапливающее контрастный препарат, которое заполняет внутренний слуховой проход до его медиальных отделов, имеет небольшую интракраниальную часть; распространяется в среднее ухо, заполняет барабанную полость кзади от рукоятки молоточка, антрум, далее идет в структуре мастоидального отдела лицевого нерва. Дистальный уровень образования определяется на уроне нижней трети мастоидального отдела лицевого нерва, (рис. 8А, Б, В, Г, Д; 9А, Б, В, Г, Е).
ЭНМГ: выявлено снижение амплитуды М ответа справа на 95% в сравнении со здоровой стороной.
Проведено хирургическое лечение, в ходе которого проводился нейромониторинг лицевого нерва с использованием системы Medtronic NIM Response-3.0. Выполнен дугообразный разрез кожи и мягких тканей заушной области, производится забор аутофасции височной мышцы. Обнажена площадка сосцевидного отростка в пределах треугольника Шипо. Кожа слухового прохода микрораспатером отсепарована от нижней, задней и верхней стенок костного отдела наружного слухового прохода. Выполнен циркулярный разрез кожи наружного слухового прохода. Удалена барабанная перепонка и кожа с костного отдела НСП. Наружный слуховой проход ушит по типу слепого мешка отдельными узловыми швами шовным материалом Викрил 3,0. Выполнена каналопластика, сглажена передняя стенка НСП, сглажен большой навес. В барабанной полости визуализировано новообразование, преимущественно располагающееся в задних отделах барабанной полости, медиальнее головки молоточка. Молоточек удален, наковальня не обозрима; имеется разрушение крыши барабанной полости. Крупным режущим бором произведена мастоидэктомия в пределах передней границы сигмовидного синуса и сино-дурального угла, в пределах linea temporalis визуализированы tegmen mastoidei, tegmen antri, алмазным бором сглажены; визуализирован горизонтальный полукружный канал; на уровне антрума визуализировано контактно кровоточащее новообразование, распространяющееся в барабанную полость. Задние отделы барабанной полости обтурированы новообразованием, визуализирован фрагмент тела наковальни, суперструктуры стремени сохранены. Сглажен Cog. Выполнено удаление задней стенки наружного слухового прохода. Сглажена шпора. Скелетизирован сигмовидный синус, твердая мозговая оболочка средней черепной ямки (СЧЯ) в мастоидальном отделе. Новообразование продолжается в клетки сосцевидного отростка по ходу лицевого нерва. Ствол лицевого нерва расширен, окутан опухолевой тканью; дифференцировать истинную опухолевую ткань от нервных волокон лицевого нерва невозможно. Выполнена идентификация двубрюшного гребня, удаление верхушки сосцевидного отростка, скелетизация нерва на уровне нижней трети его мастоидального сегмента, шилососцевидного отростка. На уровне шилососцевидного отверстия (ШСО) найден «здоровый» интактный дистальный конец лицевого нерва.
Далее выполнено частичное удаление ткани новообразования из барабанной полости (материал отправлен на гистологическое исследование). С помощью алмазных боров среднего диаметра выполнена скелетизация СЧЯ в области барабанной полости, сглажены края дефекта крыши. При этом выявлено распространение новообразования интракраниально. Тупым путем ткань новообразования отслоена от твердой мозговой оболочки височной доли, удалена. Далее патологический процесс сверху распространяется в просвет ВСП. Лабиринтный отдел лицевого нерва не визуализируется. Учитывая распространенность патологического процесса по данным предоперационных исследований, выполнен транслабиринтный доступ к внутреннему слуховому проходу. Обнажена твердая мозговая оболочка задней черепной ямки, идентифицирован уровень внутреннего слухового прохода на всем протяжении от преддверия до мостомозжечкового угла. Проведен нейромониторинг (система мониторинга лицевого нерва Medtronic NIM Response-3.0): при стимуляции в области ВСП от 0.5 до 3.0 мА регистрация сокращений с круговой мыщцы глаза (скуловой нерв) и круговой мышцы рта (щечный нерв) не получено. Алмазными борами разного диаметра выполнено снятие костных стенок внутреннего слухового прохода вокруг твердой мозговой оболочки нервов. ВСП расширен до 0,8-10 мм на всем протяжении. Под оболочкой определяется сосудистое образование. Оболочка вскрыта, ВСП обтурирован контактно кровоточащей тканью новообразования. Выполнена ревизия нервов ВСП: нервы ВСП распластаны по поверхности новообразования, истончены, четко дифференцировать нервы ВСП друг от друга на уровне дна, средней трети полностью не представляется возможным. Опухолевая ткань полностью удалена из просвета ВСП, барабанной полости, сосцевидного отростка удалена. После чего четко идентифицированы проксимальные отделы лицевого и кохлеовестибулярного нервов на уровне внутреннего отверстия ВСП. Имеется протяженный дефект ствола лицевого нерва на протяжении около 5,0 см. Края нерва освежены. В ходе удаления опухолевой ткани получена активная ликворея.
Для формирования анастамоза выполнена деканализация лицевого нерва из шилососцевидного отверстия. Костный массив улитки, преддверия сглажены, стремя удалено. Алмазным бором 3 мм по кратчайшей линейной траектории сформирована костная борозда от уровня внутреннего отверстия ВСП до ШСО для нового хода лицевого нерва.
В области передней брюшной стенки произведен линейный разрез кожи и подкожной жировой клетчатки, произведен забор жира.
В области правой латеральной лодыжки выполнен линейный разрез 3,5 см. Идентифицирован n.suralis и забор фрагмента нерва длинной 4,0 см (рис. 10А, Б).
Реконструктивный этап операции: в сформированный канал уложен графт n.suralis, совмещен с со свободным дистальным и проксимальными концами лицевого нерва. Нитью Пролен 8-0 наложены отдельные узловые швы в проксимальной (на уровне внутреннего отверстия) и дистальной (на уровне шилососцевидного отверстия) части анастамоза (рис. 11А, Б; 13). Оба отдела анастомоза укрыты фасциальными лоскутами (рис. 12А, Б). Внутренний слуховой проход закрыт фасциальным лоскутом, антромастоидальная полость тампонирована аутожиром (с передне-боковой поверхности живота). Произведено послойное ушивание послеоперационной раны. Наложены швы на кожу.
В послеоперационном периоде при осмотре через 12 месяцев после операции наблюдалось восстановление функции мимической мускулатуры.
За период с августа 2020 по январь 2022 года в ФГБУ НМИЦО ФМБА России проведено более 30 операций с применением разработанного метода с использованием в качестве аутографта фрагментов как n.suralis, так и n.auricularis magnus, n.supraclavicularis, n.cutaneous medialis, n.cutaneous lateralis, n.saphenous. В послеоперационном периоде при осмотре через 9-12 месяцев после операции у пациентов наблюдалось восстановление функции мимической мускулатуры.
Список литературы:
1. Komune N, Yagmurlu K, Matsuo S, Miki K, Abe H, Rhoton AL Jr. Auditory brainstem implantation: anatomy and approaches. Neurosurgery. 2015 Jun;11 Suppl 2:306-20; discussion 320-1. doi: 10.1227/NEU.0000000000000736. PMID: 25793729.
2. Sanna M, Pandya Y, Manchini F, Sequino G, Piccirillo E: Petrous bone cholesteatoma: classification, management and review of literature. AudiolNeurotol. 2011; 16; 124-136.DOI: 10.1159/000315900
3. Moffat D, Jones S, Smith W: Petrous bone cholesteatoma: a new classification and long-term surgical outcomes. Skull Base. 200%; 18:107-115 DOI: 10.1055/S-2007-991112
4. Jackson CG, Kaylie DM, Coppit G, Gardner EK. Glomus jugulare tumors with intracranial extension. NeurosurgFocus. 2004 Aug 15;17(2):E7. doi: 10.3171/foc.2004.17.2.7. PMID: 15329022.
5. Xu F, Pan S, Alonso F, Dekker SE, Bambakidis NC. Intracranial Facial Nerve Schwannomas: Current Management and Review of Literature. WorldNeurosurg. 2017 Apr; 100:444-449. doi: 10.1016/j.wneu.2016.09.082. Epub 2016 Sep 28. PMID: 27693767.
6. Bacciu A, Medina M, Ben Ammar M, D'Orazio F, Di Leila F, Russo A, Magnan J, Sanna M. Intraoperatively diagnosed cerebellopontine angle facial nerve schwannoma: how to deal with it. AnnOtolRhinolLaryngol. 2014 Sep;123(9):647-53. doi: 10.1177/0003489414528673. Epub 2014 Apr 4. PMID: 24707015.
7. Диаб X.M., Панина O.C., Пащинина O.A. Инфралабиринтная холестеатома пирамиды височной кости (обзор литературы). Медицинский Совет.2020;(16): 140-149. https://doi.org/10.21518/2079-701X-2020-16-140-149
8. Whitmore RG, Urban С, Church Е. et al: Decision analysis of treatment options for vestibular schwannoma. J Neurosurg. 2011 Feb; 114(2): 400-13
9. Angeli RD, Piccirillo E, Di Trapani G, Sequino G, Taibah A, Sanna M. Enlarged translabyrinthine approach with transapical extension in the management of giant vestibular schwannomas: personal experience and review of literature. OtolNeurotol. 2011 Jan;32(1): 125-31. doi: 10.1097/MAO.0b013e3181ff7562. PMID: 21131891.
10. Tanriover N, Sanus GZ, Ulu MO, Tanriverdi T, Akar Z, Rubino PA, Rhoton AL Jr. Middle fossa approach: microsurgical anatomy and surgical technique from the neurosurgical perspective. Surg Neurol. 2009 May;71(5):586-96; discussion 596. doi: 10.1016/j.surneu.2008.04.009. Epub 2008 Jul 9. PMID: 18617228.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ пластики интратемпоральных поражений лицевого нерва аутографтом n.suralis | 2019 |
|
RU2729505C1 |
| Способ пластики лицевого нерва "конец-в-конец" при его интратемпоральных повреждениях | 2019 |
|
RU2729938C1 |
| Способ хирургического удаления образования верхушки пирамиды височной кости | 2023 |
|
RU2806740C1 |
| Способ хирургической санации инфралабиринтной-апикальной холестеатомы пирамиды височной кости | 2016 |
|
RU2635483C1 |
| Способ хирургической санации холестеатомы пирамиды височной кости с сохранением улитки | 2016 |
|
RU2635470C1 |
| Способ установки импланта среднего уха в сочетании с мониторингом лицевого нерва | 2016 |
|
RU2616174C1 |
| Способ мастоидопластики | 2023 |
|
RU2811310C1 |
| Способ хирургического лечения врожденных изолированных аномалий среднего уха и устройство для его осуществления | 2019 |
|
RU2747249C2 |
| Способ хирургической реконструкции послеоперационного дефекта околоушно-жевательной области при лечении новообразований околоушной слюнной железы | 2023 |
|
RU2822702C1 |
| Способ удаления параганглиомы височной кости | 2021 |
|
RU2773803C1 |

Изобретение относится к области медицины, а именно к оториноларингологии. Проводят расширенную антромастоидэктомию с удалением задней стенки наружного слухового прохода. Проводят забор аутофасции височной мышцы. Наружный слуховой проход закрывают наглухо. Выполняют транслабиринтный доступ к внутреннему слуховому проходу (ВСП). После идентификации ВСП на всем протяжении вскрывают его оболочку, удаляют патологическое образование. Проводят ревизию нервов ВСП, выполняют идентификацию лицевого нерва на всем протяжении. При выявлении дефекта ствола лицевого нерва в интраканальном сегменте принимают решение о его реконструкции. Для этого производят скелетизацию лицевого нерва в мастоидальном и тимпанальном отделах, удаляют костный массив над коленчатым ганглием и большим каменистым нервом (БКН). Дистальный конец поврежденного нерва деканализируют на всем протяжении от лабиринтной части до нижней трети мастоидального отдела. Алмазным бором формируют костную борозду для нового хода лицевого нерва от уровня внутреннего отверстия ВСП до неизмененного дистального сегмента лицевого нерва. Выполняют иссечение поврежденного участка нерва. При дефекте ствола лицевого нерва до 10,0 мм дистальный конец нерва сопоставляют эндоневральной поверхностью с такой же поверхностью проксимальной части нерва, выполняют сшивание концов нерва «конец-в-конец» с наложением нескольких узловых эпипериневральных швов. Зону анастомоза укрывают фрагментом аутофасции и помещают в сформированную костную борозду. При дефекте ствола лицевого нерва более 10,0 мм в сформированный костный канал укладывают подготовленный для этой цели графт подходящего по содержанию аксонов и по длине нерва, совмещают эндоневральные поверхности графта с эндоневральными поверхностями дистального и проксимального концов лицевого нерва. На места соединения накладывают отдельные узловые швы. Затем укрывают фасциальными лоскутами. Внутренний слуховой проход закрывают фасциальным лоскутом. Антромастоидальную и трепанационную полость тампонируют аутожиром. Способ позволяет создать условия в области внутреннего слухового прохода для пластики лицевого нерва в ограниченном пространстве и создать оптимальные условия для его восстановления при интраканальном поражении вследствие опухолевых процессов и травм на уровне лабиринтного сегмента с протяженностью дефекта менее 10,0 мм, а также более 10,0 мм, восстановить функции мимической мускулатуры. 13 ил., 2 пр.
Способ интраканальной пластики лицевого нерва, заключающийся в том, что проводят расширенную антромастоидэктомию с удалением задней стенки наружного слухового прохода, в процессе которой проводят забор аутофасции височной мышцы, наружный слуховой проход закрывают наглухо, выполняют транслабиринтный доступ к внутреннему слуховому проходу (ВСП), после идентификации ВСП на всем протяжении вскрывают его оболочку, далее удаляют патологическое образование; проводят ревизию нервов ВСП, выполняют идентификацию лицевого нерва на всем протяжении, при выявлении дефекта ствола лицевого нерва в интраканальном сегменте принимают решение о его реконструкции, для этого производят скелетизацию лицевого нерва в мастоидальном и тимпанальном отделах, удаляют костный массив над коленчатым ганглием и большим каменистым нервом (БКН), дистальный конец поврежденного нерва деканализируют на всем протяжении от лабиринтной части до нижней трети мастоидального отдела, алмазным бором формируют костную борозду для нового хода лицевого нерва от уровня внутреннего отверстия ВСП до неизмененного дистального сегмента лицевого нерва, выполняют иссечение поврежденного участка нерва, при дефекте ствола лицевого нерва до 10,0 мм дистальный конец нерва сопоставляют эндоневральной поверхностью с такой же поверхностью проксимальной части нерва, выполняют сшивание концов нерва «конец-в-конец» с наложением нескольких узловых эпипериневральных швов, зону анастомоза укрывают фрагментом аутофасции и помещают в сформированную костную борозду, при дефекте ствола лицевого нерва более 10,0 мм в сформированный костный канал укладывают подготовленный для этой цели графт подходящего по содержанию аксонов и по длине нерва, совмещают эндоневральные поверхности графта с эндоневральными поверхностями дистального и проксимального концов лицевого нерва, на места соединения накладывают отдельные узловые швы, затем укрывают фасциальными лоскутами, внутренний слуховой проход закрывают фасциальным лоскутом, антромастоидальную и трепанационную полость тампонируют аутожиром.
| Калина В.О | |||
| и др | |||
| Периферические параличи лицевого нерва Москва, Медицина, 1970 | |||
| Гидравлическая или пневматическая передача | 0 |
|
SU208A1 |
| Способ пластики лицевого нерва "конец-в-конец" при его интратемпоральных повреждениях | 2019 |
|
RU2729938C1 |
| Способ реиннервации мимической мускулатуры | 2019 |
|
RU2714180C1 |
| Труборезка для работы в нефтяных скважинах | 1949 |
|
SU78842A1 |
| Диаб Х.М | |||
| и др | |||
| Хирургическое лечение интратемпоральных поражений лицевого нерва | |||
| Голова и шея | |||
| Российский журнал Head and neck | |||
| Russian Journal | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Cruz Filho N.A | |||
| et | |||
Авторы
Даты
2023-04-11—Публикация
2022-05-20—Подача