Изобретение относится к медицине, а именно к хирургии, применяется для ушивания раневых каналов и операционных разрезов малой длины, а также троакарных ран, возникающих при выполнении миниинвазивных пункционно-дренирующих и видеолапароскопических операций.
В настоящий момент при хирургическом лечении различных хирургических заболеваний в подавляющем большинстве случаев предпочтение отдается миниинвазивным пункционно-дренирующим вмешательствам под навигационным контролем или видеолапароскопическим вмешательствам. Преимущество данных методик очевидно, а благодаря малой травматичности могут применяться у самой тяжелой категории больных.
Но и эти, минимальные по травматичности оперативные вмешательства, сопряжены с развитием ряда осложнений. Одно из наиболее часто встречающихся - троакарные грыжи. Это осложнение чаще наблюдают при использовании троакаров диаметром 10 мм и более. Частота его варьирует от 0,23% до 3,1% (Доброквашин С.В., Малков И.С. Профилактика троакарных осложнений в хирургии. Учебное пособие / Казань: Издательство, 2010. - 54 с.). Как правило, формирование грыжи - результат неадекватного ушивания тканей брюшной стенки в точке доступа. Известно, что около 20% случаев грыжеобразования происходит в период от 12 до 24 месяцев, хотя в действительности троакарные грыжи могут начать формирование с первых минут после ушивания (Славин Л.Е., Федоров И.В., Сигал Е.И. Осложнения хирургии грыж живота. - М., ПРОФИЛЬ, 2005. - 176 с.)
При троакарных и пункционных отверстиях диаметром более 10 мм необходимо всегда ушивать апоневроз. Проведение иглы через ткани чаще всего двухмоментное: вкалывание и выведение иглы проводится в два этапа, самостоятельными движениями. При глубоких ранах цилиндрической формы предпочтение отдается вертикальному матрацному шву. Он обеспечивает закрытие раны без образования «мертвого пространства», на всю глубину передней брюшной стенки. Однако применение данного шва резко ограниченно и даже невозможно ввиду кратного преобладания глубины раны над ее шириной.
Использование традиционных хирургических игл на иглодержателе для ушивания ран малого диаметра имеет ряд существенных недостатков. Конструкция фиксации иглы (любой кривизны и размера) в иглодержателе подразумевает необходимость перехвата иглы, что в глубоких ранах малых размеров затруднительно. В результате хирурги вынуждены либо расширять края раны, что безусловно ухудшает косметический результат вмешательства, либо манипулировать без достаточного визуального и тактильного контроля, что на практике приводит к различного рода осложнениям (кровотечение из раны, нагноения, вентральные грыжи).
Кратковременное ослабление или отсутствие фиксации иглы в иглодержателе (например, при протягивании нити) может приводить к потере иглы в тканях раны, что также вызывает необходимость выполнения травматичных манипуляций и увеличению времени операции.
Для ушивания троакарных ран используют ретрактор Lowsley с ручным закрытием. Технически ретрактор Lowsley (Circon ACMI, Stanford, CT, USA) представляет собой проводник для иглы и непосредственно кривую иглу, в которую заряжается шовный материал. В закрытом виде ретрактор Lowsley подается в брюшную полость через 10 мм порт. Затем максимально к 180° открываются лезвия ретрактора Lowsley. После чего порт удаляется и в ране остается только ретрактор. Затем ретрактор подтягивается вверх, таким образом прошивая брюшину и фасцию с обеих сторон одновременно. После выведения обеих концов нити на поверхность раны накладывается обычный ручной шов (В. А. Горский, Э.Р. Ованесян, М.А. Агапов. Способы ушивания троакарной раны как метод профилактики формирования грыж после лапароскопической холецистэктомии. Анналы хирургии №6. Москва 2008 г. стр.48-54).
Однако при применении данного устройства хирург не может визуально контролировать захват апоневроза в связи с тем, что ретрактор захватывает переднюю брюшную стенку через все слои. В ряде случаев, не исключается интерпозиция ткани между листками апоневроза, что может вести к образованию троакарных грыж.
Известна игла для ушивания троакарных ран, представляющая собой иглу-крючок, имеющую рифленую рукоятку и изогнутый в перпендикулярной плоскости к рукоятке заостренный конец, в 3 мм от которого располагается ушко для проводимой нити, а концевая заостренная часть иглы имеет режущую заточку (Патент РФ на полезную модель RU 15268 U1 от 10.10.2000). Ушивание ран при помощи предлагаемой иглы осуществляется следующим образом. По окончании лапароскопических операций, требующих ушивания ран, максимально разводят кожно-подкожные края раны крючками Фарабефа. Иглой-крючком с проведенной через ушко нитью прокалывают мышечно-апоневротический слой на расстоянии не менее 0,5 см от края последовательно с обеих сторон. Затем нить протягивают, после чего обратным движением иглу извлекают, нить связывают. Таким образом накладывают 1-2 шва.
К недостаткам данного устройства можно отнести невозможность его применения для ушивания ран менее 3 см, что вынуждает расширять доступ, тем самым увеличивая травматичность и продолжительность операции.
Наиболее близким техническим решением представляемому устройству является хирургический инструмент для поднятия апоневроза при ушивании постлапароскопических троакарных ран (Патент РФ на изобретение RU 2499566 С 1) Хирургический инструмент предназначен для поднятии апоневроза при ушивании постлапароскопических троакарных ран. Инструмент содержит две перекрещивающиеся шарнирно связанные между собой бранши с рукояткой в виде колец для пальцев на одном конце и рабочими частями на другом конце. Рабочая часть бранши имеет согнутые под прямым углом закругления с выступами на концах для удержания ткани от соскальзывания. Закругления рабочей части с выступами в закрытом состоянии смыкаются параллельно друг другу в одной плоскости с кольцами рукоятки. Инструмент снабжен зажимом в виде кремальеры.
При ушивании послелапароскопических троакарных ран инструмент вводят вертикально в брюшную полость в закрытом состоянии. Закругления рабочей части при этом сомкнуты параллельно друг другу и не травмируют окружающие ткани. Затем при помощи колец рукоятки закрывают, при этом бранши с закруглениями расходятся в противоположные стороны, образуя направляющую для поднятия апоневроза. Выступы на закруглениях рабочей части исключают соскальзывание ткани с инструмента. Ассистент хирурга отводит крючком Фарабефа кожу и подкожную жировую клетчатку. Следующим этапом производят захват апоневроза иглой под визуальным контролем, далее инструмент закрывают с помощи колец рукоятки. Разведенные закругления рабочей части смыкаются параллельно друг к другу. Инструмент выводят из раны, не травмируя окружающие ткани.
Недостатком использования данного устройства является невозможность одномоментного прошивания апоневроза, необходимость использования дополнительных инструментов и помощь ассистента.
Поставлена задача одномоментного прошивания апоневроза, одновременно с его тракцией, без использования дополнительных инструментов.
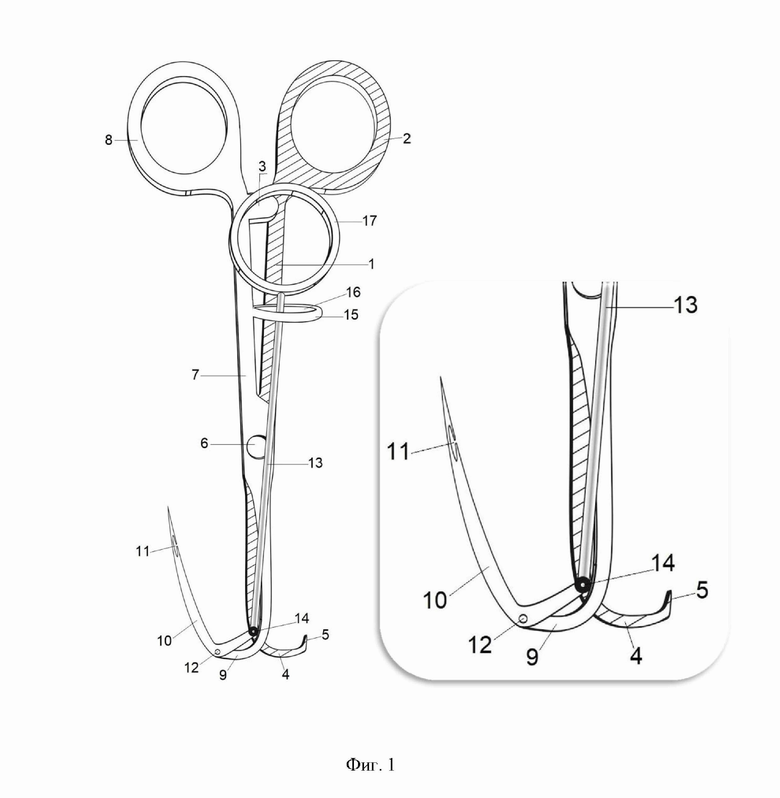
На фигуре 1 изображено устройство для ушивания раневого канала при пункционных и троакарных доступах в рабочем состоянии, с разомкнутым дистальным концом, где 1 - бранша, 2 - рукоятка бранши в виде кольца, 3 - кремальера, 4-закругленный рабочий конец бранши, имеющий острый выступ - 5. Данная бранша шарнирно соединена за счет винта - 6, с браншей - 7, имеющую рукоятку бранши в виде кольца - 8, с закругленным рабочим концом бранши - 9, Г-образная режущая игла - 10 с пазом для лигатуры - 11. Г - образная игла - 10 шарнирно соединена с закругленным рабочим концом бранши - 9, штифтом - 12 и также шарнирно соединена с жесткой тягой - 13 штифтом-14. Жесткая тяга - 13 проходит через направляющую планку - 15, прикрепленную к бранше - 7 и имеющую эллипсовидное отверстие 16. Регулировку жесткой тяги - 13 осуществляют за счет рукоятки жесткой тяги в виде кольца - 17.
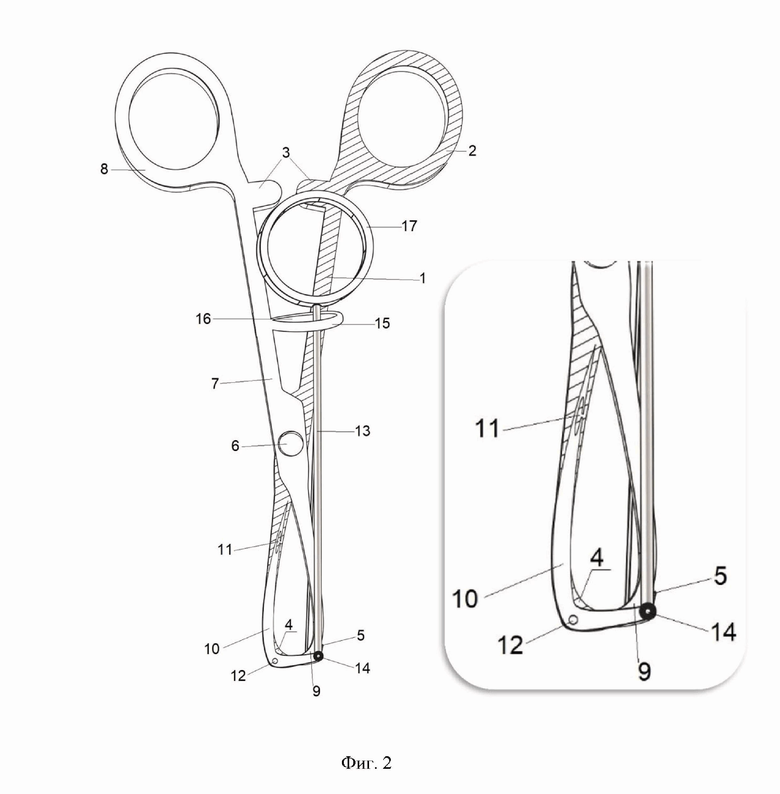
На фигуре 2 изображено устройство для ушивания раневого канала при пункционных и троакарных доступах с сомкнутым дистальным концом, где где 1 - бранша, 2 - рукоятка бранши в виде кольца, 3 - кремальера, 4-закругленный рабочий конец бранши, имеющий острый выступ - 5. Винт 6 соединяющий бранши - 1 и 7, рукоятка бранши - 8, с закругленным рабочим концом - 9, Г-образная режущая игла - 10, с пазом для лигатуры - 11. Г - образная игла - 10 шарнирно соединена с закругленным рабочим концом бранши - 9 штифтом - 12, а также шарнирно соединена с жесткой тягой - 13 штифтом-14. Направляющая планка - 15, элипсовидное отверстие - 16, рукоятка жесткой тяги в виде кольца - 17.
При ушивании раневого канала при пункционных и троакарных доступах в паз для лигатуры 11, Г-образной иглы 10 проводят лигатуру. Инструмент вводят в брюшную полость в закрытом состоянии. При разведении рукоятки в виде кольца 2, бранши 1, с рукояткой в виде кольца 8, бранши 7 происходит смыкание дистального конца инструмента. При этом закругленные рабочие концы бранш 4 и 9 сомкнуты и не травмируют окружающие ткани. При этом Г-образная режущая игла 10 и острый выступ 5 в закрытом состоянии смыкаются параллельно бранши 1 и бранши 7 соответственно. Затем устройство приводят в рабочее состояние с разомкнутым дистальным концом. При сведении рукоятки бранши в виде кольца 2, бранши 1 с рукояткой в виде кольца 8 бранши 7, закругленные рабочие концы 4 и 9 расходятся в противоположные стороны. При этом острый выступ 5 фиксирует апоневроз. При перемещении жесткой тяги 13, за счет смещения рукоятки жесткой тяги 17 в элипсовидном отверстие 16, направляющей планки 15, Г-образная игла 10 раскрывается. За счет тракции вверх устройства для ушивания раневого канала при пункционных и троакарных доступах производят прокол Г-образной иглой 10 апоневроза. Лигатуру извлекают из паза для лигатуры 11. Далее погружают устройство в брюшную полость, приводят в закрытое состояние и извлекают из раневого канала. Разворачивают инструмент на 180° и в паз для лигатуры 11, Г-образной иглы 10, проводят лигатуру. Повторяют все действия с противоположной стороны раневого канала. Таким образом осуществляют прошивание апоневроза с обеих сторон раневого канала.
Клинический пример. Больная К., 34 лет, поступила в экстренном порядке в хирургическое отделение МБУЗ ГКБ СМП г. Ставрополя 11.08.21 с подозрением на острый аппендицит, через 7 часов от начала заболевания. В стационаре лабораторного дообследования, ввиду разноплановой клинической симптоматики, было принято решение о выполнении диагностической видеолапароскопии. Под эндотрахеальным наркозом выполнен разрез до 1,5 см в параумбиликальной области на 1 см выше пупка. В этой же точке лапароцентез троакаром 10 мм. Наложен карбоксиперитонеум с избыточным давлением 12 мм рт ст. Введена оптическая система. Через отдельный прокол в левой подвздошной области введен троакар 5 мм. При оптической ревизии: червеобразный отросток размерами 6 х 0,5 см не изменен, не напряжен, серозный покров обычный. В малом тазу и по флангам незначительное количество прозрачного соломенно-желтого выпота. Выпот осушен, выполнен забор на цитологическое исследование и посев на микрофлору на чувствительность к антибиотикам. Париетальная брюшина незначительно очагово гиперемирована в нижних отделах. Отмечается умеренное усиление сосудистого рисунка париетальной брюшины. Обращают на себя внимание увеличенные лимфоузлы брыжейки тонкой кишки. Интраоперационный диагноз: мезентериальный лимфаденит. Полость малого таза дренирована через имеющийся доступ в левой подвздошной области. Извлечена оптическая система и 10 мм гильза троакара в параумбиликальной области. Раневой дефект передней брюшной стенки 1,5 х 2,5 см. Учитывая цилиндрическую форму раневого канала для ушивания послеоперационной раны было использовано устройство для ушивания раневого канала при пункционных и троакарных доступах. В паз для лигатуры 11, Г-образной иглы 10, была проведена лигатура. Устройство приведено в сомкнутое состояние путем разведения рукоятки в виде кольца 2, бранши 1, с рукояткой в виде кольца 8, бранши 7. При этом закругленные рабочие концы бранш 4 и 9 сомкнуты и не травмируют окружающие ткани. А Г-образная режущая игла 10 и острый выступ 5, в закрытом состоянии смыкаются параллельно бранши 1 и бранши 7 соответственно. Апоневроз взят на однозубые крючки и выполнена тракция вверх с целью создания рабочего пространства в брюшной полости, устройство введено в брюшную полость в закрытом состоянии. Затем выполнено приведение устройства в рабочее состояние с разомкнутым дистальным концом. Это было достигнуто сведением рукоятки бранши в виде кольца 2, бранши 1 с рукояткой в виде кольца 8 бранши 7, при этом закругленные рабочие концы 4 и 9 разошлись в противоположные стороны. Далее острым выступом 5 был фиксирован апоневроз. При перемещении жесткой тяги 13, за счет смещения рукоятки жесткой тяги в виде кольца 17, в элипсовидном отверстие 16, направляющей планки 15, Г-образная игла 10 была раскрыта. Движением вверх устройства для ушивания раневого канала при пункционных и троакарных доступах был произведен прокол Г-образной иглой 10 апоневроза. Снаружи лигатура была извлечена из паза для лигатуры 11. Далее устройство было погружено в брюшную полость, приведено в закрытое состояние и извлечено из раневого канала. Инструмент был развернут на 180°. В паз для лигатуры 11, Г-образной иглы 10, проведен другой конец лигатуры. Все действия были повторены с противоположной стороны раневого канала. Таким образом осуществлено прошивание апоневроза с обеих сторон раневого канала. В последующем на кожу и подкожную клетчатку наложены два шва по Донати. Послеоперационный период без осложнений. С учетом глубины раневого канала швы сняты на 8-е сутки. Заживление первичным натяжением. Осмотрена через год. Состояние послеоперационного рубца удовлетворительное. Дефектов апоневроза нет.
Данное устройство для ушивания раневого канала при пункционных и троакарных доступах апробировано в хирургическом отделении МБУЗ ГКБ СМП г. Ставрополя. Инструмент использован у 37 пациентов с различными видами троакарных и пункционных доступов, в том числе и у пациентов с выраженной подкожно жировой клетчаткой. Возраст больных от 22 до 78 лет. У всех пациентов послеоперационный период протекал гладко. Заживление - первичным натяжением. Кожные швы снимались на 7-9 сутки после операции. В периоде до 1 года не было выявлено ни одного случая образования дефекта апоневроза.
Применение устройства для ушивания раневого канала при пункционных и троакарных доступах обеспечивает убедительное прошивание апоневроза при раневых каналах цилиндрической формы. Данное устройство может быть рекомендовано к широкому использованию в хирургических стационарах.
| название | год | авторы | номер документа |
|---|---|---|---|
| ХИРУРГИЧЕСКИЙ ИНСТРУМЕНТ ДЛЯ ПОДНЯТИЯ АПОНЕВРОЗА ПРИ УШИВАНИИ ПОСТЛАПАРОСКОПИЧЕСКИХ ТРОАКАРНЫХ РАН | 2012 |
|
RU2499566C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОБРАЗОВАНИЯ ГРЫЖ ПОСЛЕ ЭНДОВИДЕОХИРУРГИЧЕСКИХ ОПЕРАЦИЙ | 2013 |
|
RU2525279C1 |
| СПОСОБ ПУНКЦИОННО-ДРЕНИРУЮЩЕГО ЛЕЧЕНИЯ НЕКРОТИЧЕСКОГО ПАНКРЕАТИТА, ПАРАПАНКРЕАТИЧЕСКИХ ДЕСТРУКТИВНЫХ ИЗМЕНЕНИЙ, ТРОАКАР-КАТЕТЕР И ЭНДОСКОПИЧЕСКИЙ ЗАЖИМ ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2022 |
|
RU2807149C1 |
| МОДИФИЦИРОВАННЫЙ УМБИЛИКАЛЬНЫЙ ЛАПАРОСКОПИЧЕСКИЙ МОНОДОСТУП В БРЮШНУЮ ПОЛОСТЬ | 2010 |
|
RU2421156C1 |
| СПОСОБ САНАЦИОННОЙ ВИДЕОАБСЦЕССОСКОПИИ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ВНУТРИБРЮШНЫХ АБСЦЕССОВ И УСТРОЙСТВО ДЛЯ САНАЦИОННОЙ ВИДЕОАБСЦЕССОСКОПИИ | 2023 |
|
RU2824423C1 |
| УСТРОЙСТВО ДЛЯ РАСШИРЕНИЯ ПУНКЦИОННОГО ДОСТУПА | 2024 |
|
RU2829417C1 |
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПУПОЧНЫХ ГРЫЖ С ДИАСТАЗОМ ПРЯМЫХ МЫШЦ ЖИВОТА | 2013 |
|
RU2536265C1 |
| УСТРОЙСТВО ДЛЯ РАСШИРЕНИЯ ПУНКЦИОННОГО КАНАЛА | 2022 |
|
RU2796322C1 |
| УСТРОЙСТВО ДЛЯ РАСШИРЕНИЯ ТРОАКАРНОГО ДОСТУПА | 2021 |
|
RU2778005C1 |
Изобретение относится к медицинской технике и применяется для ушивания раневых каналов и операционных разрезов малой длины, а также троакарных ран, возникающих при выполнении мини-инвазивных пункционно-дренирующих и видеолапароскопических операций. Устройство для ушивания раневого канала при пункционных и троакарных доступах включает две перекрещивающиеся, шарнирно связанные между собой бранши с кремальерой, закругленными рабочими частями и рукоятками в виде колец. На закругленном рабочем конце первой бранши шарнирно закреплена Г-образная игла с пазом для лигатуры, которая шарнирно закреплена с жесткой тягой, проходящей через элипсовидное отверстие направляющей планки, прикрепленной к первой бранше. Закругленный рабочий конец второй бранши имеет острый выступ для фиксации апоневроза. Использование изобретения обеспечивает возможность одномоментного прошивания апоневроза, одновременно с его тракцией, без использования дополнительных инструментов. 2 ил.
Устройство для ушивания раневого канала при пункционных и троакарных доступах, включающее две перекрещивающиеся, шарнирно связанные между собой бранши с кремальерой, закругленными рабочими частями и рукоятками в виде колец, отличающееся тем, что на закругленном рабочем конце первой бранши шарнирно закреплена Г–образная игла с пазом для лигатуры, которая шарнирно закреплена с жесткой тягой, проходящей через элипсовидное отверстие направляющей планки, прикрепленной к первой бранше, а закругленный рабочий конец второй бранши имеет острый выступ для фиксации апоневроза.
| ХИРУРГИЧЕСКИЙ ИНСТРУМЕНТ ДЛЯ ПОДНЯТИЯ АПОНЕВРОЗА ПРИ УШИВАНИИ ПОСТЛАПАРОСКОПИЧЕСКИХ ТРОАКАРНЫХ РАН | 2012 |
|
RU2499566C1 |
| RU 95103896 A, 27.11.1996 | |||
| МОЮЩЕЕ СРЕДСТВО ДЛЯ СНЯТИЯ ФОСФОРСОДЕРЖАЩИХ ОРГАНИЧЕСКИХ СОЕДИНЕНИЙ | 0 |
|
SU183870A1 |
| US 2013325058 A1, 05.12.2013. | |||
Авторы
Даты
2023-05-29—Публикация
2022-11-03—Подача