Изобретение относится к медицине, а именно к неврологии, анестезиологии, и может быть использовано в травматологии и ортопедии для выбора метода лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом II-III ст.
Остеоартроз (далее ОА) представляет собой наиболее распространенное заболевание суставов, поражающее все больше людей пожилого возраста, частота которого увеличивается с возрастом: по данным Всемирной организации здравоохранения ОА болеет около 4% населения земного шара, в 10% случаев он является причиной инвалидизации, заболеваемость ОА составляет 8,2 на 100 тыс. населения, данным заболеванием страдает около 50% людей старше 65 лет. ОА встречается также у лиц молодого возраста, перенесших травму сустава. [Sofat N, Ejindu V, Kiely P. What makes osteoarthritis painful? Theevidence for local and central pain processing. Rheumatology(Oxford). 2011;50(12):2157–65. DOI:10.1093/rheumatology/ker283. Epub 2011 Sep.; Галушко ЕА. Медико – социальная значимость ревматических заболеваний. Диссертация. докт. мед. наук. Москва: ФГБУ «НИИР» РАМН; 2011].
Ключевой симптом ОА – боль. Именно она становится решающим фактором обращения больных за медицинской помощью, является основной причиной снижения качества жизни, а также влияет на повседневную деятельность и приводит к формированию болевого поведения [Lee YC, Nassikas N, Clauw DJ. The role of the central nervous system in the generation and maintenance of chronic pain inrheumatoid arthritis, osteoarthritis and fibromyalgia. Arthritis Res Ther.2011;13(2):211. DOI; 10.1186/ar3306].
Известно, что выраженность болевой симптоматики не всегда коррелирует с тяжестью патологических изменений в области сустава.
Рентгенологическая стадия ОА плохо коррелирует с выраженностью болевого синдрома и нетрудоспособностью. До недавнего времени считалось, что боль при ОА, а особенно, при выраженных его проявлений у пациентов с гоноартрозом II-III стадии, носит исключительно ноцицептивный характер и обусловлена воспалительно-дегенеративными изменениями сустава. Однако такая модель формирования боли не позволяет объяснить несоответствие между интенсивностью боли и выраженностью структурных изменений. Она также не объясняет присутствие вторичной гипералгезии (изменение поверхностной чувствительности в областях, расположенных вне сустава). Подобные наблюдения дают основание полагать, что в формировании боли, помимо выраженности патологического процесса в области пораженного сустава, участвуют и другие факторы [Lim AY, Doherty M. What of guidelines for osteoarthritis? Int J Rheum Dis. 2011;14(2):136–44. DOI: 10.1111/j.1756 – 185X.2011.01609.x]; [Туровская ЕФ, Алексеева ЛИ, Филатова ЕГ. Современные представления о патогенетических механизмах боли при остеоартрозе. Научно – практическая ревматология. 2014;52(4):438–444].
При физикальном обследовании у больных ОА выявляются провоцируемые нейропатические ощущения (чувствительность к легкому прикосновению, давлению): гипералгезия (сниженный болевой порог) или аллодиния (появление боли в ответ на неболевой раздражитель) [Hochman JR, French MR, Bermingham SL. The nerve ofosteoarthritis pain. Arthritis Care Res (Hoboken).2010;62(7):1019–DOI:10.1002/acr.20142., Hochman JR, Gagliese L, Davis AM, Hawker GA. Neuropathic pain symptoms in a community knee OA cohort. Osteoarthritis Cartilage. 2011; 19(6): 64754. DOI:10.1016/j.joca.2011.03.007. Epub 2011 Apr 8].
Накопленные на современном этапе медицинским сообществом знания и опыт, а также совокупность клинических проявлений позволяют предположить, что болевой синдром в передне-медиальном отделе коленного сустава у пациентов с гоноартрозом может являться проявлением компрессионно-ишемической нейропатии, как варианта туннельной нейропатии.
Компрессионно-ишемические нейропатии (КИН), или компрессионные нейропатии – это гетерогенная группа заболеваний, возникающих на фоне острой или хронической травматизации нервов в анатомически уязвимых местах. Туннельные невропатии (ТН) – вариант КИН, отличительным признаком которого является ущемление нерва в узком и жестком анатомическом туннеле (ловушке) [Диссертация к.м.н. Малецкий Э.Ю. «Возможности ультразвукового исследования при диагностике туннельных невропатий верхних конечностей» Санкт – Петербург 2017 г.].
Чаще всего КИН возникает в тех местах, где нервные стволы проходят в каналах (туннелях), а также других узких межтканевых промежутках или сужениях, образованных связками, фасциями, сухожилиями, мышцами и костями. В этих местах под влиянием многообразных первичных факторов может наступать кратковременная острая или длительная механическая ирригация или компрессия нервного ствола [Ассоциация нейрохирургов России. 2015; Feindel W . et al., 1958;Yoon J.S. et al., 2010].
При ультразвуковом обследовании пациентов с ТН и выбором методов лечения важной задачей является верификация локальных патологических процессов, провоцирующих возникновение туннельного конфликта. Для оценки морфологических изменений периферических нервов в настоящее время активно используется метод ультразвуковой визуализации, с использованием датчиков с частотой 7–18 МГц. Изображение нерва имеет ряд характерных признаков: в поперечной проекции он выглядит как овальное или округлое образование с четким гиперэхогенным контуром и внутренней гетерогенной упорядоченной структурой («соль–перец», «медовые соты»), а в продольной проекции лоцируется в виде линейной структуры с четким эхогенным контуром, в составе которой правильно чередуются гипо– и гипер- эхогенные полосы («электрический кабель»). В процессе сканирования также оценивают анатомическую целостность нервного ствола, его структуру и состояние окружающих тканей, которые могут вызывать компрессию нерва.
Известны различные способы диагностики и лечения КИН. Предложен способ предварительной диагностики для последующей декомпрессии нерва хирургическим путем при карпальном туннельном синдроме срединного нерва, при котором с помощью ультразвукового и электронейромиографического (ЭНМГ) исследований определяют уровни входа в карпальный канал и выхода из него указанного нерва, а также область максимальной его компрессии [патент RU №2615905]. При этом предварительные ультразвуковое и ЭНМГ исследования направлены на то, чтобы установить местонахождение нерва с проецированием его на поверхностные образования для использования этих сведений при дальнейшем хирургическом лечении. Однако, в качестве диагностического способа, при котором можно было бы получить данные, для выбора лечебных мероприятий в зависимости от степени или вида патологических процессов, провоцирующих возникновение туннельного конфликта у пациентов с болевым синдромом в передне-медиальном отделе коленного сустава, использование этих методов не эффективно.
Имеются публикации, в которых описаны способы исследования состояний, вызывающих поражение подкожного нерва бедра и его поднадколенниковой ветви, как связанное с небольшой травмой, так и в ее отсутствии [«Поражения переферических нервов и корешковые синдромы». Марко Мументаллер, Манфред Штер,Герман Мюллер – Фал, под редакцией А.Н.Баринова «МЕДпрес – информ» Москва. 2014г. ст.483]. В настоящее время описаны и опубликованы различные виды нейропатий, например, работа А.В. Жариковой и др. [«Туннельные нейропатии тазового пояса и нижних конечностей» Гомель, ГУ «РНПЦ РМиЭЧ» 2020г. А.В. Жарикова, О.А. Кривошей, С.А. Цуканова]. В данном практическом пособии авторы описывают причины компрессии подкожного нерва бедра в приводящем «подпортняжном» или Гунтеровском канале бедра, поднадколенниковую нейропатию называют – поднадколенниковой гониалгией. Однако, в рассматриваемой работе не описываются методы инструментальной диагностики причин компрессии нерва, а, следовательно, и параметров степени компрессии, поэтому описанные способы содержат недостаточную информацию для выбора последующего метода лечения.
В источнике информации В. Мозолевский, А.Н. Баринов «Комплексное лечение туннельных нейропатий нижних конечностей» Лекции. Кафедра нервных болезней лечебного факультета ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, представлены общие вопросы патогенеза ТН нижних конечностей с указанием эндогенных и экзогенных этиологических факторов, подробно рассмотрены клинические проявления различных ТН нижних конечностей, а также описаны методы диагностики и лечения туннельных синдромов.
Известен способ диагностики компрессии нервного ствола срединного нерва с помощью ультразвукового исследования с использованием датчика с высоким разрешением, при котором определяют параметры окружающих нерв структур и судят о величине компрессии срединного нерва в карпальном канале по этим параметрам, причем в процессе ультразвукового исследования, на поперечных срезах запястного канала проводят исследование поперечной запястной связки и измеряют ее толщину, а о величине компрессии судят по превышению толщины этой связки, которая в норме не превышает 1,2 мм [«Ультразвуковое исследование срединного нерва при синдроме запястного канала» Салтыкова В.Г., Малецкий Э.Ю. Ультразвуковая и функциональная диагностика № 2, 2021 стр. 46].
В зарубежных и отечественных источниках информации отсутствует описание способа ультразвукового исследования параартикулярных тканей в области коленного сустава и их изменений с взаимоотношением ствола подкожного нерва бедра и его поднадколенниковой ветви, а также корреляции степени выявленных изменений и влияние их на выбор лечебных мероприятий. При этом параартикулярные изменения в области коленного сустава, аналогичны изменениям поперечной запястной связки при компрессии срединного нерва в карпальном канале, в нашем случае в конечном итоге, могут формировать инструментально обоснованную компрессионно-ишемическую нейропатию ПВПНБ у пациентов с болевым синдромом в передне-медиальном отделе коленного сустава.
Поэтому диагностика КИН поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) с верификацией периневральных изменений окружающих мягких тканей, при помощи ультразвукового исследования (УЗИ), которую в последующем используют для выбора метода лечения является актуальной задачей.
Известно, что коленный сустав иннервируется ветвями бедренного, седалищного и запирательного нервов. Участие в гипералгезии переднемедиальной части коленного сустава ветви бедренного нерва, а точнее, подкожного нерва бедра и его конечных ветвей – поднадколенниковой ветки подкожного нерва бедра – имеет большое значение. Подкожный нерв бедра (лат. nervus saphenus) — самая длинная ветвь бедренного нерва, он входит вместе с бедренной артерией и бедренной веной в приводящий канал, располагаясь в нём впереди и латеральнее артерии; затем он проходит через переднюю стенку канала и ложится в борозде между медиальной широкой и большой приводящей мышцами, будучи прикрыт сухожилием портняжной мышцы, затем он прободает широкую фасцию бедра, проникает под кожу и в сопровождении большой подкожной вены ноги спускается по переднемедиальной поверхности голени, достигая стопы. [Р. Д. Синельников, Я. Р. Синельников. Мышцы таза // Атлас анатомии человека. — 2 – е. — М.:: Медицина, 1996. — Т. 4. — С. 187—188. — 320 с]. Поднадколенниковая ветвь (лат. r. infrapatellaris) отходит на уровне медиального надмыщелка бедра, прободая или обходя сухожилие портняжной мышцы; затем она проникает через фасцию под кожу и разветвляется в области надколенника, медиальной поверхности колена и верхних отделов голени (над бугристостью большеберцовой кости). Как известно, поверхностная фасция состоит из двух листков, эти листки разделяют подкожную клетчатку на два слоя. В толще второго слоя лежат поверхностные сосуды, нервы [Краткий курс оперативной хирургии с топографической анатомией. Медгиз 1951, проф. А.С Вишневский, проф. Ф.И. Валькер и др. Под редакцией лауреата Сталинской премии члена АМН В.Н. Шевкуненко), ст. 547].
Подкожный нерв бедра и его поднадколенниковая ветвь, являясь только сенсорным нервом, обеспечивает чувствительную иннервацию передне-медиальных отделов коленного сустава. Особенностью периферических нервов является их устойчивость к изменениям длины, они приспосабливаются к выраженным изменениям положения конечностей с помощью скользящих движений в ложе (внутри ограниченного туннеля), производя экстраневральное движение. Патологические процессы (например, при коллагенозах, стенозирующем лигаментите) могут нарушать работу этого механизма: диаметр нерва уменьшается и интраневральное давление возрастает [Barinov A.N., Mozolevsky Y.V. Комплексное лечение туннельных невропатий нижних конечностей. Неврология, нейропсихиатрия, психосоматика. 2013;5(4)]. Общий патогенетический механизм соответствует хроническому сдавлению. При этом присоединяются и другие патогенетические факторы: гормональные, метаболические или травматические, которые вызывают отек соединительнотканных структур, при этом происходит сужение и без того ограниченного пространства компримирующего нерв, вызывая механическую деформацию нервных волокон и интраневральных сосудов, что приводит к хроническому нарушению кровоснабжения в эндоневрии с последующим нарушением антероградного и ретроградного аксонального транспорта.
Туннелем, в котором расположена ПВПНБ, является пространство между поверхностной фасцией и широкой фасцией бедра на уровне коленного сустава. Поэтому любые экстрапериневральные изменения могут нарушать работу этого механизма и дополнительно участвовать в развитии болевого нейропатического синдрома в передне-медиальных отделах коленного сустава.
Таким образом, возникает патогенетически обусловленная КИН поднадколенниковой ветви подкожного нерва бедра. Выявление такого типа нейропатии может быть использовано врачом травматологом-ортопедом для определения тактики ведения пациента, которая может быть скорректирована в соответствии с выявленными патологическими изменениями периартикулярных мягкотканных образований в области коленного сустава, верифицированных с помощью УЗИ.
Заявляемое изобретение направлено на создание способа выбора метода лечения предполагаемой компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом, с хроническим болевым синдромом в переднее-медиальном отделе коленного сустава, на основании ультразвуковых параметров, окружающих нерв структур, связанных с компрессией нервного ствола поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) с патологически-измененными окружающими тканями, по которым судят о величине компрессии (ствола поднадколенниковой ветви подкожного нерва бедра) ПВПНБ в межфасциальном пространстве. При этом в качестве параметра выбора рассматривают такой, как величина пролабирования внутренней боковой связки (ВБС).
Техническим результатом заявляемого изобретения является повышение достоверности верификации и информативности УЗИ при осуществлении способа выбора метода лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом путем выявления ультразвуковых параметров и величины патологически измененных периартикулярных тканей, вызывающих компрессионную нейропатию (ПВПНБ), на основании которых в последующем осуществляют выбор метода лечения (консервативного или интервенционного).
Для достижения этого технического результата при выборе метода лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом, включающего ультразвуковое сканирование мягких тканей в области колена с верификацией анатомического хода нервного ствола, его структуры, четкости контуров, а также состояния окружающих тканей, анализа параметров окружающих нерв структур для определения степени компрессии ПВПНБ, в соответствии с изобретением, сканирование проводят на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине, а линейный ультразвуковой датчик в продольной плоскости в проекции суставной щели, после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированой внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена ПВПНБ, при этом, в результате УЗИ, на полученном изображении на экране монитора ультразвукового сканера в режиме стоп-кадра, проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК), после чего определяют величину пролабирования ВБС, равную расстоянию, от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии, при величине пролабирования выше 10,0 мм делают вывод о наличии компрессионно-ишемической нейропатии (КИН) и выбирают проведение интервенционного метода лечения.
При этом могут определять дополнительный фактор подтверждения наличие КИН, размещая ультразвуковой датчик в поперечной плоскости в надмыщелковой зоне ББК, визуализируя начальный отдел ПВПНБ вне зоны компрессии в межфасциальном пространстве (ПЗРМФП) и, смещая ультразвуковой датчик в дистальном направлении до уровня суставной щели, на уровне пролабирования ВБС, после чего на верифицированном изображении регистрируют величину сужения межфасциального пространства, в котором расположен ПВПНБ, как расстояние от точки контура широкой фасции бедра, которая является нижней точкой на линии границы межфасциального пространства, до точки контура границы поверхностной фасции, которая является верней точкой на этом контуре и, в случае, если это расстояние составляет менее 0,8 мм оценивают как дополнительный фактор, свидетельствующий о наличии КИН и выбирают проведение интервенционного метода лечения.
Заявляемое изобретение соответствует условию новизны, так как на сегодняшний день не известен способ выбора метода лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом, которому были бы присущи вышеприведенные признаки.
Все ультразвуковые исследования проведены на ультразвуковых сканерах Samsung X60 и Philips Sparq, линейным высокоплотным ультразвуковым датчиком 5 – 13 МГц. При проведении УЗИ пациенты находились в положении лежа на кушетке, исследуемая нижняя конечность в положении легкой наружной ротации.
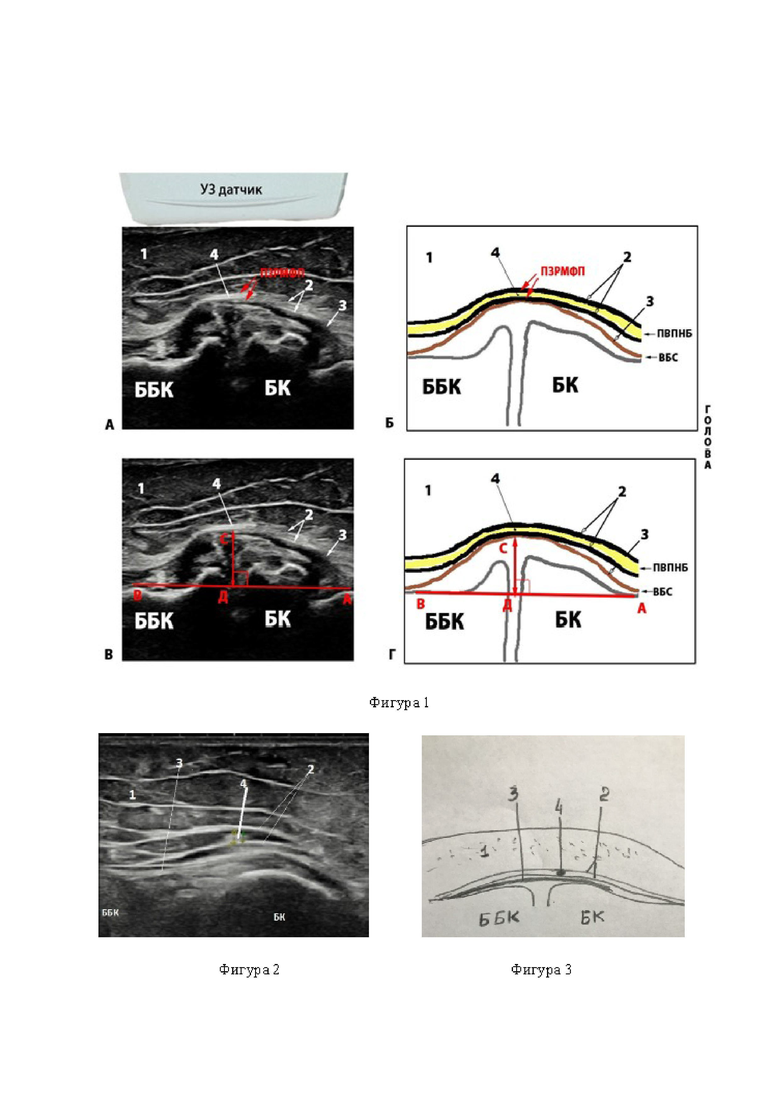
На рисунке фиг. 1 представлены схематичное ( Б,Г) и ультразвуковые изображения (А,В) компримированной поднадколенниковой ветви подкожного нерва бедра в полости суженного межфасциального пространства на высоте пролабированной внутренней боковой связки (ВБС), где БК – медиальный контур деформированного мыщелка бедренной кости; ББК – медиальный контур деформированного мыщелка большеберцовой кости; 1 – подкожно-жировая клетчатка; 2 – межфасциальное пространство МФП; 3 – пролабированная внутренняя боковая связка (ВБС); 4 – компремированная ПВПНБ на высоте максимальной пролабации ВБС.
На рисунке фиг. 2 представлено ультразвуковое изображение нормальной ультразвуковой анатомии ПВПНБ в поперечной плоскости сканирования (толщина нерва 1,5 мм, ПЗРМФП – 2,1 мм), причем, также 1 – подкожно-жировая клетчатка; 2 – межфасциальное пространство МФП; 3 – пролабированная внутренняя боковая связка (ВБС); 4 – компремированная ПВПНБ на высоте максимальной пролабации ВБС
На рисунке фиг. 3 представлено схематичное изображение некомпремированого поднадколенникового нерва в полости неизмененного межфасциального пространства, где БК – медиальный контур мыщелка бедренной кости; ББК – медиальный контур мыщелка большеберцовой кости; 1 – подкожно-жировая клетчатка; 2 – межфасциальное пространство; 3 – неизмененная внутренняя боковая связка (ВБС); 4 – некомпремированная ПВПНБ.
В соответствии с заявляемым изобретением проводят ультразвуковое сканирование мягких тканей в области коленного сустава с верификацией анатомического хода нервного ствола, его структуры, четкости контуров, а также состояния окружающих тканей, анализ ультразвуковых параметров окружающих нерв структур для определения уровня и степени компрессии ПВПНБ. При этом сканирование проводят на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости, располагая пациента в положении лежа на спине, а УЗ-датчик в продольной плоскости в проекции суставной щели (краниокадульное положение), после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости (ББК) с краевыми экзостозами, а также контур ВБС и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства в котором расположена ПВПНБ, при этом в результате УЗИ, на полученном изображении на экране монитора ультразвукового сканера в режиме стоп-кадра, проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку ББК, после чего определяют величину пролабирования ВБС, равную расстоянию, от этой линии до точки на пролабированной внутренней боковой связке, максимально отстоящей от этой линии (Фиг. 1(В, Г)), при величине пролабирования более 10,0 мм делают вывод о наличии КИН, которая служит показанием к выбору интервенционного метода лечения
Таким образом, ультразвуковой датчик устанавливают в области медиального отдела коленного сустава, размещая его в продольной плоскости, осуществляют ультразвуковую визуализацию и оценку контура ВБС в виде ее пролабирования, а именно максимальное вертикальное расстояние, от линии образованной от точек проксимального и дистального прикрепления ВБС в виде основания (А – В), до максимальной верхушки ее гребня (С – Д) в мм, полученное максимальное вертикальное расстояние (в мм) оценивают как степень пролабирование ВБС (Фиг. 1 (В, Г)), при величине пролабирования выше 10,0 мм делают вывод о наличии КИН, который и служит показанием к коррекции лечения в пользу проведения интервенционного метода лечения. Затем датчик устанавливали в надмыщелковой зоне ББК и в поперечной плоскости визуализировали начальный отдел ПВПНБ вне зоны компрессии, и не теряя ее из виду плавно смещали в дистальном направлении до уровня суставной щели и регистрировали взаимоотношение и оценку ПВПНБ и ПЗРМФП на уровне компрессии в области максимальной пролабирования ВБС, полученное расстояние между листками фасции (ПЗРМФП – в мм) оценивали как степень компрессии ПВПНБ, в случае величины этого расстояния менее 0,8 мм оценивали как дополнительный фактор, свидетельствующий о наличии КИН и служащий показанием к коррекции лечения в пользу проведения интервенционного метода лечения.
На рисунке фиг. 2 представлено ультразвуковое изображение нормальной ультразвуковой анатомии ПВПНБ в поперечной плоскости сканирования (толщина нерва 1,5 мм, ПЗРМФП – 2,1 мм).
На рисунке фиг. 3 представлено схематичное изображение некомпремированого поднадколенникового нерва в полости неизмененного межфасциального пространства, где БК – медиальный контур мыщелка бедренной кости; ББК – медиальный контур мыщелка большеберцовой кости; 1 – подкожно-жировая клетчатка; 2 – межфасциальное пространство; 3 – неизмененная внутренняя боковая связка (ВБС); 4 – некомпремированная ПВПНБ.
На рисунке фиг. 1 (В) представлено ультразвуковое изображение пролабирования ВБС (высота отмечена стрелкой СД), с резким сужением межфасциального пространства (стрелка ПЗРМФП) - в проекции ПВПНБ, за счет резкого сужения межфасциального пространства ,нерв не визуализируется.
На рисунке фиг. 1 (Г) представлено схематичное изображение пролабирования ВБС на уровне суставной щели: БК – медиальный контур мыщелка бедренной кости с экзостозом; ББК – медиальный контур мыщелка большеберцовой кости с экзостозом; ПЗРМФП – межфасциальное пространство с компремированной ПВПНБ на высоте пролабированной ВБС; ПВПНБ – поднадколенниковая ветвь подкожного нерва бедра.
В период с января по октябрь 2021 года в ФГБУ ФЦТОЭ г Чебоксары проведено клиническое исследование: «Оценка взаимоотношения поднадколенниковой ветви подкожного нерва бедра с параартикулярными изменениями мягких тканей коленного сустава с корреляцией болевого синдрома».
Задачи исследования: провести анализ ультразвуковой топографической анатомии парартикулярных мягкотканных анатомических структур медиальных отделов коленного сустава (степени пролабирования ВБС) у пациентов с гоноартрозом II – III ст. и оценить взаимосвязь выявленных изменений с наличием болевого синдрома в переднемедиальном отделе коленного сустава для выбора метода лечения.
Критериями включения в исследование являлись пациенты в возрасте 35 – 80 лет, с подтвержденным диагнозом гоноартроза II – III ст., с варусной или вальгусной деформацией, с наличием болевого синдрома в переднемедиальном отделе коленного сустава.
Результаты исследования следующие: проведено клиническое исследование в группе 82 пациентов Все участники исследования предоставили информированное согласие на включение в данное исследование, а проведение исследование было одобрено локальным этическим комитетом учреждения. Проведена сравнительная оценка степени пролабирования ВБС у пациентов с гонартрозом с наличием или отсутствием болевого синдрома в передне- медиальных отделах коленного сустава. Все больные были разделены на 2 группы в зависимости от выявления положительного симптома Тиннеля в области ПВПНБ медиальной части коленного сустава и вопросника Pain DETECT более 19 баллов: первую – исследуемую - группу составили 42 пациента с гонаротрозом и наличием болевого синдрома в переднемедиальном отделе коленного сустава; вторую – контрольную - 40 человек в возрасте 35 – 80 лет, с подтвержденным диагнозом гонартроза 0 – I ст., без болевого синдрома.
Материалы и методы исследования: при проведении исследования использовались следующие методы исследования и параметры: Rg – коленного сустава – ось конечности (определение угла варуса и вальсуса коленного сустава); УЗИ - величина пролабирования ВБС; ПЗРМФП (передне – задний размер межфасциального пространства) в проекции поднадколенниковой ветви сафенус нерва на уровне суставной щели в области внутренней коллатеральной связки); 10 бальная цифровая рейтинговая шкала боли (ЦРШ); опросник диагностики нейропатической боли (PaintDetect); клинические симптомы, выявленные при физикальном обследовании пациента (тактильная, болевая чувствительность, тест Тинеля)
Пациенты всех групп не имели достоверных различий в возрасте и гендерной принадлежности, среди пациентов преобладали женщины (более 98% в обеих группах).
Таблица 1
Степень пролабирования ВБС и величина ПЗРМФП в зависимости от болевого синдрома в передне-медиальном отделе коленного сустава.
* – степень пролабирования ВБС на уровне суставной щели коленного сустава достоверно выше в первой группе; ** – ПЗРМФП достоверно ниже в первой группе.
В результате проведенного клинического исследования выявлено, что у пациентов исследуемой группы - с хроническим болевым синдромом в передне-медиальном отделе коленного сустава - величина пролабирования ВБС составляет 7,2-13,8 мм; значение ПЗРМФП 0 – 0,8 мм; интенсивность болевого синдрома по шкале опросника боли PainDetect – ≥19 баллов, по ЦРШ – 6-8 баллов.
В контрольной группе - без болевого синдрома – величина пролабирование ВБС составила 2,5-6,8 мм, значение ПЗРМФП 1,2 – 2,1 мм; интенсивность болевого синдрома по шкале опросника боли PainDetect – ≤4 баллов, по ЦРШ – менее 1 балла.
Способ разработан в ФГБУ ФЦТОЭ (г. Чебоксары), прошел клиническую апробацию у 42 пациентов с жалобами на ограничение движения и постоянную боль в переднее-медиальных отделах коленного сустава продолжительностью более 1 года. Основываясь на данных клинического исследования и с помощью метода ультразвукового исследования, верифицирована различная степень пролабирования ВБС и соответственно величина сужения ПЗРМФП.
В процессе сравнительного анализа было выявлено, что наибольшее значение имеет параметр величины пролабирования ВБС, как основная скрининговая характеристика патологического изменения, которая может вызывать патогенетически обоснованную КИН ПВПНБ. Следовательно, имея возможность определения указанного параметра в рутинной практике, представляется возможность в ходе УЗИ понять и предположить патологический характер изменения и провести измерения указанных ультразвуковых параметров, причем даже на ультразвуковых аппаратах среднего класса. Однако, определение величины сужения ПЗРМФП, как опосредованного фактора, во многом зависит от доступности ультразвукового оборудования высокого класса, так как диапазон измерений величины ПЗРМФП варьирует от 0 до 0,8 мм.
В результате анализа полученных данных у пациентов обеих групп, был сделан вывод о том, что при выявлении величины пролабирования ВБС более 10,0 мм клинические проявления КИН ПВПНБ достаточно выраженные, имеют постоянный и длительный характер, при этом эффективность стандартной схемы консервативного лечения относительно не высока.
Таким образом, мы предлагаем классификацию типов ультразвуковых изменений у пациентов с наличием или отсутствием болевого синдрома в переднее-медиальных отделах коленного сустава у пациентов в различной стадии гоноартроза:
0-й тип: пролабирование ВБС до 7,0 мм - при этом клинические проявления КИН минимальные или отсутствуют (пациенты 2-й группы).
1-й тип: пролабирование ВБС в значениях от 7,0 до 10 мм - клинические проявления КИН проявляются эпизодически, имеют непостоянный характер.
2-й тип: пролабирование ВБС значениях от 10 мм и выше - клинические проявления КИН ПВПНБ достаточно выраженные, имеют постоянный и длительный характер.
В процессе анализа было доказано, что определение степени пролабирования ВБС, может быть использовано как скрининговый метод изучаемого патологического состояния. Так, у 90,4% у пациентов 1 группы (у 38 пациентов со 2-м типом пролабирования ВБС) сопровождался и коррелировался с клиническими проявлениями выраженной КИН ПВПНБ. У 4 пациентов (9,6%) выявлен 1-й тип пролабирования ВБС с умеренными клиническими проявлениями КИН ПВПНБ.
В результате применения предложенного способа определения величины пролабирования ВБС и ПЗРМФП, проведен выбор и коррекция тактики ведения пациентов с КИН ПВПНБ на амбулаторном этапе. У пациентов 1 группы с наличием 1-типа пролабирования ВБС (4 пациента) - использовалось стандартное консервативное лечение.
Пациентам с 2-м типом пролабирования ВБС, учитывая неэффективность ранее проведенного консервативного лечения, использовался интервенционный метод лечения болевого синдрома: у 23 пациентов в виде прицельной экстрапериневральной блокады под ультразвуковым контролем ПНБ (основываясь на предыдущем Патенте RU 2720157C1 от 24.04.2020 года) с успешной анальгезией его конечной поднадколенниковой ветви; 15 пациентам проведена радиочастотная абляция (РЧА) ПНБ под ультразвуковой навигацией в условиях операционной с полным регрессом болевого синдрома в первые сутки после проведения РЧА.
Пример 1. Пациентка М., 68 лет. Обращение в консультативную поликлинику ФГБУ «ФЦТОЭ» (г. Чебоксары) 13.05.2021 г., с подтвержденным диагнозом медиальный правосторонний гоноартроз III ст. По месту жительства пациентке неоднократно проводилась консервативная медикаментозная и реабилитационная терапия по поводу основного заболевания. На момент осмотра жалобы на постоянную боль в коленном суставе, преимущественно в передне-медиальном отделе. При осмотре положительный симптом Тиннеля, уровень боли по ЦРШ пациентка оценивает на 8 – 9 баллов, PaintDetec – 20 баллов. По данным Rg – медиальный гоноартроз III ст., genu varum. По данным УЗИ коленного сустава – деформация суставных поверхностей с выраженной дегенерацией г/хряща, в/мениск с признаками лизиса. Пролабация ВБС – 12,0 мм, межфациальное пространство в области медиального мыщелка бедра в проекции компрессии ПВПНБ – 0,2 мм. По результатам клинического обследования и инструментальных методов диагностики, в соответствии с предложенной классификацией, пациентка отнесена к 2-у типу степени компрессии ПВПНБ. С лечебно-диагностической целью и с целью верификации КИН поднадколенниковой ветви подкожного нерва бедра, принято решение о проведении селективной блокады основного ствола подкожного нерва бедра по прежде заявленному способу (Патент на изобретение RU 2720157C1 от 24.04.2020 года). Под ультразвуковой навигацией, выполнена эктрапериневральная селективная блокада подкожного нерва бедра на уровне медиального отдела надмыщелковой зоны бедра, с введением в полость футляра, в область расположения «зрачка» – 5 мл раствора ропивокаина 0,5% с 8 мг дексаметазона. Через 5 мин – полное исчезновение болевых ощущений как при активных движениях, так и при пальпации в раннее определенных проекциях. Рекомендовано продолжить курс физиотерапевтических мероприятий с увеличением объема и амплитуды движений на фоне базовой обезболивающей терапии. Через 1 мес., при повторном обращении, пациентка отмечает возобновление болевой симптоматики в передне-медиальных отделах коленного сустава, с менее выраженными клиническими проявлениями. Уровень боли по ЦРШ в пределах 4 – 5 баллов. Учитывая противопоказания к тотальному эндопротезированию коленного сустава (коморбидный фон), пациентке предложена повторная блокада основного ствола подкожного нерва бедра под ультразвуковой навигацией. После выполнения блокады через 10 минут пациентка отмечает исчезновение болевого синдрома. Срок наблюдения – 3 мес. Через 3 мес., на консультативном приеме уровень боли отмечает в пределах 1 – 2 баллов, данное состояние пациентку устраивает, от предложенной РЧА ПВПНБ отказалась. Рекомендовано лечение по месту жительства, с коррекцией терапии препарата – габапентина 300 мг по схеме.
Пример №2. Пациентка П., 76 лет. Обратилась в консультативную поликлинику ФГБУ ФЦТОЭ (г. Чебоксары) 12.04.2021 г., с жалобами на постоянные боли по медиальной поверхности коленного сустава, в течение более 2 лет. Консервативная медикаментозная и реабилитационная терапия по поводу основного заболевания и синдрома «гусиной лапки», без стойкого положительного эффекта. По данным Rg – медиальный гоноартроз III ст., genu varum. При осмотре – уровень боли по ЦРШ пациентка оценивает на 8 – 9 баллов, отмечен положительный симптом Тиннеля в медиальных отделах коленного сустава, по шкале PaintDetec – 22 балла. По данным УЗИ коленного сустава – деформация суставных поверхностей с выраженной дегенерацией гиалинового хряща, пролабация внутреннего мениска за пределы суставной щели. Пролабация ВБС – 13,2 мм, межфациальное пространство в области медиального мыщелка бедра в проекции компрессии ПВПНБ – резко сужено, оценено в значениях как 0 мм. По результатам клинического обследования и инструментальных методов диагностики, в соответствии с предложенной классификацией, пациентка отнесена к 2-у типу степени компрессии ПВПНБ. С лечебно-диагностической целью и с целью верификации КИН ПВПНБ, принято решение о проведении селективной блокады основного ствола подкожного нерва бедра по прежде заявленному способу (Патент на изобретение RU 2720157C1 от 24.04.2020 года). Под ультразвуковой навигацией, выполнена эктрапериневральная селективная блокада подкожного нерва бедра на уровне медиального отдела надмыщелковой зоны бедра, с введением в полость футляра, в область расположения «зрачка» – 5 мл раствора ропивокаина 0,5% с 8 мг дексаметазона. Через 5 мин – полное исчезновение болевых ощущений как при активных движениях, так и при пальпации в раннее определенных проекциях. Рекомендовано продолжить курс физиотерапевтических мероприятий с увеличением объема и амплитуды движений на фоне базовой обезболивающей терапии. Через 1 мес., при повторном обращении, пациентка отмечает возобновление болевой симптоматики в передне-медиальных отделах коленного сустава, с менее выраженными клиническими проявлениями. Уровень боли по ЦРШ в пределах 4 – 5 баллов. Учитывая противопоказания к тотальному эндопротезированию коленного сустава (коморбидный фон), пациентке предложена РЧА основного ствола подкожного нерва бедра под ультразвуковой навигацией, что было успешно проведено в операционных условиях. В послеоперационном периоде уровень боли 1 балл. Срок наблюдения от 6 мес. до 1 года. Повторных обращений не было.
Пример 3.
Пациентка П., 56 лет. 02.02.2021 г. Обратилась в консультативную поликлинику ФГБУ ФЦТОЭ (г. Чебоксары), с жалобами на периодические боли по медиальной поверхности коленного сустава, в течение 1 года. По данным Rg - медиальный гоноартроз II ст., genu varum. При клиническом исследовании- при глубокой пальпации отмечается умеренный болевой синдром в медиальных отделах коленного сустава, в области «гусиной лапки», уровень боли по ЦРШ пациентка оценивает на 3-4 балла, симптом Тинеля в медиальных отделах коленного сустава сомнительный, по шкале PaintDetec – 12 баллов. По данным УЗИ коленного сустава - умеренная деформация суставных поверхностей с дегенерацией гиалинового хряща, менисков, с зоной частичного повреждения внутреннего мениска, пролабация переднего рога внутреннего мениска за пределы суставной щели до 1/3, пролабация ВБС – 8,2 мм, межфациальное пространство в области медиального мыщелка бедра в проекции ПВПНБ - 0,8 мм. По результатам клинического обследования и инструментальных методов диагностики, в соответствии с предложенной классификацией, пациентка отнесена к 1-у типу степени компрессии ПВПНБ. Пациентке решено провести полноценный курс реабилитационной терапии в условиях дневного стационара ФГБУ ФЦТОЭ (г. Чебоксары) с применением противовоспалительной терапии, расширенного спектра физиотерапии (электрофорез с гидрокортизоном, «Хивамат», лазеротерапия в области медиальных отделов коленного сустава). Курс лечения 10 дней. Отмечена положительная динамика: уровень боли по ЦРШ 0-1 балл, болевой синдром в медиальных отделах коленного сустава регрессировал.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра у пациентов с болевым синдромом медиальных отделов коленного сустава с гонартрозом с ультразвук-ассистированной гидродиссекцией | 2023 |
|
RU2818258C1 |
| СПОСОБ БЛОКАДЫ НЕРВА С УЛЬТРАЗВУКОВОЙ НАВИГАЦИЕЙ ПРИ ЛЕЧЕНИИ БОЛЕВОГО СИНДРОМА ПЕРЕДНЕ-МЕДИАЛЬНЫХ ОТДЕЛОВ КОЛЕННОГО СУСТАВА | 2019 |
|
RU2720157C1 |
| СПОСОБ ЛЕЧЕНИЯ СТОЙКОГО БОЛЕВОГО СИНДРОМА МЕДИАЛЬНОГО ОТДЕЛА КОЛЕННОГО СУСТАВА С ПОМОЩЬЮ АРТРОСКОПИИ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ КОЛЕННОГО СУСТАВА | 2015 |
|
RU2598053C1 |
| Способ артроскопического лечения стойкого пателлофеморального болевого синдрома эндопротезированного коленного сустава | 2024 |
|
RU2837961C1 |
| СПОСОБ БЛОКАДЫ ГЕНИКУЛЯРНЫХ НЕРВОВ ПРИ ОПЕРАЦИИ НА КОЛЕННОМ СУСТАВЕ | 2016 |
|
RU2645936C1 |
| Способ магнитно-резонансной томографии и динамической ультразвуковой диагностики патологии медиопателлярной синовиальной складки коленного сустава | 2020 |
|
RU2762773C2 |
| Способ динамической ультразвуковой диагностики патологии медиопателлярной синовиальной складки коленного сустава | 2020 |
|
RU2762774C2 |
| Способ выбора тактики лечения осложнений эндопротезирования коленного сустава, не поддающихся консервативному лечению | 2015 |
|
RU2609624C2 |
| Способ лечения болевого синдрома при адгезивном капсулите | 2020 |
|
RU2745328C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТЕОАРТРОЗА КОЛЕННОГО СУСТАВА | 2009 |
|
RU2413548C1 |
Изобретение относится к медицине, а именно к неврологии, анестезиологии, и может быть использовано в травматологии и ортопедии для диагностики и лечения болевого синдрома в передне-медиальном отделе коленного сустава при гонартрозе. Проводят сканирование на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине, а линейный ультразвуковой датчик в продольной плоскости в проекции суставной щели. Верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированой внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена поднадколенниковая ветвь подкожного нерва бедра (ПВПНБ). На полученном изображении на экране монитора ультразвукового сканера в режиме стоп-кадра проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК). Определяют величину пролабирования ВБС, равную расстоянию от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии. При величине пролабирования выше 10,0 мм делают вывод о наличии компрессионно-ишемической нейропатии (КИН) и выбирают проведение интервенционного метода лечения. Дополнительно размещают ультразвуковой датчик в поперечной плоскости в надмыщелковой зоне ББК, визуализируя начальный отдел ПВПНБ вне зоны компрессии в межфасциальном пространстве (ПЗРМФП). Смещая ультразвуковой датчик в дистальном направлении до уровня суставной щели, на уровне пролабирования ВБС на верифицированном изображении регистрируют величину сужения межфасциального пространства, в котором расположен ПВПНБ, как расстояние от точки контура широкой фасции бедра, которая является нижней точкой на линии границы межфасциального пространства, до точки контура границы поверхностной фасции, которая является верней точкой на этом контуре и, в случае, если это расстояние составляет менее 0,8 мм, оценивают как дополнительный фактор, свидетельствующий о наличии КИН, и выбирают проведение интервенционного метода лечения. Способ обеспечивает повышение достоверности верификации и информативности УЗИ за счет выявления ультразвуковых параметров и величины патологически измененных периартикулярных тканей, вызывающих компрессионную нейропатию ПВПНБ, на основании чего в последующем производится выбор метода лечения. 1 з.п. ф-лы, 3 ил., 1 табл., 3 пр.
1. Способ выбора метода лечения при компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом, включающий ультразвуковое сканирование мягких тканей в области колена с верификацией анатомического хода нервного ствола, его структуры, четкости контуров, а также состояния окружающих тканей, анализ параметров окружающих нерв структур для определения степени компрессии ПВПНБ, отличающийся тем, что сканирование проводят на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине, а линейный ультразвуковой датчик в продольной плоскости в проекции суставной щели, после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированой внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена ПВПНБ, при этом в результате УЗИ на полученном изображении на экране монитора ультразвукового сканера в режиме стоп-кадра проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК), после чего определяют величину пролабирования ВБС, равную расстоянию от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии, при величине пролабирования выше 10,0 мм делают вывод о наличии компрессионно-ишемической нейропатии (КИН) и выбирают проведение интервенционного метода лечения.
2. Способ по п.1, характеризующийся тем, что дополнительно размещают ультразвуковой датчик в поперечной плоскости в надмыщелковой зоне ББК, визуализируя начальный отдел ПВПНБ вне зоны компрессии в межфасциальном пространстве (ПЗРМФП) и, смещая ультразвуковой датчик в дистальном направлении до уровня суставной щели, на уровне пролабирования ВБС, на верифицированном изображении регистрируют величину сужения межфасциального пространства, в котором расположен ПВПНБ, как расстояние от точки контура широкой фасции бедра, которая является нижней точкой на линии границы межфасциального пространства, до точки контура границы поверхностной фасции, которая является верней точкой на этом контуре, и в случае, если это расстояние составляет менее 0,8 мм, оценивают как дополнительный фактор, свидетельствующий о наличии КИН, и выбирают проведение интервенционного метода лечения.
| СПОСОБ БЛОКАДЫ НЕРВА С УЛЬТРАЗВУКОВОЙ НАВИГАЦИЕЙ ПРИ ЛЕЧЕНИИ БОЛЕВОГО СИНДРОМА ПЕРЕДНЕ-МЕДИАЛЬНЫХ ОТДЕЛОВ КОЛЕННОГО СУСТАВА | 2019 |
|
RU2720157C1 |
| СПОСОБ УЛЬТРАЗВУКОВОГО ОПРЕДЕЛЕНИЯ ВЕЛИЧИНЫ ЛАТЕРАЛЬНОЙ ДИСЛОКАЦИИ НАДКОЛЕННИКА | 2014 |
|
RU2533837C1 |
| Способ декомпрессии срединного нерва при карпальном туннельном синдроме | 2016 |
|
RU2615905C1 |
| Баринов А.Н | |||
| Тоннельные невропатии: обоснование патогенетической терапии | |||
| Врач | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| Еськин Н.А., Матвеева Н.Ю., Приписнова С.Г | |||
| Ультразвуковое исследование периферической нервной системы | |||
| SonoAce-Ultrasound | |||
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
| Fornage B.D | |||
| Peripheral | |||
Авторы
Даты
2023-07-13—Публикация
2022-05-29—Подача