Изобретение относится к медицине, а именно к способам проводниковой аналгезии периферических нервов с помощью ультразвуковой навигации, может быть использовано для проведения блокад в комплексном консервативном лечении хронического болевого синдрома в медиальных отделах коленного сустава у пациентов с гонартрозом II-III ст., которым оперативное лечение отсрочено или противопоказано в силу ряда клинических противопоказаний, а также после эндопротезирования коленного сустава в раннем и отдаленном периоде при наличии сохраняющегося болевого синдрома в передне-медиальных отделах коленного сустава в том числе.
В клинических симптомах у пациентов с гоноартрозом II-III ст. преобладает хроническая боль в коленном суставе, которая приводит к инвалидности, психологическому стрессу и ухудшению качества жизни. По оценкам ВОЗ, патологией опорно-двигательного аппарата (ОДА) страдают 80% жителей планеты, причем речь идет преимущественно о людях трудоспособного возраста 30–50 лет (Туровская и соавт.).
Для большинства таких заболеваний характерен хронический болевой синдром. Хронический болевой синдром, преимущественно в переднемедиальном отделе коленного сустава, - мультифакториален: он сочетает в себе сразу несколько типов боли: ноцицептивную, дисфункциональную и нейропатическую. Последняя связана с органическим повреждением структур периферической или центральной нервной системы, ответственных за контроль и проведение болевых импульсов [Турбина Л.Г., Гордеев С.А. Диагностика и лечение нейропатической боли: учебное пособие. М.: МОНИКИ им. М.Ф. Владимирского, 2014. С. 3, 6–8]. Следовательно, если не уделять жалобам пациента должного внимания, то постоянная боль в коленной области в следствии предполагаемой нейропатии может привести к ригидности коленного сустава, тем самым ухудшит походку и качества жизни [Tifford CD, Spero L, Luke T, Plancher KD. The relationship of the infrapatellar branches of the saphenous nerve to arthroscopy portals and incisions for anterior cruciate ligament surgery. Am J SportsMed 2000; 28: 562–7].
Изучение боли в переднемедиальной области коленного сустава проводится многими учеными более 30 лет. Самая первая работа, по лечению боли переднемедиальной области колена вследствие защемления нерва описана М.Е. Романоф и соавт. [Romanoff ME, Cory PC Jr, Kalenak A, Keyser GC, Marshall WK. Saphenous nerve entrapment at the adductor canal. AmJSportsMed. 1989 Jul-Aug;17(4):478-81. doi: 10.1177/036354658901700405. PMID: 2782531]. В которой сообщили, что 80% из 30 пациентов отмечают значительный положительный эффект после местной инъекции.
Несмотря на обширные клинические разработки и исследования, этиология боли до сих пор является предметом обсуждения. У пациентов с болью преимущественно в медиальной области колена, причиной постоянной боли может быть невропатия ветвей подкожного нерва бедра. Имеются данные, что в патогенезе болевого синдрома в переднемедиальной части колена участвует поднадколенниковая ветвь подкожного нерва бедра (ПВПНБ). Эта боль представляет собой диагностическую дилемму из-за неспецифических клинических симптомов. [Trescot AM, Brown MN, Karl HW. Infrapatellarsaphenous neuralgia – Diagnosis and treatment. Pain Phys 2013; 16: 315–24], [Papastergiou S, Voulgaropoulos H, Mikalef P, Ziogas E, Pappis G, Giannakopoulos I. Injuries to the infrapatellar branch(es) of the saphenous nerve in anterior cruciate ligament reconstruction with four-strand hamstring tendon autograft: vertical versus horizontal incision for harvest. Knee Surg Sports Traumatol Arthrosc 2006; 14: 789–93] Эти симптомы могут быть периодическими или постоянными и могут усиливаться при определенных движениях. Положительный тест Хоффмана-Тинеля в области переднемедиальной части колена, является наиболее специфичным диагностическим клиническим признаком компрессионно-ишемического поражения подкожного нерва бедра и его ветвей. Дифференциальная диагностика боли в переднемедиальных отделах коленного сустава и поиск соответствующего нерва, участвующего в возникновении боли в переднемедиальной части колена, имеет решающее значение, особенно учитывая перекрытие нервных дерматомов и частое образование сплетений между кожными нервами в перипателярной области коленного сустава [Kalthur SG, Sumalatha S, Nair N, Pandey AK, Sequeria S, Shobha L. Anatomic study of infra patellar branch of saphenous nerve in male cadavers. Ir J MedSci. 2015;184(1):201–206. doi: 10.1007/s11845-014-1087-2].
Поднадколенниковая ветвь подкожного нерва бедра является чисто сенсорной веткой и компрессионно-ишемические изменения не вызывают каких-либо моторных нарушений, но хроническая боль и ее последствия могут привести к снижению социальной активности и работоспособности. Физиологической особенностью периферических нервов является их устойчивость к изменениям длины, они приспосабливаются к выраженным изменениям положения конечностей с помощью скользящих движений в ложе, внутри ограниченного тоннеля, производя экстраневральное движение. И любые экстрапериневральные изменения в виде экстрапериневральной компрессии могут нарушать работу этого механизма. Таким образом, существует значительная вероятность возникновения патогенетически обусловленной «псевдотунельной» компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра, вследствие длительной компрессии межфасциального пространства, в котором расположен исследуемый нерв, с последующими спаечными изменениями.
Известно, что ветки подкожного нерва бедра и его конечных ветвей - поднадколенниковой ветки подкожного нерва бедра, участвуют в гипералгезии в переднемедиальной области коленного сустава и что они имеют большое значение в болевом синдроме [Способ блокады нерва с ультразвуковой навигацией при лечении болевого синдрома передне-медиальных отделов коленного сустава, патент RU 2720157C1], [Управление болевым синдромом при сохранившейся хронической боли в колене после тотального эндопротезирования коленного сустава / А. Ю. Елдырёв, Р. Н. Драндров, В. А. Кузьмина [и др.] / 2022. – С. 137-139. – EDN TDCOGU].
Также известно, что патологически измененные периартикулярные ткани могут дополнительно участвовать в развитии болевого синдрома в переднее-медиальных отделах коленного сустава при гонартрозе, что напрямую подтверждает компрессионно-ишемический характер формирования боли в области поднадколенниковой ветви подкожного нерва бедра (Каратеев А.Е., Мисиюк А.С. Нестероидные противовоспалительные препараты как первая ступень при лечении скелетно-мышечной боли // Современная ревматология. 2015. № 9(3). С. 61–69) При этом тоннелем в котором расположена поднадколенниковая ветвь подкожного нерва бедра, является пространство между поверхностной фасцией и широкой фасцией бедра на уровне медиальной части коленного сустава. Любые экстрапериневральные изменения с опосредованным сужением данного пространства с последующей экстрапериневральной компрессией поднадколенникового нерва могут вызвать патогенетически обусловленную компрессионно-ишемическую нейропатию вышеназванного нерва, а тактика лечебного процесса на основании полученных дополнительных данных должна корректироваться с учетом необходимости проведения активных интервенционных вмешательств с целью декомпрессии компремированного нерва.
Известно, что гидродиссекция в общей хирургии означает введение небольшого количества жидкости для освобождения захваченного нерва [Acton Q.A. Issuesin Surgical Research, Techniques, and Innovation: 2013 Edition. – Scholarly Editions, 2013].
Из информационного источника [Ultrasound-Guided Nerve Hydrodissection for Pain Management: Rationale, Methods, Current Literature, and Theoretical Mechanisms .King Hei Stanley Lam, Chen-Yu Hung, Yi-Pin Chiang, Kentaro Onishi, Daniel Chiung Jui Su, Thomas B Clark, and K Dean Reeves. J Pain Res.. 2020; 13: 1957-1968. Published online 2020 Aug 4. doi: 10.2147/JPR.S247208], известны принцип и сущность положительного действия метода периневральной гидродиссекции нервных структур на различных участках тела человека, в которых нерв подвержен компрессии. Но в приведенном источнике описывается только общая техника гидродиссекции нервов под ультразвуковым контролем и не описывается выявление и проведение гидродиссекции в зоне максимальной компрессии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ).
Наиболее близким к заявляемому решению является описанный в зарубежных источниках экспериментальный способ разделения или гидродиссекции фасций в области поднадколенниковой ветви подкожного нерва бедра в надпортняжной области под ультразвуковым контролем у 16 пациентов с болевым синдромом после эндопротезировании коленного сустава с последующим введением смеси глюкокортикостероидов и местного анестетика [Infrapatellar Saphenous Neuralgia After TKA Can Be Improved With Ultrasound-guided Local Treatments . Steven Clendenen, MD, Roy Greengrass, MD, Joseph Whalen, MD, PhD, and Mary I. O’Connor, MD. Clin Orthop Relat Res. 2015 Jan; 473(1): 119–125].
Этот способ заключается в том, что, используя усовершенствованную ультразвуковую визуализацию для выявления IPSN, выполняют гидродиссекцию фасций в соседних, относительно медиального отдела колена, межфасциальных плоскостях с последующей инъекцией кортикостероидов (местное лечение). У двух пациентов впоследствии была проведена радиочастотная абляция IPSN при рецидивирующих симптомах. Показателем результата этого исследования было сообщенное пациентом облегчение боли в медиальном отделе колена на основе оценки по визуальной аналоговой шкале (ВАШ) от 0 до 10 баллов либо в покое, либо при физической активности, в зависимости от того, что приводило к усилению боли у пациента. Период наблюдения составлял минимум 6 месяцев (медиана - 9 месяцев; диапазон - 6-12 месяцев). До процедуры средний наивысший показатель боли по ВАШ, как в покое, так и при физической нагрузке, составлял 8 из 10 (диапазон 6-10) однако, в описании приведенного технического решения не раскрыто местонахождение вероятной области компрессии нерва и непосредственная причина ишемической нейропатии, а проведение гидродиссекции в соседних, относительно медиального отдела колена, межфасциальных плоскостях с последующей инъекцией кортикостероидов не достаточно эффективно, при этом действие кратковременно. Таким образом, гидродиссекция межфасциального пространства с последующим введением лекарственной смеси, в этом случае может оказаться неэффективной и кратковременной, так как может быть проведена в значительном удалении от места наибольшей компрессии нерва.
Задачей изобретения является создание способа лечения болевого синдрома у пациентов с гонартрозом II-III ст., с сопутствующей компрессионно-ишемической нейропатией подкожного нерва бедра и его ветвей. При этом выбор места воздействия должен быть патогенетически и этиологически обоснованным. Способ расширяет арсенал средств лечения такого болевого синдрома с наиболее оптимальным анальгезирующим действием. В результате выполнения этой задачи разработан специальный протокол скрининга и лечения медиальной боли в коленном суставе, исследован эффект гидродиссекции (в зоне максимального сужения смежного межфасциального пространства в проекции компремированной поднаколенниковой ветви подкожного нерва бедра - ПВПНБ).
Технический результат заявляемого изобретения – повышение эффективности анальгезирующего воздействия с более продолжительным безболевым периодом в медиальной области коленного сустава путем предварительного выявления параметров и величины патологически измененных периартикулярных тканей, вызывающих компрессионно-ишемическую нейропатию поднадколенниковой ветви подкожного нерва бедра.
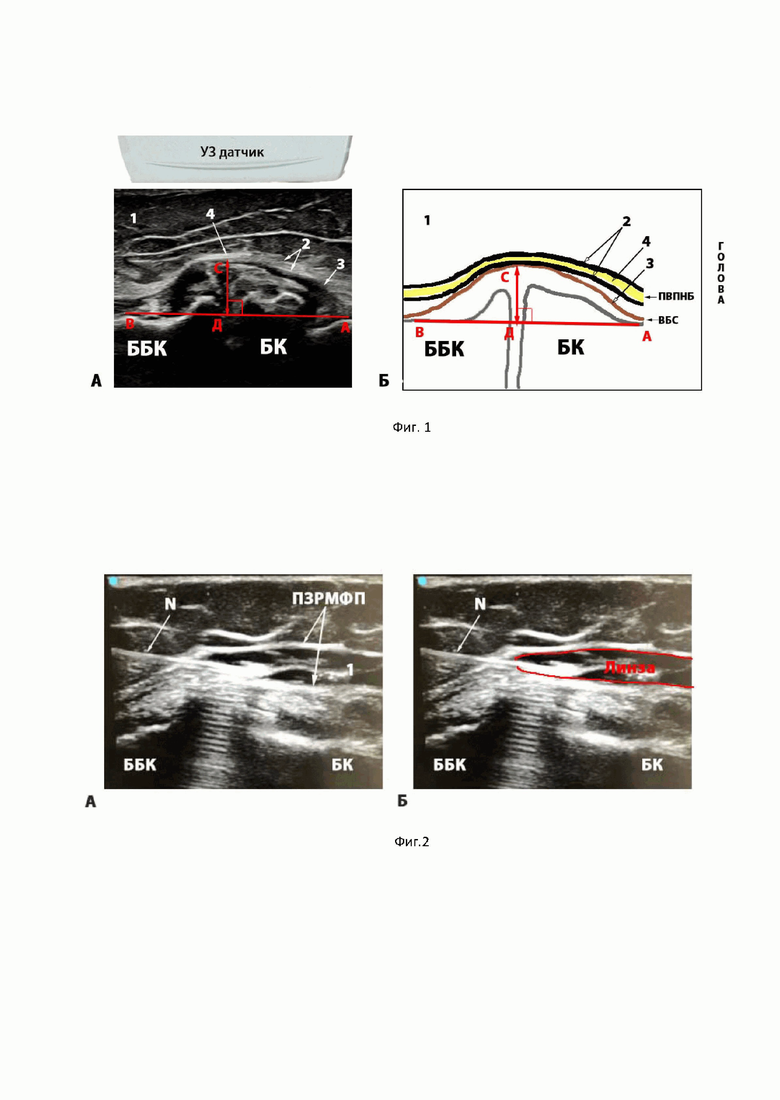
Этот технический результат достигается тем, что при лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с болевым синдромом медиальных отделов коленного сустава с гонартрозом с ультразвук-ассистированной гидродиссекцией путем введения лечебной смеси, содержащей кортикостероид, в область межфаcциального пространства с расположенной в нем поднадколенниковой ветвью подкожного нерва бедра, характеризующийся тем, что гидродиссекцию осуществляют в области межфаcциального компремированного пространства, определяя предварительно место максимальной компрессии поднадколенниковой ветви подкожного нерва бедра, с помощью ультразвукового сканирования мягких тканей в области колена на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине, а линейный ультразвуковой датчик в продольной плоскости в проекции суставной щели, верифицируя анатомический ход нервного ствола, его структуру, четкость контуров, а также состояния окружающих тканей, анализируя параметры окружающих нерв структур, после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированой внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена ПВПНБ, при этом, на полученном в результате УЗИ изображении на экране монитора ультразвукового сканера в режиме стоп-кадра, проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК), после чего определяют величину пролабирования ВБС, равную расстоянию, от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии, гидродиссекцию осуществляют при величине пролабирования более 10,0 мм, устанавливая при этом ультразвуковой датчик в продольной плоскости на уровне передне-медиального отдела коленного сустава и фиксируя на экране монитора изображение пролабированной ВБС и область максимального сужения межфасциального пространства (МФП), после чего осуществляют вкол иглы под кожу пациента в плоскости датчика под углом 35-40 градусов к этой плоскости, и, продвигая ее в краниальном направлении и проникая кончиком иглы подкожно, а затем в область максимального сужения межфасциального пространства, в котором расположена компримированная ПВПНБ, вводят лечебную смесь, содержащую кортикостероид в виде раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл.
Из анализа медицинской отечественной литературы не известна информация о клинических случаях или сравнительных исследованиях, в которых обсуждалась бы техника проводимой под ультразвуковым контролем прицельной гидродиссекции пространства между поверхностной фасцией бедра и широкой фасцией бедра прилегающей к внутренней боковой связке в медиальной области коленного сустава, в зоне максимальной компрессии поднадколенниковой ветви подкожного нерва бедра (далее ПВПНБ).
Таким образом, используя предшествующий мировой опыт и собственные клинические исследования, разработан специальный протокол скрининга и лечения медиальной боли в коленном суставе, исследован эффект гидродиссекции (в зоне максимального сужения смежного межфасциального пространства, в котором расположена компримированная ПВПНБ) с терапевтической инъекцией в составе комбинации глюкокортикостероидов и местного анестетика в качестве лечения болевого синдрома.
Способ осуществляют следующим образом. Все ультразвуковые исследования проведены на ультразвуковых сканерах Samsung X60 и Philips Sparq, линейным высокоплотным ультразвуковым датчиком 5-13 МГц. При проведении УЗИ пациенты находились в положении лежа на кушетке, исследуемая нижняя конечность в положении легкой наружной ротации.
При выполнении заявляемого способа в соответствии с фиг. 1 (изображение УЗИ и схематичное изображение), для предварительного определения места максимальной компрессии поднадколенниковой ветви подкожного нерва бедра устанавливают ультразвуковой датчик в области медиального отдела коленного сустава, размещая его в продольной плоскости. Ультразвуковое сканирование проводят на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости, а УЗ-датчик размещают в продольной плоскости в проекции суставной щели (краниокаудуальное положение), после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости (ББК) с краевыми экзостазами, а также контур ВБС и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства с расположенной в нем поднадколенниковой ветвью подкожного нерва бедра (ПВПНБ). Осуществляют ультразвуковую визуализацию и оценку контура ВБС в виде ее пролабирования, определяя максимальное расстояние (С – Д) в мм от линии, проходящей через точки проксимального и дистального прикрепления ВБС в виде основания (А – В), до верхушки ее гребня, полученное максимальное вертикальное расстояние (в мм) оценивают как степень пролабирования ВБС. при величине пролабирования более 10,0 мм принимают решение в плане применения гидродиссекции в области максимального сужения межфасциального пространства, в котором расположена компримированная ПВПНБ.
Затем, в перевязочном кабинете, с соблюдением правил антисептики, в этих же позиционных ориентирах, пациентам с таким показателем проводят ультразвук-ассистированную гидродиссекцию, как уже было указано выше, в области максимального сужения межфасциального пространства МФП на уровне пролабирования ВБС. Для этого в этих же позиционных ориентирах, устанавливая ультразвуковой датчик в продольной плоскости на уровне переднее-медиального отдела коленного сустава фиксируют на экране монитора изображение с наличием пролабированной ВБС и область максимального сужения МФП, осуществляют вкол иглы в плоскости датчика, как правило, под углом 35-40 градусов к этой плоскости, продвигая ее в краниальном направлении (фиг. 2). Осуществляют проникновение кончика иглы подкожно, затем в межфасциальное пространство, в котором расположен компримированный ПВПНБ и вводят лечебную смесь, содержащую кортикостероид в виде раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл.
Процесс контролируют на экране монитора ультразвукового оборудования, при этом успешным считается эффект расслоения (растекания) лечебного раствора в виде линзы в (МФП), который сопровождается характерным звуковым щелчком, за счет расслоения компремированного межфасциального пространства (фиг. 2).
За период 2021-2022 гг., в ФГБУ «ФЦТОЭ» Минздрава России (г. Чебоксары) провели клиническое исследование № 2022-19. «Клинико-экспериментальная оценка эффективности ультразвук-ассистированной гидродиссекции межфасциального пространства в зоне компрессии поднадколенниковой ветви подкожного нерва бедра с последующим невролизом у пациентов с гоноартрозом II-III степени», в процессе которого была исследована эффективность ультразвук-ассистированной гидродиссекции межфасциального пространства в зоне компрессии поднадколенниковой ветви подкожного нерва бедра с последующим невролизом у пациентов с гоноартрозом II-III ст., с болевым синдромом в медиальных отделах коленного сустава, а также длительность ремиссии болевого синдрома в переднемедиальной области коленного сустава в зависимости от применяемой лечебно-диагностической блокады.
Для проведения клинического исследования слепым методом были сформированы две группы, критерием формирования групп являлся метод применяемого интервенционного лечения боли у пациентов с гоноартрозом II-III степени и болевым синдромом в переднемедиальных отделах коленного сустава. У пациентов обеих группах предварительно подтверждена компрессионно-ишемическая нейропатия (КИН) поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) по данным ультразвукового исследования:
1-я группа, 82 пациента (контрольная), которым проведена прицельная экстрапериневралная блокада основного ствола подкожного нерва бедра по ранее защищенной методике (патент RU «Способ блокады нерва с ультразвуковой навигацией при лечении болевого синдрома передне-медиальных отделов коленного сустава» RU №2720157 C1, 18.08.2019), а именно: с помощью линейного высокоплотного ультразвукового датчика, устанавливаемого в нижней трети бедра над мыщелками бедра в поперечной плоскости относительно нижней конечности, выявляют мышечный желоб, образованный с латеральной стороны - медиальным краем медиальной широкой мышцы бедра, с медиальной стороны портняжной мышцей, затем датчик смещают в дистальном и проксимальном направлениях до появления на экране монитора изображения фасциального футляра, верхней границей которого является поверхностная фасция бедра, а нижней границей мышечная фасция и передние отделы медиальной широкой мышцы бедра и портняжной мышцы, после чего верифицируют подкожный нерв при наличии в фасциальном футляре округлого гиперэхогенного включения, изображение которого в футляре на мониторе напоминает изображение очертания глаза со зрачком внутри, после чего осуществляют вкол иглы в плоскости датчика и, продвигая ее в передне-медиальном направлении, в пределах подкожной клетчатки, осуществляют проникновение кончика иглы в фасциальный футляр с верифицированным в нем нервом, а затем экстрапериневрально вводят анестетик. При этом введение анестетика осуществляли в виде раствора 0,5% ропивокаина - 3 мл и 2 мл дексаметазона.
2-я группа, 86 пациентов (исследуемая), по заявленному способу - ультразвук-ассистированной гидродиссекции межфасциального пространства в зоне компрессии поднадколенниковой ветви подкожного нерва бедра.
При выявлении компрессионно–ишемической нейропатии (КИН) поднадколенниковой ветви подкожного нерва бедра ((ПВПНБ)) у пациентов 2-й группы с гонартрозом и наличием длительного болевого синдрома в медиальных отделах коленного сустава, проводили ультразвуковое сканирование мягких тканей в области коленного сустава с верифицикацией анатомического хода нервного ствола, его структуры, четкости контуров, а также состояния окружающих тканей, осуществляли анализ ультразвуковых параметров окружающих нерв структур для определения уровня и степени компрессии ПВПНБ.
В обеих группах у амбулаторных пациентов с болевым синдромом в переднемедиальных отделах коленного сустава, с неэффективностью консервативного лечения и подтвержденным диагнозом гоноартроз II-III ст., проводилась оценка болевого синдрома до и после примененного интервенционного метода лечения по цифровой рейтинговой шкале (ЦРШ), по опроснику нейропатической боли (PainDetect) и корреляции с физическими симптомами, такими как болезненность, возникающая при пальпации в переднемедиальной области коленного сустава (тест Хоффмана-Тинеля).
Также проспективно, определяли длительность ремиссии болевого синдрома после применяемого метода лечения при последующем амбулаторном приеме пациента или активного телефонного сопровождения пациента в интервалах один и четыре месяца. Результаты отражены в таблице.
M±m
M±m
эффекта анальгезии, недели
M±m
инъекции
контрольная
(n-82)
исследуемая
(n-86)
Примечание: * - различия статистически значимы между группами, где достигнутый уровень значимости р≤0,05 (M±m - среднее арифметическое (М) ± ошибка среднего (m)).
При сравнительной оценке величины пролабирования ВБС и ПЗРМФП, степени боли в переднемедиальных отделах коленного сустава по ЦРШ и определения уровня нейропатической боли (PainDetect) не было найдено статистических различий между обеими группами (результаты представлены в таблице 1).
В результате проведенного клинического исследования выявлено, что у пациентов исследуемой 2-й группы после применения ультразвук-ассистированной гидродиссекции межфасциального пространства в зоне компрессии поднадколенниковой ветви подкожного нерва бедра с последующим невролизом, длительность ремиссии болевого синдрома после предложенного метода лечения КИН была статистически значима на период 7,40±0,24 недели (4-12 недель) по сравнению с контрольной группой, которым проведена прицельная экстрапериневралная блокада основного ствола подкожного нерва бедра 2,13±0,10 недели (1-6 недель).
В процессе сравнительного анализа была доказана высокая эффективность купирования болевого синдрома в переднемедиальных отделах коленного сустава у пациентов обеих групп, что подтверждает нейропатический характер формирования существующей боли у данной категории пациентов. В процессе клинического исследования было выявлено, что наибольшее значение имеет параметр уровня пролабирования ВБС, как основная скрининговая характеристика патологического изменения, которая может вызывать патогенетически обоснованную КИН ПВПНБ. Опосредованное сужение ПЗРМФП, за счет пролабациии ВБС является основным «ловушечным» пунктом ПВПНБ с точки зрения формирования КИН ПВНБ. Следовательно, имея возможность определения указанного параметра в рутинной врачебной практике, представляется возможность провести прицельную гидродиссекцию МФП между поверхностной фасцией и широкой фасцией бедра в зоне компрессии ПВПНБ коленного сустава под ультразвуковым контролем.
По результатам расширенного ультразвукового исследования коленного сустава было выявлено, что болевой синдром в переднемедиальном отделе коленного сустава у пациентов с гоноартрозом напрямую коррелирует с показателем пролабации ВБС и сужением межфасциального пространства между поверхностной фасцией и широкой фасции бедра, которая значительно компримирует поднадколенниковую ветвь подкожного нерва бедра.
Отмечается высокое терапевтическое воздействие лечебно-диагностической блокады с ультразвук-ассистированной гидродиссекцией в межфасциальном пространстве между поверхностной фасцией и широкой фасции бедра в зоне компрессии поднадколенниковой ветви подкожного нерва бедра, что подтверждает патогенез о вторичной компрессионно-ишемической нейропатии (по аналогии туннельных синдромов) у пациентов с гонартрозом II-III степени.
Прицельная гидродиссекция указанного межфасциального пространства в зоне компрессии поднадколенниковой ветви подкожного нерва бедра под ультразвуковым контролем в амбулаторной практике, обеспечивает надежный, безопасный и более пролонгированный регресс нейропатического болевого синдрома в переднемедиальных отделах коленного сустава на длительное время.
Пример 1
Пациентка Ф., 66 лет. Обращение в консультативную поликлинику ФГБУ ФЦТОЭ (г. Чебоксары) 15.04.22г., с жалобами на постоянные боли по внутренней поверхности правого коленного сустава. Боли беспокоят в течении 2 лет. На рентгенограмме правосторонний гоноартроз III ст. По месту жительства пациентке неоднократно проводилась консервативная медикаментозная и реабилитационная терапия по поводу основного заболевания гоноартроз и синдрома «гусиной лапки», без стойкого положительного эффекта. По данным УЗИ коленного сустава: невыраженный синовит правого коленного сустава, деформация суставных поверхностей с дегенеративными изменениями г/хряща, менисков, с пролабацией внутреннего мениска 2/3.В проекции сухожилий формирующих «гусиную лапку» значимых изменений не выявлено, пролабация внутренней боковой связки (ВБС) 11 мм, межфасциальное пространство (МФП) на высоте пролабации ВБС-0.2 мм. Клинически, при пальпации в медиальных отделах коленного сустава резкая болезненность в проекции верхней и нижней поднадколенниковой ветви подкожного нерва бедра, симптом Тинеля - положительный. Уровень боли по ЦРШ – 8 баллов. Выставлен сопутствующий диагноз-нейропатический болевой синдром, вследствии компрессии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ). Принято решение о проведении селективной блокады основного ствола подкожного нерва бедра по ранее запатентованному способу (патент RU №2720157). Выполнена селективная блокада под ультразвуковой навигацией с помощью сканера Philips Sparq, подкожного нерва бедра на уровне н/3 на 2 см выше медиального мыщелка бедра с введением в полость футляра в область расположения «зрачка» иглой, расположенной в плоскости датчика под углом 45 к этой плоскости, 5 мл раствора ропивокаина 0,5% с 2 мл дипроспана. Время процедуры 5 мин. Через 2 мин пациентка отмечает значительное снижение болевой симптоматики в пределах 50% от изначального уровня боли. Через 5 мин-полное исчезновение болевых ощущений как при активных движениях, так и при пальпации в раннее определенных проекциях. Рекомендовано продолжить курс физиотерапевтических мероприятий с увеличением объема и амплитуды движений на фоне аналгезии местным анестетиком с ГКС и базовой обезболивающей терапии. Через 2 недели при повторном обращении пациентка отмечает возобновление болевой симптоматики с менее выраженными клиническими проявлениями. Уровень боли по ЦРШ в пределах 5-6 баллов. Повторно, пациентке решено провести лечение по заявленному способу: ультразвук-ассистированную гидродиссекцию в межфасциальном пространстве между поверхностной фасцией и широкой фасции бедра в зоне компрессии поднадколенниковой ветви подкожного нерва бедра с установкой ультразвукового датчика в область максимальной компрессии ПВПНБ и с введением иглы под углом 35 градусов к плоскости датчика, с введением комбинированного раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл. Через 2-3 мин - полное исчезновение болевых ощущений в медиальных отделах бедра. Срок наблюдения - 4 мес. Уровень боли по ЦРШ пациентка в течение контрольного периода отмечает в пределах 2-3 баллов. Данный пример показывает более длительный период анальгезирующего эффекта по сравнению с ранее предложенной методикой.
Пример 2
Пациентка П., 76 лет. Обратилась в консультативную поликлинику ФГБУ ФЦТОЭ (г. Чебоксары) 12.05.2022 г., с жалобами на постоянные боли по медиальной поверхности коленного сустава, в течение более 3 лет. Консервативная медикаментозная и реабилитационная терапия по поводу основного заболевания гоноартроз III ст. без стойкого положительного эффекта. По данным Rg – медиальный гоноартроз III ст., genu varum. При осмотре – уровень боли по ЦРШ пациентка оценивает на 8 – 9 баллов, отмечен положительный симптом Тиннеля в медиальных отделах коленного сустава, по шкале PaintDetec – 22 балла. По данным УЗИ коленного сустава – деформация суставных поверхностей с выраженной дегенерацией гиалинового хряща, пролабация внутреннего мениска за пределы суставной щели. Пролабация ВБС – 13,2 мм, межфациальное пространство в области медиального мыщелка бедра в проекции компрессии ПВПНБ – резко сужено, оценено в значениях как 0 мм. По результатам клинического обследования и инструментальных методов диагностики, пациентке выставлен сопутствующий диагноз: компрессионно-ишемическая нейропатия поднадколенниковой ветви подкожного нерва бедра. С лечебно-диагностической целью и с целью верификации КИН ПВПНБ, принято решение о проведении по заявленному способу селективной ультразвук-ассистированной гидродиссекции в межфасциальном пространстве между поверхностной фасцией и широкой фасции бедра в зоне компрессии поднадколенниковой ветви подкожного нерва бедра, с установкой ультразвукового датчика в область максимальной компрессии ПВПНБ и с введением иглы под углом 40 градусов к плоскости датчика, с последующим введением в межфасциальное пространство лечебной смеси, содержащей кортикостероид в виде раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл.
Через 2-3 мин – полное исчезновение болевых ощущений как при активных движениях, так и при пальпации в раннее определенных проекциях. Рекомендовано продолжить курс физиотерапевтических мероприятий с увеличением объема и амплитуды движений на фоне базовой обезболивающей терапии. Через 4 месяца при повторном обращении пациентка отмечает возобновление болевой симптоматики в передне-медиальных отделах коленного сустава, с менее выраженными клиническими проявлениями. Уровень боли по ЦРШ в пределах 4 – 5 баллов. Учитывая противопоказания к тотальному эндопротезированию коленного сустава (коморбидный фон), пациентке предложена РЧА основного ствола подкожного нерва бедра под ультразвуковой навигацией, что было успешно проведено в операционных условиях. В послеоперационном периоде уровень боли 1 балл. Срок наблюдения от 6 мес. до 1 года. Повторных обращений не было.
Пример 3
Пациентка П., 56 лет. 02.06.2022 г. Обратилась в консультативную поликлинику ФГБУ ФЦТОЭ (г. Чебоксары), с жалобами на периодические боли по медиальной поверхности коленного сустава, в течение 1 года. По данным Rg - медиальный гоноартроз II ст., genu varum. При клиническом исследовании - при глубокой пальпации отмечается умеренный болевой синдром в медиальных отделах коленного сустава, в области «гусиной лапки», уровень боли по ЦРШ пациентка оценивает на 5-6 баллов, симптом Тинеля в медиальных отделах коленного сустава сомнительный, по шкале PaintDetec – 18 баллов. По данным УЗИ коленного сустава - умеренная деформация суставных поверхностей с дегенерацией гиалинового хряща, менисков, с зоной частичного повреждения внутреннего мениска, пролабация переднего рога внутреннего мениска за пределы суставной щели до 1/3, пролабация ВБС – 9,6 мм, межфациальное пространство в области медиального мыщелка бедра в проекции ПВПНБ - 0,8 мм. По результатам клинического обследования и инструментальных методов диагностики, в соответствии с предложенной классификацией, пациентка отнесена к 1-у типу степени компрессии ПВПНБ, ближе к пограничному состоянию. Пациентке решено провести полноценный курс реабилитационной терапии в условиях дневного стационара ФГБУ ФЦТОЭ (г. Чебоксары) с применением противовоспалительной терапии, расширенного спектра физиотерапии (электрофорез с гидрокортизоном, «Хивамат», лазеротерапия в области медиальных отделов коленного сустава). Курс лечения 10-дней. Отмечена положительная динамика: уровень боли по ЦРШ 2-3 балл, болевой синдром в медиальных отделах коленного сустава частично регрессировал. Срок наблюдения 2 мес. Через 2 месяца пациентка отмечает возобновление болевого синдрома в медиальном отделе коленного сустава, с уровнем боли до 5-6 баллов. Учитывая пограничное состояние, по типу пролабирования ВБС (1-2 типа), пациентке проведена заявленная методика лечения в виде ультразвук-ассистированной гидродиссекции в межфасциальном пространстве, с установкой ультразвукового датчика в область максимальной компрессии ПВПНБ и с введением иглы под углом 35 градусов к плоскости датчика. Через 2 мин отмечено полное исчезновение болевого синдрома. Срок наблюдения 6 мес. Уровень боли отмечается в диапазоне 1-2 балла.
Список литературы
1. Acton Q. A. Issues in Surgical Research, Techniques, and Innovation: 2013 Edition. – Scholarly Editions, 2013.
2. Infrapatellar Saphenous Neuralgia After TKA Can Be Improved With Ultrasound-guided Local Treatments . Steven Clendenen, MD, Roy Greengrass, MD, Joseph Whalen, MD, PhD, and Mary I. O’Connor, MD. Clin Orthop Relat Res. 2015 Jan; 473(1): 119–125.
3. Kalthur SG, Sumalatha S, Nair N, Pandey AK, Sequeria S, Shobha L. Anatomic study of infrapatellar branch of saphenous nerve in male cadavers. Ir J Med Sci. 2015;184(1):201–206. doi: 10.1007/s11845-014-1087-2
4. Papastergiou S, Voulgaropoulos H, Mikalef P, Ziogas E, Pappis G, Giannakopoulos I. Injuries to the infrapatellar branch(es) of the saphenous nerve in anterior cruciate ligament reconstruction with four-strand hamstring tendon autograft: vertical versus horizontal incision for harvest. Knee Surg Sports TraumatolArthrosc 2006; 14: 789–93.
5. Romanoff ME, Cory PC Jr, Kalenak A, Keyser GC, Marshall WK. Saphenous nerve entrapment at the adductor canal. Am J Sports Med. 1989 Jul-Aug;17(4):478-81. doi: 10.1177/036354658901700405. PMID: 2782531.Musculoskeletal aging.Leveille SG. CurrOpinRheumatol. 2004 Mar;16(2):114-8. Review.
6. Tifford CD, Spero L, Luke T, Plancher KD. The relationship of the infrapatellar branches of the saphenous nerve to arthroscopy portals and incisions for anterior cruciate ligament surgery. Am J SportsMed 2000; 28: 562–7.
7. Trescot AM, Brown MN, Karl HW. Infrapatellar saphenous neuralgia – Diagnosis and treatment. Pain Phys 2013; 16: 315–24.
8. Ultrasound-Guided Nerve Hydrodissection for Pain Management: Rationale, Methods, Current Literature, and Theoretical Mechanisms .King Hei Stanley Lam, Chen-Yu Hung, Yi-Pin Chiang, Kentaro Onishi, Daniel Chiung Jui Su, Thomas B Clark, and K Dean Reeves. J Pain Res. 2020; 13: 1957-1968. Published online 2020 Aug 4. doi: 10.2147/JPR.S247208
9. Патент № 2720157 C1 Российская Федерация, МПК A61M 5/42, A61B 8/00. Способ блокады нерва с ультразвуковой навигацией при лечении болевого синдрома передне-медиальных отделов коленного сустава :заявл. 18.08.2019 : опубл. 24.04.2020 / Р. Н. Драндров, А. Ю. Елдырев, Н. С. Николаев [и др.] ; заявитель Федеральное государственное бюджетное учреждение Федеральный центр травматологии, ортопедии и эндопротезирования Министерства здравоохранения и социального развития РФ (город Чебоксары). – EDNBLIVJT.
10. Турбина Л.Г., Гордеев С.А. Диагностика и лечение нейропатической боли: учебное пособие. М.: МОНИКИим. М.Ф. Владимирского, 2014. С. 3, 6–8.
11. Туровская ЕФ, Алексеева ЛИ, Филатова ЕГ. Современные представления о патогенетических механизмах боли при остеоартрозе. Научно-практическая ревматология. 2014;52(4):438–444.
12. Управление болевым синдромом при сохранившейся хронической боли в колене после тотального эндопротезирования коленного сустава / А. Ю. Елдырев, Р. Н. Драндров, В. А. Кузьмина [и др.] // Медицинская наука и практика: междисциплинарный диалог: сборник статей Международной научно-практической конференции, посвященной 55-летию Чувашского государственного университета имени И.Н. Ульянова, Чебоксары, 08–09 апреля 2022 года / Чувашский государственный университет имени И.Н. Ульянова. – Чебоксары: Чувашский государственный университет имени И.Н. Ульянова, 2022. – С. 137-139. – EDNTDCOGU.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ выбора метода лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с гонартрозом | 2022 |
|
RU2799913C1 |
| СПОСОБ БЛОКАДЫ НЕРВА С УЛЬТРАЗВУКОВОЙ НАВИГАЦИЕЙ ПРИ ЛЕЧЕНИИ БОЛЕВОГО СИНДРОМА ПЕРЕДНЕ-МЕДИАЛЬНЫХ ОТДЕЛОВ КОЛЕННОГО СУСТАВА | 2019 |
|
RU2720157C1 |
| СПОСОБ ЛЕЧЕНИЯ СТОЙКОГО БОЛЕВОГО СИНДРОМА МЕДИАЛЬНОГО ОТДЕЛА КОЛЕННОГО СУСТАВА С ПОМОЩЬЮ АРТРОСКОПИИ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ КОЛЕННОГО СУСТАВА | 2015 |
|
RU2598053C1 |
| Способ артроскопического лечения стойкого пателлофеморального болевого синдрома эндопротезированного коленного сустава | 2024 |
|
RU2837961C1 |
| Способ магнитно-резонансной томографии и динамической ультразвуковой диагностики патологии медиопателлярной синовиальной складки коленного сустава | 2020 |
|
RU2762773C2 |
| Способ динамической ультразвуковой диагностики патологии медиопателлярной синовиальной складки коленного сустава | 2020 |
|
RU2762774C2 |
| СПОСОБ БЛОКАДЫ ГЕНИКУЛЯРНЫХ НЕРВОВ ПРИ ОПЕРАЦИИ НА КОЛЕННОМ СУСТАВЕ | 2016 |
|
RU2645936C1 |
| Способ восстановления повреждения корня мениска | 2020 |
|
RU2760280C1 |
| Способ проводниковой анестезии при операциях на поясничном отделе позвоночника | 2024 |
|
RU2835746C1 |
| Способ инфильтрации периферических нервов при операциях в области коленного сустава | 2023 |
|
RU2821763C1 |
Изобретение относится к медицине, а именно к анестезиологии, может быть использовано для лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с болевым синдромом медиальных отделов коленного сустава с гонартрозом с ультразвук-ассистированной гидродиссекцией путем введения лечебной смеси, содержащей кортикостероид, в область межфаcциального пространства с расположенной в нем поднадколенниковой ветвью подкожного нерва бедра. Гидродиссекцию осуществляют в области межфаcциального компремированного пространства, определяя предварительно место максимальной компрессии поднадколенниковой ветви подкожного нерва бедра, с помощью ультразвукового сканирования мягких тканей в области колена на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине. Линейный ультразвуковой датчик располагают в продольной плоскости в проекции суставной щели, верифицируя анатомический ход нервного ствола, его структуру, четкость контуров, а также состояние окружающих тканей, анализируя параметры окружающих нерв структур. Верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированной внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена ПВПНБ, при этом на полученном в результате УЗИ изображении на экране монитора ультразвукового сканера в режиме стоп-кадра проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК). Определяют величину пролабирования ВБС, равную расстоянию от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии. Гидродиссекцию осуществляют при величине пролабирования более 10,0 мм, устанавливая при этом ультразвуковой датчик в продольной плоскости на уровне передне-медиального отдела коленного сустава и фиксируя на экране монитора изображение пролабированной ВБС и область максимального сужения межфасциального пространства (МФП). Осуществляют вкол иглы под кожу пациента в плоскости датчика под углом 35-40 градусов к этой плоскости, продвигая ее в краниальном направлении и проникая кончиком иглы подкожно. В область максимального сужения межфасциального пространства, в котором расположена компримированная ПВПНБ, вводят лечебную смесь, содержащую кортикостероид в виде раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл. Способ обеспечивает повышение эффективности анальгезирующего воздействия с более продолжительным безболевым периодом в медиальной области коленного сустава за счет определения места вкола иглы. 2 ил., 1 табл., 3 пр.
Способ лечения компрессионно-ишемической нейропатии поднадколенниковой ветви подкожного нерва бедра (ПВПНБ) у пациентов с болевым синдромом медиальных отделов коленного сустава с гонартрозом с ультразвук-ассистированной гидродиссекцией путем введения лечебной смеси, содержащей кортикостероид, в область межфаcциального пространства с расположенной в нем поднадколенниковой ветвью подкожного нерва бедра, характеризующийся тем, что гидродиссекцию осуществляют в области межфаcциального компремированного пространства, определяя предварительно место максимальной компрессии поднадколенниковой ветви подкожного нерва бедра, с помощью ультразвукового сканирования мягких тканей в области колена на уровне передне-медиальных отделов коленного сустава в области медиального мыщелка бедра и суставной щели в продольной плоскости в краниокаудальном направлении, располагая пациента в положении лежа на спине, а линейный ультразвуковой датчик в продольной плоскости в проекции суставной щели, верифицируя анатомический ход нервного ствола, его структуру, четкость контуров, а также состояние окружающих тканей, анализируя параметры окружающих нерв структур, после чего верифицируют изображение, содержащее медиальные контуры мыщелков бедренной и большеберцовой кости с краевыми экзостозами, а также контур пролабированной внутренней боковой связки (ВБС) и контур пролабированной широкой фасции бедра, которая является нижней границей межфасциального пространства, в котором расположена ПВПНБ, при этом на полученном в результате УЗИ изображении на экране монитора ультразвукового сканера в режиме стоп-кадра проводят прямую линию через точки места проксимального и места дистального прикрепления ВБС к мыщелку бедренной кости (БК) с экзостозом и мыщелку большеберцовой кости (ББК), после чего определяют величину пролабирования ВБС, равную расстоянию от этой линии до точки на пролабированной ВБС, максимально отстоящей от этой линии, гидродиссекцию осуществляют при величине пролабирования более 10,0 мм, устанавливая при этом ультразвуковой датчик в продольной плоскости на уровне передне-медиального отдела коленного сустава и фиксируя на экране монитора изображение пролабированной ВБС и область максимального сужения межфасциального пространства (МФП), после чего осуществляют вкол иглы под кожу пациента в плоскости датчика под углом 35-40 градусов к этой плоскости и, продвигая ее в краниальном направлении и проникая кончиком иглы подкожно, а затем в область максимального сужения межфасциального пространства, в котором расположена компримированная ПВПНБ, вводят лечебную смесь, содержащую кортикостероид в виде раствора дипроспана 2 мл с ропивакаин гидрохлоридом 20 мг в общем объеме 22 мл.
| Clendenen S., Greengrass R., Whalen J., O'Connor M.I | |||
| Infrapatellar saphenous neuralgia after TKA can be improved with ultrasound-guided local treatments | |||
| Clin Orthop Relat Res | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Способ лечения болевого синдрома при адгезивном капсулите | 2020 |
|
RU2745328C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ НЕВРОПАТИЙ | 2010 |
|
RU2459642C2 |
| СПОСОБ БЛОКАДЫ НЕРВА С УЛЬТРАЗВУКОВОЙ НАВИГАЦИЕЙ ПРИ ЛЕЧЕНИИ БОЛЕВОГО СИНДРОМА ПЕРЕДНЕ-МЕДИАЛЬНЫХ ОТДЕЛОВ КОЛЕННОГО СУСТАВА | 2019 |
|
RU2720157C1 |
| Hung C.Y., Chang K.V | |||
| Letter to the editor: infrapatellar | |||
Авторы
Даты
2024-04-26—Публикация
2023-05-11—Подача