Изобретение относится к области медицины, а именно к хирургии, онкологии и может быть использовано для хирургического лечения больных раком щитовидной железы (ЩЖ) с метастазами в лимфатические узлы шеи.
За последние два десятилетия результаты эпидемиологических исследований свидетельствуют о неуклонном росте заболеваемости раком ЩЖ, который приводит к естественному увеличению количества оперативных вмешательств на органе. Несмотря на существенные технические достижения, осложнения после оперативных вмешательств на ЩЖ довольно частое явление.
Самым распространенным осложнением является послеоперационный гипопаратиреоз, обусловленный в первую очередь нарушением кровоснабжения околощитовидных желез и реже - их случайным удалением. Так, транзиторный гипопаратиреоз после тиреоидэктомии с центральной шейной лимфодиссекцией может достигать 60% случаев, постоянный - 16%. Острые тяжелые проявления гипопаратиреоза характеризуются нарушением чувствительности конечностей, локальными и генерализованными судорогами, что может привести к жизнеугрожающему последствию - ларингоспазму. Хронические формы заболевания, возникающие в отдаленном послеоперационном периоде, значительно снижают качество жизни пациента в связи с ежедневными парестезиями, судорогами и необходимостью постоянного приема лекарственных средств, приводят к кальцификации базальных ганглиев головного мозга, нефрокальцинозу и катаракте.
Несмотря на использование новых подходов в технике операции, применение современной аппаратуры, парезы гортани не являются казуистическим осложнением и диагностируются в среднем у 9,8% пациентов после оперативных вмешательствах на ЩЖ.
Для большинства хирургов «незамеченной» остается наружная ветвь верхнего гортанного нерва, участвующая в иннервации m. cricothyroideus, которая обеспечивает натяжение голосовых складок. Поэтому в 58% случаях, особенно при высоком расположении верхнего полюса ЩЖ, происходит повреждение данной структуры. С повреждением ветки нерва связывают невозможность пациентом производить высокочастотные звуки, «быструю утомляемость» голоса, поперхивание жидкой пищей.
Известен способ хирургического лечения больных раком ЩЖ с метастазами в лимфатические узлы шеи (Патент РФ 2616763, МПК А61В 17/00, опубл. 2017), включающий доступ, полное экстрафасциальное удаление ЩЖ и клетчатки шеи с лимфатическими узлами. Во время операции проводят профилактику повреждений верхних и возвратных гортанных нервов прецизионной техникой перевязки сосудов максимально близко к тиреоидной капсуле, используют нейромиографию. Для визуализации околощитовидных желез применяют «стресс-тест», заключающийся в периодическом легком постукивании кончиком хирургического инструмента по анатомическим структурам в операционном поле. По потемнению или появлению гиперемии с инъекцией сосудов идентифицируют околощитовидные железы от долек жировой клетчатки и лимфатических узлов. После чего ветви нижних щитовидных сосудов раздельно лигируют у тиреоидной капсулы.
Основным недостатком данного способа является отсутствие контроля сосудистой архитектоники ЩЖ на протяжении, что может привести к нарушению кровоснабжения или удаление околощитовидных желез вместе с центральной жировой клетчаткой, и, как следствие этого, развитию послеоперационного гипопаратиреоза. Применение «стресс-теста» и даже незначительная тракция околощитовидных желез может привести к разрыву артериол питающей ножки и деваскуляризации структур. Другим недостатком способа является отсутствие рутинной визуализации наружной ветви верхнего гортанного нерва, что может привести к повреждению нерва, особенно при увеличении доли ЩЖ и изменении синтопии органов. Еще один недостаток способа - это постоянное тракционное воздействие на возвратный гортанный нерв вследствие натяжения доли кпереди и медиально, что может вызвать нейропраксию нерва и явиться причиной пареза гортани.
Известен способ удаления ЩЖ (Патент РФ 2772015 МПК А61В 17/00, опубл. 2022), при котором проводят мобилизацию доли ЩЖ от трахеи после пересечения перешейка путем рассечения связки Берри. Осуществляют контроль функции гортанных нервов путем сравнения функции блуждающего и возвратного гортанного нерва до операции и после операции, используя интраоперационный нейромониторинг. При этом пересекают ветви нижней щитовидной артерии и вены с мобилизацией доли ЩЖ от трахеи. Производят латеральное отведение мобилизованной доли ЩЖ, при отсутствии тракции доли в медиальном направлении в течение всего времени операции. Далее после отделения доли от трахеи и нижних щитовидных сосудов последовательно выделяют возвратный гортанный нерв, сосуды верхней и нижней околощитовидных желез с медиальной стороны доли ЩЖ. После мобилизации околощитовидных желез выводят нижний полюс доли в операционную рану. На последнем этапе операции пересекают сосуды верхнего полюса доли ЩЖ.
Существенным недостатком предложенного способа является ограниченное применение только при «удобных» ЩЖ, когда связка Берри длинная и мягкоэластичная. В случае индивидуальной особенности, хронического аутоиммунного тиреоидина с перипроцессом, диффузного токсического зоба, рецидивирующего узлового зоба, карциномы, расположенной в области бугорка Цукеркандля, связка значительно уплотняется (рубцуется) и укорачивается, что существенно усложняет работу в этой области, где в непосредственной близости располагается «подтянутый» фиброзным процессом возвратный гортанный нерв, сосуды питающие верхние околощитовидные железы, а риски повреждения данных структур увеличиваются. Кроме того, подобный доступ к доле ЩЖ дополнительно увеличивает риски послеоперационного гипопаратиреоза при расположении околощитовидных желез на латеральной поверхности доли ЩЖ и при выполнении центральной шейной лимфодиссекции, так как не позволяет произвести полную ревизию окружающих тканей на предмет визуализации всех околощитовидных желез и их артериальных структур.
В качестве прототипа выбран способ тиреоидэктомии, который может быть использован для лечения пациентов с доброкачественными и злокачественными опухолями ЩЖ, а также с метастазами в лимфатические узлы центральной клетчатки шеи (Патент РФ 2285452 МПК А61В 17/00, опубл. 2002), включающий осуществление доступа, выделение верхней щитовидной артерии, мобилизацию непораженной доли ЩЖ с латеральной стороны и вывихивание ее в рану медиально и кпереди, визуализацию возвратного гортанного нерва и прослеживание его до места впадения в гортань, выделение нижней щитовидной артерии в месте пересечения с возвратным гортанным нервом и прослеживание артерии и ее ветвей до капсулы ЩЖ, визуализацию околощитовидных желез в этой области, после чего ветви нижней щитовидной артерии лигируют, удаляют центральную жировую клетчатку шеи с лимфатическими узлами. Лигирование ветвей нижней щитовидной артерии осуществляют интракапсулярно, отступя 4-5 мм от места впадения путем надсекания капсулы ЩЖ, которую далее сшивают над лигированными сосудами (экстракапсулярное удаление непораженной доли). Пораженная опухолевым процессом доля вместе с перешейком удаляется экстрафасциальным способом.
Существенными недостатками данного способа являются высокий риск развития послеоперационного гипопаратиреоза, поскольку неселективно лигируются ветви верхней щитовидной артерии, не проводится ревизии центральной клетчатки шеи, в которой могут располагаться как нижние, так и сверхкомплектные околощитовидные железы, пораженная опухолью доля удаляется экстрафасциально без прецизионного выделения сосудистых структур и околощитовидных желез. Также недостатком способа является снижение радикальности оперативного вмешательства в связи с сохранением участка капсулы ЩЖ в зоне впадение ветвей нижней щитовидной артерии, что чревато оставлением ткани ЩЖ и необходимостью последующей радиойодабляции. Кроме того, имеется высокая вероятность развития у пациентов дисфонии или пареза гортани, вследствие отсутствия визуального контроля наружной ветви верхнего гортанного нерва и длительной тракции возвратного гортанного нерва при натяжении доли кпереди и медиально.
Задачей предлагаемого нами способа является устранение указанных недостатков путем повышения эффективности хирургического вмешательства за счет уменьшения вероятности возникновения послеоперационных осложнений, таких как гипопаратиреоз, парез гортани и дисфагия, с одновременным увеличением радикальности операции.
Для решения поставленной задачи при хирургическом лечении рака щитовидной железы с метастазами в лимфатические узлы центральной клетчатки шеи, включающем осуществление доступа, выделение верхней щитовидной артерии, мобилизацию долей щитовидной железы с латеральной стороны и вывихивание их в рану медиально и кпереди, визуализацию возвратных гортанных нервов и прослеживание их до места впадения в гортань, выделение нижних щитовидных артерии в месте пересечения с возвратными гортанными нервами и прослеживание артерий и их ветвей до капсулы щитовидной железы, визуализацию околощитовидных желез в этих областях, лигирование ветвей нижних щитовидных артерий, тиреоидэктомию, удаление центральной жировой клетчатки шеи с лимфоузлами, предложено после осуществления доступа последовательно сначала с одно стороны, а затем с контралатеральной стороны: рассекать грудинно-щитовидную мышцу в области крепления к щитовидному хрящу, лигировать мышечные ветки передней ветви верхней щитовидной артерии. Затем верхний полюс доли щитовидной железы отсепаровывать от нижнего констриктора глотки и в этом пространстве ниже линии крепления грудино-щитовидной мышцы к щитовидному хрящу выявлять наружную ветвь верхнего гортанного нерва. После этого селективно лигировать переднюю ветвь верхней щитовидной артерии; вскрывать висцеральный листок внутренней фасции шеи у верхнего аспекта связки Берри с прецизионным сохранением задних ветвей верхней щитовидной артерии и ее анастомозов с ветвями нижней щитовидной артерии. Одновременно проводить ревизию данной зоны кзади до пищевода на предмет обнаружения верхних околощитовидных желез. После лигирования нижней ветви нижней щитовидной артерии пересекать перешеек щитовидной железы, а далее попеременно с латеральной, а потом медиальной стороны, приближаясь к бугорку Цукеркандля, формировать сосудистую ножку щитовидной железы, с прецизионным выделением и сохранением передней экстраларингеальной ветви возвратного гортанного нерва, выполнить экстирпацию доли щитовидной железы. После этого проводят ревизию центральной клетчатки шеи до тимуса с визуализацией средостенных ветвей нижней щитовидной артерии или ветвей непарной щитовидной артерии и, при выявлении околощитовидных желез, осуществляют ипсилатеральную центральную лимфодиссекцию с сохранением околощитовидных желез и их сосудов. Затем всю последовательность действий осуществляют с контралатеральной стороны.
Техническим результатом предлагаемого способа является максимальная абляция тканей при раке ЩЖ с метастазами в лимфатические узлы центральной клетчатки шеи с сохранением жизненно важных структур за счет визуализации in situ наибольшего количества околощитовидных желез и их кровоснабжения, прецизионного выделения наружных ветвей верхних гортанных нервов и всех экстраларингеальных ветвей возвратных гортанных нервов.
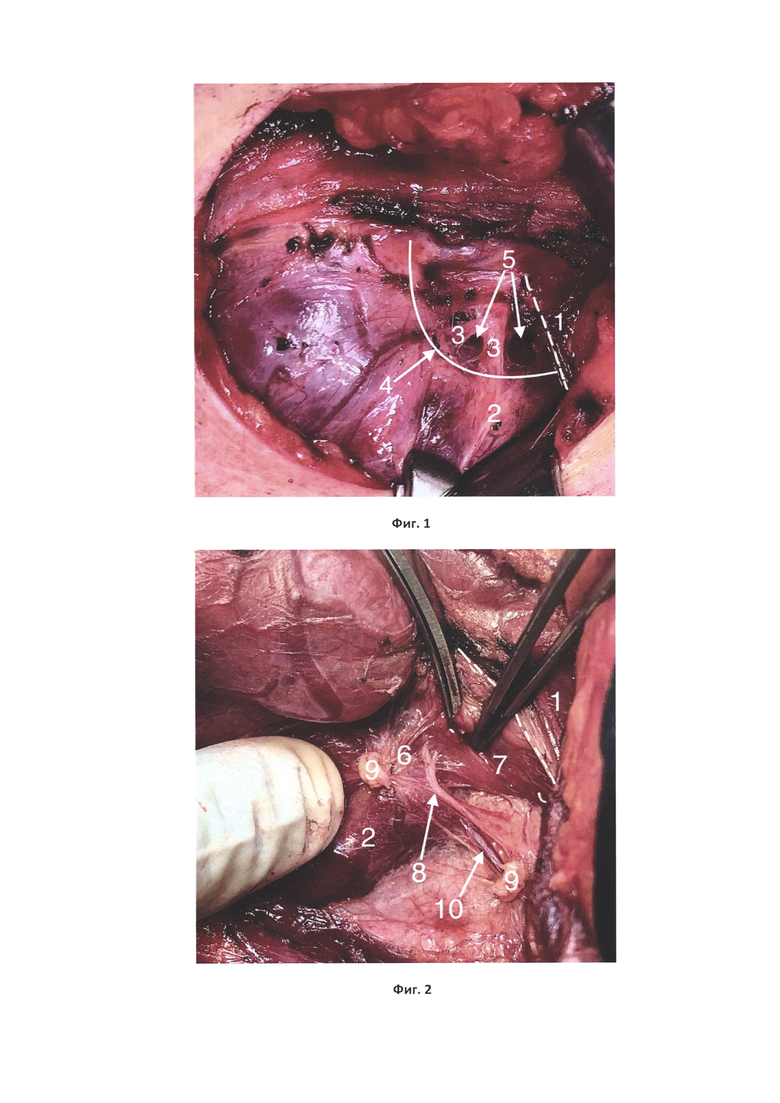
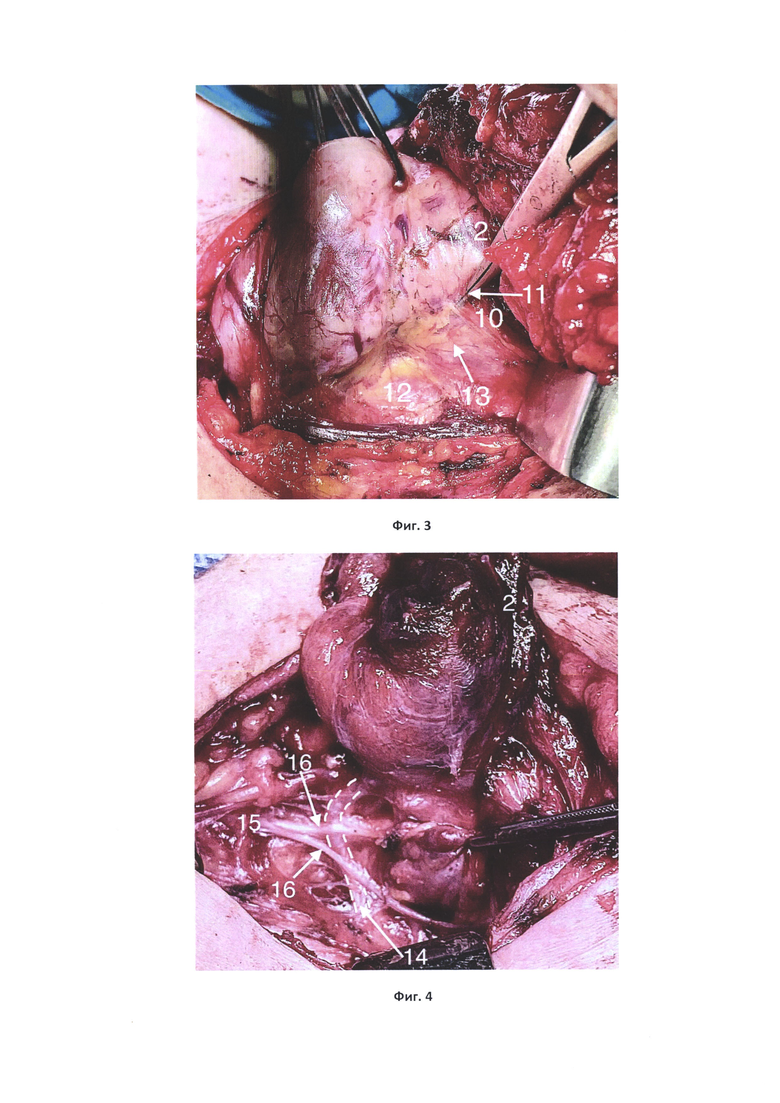
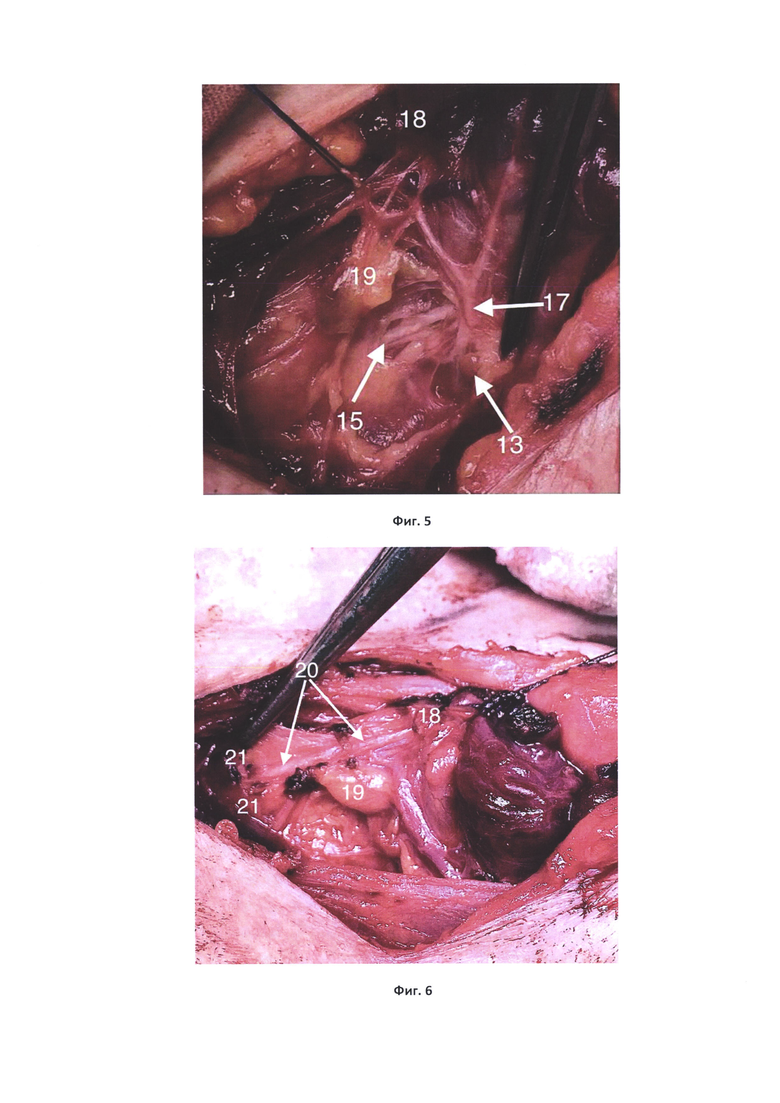
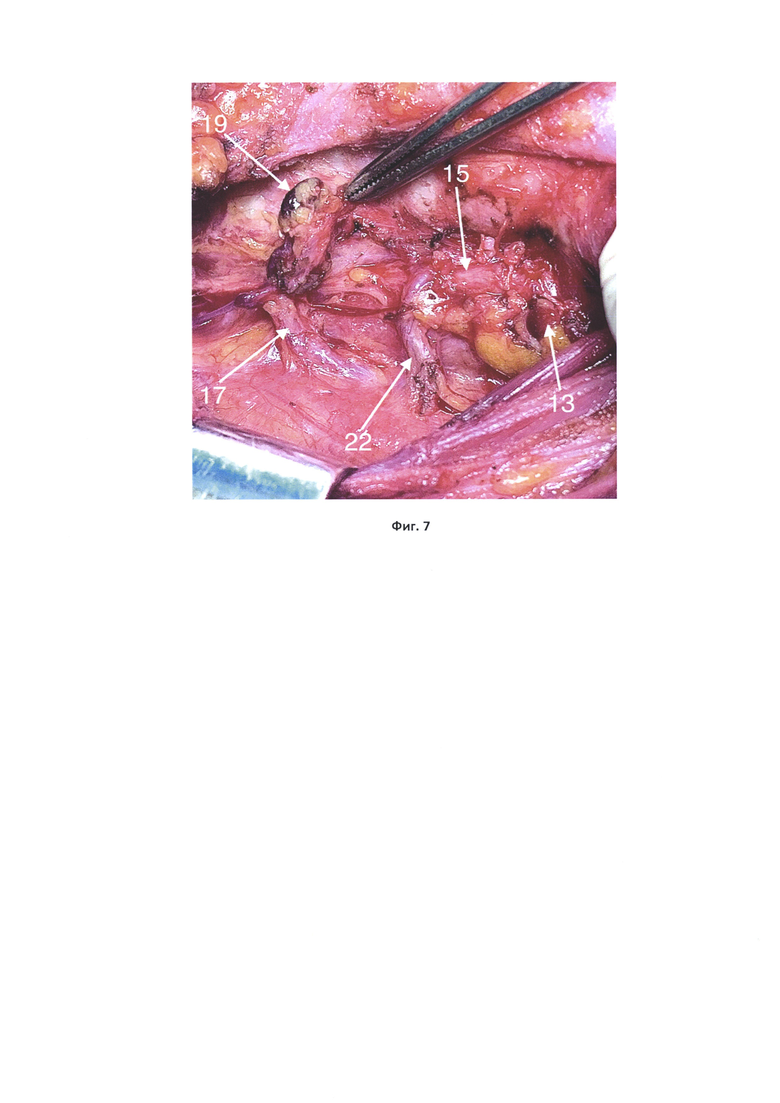
На фиг. 1 показан начальный этап мобилизации верхнего полюса доли ЩЖ, натянуты короткие мышечные ветви передней ветви верхней щитовидной артерии (на всех фиг. представлена левая доля ЩЖ в горизонтальном положении); на фиг. 2 - пересечена передняя ветвь верхней щитовидной артерии, визуализирована наружная ветвь верхнего гортанного нерва; на фиг. 3 - вскрыт висцеральный листок внутренней фасции шеи у верхнего аспекта связки Берри, визуализирована верхняя околощитовидная железа; на фиг. 4 - вывихнута левая доля ЩЖ, визуализирован перекрест возвратного гортанного нерва и нижней щитовидной артерии, прослежены две экстраларингеальные ветви возвратного гортанного нерва до входа в гортань; на фиг. 5 - прослежена нижняя ветвь нижней щитовидной артерии до нижнего полюса доли ЩЖ и с учетом выявленной нижней околощитовидной железы лигирована дистальнее; на фиг. 6 - при ревизии правой тирео-тимической связки выявлена непарная щитовидная артерия, на которой расположена нижняя околощитовидная железа; на фиг. 7 -выполнена экстирпация доли ЩЖ, ипсилатеральная центральная лимфодиссекция.
На фиг. 1-7 позиции обозначают следующее: 1 - грудино-щитовидная мышца (частично рассечена); 2 - верхний полюс доли ЩЖ; 3 - короткие мышечные ветки передней ветви верхней щитовидной артерии; 4 -передний край верхнего полюса доли ЩЖ; 5 - бессосудистое пространство между задней поверхностью доли ЩЖ и нижним констриктором глотки; 6 -задняя поверхность верхнего полюса доли ЩЖ; 7 - нижний констриктор глотки; 8 - наружная ветвь верхнего гортанного нерва; 9 - передняя ветвь верхней щитовидной артерии (лигирована); 10 - задняя ветвь верхней щитовидной артерии; 11 - висцеральный листок внутренней фасции шеи у верхнего аспекта связки Берри; 12 - пищевод; 13 - верхняя околощитовидная железа; 14 - нижняя щитовидная артерия; 15 - возвратный гортанный нерв; 16 - экстраларингеальные гортанные ветви возвратного гортанного нерва 17 - нижняя ветвь нижней щитовидной артерии; 18 - нижний полюс доли ЩЖ; 19 - нижняя околощитовидная железа; 20 - непарная щитовидная артерия; 21 - центральная клетчатка шеи; 22 - верхняя ветвь нижней щитовидной артерии. Способ осуществляется следующим образом.
Выполняется традиционный доступ к ЩЖ разрезом по Кохеру с выделением грудино-подъязычной и грудино-щитовидной мышц.
Первоначально мобилизируется верхний полюс доли ЩЖ. Частично рассекается грудино-щитовидная мышца 1 ближе к щитовидному хрящу. Производится тракция верхнего полюса 2 доли ЩЖ латерально, что способствует натяжению коротких мышечных веток 3 передней ветви верхней щитовидной артерии. Ветки лигируются вдоль переднего края 4 верхнего полюса, благодаря чему «открывает» бессосудистое пространство 5 (фиг. 1). Последнее расположено между задней поверхностью 6 верхнего полюса доли ЩЖ и нижним констриктором глотки 7. В данном пространстве на 1-6 мм книзу и параллельно линии крепления грудино-щитовидной мышцы 1 под передней ветвью верхней щитовидной артерии проводится диссекция тканей с целью поиска наружной ветви верхнего гортанного нерва 8. После выявления наружной ветви верхнего гортанного нерва выделяют переднюю ветвь верхней щитовидной артерии и селективно лигируют 9 с сохранением задней ветки 10 верхней щитовидной артерии (фиг. 2). Далее производится тракция верхнего полюса в медиальную сторону и по заднему его краю осуществляется вскрытие висцерального листка внутренней фасции шеи 11 у верхнего аспекта связки Берри с прецизионным сохранением задней ветви 10 верхней щитовидной артерии и ее анастомозов с ветвями нижней щитовидной артерии. Проводится ревизия данной зоны книзу до пищевода 12 на предмет обнаружения верхних околощитовидных желез 13 (фиг. 3).
На следующем этапе доля ЩЖ мобилизируются с латеральной стороны и вывихиваются в рану, осуществляется тракция кпереди и медиально. Выполняется диссекции тканей на уровне нижней трети доли ЩЖ в области трахеопищеводной борозды. Визуализируется перекрест нижней щитовидной артерии 14 с возвратным гортанным нервом 15. Определяется синтопия возвратного гортанного нерва с нижней щитовидной артерией. Нерв далее прослеживается на всем протяжении до места впадения в гортань с визуализацией всех экстраларингеальных гортанных ветвей 16 (каждая прослеживается до места своего впадения) (фиг. 4). После этого осуществляется диссекция тканей вдоль нижней ветви 17 нижней щитовидной артерии до нижнего полюса 18 доли ЩЖ с прецизионным поиском нижней околощитовидной железы 19. При выявлении данных структур нижняя ветвь нижней щитовидной артерии лигируется дистальнее расположенной на ней нижней околощитовидной железы (фиг. 5).
Проводится с той же стороны ревизия центральной клетчатки по ходу тиреотимической связки с целью поиска нижней 19 или дополнительных околощитовидных желез и их артерий (средостенных ветвей нижней щитовидной артерии или непарной щитовидной артерии 20). С учетом указанных структур нижний полюс 18 доли ЩЖ отделяется от центральной клетчатки шеи 21, лигируются нижние венозные сосуды (фиг.6).
На следующем этапе выполняется пересечение перешейка и мобилизация доли ЩЖ с медиальной стороны вдоль трахеи до бугорка Цукеркандля. Тракция доли осуществляется в латеральном направлении, что уменьшает воздействие на возвратный гортанный нерва. Иссекается преларингеальная клетчатка с лимфоузлами Дельфина и пирамидальной долей единым конгломератом.
После медиальной мобилизации доли ЩЖ производится повторная смена тракции и диссекция продолжается с латеральной стороны. Прослеживается ход верхней ветви 22 нижней щитовидной артерии до бугорка Цукеркандля с визуализацией верхней околощитовидной железы 13. Выполняют окончательную экстирпация доли ЩЖ с лигированием дистальнее верхней околощитовидной железы верхней ветви нижней щитовидной артерии с сохранением анастомоза с верхней щитовидной артерией. С учетом всех визуализированных структур выполняется ипсилатеральная центральная шейная лимфодиссекция (фиг. 7).
Те же действия повторяются с контралатеральной стороны.
При расположении опухоли в одной из долей ЩЖ, предпочтительно операция начинается с пораженной доли. При наличии опухолей в обеих долях, как правило, первично удаляется доля, имеющая опухоль наибольшего размера.
Пример
Пациентка Т., 52 лет, поступила в стационар с диагнозом «рак ЩЖ, папиллярный вариант T1bN1aMo (I стадия)».
Под наркозом осуществлен традиционный доступ к ЩЖ. Операция начата с выделения верхнего полюса левой, пораженной опухолевым процессом, доли. Выделена грудино-щитовидная мышца у верхнего полюса доли ЩЖ, частично пересечена ближе щитовидному хрящу. Произведена тракция полюса в латеральную сторону. Лигированы короткие мышечные ветки передней ветви верхней щитовидной артерии. Вскрыто пространство позади верхнего полюса доли. Полностью отделена перстне-щитовидная мышца от задней поверхности доли, визуализирован нижний констриктор глотки. На данной мышце выявлена наружная ветвь верхнего гортанного нерва, направляющаяся параллельно линии крепления грудино-щитовидной мышцы. Выполнено лигирование передней ветви верхней щитовидной артерии. Далее, не пересекая сосудистых структур позади доли ЩЖ, вскрыт висцеральный листок внутренней фасции шеи, визуализирована верхняя околощитовидная железа, интимно прилежащая к доли ЩЖ. Околощитовидная железа прецизионно отсепарована с сохранением сосудистых структур, принадлежащих верхней щитовидной артерии.
Лигированы венозные сосуды по боковой поверхности доли ЩЖ. Доля вывихнута, отведена в медиальную сторону и кпереди. Позади от нижней трети доли выявлен перекрест возвратного гортанного нерва и ствола нижней щитовидной артерии. Нерв прослежен книзу (идет одним стволом) и кверху до «входа» в гортань (образует две ветви на уровне перекреста). Далее прослежена нижняя ветвь нижней щитовидной артерии до нижнего полюса доли ЩЖ, у которого выявлена нижняя околощитовидная железа. Над нижней околощитовидной железой перевязана ветвь данной артерии.
При ревизии ипсилатеральной центральной клетчатки шей выявлена сверхкомплектная околощитовидная железа, расположенная на ветви непарной щитовидной артерии. Отделена центральная клетчатка шеи от нижнего полюса доли ЩЖ с сохранением сверхкомплектной околощитовидной железы и ее кровоснабжяющего сосуда.
Следующим этапом пересечен перешеек ближе к здоровой доле ЩЖ. Произведена смена тракции выделяемой доли на латеральную, и мобилизация продолжена с медиальной стороны вплоть до бугорка Цукеркандля.
Окончательная экстирпация левой доли осуществлена с латеральной стороны под визуальным контролем передней ветви возвратного гортанного нерва, с учетом хода верхней ветви нижней щитовидной артерии и расположения верхней околощитовидной железы. В паратрахеальной клетчатке выявлены увеличенные плотные лимфатические узлы черного цвета до 1 см в диаметре в количестве 5. Под визуальным контролем дистального отрезка возвратного гортанного нерва, ветвей нижней и непарной щитовидных артерии, нижней и дополнительной околощитовидных желез выполнена одностороння центральная лимфодиссекция.
Те же действия выполнены с правой стороны. При этом наружная ветвь правого верхнего гортанного нерва выявлена в типичном месте. Верхняя околощитовидная железа располагалась у пищевода на задней ветви верхней щитовидной артерии. Возвратный гортанный нерв в области перекрестка образовывал 3 ветви, две из которых «обхватывали» бугорок Цукеркандля с двух сторон. Нижняя околощитовидная железа располагалась низко на стволе нижней щитовидной артерии.
Сверхкомплектных околощитовидных желез не выявлено. К концу операции все околощитовидные железы без изменения цвета (без признаков гипоксии). Операция закончена послойным ушиванием раны с оставлением резиновых выпускников.
На 2 сутки клинических признаков пареза гортани, гипопаратиреоза у пациентки не выявлено. Лабораторные анализы: общий кальций крови -2,42 ммоль/л (2,2-2,6), паратгормон - 4,8 пмоль/л (1,3-6,9). Выполнено УЗИ голосовых складок: признаков пареза и дискинезии гортани не отмечено. На 3 сутки в удовлетворительном состоянии пациентка выписана из стационара.
По предлагаемому способу прооперировано 44 пациента с диагнозом рак щитовидной железы с метастазами в центральную клетчатку шеи. В сыворотке крови всем больным перед операцией определялся уровень 25(OH)D, общего кальция, альбумина, паратгормона, выполнялось УЗИ голосовых складок, консультированы отоларингологом. У 37 (84%) пациентов отмечен дефицит или недостаточность витамина Д (предоперационное лечение не проводилось). В 8 (18%) случаях выявлен вторичный гиперпаратиреоз. Гипокальциемия на дооперационном этапе ни в одном случае не отмечена. У всех пациентов на 2, 3, 7 день, через 1, 6 месяцев после операции определялся в сыворотке крови уровень общего кальция, альбумина, паратгормона, выполнялось УЗИ голосовых складок на 2 сутки после операции и при необходимости были проконсультированы отоларингологом. В послеоперационном периоде у 10 (23%) пациентов отмечена гипокальциемия (скорректированный кальций менее 2,1 ммоль/л). У 5 (11%) из них выявлено снижение паратгормона ниже референтного значения и отмечены клинические проявления гипопаратиреоза. Однако симптомы имели невыраженный характер (только парестезии без судорожного синдрома) и проявлялись через 48-72 часа после хирургического вмешательства (уровень кальция в крови снижался постепенно). Этим пациентам назначены препаратами кальция и витамина Д, а длительность приема составила 1-4 недели. Внутривенные препараты кальция не применялись. В отдаленном послеоперационном периоде (6 месяцев и более) постоянного гипопаратиреоза ни у одного больного не зафиксировано. У 1 (2%) пациента выявлен левосторонний парез гортани, который разрешился самостоятельно через 1 месяц.
Предлагаемый способ позволяет улучшить результаты хирургического лечения пациентов с диагнозом рак щитовидной железы с метастазами в центральную клетчатку шеи. При сохранении радикальности операции, риск возникновения послеоперационных осложнений уменьшается. Благодаря этому удается повысить качество жизни данной категории пациентов, избавить от постоянного приема препаратов кальция и витамина Д, предотвратить тяжелые хронические заболевания в отдаленном послеоперационном периоде.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ С МЕТАСТАЗАМИ В ЛИМФАТИЧЕСКИХ УЗЛАХ ШЕИ | 2015 |
|
RU2616763C1 |
| СПОСОБ ЭКСТРАФАСЦИАЛЬНОЙ ГЕМИТИРЕОИДЭКТОМИИ С РЕЗЕКЦИЕЙ ПЕРЕШЕЙКА И УДАЛЕНИЕМ ПИРАМИДАЛЬНОЙ ДОЛИ ПРИ ДИФФЕРЕНЦИРОВАННОМ РАКЕ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2454184C1 |
| Способ удаления верхней околощитовидной железы | 2024 |
|
RU2835502C1 |
| Способ визуализации возвратного и невозвратного гортанных нервов при операции на щитовидной железе | 2024 |
|
RU2840374C1 |
| Способ шейной лимфодиссекции при раке щитовидной железы | 2019 |
|
RU2744153C2 |
| СПОСОБ УДАЛЕНИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2021 |
|
RU2772015C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОГО УДАЛЕНИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ ПРИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЯХ | 2022 |
|
RU2797399C2 |
| Способ эндовидеохирургической гемитиреоидэктомии | 2018 |
|
RU2694484C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОСЛОЖНЕНИЙ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2458639C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННОГО ГИПОПАРАТИРЕОЗА ПОСЛЕ ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА У БОЛЬНЫХ С ВТОРИЧНЫМ ГИПЕРПАРАТИРЕОЗОМ | 2023 |
|
RU2817205C1 |
Изобретение относится к области медицины, а именно к хирургии и онкологии. Осуществляют хирургический доступ. Последовательно, сначала с одной стороны, а затем с контралатеральной стороны рассекают грудино-щитовидную мышцу в области крепления к щитовидному хрящу, лигируют мышечные ветки передней ветви верхней щитовидной артерии. Затем верхний полюс доли щитовидной железы отсепаровывают от нижнего констриктора глотки и в этом пространстве ниже линии крепления грудино-щитовидной мышцы к щитовидному хрящу выявляют наружную ветвь верхнего гортанного нерва. После этого селективно лигируют переднюю ветвь верхней щитовидной артерии. Вскрывают висцеральный листок внутренней фасции шеи у верхнего аспекта связки Берри с прецизионным сохранением задних ветвей верхней щитовидной артерии и ее анастомозов с ветвями нижней щитовидной артерии. Одновременно проводят ревизию данной зоны кзади до пищевода на предмет обнаружения верхних околощитовидных желез. После лигирования нижней ветви нижней щитовидной артерии пересекают перешеек щитовидной железы. Далее попеременно с латеральной, а потом с медиальной стороны, приближаясь к бугорку Цукеркандля, формируют сосудистую ножку щитовидной железы с прецизионным выделением и сохранением передней экстраларингеальной ветви возвратного гортанного нерва. Выполняют экстирпацию доли щитовидной железы. После этого проводят ревизию центральной клетчатки шеи до тимуса с визуализацией средостенных ветвей нижней щитовидной артерии или ветвей непарной щитовидной артерии. При выявлении околощитовидных желез осуществляют ипсилатеральную центральную лимфодиссекцию с сохранением околощитовидных желез и их сосудов. Затем всю последовательность действий осуществляют с контралатеральной стороны. Способ позволяет улучшить результаты хирургического лечения рака щитовидной железы с метастазами в центральную клетчатку шеи, снизить риск возникновения послеоперационных осложнений, повысить качество жизни пациентов, предотвратить тяжелые хронические заболевания в отдаленном послеоперационном периоде. 7 ил., 1 пр.
Способ хирургического лечения рака щитовидной железы с метастазами в лимфатические узлы центральной клетчатки шеи, включающий осуществление доступа, выделение верхней щитовидной артерии, мобилизацию долей щитовидной железы с латеральной стороны и вывихивание их в рану медиально и кпереди, визуализацию возвратных гортанных нервов и прослеживание их до места впадения в гортань, выделение нижних щитовидных артерии в месте пересечения с возвратными гортанными нервами и прослеживание артерий и их ветвей до капсулы щитовидной железы, визуализацию околощитовидных желез в этих областях, лигирование ветвей нижних щитовидных артерий, тиреоидэктомию, удаление центральной жировой клетчатки шеи с лимфоузлами, отличающийся тем, что после осуществления доступа последовательно сначала с одной стороны, а затем с контралатеральной стороны рассекают грудино-щитовидную мышцу в области крепления к щитовидному хрящу, лигируют мышечные ветки передней ветви верхней щитовидной артерии, затем верхний полюс доли щитовидной железы отсепаровывают от нижнего констриктора глотки и в этом пространстве ниже линии крепления грудино-щитовидной мышцы к щитовидному хрящу выявляют наружную ветвь верхнего гортанного нерва, после чего селективно лигируют переднюю ветвь верхней щитовидной артерии; вскрывают висцеральный листок внутренней фасции шеи у верхнего аспекта связки Берри с прецизионным сохранением задних ветвей верхней щитовидной артерии и ее анастомозов с ветвями нижней щитовидной артерии, одновременно проводят ревизию данной зоны кзади до пищевода на предмет обнаружения верхних околощитовидных желез; после лигирования нижней ветви нижней щитовидной артерии пересекают перешеек щитовидной железы, а далее попеременно с латеральной, а потом с медиальной стороны приближаются к бугорку Цукеркандля, формируя сосудистую ножку щитовидной железы, с прецизионным выделением и сохранением передней экстраларингеальной ветви возвратного гортанного нерва выполняется экстирпация доли щитовидной железы; после этого проводят ревизию центральной клетчатки шеи до тимуса с визуализацией средостенных ветвей нижней щитовидной артерии или ветвей непарной щитовидной артерии, и при выявлении околощитовидных желез осуществляют ипсилатеральную центральную лимфодиссекцию с сохранением околощитовидных желез и их сосудов; после этого всю последовательность действий осуществляют с контралатеральной стороны.
| СПОСОБ ТИРЕОИДЭКТОМИИ ПРИ ОПУХОЛЯХ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2002 |
|
RU2285452C2 |
| US 20080294011 A1, 27.11.2008 | |||
| П.С | |||
| Ветшев и др | |||
| "Ахиллесова пята" в хирургии щитовидной железы | |||
| Проблемы эндокринологии | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| Веникодробильный станок | 1921 |
|
SU53A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Jauregui E | |||
| et al | |||
| Recurrent laryngeal nerve and inferiof thyroid artery, anatomosurgical considerations, Rev Fac Cien Med Univ Nac Cordoba, 2000; 57(2), 181-5. | |||
Авторы
Даты
2023-07-20—Публикация
2022-08-02—Подача