Изобретение относится к медицине, а именно к травматологии и ортопедии, хирургии стопы, и может быть использовано при лечении тотальных и субтотальных дефектах костного вещества таранной кости различного генеза.
Изобретение может быть применимо для лечения пациентов с исходом некроза таранной кости различной этиологии, посттравматического остеоартроза голеностопного сустава с формированием эквино-варо-приведенной деформации стопы за счет эндопротезирования голеностопного, таранно-ладьевидного, подтаранного суставов оригинальным эндопротезом таранной кости, воспроизводящим нормальную анатомию таранной кости и конфигурацию сочленяющейся суставных поверхностей таранно-ладьевидного, подтаранного суставов, поверхностей между фиксированным полиэтиленовым вкладышем и тибиальным компонентом эндопротеза голеностопного сустава.
Акутальность
Посттравматический асептический, аваскулярный, неясного генеза некроз таранной кости является тяжелым инвалидизирующим заболеванием, приводящим к формированию кист таранной кости, варусной или вальгусной деформации стопы, остеоартрозу голеностопного, подтаранного и Шопарова суставов последних стадий, приводящей к быстрой инвалидизации пациентов.
Диагностика некроза таранной кости различной этиологии на ранних стадиях затруднена, так как, пациенты обращаются за помощью на поздних стадиях заболевания, когда консервативное лечение неэффективно и сформировалась грубая деформация стопы и голеностопного сустава. На сегодняшний день общепринятым является хирургическое лечение. В исторической ретроспективе основным методом лечения некроза таранной кости различной этиологии считалась астрагалэктомия, рекомендованная в случаях самых тяжелых поражений таранной кости, таких как фрагментация, коллапс, рассасывание, невозможность сохранения суставов, окружающих таранную кость [1]. Функциональные исходы этой операции не соответствуют современному уровню ожиданий пациентов и требований ортопедов к исходам оперативного лечения. В современное время хирургическое лечение пациентов с некрозом таранной кости различной этиологии и его последствиями обычно представлено большеберцово-таранно-пяточным артродезом, который дополняется различными реконструктивными вмешательствами по показаниям. Такой вид хирургического лечения, несмотря на свои достоинства, обладает рядом существенных недостатков, таких как высокая травматичность, необратимая потеря движений в функционально значимых суставах, высокий риск несращений, большая частота остаточных деформаций, необходимость длительных сроков иммобилизации конечности [2,3,4,5].
В последнее десятилетие отмечается повышенный интерес к данной проблематике как в англоязычной, так и в отечественной литературе, что проявляется большим количеством публикаций, клиническими случаями [6,7,8,9,10,11]. При анализе современной литературы, отмечается потребность в переходе от артродеза к более современным, функциональным, щадящим методам лечения. Возникает закономерный вопрос: каким образом преодолеть существующие недостатки и улучшить результаты лечения пациентов с некрозом таранной кости различной этиологии и его последствиями. Потенциальным решением данной проблемы является индивидуальное эндопротезирование таранной кости в комбинации с тибиальным компонентом эндопротеза голеностопного сустава и фиксированного с тибиальным компонентом, полиэтиленовым вкладышем.
Ключевые слова: Аваскулярный некроз, асептический некроз, аваскулярный некроз, остеонекроз, артродез, эндопротезирование, голеностопный сустав, таранная кость, индивидальный эндопротез таранной кости, эндопротез голеностопного сустава
Причинами формирования посттравматической эквино-варо-приведенной деформации стопы образования частичных и полных дефектов таранной кости являются травмы, опухоли, исход асептического, аваскулярного, различной этиологии некроз таранной кости.
В течение многих лет известен способ лечения посттравматической эквино-варо-приведенной деформации стопы с дефектами таранной кости и ее асептическом аваскулярном некрозе посредством операции панталарного артродеза, целью которого является достижение костного сращения между большеберцовой, пяточной, ладьевидной костями и остатками таранной кости [16]. Во всех случаях используют замещение дефекта различными пластическими материалами [17, 18, 19], практически всегда используют различные наружные или внутренние фиксаторы.
Способ осуществляется следующим образом: Под СМА после обработки операционного поля рассекают мягкие ткани в проекции латеральной лодыжки от полюса лодыжки на 10-15 см выше по ходу малоберцовой кости. Рассекают кожу, клетчатку. Поднадкостнично выделяют латеральную лодыжку. Производят остеотомию малоберцовой кости на 50 мм выше голеностопного сустава, дистальный фрагмент малоберцовой кости удаляют. Вскрывают голеностопный сустав, скелетируют пяточную, таранную и большеберцовую кости. Производят ревизию голеностопного и подтаранного суставов и удаляют остатки суставного хряща с таранной и большеберцовой костей, а также с подтаранного сустава пяточной кости. С помощью металлического сверла производят множественную перфорация суставных поверхностей прилежащих костей.
Выполняют доступ с подошвенной стороны к пяточной кости согласно технологии. В костно-мозговой канал большеберцовой кости через пяточную кость вводят спицу-направитель в правильном положении стопы (с коррекцией деформации пяточной кости и стопы). Ригидными сверлами формируют канал в пяточной и большеберцовой костях. В канал вводят блокируемый стержень. Выполняют последовательное блокирование дистальной части стержня 2 винтами в пяточную кость согласно технологии. Производят установку в проксимальном отделе гвоздя 2 спиц для осуществления дистракции и контракции. Производят контракцию голеностопного сустава согласно технологии до соединения суставных поверхностей. В положении контракции производят блокирование стержня в проксимальном отделе 2 винтами. Производят костную аутопластику суставных щелей костнопластическими материалами. Устанавливают заглушку в дистальный отдел блокируемого стержня. Рану многократно промывают растворами антисептиков. Накладывают послойные швы на раны. Конечность иммобилизуют до коленного сустава на 2-3 месяца с исключением осевой нагрузки.
Данный способ имеет ряд недостатков:
1. В случае успеха при достигнутом сращении костей возникает необратимый дефицит объема движений стопой [20, 21].
2. Высокое количество не сращений с остаточным болевым синдромом [22].
3. Дегенеративно-дистрофические изменения в смежных суставах [23,24]
4. Усталостные переломы сочленяющихся костей, остаточные деформации стопы [25,26].
Наиболее близким к заявляемому способу лечения посттравматической эквино-варо-приведенной деформации стопы с дефектами таранной кости и ее некрозе различной этиологии, является индивидуальное эндопротезирование таранной кости в сочетании с полиэтиленовым вкладышем и тибиальным компонентом эндопротеза голеностопного сустава. Указанный способ лишен недостатков, перечисленных выше. Первые упоминания об эндопротезирование таранной кости относится к японским авторам [27]. В настоящее время существует большое количество вариантов индивидуальных имплантатов таранной кости из различных материалов [28,29]. Однако, анализ результатов имплантации эндопротеза таранной кости при посттравматических деформациях, и грубых дегенеративно-дистрофических изменениях в голеностопном, суставе указывают на серьезную проблему, а именно: в большинстве случаев тяжелые дегенеративные изменения, последствия поражения пилона большеберцовой кости делают невозможным первичную имплантацию современных эндопротезов голеностопного сустава и изолированной замены таранной кости ее индивидуальным эндопротезом, существующих на рынке медицинских изделий в травматологии и ортопедии, причинами служат неправильная опоры блока таранной кости на пилон большеберцовой кости с исходом в прогрессирование грубых деформаций и сохранению выраженного болевого синдрома [30,31]. Таким образом, возникла необходимость предложить способ, чтобы предотвратить деформацию, болевой синдром и сохранить движения в голеностопном, подтаранном и таранно-ладьевидном суставах. Методом выбора для решения обозначенной проблемы в доступной литературе не нашли.
Технический результат предлагаемого изобретения заключается в коррекции деформации, устранении болевого синдрома и сохранении движения в голеностопном, подтаранном и таранно-ладьевидном суставах за счет использования индивидуального импланта таранной кости в сочетание с тибиальным компонентом и фиксированным в него полиэтиленовым вкладышем эндопротеза голеностопного сустава.
Для решения заяленного технического результата предлагается способ эндопротезирования голеностопного сустава при посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава, при некрозе таранной кости различной этиологии с посттравматическим остеоартрозом голеностопного сустава включающий предоперационное планирование, наложение турникета, осуществление оперативного доступа по передней поверхности голеностопного , в пространстве между сухожилиями длинного разгибателя 1 пальца и передней большеберцовой мышцы послойно рассекаются кожа, подкожно-жировая клетчатка до кости, защищая сосудисто - нервный пучок, выполнение субпериостальной диссекции в латеральном и медиальном направлении с обнажением пилона большеберцовой кости, шейки и головки таранной кости, голеностопного сустава и проведение эндопротезированияю.
Отличием является то, что на стадии предоперационного планирования проводят МСКТ-исследование «здоровой» противоположной таранной кости и проводят ее зеркальную реконструкцию, оценивают основные размеры реконструированной таранной кости и адаптируют ее используя виртуальные 3D возможности к пострадавшей стороне, создают индивидуальный имплантат таранной кости с учетом таких показатели как: форма, размеры, объем не поврежденной контралатеральной таранной кости отзеркаленной и адаптированной к стороне планируемой имплантации, на блоке индивидуального имплантата таранной кости формируют вырезку по типу «ласточкиного хвоста», точно подходящую по формам и размерам к полиэтиленовому вкладышу эндопротеза голеностопного сустава, на виртуальном предоперационном планировании оценивают результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, таранно-ладьевидном, голеностопном суставах, с оценкой таких показатели как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол (угол Кита), на стадии операционного вмешательства проводят иссечение синовиальной оболочки голеностопного сустава, резецируют остатки таранной кости и удаляют их, производят астрагалэктомию таранной кости, в сформированное ложе устанавливают индивидуальный эндопротез таранной кости точно адаптированный по форме и размеру к полиэтиленовому вкладышу и тибиальному компоненту эндопротеза голеностопного сустава, тибиальный компонент голеностопного сустава устанавливают на костный цемент, в тибиальный компонент устанавливают импактор для впрессовывания вкладыша, устанавливают полиэтиленовый вкладыш, затем турникет снимают, выполняют гемостаз, рану послойно ушивают, накладывают асептическую повязку, выполняют гипсовую иммобилизацию глубокой задней гипсовой шиной.
Предлагается способ эндопротезирования голеностопного сустава при посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава при некрозе таранной кости различной этиологии с посттравматическим остеоартрозом голеностопного сустава включающий предоперационное планирование, 3D моделирование будущего индивидуального имплантата таранной кости, моделирование суставных поверхности импланатат таранной кости, адаптирование поверхности таранной кости к полиэтиленовому вкладышу эндопротеза голеностопного сутсава, наложение турникета, осуществление оперативного доступа по передней поверхности голеностопного сустава посередине над голеностопным суставом, выполнение субпериостальной диссекции в латеральном и медиальном направлении с обнажением пилона большеберцовой кости и шейки, головки таранной кости и голеностопного сустава, тотального индивидуального эндопротезирования таранной кости, установки тибиального компонента и фиксированного полиэтиленового вкладыша эндопротеза голеностопного сустава.
На первом этапе планирования предполагалось изготовление имплантата таранной кости классической схеме, описанной Taniguchi A., и соавторами [27] Однако, данная технология эндопротезирования, в связи с наличием посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава, неопорностью пилона большеберцовой кости в результате деформации и дегенеративных изменений голеностопного сустав, делает невозможным изолированное имплантирование эндопротеза таранной кости, которое в случае ее имплантации, неизбежно приведет к сохранению посттравматической деформации, и прогрессированию болевого синдрома. При некрозе таранной кости различной этиологии, установка таранного компонента эндопротеза голеностопного сустава не возможна потому что возникает высокий риск раннего расшатывания и проседания таранного компонента в следствии пораженной некротическими изменениями таранной кости, а также сохранением деформации заднего и среднего отделов стопы, что в свою очередь приведет к несоосной установке компонентов будущего эндопротеза. Возникает закономерная необходимость решения проблемы, а именно имплантация реконструированного с учётом заданных анатомических параметров, индивидуального импланта таранной кости и создания надежного сочленения его с фиксированным полиэтиленовым вкладышем и тибиальным компонентом эндопротеза голеностопного сустава. Предложено создать имплантат таранной кости с учетом таких показатели как: форма, размеры, объем не поврежденной таранной кости, результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, транно-ладьевидном, голеностопном суставах, с оценкой таких показатели как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол (угол Кита), Предложено использовать большеберцовый компонент и полиэтиленовый вкладыш эндопротеза голеностопного сустава для создания подвижного анатомичного соединения между эндопротезом таранной кости и большеберцовой костью. При этом готовых компонентов эндопротеза голеностопного сустава, которые бы соответствовали по форме и размерам к блоку индивидуально изготовленного эндопротеза таранной кости не существует.
Отличием является то, что на стадии на стадии предоперационного планирования проводят МСКТ-исследование «здоровой» противоположной таранной кости и проводят ее зеркальную реконструкцию, оценивают основные размеры реконструированной таранной кости и адаптируют ее используя виртуальные 3D возможности к пострадавшей стороне, создают индивидуальный имплантат таранной кости с учетом таких показатели как: форма, размеры, объем не поврежденной контралатеральной таранной кости отзеркаленной и адаптированной к стороне планируемой имплантации, на блоке индивидуального имплантата таранной кости формируют вырезку по типу «ласточкиного хвоста», точно подходящую по формам и размерам к полиэтиленовому вкладышу эндопротеза голеностопного сустава, на виртуальном предоперационном планировании оцениваются результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, транно-ладьевидном, голеностопном суставах, с оценкой таких показатели как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол (угол Кита), на стадии операционного вмешательства проводят иссечение синовиальной оболочки голеностопного сустава, резецируют остатки таранной кости и удаляют их, производят астрагалэктомию таранной кости, в сформированное ложе устанавливают индивидуальный эндопротез таранной кости точно адаптированную по форме и размеру к полиэтиленовому вкладышу и тибиальному компоненту эндопротеза голеностопного сустава, тибиальный компонент голеностопного сустава устанавливается на костный цемент, в тибиальный компонент установливается импактор для впресовывания вкладыша, устанавливается полиэтиленовый вкладыша. Турникет снимается, выполняется гемостаз, рана послойно ушивается, накладывается асептическая повязка, выполняется гипсовая иммобилизация глубокой задней гипсовой шиной.
Используемые термины «зеркальная реконструкция», «отзеркаленая» означают точно подобные и сходный с отражением здоровой части таранной кости, создается ее точная противоположная копия зеркального ее отражения.
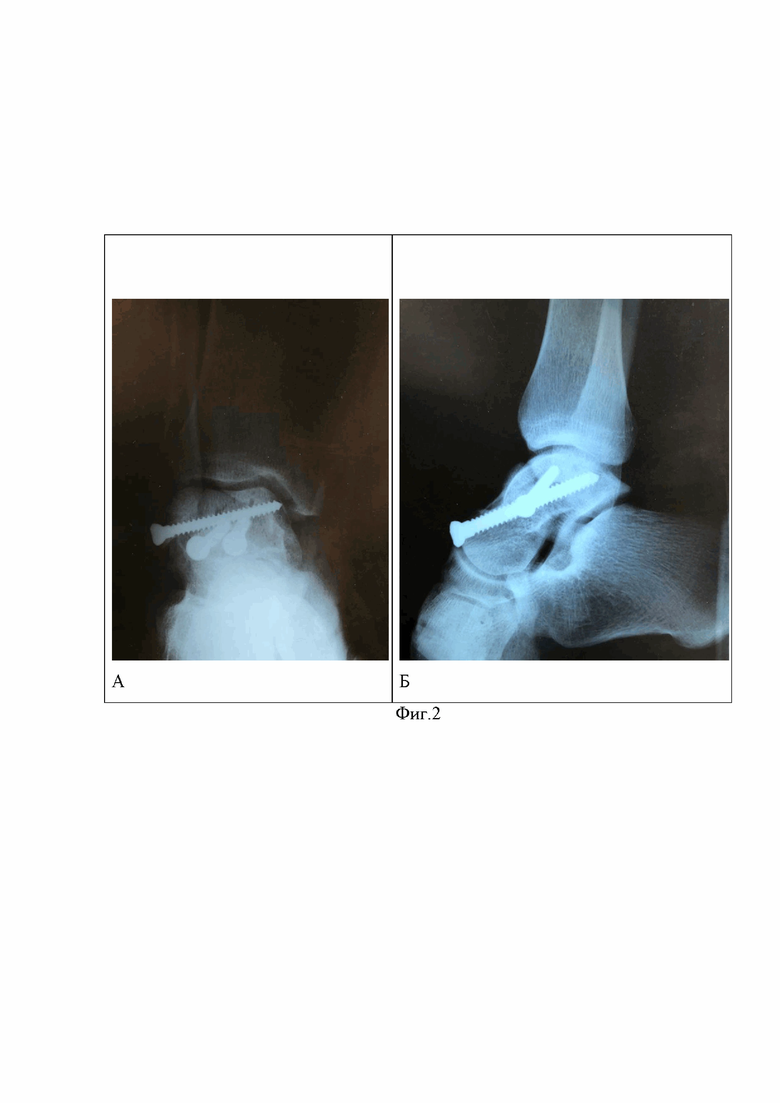
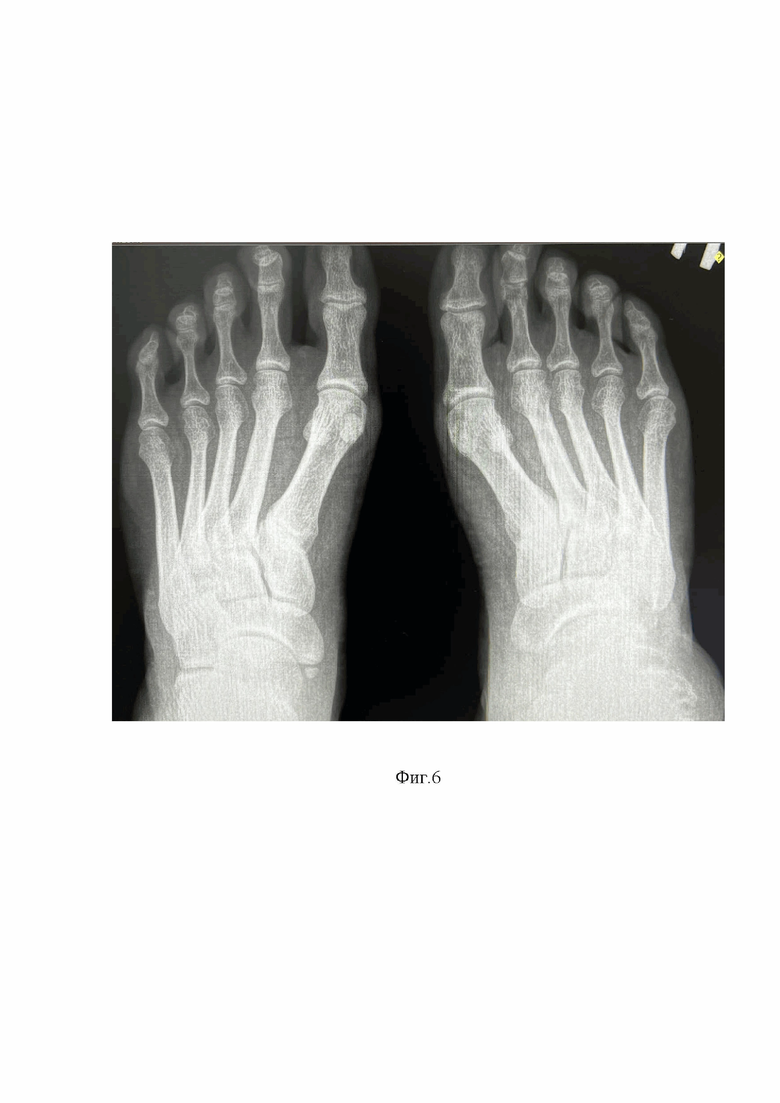
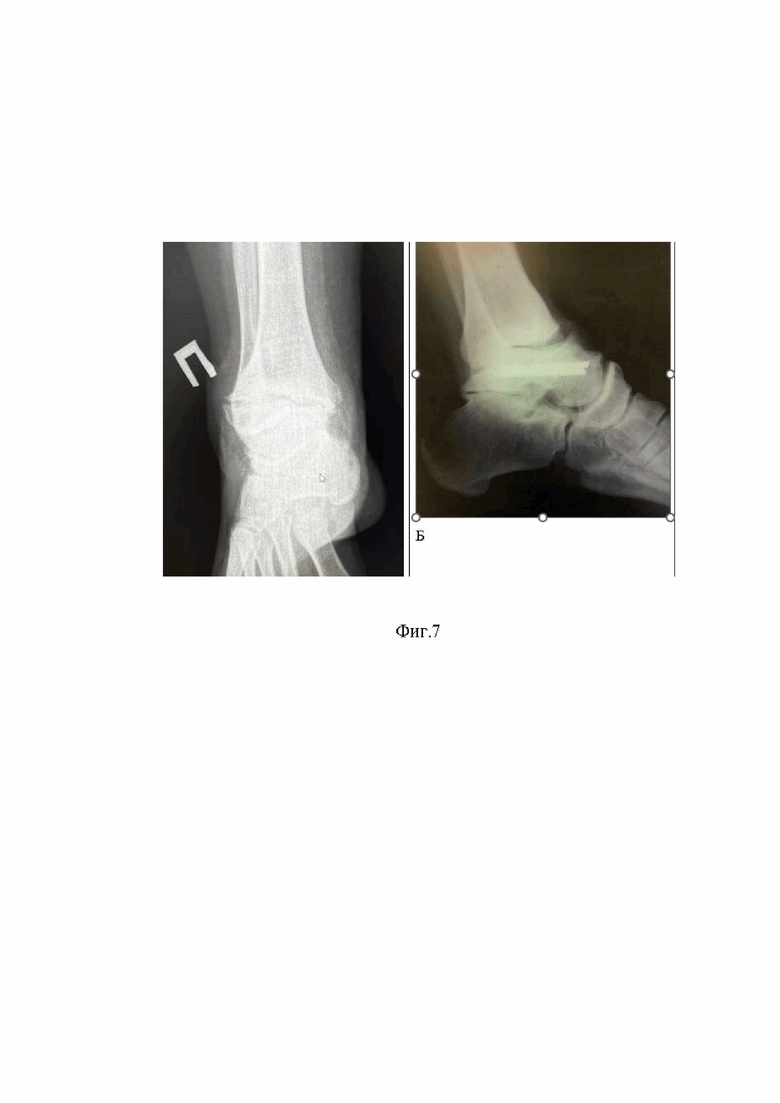
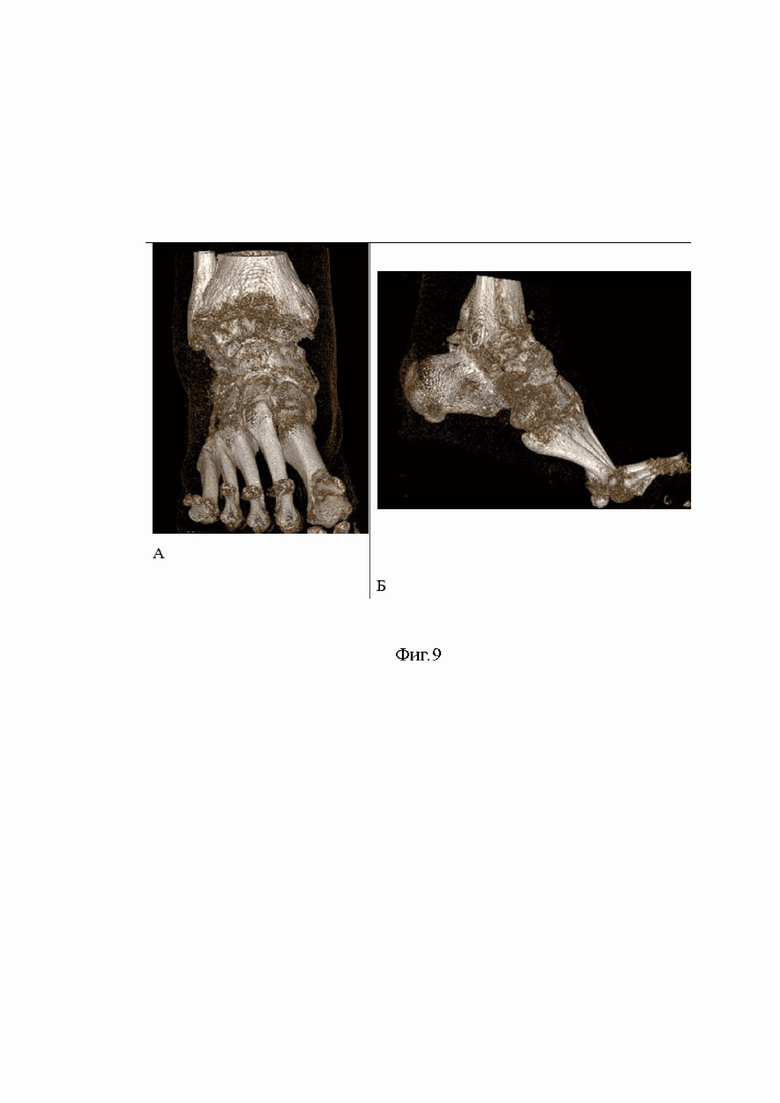
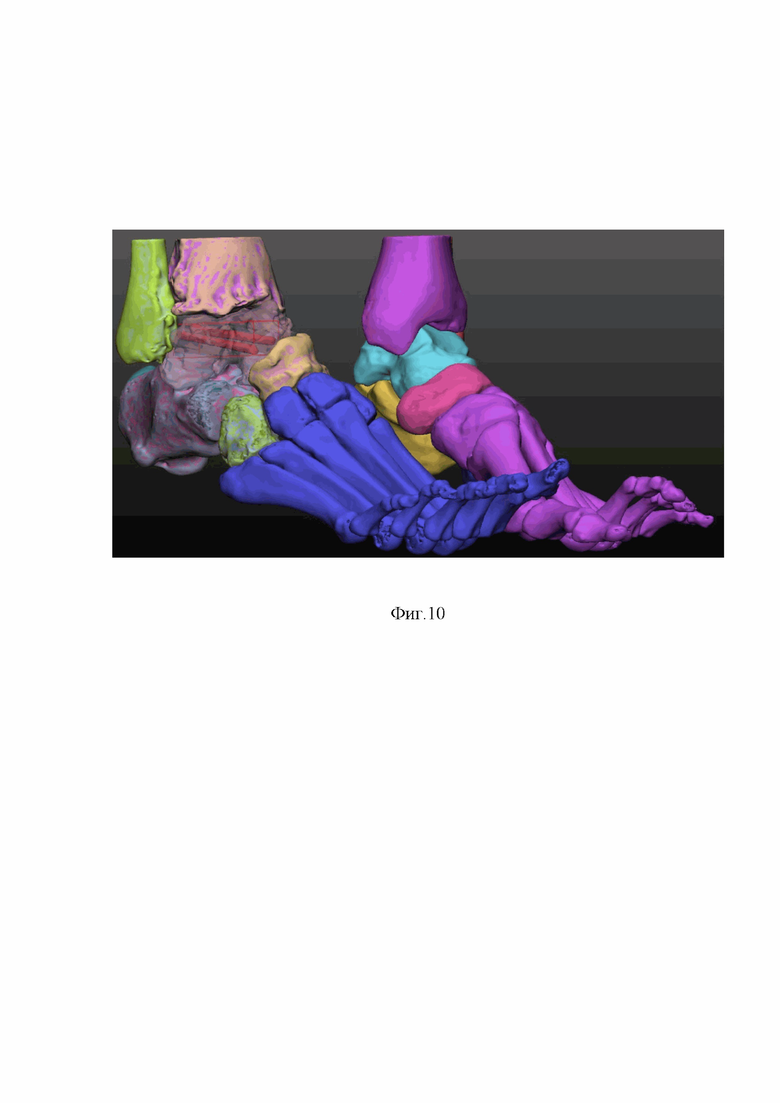
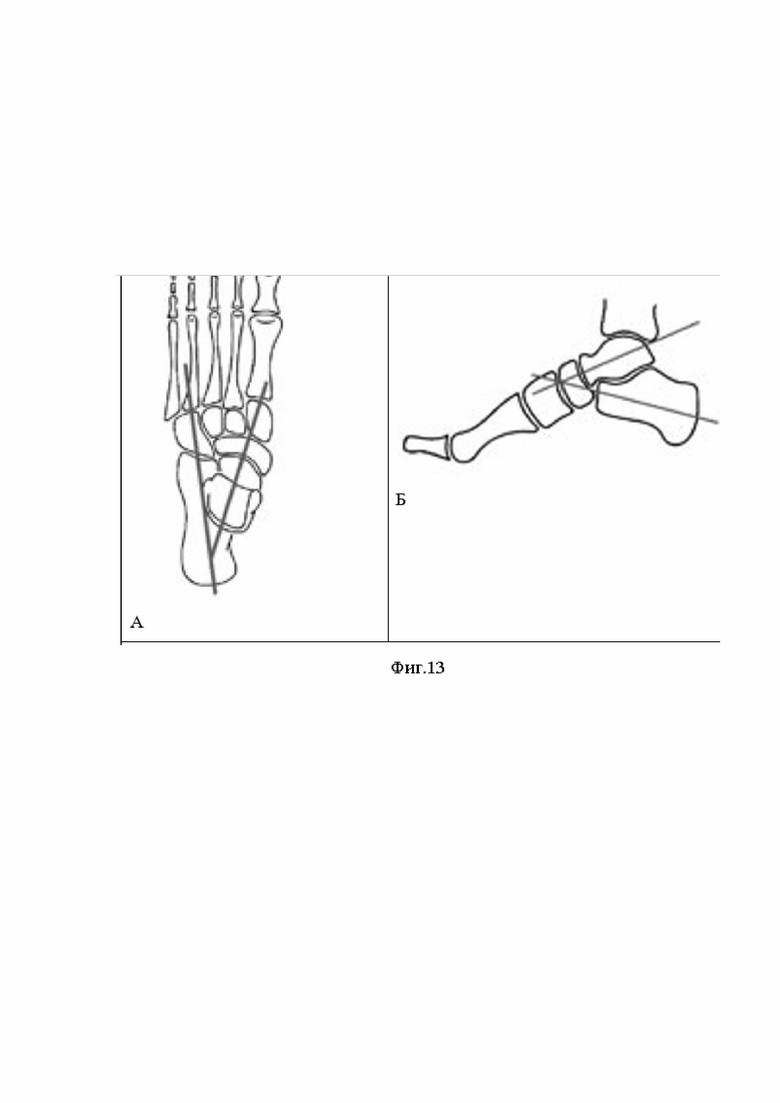
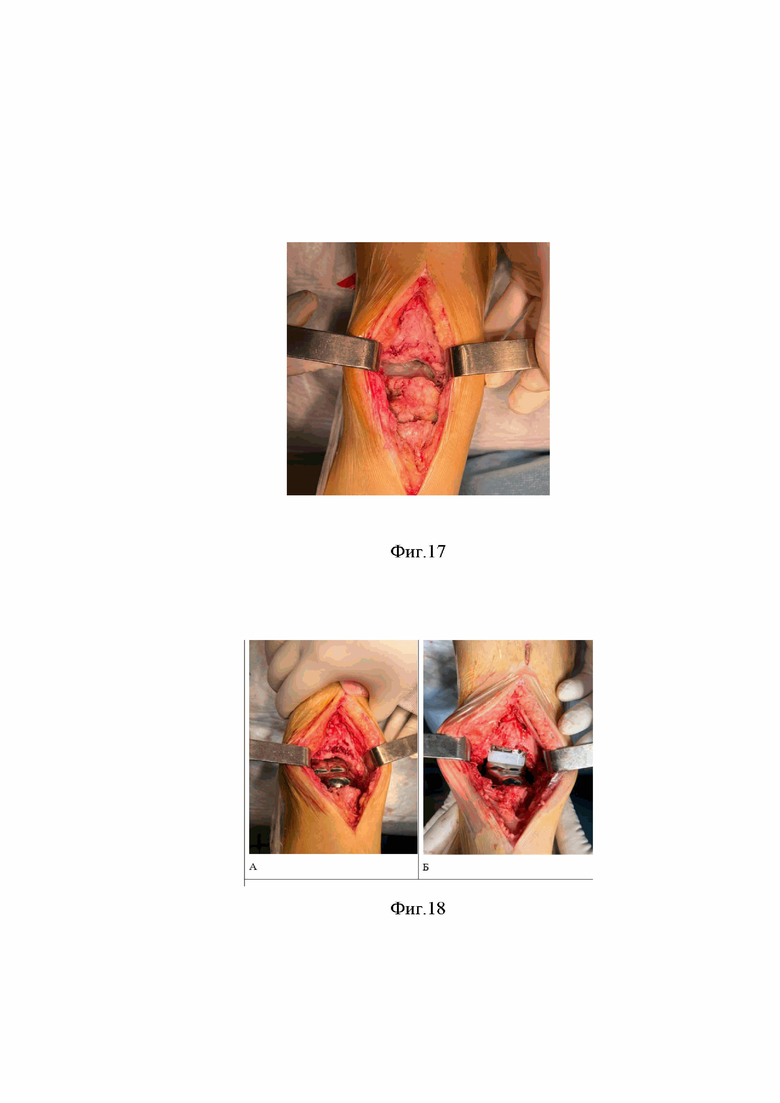
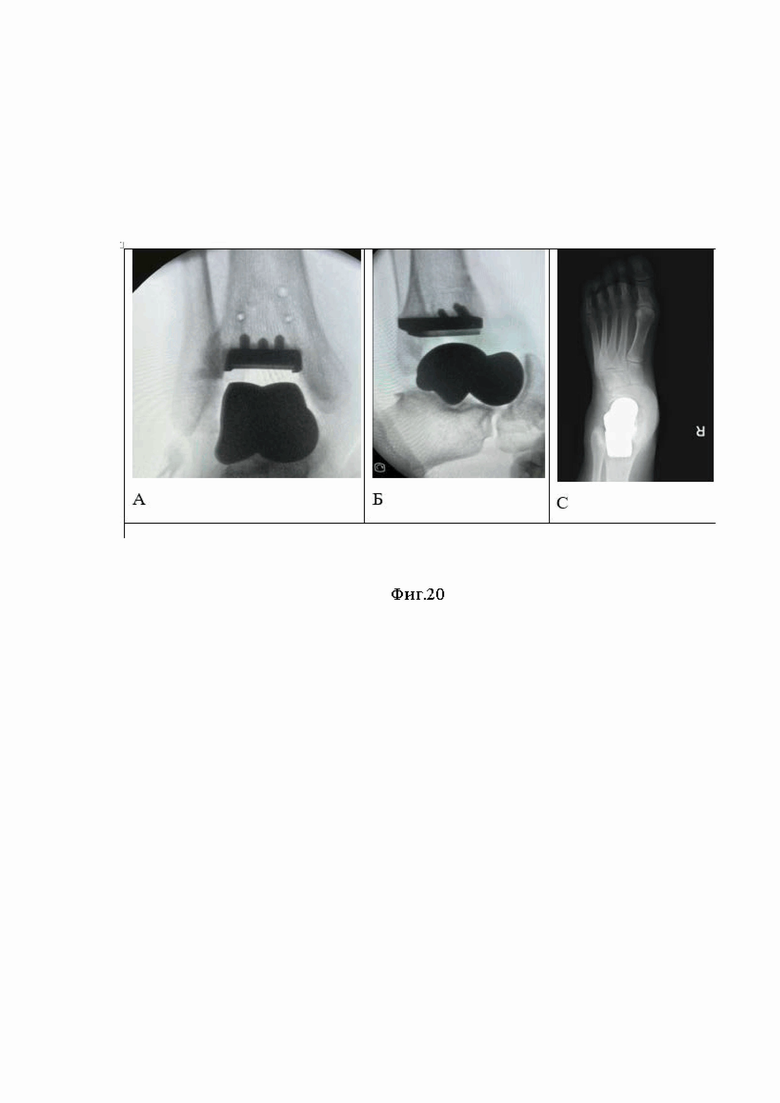
Сущность изобретения, диагностические матераилы показаны на фиг.1, где показана рентгенография правого голеностопного сустава пациента в прямой (А) и боковой (Б) проекциях (2014 год) отмечается перелом шейки таранной кости правой стопы с вывихом таранной кости в подтаранном, таранно-ладьевидном и голеностопном суставах, тип IV по классификации Hawkins, на фиг.2 рентгенография правого голеностопного сустава пациента в прямой (А) и боковой (Б) (2014 год) отмечается вправленный переломовывих таранной кости, внутренняя фиксация винтами, фиг.3 (А) показана фотография обеих стоп пациента вид сверху, Б -правая стопа вид сбоку отмечается приведение и супинация правой стопы с вершиной деформации на уровне таранно-ладьевидного сустава, фиг.4. (А) показана фотография левой стопы, Б - фотография правой стопы показывающая формированием эквинусной установки правой стопы на уровне голеностопного сустава, в сравнении с левой стопой, появление «высокого» свода правой стопы на фоне приведения и супинации правой стопы, фиг. 5 - фотография обеих стоп вид сзади, отмечается варусная установка пяточной кости правой стопы, фиг. 6 рентгенография обеих стоп пациента в опоре прямая проекция. Отмечается приведение среднего и переднего отдела правой стопы на уровне таранно-ладьевидного сустава, фиг.7 рентгенография правого голеностопного сустава пациента в прямой (А) и боковой (Б) проекциях стоя, отмечается исход посттравматического асептического/аваскулярного некроза таранной кости, посттравматическая варусная деформация правой таранной кости, коллапс таранной кости, инородное тело (фрагменты винтов в теле правой таранной кости), посттравматический правосторонний крузартроз 3 ст, фиг.8 показана МСКТ правого голеностопного сустава пациента. Правосторонний крузартроз 3 ст. Правый голеностопный сустав деформирован. Суставные поверхности нечеткие, неровные, субхондральный остеосклероз суставных поверхностей с кистовидной перестройкой. Суставная щель нитевидно сужена. Исход посттравматического асептического/аваскулярного некроза правой таранной кости. Фиг.9 показана реконструкцией правого голеностопного сустава и стопы, фиг.10 - 3D моделированием правой и левой стопы, фиг.11 показана техника выполнения МСКТ исследования голеностопных суставов и стопы с имитацией опоры, фиг.12 Тало-метатарзальный угол Б - Схема определения оси таранной кости, фиг.13 Таранно-пяточный угол (угол Кита) А – схема оценки угла Кита на прямой рентгенограмме Б - схема оценки угла Кита на боковой рентгенограмме, фиг.14 предложена компьютерная модель имплантата таранной кости с поверхностью адаптированной к полиэтиленовому вкладышу эндопротеза голеностопного сустава Б – компьютерная модель стопы показывающая взаимоотношения имплантата таранной кости в таранно-ладьевидном и подтаранном суставах, фиг.15 компьютерная модель стопы и голеностопного сустава с установленным индивидуальным эндопротезом таранной кости адаптированного к полиэтиленовому вкладышу и тибиальному компоненту эндопротеза голеностопного сустава А – Вид спереди Б – вид сбоку, фиг.16 Внешний вид индивидуального имплантата таранной кости из материала TI64ELI, фиг.17 Фото голеностопного сустава, посттравматические, дегенеративно-дистрофические изменения таранной и большеберцовой костей, фиг.18 фото операционной раны, имплантированный индивидуальный эндопротез таранной кости Б - Фото операционной раны, имплантированный индивидуальный эндопротез таранной кости в сочетании с фиксированным вкладышем и тибиальным компонентом эндопротеза голеностопного сустава, протез в сборе, фиг.19 показаны послеоперационные контрольные рентгенограммы голеностопного сустава в прямой (А), боковой проекциях (Б). Отмечается имплантированный индивидуальный эндопротез таранной кости в сочетании с фиксированным вкладышем и тибиальным компонентом эндопротеза голеностопного сустава, достигнутая коррекция, положение имплантов удовлетворительное, хороший результат.
На фиг. 1,2,3,4,5,6,7,8,9,10,11,12,13,14,15 показаны результаты дооперационного обследования пациента.
Решение было достигнуто за счет придания блоку индивидуально изготовленной таранной кости формы стандартных производимых таранных компонентов эндопротеза голеностопного сустава. При установке большеберцового компонента эндопротеза таранной кости с фиксированным в нем полиэтиленовым вкладышем возникает необходимость в точном сочленении полиэтелнового вкладыша с индивидульным эндопротезом таранной кости, следовательно таранная кость должна соответствовать необходимым индивидуальным анатомическим параметрам.
Как указано выше, при создание имплантата таранной кости учитывались такие показатели как: форма, размеры, объем не поврежденной таранной кости, результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, таранно-ладьевидном, голеностопном суставах, оценивались такие показатели как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол (угол Кита).
Технический результат изобретения достигается тем, что на предоперационном планирование формируют эндопротез таранной кости близкий к нормальной анатомии таранной кости (высота, объем, ширина, длина, суставные поверхности и др.), учитываются пространственная ориентации таранной кости в стопе, на виртуальной модели корригируются сопутствующие деформации таранной кости с учетом измерений таких как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол (угол Кита), высота, форма, объем таранной кости, форма суставных фасеток относящихся к таранно-ладьевидному, подтаранному суставам, и размерам к будущему полиэтиленовому вкладышу фиксированному к тибиальному компоненту эндопротеза голеностопного сустава, таким образом, на основе дооперационной оценки изготовлен индивидуальный имплантат таранной кости, на блоке индивидуального имплантата таранной кости сформирована вырезка по типу «ласточкиного хвоста», точно подходящую по формам и размерам к полиэтиленовому вкладышу эндопротеза голеностопного сустава.
Совместно с инженером, создана компьютерная модель стопы и голеностопного сустава с установленным индивидуальным эндопротезом таранной кости адаптированного к полиэтиленовому вкладышу (эндопротез таранной кости имеет выемку по параметрам полиэтиленового вкладыша) и тибиальному компоненту эндопротеза голеностопного сустава, соответствующих размеров (фиг.15).
После согласования модели, по технологии DMLS, был изготовлен окончательный индивидуальный имплантат таранной кости из материала TI64ELI (фиг.16). За счет совпадения по параметрам сочленения эндопротеза таранной кости и полиэтиленового вкладыша обеспечивается легкая подвижность сустава, значительно снижается, и со временем исчезает болевой синдром.
На стадии операционного вмешательства по передней поверхности голеностопного сустава в пространстве между сухожилиями длинного разгибателя 1 пальца и передней большеберцовой мышцы послойно рассекают кожу, подкожно-жировую клетчатку до кости, защищая сосудисто - нервный пучок. Производят субпериостальную диссекцию в латеральном и медиальном направлениях с обнажением пилона большеберцовой кости и шейки и головки таранной кости. Вскрывают голеностопный сустав, синовиальная оболочка которого гипертрофирована, синюшного цвета, полость сустава заполнена прозрачной синовиальной жидкостью (описание пациентов с соответствующим диагнозом).
Во время операции удаляют остатки пораженной таранной кости, чем формируют пространство для имплантации индивидуально изготовленной таранной кости (фиг. 17). В сформированное пространство имплантируют индивидуальный эндопротез таранной кости (фиг.18 А), В медиальную суставную щель голеностопного сустава перпендикулярно оси большеберцовой кости устанавливают вилку срединного желоба. К ней присоединяют выравнивающую рамку, через которую бикортикально проводят пин 3,2мм ориентируясь на гребень большеберцовой кости. К пину присоединяют выравнивающую раму в сборе. С помощью выравнивающего крыла с ориентацией на положения гансайтов производят выравнивание: во фронтальной (варусный/вальгусный угол) и сагиттальной плоскости (сгибание, разгибание). В два центральных отверстия направляющей рамы через 2 проводника проводят 2 бикортикальных пина, к которым после удаления рамы присоединяют блок регулировки калибрующей направляющей резекции. Устанавливают блок калибровки фронтальной и сагиттальной резекции, производят выравнивание во фронтальной и сагиттальной плоскостях - определяют размер тибиального компонента 4 лонг. В 4 отверстия регулировочного блока устанавливают 4 спицы Штеймана (2,4 мм), с помощью тибиального углового сверла производят сверление углов большеберцовой кости. Калибрующий блок затем удаляют, устанавливают направляющую резекцию соответствующего размера, производят резекцию согласно опилочному шаблону.
После чего калибрующий блок удаляют. Удаляют резецированные фрагменты большеберцовой кости. Устанавливают пробный тибильный компонент, фиксируют 2 спицами Штеймана. С помощью Иглы для заднего и переднего отверстия тибиального компонента формируют отверстия в большеберцовой кости. Пробная имплантация тибиального компонента соответствующего предоперационному и интраоперационному планированию в сборе с индивидуальным имплантатом таранной кости, после чего устанавливают тибиальный компонент и фиксированный в него полиэтиленовый вкладыш на постоянной основе (фиг. 18 Б).
После оперативного вмешательства выполняют рентген и МСКТ контроль оперированного голеностопного сустава после операции (фиг. 19). В результате точного соответствия блока таранной кости к суставным поверхностям таранно-ладьевидного, подтаранного суставов, фиксированному полиэтиленовому вкладышу тибиального компонента эндопротеза голеностопного сустава, создается опорность эндопротеза, корригируется сопутствующая эквино-варо-приведенна деформации стопы, обеспечивается опорность ноги, сохраняются движения в голеностопном, подтаранном, таранно-ладьевидном суставах.
Способ эндопротезирования голеностопного сустава при посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава при некрозе таранной кости различной этиологии с посттравматическим остеоартрозом голеностопного сустава обеспечивает образование подвижного, стабильного, биомеханически обоснованного сочленения между большеберцово-таранным, таранно-ладьевидным и подтаранным суставами, что способствует, коррекции деформации, улучшению результатов лечения, сокращению срока лечения, быстрой реабилитации, восстановлению опороспособности конечности, сохранения биомеханики в голеностопном суставе при наиболее тяжелых поражениях таранной кости различного генеза.
Пример клинического применения.
Пациентка Щ., 1992 года рождения в 2022 году поступила в Городскую клиническую больницу имени С.С. Юдина департамента здравоохранения города Москвы, 4 травматолого-ортопедическое отделение (отделение хирургии стопы) с жалобами на боли, грубую деформацию заднего отдела правой стопы, стойкое ограничение объема движений в голеностопном, подтаранном, таранно-ладьевидном суставах, отек мягких тканей стопы в области голеностопного сустава правой стопы. Анамнез заболевания: со слов пациентки в 2014 году получила травму в быту, упала с высоты собственного роста на правую стопу, получила открытый перелом шейки таранной кости правой стопы с вывихом таранной кости в подтаранном, таранно-ладьевидном и голеностопном суставах, тип IV по классификации Hawkins [12] (фиг.1). По экстренным показаниям доставлена в стационар, травматологическое отделение, где был выполнено хирургическое лечение в объеме: открытого вправления, остеометаллосинтез правой таранной кости винтами (фиг.2). Послеоперационный период протекал без особенностей, заживление первичным натяжением, проводилась иммобилизация оперированной нижней конечности гипсовой повязкой в течение 3-х месяцев. После консолидации костных фрагментов, гипсовая иммобилизация прекращена, приступила к консервативному, восстановительному лечению. В 2016 году по месту жительства было проведено удаление металлоконструкций, которое сопровождалось техническими трудностями (перелом винтов), конструкции были убраны частично, из-за высокой вероятности травматического повреждения таранной кости, фрагменты винтов в блоке таранной кости были удалены не полностью. С 2016 по 2022 год у пациентки прогрессирует болевой синдром по мере усиления болевого синдрома, появилась деформация, ограничение объема движений, отек мягких тканей стопы в области голеностопного сустава правой стопы. Клинически отмечалось приведение и супинация правой стопы с вершиной деформации на уровне таранно-ладьевидного сустава с формированием эквинусной установки стопы на уровне голеностопного сустава (фиг.3,4), и варусной деформации пяточной кости на уровне подтаранного сустава (фиг.5), сопровождающаяся стойкой, болезненно контрактурой в правом голеностопном суставе. Консервативное лечение не привело к положительному результату. Было проведено комплексное клинико-рентгенологическое обследование. Были выполнены: рентгенография обеих стоп и голеностопных суставов в прямой и боковой проекциях (фиг.6), где показано приведение среднего и переднего отдела правой стопы на уровне таранно-ладьевидного сустава.
Выполнена рентгенография правого голеностопного сустава в прямой и боковой проекциях (фиг.7), мультиспиральная компьютерная томография правого голеностопного сустава (фиг.8) где показан исход посттравматического асептического некроза таранной кости, правый голеностопный сустав деформирован. Суставные поверхности нечеткие, неровные, отмечается субхондральный остеосклероз суставных поверхностей с кистовидной перестройкой. Суставная щель нитевидно сужена. Выполнена 3D реконструкция голеностопной области с 3D моделированием правой стопы где показана варусная деформация правой таранной кости, супинация и привидения правой стопы, коллапс таранной кости, инородное тело (фрагменты винтов в теле правой таранной кости) (фиг.9,10).
Лучевые методы обследования (рентгенография, МСКТ голеностопного сустава) показали несомненные признаки посттравматического асептического/аваскулярного некроза таранной кости и его осложнений в виде коллапса таранной кости, множественных кист большеберцовой, таранной костей и т.д. На основании клинических находок и данных инструментальных методов обследования установлен диагноз: посттравматический асептический/аваскулярный некроз таранной кости; коллапс блока таранной кости правой стопы, деформирующий остеоартроз большеберцово-таранного, таранно-ладьевидного, подтаранного суставов 3 ст.; фиксированная эквино-варо-приведенная деформация правой стопы с приведение переднего отдела правой стопы.
Далее было проведено предоперационное планирование. Во время предоперационного планирования мы оценивали форму, размеры, предположительно имплантируемой таранной кости, используя данные МСКТ-исследования здоровой и поврежденной таранных костей, исследование проводилось совместно с оперирующим хирургом, выполнялась имитация опоры, установка в функциональное положении стопы и голеностопного сустава по отношению к поверхности пола (90 градусов), максимальной коррекцией супинации и пронации стоп (фиг.11). Одновременно оценивали предполагаемый размер тибиального компонента эндопротеза предполагаемого для имплантации. Полученные данные обрабатывали с помощью комплекса программ, в результате которых получили цифровые данные о форме и размере зеркально отображенной таранной кости, блок которой повторяет форму таранного компонента эндопротеза голеностопного сустава, для его сочленения с тибиальным компонентом и соответствующим размером полиэтиленового вкладыша эндопротеза голеностопного сустава.
Учитывая посттравматические изменения в таранной кости, ее коллапс, остаточную варусную деформацию головки и шейки по отношению к блоку таранной кости, произведено создание 3D модели таранной кости на основе полученных данных здоровой контралатеральной левой таранной кости и ее анатомическом расположении в вилке голеностопного, Шопарова и подтаранных суставах. Учитывались такие углы как: Тало-метатарзальный угол - определяемый на боковой рентгенограмме, представляющий собой ось, проходящую через центр таранной кости и формирующую угол с центральной осью I плюсневой кости (фиг. 12А) [13]. Кроме того, оценивалась ось таранной кости (фиг. 12Б) [14]. На прямой рентгенограмме проводится линия через головку таранной кости до головки I плюсневой кости, также оценивался таранно-пяточный угол (угол Кита) - оценивается как на прямой, так и на боковой рентгенограмме с нагрузкой. На прямой рентгенограмме проводятся линии через центры таранной и пяточной костей и выполняется оценка их проксимального пересечения (фиг. 13, а) [15]. Уменьшение данного угла свидетельствует о варусной деформации стопы, в то время как увеличение этого показателя указывает на плосковальгусные изменения. На боковой рентгенограмме угол формируется в месте пересечения центральных осей таранной и пяточной костей (фиг. 13, б) [14,15].
Оценка этих важных критериев а также полученные размеры здоровой контралатеральной таранной кости учитывались при создания будущего имплантата. Таким образом, с помощью цифровых технологий была создана 3D-модель (фиг.14а), послужившая виртуальным шаблоном для изготовления индивидуального эндопротеза таранной кости, оценены взаимоотношения имплантата таранной кости в таранно-ладьевидном и подтаранном суставах (фиг.14 б).
Как только имплант был изготовлен, пациентка была обследована и после исключения противопоказаний была госпитализирована в Городскую клиническую больницу, в травматолого-ортопедическое отделение (отделение хирургии стопы) для проведения хирургического лечения. Пациентке проведено: Эндопротезирование таранной кости индивидуальным эндопротезом таранной кости в сочетании с фиксированным вкладышем и тибиальным компонентом эндопротеза голеностопного сустава.
Послеоперационный период протекал без осложнений. Заживление первичным натяжением. Проводилась иммобилизация оперированной нижней конечности гипсовой глубокой задней шиной 4 недели. После этого иммобилизация прекращена и пациентке разрешили дозированную нагрузку на ногу, продолжили реабилитационное лечение. Осмотрена через 2 месяца, хороший результат (фиг. 20). Выполнено контрольное МСКТ исследование спустя 2 месяца после операции, отмечается точность взаимоотношений компонентов эндопротеза к суставным поверхностям таранно-ладьевидного, подтаранного сустава и соостность, конгруэнтность к полиэтиленовому вкладышу, тибиальному компоненту эндопротеза голеностопного сустава (фиг. 20). Что подтверждает достижение заявленного технического результата.
Литература:
1. Lampert C. [Ankle joint prosthesis for bone defects]. Orthopade. 2011;40(11):978-983. (In German). doi: 10.1007/s00132-011-1826-2.
2. Cohen M.M., Kazak M. Tibiocalcaneal Arthrodesis With a Porous Tantalum Spacer and Locked Intramedullary Nail for Post Traumatic Global Avascular Necrosis of the Talus. J Foot Ankle Surg. 2015;54(6):1172-1177. doi: 10.1053/j.jfas.2015.01.009.
3. Cooper, Paul S. MD. Complications of Ankle and Tibiotalocalcaneal Arthrodesis. Clinical Orthopaedics and Related Research: October 2001 - Volume 391 - Issue - p 33-44
4. Overley BD Jr, Rementer MR. Surgical Complications of Ankle Joint Arthrodesis and Ankle Arthroplasty Procedures. Clin Podiatr Med Surg. 2017 Oct;34(4):565-574. doi: 10.1016/j.cpm.2017.05.011. Epub 2017 Aug 1. PMID: 28867060.
5. Manke E, Yeo Eng Meng N, Rammelt S. Ankle Arthrodesis - a Review of Current Techniques and Results. Acta Chir Orthop Traumatol Cech. 2020;87(4):225-236. English. PMID: 32940217.
6. Sandro Giannini, Matteo Cadossi, Antonio Mazzotti, Laura Ramponi, Claudio Belvedere, Alberto Leardini, Custom-Made Total Talonavicular Replacement in a Professional Rock Climber, The Journal of Foot and Ankle Surgery, Volume 55, Issue 6, 2016, Pages 1271-1275, https://doi.org/10.1053/j.jfas.2015.04.012.
7. Magnan B, Facci E, Bartolozzi P. Traumatic loss of the talus treated with a talar body prosthesis and total ankle arthroplasty: a case report. J Bone Joint Surg Am 86-A:1778–1782, 2004.
8. Gadkari, K. P., Anderson, J. G., Bohay, D. R., Maskill, J. D., Padley, M. A., & Behrend, L. A. (2013). An Eleven-Year Follow-up of a Custom Talar Prosthesis After Open Talar Extrusion in an Adolescent Patient. JBJS Case Connector, 3(4), e118. doi:10.2106/jbjs.cc.l.00331
9. Harnroongroj, T., & Harnroongroj, T. (2014). The Talar Body Prosthesis: Results at Ten to Thirty-six Years of Follow-up. The Journal of Bone and Joint Surgery-American Volume, 96(14), 1211–1218. doi:10.2106/jbjs.m.00377
10. Harnroongroj T, Vanadurongwan V. The talar body prosthesis. J Bone Joint Surg Am 79:1313–1322, 1997.
11. Taniguchi, A., Takakura, Y., Tanaka, Y., Kurokawa, H., Tomiwa, K., Matsuda, T., Sugimoto, K. (2015). An Alumina Ceramic Total Talar Prosthesis for Osteonecrosis of the Talus. The Journal of Bone and Joint Surgery-American Volume, 97(16), 1348–1353. doi:10.2106/jbjs.n.01272
12. Alton, Timothy; Patton, Daniel J.; Gee, Albert O. (2015). Classifications in Brief: The Hawkins Classification for Talus Fractures. Clinical Orthopaedics and Related Research®, 473(9), 3046–3049. doi:10.1007/s11999-015-4136-x
13. Aebi J., Horisberger M., Frigg A. Radiographic study of pes planovarus. Foot Ankle Int. 2017; 38 (5): 526–31. DOI: 10.1177/1071100717690440
14. Crim Julia R. Imaging anatomy. Knee. Ankle. Foot. 2nd ed. Philadelphia:Elsevier, Inc.; 2017.
15. Chueire A.J., Carvalho Filho G., Kobayashi O.Y., Carrenho L. Treatment of congenital clubfoot using Ponseti method. Rev. Bras. Ortop. 2016; 51 (3): 313–8. DOI: 10.1016/ j.rboe.2015.06.020
16. Fortin PT. The midfoot is really deformed after hindfoot arthrodesis: how to salvage? Foot Ankle Clin. 2014 Sep;19(3):469-82. doi: 10.1016/j.fcl.2014.06.007. Epub 2014 Jul 3. PMID: 25129356
17. Vienne P. Interposition arthrodesis of the ankle. Oper Orthop Traumatol. 2005 Oct;17(4-5):502-17. English, German. doi: 10.1007/s00064-005-1141-y. PMID: 16331384.
18. Watanabe K, Teramoto A, Kobayashi T, Ogon I, Sakakibara Y, Kamiya T, Suzuki T, Yamashita T. Tibiotalocalcaneal Arthrodesis Using a Soft Tissue-Preserved Fibular Graft for Treatment of Large Bone Defects in the Ankle. Foot Ankle Int. 2017 Jun;38(6):671-676. doi: 10.1177/1071100717696252. Epub 2017 Mar 8. PMID: 28552043.
19. Roukis TS, Kang RB. Vascularized Pedicled Fibula Onlay Bone Graft Augmentation for Complicated Tibiotalocalcaneal Arthrodesis With Retrograde Intramedullary Nail Fixation: A Case Series. J Foot Ankle Surg. 2016 Jul-Aug;55(4):857-67. doi: 10.1053/j.jfas.2015.12.003. Epub 2016 Jan 23. PMID: 26810126.
20. Thomas R, Daniels TR, Parker K. Gait analysis and functional outcomes following ankle arthrodesis for isolated ankle arthritis. J Bone Joint Surg Am. 2006;88(3):526–35.
21. Fuentes-Sanz A, Moya-Angeler J, Lopez-Oliva F, Forriol F. Clinical outcome and gait analysis of ankle arthrodesis. Foot Ankle Int. 2012;33(10):819–27.
22. Krause F, Younger AS, Baumhauer JF, Daniels TR, Glazebrook M, Evangelista PT, Pinzur MS, Thevendran G, Donahue RM, DiGiovanni CW. Clinical Outcomes of Nonunions of Hindfoot and Ankle Fusions. J Bone Joint Surg Am. 2016 Dec 7;98(23):2006-2016. doi: 10.2106/JBJS.14.00872. PMID: 27926682
23. Buchner M, Sabo D. Ankle fusion attributable to posttraumatic arthrosis: a long-term followup of 48 patients. Clin Orthop Relat Res. 2003;406:155–64.
24. Coester LM, Saltzman CL, Leupold J, Pontarelli W. Long-term results following ankle arthrodesis for post-traumatic arthritis. J Bone Joint Surg Am. 2001 Feb;83(2):219-28. doi: 10.2106/00004623-200102000-00009. PMID: 11216683.
25. Elghazy MA, Hagemeijer NC, Waryasz GR, Guss D, O'Donnell S, Blankenhorn B, DiGiovanni CW. Tibial Stress Fracture Following Ankle Arthrodesis. Foot Ankle Int. 2020 May;41(5):556-561. doi: 10.1177/1071100720907595. Epub 2020 Feb 17. PMID: 32064929.
26. S. García; P. Camacho; J.M. Segur; P. Fernández De Retana; A. Combalía (2001). Stress fractures of the tibia after ankle arthrodesis: a review of three cases. 7(3), 175–180. doi:10.1046/j.1460-9584.2001.00256.x
27. Taniguchi A., Takakura Y., Sugimoto K., et al. The use of a ceramic talar body prosthesis in patients with aseptic necrosis of the talus. Journal of Bone and Joint Surgery. 2012;94(11):1529–1533. doi: 10.1302/0301-620X.94B11.29543
28. Harnroongroj T, Harnroongroj T. The Talar Body Prosthesis: Results at Ten to Thirty-six Years of Follow-up. J Bone Joint Surg Am. 2014 Jul 16;96(14):1211-1218. doi: 10.2106/JBJS.M.00377. PMID: 25031376.
29. Ando Y, Yasui T, Isawa K, Tanaka S, Tanaka Y, Takakura Y. Total Talar Replacement for Idiopathic Necrosis of the Talus: A Case Report. J Foot Ankle Surg. 2016 Nov-Dec;55(6):1292-1296. doi: 10.1053/j.jfas.2015.07.015. Epub 2015 Sep 18. PMID: 26387058.
30. Harnroongroj, T.; Harnroongroj, T. (2014). The Talar Body Prosthesis: Results at Ten to Thirty-six Years of Follow-up. The Journal of Bone & Joint Surgery, 96(14), 1211–1218. doi:10.2106/JBJS.M.00377
31. Кузнецов, В.В. Эндопротезирование таранной кости керамическим эндопротезом в сочетании с тибиальным компонентом эндопротеза голеностопного сустава: клинический случай / В.В. Кузнецов, С.М. Гуди, Л.К. Скуратова, И.А. Пахомов // Травматология и ортопедия России. 2021;27(4):111-119.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения консолидированных в положении смещения переломов пяточной кости с посттравматическими деформациями заднего отдела стопы | 2024 |
|
RU2829420C1 |
| ТОТАЛЬНЫЙ ЭНДОПРОТЕЗ ГОЛЕНОСТОПНОГО СУСТАВА И ТАРАННОЙ КОСТИ | 2009 |
|
RU2407485C2 |
| Способ определения внутренней ротации голени | 2016 |
|
RU2614505C1 |
| Способ замещения тотальных и субтотальных дефектов пяточной кости у пациентов с остеомиелитом, дистальной нейропатией | 2023 |
|
RU2809134C1 |
| Способ пяточно-большеберцового артродеза при нейроостеоартропатии Шарко | 2022 |
|
RU2782784C1 |
| Способ лечения деформирующих повреждений подтаранного сустава и гемиэндопротез подтаранного сустава для его осуществления | 2021 |
|
RU2788474C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ГОЛЕНОСТОПНОГО СУСТАВА | 2024 |
|
RU2823860C1 |
| ЭНДОПРОТЕЗ ГОЛОВКИ ТАРАННОЙ КОСТИ И СПОСОБ ЕГО ИМПЛАНТАЦИИ | 2021 |
|
RU2801233C2 |
| Способ хирургической коррекции эквино-плоско-вальгусной деформации стопы у детей со спастическими формами ДЦП | 2020 |
|
RU2734992C1 |
| СПОСОБ КОРРЕКЦИИ ПОСТТРАВМАТИЧЕСКОЙ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ ЗАДНЕГО ОТДЕЛА СТОПЫ | 2009 |
|
RU2405485C1 |











Изобретение относится к медицине, а именно к травматологии и ортопедии и может быть использовано для эндопротезирования голеностопного сустава при посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава, при некрозе таранной кости с посттравматическим остеоартрозом голеностопного сустава. На стадии предоперационного планирования проводят МСКТ-исследование контрлатеральной здоровой таранной кости и выполняют ее зеркальную реконструкцию. Для этого создают индивидуальный имплант таранной кости с учетом таких показателей как: форма, размеры, объем неповрежденной контралатеральной таранной кости, отзеркаленной и адаптированной к стороне планируемой имплантации. На блоке индивидуального импланта таранной кости формируют вырезку по типу «ласточкиного хвоста», подходящую по формам и размерам к полиэтиленовому вкладышу эндопротеза голеностопного сустава. На виртуальном предоперационном планировании оценивают результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, таранно-ладьевидном, голеностопном суставах, с оценкой таких показателей как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол. На стадии операционного вмешательства проводят иссечение синовиальной оболочки голеностопного сустава, резецируют остатки таранной кости и удаляют их, производят астрагалэктомию таранной кости. В сформированное ложе устанавливают индивидуальный эндопротез таранной кости, адаптированный по форме и размеру к полиэтиленовому вкладышу и тибиальному компоненту эндопротеза голеностопного сустава. Тибиальный компонент голеностопного сустава устанавливают на костный цемент. В тибиальный компонент устанавливают импактор для впрессовывания полиэтиленового вкладыша. Устанавливают полиэтиленовый вкладыш. Турникет снимают, выполняют гемостаз, рану послойно ушивают, накладывают асептическую повязку, выполняют гипсовую иммобилизацию глубокой задней гипсовой шиной. Способ обеспечивает коррекцию деформации, устранение болевого синдрома и сохранение движений в голеностопном, подтаранном и таранно-ладьевидном суставах за счет использования индивидуального импланта таранной кости в сочетании с тибиальным компонентом и фиксированным в него полиэтиленовым вкладышем эндопротеза голеностопного сустава. 20 ил., 1 пр.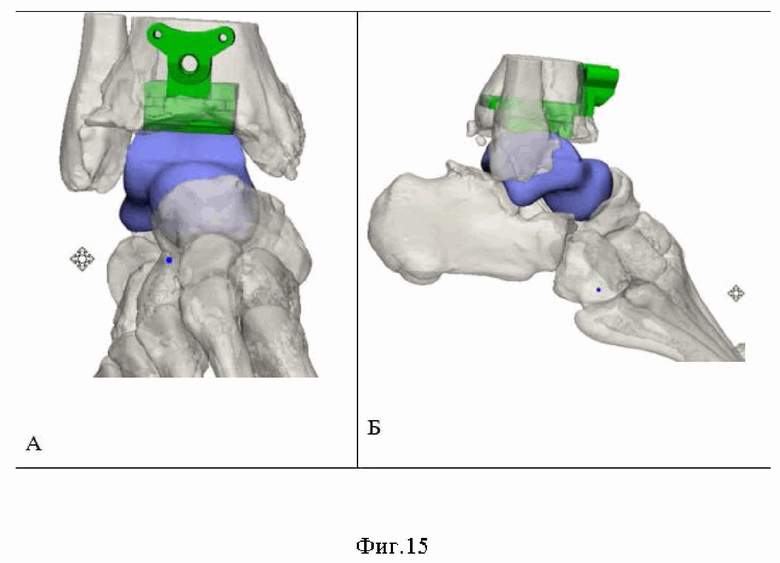
Способ эндопротезирования голеностопного сустава при посттравматической эквино-варо-приведенной деформации стопы и голеностопного сустава, при некрозе таранной кости с посттравматическим остеоартрозом голеностопного сустава, включающий предоперационное планирование, наложение турникета, осуществление оперативного доступа по передней поверхности голеностопного сустава, в пространстве между сухожилиями длинного разгибателя 1 пальца и передней большеберцовой мышцы послойно рассекаются кожа, подкожно-жировая клетчатка до кости, защищая сосудисто-нервный пучок, выполнение субпериостальной диссекции в латеральном и медиальном направлениях с обнажением пилона большеберцовой кости, шейки и головки таранной кости, голеностопного сустава и проведение эндопротезирования, отличающийся тем, что на стадии предоперационного планирования проводят МСКТ-исследование контрлатеральной здоровой таранной кости и выполняют ее зеркальную реконструкцию, для этого создают индивидуальный имплант таранной кости с учетом таких показателей как: форма, размеры, объем неповрежденной контралатеральной таранной кости, отзеркаленной и адаптированной к стороне планируемой имплантации, на блоке индивидуального импланта таранной кости формируют вырезку по типу «ласточкиного хвоста», подходящую по формам и размерам к полиэтиленовому вкладышу эндопротеза голеностопного сустава, на виртуальном предоперационном планировании оценивают результаты измерений, взаимоотношений и пространственной ориентации таранной кости в подтаранном, таранно-ладьевидном, голеностопном суставах, с оценкой таких показателей как: тало-метатарзальный угол, ось таранной кости, таранно-пяточный угол, на стадии операционного вмешательства проводят иссечение синовиальной оболочки голеностопного сустава, резецируют остатки таранной кости и удаляют их, производят астрагалэктомию таранной кости, в сформированное ложе устанавливают индивидуальный эндопротез таранной кости, адаптированный по форме и размеру к полиэтиленовому вкладышу и тибиальному компоненту эндопротеза голеностопного сустава, тибиальный компонент голеностопного сустава устанавливают на костный цемент, в тибиальный компонент устанавливают импактор для впрессовывания полиэтиленового вкладыша, устанавливают полиэтиленовый вкладыш, затем турникет снимают, выполняют гемостаз, рану послойно ушивают, накладывают асептическую повязку, выполняют гипсовую иммобилизацию глубокой задней гипсовой шиной.
| Taniguchi A., Takakura Y., Sugimoto K., et al | |||
| The use of a ceramic talar body prosthesis in patients with aseptic necrosis of the talus | |||
| Journal of Bone and Joint Surgery | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| СПОСОБ ФУТЕРОВКИ КАНАТНЫХ БЛОКОВ | 1967 |
|
SU214964A1 |
| Способ двухэтапного замещения тотальных и субтотальных дефектов стопы при артропатии Шарко | 2022 |
|
RU2776414C1 |
| Способ хирургического замещения полнослойных костно-хрящевых дефектов суставной поверхности таранной кости с хондропатией и асептическим некрозом | 2021 |
|
RU2766042C1 |
| Пловучая землечерпательная машина для добычи и обработки лечебной грязи | 1928 |
|
SU14129A1 |
| Taniguchi A, Takakura Y, Tanaka Y, Kurokawa H, | |||
Авторы
Даты
2023-07-24—Публикация
2022-12-11—Подача