Изобретение относится к медицине, а именно к сосудистой хирургии.
Известен способ ампутации нижней конечности на границе верхней и средней трети голени, заключающийся в полном удалении камбаловидной мышцы, а при необходимости также и мышцы передней и наружной групп и формировании культи голени за счет икроножного кожно-мышечного лоскута. Данный способ миопластической ампутации голени разработан в Институте хирургии им. А.В. Вишневского РАМН для пациентов с хронической критической ишемией нижних конечностей.
Известен способ костно-пластической ампутации нижней трети голени, где после формирования опилов большеберцовой и пяточной костей в них просверливают по одному косонаправленному каналу, которые продолжают друг друга при сопоставлении фрагмента пяточной кости с большеберцовой костью. Затем отсекают ахиллово сухожилие у места прикрепления к пяточной кости и выкраивают лоскут, который проводят в каналы и фиксируют на выходе из канала пяточной кости, что снижает послеоперационные осложнения. [Патент РФ 2171647 от 10.08.2001]
Недостатки способов: короткая культя, не сохраняется опорная функция конечности, трудности в ношении протеза, так как основная нагрузка ложится на культю конечности длиной 15-20 см.
Наиболее близким к заявленному, является способ костно-пластической ампутации голени в нижней трети предложенная Н.И. Пироговым. Анестезиологическое пособие - региональная анестезия. Больного укладывают на спину. Для выполнения ампутации указанным способом делают два разреза: 1-й - «стремяобразный» разрез всех мягких тканей от медиальной до латеральной лодыжки через подошву; 2-й - дугообразный разрез кожи и поверхностной фасции по тыльной поверхности стопы. Из этого разреза на уровне сократившейся кожи вскрывают голеностопный сустав, затем пересекают его боковые связки и вывихивают таранную кость. Установив пилу позади нее, перепиливают пяточную кость в плоскости подошвенного разреза. Удаляют весь передний отдел стопы вместе с таранной и частью пяточной кости, после чего над лодыжками перепиливают кости голени. Поперечный срез костей голени закрывают лоскутом, который включает пяточный бугор, покрытый надкостницей [АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ: учебное пособие/ Г.И. Сонголов, О.П. Галеева; ГБОУ ВПО ИГМУ Минздравсоцразвития России. - Иркутск: ИГМУ, 2013. - с.60].
Недостатки: техническая сложность, возможно повреждение ветвей задней большеберцовой артерии при пересечении медиальной связки голеностопного сустава и омертвение пяточной кости, смещение пяточного бугра с опила большеберцовой кости из-за возросшей тяги пяточного (ахиллова) сухожилия, это требует соединения пяточного трансплантата с костями голени специальными швами, возможность развития травматического бурсита под ахилловым сухожилием после изменения ориентации пяточного бугра (от относительно горизонтального к относительно вертикальному).
Известен способ ампутации конечности на уровне голени у больных с облитерирующими поражениями сосудов нижних конечностей, где после перепиливания берцовых костей по задней поверхности их дистальных частей рассекают ткани вдоль надкостницы на расстояние 8 см от распила. Крючками отводят кости дистально, задний кожно-мышечно-фасциальный лоскут выкраивают после лигирования магистральных сосудов. Способ увеличивает размер доступа, что улучшает обзор сосудистых пучков и нервов, уменьшает опасность травмирования магистральных артерий и вен. [Патент РФ 2547777 от 10.04.2015]
Недостатки: сложность выполнения, что бы лоскут прижился необходимо адекватное функционирование берцовых артерий, при подшивании пяточного лоскута к ране происходит перегиб сосудистого пучка, что может привести к тромбозу артерий
Задачей изобретения является разработка малотравматичного способа ампутации нижней конечности с сохранением опорной функции, состоятельной культей, возможностью использования протеза при нарушении кровоснабжения нижней конечности и/или наличием гнойно-некротического процесса в стопе.
Сущность изобретения, как известно, при сахарном диабете, эндартериите поражение сосудистого русла происходит в основном микроциркуляторного русла и артерий малого диаметра. В таких случаях часто развиваются гнойно-некротические процессы в стопе с поражением сухожилий и связочного аппарата, лечение которого представляет наибольшие трудности, в связи, с чем приходится выполнять «высокие» ампутации конечности. Однако известно, что вокруг крупных суставав, в частности голеностопного, имеется хорошая коллатеральная сеть артерий, на чем и основана суть заявленного способа. Функционирование коллатералей во многом зависит от состояния глубокой артерии бедра. Глубокая артерия бедра, являясь артерией мышечного типа, менее подвержена стенотическому поражению. Анестезия региональная. Положение больного на спине, пораженная конечность выпрямлена, находится на подушке. Разрез S-образный на 2 см дистальнее голеностопного сустава с формированием переднего и заднего лоскутов. Производится экзартикуляция берцовых костей в голеностопном суставе с выделением сухожилий разгибателей пальцев и Аххилова сухожилия. При отсутствии воспалительного поражения сухожилий, последние выделяются в ране насколько это возможно и отсекаются. При наличии воспалительного поражения сухожилий, они удаляются через отдельные разрезы на медиальной и латеральной поверхности нижней трети голени. После этого пилой Джигли спиливается суставная поверхность берцовых костей вместе с лодышками. При этом сохранными остаются передний и нижний берцовые связки, что способствует плотной фиксации берцовых костей и предотвращает их патологическую подвижность. При отсутствии в стопе гнойно-некротического процесса рана ушивается с оставлением тонкой дренажной трубки. При наличии гнойно-некротических изменений в стопе, то рана не ушивается, заживление происходит вторичным натяжением.
Осуществляемый способ продемонстрирован следующими примерами.
Клинический пример (1):
Больной Ш., 73 года, находился на стационарном лечении в отделении хирургии сосудов Республиканской клинической больницы г. Нальчика с диагнозом: Сахарный диабет, 2тип. Диабетическая ангиопатия нижних конечностей. Стеноз берцовых артерий с обеих сторон, окклюзия артерий стопы справа. Гангрена пальцев правой стопы.
В отделении больной обследован клинически и лабораторно:
 ЭКГ- закл-е: ритм синусовый, ЧСС 86 уд. в мин. Рубцовые (постинфарктные) изменения миокарда ЛЖ. Гипертрофия правого предсердия и левого желудочка.
ЭКГ- закл-е: ритм синусовый, ЧСС 86 уд. в мин. Рубцовые (постинфарктные) изменения миокарда ЛЖ. Гипертрофия правого предсердия и левого желудочка.
 Общ.ан.крови эр-ты 3.2 × 1012.гб. 115 г/л, лейк-ты 16,4 × 109, э-1; п-0, с-66, л-15, м-2, СОЭ 35 мм/час.
Общ.ан.крови эр-ты 3.2 × 1012.гб. 115 г/л, лейк-ты 16,4 × 109, э-1; п-0, с-66, л-15, м-2, СОЭ 35 мм/час.
 Сахар крови 15,6-14,0-12,5-12,2 ммоль/л,
Сахар крови 15,6-14,0-12,5-12,2 ммоль/л,
 Са 2.6ммоль/л.
Са 2.6ммоль/л.
 Билирубин 16,5 ммоль/л., реакция непрямая.
Билирубин 16,5 ммоль/л., реакция непрямая.
 Общий белок 59,0 г/л,
Общий белок 59,0 г/л,
 Мочевина 7.5 ммоль/л.
Мочевина 7.5 ммоль/л.
 Коагулограмма: фибриноген 4,0 г/л; ПТИ 1026 % Нт 41% , МНО-0,8.
Коагулограмма: фибриноген 4,0 г/л; ПТИ 1026 % Нт 41% , МНО-0,8.
 Общ.ан мочи цв. с/ж, реакция кислая, уд.вес 1020,белок отр., плоские ед. в п.зр.,лейк ед. в п.зр.
Общ.ан мочи цв. с/ж, реакция кислая, уд.вес 1020,белок отр., плоские ед. в п.зр.,лейк ед. в п.зр.
 Компьютерная ангиография сосудов нижних конечностей: закл. - стеноз поверхностной подколенной, берцовых артерии с обеих сторон, окклюзия артерий правой стопы. Центральный кровоток в глубокой артерии бедра до средней трети бедра.
Компьютерная ангиография сосудов нижних конечностей: закл. - стеноз поверхностной подколенной, берцовых артерии с обеих сторон, окклюзия артерий правой стопы. Центральный кровоток в глубокой артерии бедра до средней трети бедра.
Учитывая сохранный кровоток в бедренно-подколенном сегменте, глубокой артерий бедра, реконструктивная ангиохирургическая операция не показана. Наличие влажной гангрены пальцев правой стопы требовало оперативного вмешательства, а окклюзия артерий стопы не позволяет выполнить ампутацию стопы известными способами. Больному было предложено проведение операции разработанным методом.
Больной был оперирован: выполнена ампутация правой нижней конечности разработанным методом с удалением сухожилий разгибателей пальцев через отдельные разрезы в нижней трети голени. Рана не ушивалась.
Длительность операции 30 минут. Интраоперационная кровопотеря 50 мл.
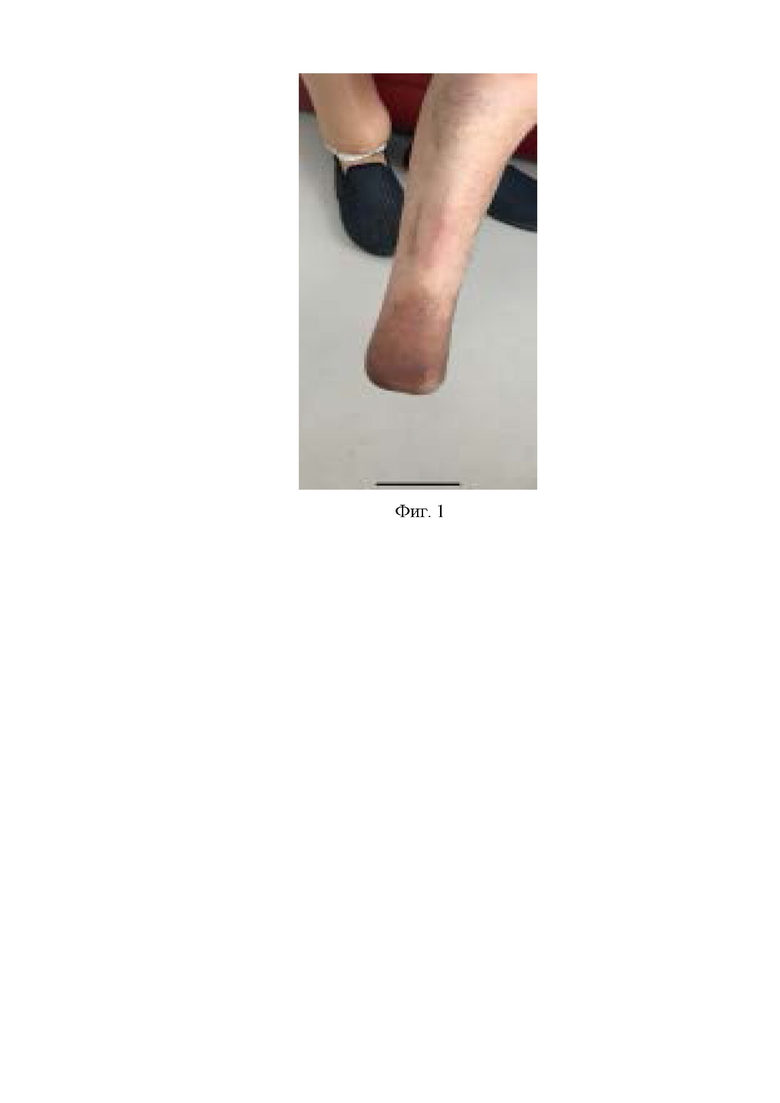
В послеоперационном периоде ко вторым суткам болевой синдром в ране был купирован, проводились ежедневные перевязки. Больной на 7 сутки переведен на мазевые перевязки и выписан на амбулаторное лечение. Полное закрытие раны через 4 недели. (Фиг. 1)
Клинический пример (2):
Больной К., 67 лет, находился на стационарном лечении в отделении хирургии сосудов Республиканской клинической больницы г. Нальчика с диагнозом: атеросклероз сосудов нижних конечностей, окклюзия поверхностной и подколенной артерии справа, поверхностной бедренной артерии слева. Хроническая критическая ишемия правой нижней конечности, хроническая ишемия левой нижней конечности II Б ст. Сухая гангрена правой стопы.
В отделении больной обследован клинически и лабораторно:
ЭКГ - закл-е: ритм синусовый, ЧСС 95 уд. в мин. диффузные изменения миокарда. Гипертрофия левого желудочка.
Общ.ан.крови эр-ты 3.0 × 1012.гб. 100 г/л, лейк-ты 12,4 × 109, э-1; п-0, с-66, л-15, м-2, СОЭ 20 мм/час.
Сахар крови 5,4 ммоль/л,
Са 2.78 ммоль/л.
Билирубин 10,5 ммоль/л., реакция непрямая.
Общий белок 65,0 г/л,
Мочевина 8.4 ммоль/л.
Коагулограмма: фибриноген 4,2 г/л; ПТИ 98 % Нт 41%
Общ.ан мочи цв. с/ж, реакция кислая, уд.вес 1015, белок отр., сахар отр., плоские ед. в п.зр.,лейк ед. в п.зр.
Компьютерная ангиография сосудов нижних конечностей: закл. - окклюзия поверхностной бедренной артерии от устья. Центральный кровоток в глубокой артерии бедра. Окклюзия подколенной артерии на всем протяжении, берцовых артерии до верхней трети голени с. Коллатеральный кровоток в медиальной и латеральной верхних коленных артериях и дистальной части берцовых артерий.
Учитывая сохранный магистральный кровоток в глубокой артерий бедра больному было предложено проведение первым этапом операции дистальноглубокобедренно-латеральноколенное шунтирование. В послеоперационном периоде допплерографически отмечается усиление кровотока в дистальной части берцовых артерий. Вторым этапом больному произведена операция предложенным способом. В виду отсутствия инфекционного поражения сухожилий разгибателей пальцев, последние отсечены в пределах раны. Рана укрыта сшитыми «редкими» узловыми швами кожными лоскутами. Длительность операции 20 минут. Интраоперационная кровопотеря 60 мл.
В послеоперационном периоде к третьим суткам болевой синдром в ране был купирован. Больной выписан из стационара на 9-е сутки после операци Клинический пример (3):
Клинический пример (3):
Больной К., 75 лет, находился на стационарном лечении в отделении хирургии сосудов Республиканской клинической больницы г. Нальчика с диагнозом: Сахарный диабет, 2тип. Диабетическая ангиопатия нижних конечностей. Стеноз-окклюзия берцовых артерий с обеих сторон. Гангрена пальцев левой стопы.
В отделении больной обследован клинически и лабораторно:
ЭКГ - закл-е: ритм синусовый, ЧСС 96 уд. в мин. Рубцовые (постинфарктные) изменения миокарда ЛЖ. Диффузно-дистрофические изменения миокарда.
Общ.ан.крови эр-ты 3.2 × 1012.гб. 120г/л, лейк-ты 18,4 × 109, э-1; п-0, с-66, л-15, м-2, СОЭ 40 мм/час.
Сахар крови 18,6-16,0-12,5-12,0-12,5 ммоль/л,
Са 2.7ммоль/л.
Билирубин 18,5 ммоль/л., реакция непрямая.
Общий белок 63,0 г/л,
Мочевина 7.5 ммоль/л.
Коагулограмма: фибриноген 6,0 г/л; ПТИ 102 % Нт 41% , МНО-1,25.
Общ.ан мочи цв. с/ж, реакция кислая, уд.вес 1020,белок отр., плоские ед. в п.зр.,лейк ед. в п.зр.
Компьютерная ангиография сосудов нижних конечностей: закл. - стеноз поверхностной бедренной, подколенной артерий, стено-окклюзия берцовых артерии с обеих сторон, окклюзия артерий левой стопы.
Первым этапом больному произведена баллонная ангиопластика берцовых артерий слева. В послеоперационном периоде отмечается увеличение ЛПИ с о,35 до 0, 63. В связи с развитием влажной гангрены пальцев, больному произведена ампутация пальцев. Однако гнойно-некротический процесс распространялся далее проксимально, в связи, с чем больному решено произвести ампутацию левой нижней конечности предложенным способом.
Больной был оперирован: выполнена ампутация левой нижней конечности разработанным способом с удалением сухожилий разгибателей пальцев через отдельные разрезы в нижней трети голени. Рана не ушивалась.
Длительность операции 20 минут. Интраоперационная кровопотеря 80 мл.
В послеоперационном периоде к третьим суткам болевой синдром в конечности купирован, проводились ежедневные перевязки. Больной на 5 сутки переведен на мазевые перевязки и выписан на амбулаторное лечение. Полное закрытие раны через 3,5 недели с рекомендациями.
Технический результат: техническая простота выполнения; возможность использования у больных с диффузным поражением артерии ниже щели коленного сустава; возможность использование у больным с диабетической ангиопатией; сохраняется опорная функция конечности (хотя пораженная конечность становится короче), остается длинная культя голени, что облегчает ношение протеза.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ дистально-глубокобедренно-коленного шунтирования | 2020 |
|
RU2741409C1 |
| СПОСОБ ЗАПИРАТЕЛЬНО-ГЛУБОКОБЕДРЕННОГО ШУНТИРОВАНИЯ | 2013 |
|
RU2522845C1 |
| СПОСОБ АМПУТАЦИИ СТОПЫ ПРИ РАСПРОСТРАНЕННЫХ ГНОЙНО-НЕКРОТИЧЕСКИХ ПОРАЖЕНИЯХ НА ФОНЕ ДИАБЕТИЧЕСКОЙ АНГИОНЕЙРОПАТИИ | 2004 |
|
RU2258485C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛУБОКОЙ ДИАБЕТИЧЕСКОЙ ФЛЕГМОНЫ СТОПЫ | 1999 |
|
RU2180810C2 |
| СПОСОБ АМПУТАЦИИ НИЖНЕЙ КОНЕЧНОСТИ НА УРОВНЕ ГОЛЕНИ | 2007 |
|
RU2354312C1 |
| Способ лечения гнойно-некротических процессов пальцев стопы при синдроме диабетической стопы | 2019 |
|
RU2704471C1 |
| СПОСОБ ПЛАСТИКИ ОБШИРНЫХ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ ГОЛЕНОСТОПНОГО СУСТАВА И ГОЛЕНИ С ДЕФЕКТОМ БОЛЬШЕБЕРЦОВОЙ КОСТИ, ПОЛУЧЕННЫХ ПРИ МИННО-ВЗРЫВНЫХ РАНЕНИЯХ И ДРУГИХ МЕХАНИЧЕСКИХ РАЗРУШЕНИЯХ | 2004 |
|
RU2255679C1 |
| СПОСОБ ТРЕХСУСТАВНОГО АРТРОДЕЗА СТОПЫ У ПАЦИЕНТОВ СО СПАСТИЧЕСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ | 2022 |
|
RU2775136C1 |
| Способ лечения облитерирующего тромбангиита | 1991 |
|
SU1821158A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СТОПЫ ПРИ ГНОЙНО-НЕКРОТИЧЕСКИХ ПОРАЖЕНИЯХ НА ФОНЕ ДИАБЕТИЧЕСКОЙ АНГИОНЕЙРОПАТИИ | 2007 |
|
RU2343869C1 |
Изобретение относится к медицине, а именно к хирургии и может быть использовано при ампутации нижней конечности. Разрез S-образный на 2-5 см дистальнее голеностопного сустава с формированием переднего и заднего лоскутов. Производится экзартикуляция берцовых костей в голеностопном суставе с выделением сухожилий разгибателей пальцев и Ахиллова сухожилия. При отсутствии воспалительного поражения сухожилий последние выделяются в ране насколько это возможно и отсекаются. При наличии воспалительного поражения сухожилий они удаляются через отдельные разрезы на медиальной и латеральной поверхности нижней трети голени. Затем спиливают суставную поверхность берцовых костей вместе с лодыжками, с сохранением передней и нижней берцовых связок, с удалением сухожилий разгибателей пальцев через отдельные разрезы на медиальной и латеральной поверхности нижней трети голени. Способ обеспечивает возможность сохранения опорной функции и возможность использования протеза за счет формирования состоятельной культи. 1 ил., 3 пр.
Способ ампутации нижней конечности, включающий вскрытие голеностопного сустава, пересечение его боковых связок, спиливание костей голени, отличающийся тем, что разрез S-образный на 2-5 см дистальнее голеностопного сустава с формированием переднего и заднего лоскутов, производится экзартикуляция берцовых костей в голеностопном суставе с выделением сухожилий разгибателей пальцев и Ахиллова сухожилия, при отсутствии воспалительного поражения сухожилий последние выделяются в ране насколько это возможно и отсекаются, при наличии воспалительного поражения сухожилий они удаляются через отдельные разрезы на медиальной и латеральной поверхности нижней трети голени, затем спиливается суставная поверхность берцовых костей вместе с лодыжками, с сохранением передней и нижней берцовых связок, с удалением сухожилий разгибателей пальцев через отдельные разрезы на медиальной и латеральной поверхности нижней трети голени.
| Ампутации и экзартикуляции: учебное пособие/ Г.И | |||
| Сонголов, О.П | |||
| Галеева; ГБОУ ВПО ИГМУ Минздравсоцразвития России | |||
| - Иркутск: ИГМУ, 2013 | |||
| Способ получения молочной кислоты | 1922 |
|
SU60A1 |
| СПОСОБ АМПУТАЦИИ КОНЕЧНОСТИ НА УРОВНЕ ГОЛЕНИ У БОЛЬНЫХ С ОБЛИТЕРИРУЮЩИМИ ПОРАЖЕНИЯМИ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ | 2013 |
|
RU2547777C1 |
| СПОСОБ КОСТНО-ПЛАСТИЧЕСКОЙ АМПУТАЦИИ НИЖНЕЙ ТРЕТИ ГОЛЕНИ | 1999 |
|
RU2171647C2 |
| СПОСОБ АМПУТАЦИИ ГОЛЕНИ ПРИ ХРОНИЧЕСКОЙ АРТЕРИАЛЬНОЙ ИШЕМИИ | 1991 |
|
RU2031632C1 |
| Способ ампутации нижней конечности | 1981 |
|
SU1057021A1 |
| ВИНТОВОЙ РЕЖУЩИЙ АППАРАТ ДЛЯ ЖАТВЕННЫХ МАШИН | 1924 |
|
SU3399A1 |
| Альтудов Ю | |||
| К | |||
| и др | |||
| Современные подходы по снижению частоты высоких | |||
Авторы
Даты
2023-08-28—Публикация
2022-06-16—Подача