Изобретение относится к медицине, а именно к оториноларингологии, и предназначено для оценки эффективности лечения аденоидита у пациентов детского возраста.
Диагноз аденоидит занимает лидирующие позиции в структуре оториноларингологической заболеваемости у детей в возрасте до 10-ти лет. Доля таких детей в структуре пациентов, состоящих на диспансерном учете, составляет от 20 до 73,6%. При этом, дети с диагнозом аденоидит - это пациенты не только лор-врача, но и педиатра. Несмотря на видимую простоту, данный диагноз у педиатров протекает «под флагом» часто болеющих детей. При этом каждое обострение считают за новый эпизод «неуточненной острой инфекции верхних отделов дыхательных путей», не проводя качественного лечения и диагностики вялотекущей патологии. При такой ситуации повторяющаяся вирусно-бактериальная персистенция на поверхности глоточной миндалины приводит к обсеменению трубной миндалины, слуховой трубы, это приводит к обструкции глоточного отверстия, что, в свою очередь, сопровождается изменением интратимпанального давления, способствуя развитию среднего отита и тубоотита, а также - экссудативного среднего отита, который в последнее время имеет тенденцию к росту частоты встречаемости в детском возрасте. Это приводит к снижению слуха, увеличению риска задержки формирования правильной речи у ребенка и другим поведенческим проблемам. Вирусно-бактериальная обсемененность, нарушение неспецифического иммунитета вызывают отек и блокаду естественных соустий околоносовых пазух носа, снижение парциального давления кислорода в пазухах, изменение физико-химических свойств секрета. При активной репликации и репродукции вирусы за счет своего цитопатического эффекта разрушают мерцательный эпителий, что в свою очередь формирует оптимальные условия для развития бактериальной инфекции, а также - для перехода ее на собственную пластинку слизистой оболочки, что ведет к ее утолщению экссудативного и пролиферативного характера. Проведенные раннее исследования этой проблемы подтверждают, что часто именно с аденоидита начинается развитие риносинусита. Параллельное течение аденоидита и риносинусита образует порочный круг: оба заболевания протекают как единый процесс, взаимно пролонгируя и отягощая друг друга. Есть мнение, что сочетание патологии глоточной миндалины, тубарной зоны и придаточных пазух носа является проявлением осложненной коморбидности.
Воспаление носоглоточной миндалины потенциально опасно не только из-за риска развития хронической патологии, но и формирования социальных проблем (снижение успеваемости ребенка, отставание его от учебной программы, снижение его адаптации в коллективе сверстников), ухудшение психологического микроклимата в семье, необходимость родителей пребывать на больничном листе по уходу за часто болеющим ребенком. Учитывая социальную значимость проблемы формирования здоровья детей, представляется важным для пациентов с патологией носоглоточной миндалины комплексного подхода к профилактике, лечению и реабилитации.
Предлагаемые современные методы лабораторной диагностики аденоидитов не всегда применимы в амбулаторной практике, т.к. они сложны, затратны и, в большинстве случаев, не могут быть реализованы в условиях существующего оснащения рабочего места врача. Решением данной проблемы являются попытки использования в комплексном обследовании маленьких пациентов методов изучения воздушных потоков внутри сложной структуры полости носа. По полученным характеристикам такого движения можно диагностировать наличие, отсутствие заболевания, характер его течения, адекватность проводимого лечения.
На сегодняшний день для оценки внутриносовой аэродинамики в оториноларингологической практике используются различные методы диагностики нарушений функции носового дыхания.
Известен способ оценки функции носового дыхания, предназначенный для пациентов с перфорацией перегородки носа (Патент РФ №2749486, МПК А61В 5/00, СПК А61В 5/00, публ. 2021 г.), включающий проведение трехкратно акустической ринометрии АР в правом и левом носовом ходе по отдельности, в ходе которой измеряют минимальную площадь поперечного сечения МППС1 на отрезке от 0 до 22,0 мм от входа в преддверье полости носа, а именно до закрытия перфорации, после закрытия перфорации, герметизируя при этом правый общий носовой ход от левого, и после применения сосудосуживающих средств, рассчитывая средние значения полученных показателей, после чего делают вывод о степени влияния перфорации перегородки носа на внутриносовую аэродинамику, при этом значение МППС1 равное 0,5-0,7 см2 для каждой половины носа считают физиологичным, значение МППС1 менее 0,5 см2 принимают за патологическое сужение носового потока, отличающийся тем, что до проведения акустической ринометрии АР осуществляют эндоскопическое исследование полости носа, определяя локализацию и размеры дефекта, затем выполняют компьютерную томографию околоносовых пазух, на ее основе строят компьютерную модель строения полости носа, по которой определяют толщину перегородки носа кпереди от зоны перфорации перегородки носа, длину большей полуоси и длину малой полуоси дефекта перегородки носа, затем рассчитывают площадь изображения перфорации.
Недостатками данного способа являются:
- невозможность использования данного способа оценки функции носового дыхания для маленьких пациентов;
- изучение циркуляции воздушной струи с помощью модели не позволяет оценить индивидуальные и возрастные особенности внутриносовой архитектоники и аэродинамику в режиме реального времени;
- анализ только скорости носового потока не создает полное представление об аэродинамических процессах в полости носа.
- использование во время обследования нафтизина, что создает риск развития аллергической реакции.
Известен способ диагностики вазомоторного ринита (Патент №2265394, МПК А61В 5/08, публ. 2005 г.) путем исследования дыхательной функции носа посредством передней активной риноманометрии, отличающийся тем, что в исходном состоянии в одну половину носа вводят обтуратор и исследуют показатели вдоха и выдоха противоположной половины носа при самостоятельном дыхании больного, затем проводят то же исследование второй половины носа, после этого проводят физическую нагрузку в виде 20 приседаний, после которой повторно вводят обтуратор в одну половину носа и исследуют скорость прохождения объема воздуха противоположной половины, после чего меняют положение обтуратора, введя его в другую половину и проводят аналогичные измерения; по окончании исследования сравнивают показатели скорости прохождения объема воздуха через нос в покое и после физической нагрузки; и при увеличении скорости прохождения воздуха после физической нагрузки более чем на 105% диагностируют вазомоторный ринит.
Недостатками данного способа являются:
- невозможность использования данного способа оценки функции носового дыхания для пациентов детского возраста;
- необходимость проведения дополнительной физической нагрузки в виде 20 приседаний удлиняет время обследования пациента, что невыполнимо в условиях амбулаторного загруженного приема врача;
- анализ только скорости носового потока не позволяет получить полное представление об аэродинамических процессах в полости носа;
- способ не предназначен для оценки эффективности лечения аденоидита.
Известен способ дифференциальной диагностики хронического гипертрофического и вазомоторного ринитов (Патент РФ №2400136, МПК А61В 5/08, публ. 2010 г.), заключающийся в том, что измеряют объем потока носового дыхания посредством передней активной риноманометрии (ПАРМ), при этом в первый день проводят ПАРМ в вертикальном положении пациента, затем проводят ПАРМ в горизонтальном положении пациента, вычисляют разность значений объема потока носового дыхания при ПАРМ в вертикальном положении и ПАРМ в горизонтальном положении; на следующий день проводят контрольную ПАРМ в вертикальном положении пациента, после чего на пациента воздействуют сосудосуживающим интраназальным препаратом и через 30 мин проводят ПАРМ с фармакологической пробой, вычисляют разность значений объема потока носового дыхания при ПАРМ с фармакологической пробой и ПАРМ в вертикальном положении; далее вычисляют сумму значений первой и второй разностей, причем при сумме значений более 500 мл/с диагностируют вазомоторный ринит; при сумме значений 300-500 мл/с диагностируют вазомоторный ринит с гипертрофическими явлениями; при сумме значений менее 300 мл/с диагностируют хронический гипертрофический ринит.
Недостатками данного способа являются:
- проведение данной методики в течение двух дней удлиняет время обследования пациента, что чаще всего невыполнимо в условиях амбулаторного приема врача.
- использование во время обследования сосудосуживающего интраназального препарата создает риск развития аллергической реакции.
- невозможность использования данного способа оценки функции носового дыхания для пациентов детского возраста;
- способ не предназначен для оценки эффективности лечения аденоидита.
Наиболее близким является способ диагностики нарушений функции носового дыхания в результате назальной обструкции (Патент РФ №2701134, МПК A61F 11/00, СПК A61F 11/00, публ. 2018 г.), включающий проведение общего оториноларингологического осмотра, а также эндоскопическое исследование полости носа, выполнение передней активной риноманометрии, акустической ринометрии и ринорезистометрии, которые проводят до и после введения деконгестантов, полученные показатели определяют для фаз вдоха и выдоха и как для каждой стороны носа, так и суммарные; при этом показатели включают такие данные, как: носовой поток, внутриносовое сопротивление, коэффициент трения, гидравлический диаметр, затем на основании показателей устанавливают степень назальной обструкции, характер внутриносового потока, наличие или отсутствие коллапса носового клапана, его патологическое или физиологическое влияние на формирование воздушного потока, наличие или отсутствие зон патологического сужения внутри полости носа; проводят оценку показателей в соответствии с классификациями назальной обструкции и обструкции для каждой стороны носа; после чего дифференцируют показатели на структурный, функциональный и смешанный компоненты нарушения носового дыхания и в зависимости от этого выбирают тактику лечения.
Недостатками данного способа являются:
- данный способ описан только для взрослых пациентов;
- изучение циркуляции воздушной струи с помощью модели не позволяет оценить индивидуальные особенности внутриносовой архитектоники и аэродинамику в режиме реального времени.
Техническим результатом предлагаемого изобретения является повышение точности и упрощение диагностической процедуры за счет укорочения времени исследования и объективизации его параметров, проведение персонализированной оценки особенностей внутриносовой архитектоники и аэродинамики в режиме реального времени у пациентов детского возраста с назальной обструкцией (аденоидит), возможность ее применения у детей, повышение точности и упрощение диагностической методики, сокращение времени проведения диагностической процедуры, исключение применения различных сосудосуживающих интраназальных препаратов и/или дополнительной физической нагрузки.
Для достижения указанного технического результата в способе оценки эффективности лечения аденоидита у пациентов детского возраста, включающем проведение общего оториноларингологического осмотра, эндоскопического исследования полости носа и риноманометрии до и после консервативного лечения, предлагается дополнительно проводить эндоназальную термометрию носового воздушного потока одновременно с риноманометрией и исследуют показатели давления и температуры носового воздушного потока каждые 2 миллисекунды в течение 1 минуты нефорсированного носового дыхания одновременно для правого и левого носовых ходов, вычисляют коэффициенты Херста для температуры и давления для правого (НтR и НрR) и левого (НтL и НрL) носовых ходов по формуле: R/S=(τ/2)Н, где Н - коэффициент Херста, R/S - размах между минимальным и максимальным значениями, τ - период времени, затем вычисляют коэффициенты Херста для температуры (Нт) и давления (Нр) как средние значения (НтL, Нт R) и (НрL, НрR), и при величине НТ 0,8261-0,9615 и HP 0,6531-0,9786 оценивают лечение аденоидита как эффективное, а при величине значения НТ 0,8260 и менее и HP 0,6530 и менее оценивают лечение аденоидита как неэффективное.
На фиг. 1А, 2А отображена визуализация в виде 2D кривых, отражающих индивидуальные особенности носового дыхания, соответственно, до и после лечения.
На фиг. 1Б, 2Б отображена визуализация в виде 3D кривых, отражающих индивидуальные особенности носового дыхания, соответственно, до и после лечения.
Способ осуществляют следующим образом.
Первым этапом проводится сбор жалоб пациента, уточнение анамнеза заболевания. Затем выполняется оториноларингологический осмотр, во время которого при передней риноскопии уделяется внимание состоянию слизистой оболочки полости носа, носовых раковин, характеру содержимого полости носа. Далее, в ходе эндоскопического исследования носоглотки определяется размер аденоидных вегетаций, наличие воспалительных явлений на их поверхности, взаимоотношение размеров аденоидных вегетаций и устья слуховых труб справа и слева.
Вторым этапом, выполняется анализ температуры (Т) и давления (Р) регистрируемого воздушного потока. В качестве одного из расчетных показателей носового дыхания используется коэффициент Херста (Н), с помощью которого и проводят анализ получаемых временных рядов.
Оценку параметров носового дыхания (давления и температуры воздушного потока) у детей осуществляют в режиме реального времени каждые 2 миллисекунды в течение 1 минуты и на основе массива полученных данных вычисляют коэффициент Херста в качестве диагностического критерия до и после проведенного консервативного лечения по формуле:
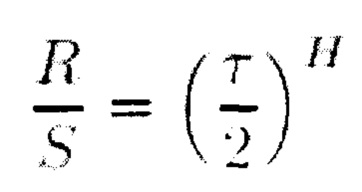
Где R/S - размах между минимальным и максимальным значениями; τ - период времени, Н - коэффициенты Херста, для температуры (НТ) и давления (HP).
Исследование проводят в помещении с постоянной температурой воздуха 20-22°С в соответствии с рекомендациями Европейского комитета по стандартизации риноманометрической методологии (2004).
Пациенту одномоментно в правое и левое преддверие носа на глубину 1.0 см устанавливают термо- и манометрические датчики, при этом датчики не должны касаться стенок полости носа и должны быть зафиксированы. Далее пациент, в положении сидя, спокойно дышит носом (нефорсированное носовое дыхание) в течение 1 минуты, при этом рот должен быть закрыт.
Производят одновременно запись показателей давления и температуры носового воздушного потока каждые 2 миллисекунды одновременно для правого и левого носовых ходов и вычисление коэффициентов Херста для температуры (НТ) и давления (HP).
Дополнительно динамику анализируемых параметров возможно визуализировать в виде 2D (фиг. 1А, Б) и 3D (фиг. 2А, Б) кривых, отражающих индивидуальные особенности носового дыхания, которые имеют волнообразный вид с характерными для воздушных потоков при свободном и затрудненном носовом дыхании изменениями растровой, векторной и фрактальной составляющих. В качестве примера приводим визуализацию динамики давления воздушного потока носового дыхания у детей с аденоидитом до (фиг. 1А, 2А) и после (фиг. 1Б, 2Б) лечения с помощью компьютерной обработки результатов. Обращает внимание изменение графического изображения процесса носового дыхания в условиях нормы и у больных аденоидитом.
По предлагаемому способу проведена оценка параметров носового дыхания 10 детей от 3 до 10 лет с диагнозом аденоидит, находящихся на амбулаторном лечении. У всех пациентов верифицирован основной диагноз аденоидит, у 71,4% обследованных детей выявлена гипертрофия аденоидных вегетаций 2 степени, у 14,3% - гипертрофия аденоидных вегетаций 3 степени, у 28,6% - евстахеит.
Критерии включения: возраст - с 3-х до 10 лет; наличие жалоб (затруднение носового дыхания, отделяемое из носа, запах изо рта, храп во время сна, гнусавость, периодический кашель, частые отиты, тубоотиты, периодическое снижение слуха в анамнезе); преимущественное дыхание через рот; увеличение лимфоидной ткани носоглотки с признаками воспаления при эндоскопическом исследования носоглотки; увеличение аденоидных вегетаций до II-III степени при рентгенографии носоглотки. Критерии невключения/исключения: возраст до 3-х лет и старше 10 лет; острый аденоидит; гипертермия; отказ от обследования; наличие сопутствующих заболеваний (патологии щитовидной железы; онкологических и гематологических заболеваний).
Стандартные методы обследования и лечения проводили согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J3 5.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)».
Дополнительно у всех пациентов в динамике (до лечения и после лечения) исследовали показатели носового дыхания (температура и давление, регистрируемые каждые 2 миллисекунды в течение 1 минуты). В качестве расчетных показателей носового дыхания использовали коэффициенты Херста (Н), с помощью которых проводили анализ получаемых временных рядов измерения температуры и давления воздушного потока. Диагностическим критерием служили коэффициенты Херста, получаемые из среднесуммарного значения показателей для правого и левого носовых ходов.
При исследовании оценки параметров носового дыхания в контрольной группе (здоровые дети и эффективно пролеченные от аденоидита) по предлагаемому способу, установлено, что в норме величина показателя НТ находится в диапазоне 0,8261-0,9615, а величина показателя HP в диапазоне 0,6531-0,9786, а не в норме (у больных аденоидитом и неэффективно пролеченных детей) величина значения НТ составляет 0,8260 и менее и HP 0,6530 и менее.
В таблицах 1 и 2 представлены результаты исследования параметров носового дыхания у детей с аденоидитами до и после консервативного лечения.
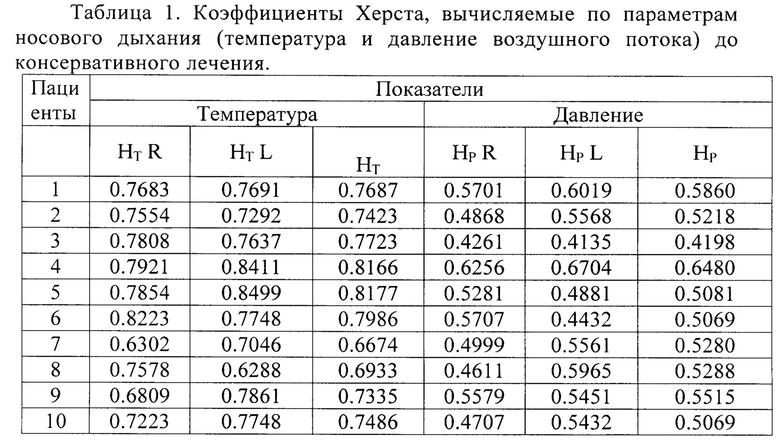
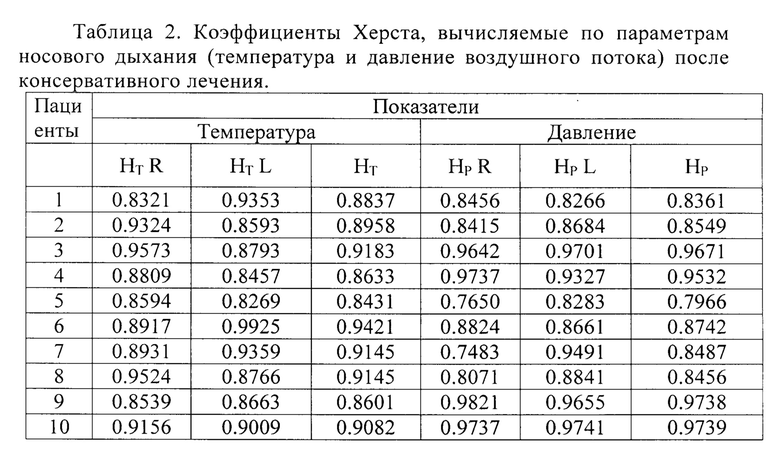
Высокая точность и объективность предлагаемого способа подтверждена также нижеприведенными клиническими примерами.
Пример 1. Пациент И., 5 лет. Обратился с жалобами со слов папы - на частые простудные заболевания. Жалобы около 3-х месяцев, лечились у педиатра - местная противовоспалительная терапия с выздоровлением. Ребенок посещает д/сад. Аллергоанамнез не отягощен.
При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание умеренно затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности слизисто-гнойное отделяемое. Область устья слуховых труб частично прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. Тимпанометрия тип С.
Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. Тимпанометрия тип С.
После осмотра диагностирован Аденоидит J35.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты по предлагаемому способу. Для этого в правое и левое преддверие носа устанавливали датчики для исследования параметров носового дыхания на глубину 1.0 см, при этом врачом контролировалось, чтобы датчики не касались стенок носовой полости и были зафиксированы. Далее ребенку в положении сидя предлагалось спокойно подышать носом в течение 1 минуты, при этом рот ребенка был закрыт. Далее врачом проводился анализ полученных данных. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: HTR - 0.7811, HTL - 0.7837, НТ - 0.7824, давление HPR - 0.4625, HPL-0.5744, HP - 0.5184. После проведенного лечения осуществляли контрольное исследование параметров носового дыхания предлагаемым способом, описанным выше. Получены следующие показатели коэффициентов Херста: HTR -0.8269, HTL - 0.8594, HT - 0.8431; HPR - 0.7650, HPL - 0.8283, HP - 0.7966. Результаты проведенного исследования были соотнесены со стиханием воспалительных явлений у данного пациента, лечение аденоидита оценено как эффективное. Оториноларингологический осмотр подтвердил стихание воспалительных явлений и восстановление носового дыхания.
Пример 2. Пациент М., 6 лет. Обратился, со слов мамы, с жалобами на кашель, заложенность носа, на выделения в носоглотке. Из анамнеза - проводил симптоматическое противокашлевое лечение у педиатра в течение 2-х недель. Аллергоанамнез не отягощен. Ребенок посещает д/сад. При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание умеренно затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого густого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности слизисто-гнойное отделяемое. Область устья слуховых труб частично прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. После осмотра диагностирован Аденоидит J35.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Дисфункция слуховых труб. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты предлагаемым способом. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: температура (HTR) - 0.8223, (HTL) - 0.7748, HT - 0.7985; давление (HPR) - 0.5707 (HPL) - 0.5432, НРср - 0.5569. После проведенного лечения - жалобы пациента стихли. Но во время оториноларингологического осмотра при контрольном исследовании параметров носового дыхания типичным способом, описанным выше, были получены показатели коэффициентов Херста: (HTR)- 0.6185, (HTL) - 0.8202, HT - 0.7193, давление (HPR) - 0.6141, (HPL) - 0.6258, HP - 0.6199. Результаты проведенного исследования не соответствовали нормам величин, характерных для контрольной группы. Поэтому пациенту была продолжена противовоспалительная терапия.
Пример 3. Пациент О., 3 года. Обратился, со слов мамы, с жалобами на часто повторяющийся длительно текущий насморк. Из анамнеза - данные жалобы около года. Аллергоанамнез не отягощен. Ребенок посещает д/сад. При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание умеренно затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого густого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности слизисто-гнойное густое отделяемое. Область устья слуховых труб частично прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, втянута. Тимпанометрия тип В.
Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, втянута. Тимпанометрия тип С.
После осмотра диагностирован аденоидит J3 5.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Дисфункция слуховых труб. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты описанным выше способом. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: температура (HTR) - 0.7683, (HTL) -0.7691 НТ - 0.7687, давление (HPR) - 0.5701, (HPL) - 0.6019 НРср - 0.5860. После проведенного лечения - жалобы пациента стихли. Во время оториноларингологического осмотра, подтверждающего стихание воспалительных явлений и восстановление носового дыхания, при контрольном исследовании параметров носового дыхания типичным способом, описанным выше, были получены показатели коэффициентов Херста: температура (HTR) - 0.8321, (HTL) - 0.9353, HT - 0.8261, давление (HPR) - 0.8456, (HPL) - 0.8266, HP - 0.8361. На основании полученных результатов проведенное лечение аденоидита было расценено, как эффективное.
Пример 4. Пациентка Г., 3 года. Обратилась, со слов мамы, с жалобами на заложенность носа, храп, на выделения в носоглотке, на утренний и ночной кашель. Из анамнеза - данные жалобы около недели. Аллергоанамнез не отягощен. При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание умеренно затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности слизисто-гнойное отделяемое. Область устья слуховых труб не прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, со световым конусом. Тимпанометрия тип А.
Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, со световым конусом. Тимпанометрия тип А.
После осмотра диагностирован Аденоидит J35.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Дисфункция слуховых труб. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты описанным выше способом. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: температура (HTR) -0.7554, (HTL) - 0.8966, HT - 0.8260, давление (HPR) - 0.4868, (HPL) - 0.5568, HP - 0.5218. После проведенного лечения - жалобы пациента стихли. Во время оториноларингологического осмотра, подтверждающего стихание воспалительных явлений и восстановление носового дыхания, при контрольном исследовании параметров носового дыхания типичным способом, описанным выше, были получены показатели коэффициента Херста: температура (HTR) - 0.9324, (HTL) - 0.8593, HT - 0.9615, давление (HPR) - 0.8415, (HPL) - 0.8684, HP - 0.8549. На основании полученных результатов проведенное лечение аденоидита было расценено, как эффективное.
Пример 5. Пациент Т., 5 лет. Обратился, со слов мамы, с жалобами на «постоянные шмыганья носом», на посапывания во время сна. Из анамнеза - данные жалобы около месяца, лечились самостоятельно промываниями полости носа. Аллергоанамнез не отягощен. Ребенок посещает д/сад. При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание несколько затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого густого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности слизистое густое отделяемое. Область устья слуховых труб частично прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, со световым конусом. Тимпанометрия тип А.
Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, со световым конусом. Тимпанометрия тип А.
После осмотра диагностирован Аденоидит J35.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Дисфункция слуховых труб. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты описанным выше способом. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: температура (HTR) - 0.7808, (HTL) - 0.7637, HT - 0.7722, давление (HPR) - 0.4261, (HPL) - 0.4135, HP - 0.4198. После проведенного лечения - жалобы пациента стихли. Во время оториноларингологического осмотра, подтверждающего стихание воспалительных явлений и восстановление носового дыхания, при контрольном исследовании параметров носового дыхания типичным способом, описанным выше, были получены показатели коэффициента Херста: температура (HTR) 0.9573, (HTL) - 0.8793, HT - 0.9183, давление (HPR) - 0.9642, (HPL) - 0.9701, HP - 0.9786. На основании полученных результатов проведенное лечение аденоидита было расценено, как эффективное.
Пример 6. Пациент Б., 6 лет. Обратился, со слов мамы, с жалобами на насморк, на гнусавость, на периодическую боль в горле. Из анамнеза - жалобы около месяца, проводили лечение у педиатра (системные антибиотики, симптоматическая терапия, ИГКС) с временным улучшением. Аллергоанамнез не отягощен. При осмотре: перкуссия, пальпация области проекции ППН безболезненна. Форма наружного носа не изменена. Носовое дыхание умеренно затруднено.
При риноскопии: Фиброскопом Pentax (диаметр рабочей части фиброскопа 2.4 мм) проведена фиброэндоскопия полости носа и носоглотки: преддверия полости носа узкие, слизистая оболочка полости носа розовая, не отечная. В общих носовых ходах - отделяемое слизистого характера. Носовая перегородка по средней линии. В просвете носоглотки визуализируется аденоидная ткань, прикрывающая 1/2 просвета хоан. На ее гиперемированной поверхности обильное слизисто-гнойное отделяемое. Область устья слуховых труб частично прикрыта аденоидными вегетациями.
Орофарингоскопия: открывание рта полное. Небные миндалины - II степени, рыхлые, в лакунах - чисто. Слизистая задней стенки глотки с единичными лимфоидными гранулами.
Регионарные лимфоузлы (подчелюстные, шейные) - не увеличены, подвижные, безболезненные.
Правое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. Тимпанометрия тип С.
Левое ухо - при наружном осмотре форма ушной раковины, околоушная, заушная области не изменены. При пальпации околоушной, заушной области, козелка и наружного слухового прохода безболезненны. При отоскопии наружный слуховой проход широкий, чистый. Барабанная перепонка - серая, с укороченным световым конусом. Тимпанометрия тип С.
После осмотра диагностирован Аденоидит J35.8. Сопутствующее: Аденоидные вегетации II степени J35.2. Дисфункция слуховых труб. Назначено консервативное лечение согласно Клиническим рекомендациям от 2021 г. по коду МКБ-10 «J35.8 - другие хронические заболевания аденоидов и небных миндалин (например, аденоидит)». Дополнительно к скрининговым методам обследования, после получения согласия родителей на манипуляцию, проводилось исследование параметров носового дыхания в течение 1 минуты описанным выше способом. В качестве расчетных показателей носового дыхания были использованы коэффициенты Херста (Н). Их значения: температура (HTR) - 0.7921, (HTL) - 0.8411, HT - 0.8166, давление (HPR) - 0.6256, (HPL) - 0.6804, HP - 0.6530. После проведенного лечения - жалобы пациента стихли. Во время оториноларингологического осмотра, подтверждающего стихание воспалительных явлений и восстановление носового дыхания, при контрольном исследовании параметров носового дыхания типичным способом, описанным выше, были получены показатели коэффициентов Херста: температура (HTR) - 0.8809, (HTL) - 0.8457, HT - 0.8633, давление (HPR) - 0.9737, (HPL)0.9327, HP - 0.6531. На основании полученных результатов проведенное лечение аденоидита было расценено, как эффективное.
Способ дает возможность оториноларингологу на загруженном амбулаторном приеме быстро и объективно оценить динамику состояния пациента и эффективность выбранного способа консервативного лечения аденоидита. Для пациентов краткосрочность диагностической процедуры и ее неивазивность позволяет избежать негативной реакции со стороны самого пациента и сопровождающих его лиц. Таким образом, способ может быть успешно применен в амбулаторной практике врача оториноларинголога как высокоточная экспресс-диагностика, не требующая больших материальных затрат при организации рабочего места врача.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМПЛЕКСНОЙ ОЦЕНКИ ПРОГНОЗА ТЕЧЕНИЯ И ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ ГИПЕРТРОФИИ ГЛОТОЧНОЙ МИНДАЛИНЫ И ХРОНИЧЕСКОГО АДЕНОИДИТА У ДЕТЕЙ ПО ОКСИДАНТ/АНТИОКСИДАНТНОЙ АКТИВНОСТИ КОЖИ | 2014 |
|
RU2565838C1 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ЛОР-ОРГАНОВ | 2014 |
|
RU2572159C1 |
| КОМБИНИРОВАННЫЙ СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО АДЕНОИДИТА У ДЕТЕЙ СТАРШЕГО ШКОЛЬНОГО ВОЗРАСТА | 2005 |
|
RU2307686C1 |
| СПОСОБ ЛЕЧЕНИЯ АДЕНОРИНОСИНУСИТОВ | 2017 |
|
RU2662925C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО АДЕНОИДИТА У ДЕТЕЙ И ПОДРОСТКОВ | 2006 |
|
RU2332995C1 |
| Способ диагностики врожденного иммунитета слизистых оболочек носа для обоснования выбора лечения детей с гипертрофией аденоидных вегетаций | 2016 |
|
RU2623121C1 |
| Способ восстановления носового дыхания при аденоидитах у детей | 2021 |
|
RU2771259C1 |
| СПОСОБ ЛЕЧЕНИЯ АДЕНОИДНЫХ ВЕГЕТАЦИЙ | 2005 |
|
RU2306926C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО АДЕНОИДИТА У ДЕТЕЙ | 2011 |
|
RU2488399C1 |
| СПОСОБ ЛЕЧЕНИЯ АДЕНОИДИТА У ДЕТЕЙ | 2020 |
|
RU2757578C1 |
Изобретение относится к медицине, а именно к оториноларингологии. Проводят общий оториноларингологический осмотр, эндоскопическое исследование полости носа и риноманометрию до и после консервативного лечения. Дополнительно проводят эндоназальную термометрию носового воздушного потока одновременно с риноманометрией и исследуют показатели давления и температуры носового воздушного потока каждые 2 миллисекунды в течение 1 минуты нефорсированного носового дыхания одновременно для правого и левого носовых ходов. Вычисляют коэффициенты Херста для температуры и давления для правого (НтR и НрR) и левого (НтL и НрL) носовых ходов по формуле: R/S=(τ/2)н, где Н - коэффициент Херста, R/S - размах между минимальным и максимальным значениями, τ - период времени. Затем вычисляют коэффициенты Херста для температуры (Нт) и давления (Нр) как средние значения (НтL, Нт R) и (НрL, НрR). При величине НТ 0,8261-0,9615 и НР 0,6531-0,9786 оценивают лечение аденоидита как эффективное. При величине значения НТ 0,8260 и менее и НР 0,6530 и менее оценивают лечение аденоидита как неэффективное. Способ позволяет повысить точность и упростить диагностическую процедуру за счет укорочения времени исследования и объективизации его параметров, провести персонализированную оценку особенностей внутриносовой архитектоники и аэродинамики в режиме реального времени у пациентов детского возраста с назальной обструкцией, исключить применение различных сосудосуживающих интраназальных препаратов. 4 ил., 2 табл., 6 пр.
Способ оценки эффективности лечения аденоидита у пациентов детского возраста, включающий проведение общего оториноларингологического осмотра, эндоскопического исследования полости носа и риноманометрии до и после консервативного лечения, отличающийся тем, что дополнительно проводят эндоназальную термометрию носового воздушного потока одновременно с риноманометрией и исследуют показатели давления и температуры носового воздушного потока каждые 2 миллисекунды в течение 1 минуты нефорсированного носового дыхания одновременно для правого и левого носовых ходов, вычисляют коэффициенты Херста для температуры и давления для правого (НтR и НрR) и левого (НтL и НрL) носовых ходов по формуле: R/S=(τ/2)Н, где Н - коэффициент Херста, R/S - размах между минимальным и максимальным значениями, τ - период времени, затем вычисляют коэффициенты Херста для температуры (Нт) и давления (Нр) как средние значения (НтL, Нт R) и (НрL, НрR), и при величине НТ 0,8261-0,9615 и НР 0,6531-0,9786 оценивают лечение аденоидита как эффективное, а при величине значения НТ 0,8260 и менее и НР 0,6530 и менее оценивают лечение аденоидита как неэффективное.
| Способ диагностики нарушений функции носового дыхания | 2018 |
|
RU2701134C1 |
| Способ оценки функции носового дыхания | 2020 |
|
RU2749486C1 |
| US 20100175699 A1 15.07.2010 | |||
| Кунельская Н.Л | |||
| и др | |||
| Функциональная диагностика патологии наружного носового клапана | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Приспособление для соединения пучка кисти с трубкою или втулкою, служащей для прикрепления ручки | 1915 |
|
SU66A1 |
| Andrew J | |||
| Parker et al | |||
| Rhinomanometry in the selection for adenoidectomy and its relation to preoperative radiology | |||
| International Journal of | |||
Авторы
Даты
2023-10-04—Публикация
2022-10-06—Подача