Предлагаемое изобретение относится к области медицины, а именно к гепатобилиарной хирургии.
Известно, что одной из наиболее сложных проблем гепатобилиарной хирургии является реконструктивно-восстановительная хирургия внепеченочных желчных путей. При повреждениях желчных протоков частота развития осложнений после восстановительных операций достигает 48%, несостоятельность билиодигестивных соустий встречается в 42-65% (Курбонов, К.М. Несостоятельность швов билиодигестивного анастомоза / К.М. Курбонов, Н.М. Даминова, Д.А. Абдуллоев // Анн. хир. гепатол. - 2009. - №14. - С. 36-40). В отдаленном послеоперационном периоде рубцовые стриктуры гепатикоеюноанастомоза встречаются в 8,4-28,3% случаев (Management and outcome of patients with combined bile duct and hepatic arterial injuries after laparoscopic cholecystectomy / S.C. Schmidt [et al.] // Surgery. - 2004. - Vol. 135, N 6. - P. 613-618), а отдаленные неудовлетворительные результаты достигают 38% (Особенности лечения стеноза гепатикоеюноанастомоза / Чикаев В.Ф., Мингазетдинов М.А., Шарафисламов И.Ф., Бондарев Ю.В., Петухов Д.М., Букушкина В.А. // Вестник современной клинической медицины. 2020. Т. 13. №5. С. 85-89).
Известны различные способы формирования гепатикоеюноанастомоза.
Так известен способ, заключающийся в формировании терминолатерального гепатикоеюноанастомоза на выключенной петле тощей кишки по Ру с использованием гепатикодигестивного транспеченочного дренажа. Перед формированием билиодигестивного соустья осуществляют транспеченочное проведение дренажной трубки, далее отключают петлю тонкой кишки по Ру и приступают к формированию гепатикоеюноанастомоза в 4-5 см от слепого конца кишки, стенку которой подшивают узловыми серозно-мышечными швами к рубцовым тканям заднебоковой стенки протока слева и справа. Затем приступают к формированию задней полуокружности анастомоза - накладывают узловые швы через все слои стенки протока и кишки без захвата ее слизистой оболочки. Для этого используют мононить 4-0, швы не завязывают, а берут на держалки. В 10-15 см дистальнее анастомоза на стенку отводящей петли кишки накладывают кисетный шов, в центре которого делают небольшое отверстие, через которое проводят кишечный конец транспеченочного дренажа, после чего кисетный шов на выведенной трубке затягивают. Далее завязывают все швы на задней полуокружности анастомоза и формируют переднюю полуокружность анастомоза отдельными узловыми швами. После формирования анастомоза, оба конца транспеченочной дренажной трубки выводят на боковую поверхность брюшной стенки (Поздняков Б.В., Основы оперативной хирургии внепеченочных желчевыводящих путей: Руководство для постдипломной профессиональной подготовки врачей / Б.В. Поздняков, Е.М. Трунин, В.Б. Поздняков. - СПб.: ЭЛБИ-СПб, 2011. - с. 349-353).
К недостаткам этого способа следует отнести травматичность из-за повреждения паренхимы печени и стенок желчных протоков при проведении транспеченочного дренажа, а также трудоемкость и значительные временные затраты при его выполнении.
Кроме этого, длительность каркасного дренирования - не менее 2 лет и необходимость замены транспеченочного дренажа 3-6 раз в год, значительно снижают качество жизни пациентов и создают условия для развития хронического холангита.
Наиболее близким по технической сущности к предлагаемому является способ формирования гепатикоеюноанастомоза, включающий лапаротомию, ревизию ворот печени, выделение общего печеночного протока и долевых протоков, подведение к воротам печени петли тонкой кишки, выключенной по Ру, наложение одиночных узловых швов через стенки печеночного протока и тонкой кишки первоначально по задней, а потом по передней стенке анастомоза.
Известный способ осуществляют следующим образом. Выделенную петлю тощей кишки по Ру подводят к выделенному общему печеночному протоку, располагая «слепой» конец кишки слева. В 4-5 см от него формируют анастомоз однорядным узловым швом через все слои стенки протока и кишки (без захвата ее слизистой оболочки). Расстояние между швами 3 мм. При этом сначала накладывают швы на заднюю, а затем на переднюю полуокружность анастомоза (узелками наружу). Стенку кишки в зоне анастомоза дополнительно подшивают к рубцовым тканям на нижней поверхности печени узловыми швами (Поздняков Б.В. Основы оперативной хирургии внепеченочных желчевыводящих путей: Руководство для постдипломной профессиональной подготовки врачей / Б.В. Поздняков, Е.М. Трунин, В.Б. Поздняков. - СПб.: ЭЛБИ-СПб, 2011. - с. 344-347).
К недостаткам известного способа следует отнести ограниченное его применение при высоких повреждениях желчных протоков, так как кишка, подведенная высоко к воротам печени неотъемлемо мешает четкому проведению каждого узлового шва, что может стать причиной несостоятельности анастомоза.
Также завязывание узла вне просвета анастомоза, при формировании его задней стенки, требует ротации сшиваемых краев, что не всегда возможно при коротком сегменте желчного протока и, зачастую, приводит к его излишней травматизации, а также к прорезыванию швов.
Задачей заявляемого технического решения является разработка способа наложения гепатикоеюноанастомоза при повреждении внепеченочных желчных протоков во время холецистэктомии.
Техническим результатом предлагаемого способа является обеспечение надежной фиксации и прецизионного сопоставления сшиваемых сегментов, упрощение формирования задней стенки анастомоза, а также обеспечение билиарной декомпрессии.
Технический результат предполагаемого способа включает лапаротомию, ревизию ворот печени, выделение общего печеночного протока и долевых протоков, подведение к воротам печени петли тонкой кишки, выключенной по Ру, наложение одиночных узловых швов через стенки печеночного протока и тонкой кишки первоначально по задней, а потом по передней стенке анастомоза.
Основное отличие заявляемого способа заключается в том, что перед формированием задней стенки анастомоза на боковые стенки желчного протока и петли тонкой кишки накладывают «держалочные» швы.
Отличительные приемы заявленного способа также заключаются и в том, что при формировании задней стенки анастомоза накладывают одиночные прецизионные швы, узлы которых завязывают внутрь просвета. Лигатуры этих швов срезают кроме одной, которой фиксируют трубку дренажа в просвете желчного протока.
Отличие также заключается и в том, что на расстоянии 10-12 см от анастомоза в стенке отводящей кишки формируют отверстие, через которое вводят дренажную трубку в просвет желчных протоков и фиксируют ее концами оставленной лигатуры.
Отличительными приемами предлагаемого способа является и то, что переднюю стенку анастомоза ушивают непрерывным обвивным швом, при этом узел оставляют вне просвета анастомоза, после чего «держалочные» швы удаляют.
Авторам заявляемого способа неизвестно использование предлагаемых приемов для формирования гепатикоеюноанастомоза при повреждении внепеченочных желчных протоков во время холецистэктомии.
Проведенный сравнительный анализ с прототипом показал, что предлагаемый способ отличается от известного вышеперечисленными приемами и, следовательно, соответствует критерию изобретения «новизна».
Авторами заявляемого способа установлено преимущества предлагаемого способа перед известными, которое заключается в том, что:
- наложение «держалочных» швов перед формированием задней стенки анастомоза на боковые стенки желчного протока и петли тонкой кишки обеспечивает, как удобство работы, так и упрощение формирования задней стенки анастомоза, а также сближение сшиваемых сегментов, их надежную фиксацию и прецизионное сопоставление, что, в свою очередь, предупреждает несостоятельность анастомоза и формирование его стриктуры;
- наложение одиночных прецизионных узловых швов узлами внутрь при формировании задней стенки позволяет избежать ротации и дополнительного натяжения сшиваемых сегментов, что также способствует прецизионному сопоставлению слоев с минимальной травматизацией;
- срезанием лигатур одиночных прецизионных узловых швов по задней стенке анастомоза достигается хорошая визуализация, снижается риск запутывания и нагромождения нитей;
- фиксация трубки билиарного дренажа одной из лигатур на задней стенке анастомоза позволяет надежно и удобно закрепить его в зоне анастомоза, что обеспечивает постоянную декомпрессию и уменьшение нагрузки на швы, тем самым, снижается вероятность их прорезывания, а также обеспечивается возможность санации желчных протоков в случае холангита и осуществления рентгенологического контроля (по показаниям);
- ушивание передней стенки анастомоза непрерывным обвивным швом значительно упрощает выполнение предлагаемого способа, позволяя уменьшить временные затраты, а также равномерно распределить нагрузку на швы, уменьшая риск прорезывания нитей.
Изложенное выше позволяет сделать вывод о соответствии технического решения критерию «изобретательский уровень».
Способ, составляющий заявляемое изобретение, предназначен для использования в здравоохранении. Возможность его осуществления подтверждена описанными в заявке приемами. Заявляемый способ расширяет возможности техники хирургического вмешательства при выполнении реконструктивно-восстановительных операций на внепеченочных желчных протоках при их повреждении. Из изложенного следует, что заявляемое изобретение соответствует условию патентоспособности «промышленная применимость».
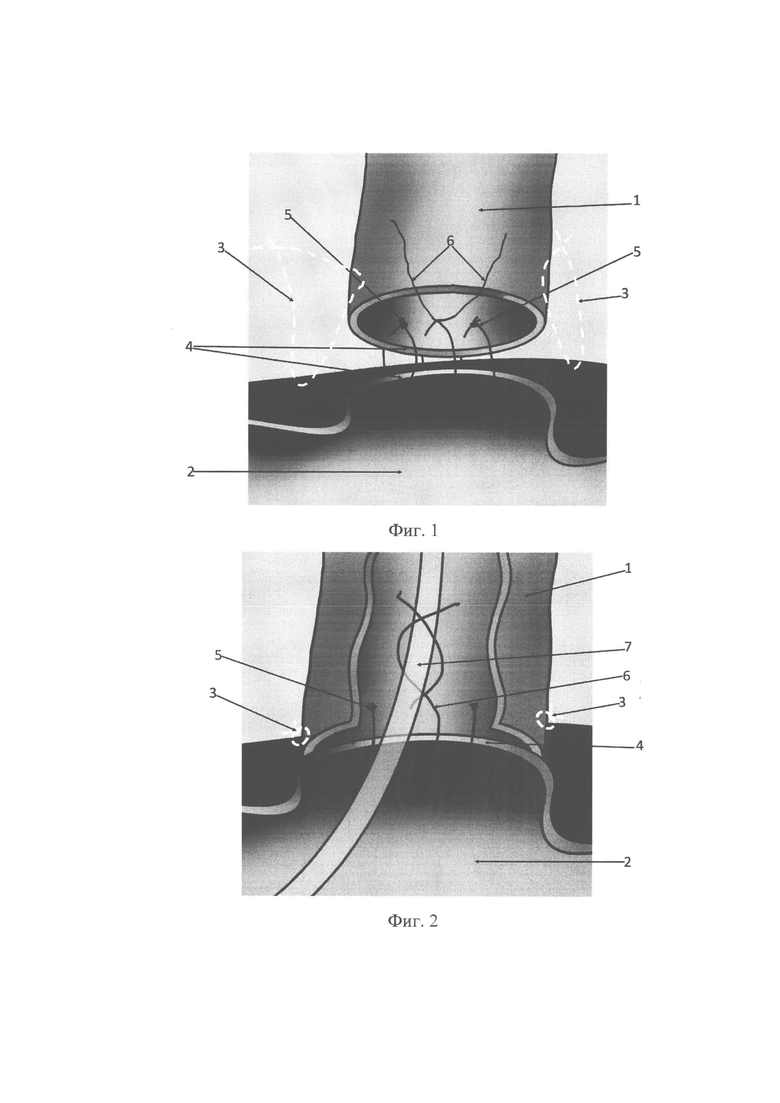
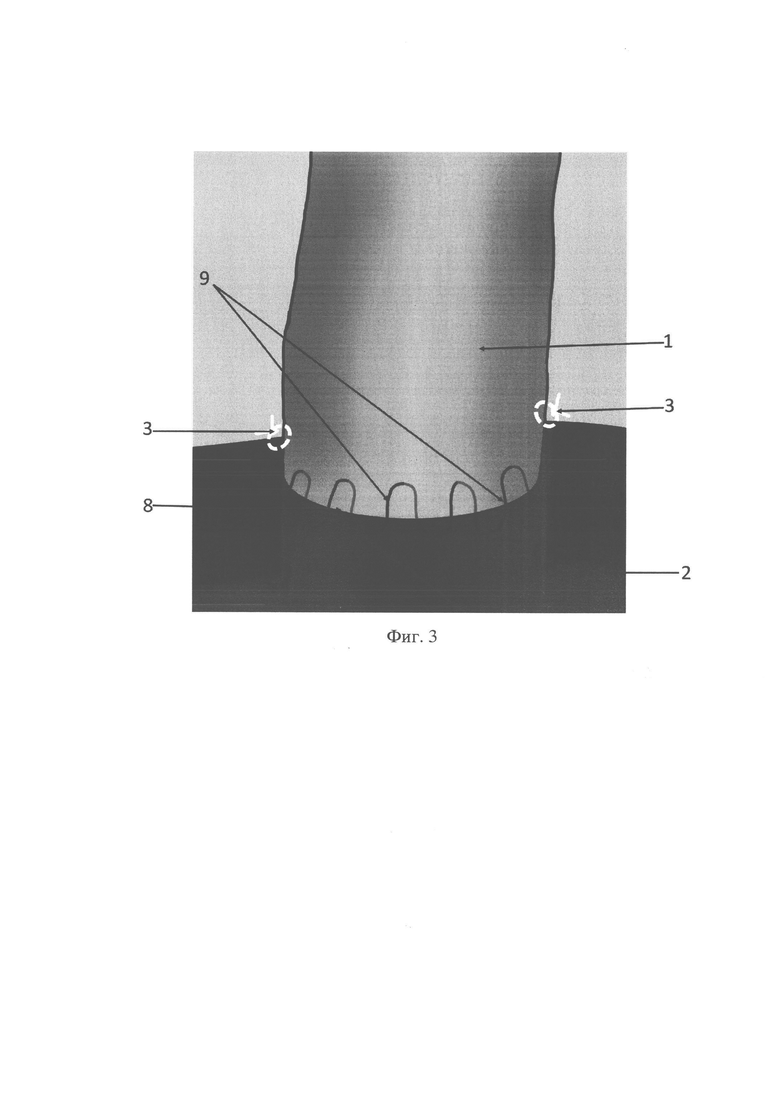
Заявляемый способ формирования гепатикоэнтероанастомоза поясняется фигурами 1-3, которые отражают этапы его формирования.
Так, на фиг. 1 показан этап наложения швов при формировании задней стенки анастомоза, на фиг. 2 - фиксация дренажа Фелькер к сформированной задней стенке анастомоза, на фиг. 3 - наложение непрерывного шва при формировании передней стенки анастомоза, где: 1 - сохраненная проксимальная часть общего печеночного протока (ОПЛ), 2 - отключенная по Ру петля тонкой кишки, 3 - «держалочные» швы, 4 - задняя стенка анастомоза, 5 - одиночные прецизионные узловые швы, 6 - одиночный прецизионный узловой шов с оставленной лигатурой, 7 - трубка дренажа, 8 - передняя стенка анастомоза, 9 - непрерывный обвивной шов.
Предлагаемый способ формирования гепатикоэнтероанастомоза осуществляют следующим образом: после выполнения лапаротомии проводят ревизию ворот печени, выделяют сохраненный проксимальный отдел общего печеночного протока 1 (фиг. 1-3) и долевые протоки. Визуализируют афферентные сосуды гепатодуоденальной связки. К воротам печени подводят выключенную по Ру петлю тонкой кишки 2 (фиг. 1-3). Затем на боковые стенки желчного протока и противобрыжеечный край тонкой кишки накладывают «держалочные» швы 3 (фиг. 1-3). Гепатико-энтероанастомоз начинают формировать с задней стенки 4, накладывая одиночные прецизионные узловые швы 5. В качестве шовного материала используют атравматичную, монофиламентную рассасывающуюся нить, диаметром 5/0-6/0 в зависимости от диаметра желчного протока. При этом узлы лигатур этих швов 5 завязывают внутрь просвета (фиг. 1.). Концы этих лигатур срезают. По задней стенки анастомоза концы одной из лигатур 6 (фиг. 2) не срезают. Далее на расстоянии 10-12 см от анастомоза в стенке отводящей кишки формируют отверстие, через которое вводят дренажную трубку в просвет желчных протоков, которую фиксируют концами оставленной лигатуры 6 (фиг. 2). После этого переднюю стенку анастомоза ушивают непрерывным обвивным швом 9 (фиг. 3), узел которого завязывают снаружи.
Предлагаемый способ поясняется примером конкретного выполнения. Пациентка В., 31 год, госпитализирована в клинику с жалобами на наличие дренажей в правой боковой области, боль в парадренажной области и правом подреберье, постоянное поступление по дренажам желчи. Из анамнеза установлено, что пациентка в одной из частных клиник города месяц назад перенесла лапароскопическую холецистэктомию по поводу острого калькулезного холецистита. Выписана на вторые сутки после оперативного вмешательства. Через двое суток больная отметила появление желтушности кожного покрова и видимых слизистых оболочек, потемнение мочи, в виду чего обратилась повторно в стационар, где была выполнена холецистэктомия. Для уточнения диагноза произведена МРТ-холангиопанкреатография, на которой выявлено повреждение гепатикохоледоха. Через неделю после первичной операции, пациентке в этой же клинике выполнена повторная - подреберная лапаротомия, гепатикохоледохостомия на дренаже Кера, установлен улавливающий дренаж в подпеченочное пространство справа. С первых суток после операции по обоим дренажам поступала желчь, суммарно около 300-400 мл в сутки. На четвертые сутки пациентка выписана из клиники с дренажами. На протяжении месяца больная наблюдалась у оперирующего хирурга, выполнялись перевязки. Учитывая отсутствие динамики в ходе наблюдения и лечения, пациентка обратилась областную больницу.
При поступлении общее состояние средней степени тяжести, стабильное, сознание ясное, кожный покров и видимые слизистые бледно-розовые, обычной влажности. В правой подреберной области послеоперационный рубец 12×0,5 см в удовлетворительном состоянии, по передней подмышечной линии - дренажная трубка (дренаж Кера), по которому поступает светлая желчь; по средней подмышечной линии, в правой боковой области, также установлена силиконовая дренажная трубка с аналогичный отделяемым. При пальпации живот мягкий, болезненный в парадренажной области и правом подреберье.
В общем анализе крови отклонений от референтных значений не выявлено. При изучении биохимических показателей крови выявлено повышение уровня ACT до 175,5 МЕ/л, АЛТ до 428,5 МЕ/л, а также щелочной фосфатазы до 211,54 МЕ/л. Для оценки сосудистой анатомии гепатобилиарной зоны, состояния желчных протоков, локализации дренажных трубок выполнены МСКТ-ангиография и МРТ-холангиопанкреатография.
На МСКТ установлено, что внутрипеченочные желчные протоки немного расширены - правый долевой проток до 4 мм, левый - до 6,5 мм, прослеживаются до уровня слияния. Гепатикохоледох отчетливо не визуализируется. В его проекции Т-образный дренаж, проксимальная бранша которого доходит до уровня слияния долевых протоков; вторая дренажная трубка расположена под печенью. Повреждений афферентных сосудов печени не выявлено.
На МРТ внутрипеченочные протоки визуализированы до субкортикальных отделов печени, не расширены, без дефектов наполнения. Правый и левый печеночные протоки (долевые) сливаются в воротах печени, расширены, без дефектов наполнения. Общий печеночный проток визуализирован только на протяжении до 16 мм, далее определялся дефект, протяженностью 18 мм, после которого нерасширенный холедох. Через переднюю стенку в гепатикохоледох установлена дренажная трубка, которая огибает общий печеночный проток по передней стенке, деформируя место слияния долевых желчных протоков, и далее проходит вдоль правой боковой стенки правого долевого протока, располагаясь концом в паренхиме печени. От нижнего края визуализируемой части общего печеночного протока (его длина достигает 16 мм) отмечен затек желчи в подпеченочное пространство, куда и установлена вторая дренажная трубка.
Установлен диагноз - ятрогенное повреждение внепеченочных желчных протоков I тип по Bismuth или Е1 по классификации Страссберга, «+1» по Гальперину. Неполный наружный желчный свищ.
После предоперационной подготовки пациентке выполнено оперативное вмешательство. Доступ широкая комбинированная правая подреберная лапаротомия с иссечением послеоперационного рубца. В правом подпеченочном пространстве плотный инфильтрат. При мобилизации предполагаемого гепатикохоледоха выделен дренаж Кера, при этом установлено, что передняя стенка протока отсутствует на протяжении 15 мм, задняя стенка представлена рубцовым тяжем, при этом отмечалось подтекание желчи парадренажно; плотные напластования фибрина. Обе бранши дренажа Кера прочно фиксированы нерассасывающейся нитью к концам гепатикохоледоха таким образом, что удалить дренаж без операции не представлялось возможным.
Нити удалены, дренаж эвакуирован, после чего отмечено обильное поступление желчи из проксимальных отделов общего печеночного протока. Рубцово-измененная задняя стенка холедоха иссечена. Дистальная культя общего желчного протока, прошита, перевязана. Последовательно постепенно из рубцов были выделены стенки правого и левого долевых протоков в области их слияния, задняя стенка конфлюэнса сохранена.
При контрольной инструментальной ревизии правый и левый долевые протоки свободно проходимы. Петля тонкой кишки отключена по Ру, в 80 см сформирован гепатикоеюноанастомоз по предлагаемому способу, т.е. на боковые стенки желчного протока и противобрыжеечный край тонкой кишки наложены «держалочные» швы, сформирована задняя стенка анастомоза одиночными прецизионными узловыми швами атравматичной, монофиламентной рассасывающающейся нитью, диаметром 5/0, узлами, завязанными внутрь. Концы этих лигатур срезаны, кроме одной. Далее на расстоянии 10-12 см от анастомоза в стенке отводящей кишки сформировали отверстие, через которое провели дренажную трубку в просвет желчных протоков, которую зафиксировали концами сохраненной лигатуры. Затем непрерывным обвивным швом была сформирована передняя стенка анастомоза. Установлен улавливающий силиконовый дренаж в подпеченочное пространство.
Ранний послеоперационный период протекал без осложнений, улавливающий дренаж удален на четвертые сутки после вмешательства. На шестые сутки выполнена контрольная фистулография, на которой установлено: заполняются правый и левый долевые протоки и общий печеночный проток; гепатикоеюноанастомоз свободно проходим, контраст свободно поступает в тонкую кишку; затеков контрастного вещества за время исследования не выявлено.
На 8 сутки пациентка выписана в удовлетворительном состоянии с перекрытым у кожи дренажом Фелькера под наблюдение хирурга по месту жительства. Пациентка осмотрена через 2 месяца после операции, дренаж свободно удален из желчных протоков.
На настоящее время по заявляемому способу прооперировано 18 пациентов. В 14-ти наблюдениях осложнений, связанных с уклонением желчи из зоны гепатикоеюноанастомоза, внутрибрюшного кровотечения, абсцессов брюшной полости, перитонита не отмечено. В 2-х наблюдениях установлено желчеистечение по улавливающему дренажу, которое самостоятельно купировалось к 8-м суткам после вмешательства. В 1-м наблюдении выявлено нагноение послеоперационной раны, и у одного пациента развилось внутрибрюшное кровотечение, потребовавшее экстренной релапаротомии.
Преимущества заявляемого способа по сравнению с известными заключается в том, что:
1. более удобен в техническом исполнении;
2. наложение «швов-держалок», позволяют надежно фиксировать петлю кишки к желчному протоку, тем самым, уменьшить нагрузку на первые швы анастомоза;
3. обеспечивает надежную фиксацию и прецизионное сопоставление сшиваемых сегментов;
4. формирование узлов внутрь просвета позволяет отказаться от ротации оставшейся культи протока и, тем самым, уменьшить ее травматизацию и вероятность прорезывая швов;
5. упрощается формирование задней стенки анастомоза;
6. обеспечивает билиарную декомпрессию;
7. улучшает качество жизни пациентов, за счет отсутствия необходимости длительного каркасного дренирования.
Таким образом, предлагаемый способ формирования гепатикоеюноанастомоза расширяет возможности техники хирургического вмешательства при выполнении реконструктивно-восстановительных операций на внепеченочных желчных протоках при их повреждении.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ формирования прецизионного бигепатикоеюноанастомоза после ятрогенного повреждения конфлюэнса печеночных протоков без сменных транспеченочных дренажей | 2019 |
|
RU2717893C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВЫСОКОЙ СТРИКТУРЫ ОБЩЕГО ПЕЧЕНОЧНОГО ПРОТОКА | 2004 |
|
RU2254823C1 |
| Способ реконструкции сегментарных желчных протоков | 2024 |
|
RU2838469C1 |
| СПОСОБ ФОРМИРОВАНИЯ ТЕТРАГЕПАТИКОЕЮНОАНАСТОМОЗА ПРИ ВЫСОКИХ БЛОКАХ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ | 2012 |
|
RU2506055C1 |
| СПОСОБ ПЛАСТИКИ ДОЛЕВЫХ ПЕЧЕНОЧНЫХ ПРОТОКОВ | 2007 |
|
RU2342082C1 |
| СПОСОБ ПЛАСТИКИ ОБЩЕГО ПЕЧЕНОЧНО-ЖЕЛЧНОГО ПРОТОКА ТОНКОКИШЕЧНЫМ АУТОТРАНСПЛАНТАТОМ ПЕРЕМЕННОГО ДИАМЕТРА | 2014 |
|
RU2559736C1 |
| СПОСОБ ЛЕЧЕНИЯ СВИЩЕЙ И РУБЦОВЫХ СТРИКТУР ВНУТРИПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ | 2019 |
|
RU2729437C1 |
| СПОСОБ ПЛАСТИКИ ГЕПАТИКОХОЛЕДОХА ТРУБЧАТЫМ ТОНКОКИШЕЧНЫМ ТРАНСПЛАНТАТОМ | 2003 |
|
RU2249434C1 |
| СПОСОБ ВНЕБРЮШИННОГО ДРЕНИРОВАНИЯ ПЕЧЕНОЧНЫХ ПРОТОКОВ ПРИ ГЕПАТИКОЕЮНОСТОМИИ | 2013 |
|
RU2531136C1 |
| СПОСОБ ХОЛЕДОХО-, И ГЕПАТИКОЕЮНОСТОМИИ | 1996 |
|
RU2122361C1 |
Изобретение относится к области медицины, а именно к гепатобилиарной хирургии. Перед формированием задней стенки анастомоза на боковые стенки желчного протока и петли тонкой кишки накладывают «держалочные» швы. При формировании задней стенки анастомоза накладывают одиночные прецизионные узловые швы, узлы которых завязывают внутрь просвета, лигатуры срезают кроме одной. Затем на расстоянии 10-12 см от анастомоза в стенке отводящей кишки формируют отверстие, через которое вводят дренажную трубку в просвет желчных протоков и фиксируют ее концами оставленной лигатуры. Переднюю стенку анастомоза ушивают непрерывным обвивным швом, при этом узел оставляют вне просвета анастомоза, после чего «держалочные» швы удаляют. Способ позволят сформировать гепатикоеюноанастомоз при выполнении реконструктивно-восстановительных операций на внепеченочных желчных протоках при их повреждении, при этом избежать ротации стенок общего печеночного протока и их травматизацию, обеспечить надежную фиксацию дренажа в желчном протоке, препятствует его дислокации в просвет кишки; способ прост в техническом исполнении. 3 ил., 1 пр.
Способ формирования гепатикоеюноанастомоза, включающий лапаротомию, ревизию ворот печени, выделение общего печеночного протока и долевых протоков, подведение к воротам печени петли тонкой кишки, выключенной по Ру, наложение одиночных узловых швов через стенки печеночного протока и тонкой кишки первоначально по задней, а потом по передней стенке анастомоза, отличающийся тем, что перед формированием задней стенки анастомоза на боковые стенки желчного протока и петли тонкой кишки накладывают «держалочные» швы; при формировании задней стенки анастомоза накладывают одиночные прецизионные узловые швы, узлы которых завязывают внутрь просвета, лигатуры срезают кроме одной, далее на расстоянии 10-12 см от анастомоза в стенке отводящей кишки формируют отверстие, через которое вводят дренажную трубку в просвет желчных протоков и фиксируют ее концами оставленной лигатуры, а переднюю стенку анастомоза ушивают непрерывным обвивным швом, при этом узел оставляют вне просвета анастомоза, после чего «держалочные» швы удаляют.
| СПОСОБ НАЛОЖЕНИЯ АНТИРЕФЛЮКСНОГО ХОЛЕДОХОЭНТЕРОАНАСТОМОЗА | 2005 |
|
RU2290101C1 |
| СПОСОБ ФОРМИРОВАНИЯ ГЕПАТИКОЕЮНОАНАСТОМОЗА ПРИ ВЫСОКОМ ПОВРЕЖДЕНИИ ЖЕЛЧНЫХ ПРОТОКОВ | 2018 |
|
RU2698873C1 |
| Железнодорожный костыльный молоток | 1925 |
|
SU1601A1 |
| ЛИМОНЧИКОВ С.В | |||
| и др | |||
| Лечебно-диагностическая тактика при ятрогенном повреждении общего желчного протока | |||
| Хирургия | |||
| Журнал им | |||
| Н.И | |||
| Пирогова | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| КРАСИЛЬНИКОВ Д.М | |||
| и др | |||
| Атлас операций на желчных путях, уч.пособие, КГМУ, Казань, 2000, с.33-59 | |||
| MORIS D | |||
| et | |||
Авторы
Даты
2023-10-04—Публикация
2022-10-31—Подача