Предлагаемое изобретение относится к офтальмологии и предназначено для оценки глубины распространения воспалительного процесса фиброзной оболочки глаза с целью оптимизации тактики лечения.
Воспалительные заболевания глазной поверхности относятся к одной из наиболее распространенных групп патологии органа зрения. Среди воспалительных изменений склеры выделяют эписклериты и склериты, которые различаются глубиной поражения. Этиология воспалительных процессов может быть связана с инфекционно - аллергическими процессами или аутоиммунным заболеванием соединительной ткани, фокальным воспалением, в ряде случаев - носит идиопатический характер [Егорова, Е.А. Офтальмология: учебник для вузов. Изд-во: ГЭОТАР - Медиа, М. 2010. 240 с.].
Эписклерит - это воспалительное заболевание поверхностного слоя склеральной капсулы глаза (эписклеры), которое может развиваться в любом возрасте, чаще встречается у женщин молодого и среднего возраста.
Клиническая картина проявляется покраснением глаза, незначительной болью в глазу, невыраженным слезотечением и светобоязнью; снижение остроты зрения обычно не наблюдается. Различают простой и узелковый эписклерит. Простой вариант заболевания встречается чаще и характеризуется секторальной, реже диффузной гиперемией глаза. Узелковая форма отличается наличием ограниченного выступающего над поверхностью глаза гиперемированного узелка, подвижного относительно подлежащей склеры. При своевременном и корректном лечении прогноз благоприятный, и эписклерит проходит в течение двух - четырех недель. Однако при более длительном течении и рецидивирующем характере заболевания имеется вероятность более глубокого поражения и возникновения склерита, что требует своевременной диагностики и корректировки проводимого лечения [Yanoff М., Sassani J. Cornea and Sclera.,2015:227- 297.https://doi.org/10/1016/B978-1-4557-2874-9.00008-9; Palmer M. Immune Mediated Diseases of the Sclera. Pharm: The Comprehensive Pharmacology Reference. 2007:1-5 https://doi.org/10.1016/B978-008055232-3.62962-9x; Yanoff M., Goldman's D. Diseases of the Visual System. Cecil Medicine. 2012, (2):2426-2442431 https://doi.org/10.1016/B978-1-4377-1604-7.00431-0]
Склерит - воспалительное заболевание фиброзной оболочки глаза в основе которого лежит окклюзионный васкулит глубокого эписклерального сплетения [Ковалева Л.А., Кричевская Г.И., Давыдова Г.А., Зайцева А.А. Хронический односторонний передний узелковый склерит с локальным поражением цилиарного тела, ассоциированный с вирусом варицелла - зостер. Российская педиатрическая офтальмология. 2022;) 17(2):31-38, doi.10.178/rpoj105641]. Болезнь чаще встречается у женщин (73%). Пик заболеваемости приходится на возраст от 34 до 56 лет. У детей патология наблюдается в 2 раза реже.
В отличие от эписклерита, этиология склерита более тесно связана с наличием в анамнезе системных аутоиммунных заболеваний. Наиболее часто триггером развития данной патологии является ревматоидный артрит [Павлюченко А.К. Склерит при воспалительных болезнях суставов. Травма. 2012; 13(4): 413 - 416]. Однако следует отметить, что воспаление склеры может носить идиопатический характер или возникать после травмы глаза, оперативного вмешательства, перенесенных инфекционных заболеваний [Корнилаева Г.Г., Корнилаева, М.П., Примов, Р.Э. и др. Алгоритм выбора биоматериалов аллоплант при посттравматических стафиломах. Медицинский вестник Башкортостана. 2021;16(4): 19-22].
По локализации воспалительного процесса склерит делится на две формы: переднюю и заднюю. Передний склерит встречается у большинства пациентов (98%) и имеет более выраженные клинические проявления. Задний склерит встречается намного реже (2%). До определенного момента заболевание имеет латентное течения, при этом характеризуется стремительным прогрессированием с вовлечением в патологический процесс других оболочек глаза.
По характеру течения воспаления выделяют узелковый, диффузный и некротизирующий склерит. При узелковой форме воспаление носит локальный характер с формированием узелкового образования. Диффузный вариант характеризуется более выраженными изменениями со стороны склеры и яркой клинической картиной, возможно повышением внутриглазного давления. Некротизирующая форма склерита наименее благоприятная. Воспалительный процесс в этом случае распространяется, как правило, и на передний и на задний отдел глаза, возникают острые боли, со временем появляются очаги некроза склеры вплоть до ее перфорации.
Клиническая картина при переднем склерите зависит от стадии воспалительного процесса. Нередко отмечается бинокулярный характер патологических изменений. Вначале заболевания симптомы могут быть нечеткими, имитирующими другие поражения глазной поверхности. Появляется покраснение глаза (локальное или более разлитое) и боль, которая усиливается при моргании и движении глазного яблока. Следует отметить, что при узелковой форме склерита симптоматика менее выраженная, чем при диффузном или некротизирующем воспалении. По мере прогрессирования заболевания появляется светобоязнь, слезотечение, отек конъюнктивы.
По характеру течения различают острый и хронический склерит. Острый склерит имеет более явные симптомы, и диагностика заболевания обычно не вызывает затруднений. При хроническом склерите наблюдаются зачастую размытые клинические проявления, которые могут исчезать и вновь возникать при рецидиве воспаления.
Наиболее часто дифференциальный диагноз проводят между хроническими рецидивирующими формами эписклерита и переднего склерита, в особенности, при упорном течении патологического процесса, с целью оценки глубины распространения воспалительного процесса в толще фиброзной оболочки глаза. Своевременная дифференциальная диагностика позволяет адекватно подобрать лечение и уменьшить негативное влияние воспаления на ткани глаза. Следует отметить, что некорректно проведенная или несвоевременная терапия может способствовать трансформации эписклерита в склерит, а в случае последнего привести к таким тяжелым осложнениям, например, к перфорации склеры [Годзенко А.А., Разумова И.Ю. Ревматические заболевания и поражение глаз. Справочник поликлинического врача. 2014;(10): 49.].
Диагностика эписклерита и склерита включает стандартное офтальмологическое обследование (наружный осмотр, визометрия, рефрактометрия, биомикроскопия, офтальмоскопия, тонометрия), инструментальные исследования (ультразвуковое исследование глаза, флуоресцентная ангиография, компьютерная томография при необходимости) и лабораторные методы для выявления возможной основной причины заболевания [Лисицына Т.А., Алекберова З.С., Давыдова Г.А. и др. Современные представления о терапии увеитов при иммуновоспалительных ревматических заболеваниях. Научно-практическая ревматология. 2020; 58(4): 428-436.].
Дифференциальную диагностику эписклерита проводят с конъюнктивитом [Бикбов М.М., Мальханов В.Б., Бабушкин А.Э. Конъюнктивиты: дифференциальная диагностика и лечение. Изд-во: «Апрель», М. 2015, 108 с], новообразованиями конъюнктивы [Shields C.L., Alset А.Е., Boal N.S. et al. Conjunctival Tumors in 5002 Cases. Comparative Analysis of Benign Versus Malignant Counterparts. Am J Ophthalmol. 2017; 173: 106-133], однако наибольшие трудности возникают именно при переднем склерите. Традиционно дифференциальная диагностика в этом случае основана на пробе с инстилляцией в конъюнктивальную полость вазоконстриктора, например, 2,5% фенилэфрина. При эписклерите отмечается побледнение зоны гиперемии. При склерите зона гиперемии сохраняется [Чудинова О.В., Хокканен В.М., Переплетчикова А.Д. Глубокий склерит как первый клинический симптом болезни Бехчета. Офтальмология. 2006; 3(2): 47-50.]. Однако при длительно существующем и многократно рецидивирующем воспалительном процессе информативность данного теста может быть недостаточной для объективной оценки глубины поражения склеры, в особенности, на начальном этапе перехода воспаления с эписклеры на более глубокие слои фиброзной оболочки глаза, когда степень вовлечения собственно склеры еще не велика. При этом тактика лечения уже требует корректировки.
Из инструментальных методов диагностики склерита в клинической практике наиболее часто применяется ультразвуковое исследование (УЗИ) глаза. Стандартное УЗИ в В-режиме при заднем склерите позволяет выявить утолщение склеры, скопление экссудата в эписклеральном пространстве, а также сопутствующие изменения оболочек глаза. Однако при передней локализации воспаления В -сканирование малоинформативно, поэтому возникает необходимость использования метода ультразвуковой биомикроскопии (УБМ), позволяющего с микроскопическим разрешением в режиме реального времени объективно оценить состояние всех тканей глаза в зоне воспаления за счет применения высокочастотного ультразвука (35-60 МГц) [Shaikh S.I., Biswas J., Rishi P. Nodular syphilitic scleritis masquerading as an ocular tumor. J Ophthalmic Inflamm Infect. 2015,25(5):8. doi: 10.1186/s12348-015-0040-5].
Ближайшим аналогом предлагаемого изобретения является способ того же назначения, включающий применение оптической когерентной томографии для оценки воспалительного процесса фиброзной оболочки глаза с дифференциальной диагностикой эписклерита и склерита (ОКТ). Данный способ диагностики основан на измерении толщины и рефлективности склеры в зоне предполагаемого воспаления с высоким разрешением [Shoughy S.S., Jaroudi М.О., Kozak I., Tabbara K.F. Optical coherence tomography in the diagnosis of scleritis and episcleritis. Am J Ophthalmol. 2015;159(6):1045-1049 doi: 10.1016/j.ajo.2015.03.004.]. При этом, несмотря на достоинства этот способ имеет ряд недостатков и ограничений. Во-первых, не приводиться других критериев оценки глубины распространения патологического процесса в толще склеры, которые могут иметь существенное значение. Например, при начальном вовлечении склеры в воспалительный процесс изменения могут затрагивать лишь ее эписклеральную поверхность при незначительном изменении ее толщины. Во-вторых, это ограничение визуализации сосудистой оболочки глаза, в том числе, и цилиарного тела, что не позволяет объективно определить его структуру и толщину, но что имеет существенное значение для постановки диагноза и выбора лечебной тактики. В-третьих, возможное снижение информативности метода при выраженном отеке конъюнктивы, что связано с затуханием диагностического сигнала по направлению вглубь тканей. В-четвертых, возможное затруднение визуализации очага воспаления в полном объеме при локализации его более, чем в 5 мм от плоскости лимба, что может быть связано с выраженным блефароспазмом и светобоязнью, сопровождающих развитие воспалительного процесса.
Задачей изобретения является разработка наиболее информативного и объективного способа оценки глубины распространения воспалительного процесса фиброзной оболочки глаза.
Техническим результатом предлагаемого изобретения является повышение точности оценки глубины воспалительного процесса фиброзной оболочки глаза на клиническом этапе для последующей оптимизации тактики лечения.
Технический результат достигается путем определения специфических акустических характеристик конъюнктивы, склеры и цилиарного тела в зоне воспалительного процесса с помощью УБМ.
Предлагаемый способ позволяет объективно определить состояние соединительной, фиброзной и сосудистой оболочек глаза в зоне воспалительного процесса, оценить их толщину и структуру, что в практическом отношении позволяет выбрать для пациента оптимальную тактику лечения или корректировать уже проводимое лечение.
Способ осуществляют следующим образом. После предварительной инстилляционной анестезии проводят ультразвуковую биомикроскопию переднего отдела глаза по стандартной методике. Оценивают состояние конъюнктивы, склеры и цилиарного тела в зоне воспалительного процесса. При визуализации на эхограмме утолщении конъюнктивы при отсутствии изменений склеры и цилиарного тела диагностируют эписклерит. В случае сочетания утолщения конъюнктивы, расширения субконъюнктивального пространства, утолщения склеры со снижением ее эхогенности и нечеткостью границы эписклеральной поверхности диагностируют передний склерит с поражением поверхностных слоев склеры. При утолщении конъюнктивы, расширении субконъюнктивального пространства, определении неравномерной толщины склеры с участками утолщения и истончения и нечеткости границ эпибульбарной и внутренней поверхности склеры, утолщении цилиарного тела диагностируют передний склерит с поражением глубоких слоев склеры.
В норме на эхограмме склера значительно более гиперэхогенна относительно других структур переднего отдела глаза. Ее наружная (эписклеральная) и внутренняя (бурая пластинка) поверхности визуализируются как четкие высокорефлективные линии на границе склеры и соседних тканей. Собственно склера также высокорефлективна и за счет определенной «упаковки» коллагеновых волокон эхографически имеет гомогенную структуру. Конъюнктива и теноновая оболочка глаза выявляются на поверхности склеры в виде единой гиперэхогенной линии. Субконъюнктивальное и супрахориоидальное пространства определяются в виде темных узких полос между фиброзной капсулой глаза и прилежащими конъюнктивой и сосудистой оболочкой глаза. В норме в среднем толщина склеры вблизи роговицы составляет 0,6-0,8 мм, но возможны индивидуальные вариации.
Цилиарное тело на меридиональных эхограммах визуализируется в виде гомогенной, средней эхогенности треугольной тени с внутренней поверхности склеры, прилежащей передненаружным ребром к склеральной шпоре и участвующей в формировании вершины угла передней камеры. Наиболее широкая отростчатая часть цилиарного тела имеет протяженность 2 мм и характеризуется выступающими в заднюю камеру отростками, размер и конфигурация которых варьируют. Плоская часть цилиарного тела имеет протяженность 4 мм. При поперечном сканировании цилиарное тело выглядит в виде полосы средней эхогенности, имеющей свисающие отростки - на уровне отростчатой части, или линии - на уровне плоской части. Максимальная толщина цилиарного тела вариабельна и в среднем составляет 0,63 мм.
Нами были проведены исследования по выявлению наиболее информативных дифференциальных признаков переднего склерита и склерита. Всего за период 2019-2023 годы было обследовано 40 пациентов с подозрением на эписклерит или передний склерит. Для уточнения глубины распространения воспаления в толще фиброзной капсулы глаза выполняли ультразвуковую бимокроскопию по стандартной методике. В ходе исследования было установлено что наиболее информативно это отражает комплекс признаков, указывающих на изменение биометрических (изменение толщины) и акустических (снижение рефлективности) характеристик конъюнктивы, склеры и цилиарного тела.
Клинические примеры
Пример 1.
Пациентка С. самостоятельно обратилась в Центр с жалобами на покраснение правого глаза.
Из анамнеза известно, что 2 месяца назад по месту жительства выполнена факоэмульсификация катаракты с имплантацией интраокулярной линзы на обоих глаза. Через 1,5 месяца после оперативного вмешательства на правом глазу появилось покраснение. Самостоятельно закапывала окомистин, однако улучшения не отметила.
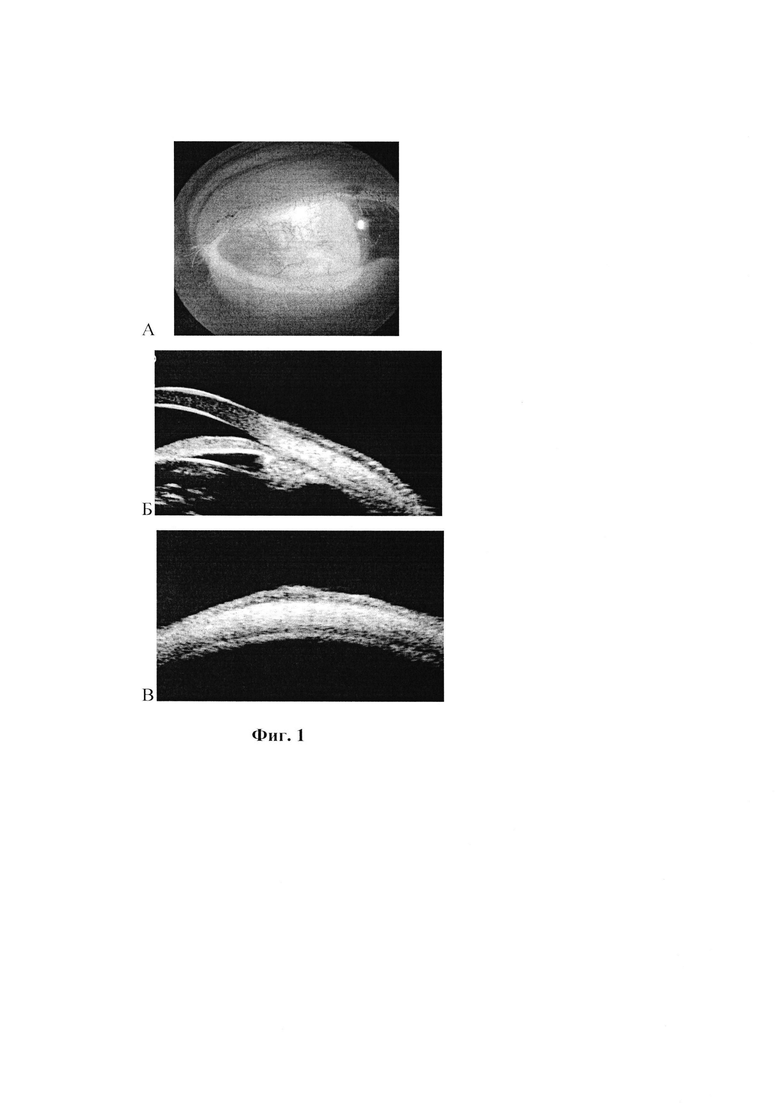
На момент осмотра острота зрения обоих глаз без коррекции была 1,0, данные пневмотонометрии находились в пределах нормальных значений -ОД/ОС=12/11 мм рт ст.Справа при биомикроскопии в наружном отделе бульбарной конъюнктивы визуализируется выраженная конъюнктивальная инъекция и утолщение конъюнктивы в этой зоне (рис. 1А). Глубжележащие среды и оболочки глаза без особенностей, интраокулярная линза в правильном положении. При выполнении биомикроскопии и офтальмоскопии левого глаза патологических изменений его сред и оболочек как в переднем так и в заднем отделе не выявлено.
Для уточнения объективной распространенности воспалительного процесса пациентке рекомендовано проведение УБМ указанным способом, по результатам которой в зоне воспаления было выявлено утолщение конъюнктивы до 0,64 мм. Подлежащая склера и цилиарное тело на этом участке были интактны и сохраняли нормальную толщину, рефлективность, четко визуализировались границы тканей. Фиг. 1А - В - А - фотография переднего отдела правого глаза: выраженная конъюнктивальная инъекция и локальное утолщение конъюнктивы; Б - В - меридиональная и поперечная эхограммы зоны воспаления: утолщение конъюнктивы, подлежащая склера и цилиарное тело интактны.
По совокупности клинических и инструментальных данных пациентке установлен диагноз эписклерита на правом глазу и назначено соответствующее консервативное лечение.
Пример 2.
Пациентка Б. самостоятельно обратилась в Центр с жалобами на покраснение и боль у внутреннего угла правого глаза.
Из анамнеза известно, что подобные жалобы беспокоят больную уже около года, в связи с чем по месту жительства пациентка наблюдается с диагнозом эписклерит и курсами получает противовоспалительное лечение в виде инстиляции глазных капель и однократной парабульбарной инъекции дексаметазона. Последний месяц пациентка отмечает ухудшение состояния правого глаза, усиление жалоб и отсутствие эффекта от лечения. Соматический статус со слов больной без особенностей, аалергологический анамнез - не отягощен.
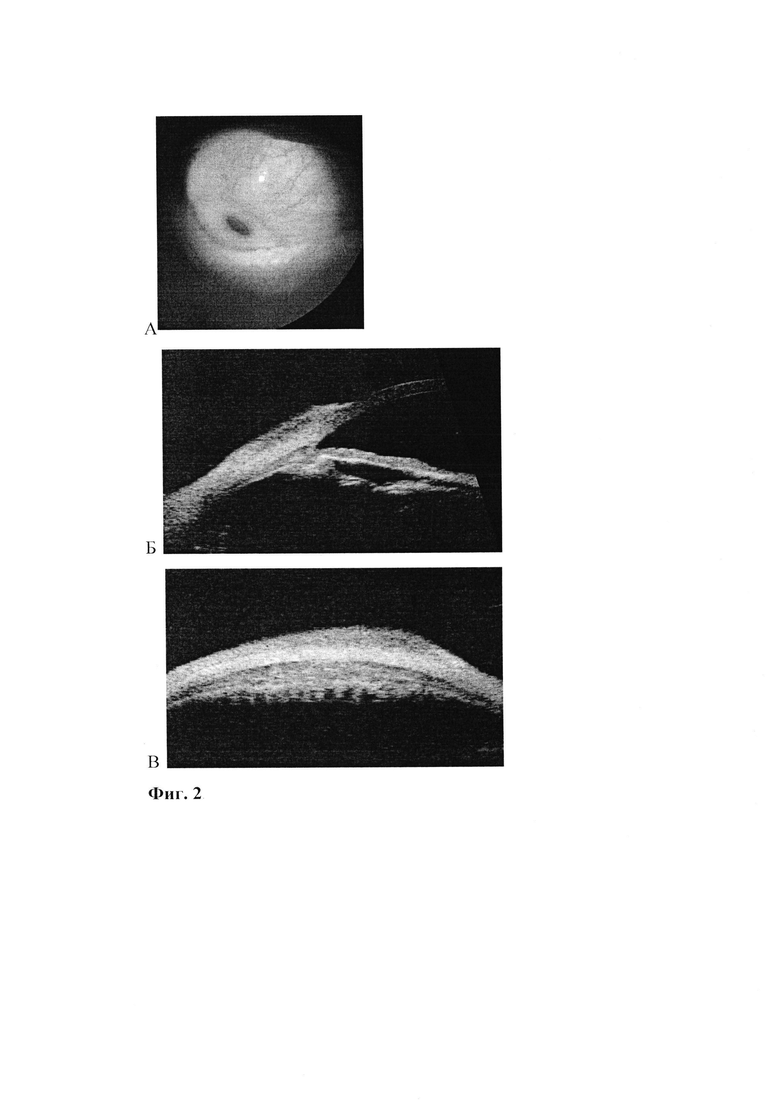
На момент осмотра острота зрения с коррекцией составляла ОД/ОС=0,8/1,0. Данные пневмотонометрии находились в пределах нормальных значений - ОД/ОС=17/18 мм рт ст. Справа при биомикроскопии отмечается гиперемия конъюнктивы век и умеренная инъекция бульбарной конъюнктивы больше в верхне/внутреннем квадранте. Глубжележащие среды и оболочки глаза без особенностей, хрусталик с начальными помутнениями. Состояние сред и оболочек левого глаза патологических изменений.
По данным стандартного ультразвукового исследования в обоих глазах визуализируются плавающие помутнения, оболочки прилежат.
Для уточнения состояния склеры в зоне воспалительного процесса пациентке рекомендовано проведение УБМ. По результатам исследования в зоне воспаления было выявлено утолщение конъюнктивы до 0,64 мм и расширение субконъюнктивального пространства, утолщение склеры со снижением ее эхогенности и нечеткостью границы эписклеральной поверхности. Фиг. 2А - В - А - фотография переднего отдела правого глаза: умеренная инъекция бульбарной конъюнктивы больше в верхне/внутреннем квадранте; Б - В - меридиональная и поперечная эхограммы зоны воспаления: утолщение конъюнктивы, незначительное расширение субконъюнктивального пространства, склера незначительно утолщена рефлективность ее неравномерно снижена, контур эписклеральной нечеткий, цилиарное тело интактно.
По совокупности клинических и инструментальных данных пациентке установлен диагноз переднего склерита с поражением поверхностных слоев склеры на правом глазу. Учитывая данные УБМ, свидетельствующие о вовлечении в патологический процесс поверхностных слоев склеры и назначено соответствующее консервативное лечение.
Пример 3.
Пациентка М. самостоятельно обратилась в Центр с жалобами на покраснение правого глаза.
Из анамнеза известно, что последние полгода пациентка наблюдается по месту жительства с диагнозом эписклерит правого глаза. На фоне закапывания дексаметозона отмечалось временное улучшение. 5 лет назад пациентка уже лечилась с аналогичным диагнозом со стороны левого глаза, что на тот момент расценивали как реакцию на предшествующую этому факоэмульсификацию с имплантацией интраокулярной линзы. Из особенностей соматического статуса пациентка указывает наличие гигантоклеточного артериита, остеопороз, остеоартроз и железодефицитную анемию, в связи с чем наблюдается у ревматолога и гематолога.
На момент осмотра острота зрения с коррекцией составляла ОД/ОС=0,9/0,8. Данные пневмотонометрии находились в пределах нормальных значений - ОД/ОС=14/15 мм рт ст. Справа при биомикроскопии в наружном отделе бульбарной конъюнктивы визуализируется выраженная конъюнктивальная и эписклеральная инъекция, локальное утолщение конъюнктивы и инфильтрация склеры. Глубжележащие среды и оболочки глаза без особенностей, хрусталик с начальными помутнениями, положении. При выполнении биомикроскопии и офтальмоскопии левого глаза патологических изменений его сред и оболочек как в переднем так и в заднем отделе не выявлено, интраокулярная линза в правильном положении.
Для уточнения состояния склеры в зоне воспалительного процесса пациентке рекомендовано проведение УБМ указанным способом, по результатам которой в зоне воспаления было выявлено значительное утолщение конъюнктивы до 1,27 мм, расширение субконъюнктивального пространства, неравномерная толщина склеры с участками утолщения и истончения, нечеткость границ эписбульбарной и внутренней поверхности склеры, утолщение цилиарного тела. Фиг. 3 А - В - А - фотография переднего отдела правого глаза: выраженная конъюнктивальная и эписклеральная инъекция, локальное утолщение конъюнктивы и инфильтрация склеры; Б - В - меридиональная и поперечная эхограммы зоны воспаления: локальное значительное утолщение конъюнктивы и расширение субконъюнктивально пространства, подлежащая склера неравномерной толщины, рефлективность ее неравномерно снижена, а контур эписклеральной и внутренней поверхности склеры нечеткий; цилиарное тело - локально утолщено.
По совокупности клинических и инструментальных данных пациентке установлен диагноз переднего склерита с поражением глубоких слоев склеры правого глаза. Учитывая данные УБМ, свидетельствующие о вовлечении в патологический процесс глубоких слоев склеры и назначено соответствующее консервативное лечение.
Таким образом, предложенный способ позволяет назначить адекватное лечение в соответствии с установленной дифференциальной картиной УБМ.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ диагностики распространенности неопластического процесса в преэкваториальной зоне глазного дна | 2023 |
|
RU2807528C1 |
| СПОСОБ ДИАГНОСТИКИ ВОСПАЛИТЕЛЬНОГО ПОРАЖЕНИЯ ГЛАЗ ХЛАМИДИЙНОЙ ЭТИОЛОГИИ | 2003 |
|
RU2239193C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕОВАСКУЛЯРНОЙ ГЛАУКОМЫ | 2011 |
|
RU2467733C1 |
| Способ комбинированного лечения первичной закрытоугольной глаукомы | 2020 |
|
RU2741374C1 |
| Способ лечения передних увеитов животных и птиц легкой и средней степени тяжести | 2018 |
|
RU2707279C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К БЕТА-ЛУЧЕВОЙ ТЕРАПИИ ЭПИБУЛЬБАРНЫХ НОВООБРАЗОВАНИЙ | 1996 |
|
RU2099708C1 |
| Способ дифференцированного подхода в хирургическом лечении цилиохориоидальной отслойки | 2018 |
|
RU2684038C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СОСУДИСТЫХ ЗАБОЛЕВАНИЙ ВНУТРЕННИХ ОБОЛОЧЕК ГЛАЗА | 2004 |
|
RU2289371C2 |
| СПОСОБ МИКРОХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕОВАСКУЛЯРНОЙ ГЛАУКОМЫ | 1998 |
|
RU2152197C1 |
| Способ дифференциальной диагностики начальной меланомы цилиохориоидальной локализации и хронического иридоциклита | 2019 |
|
RU2715678C1 |

Изобретение относится к медицине, а именно к офтальмологии, и предназначено для оценки глубины распространения воспалительного процесса фиброзной оболочки глаза. После предварительной инсталляционной анестезии проводят ультразвуковую биомикроскопию переднего отдела глаза. Оценивают состояние конъюнктивы, склеры и цилиарного тела в зоне воспалительного процесса. При визуализации на эхограмме утолщения конъюнктивы при отсутствии изменений склеры и цилиарного тела диагностируют эписклерит. В случае сочетания утолщения конъюнктивы, расширения субконъюнктивального пространства, утолщения склеры со снижением ее эхогенности и нечеткостью границы эписклеральной поверхности диагностируют передний склерит с поражением поверхностных слоев склеры. При утолщении конъюнктивы, расширении субконъюнктивального пространства, определении неравномерной толщины склеры с участками утолщения и истончения и нечеткости границ эпибульбарной и внутренней поверхности склеры, утолщении цилиарного тела диагностируют передний склерит с поражением глубоких слоев склеры. Изобретение обеспечивает повышение точности оценки глубины воспалительного процесса фиброзной оболочки глаза на клиническом этапе для последующей оптимизации тактики лечения за счет применения ультразвуковой биомикроскопии. 3 ил., 3 пр.
Способ оценки глубины распространения воспалительного процесса фиброзной оболочки глаза, отличающийся тем, что проводят ультразвуковую биомикроскопию, оценивают состояние конъюнктивы, склеры и цилиарного тела в зоне интереса и при визуализации утолщения конъюнктивы при отсутствии изменений склеры и цилиарного тела диагностируют эписклерит, при утолщении конъюнктивы, расширении субконъюнктивального пространства, утолщении склеры со снижением ее эхогенности и нечеткостью границы эписклеральной поверхности диагностируют передний склерит с поражением поверхностных слоев склеры, а при утолщении конъюнктивы, расширении субконъюнктивального пространства, неравномерной толщине склеры с участками утолщения и истончения, нечеткости границ эпибульбарной и внутренней поверхности склеры, утолщении цилиарного тела диагностируют передний склерит, с поражением глубоких слоев склеры.
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВОСПАЛЕНИЯ НА ПОСТТРАВМАТИЧЕСКОМ СУБАТРОФИЧНОМ И ПАРНОМ ГЛАЗАХ | 2006 |
|
RU2313271C1 |
| СПОСОБ ДИАГНОСТИКИ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ С НАЛИЧИЕМ АНГУЛЯРНОГО БЛОКА В СОЧЕТАНИИ С ЦИКЛОХРУСТАЛИКОВЫМ И ОТНОСИТЕЛЬНЫМ ЗРАЧКОВЫМИ БЛОКАМИ У ЛИЦ МОНГОЛОИДНОЙ РАСЫ С ПСЕВДОЭКСФОЛИАТИВНЫМ СИНДРОМОМ | 2007 |
|
RU2346647C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕСОСТОЯТЕЛЬНОСТИ АНТИГЛАУКОМАТОЗНЫХ ОПЕРАЦИЙ ФИЛЬТРУЮЩЕГО ТИПА В РАННИЕ ПОСЛЕОПЕРАЦИОННЫЕ СРОКИ У ДЕТЕЙ | 2008 |
|
RU2369329C1 |
| ZUR D | |||
| et al | |||
| High-resolution ultrasound biomicroscopy as an adjunctive diagnostic tool for anterior scleral inflammatory disease | |||
| Acta Ophthalmologica | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| Телескоп | 1920 |
|
SU525A1 |
| BHATT D | |||
| C | |||
| Ultrasound biomicroscopy: An overview | |||
| Journal of | |||
Авторы
Даты
2023-11-16—Публикация
2023-05-31—Подача