Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение у пациентов при частичной рубцовой облитерации перепончато-хрящевого отдела слуховой трубы.
Слуховая труба взрослого человека состоит из двух частей: костной и перепончато-хрящевой; имеет два отверстия: глоточное, открывающееся на боковой стенке носоглотки, и барабанное, ведущее в барабанную полость. Глоточное устье слуховой трубы расположено на уровне заднего конца нижней носовой раковины.
Устье слуховой трубы сверху и сзади окружено хрящевым валиком, несколько выдающимся в просвет носоглотки.
Ширина просвета слуховой трубы в перепончато-хрящевой части составляет 2,0-4,0 мм, в области перешейка - менее 2,0 мм, а в костной части - от 2,0 мм до 6,0 мм.
Слуховой трубе в физиологическом плане принадлежит несколько функций: защитная, дренажная - эвакуация патологического содержимого из барабанной полости и вентиляционная.
Нарушение вентиляции приводит к развитию отрицательного давления в барабанной полости. Чем меньше общий воздушный резервуар барабанной полости, тем быстрее развивается отрицательное давление. Стойкое отрицательное давление может приводить к втяжению барабанной перепонки, к атрофии ее фиброзного слоя (придающего ей эластичность), с последующим контактом и сращением с медиальной стенкой барабанной полости, как описывалось ранее. Нередко эти процессы сопровождаются транссудацией жидкости и клеток крови.
К наиболее распространенной форме дисфункции слуховой трубы относят обструктивную форму, при которой не происходит полной окклюзии его просвета. Данное состояние обусловлено недостаточным открытием его функционального клапана в связи с вазомоторными нарушениями верхних дыхательных путей нейровегетативного и аллергического характера.
Причинами развития рубцовой облитерации перепончато-хрящевого отдела слуховой трубы являются оперативные вмешательства в полости носа и носоглотки, радиотерапия при опухолях носоглотки, гранулематозные заболевания, такие как саркоидоз или гранулематоз с полиангиитом.
Наиболее уязвимой структурой перепончато-хрящевого отдела слуховой трубы является глоточное устье, расположенное на уровне заднего конца нижней носовой раковины.
При рубцовой окклюзии глоточного устья слуховой трубы или его хрящевой части, восстановить функцию слуховой трубы невозможно с помощью медикаментозной терапии или баллонной дилатации, в отличие от обструктивной дисфункции слуховой трубы.
В этом случае развивается секреторный, адгезивный, затем хронический гнойный средний отит, который может осложниться появлением холестеатомы в височной кости.
На сегодняшний день известны единичные способы по хирургическому лечению частичной рубцовой облитерации перепончато-хрящевого отдела слуховой трубы.
Известен способ хирургического лечения пациентов с рубцовой облитерацией перепончато-хрящевого отдела слуховой трубы с применением Т-образной тимпановентиляционной трубки, которую устанавливают в барабанную перепонку для восстановления аэрации барабанной полости, введения лекарственных препаратов в барабанную полость и предотвращения накопления секрета в барабанной полости (см. Pattisapu Р, Findlen U.M, Lindsey S.E. tympanostomy Tubes or Medical Management for Recurrent Acute Otitis Media» N. Engl. J. Med., 2021, 385(9): p. 861-862).
Недостатком данного способа является необходимость постоянного ношения пациентом Т-образной тимпановентиляционной трубки, которая подвержена экструзией и инфицированием барабанной полости, в связи с закрытием ее просвета корками. Также данный способ не решает проблему восстановления проходимости слуховой трубы.
Известен также способ хирург ического лечения пациентов с рубцовой облитерацией перепончато-хрящевого отдела слуховой трубы, включающий введение катетера в глоточное устье слуховой трубы (см. Ward S, Parnes L, Rotenberg В. «Endoscopic transnasal Eustachian tube reconstruction via light cable technique: a technical report», Allergy Rhinol, 2013; 4(3): e176-e178).
При осуществлении данного способа производят трансназальный доступ с применением оптоволоконного световода. Оптоволоконный световод вводят транстимпанально в слуховую трубу через мирингостомическое отверстие в передне-нижнем отделе барабанной перепонки.
Затем трансназально с помощью эндоскопа визуализируют свет от введенного оптоволоконного световода через рубцовую ткань носоглотки, что служит ориентиром для рассечения рубцовой ткани.
Лезвием рассекают рубцовую ткань по направлению света и далее щипцами вытягивают оптоволоконный световод в полость носа, через оптоволоконный световод в просвет слуховой трубы вводят катетер.
После оптоволоконный световод вытягивают обратно через ухо. В барабанную перепонку устанавливают Т-образную тимпановентиляционную трубку.
Недостатком данного способа является выполнение дополнительного вмешательства со стороны уха при условии частичной облитерации перепончато-хрящевого отдела слуховой грубы, что увеличивает время оперативного вмешательства и его травматичность.
Также имеются особые требования к оптоволоконному световоду, который должен быть достаточно мягким и тонким, чтобы не травмировать слизистую слуховой трубы, что требует от медицинского учреждения затрат на приобретение дополнительного оборудования.
Наиболее близким по технической сущности к заявляемому решению является способ контурной пластики слуховой трубы при ее стойкой дисфункции, включающий выполнение вертикального разреза задней части тубарного валика (см. патент RU №2717278, МПК А61В 17/00, 2020).
При осуществлении данного способа выполняют инфильтрационную анестезию 2% наропином в область носоглоточного соустья евстахиевой трубы под контролем эндоскопа 0 градусов диаметром 4,0 мм, выполняют вертикальный разрез в области задней части тубарного валика длиной, соответствующей щелевидному отверстию глоточного устья слуховой трубы.
Затем захватывают медиальную порцию слизистой оболочки тубарного валика и подтягивают в сторону глотки до полной визуализации устья слуховой трубы, определяемый избыток слизистой оболочки иссекают и фиксируют ее край двумя швами к противоположному краю разреза.
Недостатками данного способа являются:
- невозможность выполнения вертикального разреза в области задней части тубарного валика из-за отсутствия просвета в глоточном устье слуховой трубы по причине рубцовых изменений в носоглотке, поэтому разрешить патологический процесс в среднем ухе данный способ не в состоянии;
- расширение глоточного устья слуховой грубы происходит за счет иссечения избыточной порции слизистой оболочки просвета, а не за счет рассечения или разведения рубцовой ткани, приведшей к окклюзии глоточного устья слуховой трубы, поэтому отсутствует возможность реканализации рубцовой окклюзии глоточного устья слуховой трубы.
Технический результат заявляемого решения заключается в восстановлении функции слуховой трубы за счет реканализации просвета в перепончато-хрящевом отделе, что в свою очередь приводит к разрешению патологического процесса в среднем ухе.
Для достижения указанного технического результата в способе хирургического лечения частичной облитерации перепончато-хрящевого отдела слуховой трубы, включающем выполнение вертикального разреза задней части тубарного валика, отличающийся тем, что производят латерализацию тубарного валика с помощью носового элеватора-распатора, при этом расширяют углубление в проекции заросшего глоточного устья слуховой трубы и определяют местоположение просвета слуховой трубы, затем производят зондирование глоточного устья слуховой трубы, при этом сначала проходят через рубцовую ткань глоточного устья слуховой трубы, создавая в ней просвет, затем расширяют его, разводя в стороны указанную рубцовую ткань, после чего в расширенное глоточное устье слуховой трубы вводят силиконовый микрокатетер с установленным внутри него проводником в виде проволоки, который удаляют при попадании силиконового микрокатетера в просвет слуховой трубы, затем силиконовый микрокатетер продвигают по слуховой трубе, и, после выполнения вертикального разреза задней части тубарного валика, эндоскоп 0 градусов помещают в наружный слуховой проход и по установленному силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл, а в тубарный валик инфильтрируют дипроспан в объеме 0,5 мл, затем на протяжении трех недель в барабанную полость по силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл два раза в сутки, далее на седьмые сутки и через три недели после выполненного оперативного вмешательства в тубарный валик инфильтрируют дипроспан в объеме 0,5 мл, после чего через три недели силиконовый микрокатетер удаляют из слуховой трубы.
Заявляемый способ предназначен для пациентов с неполным рубцовым заращением глоточного устья слуховой трубы, когда присутствуют анатомические ориентиры в виде тубарного валика и углубления в проекции глоточного устья слуховой трубы.
Стентирование глоточного устья слуховой трубы силиконовым микрокатетером позволяет длительно вводить раствор
глюкокортикостероидов непосредственно в барабанную полость.
Длительное нахождение силиконового микрокатетера в перепончато-хрящевом отделе слуховой трубы предотвращает развитие фиброза в проекции глоточного устья слуховой трубы.
Однако, введение лекарства, которое вводят по силиконовому микрокатетеру, является важным, но вторичным звеном.
Первоначально необходимо найти устье слуховой трубы, так как его нет, затем раскрыть его, раздвигая рубцовую ткань, после чего, чтобы не произошло закрытия просвета, на длительное время устанавливают силиконовымй микрокатетер, и, чтобы определить, правильно он стоит, во время операции вводят раствор и видят эффект выбухания барабанной перепонки от введенного раствора через ухо, интраоперационно, далее на 7-ой день и через 3 недели после операции уже непосредственно в тубарный валик инфильтрируют дипроспан.
Совокупность таких действий, как:
- введение непосредственно в тубарный валик дипроспана в объеме 0,5 мл интраоперационно;
- дальнейшее введение лекарства на 7-ые сутки и через 3 недели после выполненного оперативного вмешательства;
- стентирование слуховой трубы силиконовым микрокатетером на протяжении 3-х недель, позволяют минимизировать развитие рестенозирования глоточного устья слуховой трубы за счет снижения развития послеоперационного реактивного явления и фиброзирования тканей вокруг силиконового микрокатетера.
Таким образом, данный способ позволяет снизить риск развития патологий со стороны барабанной полости у пациентов с частичной облитерацией перепончато-хрящевого отдела слуховой трубы.
Из вышесказанного следует, что введенные отличительные признаки влияют на указанный технический результат, находятся с ним в причинно-следственной связи.
Способ иллюстрируется чертежами, где:
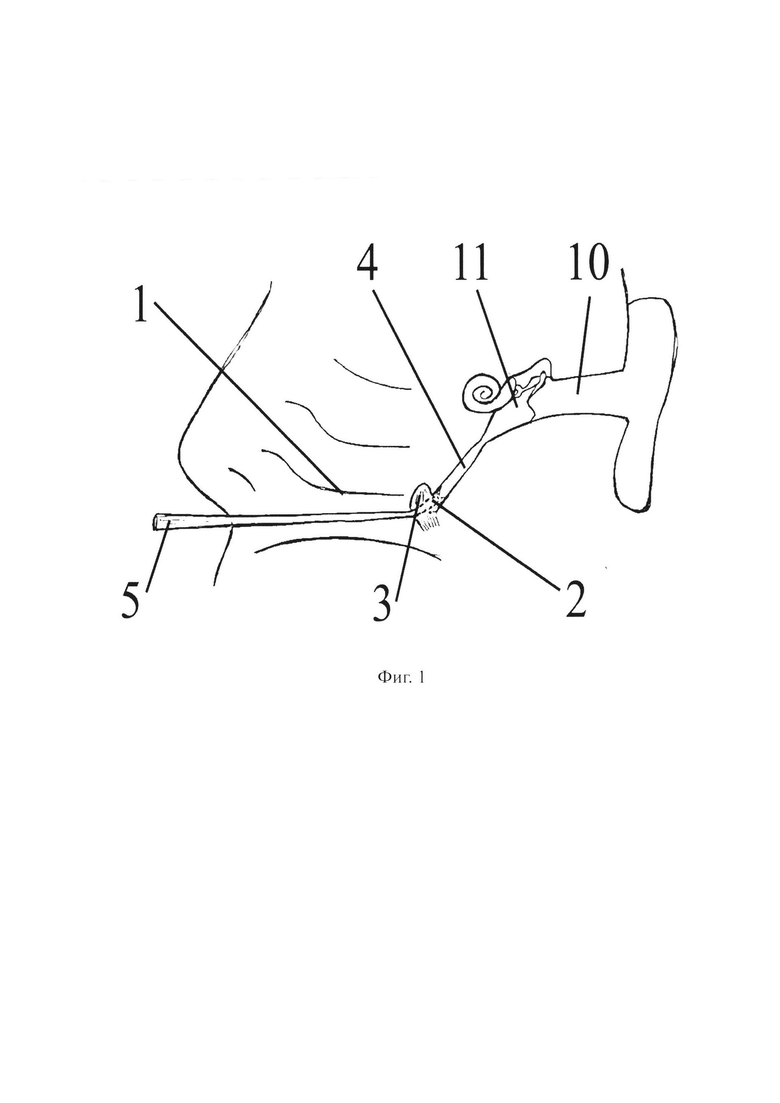
- на фиг. 1 изображен этап зондирования рубцово-измененного глоточного устья слуховой трубы;
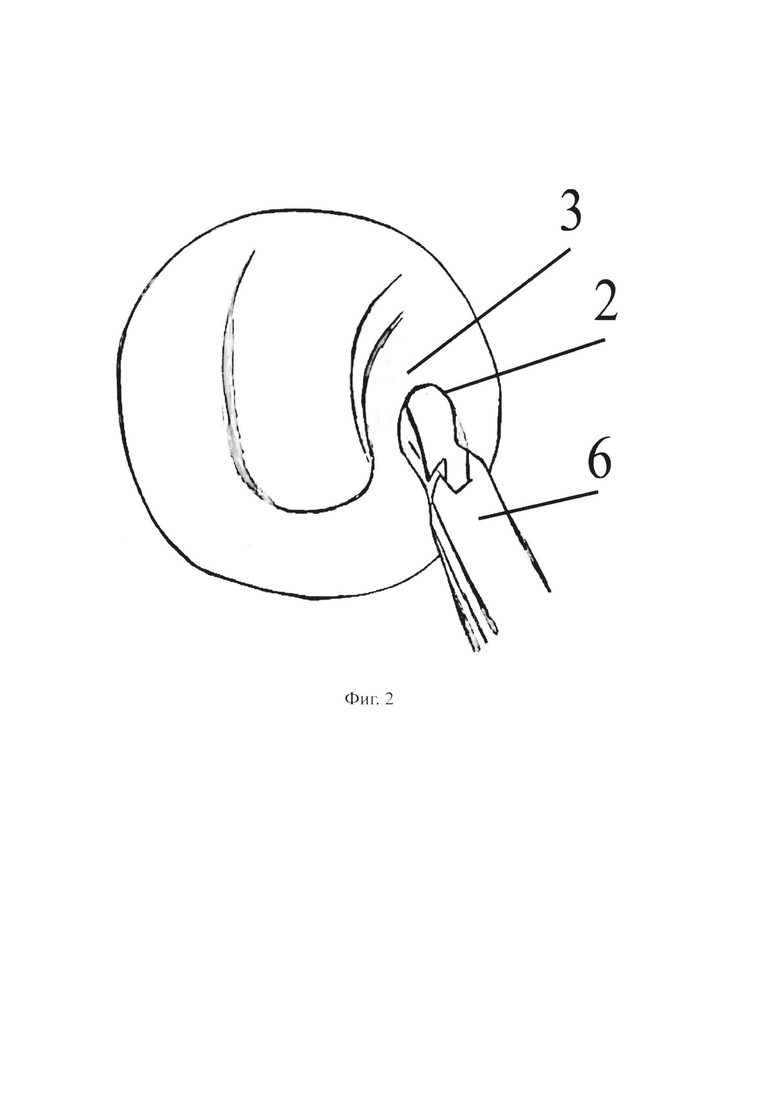
- на фиг. 2 изображен этап разведения в стороны рубцовой ткани блокирующая глоточное устье слуховой трубы;
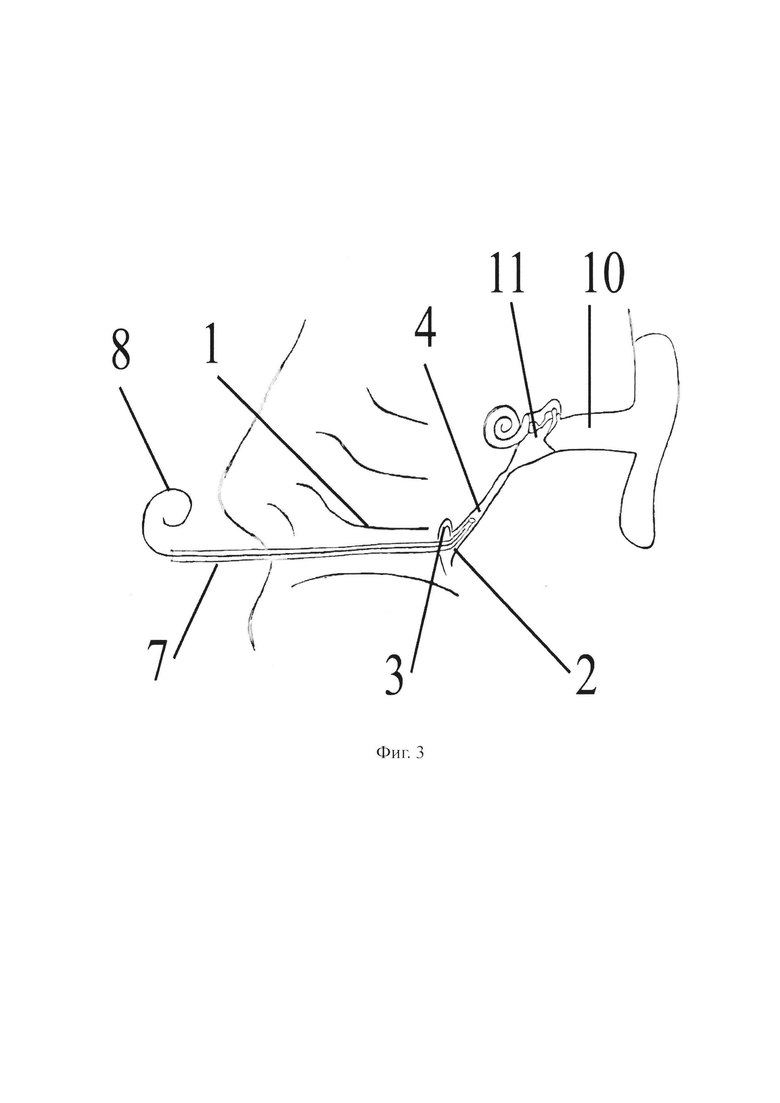
- на фиг. 3 изображен этап постановки силиконового микрокатетера посредством металлического проводника в глоточное устье слуховой трубы;
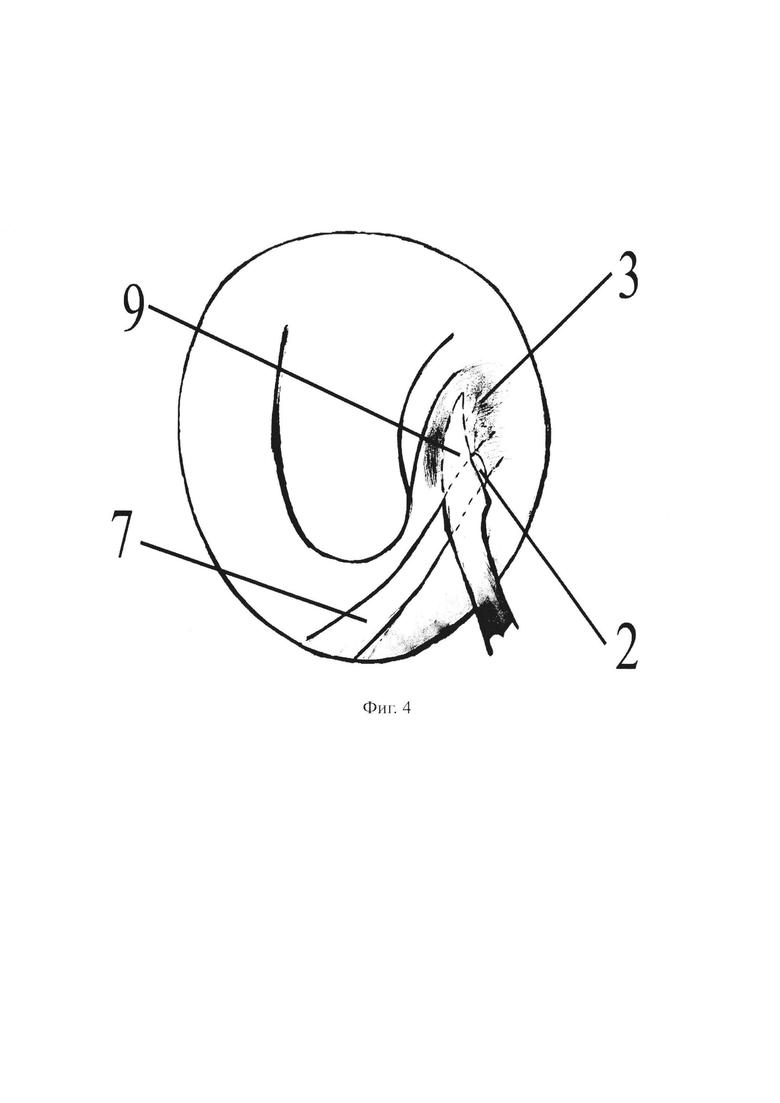
- на фиг. 4 изображен этап выполнения вертикального разреза в области задней части тубарного валика.
На чертежах использованы следующие позиции: 1 - нижняя носовая раковина; 2 - глоточное устье слуховой трубы; 3 - тубарный валик; 4 - просвет слуховой трубы; 5 - пуговчатый зонд; 6 - щипцы типа Блексли; 7 - силиконовый микрокатетер; 8 - металлический проводник; 9 - серповидный скальпель; 10 - наружный слуховой проход; 11 - барабанная полость.
Способ осуществляют следующим образом.
Способ осуществляют в условиях многокомпонентной анестезии с интубацией трахеи.
Первоначально под эндовидеоконтролем эндоскопом 0 и 30 градусов проводят анемизацию слизистой оболочки полости носа по общему носовому ходу, вдоль нижней носовой раковины 1 к рубцово-измененному глоточному устью 2 слуховой трубы.
Затем выполняют латерализацию тубарного валика 3 с помощью носового элеватора-распатора.
Латерализация тубарного валика 3 позволяет расширить углубление в проекции заросшего глоточного устья 2 слуховой трубы, что дает возможность определить местоположение просвета 4 слуховой трубы и выполнить дальнейшее хирургическое вмешательство.
После с помощью металлического пуговчатого зонда 5 производят зондирование рубцово-измененного глоточного устья 2 слуховой трубы.
Зондирование рубцово-измененного глоточного устья 2 слуховой трубы позволяет пройти через рубцовую ткань далее в просвет 4 слуховой трубы и, тем самым, создать просвет в рубцовой ткани, которая блокирует глоточное устье 2 слуховой трубы.
Щипцами типа Блексли 6 разводят в стороны рубцовую ткань, блокирующую глоточное устье 2 слуховой трубы.
Разведение рубцовой ткани, блокирующей глоточное устье слуховой трубы, позволяет расширить глоточное устье 2 слуховой трубы и свободно завести силиконовый микрокатетер 7 в перепончато-хрящевой отдел слуховой трубы.
В расширенное глоточное устье 2 слуховой трубы вводят силиконовый микрокатетер 7 (эпидуральный катетер размером 19 G) с установленным внутри него металлическим проводником 8 в виде проволоки диаметром 0,5 мм, дистальный конец проволоки 8 изгибают в зависимости от анатомического расположения глоточного устья 2 слуховой трубы.
Установка силиконового микрокатетера 7 в просвете 4 перепончато-хрящевого отдела слуховой трубы посредством металлического проводника 8 позволяет избежать его выпадения из слуховой трубы.
При попадании в просвет 4 слуховой трубы из силиконового микрокатетера 7 аккуратно вытаскивают металлический проводник 8, одновременно придерживая силиконовый микрокатетер 7 другой рукой у преддверия носа пациента.
Далее силиконовый микрокатстер 7 продвигают щипцами типа Блексли 6 по слуховой трубе.
Затем серповидным скальпелем 9 выполняют вертикальный разрез задней части тубарного валика 3. Свободный конец силиконового микрокатетера 7 крепят пластырем на спинке носа пациента.
Эндоскоп 0 градусов вводят в наружный слуховой проход 10 пораженного уха, затем по силиконовому микрокатетеру 7 вводят раствор дексаметазона в объеме 1,0 мл.
Проведение эндоскопии пораженного уха одновременно с введением в свободный конец силиконового микрокатетера 7 раствора дексаметазона позволяет уточнить правильное расположение силиконового микрокатетера 7 в просвете 4 слуховой трубы, наблюдая эффект выбухания барабанной перепонки от введенного раствора через ухо.
Непосредственно в тубарный валик 3 с помощью шприца инфильтрируют раствор глюкокортикостероида в объеме 0,5 мл.
Затем на протяжении 3-х недель в барабанную полость 11 по силиконовому микрокатетеру 7 вводят раствор дексаметазона в объеме 1,0 мл два раза в сутки.
Пациент при этом ощущает чувство распирания в прооперированном ухе, пощелкивания и потрескивания, что подтверждает попадание лекарства в барабанную полость 11.
На 7-е сутки и через 3 недели после выполненного оперативного вмешательства в тубарный валик 3 с помощью шприца инфильтрируют раствор глюкокортикостероида в объеме 0,5 мл.
Через 3 недели силиконовый микрокатетер 7 удаляют из слуховой трубы.
Способ поясняется следующим примером.
Больная Г., 37 лет, поступила в 2022 году в клинику хирургического лечения для взрослых ФГБУ «СПб НИИ ЛОР» МЗ РФ с жалобами на: снижение слуха на оба уха, на ощущение тяжести и заложенности в левом ухе и на затруднение носового дыхания.
Из анамнеза заболевания известно, что в 1993 г. в одном из медицинских учреждений была выполнена радикальная операция на правом ухе. Заложенность и снижение слуха на левом ухе женщину стали беспокоить с 2016 г. после выполненного ринологического этапа перед слухоулучшающей операцией на правом ухе в объеме септопластики и вазотомии нижних носовых раковин с двух сторон.
С 2017 г. у пациентки диагностировали секреторный средний отит, по поводу чего неоднократно выполнялся парацентез барабанной перепонки левого уха с установкой тимпановентилляционных трубок. В 2017 г. - реконструктивная слухоулучшающая операция на правом ухе без стойкой положительной динамики.
С 2018 г. - постоянное ношение слухового аппарата на левом ухе. Из сопутствующих заболеваний - артериальная гипертония 1 стадии.
Отомикроскопия левого уха - барабанная перепонка рубцово изменена, отмечается ретракция натянутой и ненатянутой части барабанной перепонки; правого уха - трепанационная полость после радикальной операции покрыта эпидермальной выстелкой, мастоидальный сегмент трепанационной полости глубокий, заполнен эпидермальной пробкой, неотимпанальная мембрана серая, втянута к медиальной стенке барабанной полости.
Слуховая функция пациентки по результатам тональной пороговой аудиометрии снижена: двустороння смешанная тугоухость справа 2 степени, слева 1 степени. Выявлена тимпанограмма тип В с двух сторон.
Проба Тойнби, Вальсавы, продувание по Политцеру отрицательные. Степень проходимости слуховой трубы с двух сторон составила IV степень по классификации М.Ю. Бобошко, А.И. Лопотко.
По данным компьютерной томографии (далее - КГ) височных костей: КГ - картина двустороннего хронического среднего отита, состояние после радикальной операции на правом ухе с установкой полного протеза слуховых косточек справа. Левое ухо - барабанная полость и антрум тотально заполнены патологическим содержимым мягкотканной плотности с наличием жидкостного компонента, которое окружает типично расположенные слуховые косточки, блокирует ниши окон преддверия лабиринта и улитки, тимпанальное устье слуховой трубы.
Правое ухо - визуализируется утолщенная неотимпанальная мембрана, смещенная к промонториуму, типично расположенный протез слуховых косточек, тимпанальное устье слуховой трубы свободное, спайки в барабанной полости в области ниши окна улитки.
Эндоскопическое исследование полости носа и носоглотки выявило в правой половине полости носа: отсутствие нижней носовой раковины, за исключением его заднего конца, который прирос к хоане, полностью прикрыв собой глоточное устье слуховой трубы; в левой половине носа: сохраненную нижнюю носовую раковину, рубцово-измененное глоточное устье слуховой трубы с частичной облитерацией его просвета (обнаружено небольшое отверстие из которого появлялся пузырь воздух).
Согласно проведенным методам обследования пациентке поставлен диагноз: Хроническая правосторонняя обструктивная дисфункция слуховой трубы справа и облитерация хрящевого отдела слуховой трубы слева. Правосторонний хронический средний отит. Левосторонний хронический экссудативный средний отит. Состояние после радикальной операции на правом ухе от 1993 г., септопластики и вазотомии нижних носовых раковин от 2016 г., реконструктивной слухоулучшающей операции на правом ухе от 2017 г. Двусторонняя смешанная тугоухость справа 2 степени, слева 1 степени.
Оперативное вмешательство выполнено в условиях многокомпонентной анестезии с интубацией трахеи с применением эндоскопов 0 и 30 градусов.
В правой половине полости носа сохраненный после предыдущей операции задний конец нижней носовой раковины с помощью электрокоагуляции отсечен от хоаны и полностью удален с места прикрепления. После обнаружено неизмененное глоточное устье слуховой трубы имеющее низкое расположение по отношению к дну полости носа.
В левой половине полости носа с помощью электрокоагуляции сократили задний конец нижней носовой раковины для лучшей визуализации рубцово-измененного глоточного устья слуховой трубы. Провели анемизацию слизистой оболочки полости носа по общему носовому ходу, вдоль нижней носовой раковины к глоточному устью слуховой трубы.
С помощью носового элеватора-распатора выполнили латерализацию тубарного валика, затем с помощью металлического пуговчатого зонда произвели зондирование рубцово-заросшего глоточного устья слуховой трубы.
Далее щипцами типа Блексли развели в стороны рубцовую ткань блокирующая глоточное устье слуховой трубы. В расширенное глоточное устье слуховой трубы ввели силиконовый микрокатетер, а именно эпидуральный катетер размером 19 G с установленным внутри него металлическим проводником в виде проволоки.
Диаметр проволоки составил 0,5 мм, дистальный конец проволоки изогнули под 90 градусов. При попадании в слуховую трубу из силиконового микрокатетера аккуратно вытащили металлический проводник, одновременно придерживая силиконовый микрокатетер другой рукой у преддверия носа пациента.
Далее силиконовый микрокатетер щипцами продвинули далее по слуховой трубе. Затем серповидным скальпелем выполнили вертикальный разрез слизистой оболочки задней части тубарного валика. Свободный конец силиконового микрокатетера закрепили пластырем на спинке носа пациента.
Одновременно с проведением эндоскопии левого уха в свободный конец силиконового микрокатетера при помощи шприца ввели раствор дексаметазона в объеме 1,0 мл до появления выбухания со стороны барабанной перепонки.
Непосредственно в тубарный валик с помощью шприца инфильтрировали раствор глюкокортикостероида в объеме 0,5 мл.
Затем на протяжении 3-х недель в барабанную полость по силиконовому микрокатетеру вводили раствор дексаметазона в объеме 1,0 мл два раза в сутки.
Пациентка при этом ощущает чувство распирания в прооперированном ухе, пощелкивания и потрескивания, что подтверждает попадание лекарства в барабанную полость.
На 7-е сутки и через 3 недели после выполненного оперативного вмешательства для уменьшения послеоперационного фиброза слизистой оболочки глоточного устья слуховой трубы слева в тубарный валик инфильтрировали раствор глюкокортикостероида (диироспан) в объеме 0,5 мл.
Осложнения от введения данного препарата не наблюдали. Силиконовый катетер был удален из глоточного устья слуховой трубы через 3 недели после оперативного вмешательства. Пациентка выполняла также гимнастику для слуховых труб с самопродуванием на протяжении 6 месяцев.
Через месяц после проведенного оперативного вмешательства отмечена положительная динамика в виде отсутствии заложенности левого уха и улучшения слуховой и носовой функций.
Через 9 месяцев при эндоскопическом осмотре полости носа и носоглотки - слизистая оболочка полости носа розовая, влажная, блестящая. Носовая перегородка по средней линии. Свод носоглотки свободный. Просвет глоточного устья слуховой трубы справа обозрим, свободный. Слева - устье слуховой трубы представлено в виде 2-х отверстий небольшого диаметра. Носовое дыхание свободное.
Через 3 месяца после описанного хирургического вмешательства была выполнена реоперация на правом ухе в объеме реконструктивной слухоулучшающей операции и мастоидопластики на правом ухе.
При проведении отомикроскопии левого уха через 9 месяцев: наружный слуховой проход, свободный, барабанная перепонка рубцово изменена, барабанная полость воздушная, дефектов нет, на глотке барабанная перепонка подвижна. Правое ухо: наружный слуховой проход широкий, свободный, мастоидальный сегмент трепанационной полости не обозрим (состояние после мастоидопластики височной мышцей), неотимпанальная мембрана серая без ретракций.
Тимпанограмма: тип А слева, тип AD справа. Слуховая функция пациентки по результатам тональной пороговой аудиометрии улучшилась: справа - до смешанной тугоухости 1 степени, слева - до нормы слуха.
По КТ височных костей, выполненной через 6 месяцев после операции, отмечается положительная динамика со стороны правого и левого уха. Правое ухо - мастоидальная полость трепанационной полости заполнена мягкотканым содержимым (состояние после мастоидопластики), ниши окон лабиринта свободные, визуализируется неотимпанальная мембрана, барабанная полость воздушна, типично расположенный полный протез слуховых косточек, тимпанальное устье слуховой трубы свободно. Левое ухо - барабанная полость, антрум, клетки сосцевидного отростка свободные, воздушны; окна лабиринта не блокированы; тимпанальное устье слуховой трубы свободно.
Таким образом, данный способ позволил разрешить патологический процесс в барабанной полости из-за развития облитерации перепончато-хрящевого отдела слуховой трубы.
Заявляемый способ обладает следующими преимуществами:
- позволяет сформировать стойкий просвет в зарубцевавшемся глоточном устье слуховой трубы;
- операция менее травматична, так как выполняется посредством ринохирургического доступа;
- исключает развитие тубарной дисфункции в виде зияния слуховой трубы.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИССЛЕДОВАНИЯ И ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ СЛУХОВОЙ ТРУБЫ | 2016 |
|
RU2630352C1 |
| УСТРОЙСТВО ДЛЯ СТЕНТИРОВАНИЯ ХРЯЩЕВОГО ОТДЕЛА СЛУХОВОЙ ТРУБЫ | 2019 |
|
RU2699536C1 |
| Способ коррекции кохлеовестибулярных нарушений у пациентов после стапедопластики | 2022 |
|
RU2783256C1 |
| КОНТУРНАЯ ПЛАСТИКА СЛУХОВОЙ ТРУБЫ ПРИ СТОЙКОЙ ДИСФУНКЦИИ | 2019 |
|
RU2717278C1 |
| СПОСОБ КОМПЛЕКСНОГО ОБСЛЕДОВАНИЯ СЛУХОВОЙ ТРУБЫ С ФУНКЦИОНАЛЬНЫМИ ПРОБАМИ | 2019 |
|
RU2706027C1 |
| Способ бужирования слуховой трубы с помощью эндоскопа | 2020 |
|
RU2723755C1 |
| Способ коррекции ушного шума у пациентов с нарушением слуховой функции | 2024 |
|
RU2838812C1 |
| Способ бужирования слуховой трубы с помощью интродьюсера | 2020 |
|
RU2732872C1 |
| УСТРОЙСТВО ДЛЯ ОБТУРАЦИИ ПРЕДВЕРИЯ НОСА ПРИ ПРОВЕДЕНИИ ФУНКЦИОНАЛЬНОЙ ЭНДОСКОПИИ ПОЛОСТИ НОСА И УСТЬЯ СЛУХОВОЙ ТРУБЫ | 2019 |
|
RU2689038C1 |
| Способ хирургической санации холестеатомы протимпанума | 2019 |
|
RU2713139C1 |
Изобретение относится к области медицины, а именно к оториноларингологии. Выполняют вертикальный разрез задней части тубарного валика. Производят латерализацию тубарного валика с помощью носового элеватора-распатора. При этом расширяют углубление в проекции заросшего глоточного устья слуховой трубы и определяют местоположение просвета слуховой трубы. Затем производят зондирование глоточного устья слуховой трубы. При этом сначала проходят через рубцовую ткань глоточного устья слуховой трубы, создавая в ней просвет, затем расширяют его, разводя в стороны указанную рубцовую ткань. После чего в расширенное глоточное устье слуховой трубы вводят силиконовый микрокатетер с установленным внутри него проводником в виде проволоки. Проводник удаляют при попадании силиконового микрокатетера в просвет слуховой трубы. Затем силиконовый микрокатетер продвигают по слуховой трубе. После выполнения вертикального разреза задней части тубарного валика эндоскоп 0 градусов помещают в наружный слуховой проход. По установленному силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл. В тубарный валик инфильтрируют дипроспан в объеме 0,5 мл. Затем на протяжении трех недель в барабанную полость по силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл два раза в сутки. Далее на седьмые сутки и через три недели после выполненного оперативного вмешательства в тубарный валик инфильтрируют дипроспан в объеме 0,5 мл, после чего через три недели силиконовый микрокатетер удаляют из слуховой трубы. Способ позволяет восстановить функции слуховой трубы за счет реканализации просвета в перепончато-хрящевом отделе, что приводит к разрешению патологического процесса в среднем ухе. 4 ил., 1 пр.
Способ хирургического лечения частичной облитерации перепончато-хрящевого отдела слуховой трубы, включающий выполнение вертикального разреза задней части тубарного валика, отличающийся тем, что производят латерализацию тубарного валика с помощью носового элеватора-распатора, при этом расширяют углубление в проекции заросшего глоточного устья слуховой трубы и определяют местоположение просвета слуховой трубы, затем производят зондирование глоточного устья слуховой трубы, при этом сначала проходят через рубцовую ткань глоточного устья слуховой трубы, создавая в ней просвет, затем расширяют его, разводя в стороны указанную рубцовую ткань, после чего в расширенное глоточное устье слуховой трубы вводят силиконовый микрокатетер с установленным внутри него проводником в виде проволоки, который удаляют при попадании силиконового микрокатетера в просвет слуховой трубы, затем силиконовый микрокатетер продвигают по слуховой трубе, и, после выполнения вертикального разреза задней части тубарного валика, эндоскоп 0 градусов помещают в наружный слуховой проход и по установленному силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл, а в тубарный валик инфильтрируют дипроспан в объеме 0,5 мл, затем на протяжении трех недель в барабанную полость по силиконовому микрокатетеру вводят раствор дексаметазона в объеме 1,0 мл два раза в сутки, далее на седьмые сутки и через три недели после выполненного оперативного вмешательства в тубарный валик инфильтрируют дипроспан в объеме 0,5 мл, после чего через три недели силиконовый микрокатетер удаляют из слуховой трубы.
| КОНТУРНАЯ ПЛАСТИКА СЛУХОВОЙ ТРУБЫ ПРИ СТОЙКОЙ ДИСФУНКЦИИ | 2019 |
|
RU2717278C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИСФУНКЦИИ СЛУХОВОЙ ТРУБЫ | 2016 |
|
RU2609288C1 |
| US 11311419 B2 26.04.2022 | |||
| Овчинников А.Ю | |||
| и др | |||
| Комплексное лечение пациентов с дисфункцией слуховых труб, вызванной окклюзией носоглоточного устья | |||
| Эффективная фармакотерапия | |||
| Способ получения продуктов конденсации фенолов с формальдегидом | 1924 |
|
SU2022A1 |
| Sade J | |||
| The nasopharynx, eustachian tube and otitis media | |||
| J Laryngol Otol | |||
| Прибор для охлаждения жидкостей в зимнее время | 1921 |
|
SU1994A1 |
Авторы
Даты
2024-01-11—Публикация
2023-03-06—Подача