Изобретение относится к медицине, а именно к нейрохирургии.
Церебральные аневризмы в области вертебробазилярного бассейна составляют 15-20% из всех аневризм [SchievinkW. Intracranialaneurysms. NEnglJMed. - 1997. - 336. - р. 28-40]. К верхним отделам базилярной артерии (ВОБА) относят аневризмы бифуркации базилярной артерии (БА), аневризмы ствола Б А в устье верхней мозжечковой артерии и аневризмы Р1 сегмента задней мозговой артерии. Встречаемость аневризм данной локализации в совокупности составляет 8-12% с превалированием среди них аневризм в области бифуркации БА в 7% [Krisht A, Krayenbuhl N, Sercl D, Bikmaz K, Kadri P. Results of microsurgical clipping of 50 high complexity basilar apex aneurysms. Neurosurgery. - 2007. - 60. - Р. 242-250]. Аневризмы данной локализации несут высокий риск кровоизлияния и ассоциируются с более высокой частотой инвалидизации и смертности по сравнению с аневризмами другой локализации. Комплексная анатомия межножковой цистерны, близость важных перфорирующих артерий, узкий и глубокий микрохирургический коридор, ограниченный важными нейроваскулярными структурами, обусловливает сложность и нерешенность данной проблемы. Несмотря на доказанную эффективность и безопасность эндоваскулярного вмешательства аневризм ВОБА, реваскуляризация аневризм по-прежнему сохраняется на высоком уровне и создает риск повторного разрыва [WinklerE, LeeA, YueJ, RaygorKetal. Endovascular embolization versus surgical clipping in a single surgeon series of basilar artery aneurysms: a complementary approach in the endovascular era. Actaneurochirurgica. - 2021. - 163. - p. 1527-1540]. Микрохирургия аневризм ВОБА подразумевает адекватную визуализацию на всех этапах операции. Для этого используется расширенный краниобазальный орбитоптериональный доступ, направленный на расширение микрохирургических коридоров. Однако, традиционная микрохирургическая техника на интрадуральном этапе в остром периоде кровоизлияния не всегда способна улучшить визуализацию и достаточное освещение аневризматического комплекса. Поэтому ее модификация для обеспечения безопасности и эффективности операции и улучшения функциональных исходов является актуальной проблемой.
Известен способ лечения аневризм верхних отделов БА с использованием птерионально готранссильвиевого доступа. Потенциальным недостатком данного доступа является глубокий хирургический маршрут, необходимость в значительной тракции височной доли. При работе через транссильвиевый доступ отмечается ограничение в визуализации и освещение через оптико- и ретрокаротидное пространства. Кроме того, через вышеописанный доступ представляется весьма затруднительным осуществление проксимального контроля на базилярной артерии. [Lozier RCA, Kim G, Sciacca R, Conolly S, Solomon R. Microsurgical treatment of basilar apexaneurysms: perioperative and long-term clinical outcome. Neurosurgery. - 2004. - 54. - p. 286-299].
Известен способ лечения аневризм ВОБА из субтемпорального доступа, при котором краниотомия выполняется над ухом. Доступ к межножковой цистерне и ВОБА осуществляется посредством тракции височной доли [Drake С, Peerless S, Hernesniemi J. Surgery of vertebrobasilar aneurysms. Springer. - 1995. - 329 p.].
Однако недостатком данного доступа является тракционная травма с развитием отека и/или геморрагий, риск повреждения крупных венозный дренажей и вены Лаббе с развитием венозного инфаркта и неблагоприятными исходами. Недостатком также является ограниченная визуализация контрлатеральной задней мозговой артерии.
В качестве ближайшего аналога выбран способ микрохирургического лечения аневризм БА с использованием трансункального доступа. В указанном виде доступа осуществляется дугообразный разрез кожи, отступая 1-1,5 см от линии роста волос в лобно-височной области, длиной 15-17 см. Кожно-апоневротический лоскут отводится к основанию. Рассечение височной мышцы осуществляется с помощью монополярной коагуляции по передней височной линии. С помощью краниотома выполняется традиционная птериональная краниотомия 5×6 см. В дальнейшем дугообразно вскрывается твердая мозговая оболочка и осуществляется переход к основному этапу операции. Далее острым путем осуществляется диссекция передних 2/3 сильвиевой щели. На медиальную поверхность височной доли устанавливается ретрактор, осуществляется отведение доли в заднем направлении, обнажается крючок гиппокампа, после чего осуществляется его субпиальная резекция размерами 10×10×15 мм. По завершении основного этапа операции, твердая мозговая оболочка ушивается наглухо, кость устанавливается на место, фиксируется титановым фиксатором, послойно ушиваются мягкие ткани [Post N, Russel S, Jafar JJafar. Role of uncalresection in optimizing transsylvian access to the basilar apex: cadaveric investigation and preliminary clinical experience in eight patients. Neurosurgery 2005 Apr; 56 (2 Suppl): 274-80]. Однако, определенные сложности при использовании трансункального доступа могут возникать ввиду ограниченного пространства в остром периоде кровоизлияния, на фоне отека головного мозга, особенно у пациентов с высокой бифуркацией БА. Ограничение рабочего пространства приводит к неадекватной визуализации, снижению уровня освещения при диссекции шейки аневризмы и задних таламоперфорирующих артерий, ограничению углов хирургического воздействия, что, в конечном счете, повышает риск интраоперационного разрыва, повреждения перфорирующих артерий, неадекватному клипированию и неблагоприятным исходам. Для того чтобы избежать этого, нейрохирург вынужден выполнять значительную тракцию височной доли, что также приводит к тракционной травме, разрыву венозных дренажей, ветвей средней мозговой артерии, внутримозговым кровоизлияниям в височную долю. Последствия вышеуказанных интраоперационных осложнений напрямую влияют на инвалидизацию и летальность после оперативных вмешательств в остром периоде кровоизлияния. Пролонгируется сроки нахождения больных в условии реанимации, на аппарате ИВЛ, повышается риск гнойно-септических осложнений. [Hua SE, Gluckman TJ, Batjer НН: Middle cerebral artery occlusion after pterional approach to basilar bifurcation aneurysm: Technical case report. Neurosurgery 39:1050-1054, 1996, Kageyama Y, Fukuda K, Kobayashi S, Odaki M, Nakamura H, Satoh A, Watanabe Y: Cerebral vein disorders and postoperative brain damage associated with the pterional approach in aneurysm surgery. Neurol Med Chir (Tokyo) 32: 733-738, 1992, Andrews RJ, Bringas JR: A review of brain retraction and recommendations for minimizing intraoperative brain injury. Neurosurgery 33: 1052-1064, 1993].
В связи с этим, предложен способ резекции полюса височной доли в микрохирургии аневризм верхних отделов базилярной артерии в остром периоде кровоизлияния.
Задачами данного изобретения являются: улучшение результатов лечения пациентов с аневризмами верхних отделов базилярной артерии; снижение риска развития осложнений, связанных с тракцией мозга, недостатком проксимального контроля на базилярную артерию и ограничением освещения и увеличение углов микрохирургического воздействия.
Поставленная задача решается следующим способом. Перед операцией все пациенты проходили стандартный план обследования. Все операции выполняли по экстренным показаниям после верификации диагноза. Пациента в операционной укладывали на спину, голову ротировали в противоположную от патологии сторону и фиксировали в скобе типа Mayfield. При аневризмах бифуркации БА предпочтением был правосторонний доступ. Место кожного разреза инфильтрировали раствором ропивокаина. Обработку операционного поля выполняли йодными антисептиками. Дугообразный разрез кожи выполняли в лобно-височной области справа, в пределах волосистой части. Монополярной коагуляцией рассекали надкостницу и височную мышцу. Фрезевое отверстие накладывали в области птериона и при помощи краниотома выполняли орбитоптериональную трепанацию. Далее высокоскоростным алмазным бором и кусачками резецировали крышу орбиты, малое крыло и передний наклоненный отросток экстрадурально.
Твердую мозговую оболочку (ТМО) вскрывали основанием к орбите. После вскрытия ТМО осуществляли субфронтальный доступ. Поочередно вскрывали каротидную, хиазмальную цистерны, терминальную пластинку 3 желудочка с аспирацией сгустков крови и ликвора. После релаксации мозга один шпатель устанавливали на базальную поверхность лобной доли и осуществляли диссекцию латеральной щели мозга с визуализацией бифуркации внутренней сонной артерии, А1 сегмента передней мозговой артерии и М1-М2 сегментов средней мозговой артерии. Далее выполняли резекцию полюса височной доли размером 30 мм с последующей субпиальной резекцией крючка гиппокампа. Данный маневр обеспечивал дополнительную визуализацию области вырезки намета, ретрокаротидного пространства и позволял минимизировать тракцию височной доли. На этом фоне значительно увеличивалось свободное пространство для работы микроинструментами, улучшалось освещение. В условиях временного клипирования на ствол БА до 3 минут на шейку аневризмы накладывали сосудистые клипсы. Аневризму вскрывали для подтверждения тотальности выключения. Гемостаз. ТМО ушивали наглухо. Кость устанавливали на место и фиксировали с помощью титановых фиксаторов. Мягкие ткани ушивали послойно с наложением непрерывного внутрикожного шва. Наложена асептическая повязка.
После проведенной операции пациенты находились в отделении нейрореанимации, после чего переводились в отделение. Инфекционных осложнений, послеоперационных подкожных гематом и ликвореи не наблюдалось.
Предлагаемый способ резекции полюса височной доли в микрохирургии аневризм верхних отделов базилярной артерии в остром периоде кровоизлияния позволяет значительно расширить микрохирургический коридор в области ретрокаротидного пространства, визуализировать ствол базилярной артерии, осуществить ранний проксимальный контроль, минимизировать тракцию височной доли, улучшить визуализацию структур межножковой цистерны, улучшить визуализацию и освещение зоны микрохирургических манипуляций, снизить тракционную нагрузку на височную долю. Следует отметить, что при наличии отека мозга и угрозе транстенториального вклинения использование данной техники также является обоснованной мерой профилактики указанного осложнения. Обеспечение безопасности оперативного вмешательства посредством использования резекции полюса височной доли в микрохирургии аневризм верхних отделов базилярной артерии в остром периоде кровоизлияния позволяет снизить количество ассоциированных интра- и послеоперационных осложнений и обеспечить хорошее восстановление больных с аневризмами верхних отделв базилярной артерии в остром периоде кровоизлияния.
Клинический пример.
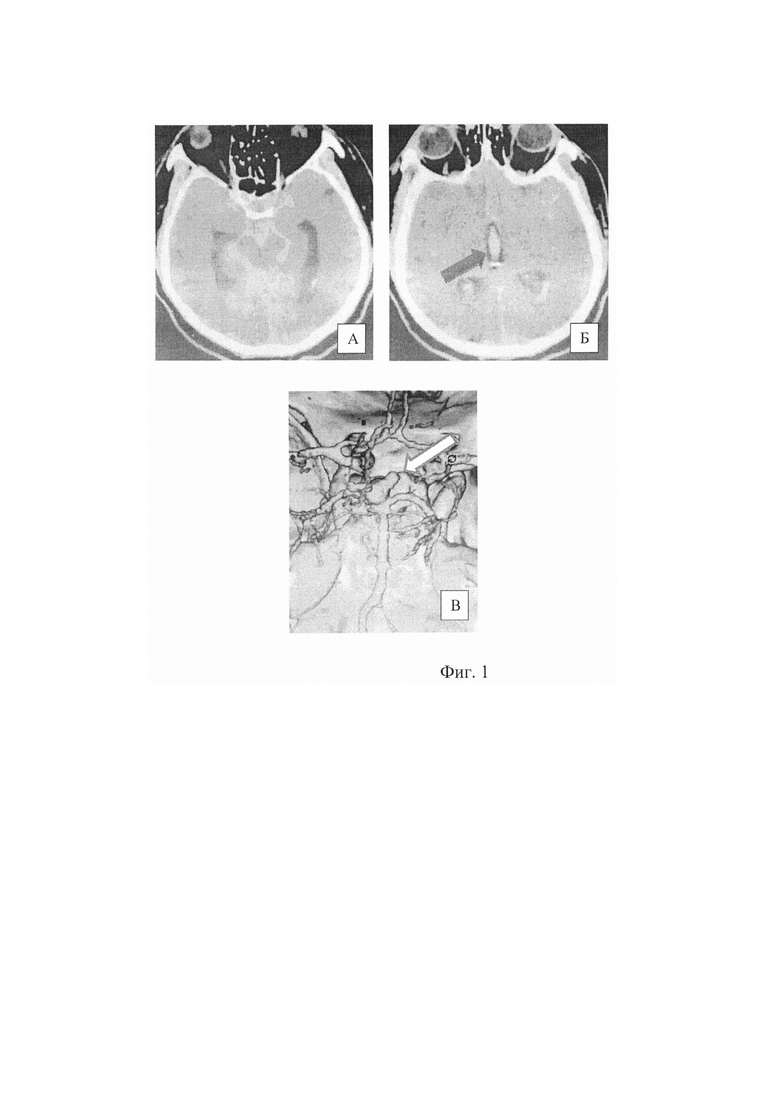
Пациент М., 52 лет, поступил в отделение нейрореанимации по СМП в тяжелом состоянии. Жалоб по тяжести состояния не предъявляет. Из анамнеза известно, что внезапную головную боль отметил накануне. При дообследовании, КТ головного мозга - выявлено массивное базально субарахноидальное кровоизлияние с наличием крови в желудочковой системе, при КТ-ангиографии выявлена мешотчатая аневризма бифуркации базилярной артерии до 10 мм, шейка 6 мм (Фиг. 1).
В соматическом статусе: состояние тяжелое, положение пассивное, дыхание самостоятельное, гемодинамика стабильная с тенденцией к артериальной гипертензии, АД 145/90, ЧСС 84/мин. В неврологическом статусе уровень сознания глубокое оглушение по ШКГ 12 баллов, выполняет простые инструкции, обращенную речь понимает, по шкале Hunt-Hess 3 балла, Fisher - 4. Грубый менингеальный синдром. Зрачки равны, глазодвигательных нарушений нет. Явных парезов конечностей нет. Пирамидных расстройств нет. После стандартной подготовки больной подан в операционную. Во время операции использовали комбинированный эндотрахеальный наркоз. Положение на операционном столе на спине с головой ротированной влево на 45 градусов. Голова пациента фиксирована в скобе Mayfield.
Место кожного разреза инфильтрировали раствором ропивокаина. Обработку операционного поля выполняли йодными антисептиками. Дугообразный разрез кожи выполняли в лобно-височной области справа, в пределах волосистой части. Монополярной коагуляцией рассекли надкостницу и височную мышцу. Фрезевое отверстие накладывали в области птериона и при помощи краниотома выполняли птериональную трепанацию. Далее высокоскоростным алмазным бором и кусачками резецировали крышу орбиты, малое крыло и передний наклоненный отросток экстрадурально.
Твердую мозговую оболочку вскрывали основанием к орбите. После вскрытия ТМО осуществляли субфронтальный доступ. Осуществляли поочередно вскрытие каротидной, хиазмальной цистерн, терминальной пластинки 3 желудочка с аспирацией сгустков крови и ликвора. После релаксации мозга один шпатель устанавливали на базальную поверхность лобной доли и осуществляли диссекцию латеральной щели мозга. Далее выполнена резекция полюса височной доли размером 30 ммс последующей субпиальной резекцией крючка гиппокампа. Данный маневр обеспечил дополнительную визуализацию области вырезки намета и ретрокаротидного пространства. В условиях временного клипирования на ствол БА до 3 минут на шейку аневризмы наложены 2 прямых клипса. Аневризму вскрыли для подтверждения тотальности выключения. Гемостаз. ТМО ушивали наглухо. Кость установили на место и фиксировали с помощью титановых фиксаторов. Мягкие ткани ушивали послойно с наложением непрерывного внутрикожного шва. Наложена асептическая повязка.
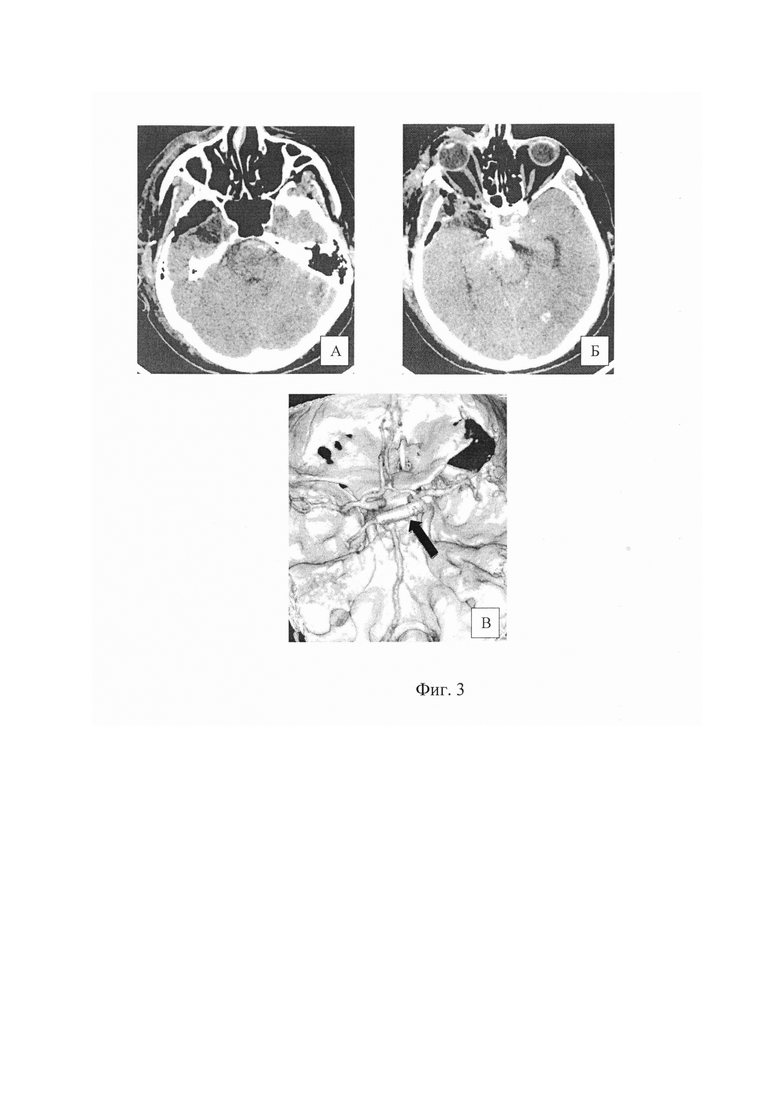
Послеоперационный период протекал гладко, без осложнений. После операции больной находилась сутки в отделении нейрореанимации профиля, на следующие сутки переведен в отделение. Осложнений не наблюдалось. Проводили терапию по поводу перенесенного субарахноидального кровоизлияния, санировали ликвор с помощью повторных люмбальных проколов. На 4-е сутки после операции переведен в отделение неврологии и реабилитации.
Интраоперационные фотографии и послеоперационный КТ контроль представлены на Фиг. 1, Фиг. 2, Фиг. 3.
Описание изображений:
Фиг. 1. А, Б - КТ больного с массивным базальным субарахноидальным кровоизлиянием, стрелкой отмечена кровь в 3 желудочке, В - аневризма бифуркации БА (стрелка)
Фиг. 2. Интраоперационные фотографии. А - пунктиром обозначена зона резекции полюса височной доли справа; Б, В - этапы резекции полюса височной доли; Г - вид после резекции; Д - микрохирургический вид после диссекции межножковой цистерны и широко вскрытия мембраны Лиллеквиста:1 - БА, 2 - задние мозговые артерии, А - аневризма, Гн - глазодвигательный нерв; Е - микрохирургический вид БА - ствол базилярной артерии: 2 - задняя мозговая артерия, 3 - задняя соединительная артерия, П - артерия Першерона, А - аневризма, Гн - глазодвигательный нерв; Ж - выполнено клипирование аневризмы.
Фиг. 3. Послеоперационные данные КТ. А, Б - визуализируется зона резекции полюса височной доли; В - аневризма клипирована, визуализируется клипса на шейке аневризмы (стрелка).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ ретросигмовидного ретрокондиллярного доступа к аневризмам задней нижней мозжечковой артерии в остром периоде кровоизлияния | 2021 |
|
RU2781743C1 |
| МАЛОТРАВМАТИЧНЫЙ ТРАНСОРБИТАЛЬНЫЙ ДОСТУП С ЭКСТРАДУРАЛЬНОЙ РЕЗЕКЦИЕЙ ПЕРЕДНЕГО НАКЛОНЕННОГО ОТРОСТКА В ХИРУРГИИ АНЕВРИЗМ ВЕРХНИХ ОТДЕЛОВ БАЗИЛЯРНОЙ АРТЕРИИ | 2018 |
|
RU2704883C1 |
| СПОСОБ ИНДИВИДУАЛЬНОГО ПЛАНИРОВАНИЯ ТРАНСБРОВНОГО СУПРАОРБИТАЛЬНОГО ДОСТУПА К АНЕВРИЗМАМ БИФУРКАЦИИ M1-СЕГМЕНТА СРЕДНЕЙ МОЗГОВОЙ АРТЕРИИ | 2020 |
|
RU2750108C1 |
| СПОСОБ КОНТРЛАТЕРАЛЬНОГО ЭНДОСКОПИЧЕСКОГО КЛИПИРОВАНИЯ ОФТАЛЬМИЧЕСКИХ АНЕВРИЗМ ВНУТРЕННЕЙ СОННОЙ АРТЕРИИ ЧЕРЕЗ BURR-HOLE ДОСТУП | 2020 |
|
RU2757345C1 |
| МАЛОТРАВМАТИЧНЫЙ СПОСОБ ДОСТУПА ПРИ АНЕВРИЗМАХ ВИЛЛИЗИЕВА КРУГА И ОБЪЕМНЫХ ОБРАЗОВАНИЯХ ПЕРЕДНЕЙ И СРЕДНЕЙ ЧЕРЕПНЫХ ЯМОК | 2017 |
|
RU2648038C1 |
| Способ двухлоскутной орбитоптериональной краниотомии | 2024 |
|
RU2836844C1 |
| СПОСОБ ПРОФИЛАКТИКИ И КОНТРОЛЯ КРОВОТЕЧЕНИЯ ИЗ АНЕВРИЗМ ОФТАЛЬМИЧЕСКОГО СЕГМЕНТА ВНУТРЕННЕЙ СОННОЙ АРТЕРИИ | 2023 |
|
RU2823205C1 |
| Способ латеральной транспальпебральной орбитотомии в хирургическом лечении неразорвавшихся аневризм супраклиноидного сегмента внутренней сонной артерии | 2021 |
|
RU2781742C2 |
| СПОСОБ ВЫПОЛНЕНИЯ ОБХОДНОГО ШУНТИРОВАНИЯ ГОЛОВНОГО МОЗГА С ИСПОЛЬЗОВАНИЕМ УСТЬЯ ВЕРХНЕЧЕЛЮСТНОЙ АРТЕРИИ (анастомоз по типу конец-в-конец) | 2021 |
|
RU2781443C1 |
| Способ индивидуального планирования передней клиноидэктомии в микрохирургии сложных церебральных аневризм | 2023 |
|
RU2825530C1 |

Изобретение относится к медицине, а именно к нейрохирургии. Выполняют дугообразный разрез кожи в лобно-височной области. Рассекают надкостницу и височную мышцу монополярной коагуляцией. Выполняют орбитоптериональную трепанацию при помощи краниотома. Производят вскрытие твердой мозговой оболочки и поочередное вскрытие каротидной, хиазмальной цистерн. При этом перед выполнением клипирования аневризмы базилярной артерии проводят резекцию полюса височной доли 30 мм с последующей субпиальной резекцией крючка гиппокампа. Способ позволяет снизить риск ассоциированных интра- и послеоперационных осложнений, обеспечить хорошее восстановление больных с аневризмами верхних отделов базилярной артерии в остром периоде кровоизлияния. 3 ил., 1 пр.
Способ лечения аневризм верхних отделов базилярной артерии в остром периоде кровоизлияния, включающий дугообразный разрез кожи в лобно-височной области, рассечение надкостницы и височной мышцы монополярной коагуляцией, выполнение орбитоптериональной трепанации при помощи краниотома, вскрытие твердой мозговой оболочки и поочередное вскрытие каротидной, хиазмальной цистерн, отличающийся тем, что перед выполнением клипирования аневризмы базилярной артерии проводят резекцию полюса височной доли 30 мм с последующей субпиальной резекцией крючка гиппокампа.
| Крылов В.В | |||
| Хирургия аневризм головного мозга, том 2, 2011, стр | |||
| Ручной ткацкий станок | 1922 |
|
SU339A1 |
| Кудиева С.С | |||
| Склероз гиппокампа с фармакорезистиентной эпилепсией: клиника, диагностика, хирургическое лечение, диссертации на соискание ученой степени кандидата медицинских наук, Москва-2021 | |||
| МАЛОТРАВМАТИЧНЫЙ ТРАНСОРБИТАЛЬНЫЙ ДОСТУП С ЭКСТРАДУРАЛЬНОЙ РЕЗЕКЦИЕЙ ПЕРЕДНЕГО НАКЛОНЕННОГО ОТРОСТКА В ХИРУРГИИ АНЕВРИЗМ ВЕРХНИХ ОТДЕЛОВ БАЗИЛЯРНОЙ АРТЕРИИ | 2018 |
|
RU2704883C1 |
| WO 2009064688 A2 22.05.2009 | |||
| Post N | |||
| et al | |||
| Role of | |||
Авторы
Даты
2024-03-04—Публикация
2022-08-19—Подача