Изобретение относится к медицине, а именно к нейрохирургии, травматологии и предназначено для операционного доступа к телам позвонков шейного отдела.
Известны способы доступа к передне-боковому отделу позвоночника: Henry, Whitesides и Kelly [1-3]; Verbiest, Nanson, Hodson, [1-3] а так же классический передний доступ, который был предложен впервые Leroy и Abbot [6] в Мичиганском университете, США в 1952 году. Тогда же в этом институте выполнена первая операция хирургами Bailey и Badgley [6]. Этот доступ принят, как основной способ оперативного подхода к шейным позвонкам С3,С4,С5,С6,С7 и верхним грудным позвонкам Th1, Th2, как в Северной Америке [11, 13, 16], так и в нашей стране [1-5].
Широко известный классический способ оперативного подхода к шейным позвонкам, принят за прототип [6]. Пациента укладывают на спину, обычно без скелетного вытяжения, кроме случаев свежих травматических изменений [1-5, 6]. При необходимости растяжения между лопатками кладется подушка, под шею - валик. Голову слегка поворачивают в противоположную сторону, плечи оттягивают вниз полосками пластыря. Операция проводится под эндотрахеальным наркозом. Разрез выбирается в зависимости от протяженности открытия тела позвонка. Если потребуется выделение лишь одного или двух сегментов, рекомендуется поперечный разрез кожи параллельно складкам шеи. Высоту поперечного разреза можно определить по следующим ориентирам: Тела позвонков С3 u С4: на ширину двух пальцев ниже нижней челюсти на уровне подъязычной кости. Тела С4 и С5: уровень щитовидного хряща. Тела С5 и С6: уровень перстневидного хряща. Тела С6 и Th1: на ширину двух пальцев выше ключицы. Для более широкого выделения нескольких сегментов шейного отдела предпочтительнее продольный разрез грудино-ключично-сосцевидной мышцы. Основной разрез начинается от угла нижней челюсти и ведется в дистальном направлении до рукоятки грудины. Подкожную мышцу шеи разделяют в том же направлении и иммобилизуют в обе стороны для выделения поверхностной фасции шеи, которую затем рассекают по переднему краю грудино-ключично-сосцевидной мышцы в продольном направлении. При этом обычно требуется и секция проходящих поперек вен шеи и ветвей поперечного нерва шеи. Затем грудино-ключично-сосцевидная мышца осторожно отводится в латеральном направлении, а мышцы подъязычной кости в медиальном. Верхнее брюшко лопаточно-подъязычной мышцы натягивается поперек операционного поля. Его надсекают, разделяют между двумя лигатурами и удерживают с обеих сторон. При дальнейшем тупом разделении ножницами открывается средняя фасция шеи. Можно пальцем нащупать в глубине тела позвонков. Ниже средней фасции шеи часто приходится пересекать между лигатурами проходящие поперек вены (средняя щитовидная вена). Затем среднюю фасцию шеи тупо отделяют вверх и вниз, при этом приходится пожертвовать проходящими поперек ветвями глубокой шейной артерии. Латеральнее можно нащупать пальцем пульсацию общей сонной артерии. Сосудисто-нервный пучок (общая сонная артерия, внутренняя яремная вена и блуждающий нерв) осторожно отводят в латеральном направлении, а висцеральные структуры (трахею, гортань, щитовидную железу и грудино-подъязычную и грудино-щитовидную мышцы - в медиальном.
Однако, данный способ имеет большой угол атаки на оперируемый сегмент. Для лучшей визуализации необходима тракция и смещение висцеральных органов и нервно-сосудистого пучка, что приводит к определенным осложнениям.
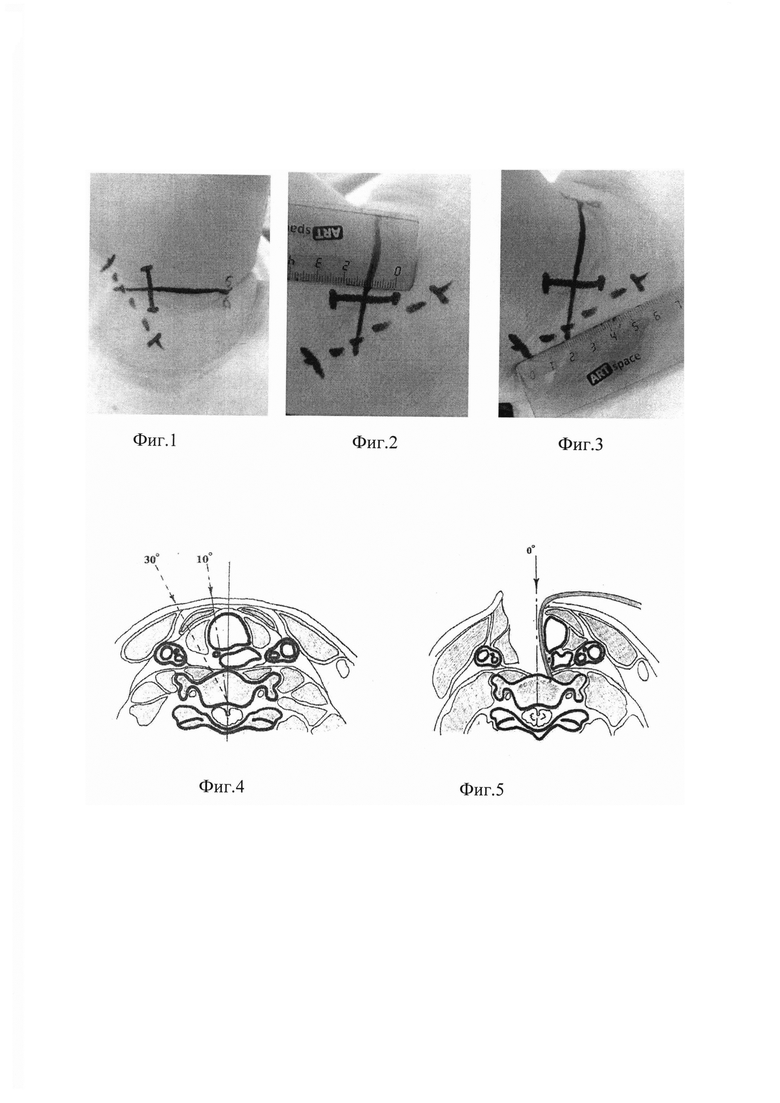
Из-за сильного натяжения висцеральных структур может быть поврежден тонкостенный пищевод или развиться отек глотки [8, 15]. Давление крючка также может вызвать повреждение возвратного гортанного нерва с последующим парезом мышц голосовых связок [9, 12, 14]. При выделении краниальных шейных позвонков возможно повреждение подъязычного нерва с последствием в виде одностороннего паралича мышц языка [14, 15]. Повреждение верхнего гортанного нерва, особенно наружной ветви, может привести к нарушениям чувствительности слизистой оболочки гортани и параличу перстнещитовидной мышцы. В результате после операции могут появиться хрипота и нарушения голоса. Послеоперационный синдром Горнера [11] проявляется повреждениями симпатического ствола, особенно в области звездчатого ганглия, если он слишком широко выделен с лательной стороны. Повреждения позвоночной артерии возможны, если используются слишком узкие распаторы с возможностью соскальзывания между поперечными отростками. При выделении шейно-грудного перехода спереди можно повредить грудной проток или купол плевры [7], с последующим развитием хилоторакса или пневмоторакса.
Для уменьшения рисков многие хирурги вынуждены делать более протяженные разрезы с обширной сепаровкой тканей, либо использовать альтернативные доступы.
Известен способ хирургического доступа к верхнему и нижнему шейным отделам позвоночника (пат. RU 2557707, 2015), для выполнения вмешательства скелетирования тел С2-С7 позвонков. Сначала определяют места разреза кожи на передне-боковой поверхности шеи путем установления проекционных зон грудинно-ключично-сосцевидной мышцы и срединной линии шеи с нанесением маркировки в виде линий для образования треугольника, после чего выкраивают кожно-мышечный лоскут, который отводят кнаружи и проводят диссекцию подлежащих мягких тканей до передней поверхности тел шейных позвонков путем расслаивания клетчатки между сосудисто-нервным пучком и глоткой, разъединения внутришейной фасции, расслоения околопищеводной клетчатки и смещения срединных органов шеи медиально, а сосудисто-нервного пучка латерально.
Нами выделены следующие недостатки вышеописанных доступов:
1. Длинный разрез с последующим формированием массивной операционной раны и, как следствие, распространенный рубцово-спаечный процесс.
2. Длительное и интенсивное смещение висцеральных органов во время операции.
3. Большой угол атаки.
4. Близость к нервно-сосудистому пучку.
Задачей заявляемого изобретения является разработка паратрахеального доступа к передней поверхности шейного отдела позвоночника.
Технический результат - снижение риска осложнений,
предотвращение длительного натяжения висцеральных органов (пищевода, трахеи) и исключение возможности повреждения сосудистого пучка во время операции, а также уменьшение объема рубцово-спаечного процесса в послеоперационном периоде.
Для достижения результата операционный паратрахеальный доступ к передней поверхности шейного отдела позвоночника выполняют с разрезом кожи 2-3 мм медиальнее линии проекции края трахеи. Уровень доступа к шейному сегменту определяют при помощи разметки с использованием рентгеновского оборудования.
Способ осуществляют следующим образом.
Пациента укладывают на спину, без скелетного вытяжения, кроме случаев, когда этого требует клиническая ситуация. Руки вдоль тела. Между лопатками всегда кладется подушка, под голову - бублик. Подголовник на операционном столе несколько опускают, чтобы выполнить частичное разгибание головы, если это допустимо при клиническом варианте. Голову слегка поворачивают в противоположную сторону от доступа. В данном положении выполняется рентгеновская разметка интересующего уровня. На Фиг. 1 это показано горизонтальной сплошной линией без ограничений на концах. Далее пальпаторно определяем край трахеи и, отступая медиальнее 2-3 мм, проводим параллельную линию необходимого нам разреза. На Фиг. 1 это отмечено вертикальной непрерывной линией с ограничениями на концах. Так же, для сравнения, пунктирной линией обозначена линия разреза кожи классического доступа, принятого за прототип. На Фиг. 2 показана длина кожного разреза разработанного нами операционного доступа. Для сравнения, на Фиг. 3 произведен замер кожного разреза для классического переднего доступа. Операция выполняется под общим эндотрахеальным наркозом. При выполнении предлагаемого операционного паратрахеального доступа к передней поверхности шейного отдела позвоночника не требуется большого разреза (длина разреза 20-40 мм), как показано на Фиг. 2. Разрез кожи выполняют по линии разметки до ограничений, как изображено на Фиг. 1, и производится секция подкожной жировой клетчатки, обнажается подкожная мышца шеи. Последняя рассекается вдоль линии разреза и иммобилизуется в обе стороны для выделения поверхностной фасции шеи. Кроме плятизмы, никакие мышцы не пересекаются. Далее вскрывается наружный листок фасции подъязычных мышц и тупо выделяется мышца, после вскрытия глубокого листка фасции обнажается передняя поверхность позвоночника. Все ткани разводятся тупо, либо рабочим Маскитом, либо пальцем или тупфером. Как правило, сонная артерия остается вне зоны доступа, смещение пищевода и трахеи минимальное, как показано на Фиг. 5; при этом, как видно на изображении, угол атаки на интересующую нас мишень - нулевой. Для сравнения, на Фиг. 4 показаны углы атаки с линии кожного разреза: пунктирной линией отмечен угол в 30 градусов прототипа и штрих-пунктирной линией изображен угол в 10 градусов, предлагаемого нами доступа. Как видно на Фиг. 5 угол атаки равен 0 при незначительном смещении висцеральных органов. Смещение составляет 15-20 мм и не вызывает значимой компрессии последних. Кроме того, имеется возможность выделить возвратный гортанный нерв и убрать, не травмируя его, из операционного поля. При определенных условиях (длинная и тонкая шея), доступна ревизия четырех позвонков и трех межпозвоночных дисков.
Клинический пример:
Пациентка А., 46 л., диагноз: Шейный остеохондроз. Секвестрированная грыжа диска С5-С6 с компрессией спинного мозга. Синдром цервикальной радикуломиелопатии.
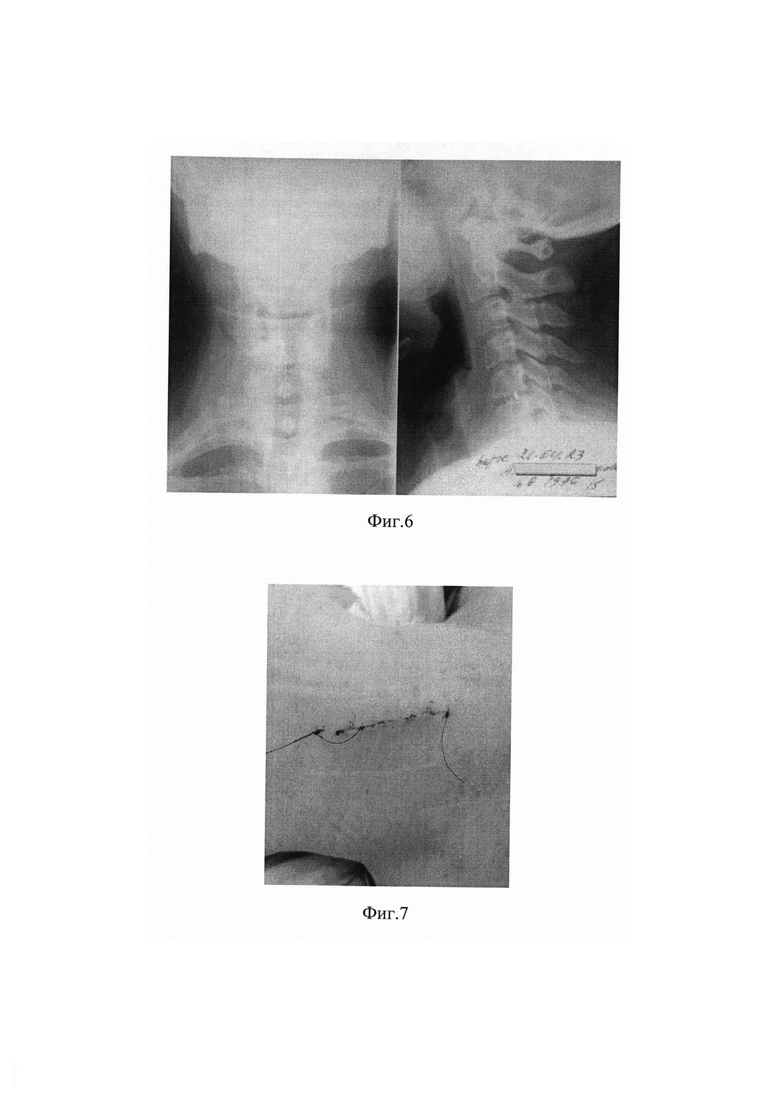
В предоперационном периоде выполнена рентгеновская разметка на сегмент С5-С6, как показано на Фиг. 1 горизонтальной непрерывной линией. Пальпаторно определен край трахеи. Отмечена маркером вертикальная непрерывная, с ограничениями на концах для обозначения длинны разреза, параллельная линия медиальнее на 3 мм, пальпируемого края трахеи. Общий эндотрахеальный наркоз. Произведен разрез 23 мм по линии разметки. Сепаровка подкожной жировой клетчатки. Рассечена плятизма. Вскрыт поверхностный листок апоневроза подподъязычных мышц. Тупо разведены мышцы и трахея с пищеводом. Рассечен глубокий листок апоневроза подподъязычных мышц. Тупфером выделена передняя поверхность позвоночника. Заведен в рану ранорасширитель-предохранитель пищевода и трахеи, зафиксирован якорной частью к передне-боковой поверхности тел С5 и С6 позвонков, частично смещены медиально висцеральные органы до образования операционного поля с нулевым углом атаки, как изображено на Фиг. 5. Рассечена передняя продольная связка. Выполнена микрохирургическая дискэктомия с секвестрированным фрагментом и межтеловой спондилодез кейджем. Швы на подкожную мышцу шеи. Послойные швы на подкожную жировую клетчатку и кожу. Время операции 1 час.Кровопотеря - следы. На Фиг. 6 показан - рентгеновский контрольный снимок в раннем послеоперационном периоде. На Фиг. 7 изображен послеоперационный шов на 5 сутки. Осложнений нет.
Интраоперационно использовался оригинальный инструмент - ранорасширитель-предохранитель пищевода и трахеи. Ранорасширитель-предохранитель пищевода и трахеи выполнен из медицинской стали и имеет рукоять и прямоугольную Г-образно изогнутую рабочую часть с шириной 25 мм. Дистальная часть Г-образно изогнутой рабочей части, длиной 50 мм, выполнена с изгибом кнаружи и оканчивается двумя якорями в виде рыбьего хвоста, незначительно изогнутыми фронтально. Рукоять ранорасширителя-предохранителя выполнена с возможностью крепления к операционному столу. Ранорасширитель-предохранитель использовался во время операции на шейном отделе позвоночника из переднего паратрахеального доступа. После погружения дистальной рабочей части инструмента в рану до передней поверхности шейного отдела позвоночника выполняется смещение висцеральных органов медиально. После чего якорная часть заводится на передне-боковую поверхность тел позвонков с противоположной стороны и якорится в костной ткани, при этом Г-образная часть отводит пищевод и трахею из операционного поля и препятствует попаданию последних в операционное поле, а рукоять фиксируется к операционному столу, что исключает смещение ранорасширителя-предохранителя, а висцеральные органы надежно защищены от повреждений во время манипуляций на позвоночнике.
Предлагаемым способом переднего паратрахеального доступа выполнено 120 операций на шейном отделе позвоночника. Осуществлялся доступ к сегментам С2-Th1 Практически недостатков данного доступа нами не выявлено.
Таким образом, использование предлагаемого операционного доступа к передней поверхности шейного отдела позвоночника, позволяет снизить риск таких осложнений, как повреждение висцеральных органов, за счет уменьшение степени натяжения при раскрытии раны, исключить травматизацию сосудистого пучка (отсутствует в проекции доступа).
Улучшается обзор операционного поля за счет обнуления угла атаки и тем самым не требуется больших разрезов, что, в свою очередь, уменьшает операционную травму мягких тканей и не приводит к развитию грубых рубцово-спаечных изменений в послеоперационном периоде.
Используемая литература:
1. Луцик А. А. // Позвоночно-спинномозговая травма (диагностика, лечение, реабилитация): Сб. трудов, кафедры нейрохирургии. - Новокузнецк, 1988. - С.84-96.
2. Луцик А. А. II В кн.: Травма шейного отдела позвоночника и спинного мозга. - Ленинград, 1981. - С.33-36.
3. Осна А. И. II Сб. Травма шейного отдела позвоночника и спинного мозга. -Ленинград, 1981. - С.18-22
4. Цивъян Я. Л. Лечение застарелых повреждений средне- и нижнешейного отделов позвоночника: Методические рекомендации. - Новосибирск, 1982.
5. Юмашев Г. С, Фурман М. Е. Остеохондрозы позвоночника. 2-е изд. - М: Медицина, 1984. - 384 с.
6. Bailey R. W., Badgley С.Е. Stabilization of the cervical spine by anterior fusion // J. Bone Joint Surg. [Am.]. - 1960. - Vol.42A. - P. 565-594.
7. Bohlmann H. H. Acute fractures and dislocations of the cervical spine. An analysis of three-hundred hospitalized patients and review of the literature // J. Bone Joint Surg. - 1979. - Vol.61(A). - P. 1119-1142.
8. Bohlmann H. H., Eismont F. J. Surgical techniques of anterior decompression and fusion for spinal cord injuries // Clin. Orthop.- 1981. - Vol.154. - P. 57-67.
9. Bulger R. F., Rejowski J. E., Beatty R. A. Vocal cord paralysis associated with anterior cervical fusion. Consideration for prevention and treatment // J. Neurosurg. -1985. - Vol.62. - P. 657-661.
10. С Toward R. D. Treatment of acute fractures and fractures dislocations of the cervical spine by vertebral body fusion // J. Neurosurg. - 1961. - Vol.18. - P. 205-209.
11. Flynn Т. B. Neurologic complications of anterior cervical interbody fusion // Spine. - 1982. - Vol.7. - P. 536-539.
12. Heeneman H. Vocal cord paralysis following approaches to the anterior cervical spine // Laryngoscope. - 1973. - Vol.83. - P. 17-21.
13. Smith G. W., Robinson R. A. Treatment of certain cervical spine disorders by anterior removal of the intervertebral disc and interbody fusion // J. Bone Joint Surg. [Am.]. - 1958. - Vol.40A. - P. 607-623.
14. Tew J. M, May field F. H. Complications of surgery of the anterior cervical spine // Clin. Neurol. - 1975. - Vol.23. - P. 424-434.
15. Tew J. M., May field F. H. Surgery of the anterior cervical spine: preventions of complications. In: Dunsker SB (ed) Cervical Spondylosis, 191-208.
16. Van Peteghem P. K., Schweigel J. F. The fractured cervical spine rendered unstable by anterior cervical fusion // J. Trauma. - 1979. - Vol.19. - P. 110-114.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИСКЭКТОМИИ ПРИ ДЕГЕНЕРАТИВНОМ ЗАБОЛЕВАНИИ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2022 |
|
RU2790783C1 |
| Способ установки протеза межпозвонкового диска с использованием аппарата для нейронавигации | 2022 |
|
RU2785030C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ДОСТУПА ПРИ ПОВРЕЖДЕНИЯХ ГЛОТКИ И ШЕЙНОГО ОТДЕЛА ПИЩЕВОДА | 2007 |
|
RU2331368C1 |
| Способ микрохирургического доступа к межпозвонковому отверстию у больных с радикулопатией шейного отдела позвоночника | 2023 |
|
RU2815702C1 |
| СПОСОБ ОПЕРАЦИИ НА ЩИТОВИДНОЙ ЖЕЛЕЗЕ И ДРУГИХ ОРГАНАХ ПЕРЕДНЕГО ОТДЕЛА ШЕИ И РАНОРАСШИРИТЕЛЬ ДЛЯ ЕЕ ВЫПОЛНЕНИЯ | 2010 |
|
RU2430686C1 |
| СПОСОБ ДОСТУПА К ШЕЙНОМУ ОТДЕЛУ ПИЩЕВОДА | 1992 |
|
RU2093088C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ДОСТУПА К ВЕРХНЕМУ И НИЖНЕМУ ШЕЙНЫМ ОТДЕЛАМ ПОЗВОНОЧНИКА | 2014 |
|
RU2557707C1 |
| Способ лечения повреждений С2 позвонка | 2017 |
|
RU2641160C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ТРАНСПЕДИКУЛЯРНОЙ ФИКСАЦИИ НИЖНЕШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2018 |
|
RU2678467C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ФОЛЛИКУЛЯРНОЙ ОПУХОЛИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2013 |
|
RU2531467C1 |
Изобретение относится к медицине, а именно к нейрохирургии, травматологии. У пациента в положении лежа на спине выполняется рентгеновская разметка интересующего уровня на передней поверхности шеи. После чего осуществляется разрез кожно-фасциальных слоев, подкожной мышцы шеи и жировой клетчатки, до передней поверхности тел шейных позвонков. Разрез 20-40 мм осуществляется медиальнее на 2-3 мм линии наружного края трахеи. После чего рассекают подкожную мышцу шеи вдоль линии разреза и иммобилизуют в обе стороны. Затем тупо разводят подъязычные мышцы и трахею с пищеводом и обнажают переднюю поверхность позвоночника. После чего в рану заводят ранорасширитель-предохранитель пищевода и трахеи, выполненный из медицинской стали и имеющий рукоять и Г-образно изогнутую рабочую часть с шириной 25 мм, дистальная часть Г-образно изогнутой рабочей части длиной 50 мм выполнена с изгибом кнаружи и оканчивается двумя якорями в виде рыбьего хвоста, изогнутыми фронтально. После погружения дистальной рабочей части инструмента в рану до передней поверхности шейного отдела позвоночника выполняют смещение висцеральных органов медиально. Затем якорную часть заводят на переднебоковую поверхность тел позвонков с противоположной стороны и фиксируют в костной ткани, при этом с помощью Г-образной части пищевод и трахею отводят из операционного поля, а рукоять фиксируют к операционному столу. Способ позволяет снизить риск повреждений висцеральных органов, исключить травматизацию сосудистого пучка, так как не требуется больших разрезов, что в свою очередь уменьшает операционную травму мягких тканей и не приводит к развитию грубых рубцово-спаечных изменений в послеоперационном периоде. 7 ил., 1 пр.
Способ хирургического паратрахеального доступа к передней поверхности шейного отдела позвоночника, включающий определение места планируемого разреза кожных покровов на передней поверхности шеи и осуществление разреза кожно-фасциальных слоев, жировой клетчатки и подкожной мышцы шеи до передней поверхности тел шейных позвонков, отличающийся тем, что вертикальный разрез кожи, 20-40 мм, осуществляют медиальнее на 2-3 мм линии наружного края трахеи, подкожную мышцу шеи рассекают вдоль линии разреза и иммобилизуют в обе стороны, тупо разводят подъязычные мышцы и трахею с пищеводом и обнажают переднюю поверхность позвоночника, в рану заводят ранорасширитель-предохранитель пищевода и трахеи, выполненный из медицинской стали и имеющий рукоять и Г-образно изогнутую рабочую часть с шириной 25 мм, дистальная часть Г-образно изогнутой рабочей части длиной 50 мм выполнена с изгибом кнаружи и оканчивается двумя якорями в виде рыбьего хвоста, изогнутыми фронтально; после погружения дистальной рабочей части инструмента в рану до передней поверхности шейного отдела позвоночника выполняют смещение висцеральных органов медиально, затем якорную часть заводят на переднебоковую поверхность тел позвонков с противоположной стороны и фиксируют в костной ткани, при этом с помощью Г-образной части отводят пищевод и трахею из операционного поля, а рукоять фиксируют к операционному столу.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ С МЕТАСТАЗАМИ В ЛИМФАТИЧЕСКИХ УЗЛАХ ШЕИ | 2015 |
|
RU2616763C1 |
| US 2010070035 A1, 18.03.2010 | |||
| ГУЩА А | |||
| и др | |||
| / Клинические рекомендации "хирургическое лечение грыж межпозвонковых дисков шейного отдела позвоночника / Клинические рекомендации обсуждены и утверждены на Пленуме Правления Ассоциации нейрохирургов России г | |||
| Казань, 02.06.2015 г | |||
| RAZAVI CHRISTOPHER R et al | |||
| "Central neck | |||
Авторы
Даты
2024-03-19—Публикация
2023-06-09—Подача